Las grandes hemorragias en pacientes politraumatizados producen grandes secuelas sistémicas, las cuales, de no ser remediadas llevarán al paciente a la muerte.
Las grandes hemorragias en pacientes politraumatizados producen grandes secuelas sistémicas, las cuales, de no ser remediadas llevarán al paciente a la muerte.
Tras fallar los mecanismos compensatorios, aparecerán los signos evidentes de SHOCK (síndrome por hipoperfusión tisular). Existen tres consecuencias fatales ocasionadas por el sangrado profuso. Es lo que conocemos como triada letal.
La triada letal en el paciente politraumatizado
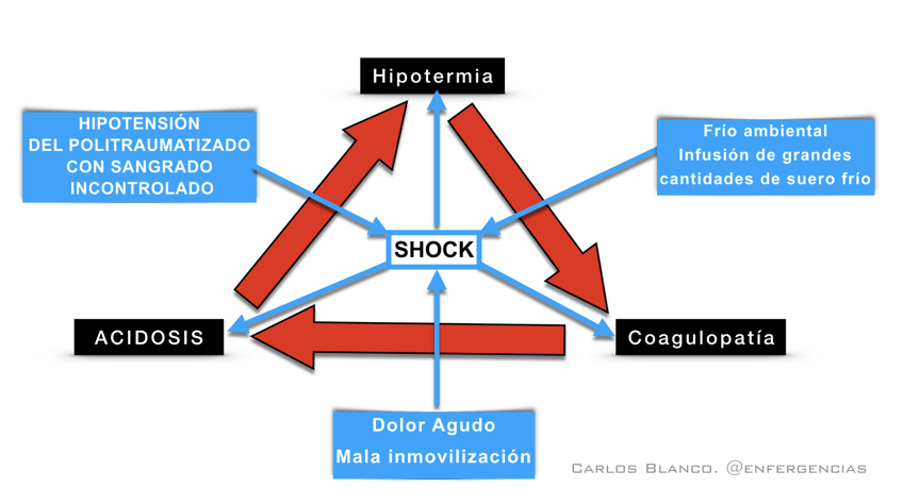
- Hipotermia. Aparece por la pérdida de volumen y la incapacidad de mantener la temperatura corporal por parte de la sangre que queda. Además, si infundimos mucho suero, provocaremos más hipotermia. El frío produce vasoconstricción y por tanto disminuye el aporte de oxígeno a los tejidos. Esto inevitablemente nos conduce a un estado de acidosis metabólica.
- Acidificación de la sangre. Las enzimas de la cascada de la coagulación dejan de funcionar correctamente en este estado de acidosis, por lo que el paciente sangra más.
- Coagulopatía. Debido al sangrado profuso, se consumen factores de coagulación. Además, hay que tener en cuenta que si existen diferentes focos hemorrágicos habrá un consumo desmesurado de los mismos, tanto que pueden llegar a agotarse dando lugar a coagulopatías. Por último, si infundimos gran cantidad de suero provocaremos hemodilución y por tanto agravamiento del cuadro.
Cada una de estas secuelas retroalimentará a las demás, conduciendo a la muerte al paciente si no somos capaces de cortar este círculo vicioso.
Prevención de la Triada Letal
Hay que prevenir y paliar sus efectos lo antes posible o el paciente entrará en fracaso multiorgánico y no habrá solución. En cuanto a la hipotermia (disminución de la temperatura corporal por debajo de 35ºC) debemos controlarla adecuadamente, ya que en pacientes politraumatizados tiene graves efectos sistémicos y aumenta la mortalidad. Se trata de un cuidado básico responsabilidad de enfermería.
El frío aumenta el consumo de O2, ya de por sí escaso en pacientes hipovolémicos. Las temperaturas menores de 32ºC son incompatibles con la vida y temperaturas menores de 35ºC se asocian a acidosis y déficits de coagulación.
La hemorragia grave, la vasoconstricción periférica, el menor flujo sanguíneo en los tejidos y la consiguiente alteración de la perfusión tisular, aumentan la hipotermia así como la acidosis por metabolismo anaerobio, al no llegar correctamente el O2 a los tejidos.
La hipotermia severa además de lo anterior conlleva alteraciones cardiovasculares provocando arritmias y disminución de la contractilidad cardíaca. Debido a la vasoconstricción periférica, aumenta la postcarga y, todo ello, empeora el estado hemodinámico de nuestro paciente. El uso de mantas térmicas de convección produce un ambiente cálido alrededor del paciente y fomenta la normotermia. Otras medidas para calentar al paciente son la perfusión de sueros tibios a 36ºC y también la circulación extracorpórea en la que se puede regular la temperatura de la sangre introducida en el cuerpo.
En cuanto a la acidosis del paciente politraumatizado hemorrágico, que conlleva anemia aguda y liberación de catecolaminas (e inefectiva perfusión tisular), se produce la activación del plan B, es decir, al no llegar suficiente oxígeno a las células de los tejidos, el metabolismo de estas células cambia a anaerobio.
Esto produce grandes cantidades de ácido láctico y otros metabolitos que acidifican la sangre. Este ambiente tan ácido provoca depresión miocárdica y como consecuencia una depleción del gasto cardíaco (así como ciertas arritmias y otras irregularidades cardíacas). Las catecolaminas perfundidas no consiguen la respuesta deseada dado que en un ambiente ácido las enzimas no funcionan correctamente (ejemplo: en la cascada de coagulación provocando un agravamiento de la coagulopatía).
Hay que tener en cuenta que la infusión de grandes cantidades de suero fisiológico provoca de manera iatrogénica acidosis hiperclorémica, que empeora el pH sistémico.
Finalmente, la coagulopatía es común en los politraumatizados. Es una de las causas de muerte precoz debido a la imposibilidad de contener el sangrado. La hemodilución es provocada, entre otros, por un exceso de perfusión de sueros. Cuando hay muchos focos hemorrágicos se consumen los factores de la cascada de coagulación y hay un momento en el que se agotan.
Las temperaturas corporales bajas y la acidosis interfieren con las reacciones enzimáticas de la cascada de coagulación. Si a todo esto le añadimos otros antecedentes patológicos como cardiopatía isquémica, EPOC, tratamiento con anticoagulantes los efectos de la triada letal se verán potenciados.
Cómo controlar la triada letal
Dejemos de lado las antiguas medidas tan agresivas de resucitación del paciente politraumatizado que pasaban por canalizar dos vías del 14G y “enguachinar” al paciente con varios litros de suero a temperatura ambiente, para conseguir normotensión a cualquier precio.
En los últimos años se infunde volumen de manera controlada: suero tibio de manera cautelosa bolos de 250cc. separados entre sí han conseguir la hipotensión permisiva (90 de sistólica, 110 en el TCE Moderado – Severo).
Aparte de las consecuencias anteriormente descritas, en un paciente hemorrágico, no interesan picos de tensión en el punto de sangrado (esto destruirá el coágulo y aumentará las posibilidades de sangrado). Por tanto, como medidas de emergencia tendremos:
- En primer lugar, inmovilizando fracturas, que sangran más cuando no están fijas. Controlaremos la hemorragia inicial (torniquete, packing con apósitos hemostáticos, ac. Tranexámico, inmovilización total del politraumatizado).
- Mejorar la perfusión tisular intentando mantener un tono vascular mediante catecolaminas (de elección, noradrenalina).
- No basarse en tanto suero sino potenciar la transfusión de hemoderivados lo antes posible sin demorar excesivamente el traslado al hospital.
- Calor físico y emocional. Arropar, quitar ropas húmedas, infusión de sueros calientes y calor ambiental. Dar apoyo emocional para disminuir la ansiedad que produce más taquicardia y por ende, mayor consumo de oxígeno.
- Analgesia potente, preferiblemente mediante fármacos que no interfieran hemodinámicamente ni nos depriman la ventilación, como es el caso de la Ketamina (0,5-2 mg/Kg, que tiene además efecto inotrópico positivo).


