1. INTRODUCCIÓN A LA SALUD DIGITAL
Existen muchos conceptos relacionados con la salud digital y el uso de tecnologías en este ámbito, lo que genera en ocasiones confusión o un mal uso de la terminología. Intentaremos definir cada uno de ellos para así poder más adelante entender las implicaciones que tienen y sus aplicaciones prácticas.
Podríamos decir que la e-salud (eHealth) es el término paraguas que engloba a todos los demás y que hace referencia a la aplicación de las tecnologías de la información y la comunicación (TIC), en el amplio rango de aspectos que cubren el cuidado de la salud.
1.1. Definición de salud digital
A lo largo de los últimos años se ha intentado definir este término y varios autores han realizado diversas aproximaciones. A destacar la propuesta de Eisenbach, la cual además de suponer una definición de contexto, realiza una aportación de valor mediante otros términos relacionados.
Según Eisenbach, “eHealth is an emerging field in the intersection of medical informatics, public health and business, referring to health services and information delivered or enhanced through the Internet and related technologies. In a broader sense, the term characterizes not only a technical development, but also a state-of-mind, a way of thinking, an attitude, and a commitment for networked, global thinking, to improve health care locally, regionally, and worldwide by using information and communication technology“.
Lo que traducido a nuestro idioma vendría a ser: “La e-salud es un campo emergente en la intersección de la informática médica, la salud pública y los negocios, referido a los servicios sanitarios y la información transmitida o mejorada a través de Internet y las tecnologías relacionadas. En un sentido más amplio, el término representa no sólo un desarrollo técnico, sino también un estado mental, una forma de pensar, una actitud, y un compromiso con un pensamiento conectado, global, para mejorar la sanidad local, regional y globalmente a través del uso de las tecnologías de la información y la comunicación”.
Junto a la definición realiza una propuesta para que la ‘e’ del término e-salud, no solo se refiera a la parte electrónica, sino que implique a otros 10 términos que empiezan con la misma letra y que ayudan a completar su definición. Estos son:
- Efficiency – Eficiencia
- Enhancing quality of care – Mejora de la calidad del cuidado
- Evidence based – Basada en la Evidencia
- Empowerment of consumers and patients – Empoderamiento de consumidores y pacientes
- Encouragement – Estimulante
- Education through online sources – Educación a través de fuentes digitales
- Enabling information exchange – Permitir el intercambio de información
- Extending the scope – Ampliar el foco
- Ethics – Ética
- Equity – Equidad
Y finaliza su aportación indicando que la e-salud debería incluir otros tres más:
- Easy-to-use – Fácil de utilizar
- Entertaining (no-one will use something that is boring!) – Entretenida
- Exciting – Emocionante
Esta definición ha permanecido prácticamente invariable durante todos estos años, salvo algunas ligeras modificaciones, como la aportada en 2005 por Pagliari et al., los cuales definieron el término como: “eHealth is an emerging field of medical informatics, referring to the organization and delivery of health services and information using the Internet and related technologies. In a broader sense, the term characterizes not only a technical development, but also a new way of working, an attitude, and a commitment for networked, global thinking, to improve health care locally, regionally, and worldwide by using information and communication technology”.
“La e-salud es un campo emergente de la de la informática médica, refiriéndose a la organización y prestación de servicios de salud e información a través de Internet y las tecnologías relacionadas. En un sentido más amplio, el término caracteriza no sólo un desarrollo técnico, sino también una nueva forma de trabajar, una actitud y un compromiso para el pensamiento global en red, con el fin de mejorar la atención sanitaria a nivel local, regional y mundial mediante el uso de tecnologías de la información y la comunicación”.
1.2. La e-salud según la OMS
1.3.
La Organización Mundial de la Salud definió el término eHealth, al que se refirió en español como Cibersalud, como ‘el uso de tecnologías de la información y la comunicación (TIC) para la salud’. En un sentido más amplio, hace referencia a que la e-salud se ocupa de mejorar el flujo de información, a través de medios electrónicos, para apoyar la prestación de servicios de salud y la gestión de los sistemas de salud. Las TIC proporcionan beneficios significativos no sólo en el logro de los objetivos de salud, sino también en la demostración de lo que se ha conseguido y a qué coste se ha hecho. En su glosario de términos, la OMS hace referencia a la e-salud como ‘la transferencia de recursos y cuidados de salud por medios electrónicos‘. El término engloba 3 áreas principales:
- La entrega de información sanitaria, por profesionales sanitarios y consumidores, a través de Internet y telecomunicaciones.
- La utilización del poder de las tecnologías de la información y el comercio electrónico para mejorar los servicios de salud pública, por ejemplo, a través de la formación de los profesionales sanitarios.
- El uso de prácticas relacionadas con el comercio electrónico en la gestión de servicios sanitarios.
Progresivamente, también va incorporando el término Salud Digital y reconociendo cómo la tecnología y las innovaciones pueden mejorar las capacidades de los servicios de salud, subrayando la necesidad de velar que las soluciones de salud digital complementen y mejoren los modelos actuales y fortalezcan los servicios de salud.
Finalmente, en el año 2021, la OMS publica la Estrategia mundial sobre salud digital 2020-2025, con el objetivo de determinar los ámbitos prioritarios en los que debería centrar sus esfuerzos y en la que declara que la salud digital debe formar parte integrante de las prioridades de salud y beneficiar a las personas de una manera ética, segura, fiable, equitativa y sostenible.
En esta estrategia se aprovechó para definir la salud digital como “el campo del conocimiento y la práctica relacionado con el desarrollo y la utilización de las tecnologías digitales para mejorar la salud.” Esta definición abarca el de cibersalud y lo amplía al incluir a los consumidores digitales y al uso de dispositivos digitales, el uso de macrodatos, la inteligencia artificial y la robótica.
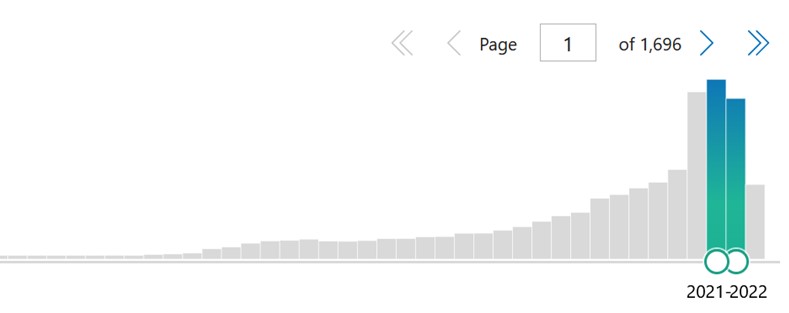
Evolución del número de artículos publicados por año que incluyen el término eHealth en Pubmed.
Un término en continua evolución requiere de nuevas revisiones y algunos expertos siguen proponiendo cambios. En una carta titulada “What Is eHealth: Time for An Update?”, los autores hacen referencia a que, durante los últimos años, el número de publicaciones relacionadas con el término eHealth, no ha dejado de crecer, lo cual pone de manifiesto la importancia de disponer de una definición clara y puede que incluso sea necesario establecer una taxonomía que incluya todos los términos asociados.
Cierto es que la “e” que se suele anteponer al término “salud” le otorga un barniz digital o tecnológico, pero en realidad ya existe una hibridación o fusión entre lo que podría ser salud analógica y digital. Y esta fusión será cada vez mayor, llegando un momento en el cual no existan estos límites o elementos diferenciadores y entonces la “e” perderá su significado, volviéndose a hablar simplemente de “salud”.
1.4. Términos relacionados
A partir del término e-salud surgen otros que derivan de él, tales como:
- Salud 2.0: es la aplicación de la llamada Web 2.0 o Web social al ámbito de la salud, que abre el camino a la participación y nuevas formas de comunicación entre pacientes y profesionales de la salud. Término por lo tanto amplio que se refiere más a una serie actitudes y conductas, que al uso de herramientas o tecnologías concretas y que gira en torno a una serie de conceptos: los pacientes, la web y tecnologías 2.0, los profesionales sanitarios, las redes sociales, el cambio de la asistencia sanitaria, la interacción profesional-paciente y la información en salud.
- m-salud, salud móvil o mHealth (del inglés mobile health): hace referencia al uso de dispositivos móviles y tecnologías sin cables para el cuidado de la salud. Incide en el aspecto de movilidad que permiten estas tecnologías y que está creciendo de forma exponencial en los últimos años, por el abaratamiento de estos dispositivos y la posibilidad de conexión a la red. Estas tecnologías permiten a los pacientes estar conectados en cualquier momento y lugar a información sanitaria e instituciones, el envío de registros para monitorización remota, posibilitando además el acceso a los registros y datos personales de salud a pacientes y profesionales. La tendencia actual es que todas las tecnologías adquieran características de movilidad, lo que nos llevará a una salud ubicua, a la que podremos acceder desde cualquier lugar y a cualquier hora.
- Telesalud y teleeducación: son conceptos que se refieren a la aplicación de servicios sanitarios a distancia, a través de programas en los que se emplean tecnologías de la información y la comunicación. Dichas aplicaciones van desde la consulta telefónica para diagnóstico o consejo sanitario, archivo y acceso a exámenes radiológicos y pruebas, hasta la aplicación de cirugía a distancia. Engloba por lo tanto servicios como el telediagnóstico, la teleconsulta, la telemonitorización y videoconferencia. Estas tecnologías permiten el acceso a la salud de zonas que no disponen de determinados servicios sanitarios, o consiguen acercar el servicio a pacientes con reducida movilidad, usándose también para el control y monitorización de enfermedades crónicas en el propio domicilio del paciente e incluso la educación sanitaria a distancia.
- Redes sociales, comunidades virtuales y tecnologías de acercamiento en salud: consisten en una serie de aplicaciones basadas en Internet que se desarrollan sobre los fundamentos ideológicos y tecnológicos de la web 2.0 y que permiten la creación y el intercambio de contenidos generados por el usuario (según la definición de Kaplan y Aenlein). Esto supone que gracias a las tecnologías y a la ideología social de la web 2.0, todos los agentes que intervienen en la salud pueden de forma sencilla crear contenidos propios y difundirlos a través de canales de información. Esta es la principal diferencia con respecto a los tradicionales ‘medios de comunicación en masa’, lo que implica un cambio en el paradigma de los medios de comunicación. Lo constituyen todas aquellas tecnologías que potencian la parte social del uso de las herramientas, acercando personas y permitiendo poner en común espacios virtuales en los que pacientes y profesionales pueden compartir información, ofrecerse apoyo y favorecer el aprendizaje social que se produce en ellos. Permiten transmitir información, conectar personas y generar auténticas comunidades virtuales de salud.
- e-pacientes: pacientes con capacidad para el uso de Internet y nuevas tecnologías para mejorar su salud. Usan las redes para conectar con otros pacientes y profesionales, adquirir información e incluso para generar sus propios contenidos y ayudar a otras personas.
- e-profesionales: profesionales sanitarios con competencias en el uso de Internet y otras herramientas digitales, lo que les permite un mejor desarrollo profesional porque tienen una mayor capacidad para gestionar la información, adquirir nuevos conocimientos y realizar labores de formación e investigación en red. Además, tienen capacidad para conectar con sus pacientes y saben utilizar los canales digitales para aportar valor en salud.
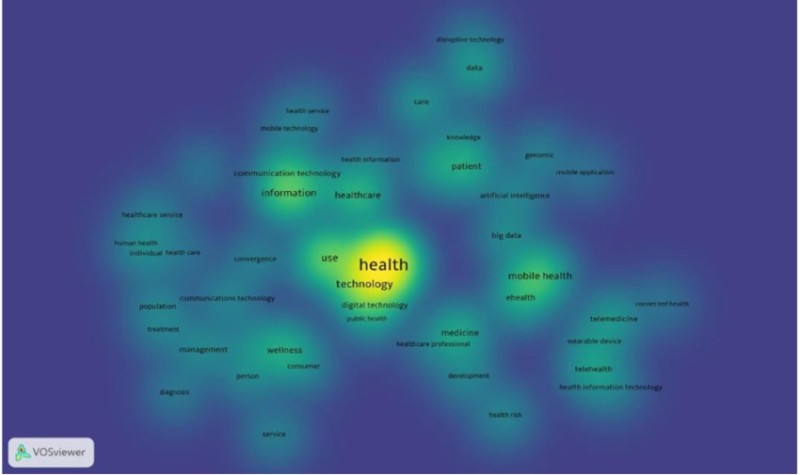
Mapa de densidad de términos relacionados con la salud digital. Obtenido de What is Digital Health? Review of Definitions.
Finalmente, la OMS publicó en 2022 la Clasificación de Intervenciones de Salud Digital v1.0: un lenguaje común (taxonomía) para describir los usos de la tecnología digital para la salud, clasificando las diferentes formas en que se usan las tecnologías para responder a las necesidades de los sistemas sanitarios. Estas incluyen distintos grupos de intervenciones dirigidas a:
- Pacientes y cuidadores.
- Prestadores de salud.
- Administradores de recursos o sistemas sanitarios.
- Servicios de salud.
2. SALUD CONECTADA Y TECNOLOGÍAS DE ACERCAMIENTO
En el año 1999 Levine, Searls, Locke, y Weinberger publicaron el Manifiesto Cluetrain, en el que incluyeron 95 tesis centradas en el impacto que iba a tener Internet y las Tecnologías de la Información y la comunicación sobre los mercados y las organizaciones. Su propuesta partía de la hipótesis de que el cambio tecnológico iba a provocar una transformación total de las relaciones entre empresas y clientes. Apostaban porque lo digital iba a trascender más allá de la tecnología y se iba a asentar sobre una nueva forma de hacer las cosas centrada en la colaboración, la transparencia, el intercambio personal y la horizontalidad de las redes. Valores que a lo largo de estos años se han ido confirmando y configurando lo que hoy entendemos como cultura digital. Si el Manifiesto quedaba resumido por la frase ‘los mercados son conversaciones’, podríamos del mismo modo apropiarnos del concepto y llevarlo a nuestro terreno, diciendo que la salud también es cada vez más conversaciones.
Las evidencias en este sentido son bastante claras y cada día vemos la importancia y el papel más destacado que tienen las redes sociales (tanto presenciales como digitales) en la salud, tanto en forma de intercambio de información y opiniones entre los distintos actores, como en la cada vez mayor participación de los ciudadanos en estos espacios.
Intentaremos profundizar en los aspectos que consideramos esenciales en este binomio que conforman salud y tecnología. De esta forma y por si quedaba alguna duda, buscamos el alejamiento del enfoque tecnológico para ponerlo en el componente social, sobre la persona, porque es donde creemos que radica la clave del avance de la salud en este nuevo contexto.
Vamos a hablar de humanismo en salud y tecnologías de acercamiento y lo haremos a través del planteamiento de algunas iniciativas que se han desarrollado en los últimos años y que han siendo impulsadas en muchos casos desde la base, a partir del esfuerzo de los propios pacientes o profesionales.
2.1. Humanismo en salud
Frecuentemente cuando hablamos de términos como humanismo y tecnología, estos son percibidos como antagónicos o difíciles de conjugar. Un hecho que pone de manifiesto la sensación general de que la tecnología ha sido una de las causas que han propiciado un desenfoque de la atención centrada en la persona, menos humana y en favor de la tecnología.
No en vano, desde la segunda mitad del siglo XX se empieza a hablar de una deshumanización de la asistencia, que es atribuida al avance imparable que empezó a tener el desarrollo tecnológico y también al fenómeno de la hiperespecialización de los profesionales.
Lo cierto es que el actual modelo biomédico tan extendido en nuestra sociedad, está más centrado en el tratamiento de enfermedades que en el de personas de una forma integral, poniendo más el acento en el aspecto tecnológico. Y a ello se han unido otros factores de tipo social, organizativos e institucionales como son, por ejemplo:
- La falta de trato individualizado y la excesiva atención técnica.
- Factores también asistenciales asociados a las cargas de trabajo y la falta de motivación de los profesionales.
- Aspectos formativos, muy centrados en el desarrollo de la parte técnica y la antes mencionada especialización de los profesionales.
Los ciudadanos por su parte desean lo mejor de ambos mundos y quieren recibir del sistema sanitario un trato que reúna el mejor humanismo apoyado por la mejor tecnología disponible.
Y en ese sentido, la tecnología no tiene por qué ser negativa en sí misma, sino que dependerá del contexto y utilización que hagamos de ella. No deberíamos hablar por lo tanto de tecnologías, sino del uso de tecnologías. De esta forma, podemos crear contextos de relación humanizada en entornos altamente tecnificados, en los que se reconozca y tenga en cuenta la dignidad de la persona.
Lo cierto es que el humanismo es un concepto que ha evolucionado con la misma sociedad y del mismo modo que tenemos una sociedad del conocimiento, estamos evolucionando hacia un humanismo digital, en el que también se está redefiniendo el papel que juegan las llamadas nuevas tecnologías en la salud, sobre todo aquellas que están más centradas en la parte social y a las que vamos a denominar Tecnologías de Acercamiento.
El humanismo digital propuesto por el historiador Milad Doueihi nace como resultado de la convergencia entre nuestra cultura y la tecnología disponible en este momento, la cual aporta una sociabilidad sin precedentes y que se hace palpable en la forma en que nos informamos, relacionamos y participamos en salud.
Por lo tanto, nuestra apuesta se centra en el uso de aquellas tecnologías centradas en las personas capaces de generar contextos humanizados que incidan en la sociabilidad, como factor determinante para establecer vínculos entre ciudadanos, profesionales e instituciones.
Tecnologías que llamamos de acercamiento porque:
- Acercan entre sí a las personas que tienen problemas de salud similares, favoreciendo el aprendizaje y apoyo mutuo, basados en la vivencia de experiencias similares.
- Nos conectan a fuentes de información en salud y permiten un intercambio de valor y confianza con profesionales e instituciones.
- Posibilitan modelos de relación horizontales en los que el paciente está en el centro del sistema, lo que le otorga un mayor control sobre su salud y favorecen su toma de decisiones.
3. ESPACIOS DE PARTICIPACIÓN EN SALUD
Internet se está convirtiendo en una de las principales fuentes de información en salud a la que acuden los ciudadanos en busca de respuestas. Los buscadores se están posicionando como la puerta de entrada a la salud digital, constituyendo el primer escalón de acceso a este conocimiento. Y de entre ellos, Google es el líder indiscutible en nuestro ámbito geográfico.
Los foros de soporte y las comunidades digitales de pacientes son también sitios en los que busca información, pero además sirven para aspectos tales como el soporte emocional y la búsqueda del apoyo de otros pacientes: lo buscan el 40% de las mujeres y el 36% de los hombres. Las personas con enfermedades crónicas utilizan las redes sociales para comunicarse con otros e intercambiar experiencias. Esto es especialmente útil en condiciones médicas raras, en cuyo caso los pacientes pueden estar geográficamente distantes. Incluso la familia y amigos de los pacientes pueden recibir apoyo emocional o solicitar orientación y asesoramiento de profesionales de la salud en las plataformas de redes sociales.
La aparición de estos espacios está propiciando además cambios en los programas de educación para la salud, pasando de un modelo clásico en que el conocimiento únicamente se transmitía de forma vertical, desde un profesional experto hasta el paciente o ciudadano, hacia nuevos modelos horizontales, en los que ambas partes tienen algo que aportar. Se consigue poner así en valor la experiencia que tienen los propios pacientes o familiares, cuya perspectiva es muy importante para otros pacientes a la hora de encarar su enfermedad.
3.1. Foros de debate
Son espacios de participación, generalmente abiertos, en los que se generan discusiones organizadas por temas, y donde cualquier usuario puede aportar su opinión. En ellos fluye la información de una manera más o menos organizada y aunque son espacios generalmente de carácter informal, recogen muchos contenidos y participación, aglutinando gran parte de la conversación en salud y convirtiéndose en micro-comunidades que constituyen auténticas redes sociales informales.
Cierto es que debido al carácter informal y generalmente improvisado de estos espacios y a la falta de participación de profesionales, la calidad de la información no es tan alta como la que pueden tener otros entornos digitales.
Aunque también hay estudios que hacen alusión a que el alto nivel de participación de estos espacios ayuda a corregir los fallos en la información que en ellos se producen. Una revisión efectuada sobre una lista de correo en la que se abordaba información sobre cáncer de mama y que incluía cerca de 5.000 mensajes, reveló que solo 10 de ellos contenían información errónea y de ellos 7 fueron corregidos por la misma comunidad en menos de 10 horas, lo que pone en relieve la importancia de la llamada inteligencia de grupo o colectiva, haciendo que la calidad de la información sea proporcional al número de participantes.
Un buen ejemplo de participación en salud de los foros de debate es el sitio web Enfemenino, el cual empezó siendo un espacio al que acudían muchas personas a preguntar a la comunidad sobre distintos temas en salud y poco a poco fue creciendo hasta alcanzar un volumen actual de más de 3 millones de mensajes.
Imagen del foro de salud del sitio web Enfemenino.com
En el polo opuesto, encontramos foros de participación en salud, específicamente creados con esta finalidad, en los que incluso participan profesionales de salud y que están moderados y orientados a unos objetivos concretos.
Forumclinic fue un programa de salud que se impulsó desde el Hospital Clinic de Barcelona, a través del cual personas con diversas enfermedades crónicas podían acceder a información de calidad, útil y rigurosa sobre su salud. Tenía como objetivo aumentar el grado de autonomía que tienen las personas con respecto a su salud y para ello contaba con 12 foros temáticos moderados por profesionales sanitarios, entre los cuales resultan más activos los relativos al cáncer de mama, depresión y esquizofrenia. Aunque ya no se encuentra operativo, representa un gran ejemplo del valor que pueden tener este tipo de comunidades, en las que los pacientes aprenden a partir de las experiencias que ya han vivido otras personas, las cuales actúan como modelos y como resultado estas personas se implican mucho más en todo aquello que concierne a su salud, a la vez que se sienten tratados con respeto, dignidad y en condiciones de igualdad.
3.2. Redes sociales generalistas
Redes sociales generalistas. Redes como Facebook, Twitter, o incluso YouTube, consideradas de tipo generalista, son también ampliamente utilizadas como forma de generar comunidades en el ámbito de la salud, dado su gran alcance y penetración entre los usuarios. Este tipo de redes presentan la ventaja de que al estar instaladas sobre una red que ya utilizan millones de personas, resulta mucho más fácil sumar nuevos participantes, que no tienen que aprender a usar la herramienta y que comparten sus contenidos con otras personas de su entorno. Y como inconveniente podríamos destacar el hecho de que la información no se encuentra organizada y resulta difícil de encontrar, de forma que los temas de consulta más frecuentes salen de forma reiterada.
En este sentido, son muy conocidas y activas las comunidades creadas en torno a temas de salud en la infancia. Grupos en Facebook como ‘El médico de mi hij@‘ fueron algunos de los más numerosos, contando con más de 37.000 miembros, en el cual participaban profesionales de varios ámbitos (pediatras, enfermeras, fisioterapeutas, maestros, psicólogos) y daban respuesta a las dudas que miles de padres allí planteaban. Incluso algunas dudas eran respondidas por otros padres que aportaban su experiencia.
La Comunidad de Mi Pediatra Online es otro ejemplo de espacio de participación en Facebook. Y aunque en este caso el pediatra que promueve la página solo aporta información y no participa en los debates, ha conseguido congregar a cerca de 2 millones de personas, que comentan y comparten sus publicaciones.

Imagen del grupo de Facebook Noches sin dormir
El grupo noches sin dormir en Facebook es una comunidad de madres y padres de niños que han debutado con diabetes mellitus, en la cual se ofrecen recursos y se dan apoyo a partir de su propia experiencia con la enfermedad.
Otras redes como Twitter también son utilizadas con fines sanitarios, tanto por pacientes como por profesionales, aunque quizás estos últimos sean los que más la utilicen para temas de salud, generando debates alrededor de distintos temas. Un ejemplo son los llamados tweetchats de salud, en los cuales se hace una convocatoria para que las personas que así lo deseen puedan aportar su opinión sobre un tema concreto, que se identifican mediante una etiqueta o hashtag, que puede ser seguida de forma sencilla por los participantes. Y Twitter también es utilizada por muchos pacientes para buscar información o como forma de compartir contenidos de salud a través de etiquetas, como son por ejemplo #cancer o #diabeteESP.
Y, por último, espacios como YouTube, la red social de vídeos por excelencia, también incluye canales específicos de salud, creados por profesionales, instituciones o incluso pacientes, en los que se incorporan vídeos para difundir mensajes sanitarios, mejorar el autocuidado de las personas o compartir narrativas de salud entre pacientes.
3.3. Comunidades de pacientes
Este tipo de espacios no tienen el mismo alcance que las llamadas redes generalistas, pero lo compensan con un mejor aprovechamiento y aporte de valor, ya que los usuarios que en ellas participan se sienten más identificados por el objetivo común de participación en torno a un tema de salud.
Son por tanto comunidades que han sido creadas específicamente con la finalidad de ser un espacio de participación en salud y favorecer el intercambio y aprendizaje entre sus miembros. En este tipo de redes participan muchos tipos de pacientes, aunque son más activas aquellas integradas por personas que comparten una patología crónica.

Imagen del sitio web Es tu diabetes, versión en español de Tudiabetes.org
Un gran ejemplo de este tipo de comunidades lo constituye la red Tudiabetes.org, creada e impulsada por un paciente diabético que descubrió cómo la participación en otros espacios favorecía su propio aprendizaje y control de su enfermedad, lo cual le llevó a establecer una red social para ayudar a otras personas en su misma situación.
Es por lo tanto una red específica para personas con diabetes y familiares o cuidadores, en la que cualquier persona pueda resolver sus dudas y contactar con pacientes. En ella se puede encontrar información sobre la enfermedad, foros de discusión, grupos de ayuda, vídeos educativos, blogs y espacios de comunicación entre sus miembros. Esta enorme aglutinación de recursos y conocimientos en torno a una enfermedad, la ha convertido en una de las redes de pacientes más potentes y populares, constituyéndose como una auténtica comunidad de aprendizaje en salud.
Otras redes de pacientes han surgido a partir de iniciativas públicas o privadas, con la finalidad de atraer a pacientes y profesionales y generar nuevo conocimiento en salud. Aunque muchas de ellas ya no están operativas, podemos destacar por ejemplo el papel que tuvo la comunidad ‘redpacientes.es’, que contó con más de 15.000 miembros activos compartiendo conocimiento sobre más de 50 enfermedades, siendo los espacios sobre esclerosis múltiple y fibromialgia los que mayor participación aglutinaron; y también la red ‘Personasque’, que se dedicaba a que los usuarios puedan descubrir a otras personas en su misma situación, con las que compartir información y experiencias. El hecho de que algunas de ellas ya no estén operativas y que vayan surgiendo y desapareciendo otras, pone de manifiesto la importancia de contar con recursos que aseguren su sostenibilidad.
Las ventajas que presentan este tipo de redes específicas frente a las generalistas e informales son varias:
- Estas comunidades se mantienen unidas gracias a que sus integrantes comparten un alto interés por un tema de salud, el cual mantiene la cohesión del grupo.
- Son redes muy específicas y sus límites suelen estar bastante bien definido, lo que centra la conversación.
- Constituyen espacios de aprendizaje y gestión del conocimiento en salud, en los que pacientes y profesionales pueden aprender unos de los otros y actúan como filtros de información en salud.
- Permiten el acercamiento entre personas con intereses comunes, actuando como un nexo y posibilitando la creación de relaciones entre sus miembros.
3.4. Redes informales
No podemos olvidar otro tipo de espacios de carácter informal que también aglutinan gran parte de la conversación en salud. Entornos que no fueron creados en principio como comunidades de salud, pero que han sido transformadas en microcomunidades gracias al carácter social que ha aportado la web 2.0. Es por ejemplo el caso de algunos blogs de pacientes, profesionales e instituciones, y también el papel de las redes que se han creado en entornos de mensajería instantánea, como WhatsApp o Telegram, en los que funcionan como grupos o microcomunidades de salud. Estos últimos están teniendo bastante valor en los últimos años, aunque en la mayoría de los casos no son cuantificables al pertenecer a espacios privados.
Algunas experiencias apuntan a mejoras en el autocuidado tras el uso de WhatsApp entre grupos de pacientes con hipertensión y diabetes.
4. LA EXPERIENCIA DEL PACIENTE EN SALUD DIGITAL
La experiencia del paciente está recibiendo una gran atención últimamente y las redes sociales ofrecen a los pacientes oportunidades para que sus voces sean escuchadas y sus conversaciones amplificadas. A través de ellas pueden compartir sus experiencias en foros de discusión, a través de mensajería instantánea, o publicarlos en la web para que otras personas los vean. A medida que las comunidades de pacientes se vuelven más interconectadas, los pacientes pueden recomendar distintas prácticas y comparar sus propias experiencias. De esta forma, los pacientes encuentran el apoyo de sus pares en las redes sociales y expresan sus sentimientos sobre su salud y la atención sanitaria que reciben.
La comunicación entre pacientes y profesionales de la salud también ha mejorado significativamente con la salud digital. A través de la telesalud y las consultas online, los pacientes pueden tener acceso a profesionales sanitarios desde la comodidad de sus casas, evitando desplazamientos y tiempos de espera innecesarios. Además, las herramientas de comunicación digital permiten a los pacientes realizar consultas sobre su salud, hacer preguntas sobre su tratamiento o informar sobre su estado de salud de manera más rápida y conveniente. Esto agiliza la comunicación y reduce la incertidumbre, brindando a los pacientes una sensación de tranquilidad y apoyo continuo.
4.1. Patient journey
Uno de los aspectos que más se están introduciendo últimamente en las instituciones sanitarias como forma de mejorar la calidad de atención al paciente, son los llamados mapas de procesos o viajes de experiencia del paciente (patient journey), que consisten en examinar cómo es el camino del paciente durante todo el proceso asistencial, con el objetivo de detectar problemas e identificar posibilidades de mejora a través de las que poder rediseñar servicios o crear otros nuevos.
La creación de mapas de procesos o viajes de experiencia del paciente implica un análisis exhaustivo de todas las etapas y puntos de contacto que el paciente atraviesa en su recorrido dentro del sistema de atención sanitaria. Esto incluye desde la programación de citas, el registro en el centro de atención, la espera en la sala de espera, la interacción con los distintos profesionales, la realización de pruebas y procedimientos, hasta la comunicación posterior al alta y el seguimiento.
La elaboración de estos mapas tiene como objetivo principal detectar problemas, identificar oportunidades de mejora y, en última instancia, optimizar los servicios de atención sanitaria. Al analizar detalladamente cada paso del proceso, se pueden identificar posibles puntos de fricción, demoras, falta de comunicación o cualquier otro problema que pueda afectar la experiencia del paciente. Esto proporciona a los profesionales de la salud y a los responsables de la gestión de la institución sanitaria una visión clara de los aspectos que requieren mejoras o cambios.
Una vez identificadas las áreas de mejora, se pueden implementar estrategias y acciones para rediseñar servicios existentes o crear otros nuevos que aborden específicamente los problemas detectados. Esto puede incluir la simplificación de los trámites administrativos, la mejora en la comunicación con el paciente, la reducción de los tiempos de espera, la implementación de tecnologías que mejoren la accesibilidad y la coordinación de la atención, entre otros aspectos.
Además, los mapas de procesos o viajes de experiencia del paciente también pueden ayudar a generar un enfoque más centrado en el paciente en la institución sanitaria. Al comprender los puntos críticos y las necesidades del paciente en cada etapa, se puede adaptar la atención y los servicios para brindar una experiencia más personalizada y satisfactoria. Esto implica escuchar activamente al paciente, involucrarlo en la toma de decisiones y tener en cuenta sus preferencias y valores individuales.
La incorporación de lo digital a la salud presenta sin duda una oportunidad para mejorar este camino de experiencia del paciente. porque gracias a la tecnología somos capaces de actuar a lo largo de todo el proceso de una forma más eficaz.
Por ejemplo, podríamos acompañar a los ciudadanos desde un primer momento en el que buscan información, proporcionándoles recursos a través de un sitio o página web, o incluso anticiparnos a sus necesidades en función de las características de salud de cada persona en función de su situación personal.
Y a lo largo del proceso, se podrían incorporar todos aquellos servicios digitales que hemos visto anteriormente, de forma que no solo aumentaríamos los puntos de contacto con el paciente, lo que ayudaría a mejorar la satisfacción y calidad percibida, sino que además podríamos aportar también valor en instantes cruciales, como son por ejemplo el momento del diagnóstico, la prescripción de un nuevo medicamento, la incorporación de cuidados de salud, o el adecuado control y mantenimiento del paciente para que permanezca en su domicilio, evitando así reingresos innecesarios.
Sin duda el futuro se presenta prometedor y pasa por una mayor personalización y el uso de servicios y tecnologías de acercamiento, que permitan poner en contacto a pacientes, profesionales e instituciones de una forma más eficaz. Ayudando a configurar a cada paciente sus propios entornos personales de salud, en los que dispondrán de información y recursos, pero también de otras personas de las que podrán aprender y en las que apoyarse.
Para ello tendremos que ser capaces de integrar todas estas tecnologías de forma efectiva y conseguir así nuestro objetivo de aportar valor a la salud de los ciudadanos de una forma integral, colocando al paciente en el centro de una vez por todas y todo ello sin perder el humanismo en los cuidados que prestamos.
5. RECURSOS COMPLEMENTARIOS RECOMENDADOS
- José Mª Cepeda: El impacto de las tecnologías de acercamientohttps://www.youtube.com/watch?v=cZVbyFUG4eQ
- Gabriel Heras: El cuidado de lo invisiblehttps://www.youtube.com/watch?v=KbYBZn7jw9I
- Unidad de innovación IBSAL: Patient journey mapping https://www.youtube.com/watch?v=bZlNWJRWW_g
BIBLIOGRAFÍA
- Eysenbach G. What is e-health? J Med Internet Res. 18 de junio de 2001;3(2):e833.
- Pagliari C, Sloan D, Gregor P, Sullivan F, Detmer D, Kahan JP, et al. What Is eHealth (4): A Scoping Exercise to Map the Field. J Med Internet Res. 31 de marzo de 2005;7(1):e9.
- Asamblea Mundial de la Salud 58. Cibersalud. Organización Mundial de la Salud; 2005. p. 3 p.
- Asamblea Mundial de la Salud 71. Salud digital. Organización Mundial de la Salud; 2018. p. 4 p.
- Salud OM de la. Estrategia mundial sobre salud digital 2020–2025. Organización Mundial de la Salud; 2021.
- Boogerd EA, Arts T, Engelen LJ, van de Belt TH. «What Is eHealth»: Time for An Update? JMIR Res Protoc. 12 de marzo de 2015;4(1):e29.
- Cepeda, JM. Manual de Inmersión 2.0 para profesionales de salud. 2.a ed. Salud Conectada; 2014.
- Cepeda J, Meijome X, Santillan A. Innovaciones en salud y tecnologías: las cosas claras. RevistaEnfermeríaCyL. 1 de mayo de 2012;4(1):28-32.
- Kaplan AM, Haenlein M. Users of the world, unite! The challenges and opportunities of Social Media. Bus Horiz. enero de 2010;53(1):59-68.
- Fatehi F, Samadbeik M, Kazemi A. What is Digital Health? Review of Definitions. Stud Health Technol Inform. 23 de noviembre de 2020;275:67-71.
- Salud OM de la. Clasificación de intervenciones de salud digital v1.0: un lenguaje común para describir los usos de la tecnología digital para la salud. Organización Mundial de la Salud; 2022 p. 20 p.
- Levine F, Locke C, Searls D, Weinberger D. The Cluetrain Manifesto. The End of Business as Usual. 1999;
- Cepeda, JM. Humanismo, salud y tecnologías de acercamiento. Index Enferm. 2014;23(4):197-9.
- Doueihi, M. InaGlobal. 11 [citado 21 de marzo de 2014]. About Digital Humanism. Disponible en: http://www.inaglobal.fr/en/ideas/article/about-digital-humanism
- Doueihi, M. La gran conversión digital. Buenos Aires: fondo de Cultura económica de argentina, s. a; 2010.
- Grau Corral I. TDX (Tesis Doctorals en Xarxa). 2011 [citado 4 de febrero de 2014]. La Comunicación en Comunidades Virtuales de Pacientes en un gran Hospital Universitario. El caso de forumclínic. Disponible en: http://www.tesisenred.net/handle/10803/84047
- Farsi D, Martinez-Menchaca HR, Ahmed M, Farsi N. Social Media and Health Care (Part II): Narrative Review of Social Media Use by Patients. J Med Internet Res. 7 de enero de 2022;24(1):e30379.
- Gooden RJ, Winefield HR. Breast and prostate cancer online discussion boards: a thematic analysis of gender differences and similarities. J Health Psychol. enero de 2007;12(1):103-14.
- DE sEMiRa SisoM. Forumclinic: the shaping of virtual communities to assist patients with chronic diseases. Enabling Health Healthc ICT Available Tailored Closer. 2013;183:271.
- Chou WYS, Hunt Y, Folkers A, Augustson E. Cancer Survivorship in the Age of YouTube and Social Media: A Narrative Analysis. J Med Internet Res. 17 de enero de 2011;13(1):e1569.
- Ramirez JFS. Social networks as a means of monitoring patients with hypertension and diabetes success story/Las redes sociales como medio de monitoreo en pacientes con hipertension y diabetes una historia de exito. Int J Integr Care. 2015;15(8).
- McCarthy S, O’Raghallaigh P, Woodworth S, Lim YL, Kenny LC, Adam F. An integrated patient journey mapping tool for embedding quality in healthcare service reform. J Decis Syst. 10 de junio de 2016;25(sup1):354-68.
- Davies EL, Bulto LN, Walsh A, Pollock D, Langton VM, Laing RE, et al. Reporting and conducting patient journey mapping research in healthcare: A scoping review. J Adv Nurs. enero de 2023;79(1):83-100.
- Trebble TM, Hansi N, Hydes T, Smith MA, Baker M. Process mapping the patient journey: an introduction. BMJ. 13 de agosto de 2010;341:c4078.
