1. INTRODUCCIÓN A LA PREPARACIÓN DE LA VIDEOCONSULTA
La preparación de la videoconsulta quizás sea uno de los momentos clave para el correcto desarrollo de la sesión. Evidentemente, como cualquier procedimiento que sea novedoso para nosotros, se precisa estar formado adecuadamente y tener entrenamiento en la materia, observando los errores y mejorando, por lo tanto, creemos que es imprescindible lograr el binomio formación-experimentación. La formación nos permite adquirir unos conocimientos adecuados y se puede conseguir a través de este manual por ejemplo y, por otro lado, tenemos la experimentación que es la oportunidad de pilotar escenarios de videoconsulta en un medio controlado (para garantizar la seguridad del paciente) y en un entorno psicológicamente seguro (donde podamos aprender del error), y esto se puede conseguir principalmente a través de videoconsulta simulada. Así, consideramos que es necesario que se genere una adecuada formación y pilotaje de videoconsulta con el fin de practicar en un entorno seguro. Nos referimos a realizar videoconsultas simuladas con el fin de mejorar nuestra atención por esta vía sin perjuicio para el paciente (puesto que es simulado) ni para el profesional.
En este punto, parece interesante explicar que la videoconsulta simulada se creó, con la profesora Diana Jiménez a la cabeza, con el fin de adaptar la simulación de alta fidelidad a la situación de no presencialidad que vivimos en marzo de 2020, en el inicio del estado de alarma por la pandemia por COVID-19, y que supuso un confinamiento de la población y, por ende, el cierre de las Universidades. En definitiva, era una forma de adaptar nuestra docencia, pero pronto nos dimos cuenta que era mucho más. Actualmente, consideramos que la simulación clínica mediante videoconsulta puede ser un adecuado medio para capacitar a alumnos y profesionales sanitarios, fundamentalmente para la adaptación de las habilidades no técnicas y para la gestión adecuada de la tecnología en una modalidad de atención que ha venido para quedarse.
Estas bondades han sido comprobadas en investigaciones dirigidas a conocer las percepciones de los alumnos tras su formación mediante videoconsultas simuladas. Para más información sobre videoconsultas simuladas, se remite al webinar de SalusOne titulado “Videoconsultas simuladas en Enfermería”, ponencia incluida en el evento SalusPlayCONF: Innovación en Formación Sanitaria post COVID-19, donde se hace un recorrido de las videoconsultas simuladas desde la creación de la idea hasta la implantación el proceso, incluyendo las fases de la metodología.
Siguiendo con nuestro argumento respecto a la formación-experimentación, alcanzar las competencias necesarias (conocimientos, habilidades y actitudes) nos capacita para implementar la videoconsulta y si integramos el binomio formación-experimentación podremos conseguir nuestro objetivo desde la perspectiva de efectividad de Peter Drucker, es decir, hacerlo bien y optimizando recursos. Y es que el efecto del entrenamiento sumado a la formación es fundamental, incluso algunos autores señalan que un único pilotaje cambia la actitud de profesionales reticentes que prefieren la atención telefónica a la videconsulta.
Y la pregunta en este momento sería: ¿en qué nos tenemos que formar? Pues fundamentalmente en dos dimensiones:
- Dimensión técnica/tecnológica. Aquí estarían las competencias básicas de informática, el manejo adecuado de las plataformas de videoconsulta y aquellos recursos de soporte informático específicos para nuestro medio.
- Dimensión no técnica. Aquí estarían todas las habilidades y actitudes no técnicas tales como habilidades de comunicación, de resolución de problemas, asertividad, actitud empática, sincronización con el paciente y medidas de influencia entre otras (en el próximo capítulo quedarán suficientemente desarrolladas).
Por todo ello, este capítulo pretende identificar los elementos necesarios para la preparación de una videoconsulta, y para simplificar este proceso a continuación se presenta a modo de tabla una lista de chequeo con las principales premisas a controlar.
Dicho checklist para hacer una videoconsulta está adaptado de la de Guía de consenso extraída de: Jiménez-Rodríguez, D.; Ruiz-Salvador, D.; Rodríguez Salvador, M.M.; Pérez-Heredia, M.; Muñoz Ronda, F.J.; Arrogante, O. Consensus on Criteria for Good Practices in Video Consultation: A Delphi Study. Int. J. Environ. Res. Public Health. 2020; 17: 5396. https://www.mdpi.com/1660-4601/17/15/5396







2. IMPLEMENTACIÓN DE LA VIDEOCONSULTA: MODELO DE LAS 5 Cs

Cuando un profesional decide iniciarse en videoconsulta, la primera necesidad que se plantea cubrir es la relacionada con la adquisición de un mínimo de habilidades tecnológicas y así lo afirman diferentes autores como Patel o Protnoy. Las competencias tecnológicas suponen un requisito necesario debido a que el dominio de la plataforma y de los recursos disponibles genera seguridad en el profesional y le permite ofrecer sus servicios al paciente.
No obstante, estas habilidades no son suficientes para implementar una videoconsulta de calidad, de tal forma que una serie de estudios como los de Jiménez et al., consideran fundamental y básico, el desarrollar habilidades de la esfera socioemocional para conseguir una atención al paciente resolutiva, auténtica y humanista.
El modelo biopsicosocial de Engel nos habla de la importancia de los factores biológicos, psicológicos y sociales en el desarrollo de un proceso de salud o enfermedad, así como también en el abordaje terapéutico de estas dimensiones. En videoconsulta en concreto, no se pueden descuidar los aspectos psicosociales, es más, es necesario enfatizarlos para equilibrar así la distancia y la despersonalización que puede/suele estar asociado al efecto pantalla. Diversos autores (Van Galen et al, Calton en al., Ostervang et al., Perrone et al. y Humphreys et al.) advierten la necesidad de capacitar a los profesionales sanitarios en habilidades de comunicación en su formación en videoconsulta, para brindar así una atención de calidad.
En definitiva, si la finalidad es implementar una videoconsulta de calidad (sería nuestro ¿para qué?), entonces es necesario un andamiaje estructurado que reúna un conjunto de acciones (¿qué hacer?) y una forma de llevarlo a cabo (¿cómo hacerlo?). Este sistema quedaría definido a través de la metodología llamada “las 5 Cs de la Videoconsulta” que reúne en 5 pasos la mejor forma de alcanzar los estándares de efectividad, humanismo y autenticidad.
LAS 5Cs DE LA VIDEOCONSULTA
Dominar la videoconsulta es una competencia al igual que por ejemplo también lo es aprender a conducir una moto de forma libre. Utilizando esta analogía podemos entender que una persona, Pepe, puede aprender a conducir por imitación (aprendizaje vicario) y por ensayo-error (aprendizaje autodidacta), y en ese caso, Pepe puede adquirir esa competencia e incluso puede sentirse eficaz (saber hacer) y satisfecho porque ha conseguido su propósito. En el mismo entorno está Pepa, quien decide ir a la mejor autoescuela de la zona para aprender a montar en moto de forma reglada y recibe clases teóricas (conocimiento), hace prácticas (habilidades) y hace preguntas y plantea escenarios complicados (actitud) a su profesor. Pepa ha conseguido su propósito, y se siente satisfecha, pero también se siente efectiva (porque sabe qué hacer y cómo hacerlo). Pepa y Pepe tienen dos visiones distintas sobre la adquisición de una nueva competencia, Pepe tiene una visión reduccionista y celebra saber conducir, mientras Pepa disfruta conduciendo de forma cómoda, segura y efectiva. En nuestro medio Pepe se inicia en videoconsulta con esfuerzo, aprendiendo de sus propios errores y copiando trucos mientras que Pepa se forma en videoconsulta con profesionales competentes y siguiendo una estructura formativa estandarizada, que serían “Las 5 Cs de la videoconsulta”
Los 5 pasos que componen las “5 Cs de la videoconsulta” son los siguientes:
- Comunicación verbal y no verbal.
- Conectar con el paciente.
- Conocer la demanda del paciente.
- Concretar los temas tratados.
- Compromiso y llamada a la acción.
Estos 5 elementos son los que especialmente hay que tener en cuenta en videoconsulta y bajo este modelo no se detallan aspectos transversales de cualquier tipo de asistencia sanitaria, es decir, que los aspectos relacionados con la anamnesis, exploración, diagnóstico, etc. no van a ser tratados desde este modelo, puesto que, se suponen integrados en cualquier práctica sanitaria.
2.1. Comunicación verbal y no verbal
Este primer paso (comunicación verbal y no verbal) es realmente una condición sine qua non, es decir, es una competencia transversal necesaria para aplicar en el resto de los pasos. Y es que es muy importante tener un control suficiente de la comunicación verbal (contenido del mensaje, sería el qué) y de la comunicación no verbal (forma de expresarlo que sería el cómo) para resultar creíble, auténtico y confiable como persona y sobre todo como profesional sanitario.
La comunicación verbal es una forma de comunicación humana que se da a través de palabras (ya sean escritas o habladas). Supone el contenido central del mensaje y es importante que recoja la información necesaria en cada momento o circunstancia (cantidad de información), así como también que esté ordenada, quede clarificada y resulte entendible (calidad de la información). El objetivo es que el contenido de la comunicación sea entendido por las personas implicadas (sanitario y paciente) y en el medio telemático, garantizar que haya un entendimiento, requiere de cierto esfuerzo extra. Los elementos de la comunicación verbal son: emisor, receptor, código, canal y mensaje
Veamos a través de un ejemplo teatralizado el impacto de cada uno de estos elementos. En esta historia aparece Lola (sanitaria) y Lolo (paciente) y juntos establecen comunicación a través de una videoconsulta.
Con respecto a los elementos emisor/receptor: emisor y receptor son las partes mínimas en una comunicación y deben ser roles intercambiables para asegurar un entendimiento y generar un diálogo constructivo. El grado de intervención de cada uno quedará establecido en función del contexto y el propósito de la videoconsulta, esto quiere decir que en una videoconsulta de Psicología parece sensato que sea el paciente el principal emisor, y por ejemplo en una videoconsulta en la que una enfermera está dando educación sanitaria a un grupo de personas con obesidad, tiene sentido que su nivel de participación sea mayor. Así, tenemos por ejemplo a Lola, que es una gran sanitaria cualificada que le gusta muchísimo hablar y lo hace muy rápido, e interviene en exceso no permitiendo que Lolo exprese la información que él estima importante, entonces no hay diálogo constructivo, la comunicación estaría viciada, sería asimétrica y no sería efectiva, y aunque Lola haya sido eficaz (resuelto la demanda a nivel técnico), la percepción de Lolo sería muy distinta influyendo en su adherencia terapéutica. Entonces, como recomendación a Lola le diríamos:
- Ten claro tu grado de intervención en función del contexto y del propósito.
- Alterna roles de emisor/receptor.
- Examina tu tendencia natural de comunicación y gestiónala si tiende a algún extremo (hablar mucho o muy poco).
Otro elemento importante es el código. Este elemento permite acceder a una idea, codificarla en un mensaje hablado, y que nuestro interlocutor lo decodifique para entender lo mismo que se le ha emitido. En videoconsulta y en determinadas circunstancias (personas mayores, hipoacusia, barrera idiomática,..) es importantísimo asegurarnos que se han entendido bien los mensajes, en este sentido, Lola puede utilizar recursos como la paráfrasis (“entonces, Lolo si te he entendido bien, refieres que no puedes iniciar el sueño, ¿verdad?”), mensajes confirmatorios de entendimiento (“Lolo, ¿esto te ha quedado claro?”), pedir aclaraciones de un concepto ambiguo(“¿qué quieres decir con que tienes fatiga?”) o pedir feedback (“Lolo, ¿podrías decírmelo con tus palabras para asegurarme que lo que has entendido? ”). En este caso, le podríamos recomendar a Lola los siguientes recursos:
- Haz uso del parafraseo o paráfrasis.
- Confirma que has entendido el mensaje, y pide aclaraciones si es preciso.
- Pide feedback para asegurar que el paciente ha entendido tu mensaje.
Veamos otro elemento de la comunicación, en este caso el canal, que es el medio a través del cual circula la información y pone en contacto a emisor y receptor. En el contexto de la videoconsulta, el canal sería la plataforma digital de comunicación y lo más sencillo para Lola sería familiarizarse con este medio, pero ella se considera bastante torpe y cree que no podrá hacerlo bien. Así que como recomendación le podríamos decir a Lola:
- Practica con la plataforma antes de iniciar la práctica profesional.
- Pilota algún caso simulado con alguien de tu confianza y pídele feedback.
- Genera un hábito para la comprobación de la tecnología antes de cada intervención.
- Dispón de una lista de chequeo en caso de incidencia con las causas más frecuentes de errores en este medio.
- Examina tu tendencia natural y creencias hacia la tecnología y gestiónalas.
El siguiente elemento de la comunicación verbal es el mensaje, que es la información que transmite un emisor a un receptor. En videoconsulta no es recomendable lanzar mensajes muy largos, lo ideal es transmitir un contenido estructurado y asumible por parte del receptor, por tanto, es muy importante conocer el perfil del paciente para adaptar el mensaje a nuestro paciente. Nuestra sanitaria Lola, que le gusta mucho hablar y lo hace muy rápido, tiene un lenguaje muy fluido y avanzado, le gusta utilizar términos exactos y a veces pierde el foco intentando explicar el contexto hasta el mínimo detalle. Pues en este caso le diríamos a Lola que afloje y también le diríamos:
- Ordena la idea en tu cabeza antes de transmitirla.
- Ten en cuenta el perfil de paciente que tienes a tu cargo y adapta el mensaje para que sea fácilmente asumible.
- Evita la paja, ve al grano y utiliza el uso del contexto y el detalle solo en aquellos momentos en que sea necesario.
- Busca que la conversación sea fluida y lo más natural posible.
En general, resulta recomendable hacer un balance personal o auto chequeo para ver cómo andamos en comunicación verbal (autopercepción). También suele funcionar bien, elegir a 3 personas cercanas y asertivas quienes puedan opinar acerca de nuestra habilidad de comunicación (percepción social) y así darnos el feedback para entrenar esta habilidad.
Y este sería el contenido de la comunicación verbal y tal y como veremos, encontraremos que algunos de estos conceptos e ideas aparecerán más adelante bajo otra estructura o perspectiva.
La comunicación no verbal contempla aquellos aspectos del intercambio comunicativo distinto de las palabras. Es una definición un tanto laxa, sin embargo, queda muy claramente descrito con un ejemplo. Puedes decir “tienes razón” de tantas formas distintas y sólo aquella que va acompañada de una actitud ajustada al mensaje (comunicación no verbal) resultará creíble y alcanzará la coherencia cognitiva. Con este ejemplo se pone de manifiesto que existen una serie de recursos que forman parte de la comunicación y que hacen que el mensaje genere mayor o menor impacto en el receptor.
Los elementos que conforman la comunicación no verbal son múltiples y se clasifican como factores asociados a la comunicación verbal o factores paralingüísticos, aquí estaría el tono, el ritmo, el volumen, los silencios y el timbre; y los factores asociados al comportamiento que sería la expresión facial, la mirada, la postura y los gestos. A continuación, quedan descritos en el siguiente cuadro:
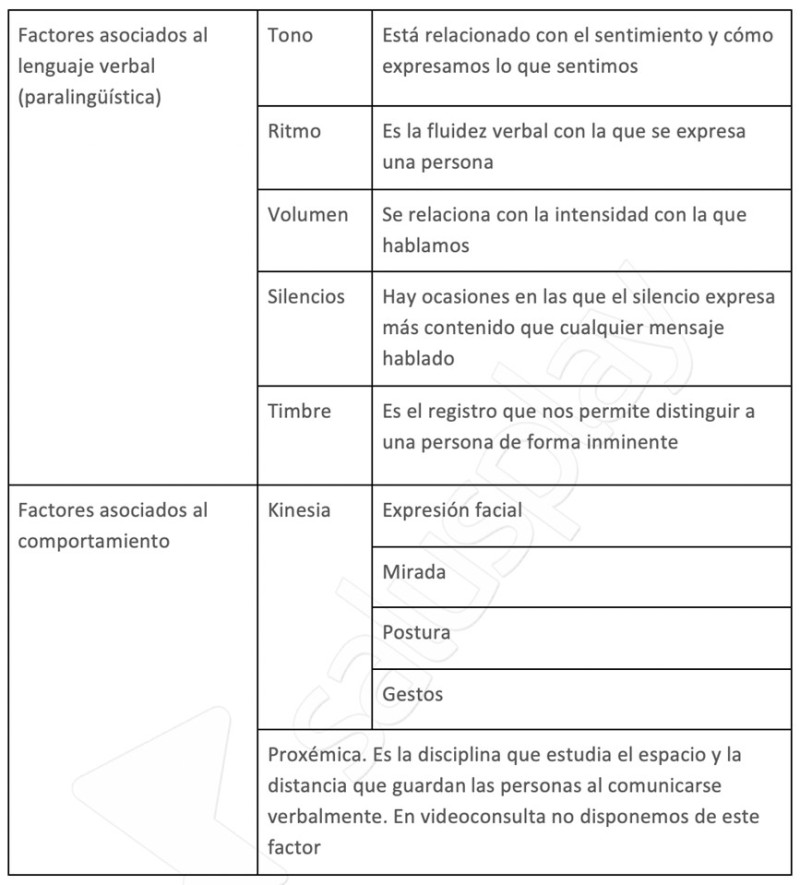
Las funciones de la comunicación no verbal son múltiples e importantes, entre ellas está: enfatizar al lenguaje verbal, expresar sentimientos y emociones, orientar la forma en que el mensaje verbal debe ser interpretado, refutar la comunicación verbal y regular la comunicación.
El investigador Albert Mehrabien examinó en porcentaje, el impacto de un mensaje llegando a la conclusión que el componente de la comunicación no verbal es mayor y genera más efecto en el receptor que la propia comunicación verbal en sí. Este hecho es impactante, por lo que, hay que tener especial cuidado, y en el medio virtual, aplicar un factor de corrección (enfatizar lenguaje no verbal) para evitar el efecto pantalla. Recordemos que una videoconsulta nos priva del factor proximidad y exige un mayor esfuerzo para procesar la información que viene del registro no verbal.
El lenguaje no verbal es decisivo para la credibilidad del emisor. En nuestro contexto es importante tener un buen manejo de la comunicación no verbal para resultar confiables y profesionales. Y sobre todo hay que tener precaución en mantener cierta coherencia entre la comunicación verbal y la no verbal, cualquier tipo de desviación y en concreto, en medio telemático, amenaza la relación terapéutica y la autenticidad. Entonces sería conveniente poder chequear cuáles son nuestras competencias a este nivel, y en este apartado también resulta operativo preguntar a personas cercanas y asertivas que nos den feedback sobre nuestro estilo de comunicación no verbal y entender que lo importante es el ajuste con la comunicación verbal más que intentar cambiar nuestra expresión no verbal.
En este paso hemos aprendido que las competencias en comunicación verbal deben ir acompasadas y en armonía con nuestra comunicación no verbal y que resulta más conveniente legitimar un estilo de comunicación serio o formal que intentar simular una comunicación no verbal artificial o no natural, entonces, sería importante autoanalizarnos y si hay discordancia (entre comunicación verbal y no verbal) tendríamos que autorregularnos hacia un estado que resulte natural y creíble.
2.1. Conectar con el paciente
Conectar con el paciente es compartir con él/ella la visión del asunto o problema, garantizar un contexto de confidencialidad y asegurar un entorno de confianza con el propósito de alcanzar una alianza y una alineación en la consecución de los objetivos propuestos.
Conectar con el paciente es lo que se conoce con el nombre de RAPPORT. El rapport es un término de origen francés que significa “crear una relación” y generar una sintonía en contenido y en emoción entre emisor (paciente) y receptor (sanitario). La sintonía en contenido hace referencia a la claridad del mensaje para todas las partes, es decir, que sanitario y paciente tengan claro cuál es el problema, el punto de partida, el objetivo y los pasos a seguir y, por otro lado, la sintonía en emoción alude al manejo del lenguaje no verbal que finalmente revela la autenticidad y credibilidad de los participantes. Entonces, finalmente el rapport establece el qué (la presentación del contenido o comunicación verbal) y el cómo (forma o comunicación no verbal) de la relación terapéutica.
En la consulta presencial, un profesional sanitario con experiencia sabe que la forma de dirigirse inicialmente al paciente es muy importante y que con algunos recursos (proximidad, ambiente cuidado, imagen profesional, tono y ritmo del discurso, mirada y postura) se puede conseguir el rapport de forma rápida y pasar a la siguiente fase. Sin embargo, en la videoconsulta estos recursos no son suficientes para garantizar el éxito.
Conseguir el rapport a través de videoconsulta exige más tiempo, esfuerzo y recursos que en una relación terapéutica convencional presencial. En el medio telemático no es adecuado acceder de forma directa a la demanda del paciente hasta que no se ha asegurado un entorno de confianza suficiente, por esto, este medio exige un mayor nivel de competencias personales.
Antes de iniciarnos en técnicas o formas de desarrollar el rapport, es necesario conocer cuál es nuestro punto de partida y para ello proponemos el siguiente itinerario a modo de chequeo personal:
- Comunicación verbal y no verbal (visto en el apartado anterior).
- Empatía.
- Asertividad.
- Resolución de problemas.
- Autogestión o modulación de la voz.
- Nivel de energía.
- Autenticidad.
- Contexto.
EMPATÍA: es la facultad de reconocerte en otra persona y percibir/entender su mundo con sus pensamientos y emociones. Es importante conocer cuál es nuestro nivel de empatía, puesto que algunos niveles son determinantes a la hora de implementar el rapport. Una persona con un nivel alto de empatía siente el efecto pantalla como una barrera y eso suele generar un desgaste energético importante. Son personas que suelen tener una actitud empática evidente a nivel presencial y que, por vía telemática, hacen un sobreesfuerzo por mostrar esa actitud y finalmente acaban presentando un marcado agotamiento físico, mental y/o emocional. Otra situación muy diferente sería el caso de personas que tienen una baja empatía, con una actitud empática poco evidente, entonces, aquí el efecto pantalla multiplica el déficit empático y genera una imagen distante, fría y poco confiable del profesional sanitario. Entonces, con respecto a la empatía, si nuestro autoconocimiento personal nos indica que estamos dentro de la normalidad no tendremos que hacer nada especial, sin embargo, si ocupamos posiciones extremas (por exceso o por defecto) tendremos que trabajar activamente en ello, puesto que el rendimiento en videoconsulta puede verse comprometido.
ASERTIVIDAD: entendemos la asertividad como la capacidad de respetar las ideas de los demás, así como también expresar y defender nuestras propias ideas. En una relación terapéutica, sanitario y paciente obtienen ganancias mutuas de esa interacción. En nuestro auto chequeo personal tendremos que analizar cómo andamos de asertividad y, si nos consideramos asertivos, dispondremos entonces de una habilidad importante para generar el rapport, sin embargo, si presentamos un déficit en asertividad pueden ocurrir distintas situaciones en el contexto de la videoconsulta que limiten nuestra eficacia, y éstas pueden ser de varios tipos; no saber establecer un límite de tiempo en un paciente hiperdemandante, sentirse arrastrado por la expectativa de un paciente y actuar de forma excesivamente complaciente o utilizar un estilo de comunicación agresivo que cohíba al paciente. Entonces, con respecto al asertividad, si nuestro autoconocimiento personal nos indica que tenemos un nivel de asertividad adecuado, entonces la utilizaremos para la relación terapéutica, sin embargo, si nuestro análisis nos indica un déficit de asertividad, es importante trabajarlo cuanto antes, debido a que en el medio telemático este tipo de déficit genera de forma evidente, insatisfacción en el profesional y un bajo rendimiento en productividad.
RESOLUCIÓN DE PROBLEMAS: entendemos como resolución de problemas la capacidad analítica de describir un problema, identificar las causas y sus posibles soluciones y la implementación de las intervenciones. Esta facultad no es igual para todo el mundo, de tal manera que todos tenemos en la mente la imagen de un compañero resolutivo y pragmático, al igual que también conocemos a alguien que ralentiza al equipo, divaga y se pierde en los detalles o no es capaz de priorizar las demandas. El contexto telemático es una barrera añadida de tal forma que una persona poco resolutiva puede generar confusión, ambigüedad o desconfianza en el paciente. Son comunes problemas del tipo; hacer muchas preguntas y salir del foco del motivo de consulta, eludir o no tener en cuenta áreas de incertidumbre decisivas para el plan terapéutico o presentar múltiples alternativas sin orden o sin criterio aparente. Entonces, con respecto a la resolución de problemas, si nuestro autoconocimiento personal nos indica que disponemos de una facultad adecuada no tendremos que hacer nada especial, sin embargo, si arrastramos algún tipo de déficit a este nivel tendremos que trabajar en la estructuración de todos los procesos que tratemos, clarificar todas las posibles intervenciones y utilizar los recursos necesarios para resultar efectivos.
AUTOGESTIÓN DE LA VOZ: la voz es una herramienta muy poderosa que puede ser entrenada para beneficio del profesional que la utiliza a menudo. Los sanitarios normalmente a nivel presencial suelen comunicarse en distintos registros (hablar con el paciente, diálogos con compañeros, discursos, sesiones clínicas, comunicaciones formales...) y suelen acomodar sus registros de voz a las distintas demandas que se plantean. Sin embargo, la vía telemática es novedosa y al principio no se suele ajustar la voz a este medio y es muy común usar un tono más alto a la hora de comunicarnos por videoconsulta (Croes y colaboradores en 2019 demostraron que las personas hablan un 15% más alto cuando se comunican por video reunión). Elevar la voz un tono conlleva un sobreesfuerzo y altera el patrón respiratorio elevando el diafragma en algunos casos y produciendo finalmente un agotamiento físico. Por eso, es muy importante hacer un autorreconocimiento sobre nuestro uso y control de la voz, y acudir a un logopeda (que es la opción más segura y efectiva), mediante videoconsulta incluso y aprender a usarla como herramienta de comunicación.
NIVEL DE ENERGÍA: hace referencia al estado de activación del sanitario, de tal forma que un nivel de energía bajo obedece a una actitud lenta, bradipsiquia y lánguida, mientras que un estado alto de energía representa una velocidad de procesamiento de información rápida, taquilalia y una quinesia alta. En la consulta presencial no es tan importante gestionar el nivel de energía, sin embargo, en videoconsulta el nivel de energía debería ser un punto por encima del nivel basal del paciente para ejercer un efecto de arrastre y movilice la actitud del paciente. Así que en nuestro escáner particular podemos chequear cuál es nuestro nivel de energía basal y ver si disponemos de recursos para gestionarla según sea necesario.
AUTENTICIDAD: la autenticidad es en definitiva la convergencia que muestra una persona entre su comunicación verbal y no verbal y que genera la coherencia suficiente para resultar un agente convincente o confiable. Y es que en la videoconsulta se dan ciertas circunstancias (efecto pantalla) que hace que el paciente pueda examinar y evaluar al sanitario con más libertad que en contexto presencial, normalmente se chequea el nivel de competencia (si gestiona y domina el tema) y si resulta creíble (a través de la autenticidad). Y aquí necesitamos nuestro escáner personal para chequear cómo somos de auténticos y después ver que, seamos como seamos (serios, ingeniosos, tímidos, etc.) si mostramos coherencia entre lo que decimos y el cómo lo manifestamos resultaremos agentes de influencia creíbles y fiables. Para analizar nuestro propio estilo y nivel de autenticidad, resulta recomendable en una primera fase; grabarnos en video en múltiples ocasiones y actitudes, y verlo tantas veces sea necesario hasta que seamos capaces de analizar nuestra conducta de forma aséptica, ajustada y cómoda (sin sentimiento de vergüenza o frustración) y en una segunda fase hacer nuevas grabaciones y pasarlas a una persona de nuestra confianza que nos de feedback continuado hasta conseguir un estilo auténtico.
CONTEXTO: una vez que tenemos un autoconocimiento ajustado de nuestros recursos y hemos solucionado aquellos aspectos mejorables vamos a examinar cómo es nuestro contexto, es decir, el lugar donde se va a desarrollar nuestra videoconsulta. Debe ser un entorno sin interrupciones, que emita armonía y orden, con una luz de calidad y una buena acústica sin resonancias. Además debe recoger ciertos símbolos que favorecen la inmersión en el entorno real; unos relacionados con el área de conocimiento (por ejemplo un modelo anatómico de un cerebro en la consulta de un neurólogo o una lámina de una laringe en la consulta de un logopeda), otros de reconocimiento profesional (que pueden ser títulos, certificados de especialización en un área,...) y otros de interés general o pequeños detalles, que son los que dan credibilidad al contexto y hacen que la consulta con el sanitario parezca real, y son todos aquellos que podríamos encontrar en una consulta presencial (una planta, un lapicero, una fotografía familiar,...). Para mejorar este aspecto compartimos las siguientes recomendaciones:
- Diseñar varias composiciones de escenario.
- Capturar en una fotografía la imagen que se vería en cada escenario de videoconsulta. En cada imagen debe aparecer el sanitario con la uniformidad y actitud apropiada.
- Seleccionar un grupo de personas heterogéneo (diferente edad, clase social, estilo) y pasarle las fotografías para que las evalúen.
- Elegir el escenario más votado.
- Otra opción es contratar a un decorador profesional.
Ahora estamos en condiciones de construir el rapport y para ello se han descrito multitud de técnicas.
Robert Cialdini en su libro “Influencia”, nos habla de 6 leyes, de las cuales nosotros incluimos estas 5 que están relacionadas con nuestro medio:
- LEY DE RECIPROCIDAD. Si en una relación te muestras afectuoso y atento de inicio es muy probable que el receptor imite esta actitud. Es un valor universal, quien siembra, recoge, y además es una técnica demostrada y extendida en el mundo de las ventas y el marketing.
- LEY DE COMPROMISO O CONSISTENCIA. Esta ley hace referencia a que cuando le pides algo sencillo a alguien por primera vez y accede a tu petición, entonces es más probable que pueda acceder a otra petición mayor. Es la tendencia humana de ser consistente con aquello que ya hemos hecho, elegido o decidido. Entonces en videoconsulta podríamos utilizarlo con alguna petición del tipo: “¿Podría decirme su número de seguridad social?” o “quiero comprobar el audio, ¿podría decir algo dirigiéndose al micrófono por favor?”, o “por favor coja papel y bolígrafo y déjelo preparado para más tarde”. Ojo es muy importante resultar creíble y solicitar peticiones que sepamos que son factibles y con cierto sentido.
- LEY DE LA PRUEBA SOCIAL. Cualquier persona tiende a imitar conductas que han sido reproducidas o seguidas por otras personas, sobre todo en momentos de incertidumbre. Entonces en nuestro medio podríamos implementarlo en la cabecera de arranque de la sesión de la siguiente manera: “la videoconsulta ha aumentado mucho en este último año (incluir dato de ese año) y son muy altas las cifras de pacientes que utilizan este medio (dato de ese año) y han reportado beneficios”. También se puede utilizar a modo de publicidad de nuestros servicios cuando el paciente/cliente está interesado en hacer una consulta y está investigando en nuestras redes sociales, página web, etc.
- LEY DE AUTORIDAD. Ser profesional es importante y tanto más, es parecerlo. Resultar profesional en una videoconsulta genera cierta autoridad y resulta una medida importante a la hora de aspectos básicos como aceptación de la enfermedad, adherencia a tratamiento y control de la incertidumbre. En videoconsulta podemos trabajar la imagen a este nivel cuidando nuestro aspecto físico, vestuario (sanitario con bata blanca en buenas condiciones) y contexto (visto anteriormente).
- LEY DE AGRADO. Cualquier persona tiene más probabilidad de dejarse influir por otra persona que le resulte de su agrado. Y aquí podemos diferenciar 2 tipos de agrado: por un lado, el relativo al plano de apariencia física y/o atractivo personal; y por otro, el agrado relativo a la simpatía que inspira. En videoconsulta podemos ver cómo andamos en estas características y aprovecharlas a nuestro favor. Con respecto a la simpatía, y tal y como hemos visto en la comunicación no verbal, es mejor mostrarse serio y auténtico que simular una simpatía que no es propia ni real.
De Dale Carnegie, y de su famoso best seller extraemos algunas técnicas para influir en los demás, como son:
- No juzgar.
- Demostrar aprecio honrado e interés sincero.
- Mostrar una actitud amistosa.
- Preguntar por el nombre de pila y utilizarlo a menudo.
- Escuchar atentamente y hacerlo evidente (en nuestro medio se puede hacer mirando a la cámara directamente y así parece que estamos mirando a los ojos).
- Evitar cualquier tipo de discusión.
- Demostrar respeto por cualquier tipo de opinión.
- Si en algún momento se comete alguna equivocación, admitirla rápida y rotundamente.
- Permitir que sea el paciente quien encuentre la idea, o siguiente paso.
- Hacer preguntas en lugar de dar instrucciones.
- Elogiar el más pequeño progreso y cada progreso.
Otras técnicas que también ofrecen resultados positivos a la hora de generar rapport son:
- Mostrar cierto optimismo y actitud proactiva.
- Resultar auténtico y hacer un buen uso de la comunicación no verbal.
- Actitud paciente y calmada (“Paciencia tener debes, mi joven Padawan” así lo recordamos del maestro Yoda) para sincronizarse con el paciente, resolver dudas y resultar asequibles.
- Buscar conexiones. Esta herramienta es muy valiosa y se trata de buscar puntos de interés o comunes con la otra persona, por ejemplo, podemos ver a través de la cámara que nuestro paciente tiene perro y si es un aspecto común podemos decirle “veo que tiene un perro en casa, a mí me gustan mucho los perros”.
En definitiva, ya tenemos autorregulados nuestros recursos personales, tenemos controlado nuestro contexto, conocemos técnicas para generar rapport, y entonces nos faltaría el cómo implementarlo todo y la respuesta a esta pregunta es muy sencilla “con gracia y elegancia” decía la Ratita Presumida y es que, la conexión con el paciente se alcanza cuando somos capaces de sincronizarnos con él y generar una atmósfera (con todos los elementos descritos) de naturalidad y fluidez.
Conectar con el paciente es una actividad que se puede hacer ante cualquier exposición, si bien es cierto que, el primer contacto supone el mejor momento para implementarlo y generar un halo que perdure durante todo el proceso y siguientes videoconsultas. Dedicar todos los recursos disponibles en la primera consulta para conectar con el paciente es una garantía de compromiso y buena disposición que resulta rentable para el sanitario y satisfactorio para ambos.
2.3. Conocer la demanda del paciente
Es clarificar y acceder a la demanda del paciente y así, poder verificar si nuestros servicios telemáticos pueden cubrir el motivo de consulta, es decir, tendríamos que ver si lo que nos pide el paciente se encuentra dentro de nuestro marco de acción por videoconsulta. Normalmente se utiliza la pregunta “¿Cuál es el motivo de su consulta?” porque suele centrar bastante al paciente y es un buen punto de partida, sin embargo, otras entradas como “cuéntame qué te pasa” son más genéricas y dan pie a relatos poco precisos.
Conocer la demanda del paciente por vía presencial es más fluido y natural porque una persona que acude físicamente a una consulta ya tiene una intencionalidad y ya ha dado el primer paso (que es acercarse), sin embargo, en videoconsulta puede que para el paciente sea la primera vez que lo verbalice y en función de su estilo de personalidad puede sentirse más o menos cómodo.
Verificar si nuestros servicios pueden cubrir la demanda del paciente parece una obviedad, sin embargo, es el primer paso para rentabilizar tiempo y recursos. Vamos a revisar esta idea a través de un ejemplo teatralizado. Paco es paciente y Paca es logopeda que solo presta asistencia a través de videoconsulta. El motivo de consulta de Paco es trabajar su problema de disfagia por recomendación de su neurólogo. Paca le informa que su demanda precisa de una consulta presencial para poder explorar la orofaringe y le pasa el contacto de una colega suya que atiende por vía presencial, para que pueda atenderlo. Entonces, a partir de este ejemplo podemos considerar que es importante:
- Conocer las limitaciones de la videoconsulta en el servicio sanitario que ofertamos, en el ejemplo Paca sabe que no puede hacer exploraciones de orofaringe por videoconsulta y que eso es determinante para el abordaje terapéutico del paciente.
- Disponer de un plan de contingencia para los pacientes que vienen con una demanda asistencial que no puede cubrirse desde la videoconsulta, en este caso Paca deriva al paciente a una colega suya que tiene consulta presencial.
El profesional sanitario que hace videoconsulta debe disponer de forma detallada todos los procesos asistenciales que puede cubrir por vía telemática y la forma de implementarlos a través de este medio. Entendemos el proceso asistencial como el desglose de las distintas actividades que hay que ejecutar para hacer una determinada atención sanitaria. A continuación, detallamos algunos procesos sanitarios de un psicólogo, por ejemplo:
- Cumplimentar la historia clínica.
- Evaluación psicológica.
- Establecer una aproximación diagnóstica o diagnóstico definitivo.
- Abordaje terapéutico, y muchos otros.
Pues para cada uno de esos procesos tendríamos que disponer de todas las actividades que lo integran y la forma de implementarlas a través de la vía telemática. Por ejemplo, para el proceso “evaluación psicológica” tendríamos que tener en cuenta lo siguiente:

Lo que puede parecer otra aportación del “Capitán Obvio” consiste en que los recursos en videoconsulta no son los mismos que en consulta presencial y, por tanto, debemos identificarlos y tenerlos a mano para implementarlos de forma natural y sin resistencias.
En definitiva, en este paso tenemos que tener muy claro los procesos que NO podemos atender por vía telemática, disponer de un plan de contingencia para éstos, identificar los procesos que SÍ que podemos dar cobertura desde videoconsulta y la forma de implementarlos a través de este medio. A continuación, el abordaje sería exactamente igual que en la consulta presencial.
2.4. Concretar los temas tratados
Este paso trata de describir y concretar los principales aspectos tratados, con el propósito de establecer foco sobre ellos, resaltar su relevancia y asegurar que el paciente ha entendido cada uno de estos aspectos.
Este paso es fundamental en videoconsulta debido a que el efecto pantalla puede distraer la atención del paciente, sin embargo, si somos capaces de concretar los principales aspectos tratados, nos aseguraremos que los mensajes han sido entendidos e integrados.
Una vez que tenemos claro que este paso es importante en videoconsulta podemos hacer que su implementación sea lo más efectiva posible, y aquí es donde aparece el concepto insight psicológico de Sternberg, que viene a ser cuando una persona que está delante de un puzle encuentra de golpe la forma de conectar sus piezas. Pues si somos capaces de concretar las principales ideas tratadas (piezas del puzle) y las presentamos con cierto orden y timing (sincronización con el paciente), podremos conseguir que el paciente integre y se apropie de esas ideas y por tanto mejore la adherencia al tratamiento, la conciencia de enfermedad o proceso de salud y su modo de afrontamiento.
La concreción nos permite legitimar que tanto sanitario como paciente tienen la misma visión del problema y que no queda ningún fleco suelto. Veámoslo a través de un ejemplo con Julia que es una paciente con obesidad que acude a videoconsulta con Julio que es enfermero y está enseñándole hábitos saludables para la pérdida de peso.
- Julio: Entonces, Julia, hemos visto que tienes un IMC de 32.3, que sobre tu altura tendrías que perder unos 15 kilos, sabemos que no tomas nada de verdura ni fruta y que no sueles hacer ejercicio, ¿es así Julia?
- Julia: Ajá.
- ulio: Y también hemos visto que algunas noches no puedes controlar la ansiedad y que haces ingestas abusivas, ¿no?
- Julia: Si, es así
- Julio: Pues una vez que sabemos cuál es la situación, dime Julia, ¿cuál va a ser tu nivel de implicación, hasta qué punto quieres empezar a trabajar?
Este sería un ejemplo para clarificar los datos de la anamnesis y el examen físico, pero también se puede utilizar para concretar las decisiones terapéuticas adoptadas. Con respecto a este último punto y, por ejemplo, para la recomendación de beber suficiente agua al día, es conveniente repasar la metodología SMART, que nos habla de la rentabilidad de plantear cada objetivo de forma que sea:
- Específico (Specific). Limitado a las indicaciones terapéuticas planteadas de forma detallada. Esto es “beber 2 litros de agua al día”.
- Medible (Measurable). Que pueda medirse y registrarse con facilidad. Se puede hacer un registro de los días que el paciente bebe 2 litros de agua al día.
- Alcanzable (Attainable). Asequible para el paciente. En condiciones normales cualquier persona puede tomar 2 litros de agua al día.
- Relevante (Relevant). Importante para el proceso terapéutico. En este caso, estar suficientemente hidratado es relevante para la pérdida de peso.
- Acotado en el Tiempo (Time based). Desde el momento de una consulta hasta la siguiente.
En este sentido, utilizar la metodología SMART para las recomendaciones terapéuticas centra muy bien al paciente, ofrece un sistema de evaluación para visitas posteriores y posiciona al paciente en un entorno con oportunidades para la consecución de los objetivos planteados.
En definitiva, concretar las principales ideas nos refresca el contenido tratado, nos asegura que el problema y su abordaje ha sido entendido por ambas partes y encamina al paciente al siguiente paso que es el compromiso.
2.5. Compromiso y llamada a la acción
El compromiso es la forma en la que el paciente participa en las recomendaciones terapéuticas del sanitario. Se trata de un gradiente que iría desde un nivel bajo de compromiso, con una participación pasiva y una implicación baja hasta un nivel de compromiso alto en el que el paciente asume activamente las recomendaciones del sanitario y las hace suyas.
La definición de llamada a la acción es un tanto líquida, pero viene a ser el primer paso a dar para conseguir el objetivo propuesto o para seguir las indicaciones terapéuticas, es decir, que supone un principio de realidad en el proceso de cambio.
En la consulta presencial normalmente está estandarizado que el paciente reciba algún tipo de documento (receta, instrucciones, tríptico, ejercicios) o recurso (interconsulta, número de teléfono, prueba) y eso junto con la proxémica (efecto de la proximidad física) y al hecho de acudir físicamente a la consulta, define cierto compromiso en el seguimiento del proceso asistencial, sin embargo, en la videoconsulta esto no es transferible, pero sí que se puede trabajar sobre el nivel de compromiso través de un recurso muy sencillo y factible que es pedirle al paciente que tome nota de las indicaciones terapéuticas, e incluso es recomendable trasladar la idea para que sea el mismo paciente quien escriba con sus palabras esas recomendaciones. Para corroborar que el mensaje escrito es pertinente, le pediremos al paciente que lea las anotaciones y así nos aseguramos que hay registro de las principales ideas, que ha quedado claro y que no ha quedado ningún cabo suelto. Esta técnica de pedirle al paciente que tome nota de las recomendaciones terapéuticas podría entenderse como la llamada a la acción, pero en realidad no lo sería (lo veremos más adelante).
En videoconsulta es fundamental que el sanitario muestre también cierto nivel de compromiso, ¿y esto para qué?; por un lado, para mantener el rapport con el paciente, pero sobre todo como símbolo de alianza terapéutica a la hora de conseguir el objetivo marcado de forma conjunta. Si no se refuerza el compromiso, las probabilidades de abandono son considerables en el medio telemático y esto hay que tenerlo especialmente claro en consultas que precisan de cierta continuidad (consultas de Psicología, adquisición de hábitos saludables desde Enfermería, consultas de pacientes crónicos, etc.). Si retomamos el escenario de Julio (enfermero) y Julia (paciente con obesidad) podría quedar así:
- Julio: Entonces, tal y como has tomado nota por escrito, en estas semanas te comprometes a ¿qué exactamente?
- Julia: Pues eso, a beber 2 litros de agua, a hacer 5 comidas al día, a tomar verdura, hacer algo de ejercicio al día y a seguir las recomendaciones que me vas a mandar por correo electrónico.
- Julio: Muy bien, Julia, y yo por mi parte me comprometo a seguirte en las siguientes citas, y a responder a cualquier pregunta que tengas a través del correo. Y así, Julia, podremos avanzar juntos en el camino hacia la adquisición de hábitos saludables.
- Suele funcionar muy bien, disponer de un plan de contingencia para aquellas situaciones en las que se produce una desviación sobre las recomendaciones terapéuticas iniciales. Ese plan de contingencia debe quedar claro en esta fase y lo ideal es que sea elaborado de forma conjunta entre sanitario y paciente. Si seguimos con nuestro ejemplo de Julio y Julia, podría quedar algo así:
- Julio: Bueno, Julia, pues ya sabes lo que hay que hacer, y ahora vamos a plantear qué es lo que puedes hacer en el caso de que te saltaras alguna indicación algún día ¿vale?, ¿lo has entendido?
- Julia: Si, creo que sí. Te refieres a tener un plan B en el caso en que me salte la dieta o algo así, ¿no?
- Julio: Efectivamente. Es exactamente eso. Vamos a definir entre los dos, qué podemos hacer por ejemplo si te saltas la dieta un día, ¿qué se te ocurre?, a ver.
- Julia: Pues, no se. ¿comer menos o hacer el doble de ejercicio al día siguiente?
- Julio: ¿Sí?, ¿Tú crees? Mira, yo lo veo de otra forma..., yo creo que un día estaría permitido salirse de las recomendaciones, vamos que no habría que poner ningún tipo de castigo, lo que sí que no deberíamos permitir es estar 2 días seguidos fuera de las prescripciones, ¿entiendes lo que quiero decir?
- Julia: Si, creo que sí, vamos que me puedo saltar la dieta un día, pero no 2 seguidos.
- Julio: Exactamente. De esta forma el error está permitido, porque todos somos humanos..., pero la reincidencia no. ¿Cómo lo ves?
- Julia: Pues mira, lo veo liberador, la verdad. Creo que así si podré hacerlo sin problemas.
- Julio: ¿En serio, Julia?
- Julia: Si. Sin problemas.
-Julio: Bueno, pues toma nota si crees que lo necesitas.
- Julia: No, no hace falta.
Otros ejemplos podrían ser:
- “vamos a pensar qué podemos hacer si un día te olvidas de tomarte la pastilla”.
- “puede pasar que un día no te venga bien hacer los ejercicios de la voz, ¿qué se te ocurre que podrías hacer?”.
- “también puede ocurrir que estés en cuarentena unos días por el COVID, ¿qué podrías hacer para mantener la actividad física?”.
La llamada a la acción es la primera actividad, es el primer paso que acerca al paciente a su propósito u objetivo, así que antes hemos visto que escribir las recomendaciones terapéuticas no sería una llamada a la acción, sin embargo, las siguientes sí que se pueden considerar como auténticos primeros pasos hacia la consecución de los objetivos:
- Elaborar una lista de chequeo con los ítems a valorar de forma diaria con respecto a la consecución de los objetivos (beber 2 litros de agua al día: SI/NO; hacer ejercicio físico moderado durante 30 minutos al día: SI/NO; tomar 5 frutas/verduras al día: SI/NO...).
- Preparar la logística para la implementación del plan. Que podría ser comprar frutas y verduras, tener a mano ropa de deporte, disponer de una botella térmica de agua...
- Pedir apoyo social inmediato. Aquí podríamos incluir solicitar a las personas cercanas su apoyo para la consecución de los objetivos propuestos, ya sea pudiendo desahogarse con ellos o pedirle ánimos y retroalimentación, o únicamente disponer de un sistema de control externo que dificulte la transgresión del plan.
En este momento y como antesala del cierre, se fijará la siguiente cita y sobre todo se repasará la información que resulta necesaria para estar disponible en esa fecha, y de esta forma se repasa junto al paciente de nuevo todas las recomendaciones.
En definitiva, en esta fase ha quedado claro que el compromiso (tanto del paciente como del sanitario) debe ser evidente y explícito, que una herramienta poderosa es pedirle al paciente que escriba en un papel las distintas prescripciones, que la llamada a la acción debe ser fácil y asequible y que tenemos que tener a la mano un plan de contingencia en el caso de no implementar las medidas terapéuticas planteadas.
3. VISIÓN, MISIÓN Y VALORES DE LAS 5 Cs
La videoconsulta, al igual que cualquier herramienta innovadora supone una oportunidad para ser implantada desde el inicio con unos estándares de calidad ideales.
La metodología de las 5Cs es un modelo que implementa la videoconsulta garantizando unos referentes de calidad adecuados, y lo hace desde un enfoque humanizador dirigido hacia la efectividad. A continuación, y aprovechando que tenemos cierto conocimiento de las 5 Cs, vamos a describir la misión, visión y valores de esta metodología.
MISIÓN. Hace referencia al propósito del modelo, es decir, responde a la pregunta: ¿Para qué sirve la metodología de las 5 Cs?:
- Para conocer y gestionar las particularidades de la videoconsulta.
- Para identificar y ordenar los pasos a seguir en una estrategia que busca la efectividad.
- Para ofrecer un enfoque humanizador.
- Promover la autenticidad como actitud en este medio.
VISIÓN. En este apartado desde la metodología de las 5 Cs pretendemos:
- Generar influencia y divulgar este modelo con aquellos agentes que compartan esta perspectiva.
- Instaurar la asistencia sanitaria por videoconsulta a través de un enfoque humanizador.
- Generar una impronta de efectividad trabajando sobre la mejora continua.
VALORES. Los valores que hacen sinergia en la esencia de este modelo son:
- Integridad y respeto.
- Entusiasmo y vitalidad.
- Simplicidad y efectividad.
- Mejora continua.
- Liderar desde el ejemplo.
En definitiva y a modo de contextualización de todo lo anterior podríamos reseñar que:
- La videoconsulta es un modelo de asistencia relativamente joven que, aunque ya existía, no ha sido hasta la entrada de la pandemia, el momento en el que ha hecho músculo dentro de la asistencia sanitaria.
- Al ser un tema “novedoso” hay que abrir vías de investigación para explorar metodologías nuevas que permitan la implantación de la videoconsulta con unos estándares de calidad adecuados.
- Las 5 Cs nace como un modelo para trabajar en videoconsulta de forma efectiva y desde un enfoque humanizador.
- Éste y otros modelos que nazcan deben crecer, interaccionarse y tender hacia la mejora continua.
4. RECOMENDACIONES POST-VIDEOCONSULTA
La videoconsulta es una herramienta que exige (sobre todo cuando nos estamos iniciando) del control consciente de múltiples variables (habilidades intra e interpersonales y competencias técnicas y clínicas). De forma progresiva y por el efecto de la experiencia se consigue la automatización de algunas de estas variables, sin embargo, existe la impresión percibida acerca del desgaste que supone la comunicación telemática.
En la actualidad (marzo 2021), no existe aún evidencia suficiente que cuantifique el impacto de las video comunicaciones a nivel de agotamiento personal, sin embargo, algunos autores como Wiederhold o Bailenson, ya hablan y describen un cuadro de agotamiento, inquietud e irritabilidad que han denominado la “fatiga del Zoom”, que toma este nombre a raíz de la expansión de la citada plataforma durante la pandemia. Según estos autores existirían 4 posibles causas que podrían estar relacionadas con este cuadro:
- Exceso de contacto visual cercano. Es el mismo proceso que aparece cuando estás en un ascensor y te resulta violento mantener la mirada, sin embargo, en este contexto lo esperable es mantener el contacto visual durante todo el tiempo.
- Aumento en la carga cognitiva por el esfuerzo que supone, desde la comunicación no verbal, el enviar y recibir señales. Además, también se produce una corrección a nivel neurológico para sincronizar una pequeñísima demora que existe entre el momento en que se produce una acción y el momento en que es recibida.
- Estrés debido a una mayor autoevaluación al ver nuestra propia imagen durante la comunicación y al estar expuesto a la valoración externa pormenorizada de cualquier gesto, mirada o actitud.
- Limitación en la movilidad física que nos impide expresar de forma natural conductas que resultan pertinentes en contexto presencial, como estirar ligeramente la espalda o levantarnos para coger un documento.
Entonces entendemos que las videoconsultas (sobre todo cuando éstas se realizan de forma seguida) conllevan cierto esfuerzo y desgaste, por lo tanto, resulta conveniente hacer un ligero descanso al finalizar cada sesión. Y ahora la pregunta es ¿cuándo finaliza una sesión? Pues en realidad una videoconsulta no acaba cuando finaliza la comunicación con el paciente, sino que hay que trabajar 3 aspectos para dar por concluida una asistencia telemática. Estos aspectos son la evaluación, registro y recursos.
4.1. Evaluación
La evaluación hace referencia a la monitorización y valoración de los resultados obtenidos tras la videoconsulta implementada. Es un buen recurso para conocer nuestro nivel de autoeficacia, autorregularnos y, sobre todo, para mejorar.
William Thompson Kelvin dijo “Lo que no se define no se puede medir. Lo que no se mide, no se puede mejorar. Lo que no se mejora, se degrada siempre” y en este contexto se cumple exactamente así. Ya en el capítulo anterior veíamos cómo era necesario describir todos los procesos que el profesional puede desarrollar en su práctica clínica por videoconsulta, y también describir todas las actividades e indicadores que integran esos procesos, pues bien, de lo que se trata en este apartado es de lo siguiente:
- Evaluar la efectividad en la consecución de cada una de las actividades descritas y contempladas, por ejemplo, con una escala del 1 al 5.
- Identificar eventos adversos no previstos y examinar la probabilidad de recurrencia.
- Evaluar el impacto a nivel cualitativo, es decir, valorar qué aspectos han sorprendido (tanto positiva como negativamente) y analizar dicha situación accediendo a las causas primarias y secundarias.
Una vez que se ha hecho la evaluación aparecen una serie de resultados que podemos clasificar en 3 direcciones:
- Tendencia favorable, perteneciente a resultados compatibles con la efectividad, es decir, la evaluación nos muestra evidencia que indica que estamos haciendo las cosas bien y optimizando recursos. En este caso tendremos que mantener la misma estrategia (no hacer nada).
- Tendencia neutra con resultados intermedios, en la que los datos no impresionan hacia ningún extremo (ni favorable ni desfavorable). En este caso, lo recomendable sería diseñar una oportunidad de mejora para incrementar los resultados.
- Tendencia desfavorable que puede venir a través de un indicador con una puntuación baja (de 1 en una escala 1-5), o de un rasgo cualitativamente negativo de un aspecto particular o simplemente a través del impacto de un evento adverso. En cualquier caso en esta situación existe un riesgo real, y lo recomendable sería establecer un sistema de control para ese riesgo, y éste podría estructurarse de varias formas en base a la efectividad; podríamos actuar sobre las causas que han generado el riesgo, o también podríamos cambiar la probabilidad de recurrencia, otra opción sería trabajar sobre las consecuencias para reducir su nivel de impacto y finalmente podríamos aceptar la existencia de ese riesgo e integrarlo dentro de nuestro proceso.
Esta fase de evaluación nos da un feedback informativo muy válido para saber en qué punto estamos y, sobre todo, para trazar el mejor camino que nos permita mejorar y alcanzar nuestros objetivos de forma efectiva. Veámoslo a través de un ejemplo. Imaginemos que un psicólogo llamado Chuso ha finalizado una primera videoconsulta con Chusa, una paciente que es profesora de secundaria, cuyo motivo de consulta era trabajar la ansiedad generalizada. La sesión ha transcurrido muy bien salvo por un evento adverso y se han tratado todos los procesos asistenciales y todas las actividades recogidas para ese tipo de consulta. Entonces Chuso tras cerrar la comunicación con Chusa, inicia la evaluación de su intervención y puntúa en efectividad cada una de las actividades desarrolladas y, por ejemplo, para las actividades del proceso evaluación psicológica le queda una matriz así:

Chuso ha evaluado con puntuación 5 casi todas las actividades porque las ha implementado de forma efectiva, sin embargo, la actividad “Disponer de herramientas para la corrección de los cuestionarios” ha sido valorada con una puntuación de 1 debido a que específicamente, no dispone de ningún recurso directo para la corrección del cuestionario específico para valorar la ansiedad. Chuso ahora tiene que gestionar el control de ese riesgo y ver si le resulta rentable adquirir esta herramienta (que sería actuar sobre la causa del riesgo y sobre la probabilidad de recurrencia). Chuso se da cuenta que el trastorno de ansiedad generalizada es muy común y que por tanto comprar esa herramienta sería fácilmente amortizable, de tal forma que Chuso al hacer la evaluación de su actuación, concluye que puede mejorar en su práctica diaria.
Durante la videoconsulta Chuso ha identificado un evento adverso, que ha sido que Chusa se ha ausentado diciendo que tenía que apartar una olla del fuego y finalmente ha tardado unos 5 minutos. Chuso, al ser la primera vez que le pasaba esto, no ha hecho nada en concreto, lo ha dejado pasar, sin embargo, en la evaluación se ha dado cuenta que este tipo de incidencias pueden ocurrir. Chuso decide establecer un sistema de control para este riesgo y resuelve trabajar sobre la probabilidad de recurrencia, de tal forma que decide incluir dentro de la información básica de la primera sesión (es uno de los procesos), aspectos relacionados con ciertas normas y así lo deja por escrito a modo de actividad para implementar siempre, y sería algo así como “Solicitar al paciente que respete las citas y asegure su contexto y ambiente para evitar distracciones, interrupciones o interferencias”. Chuso al hacer esta evaluación ha identificado un riesgo y por tanto ha actuado en consecuencia para mejorar en efectividad.
En general la videoconsulta ha ido muy bien, sobre todo ha notado que a partir de un momento puntual todo iba mucho más ágil. Aun habiendo hecho la evaluación, no dispone de información precisa, es más bien una impresión y es que ha notado cierta resistencia inicial en Chusa, que no sabe si es debido al efecto pantalla, o por falta de seguridad y confianza o por algo aún desconocido. El caso es que esta impresión es una oportunidad para que Chuso identifique situaciones similares (con otros pacientes) y vaya acumulando experiencias, y así determinar el riesgo y poder analizar las causas primarias y secundarias. Chuso continuará evaluando esta impresión, de tal forma que con suficiente información Chuso podría llegar a determinar que, por ejemplo, trabajar el trastorno de ansiedad generalizada por videoconsulta es mucho más complicado, y que para conectar con el paciente se necesitan muchos más recursos. En esta ocasión la evaluación nos ha permitido también valorar el impacto a nivel cualitativo de una impresión y así seguir analizando esta información con el objetivo de controlar un riesgo y mejorar la calidad.
Con Chuso hemos visto unos ejemplos sobre cómo implementar la evaluación dentro de nuestra práctica diaria. En realidad, la evaluación es una herramienta que debería aplicarse en todos los procesos definidos y así la calidad asistencial tendería hacia la excelencia. Lo que hemos hecho en este ámbito de la videoconsulta en concreto, ha sido aprovechar la gran oportunidad que supone iniciar un nuevo camino para incluir en nuestra mochila los mejores recursos y así recorrerlo de forma directa y con menor coste, o, dicho de otra manera, que, ya que tenemos que aprender competencias para incluir la videoconsulta en nuestra práctica diaria, vamos a hacerlo de una forma que nos permita ganar efectividad y tender hacia la mejora continua.
4.2. Registro
“Lo que no se registra no existe”. Acabamos de finalizar nuestra sesión de videoconsulta y hemos programado la siguiente cita para dentro de una semana. Si no hacemos un registro adecuado de la información básica tras una videoconsulta pondremos en riesgo la continuidad asistencial y la seguridad del paciente, resultaremos poco confiables y redundantes (al preguntar de nuevo por hechos tratados) pero sobre todo nuestra efectividad se verá reducida considerablemente.
El registro de información es básico dentro de la práctica asistencial y en una consulta presencial se hace de forma natural durante la sesión, sin embargo, en la videoconsulta a veces supone una interferencia en la relación con el paciente, si el registro no está integrado en la plataforma o resulta laborioso implementarlo. En este contexto resulta interesante reflexionar sobre los siguientes aspectos y adaptarlos a cada realidad:
- ¿Qué información? Sería el conjunto mínimo básico de datos (CMBD) que es la cantidad mínima y básica de información sobre cada episodio asistencial.
- ¿Dónde se guarda la información? Sería identificar la mejor ubicación, más sensata y conocida por todos para poder ser rescatada fácilmente a posteriori y así tener una fácil accesibilidad a la misma.
- ¿Cuándo se hace el registro de la información? Aquí hay dos opciones que sería hacer el registro de forma síncrona (en el momento) o de forma diferida al finalizar la sesión.
- ¿Cómo? Aquí es donde cada profesional en función del contexto, de la plataforma o del proceso asistencial que atienda deberá decidir cómo integrar el registro de información en su práctica habitual. Si se trabaja en equipo lo ideal sería alcanzar un consenso en el procedimiento de registro.
- ¿Con qué recursos? Aquí veremos los recursos que nos plantea nuestra plataforma, o si disponemos de otro aplicativo para recoger información.
El registro de la información debería estar integrado dentro de los procesos asistenciales y así de forma normalizada cualquier profesional podría recabar, registrar e incluso recuperar cualquier información.
En cualquier caso, toda la información que no se ha registrado en el momento debe anotarse al finalizar la sesión, al igual que hacer todas las tareas que han quedado pendientes como mandar información por mail, calendar una cita o hacer una interconsulta.
En definitiva, lo ideal sería recoger la información básica de forma síncrona y sin generar interferencias y hacerlo de forma natural. Existen plataformas y aplicativos que permiten el registro de información con doble pantalla y un sistema de registro a modo de chequeo de los principales temas.
4.3. Recursos
Cuando te hayas despedido, y previo a otra sesión tanto de videoconsulta como presencial, ten en cuenta ciertas cuestiones derivadas de los medios técnicos, del entorno y de ti mismo. Intenta interiorizarlas para que a futuro las tengas automatizadas.
- En cuanto a los medios técnicos, recuerda realizar correctamente los procedimientos propios de fin de conexión de todas las plataformas o sesiones que hayas tenido que iniciar para realizar la videoconsulta, y que no vayas a continuar empleando.
- Posterior a este paso, y en referencia al entorno, es necesario dejar el espacio físico en condiciones óptimas o despejado para que sea preparado para su siguiente uso. También recuerda mantener todos los dispositivos enchufados y en su sitio para la próxima videoconsulta.
- Profesional sanitario: no menos importante, si acabas de terminar una videoconsulta debes tomarte un descanso (las videoconsultas agotan más que las consultas presenciales). Por ejemplo: respirar o moverse físicamente, levantar vista de la pantalla.
Finalmente, como recomendación general indicar que, si el lugar y los dispositivos para hacer videoconsulta se comparten con otras profesionales, consideramos necesario hacer un checklist o cartel indicativo de las diferentes acciones a realizar para el adecuado mantenimiento de las instalaciones y dispositivos. Colocar dicha documentación en un lugar visible para todos. Además, sería conveniente proponer a una persona que sea responsable de la supervisión y tener un registro común de posibles incidencias en los medios técnicos. Esto es básico para no encontrarnos con problemas no previstos y que se hubiesen podido subsanar, cuando vayamos a hacer uso del material.
4.4. Conclusiones al finalizar la comunicación con el paciente en videoconsulta
Entonces, una vez que hemos finalizado la comunicación con nuestro paciente a través de videoconsulta tendremos que asegurar ciertos aspectos para dar por cerrada la sesión. Estos son:
- Realizar una evaluación de nuestra intervención para medir nuestra autoeficacia y sobre todo para mejorar nuestra calidad de servicio.
- Registrar toda aquella información que ha quedado pendiente.
- Disponer los recursos y el entorno en las mejores condiciones posibles.
Y una vez se han tratado estos aspectos entonces ya se da por cerrada la sesión y sería el momento de hacer un pequeño descanso, que puede ser; cerrar un ratito los ojos, dar un pequeño paseo, ir al baño, beber agua o simplemente estar tranquilo y tomar consciencia de que el siguiente es otro paciente en otra sesión y con otra demanda y otras circunstancias.
5. PREGUNTAS FRECUENTES
1. Quiero iniciarme en la atención por videoconsulta, pero no sé por dónde empezar. ¿Qué hago?
Lo primero de todo, decirte que ya estás en el camino. Es preciso adquirir tanto habilidades tecnológicas (gestión de los recursos técnicos) como habilidades no técnicas. El estudio de este manual te ayudará a plantear un plan personal de trabajo para adquirir las competencias necesarias y generar una atención de calidad desde un enfoque humanizador.
2. En mi trabajo se ha implantado un sistema o plataforma propia para la gestión de videoconsulta, así que, he decidido atender por este medio. ¿Qué tengo que tener en cuenta para empezar?
Comienza por dominar adecuadamente la plataforma, pregunta dónde puedes encontrar la información de la gestión técnica de la misma (página web, cursos y/o tutoriales). Además, es importante ponerte en contacto con el servicio técnico para que te indiquen la viabilidad del inicio y cómo solventar las posibles problemáticas que puedan surgir. Todo ello te llevará a ser más operativo y poder centrarte en las demás habilidades necesarias para la atención adecuada.
3. Tras conocer la plataforma de videollamadas que voy a utilizar para realizar la videoconsulta, ¿necesito formarme en alguna metodología para gestionar y manejar adecuadamente dicha videoconsulta?
Es recomendable formarse en alguna metodología para llevar a cabo una atención sanitaria de calidad.
4. ¿Cuántos tipos de metodología existen en la actualidad para trabajar desde videoconsulta?
Existen distintos tipos de abordaje de la videoconsulta, que estarían basados en la perspectiva y estilo de los profesionales sanitarios, sistemas de salud o espíritu de las empresas, sin embargo, a fecha de marzo de 2021 no existe ninguna metodología registrada.
5. Ya tengo la cita concertada con mi paciente, pero siento que se me va a olvidar algo, ¿qué hago?
La videoconsulta es una modalidad de atención que tiene sus fases y su protocolo. Es recomendable que tengas tu checklist a mano y compruebes todos los ítems. Te hemos proporcionado una lista de verificación que deriva de un consenso de expertos, pero si consideras que necesitas sumar ítems, siéntete libre para completar y hacer tu propia lista.
6. ¿El modelo de las 5 Cs es una metodología reglada para trabajar la videoconsulta sanitaria?
Si. Este modelo nace a raíz de una revisión de la evidencia disponible y unas publicaciones (avaladas por OMS) en las que, primero se analizaron las percepciones de los profesionales sanitarios sobre las dificultades en el uso de las videoconsultas y, tras ello, mediante una técnica Delphi se llegó a un consenso para unas buenas prácticas en videoconsulta.
7. Una persona que no tenga experiencia clínica ¿podría empezar a trabajar en videoconsulta con las 5 Cs?
En realidad, no. Se necesita cierto bagaje para disponer de competencias clínicas. Un profesional sanitario con cierta experiencia clínica y con la formación adecuada (por ejemplo, desde el modelo de las 5Cs) puede implementar la videoconsulta de forma satisfactoria.
8. El modelo de las 5 Cs ¿es válido para cualquier profesión sanitaria?
Si, aunque cada profesional en función de su ámbito de aplicación y sus características personales tendrán un margen de maniobrabilidad y de ajuste.
9. El modelo de las 5 Cs ¿es válido para cualquier profesional sanitario?
Esta metodología está centrada en alcanzar la efectividad desde un enfoque humanizador y promoviendo una actitud de autenticidad y proactividad. Sin embargo, existen perfiles de personalidad que no comparten este espíritu y que pueden utilizar otros enfoques más asépticos.
10. ¿Qué profesionales sanitarios no se suelen sentir cómodos utilizando este modelo de las 5Cs?
Principalmente profesionales con una personalidad rígida, con incapacidad para el autoconocimiento y la autogestión personal. También personas que priorizan las competencias técnicas al trato personal.
11. ¿Es necesario seguir el orden de los pasos descritos en las 5 Cs?
El primer paso, que es la comunicación verbal y no verbal es transversal durante todo el proceso. Sin embargo, el resto de los pasos siguen un orden que es coherente con la secuencia de una videoconsulta.
12. Si nunca he tenido habilidades en la comunicación verbal y no verbal ¿puedo llegar a comunicarme de forma eficaz?
Si, claro que puedes. Se trata de un aprendizaje basado en hábitos de conducta, en el que incluso podrás utilizar un registro de tu estilo de comunicación durante la videoconsulta y utilizar otro tipo de registro para comunicarte fuera del plano laboral.
13. Si no tengo habilidades en la comunicación verbal y no verbal ¿cómo puedo conseguirlas?
Necesitarías cierta apertura hacia el autoconocimiento y la autogestión personal, y trabajar en función del feedback personal (a través de autorregistros) y social (a través de las devoluciones que hagan las personas asertivas cercanas que dispongas).
14. ¿Cómo puedo saber si dispongo de habilidades para la comunicación verbal?
De la misma forma que sabes si eres rubio o moreno, es decir, lo sabes tú y lo sabe la gente de tu alrededor. Si tienes la impresión de que hablas de forma clara y recibes mensajes de la gente próxima resaltando ese rasgo, entonces sí que tienes habilidades para la comunicación verbal. Por el contrario, si no tienes esa impresión de ti mismo o de tus allegados, entonces sí que deberías trabajar esta dimensión.
15. ¿Cómo puedo saber si dispongo de habilidades para la comunicación no verbal?
La respuesta es la misma que la anterior. Por lo tanto, revisa tu impresión personal y la de la gente asertiva y cercana que tengas disponible. También suele resultar clarificador grabarte en video haciendo algo espontáneo y después visionarlo. Incluso le puedes pasar el vídeo a gente de tu confianza para que te ofrezca un feedback informativo.
16. ¿Cómo puedo trabajar sobre los factores asociados al comportamiento y más específicamente sobre la expresión facial, la mirada, la postura y los gestos?
A través del feedback directo de un espejo y del uso de las grabaciones en distintos contextos y situaciones, que permitan ser evaluados por uno mismo y por personas asertivas próximas.
17. He estudiado el manual en profundidad y he hecho ejercicios para mejorar mis habilidades, tal y como se recomienda en el mismo. Pero sigo sintiendo que no seré capaz de manejar y gestionar adecuadamente una asistencia sanitaria por este medio.
Si nunca has hecho una videoconsulta es normal sentirse así. Ya estás preparado para hacer la experimentación previa a una consulta real. Simula con alguna persona de confianza una videoconsulta y obtén feedback del proceso, tanto propio como de la persona que ha simulado ser el paciente.
18. Me considero una persona seria y formal, ¿tengo que cambiar mi estilo de comunicación para trabajar en videoconsulta?
No necesariamente. Si hay coherencia entre tu comunicación verbal y no verbal, resultas auténtico y es adaptativo a tu medio, entonces no sería necesario. Sin embargo, si tu estilo de comunicación no es adaptativo (porque trabajas con niños o con personas depresivas o porque quieres generar un mayor impacto en tu población diana), entonces sí que deberías mejorar y cambiar tu estilo de comunicación para trabajar en videoconsulta.
19. Me agota de forma soberana el contacto y el trato con el paciente. Yo prefiero el trabajo instrumental, tomar decisiones y hacer técnicas. ¿Cómo puedo hacer videoconsulta?
Desde tu estilo de personalidad lo más conveniente sería que trabajases en formato presencial. Ahora bien, si necesitas incluir la videoconsulta en tu atención sanitaria, deberías plantearte si dispones de motivación, voluntad suficiente y flexibilidad para afrontar el enorme reto que supondría para ti.
20. Lo de conectar con el paciente, no lo veo. Yo soy más pragmático y directo y siempre me ha ido bien. ¿Puedo saltarme ese paso?
Establecer esa conexión con el paciente, o rapport, nos ofrece una garantía sobre la efectividad del proceso y un enfoque humanizador. Además, desde el modelo de las 5 Cs no se contempla la posibilidad de renunciar a este paso ni a ningún otro. Por lo tanto, si te saltas este paso no estarás siguiendo el modelo de las 5 Cs de la videoconsulta.
21. ¿Se puede confundir generar rapport con ejercer una manipulación sobre el paciente?
Es una magnífica pregunta y la respuesta es “según el fin que persigas”. Si utilizas las medidas de influencia para tu beneficio personal, entonces estás manipulando. Sin embargo, si lo que persigues es conectar con el paciente mediante el rapport para que tu atención sanitaria sea eficaz y efectiva, no se trataría de manipulación, sino de un recurso para favorecer la interdependencia paciente-sanitario, generar impacto en la salud del paciente o mejorar la aceptación de la enfermedad, adherencia terapéutica y compromiso personal.
22. Si quiero que el paciente tenga un material de apoyo tipo infografía, ¿puedo mandárselo más adelante por correo electrónico?
Definitivamente no. Lo recomendable es que el envío, bien sea mediante la propia plataforma de videoconsultas o por email sea en el momento que se está desarrollando la videoconsulta. Es el conocido efecto Zeigarnik, que consiste en que el cerebro no soporta quedarse a medias y, en consecuencia, se genera una sensación desagradable en el sujeto.
23. ¿Todas las recomendaciones terapéuticas deben seguir la metodología SMART?
No necesariamente. La metodología SMART nos permite un anclaje a la realidad y a favor de la efectividad, constituyendo una herramienta poderosa hacia la consecución de objetivos. Sin embargo, no se trata de una metodología de obligado cumplimiento, sino más bien, de una guía a seguir para establecer objetivos.
24. Si aceptamos delante del paciente que el plan terapéutico puede incumplirse, ¿no estaríamos abriendo esa posibilidad?
No, el incumplimiento terapéutico es una posibilidad potencial y hablar explícitamente del mismo no aumenta su incidencia. Es más, hablar abiertamente del plan de contingencia en caso de incumplimiento de las recomendaciones, retroalimenta el rapport y mejora la efectividad de la asistencia.
25. La llamada a la acción no me queda clara, aunque sé que se trata de la primera acción que nos acerca hacia la consecución de nuestro objetivo. Sin embargo, no entiendo ¿por qué es tan importante?
Cualquier cambio de hábito de conducta implica un ajuste emocional, cognitivo y conductual, por lo que yo puedo llegar a tener claro antes de acostarme, por ejemplo, que al día siguiente voy a hacer una hora de ejercicio al levantarme. Sin embargo, cuando suena el despertador ya no lo tengo tan claro y puedo llegar a procrastinar y no hacer deporte. Ahora bien, si previamente he elaborado mi llamada a la acción para ese objetivo, entonces la noche anterior prepararé la ropa de deporte, pondré el despertador al lado de la ropa lo suficientemente lejos para tener que levantarme y, de esta forma, facilitar ese primer paso hacia la consecución de mi objetivo.
6. RECURSOS COMPLEMENTARIOS RECOMENDADOS
- Diana Jiménez: Videoconsultas simuladas en Enfermeríahttps://www.youtube.com/watch?v=XimxU-A81qo
BIBLIOGRAFÍA
- Bailenson JN. Nonverbal Overload: A Theoretical Argument for the Causes of Zoom Fatigue. Technology, Mind, and Behavior [Internet]. 2021; 2(1). Disponible en: https://tmb.apaopen.org/pub/nonverbal-overload
- Bates, M. Technological innovation comes to palliative care: With a shortage of palliative specialists, telemedicine and remote monitoring offer relief. IEEE Pulse. 2016; 7(6): 25-29. doi:10.1109/MPUL.2016.2606467
- Bauer EH, Bollig G, Dieperink KB. District nurses' views on and experiences with a telemedicine educational programme in palliative care. Scand J Caring Sci. 2020; 34(4):1083-1093. doi: 10.1111/scs.12818.
- Benachi Sandoval N, Castillo Martínez A, Vilaseca Llobet JM, Torres Belmonte S, Risco Vilarasau E. Validación de la versión en español del cuestionario PCAS para evaluar la atención primaria de salud. Rev Panam Salud Publica. 2012; 31(1) 32-39. Disponible en: http://www.scielosp.org/scielo.php?script=sci_arttext&pid=S1020-49892012000100005
- Bertoncello C, Colucci M, Baldovin T, Buja A, Baldo V. How does it work? Factors involved in telemedicine home-interventions effectiveness: A review of reviews. PLoS One. 2018; 13(11): e0207332. doi: 10.1371/journal.pone.0207332.
- Buvik A, Bugge E, Knutsen G, Småbrekke A, Wilsgaard T. Quality of care for remote orthopaedic consultations using telemedicine: a randomised controlled trial. BMC Health Serv Res. 2016;16(1): 483. doi: 10.1186/s12913-016-1717-7.
- Caffery LJ, Smith AC. Investigating the quality of video consultations performed using fourth generation (4G) mobile telecommunications. J Telemed Telecare. 2015; 21(6):348-54. doi: 10.1177/1357633X15577311.
- Calton BA, Rabow MW, Branagan L, Dionne-Odom JN, Parker Oliver D, Bakitas MA, Fratkin MD, Lustbader D, Jones CA, Ritchie CS. Top Ten Tips Palliative Care Clinicians Should Know About Telepalliative Care. J Palliat Med. 2019; 22(8):981-985. doi: 10.1089/jpm.2019.0278.
- Carnegie D. Como ganar amigos e influir sobre las personas, 3ª edición. Valencia: Elipse; 2008.
- Chaet D, Clearfield R, Sabin JE, Skimming K; Council on Ethical and Judicial Affairs American Medical Association. Ethical practice in Telehealth and Telemedicine. J Gen Intern Med. 2017; 32(10):1136-1140. doi:10.1007/s11606-017-4082-2.
- Choi KR, Skrine Jeffers K, Cynthia Logsdon M. Nursing and the novel coronavirus: Risks and responsibilities in a global outbreak. J Adv Nurs. 2020; 76(7):1486-1487. doi: 10.1111/jan.14369.
- Cialdini R. Influencia, 4ª edición. Boston: Allyn & Bacon; 2001.
- Contreras CM, Metzger GA, Beane JD, Dedhia PH, Ejaz A, Pawlik TM. Telemedicine: Patient-Provider Clinical Engagement During the COVID-19 Pandemic and Beyond. J Gastrointest Surg. 2020; 24(7):1692-1697. doi: 10.1007/s11605-020-04623-5.
- Croes EAJ, Antheunis ML, Schouten AP, Krahmer EJ. Social attraction in video-mediated communication: The role of nonverbal affiliative behavior. Journal of Social and Personal Relationships, 2019; 36(4): 1210–1232, doi: 10.1177/0265407518757382.
- Csikszentmihalyi M. Fluir (Flow). Una psicología de la felicidad, 3ª edición. Barcelona: Kairos; 1997.
- de la Torre-Díez I, López-Coronado M, Vaca C, Aguado JS, de Castro C. Cost-utility and cost-effectiveness studies of telemedicine, electronic, and mobile health systems in the literature: a systematic review. Telemed J E Health. 2015; 21(2):81-5. doi: 10.1089/tmj.2014.0053.
- Drucker P. The effective executive, 1st edition. New York: Harper Collins; 1967.
- Engel GL. The need for a new medical model: a challenge for biomedicine. Science. 1977; 196(4286):129-36. doi: 10.1126/science.847460.
- Flodgren G, Rachas A, Farmer AJ, Inzitari M, Shepperd S. Interactive telemedicine: effects on professional practice and health care outcomes. Cochrane Database Syst Rev. 2015; 2015(9):CD002098. doi: 10.1002/14651858.CD002098.pub2.
- Gómez Arias PJ, Abad Arenas E, Arias Blanco MC, Redondo Sánchez J, Galán Gutiérrez M, Vélez García-Nieto AJ. Medical and Legal Aspects of the Practice of Teledermatology in Spain. Aspectos medicolegales de la práctica de la teledermatología en España. Actas Dermosifiliogr. 2021;112(2):127-133. doi:10.1016/j.ad.2020.09.003.
- Greenhalgh T. Video consultations: a guide for practice. [Internet]. BJGP Life. 2020. [consultado 2 Mar 2021]. Disponible en: https://bjgplife.com/2020/03/18/video-consultations-guide-for-practice/
- Greenhalgh T, Wherton J, Shaw S, Morrison C. Video consultations for covid-19. BMJ. 2020; 368:m998. doi: 10.1136/bmj.m998.
- Hagge D, Knopf A, Hofauer B. Chancen und Einsatzmöglichkeiten von Telemedizin in der Hals , Nasen- und Ohrenheilkunde bei der Bekämpfung von SARS-COV-2 : Narratives Review [Telemedicine in the fight against SARS-COV-2-opportunities and possible applications in otorhinolaryngology : Narrative review]. HNO. 2020; 68(6):433-439. German. doi: 10.1007/s00106-020-00864-7.
- Hall JL, McGraw D. For telehealth to succeed, privacy and security risks must be identified and addressed. Health Aff (Millwood). 2014; 33(2):216-21. doi: 10.1377/hlthaff.2013.0997.
- Hammersley V, Donaghy E, Parker R, McNeilly H, Atherton H, Bikker A, Campbell J, McKinstry B. Comparing the content and quality of video, telephone, and face-to-face consultations: a non-randomised, quasi-experimental, exploratory study in UK primary care. Br J Gen Pract. 2019; 69(686):e595-e604. doi: 10.3399/bjgp19X704573.
- Hollander JE, Carr BG. Virtually Perfect? Telemedicine for Covid-19. N Engl J Med. 2020; 382(18):1679-1681. doi: 10.1056/NEJMp2003539.
- Hong YR, Lawrence J, Williams D Jr, Mainous III A. Population-Level Interest and Telehealth Capacity of US Hospitals in Response to COVID-19: Cross-Sectional Analysis of Google Search and National Hospital Survey Data. JMIR Public Health Surveill. 2020; 6(2):e18961. doi: 10.2196/18961.
- Humphreys J, Schoenherr L, Elia G, Saks NT, Brown C, Barbour S, Pantilat SZ. Rapid Implementation of Inpatient Telepalliative Medicine Consultations During COVID-19 Pandemic. J Pain Symptom Manage. 2020; 60(1):e54-e59. doi: 10.1016/j.jpainsymman.2020.04.001.
- Ignatowicz A, Atherton H, Bernstein CJ, Bryce C, Court R, Sturt J, Griffiths F. Internet videoconferencing for patient-clinician consultations in long-term conditions: A review of reviews and applications in line with guidelines and recommendations. Digit Health. 2019; 5:2055207619845831. doi: 10.1177/2055207619845831.
- Jiménez-Rodríguez D, Arrogante O. Simulated Video Consultations as a Learning Tool in Undergraduate Nursing: Students' Perceptions. Healthcare (Basel). 2020; 8(3):280. doi: 10.3390/healthcare8030280.
- Jiménez-Rodríguez D, Belmonte García MT, Santillán García A, Plaza Del Pino FJ, Ponce-Valencia A, Arrogante O. Nurse Training in Gender-Based Violence Using Simulated Nursing Video Consultations during the COVID-19 Pandemic: A Qualitative Study. Int J Environ Res Public Health. 2020; 17(22):8654. doi: 10.3390/ijerph17228654.
- Jiménez-Rodríguez D, Ruiz-Salvador D, Rodríguez Salvador MDM, Pérez-Heredia M, Muñoz Ronda FJ, Arrogante O. Consensus on Criteria for Good Practices in Video Consultation: A Delphi Study. Int J Environ Res Public Health. 2020; 17(15):5396. doi: 10.3390/ijerph17155396.
- Jiménez-Rodríguez D, Santillán García A, Montoro Robles J, Rodríguez Salvador MDM, Muñoz Ronda FJ, Arrogante O. Increase in Video Consultations During the COVID-19 Pandemic: Healthcare Professionals' Perceptions about Their Implementation and Adequate Management. Int J Environ Res Public Health. 2020; 17(14):5112. doi: 10.3390/ijerph17145112.
- Jiménez-Rodríguez D, Torres Navarro MDM, Plaza Del Pino FJ, Arrogante O. Simulated Nursing Video Consultations: An Innovative Proposal During Covid-19 Confinement. Clin Simul Nurs. 2020; 48:29-37. doi: 10.1016/j.ecns.2020.08.004.
- Jones MS, Goley AL, Alexander BE, Keller SB, Caldwell MM, Buse JB. Inpatient Transition to Virtual Care During COVID-19 Pandemic. Diabetes Technol Ther. 2020; 22(6):444-448. doi: 10.1089/dia.2020.0206.
- Ley 41/2002, de 14 de noviembre, básica reguladora de la autonomía del paciente y de derechos y obligaciones en materia de información y documentación clínica. [BOE, núm. 274, de 15 de noviembre de 2002, pp. 40126-40132] [consultado 2 Mar 2021]. Disponible en: https://www.boe.es/eli/es/l/2002/11/14/41
- Ley Orgánica 3/2018, de 5 de diciembre, de Protección de Datos Personales y garantía de los derechos digitales. [BOE, núm. 294, de 6 de diciembre de 2018, pp. 119788-857] [consultado 2 Mar 2021]. Disponible en: https://www.boe.es/buscar/doc.php?id=BOE-A-2018-16673
- Lurie N, Carr BG. The Role of Telehealth in the Medical Response to Disasters. JAMA Intern Med. 2018; 178(6):745-746. doi: 10.1001/jamainternmed.2018.1314.
- Mallow JA, Petitte T, Narsavage G, Barnes E, Theeke E, Mallow BK, Theeke LA. The Use of Video Conferencing for Persons with Chronic Conditions: A Systematic Review. Ehealth Telecommun Syst Netw. 2016; 5(2):39-56. doi: 10.4236/etsn.2016.52005.
- Matheson J; RCGP Health Inequalities Standing Group. Video consultations: quality, access, and equity in COVID and post-COVID general practice. Br J Gen Pract. 2020; 70(696):329. doi: 10.3399/bjgp20X710861.
- Mehrabian, A. Nonverbal communication. Nebraska Symposium on Motivation. 1971; 19: 107–161.
- Müller KI, Alstadhaug KB, Bekkelund SI. Acceptability, Feasibility, and Cost of Telemedicine for Nonacute Headaches: A Randomized Study Comparing Video and Traditional Consultations. J Med Internet Res. 2016;18(5):e140. doi: 10.2196/jmir.5221.
- Nordtug B, Brataas HV, Rygg L. The use of videoconferencing in nursing for people in their homes. Nurs. Rep. 2018; 8(1). Disponible en: https://doi.org/10.4081/nursrep.2018.6761
- Oficina de Seguridad del Internauta. Plataformas de videoconferencia y aspectos de seguridad que te interesa conocer. [Internet]. Blog. 2020. [consultado 2 Mar 2021]. Disponible en: https://www.osi.es/es/actualidad/blog/2020/05/11/plataformas-de-videoconferencia-y-aspectos-de-seguridad-que-te-interesa
- Ohannessian R, Duong TA, Odone A. Global telemedicine implementation and integration within health systems to fight the COVID-19 pandemic: a call to action. JMIR Public Health Surveill, 2020; 6: e18810. doi: 10.2196/18810.
- Østervang C, Vestergaard LV, Dieperink KB, Danbjørg DB. Patient Rounds With Video-Consulted Relatives: Qualitative Study on Possibilities and Barriers From the Perspective of Healthcare Providers. J Med Internet Res. 2019; 21(3):e12584. doi: 10.2196/12584.
- Patel UK, Malik P, DeMasi M, Lunagariya A, Jani VB. Multidisciplinary Approach and Outcomes of Tele-neurology: A Review. Cureus. 2019; 11(4):e4410. doi: 10.7759/cureus.4410.
- Read Paul L, Salmon C, Sinnarajah A, Spice R. Web-based videoconferencing for rural palliative care consultation with elderly patients at home. Support Care Cancer. 2019; 27(9):3321-3330. doi: 10.1007/s00520-018-4580-8.
- Perri GA, Abdel-Malek N, Bandali A, Grosbein H, Gardner S. Early integration of palliative care in a long-term care home: A telemedicine feasibility pilot study. Palliat Support Care. 2020; 18(4):460-467. doi: 10.1017/S1478951520000012.
- Perrone G, Zerbo S, Bilotta C, Malta G, Argo A. Telemedicine during Covid-19 pandemic: Advantage or critical issue? Med Leg J. 2020; 88(2):76-77. doi: 10.1177/0025817220926926.
- Peters L, Greenfield G, Majeed A, Hayhoe B. The impact of private online video consulting in primary care. J R Soc Med. 2018; 111(5):162-166. doi: 10.1177/0141076818761383.
- Portnoy J, Waller M, Elliott T. Telemedicine in the Era of COVID-19. J Allergy Clin Immunol Pract. 2020; 8(5):1489-1491. doi: 10.1016/j.jaip.2020.03.008.
- Randhawa RS, Chandan JS, Thomas T, Singh S. An exploration of the attitudes and views of general practitioners on the use of video consultations in a primary healthcare setting: a qualitative pilot study. Prim Health Care Res Dev. 2019; 20:e5. doi: 10.1017/S1463423618000361.
- Rockwell KL, Gilroy AS. Incorporating telemedicine as part of COVID-19 outbreak response systems. Am J Manag Care. 2020; 26(4):147-148. doi: 10.37765/ajmc.2020.42784.
- Santos-Peyret A, Durón RM, Sebastián-Díaz MA, Crail-Meléndez D, Goméz-Ventura S, Briceño-González E, Rito Y, Martínez-Juárez IE. Herramientas de salud digital para superar la brecha de atención en epilepsia antes, durante y después de la pandemia de COVID-19 [E-health tools to overcome the gap in epilepsy care before, during and after COVID-19 pandemics]. Rev Neurol. 2020; 70(9):323-328. Spanish. doi: 10.33588/rn.7009.2020173.
- Shaw SE, Seuren LM, Wherton J, Cameron D, A'Court C, Vijayaraghavan S, Morris J, Bhattacharya S, Greenhalgh T. Video Consultations Between Patients and Clinicians in Diabetes, Cancer, and Heart Failure Services: Linguistic Ethnographic Study of Video-Mediated Interaction. J Med Internet Res. 2020; 22(5):e18378. doi: 10.2196/18378.
- Smith WR, Atala AJ, Terlecki RP, Kelly EE, Matthews CA. Implementation Guide for Rapid Integration of an Outpatient Telemedicine Program During the COVID-19 Pandemic. J Am Coll Surg. 2020; 231(2):216-222.e2. doi: 10.1016/j.jamcollsurg.2020.04.030.
- Spence D. Bad medicine: The future is video consulting. Br J Gen Pract. 2018; 68(674):437. doi:10.3399/bjgp18X698777.
- Sternberg RJ. Beyond IQ: A triarchic theory of human intelligence. New York: Cambridge University Press; 1985.
- Sternberg RJ, Davidson JE. The nature of insight. Cambridge: MIT Press; 1995.
- Thiyagarajan A, Grant C, Griffiths F, Atherton H. Exploring patients' and clinicians' experiences of video consultations in primary care: a systematic scoping review. BJGP Open. 2020; 4(1): bjgpopen20X101020. doi: 10.3399/bjgpopen20X101020.
- van Galen LS, Car J. Telephone consultations. BMJ. 2018; 360: k1047. doi: 10.1136/bmj.k1047.
- Vellingiri B, Jayaramayya K, Iyer M, Narayanasamy A, Govindasamy V, Giridharan B, Ganesan S, Venugopal A, Venkatesan D, Ganesan H, Rajagopalan K, Rahman PKSM, Cho SG, Kumar NS, Subramaniam MD. COVID-19: A promising cure for the global panic. Sci Total Environ. 2020; 725:138277. doi: 10.1016/j.scitotenv.2020.138277.
- Vidal-Alaball J, Acosta-Roja R, Pastor Hernández N, Sanchez Luque U, Morrison D, Narejos Pérez S, Perez-Llano J, Salvador Vèrges A, López Seguí F. Telemedicine in the face of the COVID-19 pandemic. Aten Primaria. 2020; 52(6):418-422. doi: 10.1016/j.aprim.2020.04.003.
- Vidal-Alaball J, Camps-Vilà L. Guidelines for a good and safe telephone service in COVID-19. Aten Primaria. 2021; 53(4): 101965. doi: 10.1016/j.aprim.2020.12.006
- Wang C, Horby PW, Hayden FG, Gao GF. A novel coronavirus outbreak of global health concern. Lancet. 2020; 395(10223):470-473. doi: 10.1016/S0140-6736(20)30185-9.
- WHO Group Consultation on Health Telematics. A health telematics policy in support of WHO's Health-for-all strategy for global health development: report of the WHO Group Consultation on Health Telematics, 11-16 December, Geneva, 1997. Geneva: World Health Organization; 1998. Disponible en: https://apps.who.int/iris/handle/10665/63857
- Wiederhold BK. Connecting Through Technology During the Coronavirus Disease 2019 Pandemic: Avoiding "Zoom Fatigue". Cyberpsychol Behav Soc Netw. 2020; 23(7):437-438. doi: 10.1089/cyber.2020.29188.bkw.
