1. INTRODUCCIÓN AL E-PACIENTE
Si la llamada sociedad del conocimiento se sustenta en redes de información que posibilitan una comunicación y participación nunca vistas hasta el momento, es evidente que una consecuencia directa es el nacimiento de un nuevo tipo de ciudadanos, capaces de adaptarse a este nuevo contexto y aprovechar las herramientas que tienen a su alcance para mejorar su vida.
De esta forma, como ciudadanos empezamos a adquirir competencias en el uso de tecnologías de información y comunicación (TIC) para manejarnos en estos espacios. Un paso más adelante, nos formamos en tecnologías para el aprendizaje y conocimiento (TAC), que nos permiten formarnos mejor y gestionar adecuadamente nuestro propio conocimiento. Y por último estarían las que Dolors Reig ha denominado Tecnologías del Empoderamiento y la Participación (TEP), que llevan a los ciudadanos a nuevas formas de participación social.
Si a esto le añadimos los cambios que también inciden en el ámbito de la salud, tenemos como resultado un nuevo tipo de pacientes, a los que hemos denominado e-pacientes, para hacer referencia a esa capa digital que integran en su relación con la salud. Este término surge a partir de un tipo de ciudadano que desea tener un mayor poder de participación social y quiere ser responsable en la toma de decisiones que afectan a su vida y, en consecuencia, en su salud.
1.1. Definición de e-paciente
Podríamos definir al e-paciente podría definirse como aquella persona que toma un papel activo en lo que se refiere a su salud y usa Internet y otras tecnologías de la información y la comunicación, para mejorar su estado de salud o el de otras personas. Este término incluye por lo tanto no solo a pacientes directos, sino también a personas de su entorno más cercano.
El e-paciente nace de la confluencia de dos factores: por un lado, de aquellas personas llamadas ‘empoderadas’ es decir, personas que tienen la capacidad y la convicción de tomar un papel activo y ser responsables en la toma de decisiones de todo aquello que concierne a su salud; y por otro lado de cómo saben cómo utilizar y poner a su disposición las herramientas digitales que tienen a su alcance.
El ámbito de la salud está viviendo por tanto la misma evolución que la sociedad y como pacientes adaptamos las herramientas disponibles a nuestras necesidades. De este modo empezamos a buscar de forma activa información en salud, a participar en foros y redes sociales sanitarias, a comunicarnos y a establecer relaciones con pacientes, profesionales e instituciones a través de Internet, a intentar resolver problemas, entender síntomas. Y, en definitiva, a crear nuestros propios Entornos Personales de Salud, en los que integramos todas aquellas fuentes que aportan valor a nuestra salud.
Conceptualización del Entorno Personal de Salud. Obtenido de saludconectada.com.
Los usos que hacen estos e-pacientes de las herramientas son muy variados y abarcan aspectos que van desde buscar información en foros y buscadores, hasta el uso de redes sociales generalistas o específicas de salud, participación en comunidades virtuales de pacientes o comunicación con otros pacientes o profesionales, por poner algunos ejemplos.
El término e-paciente fue acuñado por Tom Ferguson para describir a aquellas personas que estaban preparadas, capacitadas, empoderadas y comprometidas con su salud y la toma de decisiones. Existen otros términos relacionados que, aunque se utilizan en distintos programas de salud, no son equivalentes. Términos como paciente empoderado, paciente activo, paciente experto, etc. El concepto empoderamiento (del inglés empowerment) hace referencia al proceso a través del cual las personas consiguen mayor control sobre las acciones y decisiones que afectan a su salud. Este puede hacer referencia a niveles sociales, psicológicos, o políticos y se diferencian dos tipos: el individual y el comunitario.
Durante las últimas décadas han aparecido programas de salud que buscan empoderar o activar pacientes, formándoles en habilidades y competencias específicas que les permita estar mejor informados, mejorar su nivel de autocuidado y participar en la toma de decisiones. Modelos como el de CDSMP (Chronic Disease Self-Management Program) de Stanford han sido probados con buenos resultados en distintos países y están introduciendo en sus programas el uso de tecnologías de educación virtual, las cuales permiten llegar a pacientes a los que programas presenciales no alcanzan.
Uno de los primeros e-pacientes así bautizados es Dave deBronkart, también conocido como ‘e-patient Dave’, que en el año 2007 fue diagnosticado de un cáncer renal en fase avanzada con un pronóstico de supervivencia de pocos meses. Siguiendo los consejos de su médico, Dave accedió a una comunidad virtual de pacientes con cáncer (Acorg.org), donde conoció un tratamiento que era eficaz en ciertos casos de su tipo de cáncer, aunque no estaba disponible en todos los centros sanitarios. Eso le llevó a continuar su búsqueda en Internet y finalmente encontró un hospital en el que pudo recibir el tratamiento. Hoy Dave sigue dando charlas en todo el mundo contando su historia y la de otros e-pacientes.

Dave deBronkart en una ponencia junto a una de sus célebres frases. Obtenido de kimmicblog.com
1.2. Tipos de e-pacientes
No existe un límite claro que defina lo que es un e-paciente y lo que no, sino que podríamos hablar de una escala o clasificación en función del uso que hacen de las tecnologías, ya que tanto los grados de alfabetización digital como los de empoderamiento son variables en cada persona.
La evolución natural de las cosas nos hace predecir que dentro de poco tiempo todos seremos e-pacientes y del mismo modo que todos los aspectos relacionados con la salud acabarán incorporando el uso de tecnologías, se perderá la ‘e’ del término e-salud, y el de e-paciente correrá la misma suerte.
Podríamos diferenciar tres tipos de e-pacientes conforme al uso que éstos hacen de Internet en relación con su salud. Estos son:
- Buen estado de salud (60%): pacientes que piensan ocasionalmente sobre su salud y usan Internet de forma esporádica y para informarse sobre aspectos concretos (ejercicio, nutrición, etc.). También lo hacen para buscar información sobre sus síntomas antes de acudir a sus consultas médicas, y sobre los diagnósticos después.
- Recientemente diagnosticados (5%): son pacientes que han comenzado con un problema de salud o acaban de ser diagnosticados de una enfermedad y escudriñan la red en busca de información, participan en foros y comunidades y hacen uso intensivo de los recursos sanitarios en red.
- Crónicos y sus cuidadores (35%): personas con enfermedades crónicas que usan recursos en red para ayudar a gestionar su condición y mantenerse al día. Además, contactan con otros pacientes y profesionales a través de espacios virtuales y participan en grupos o comunidades virtuales.
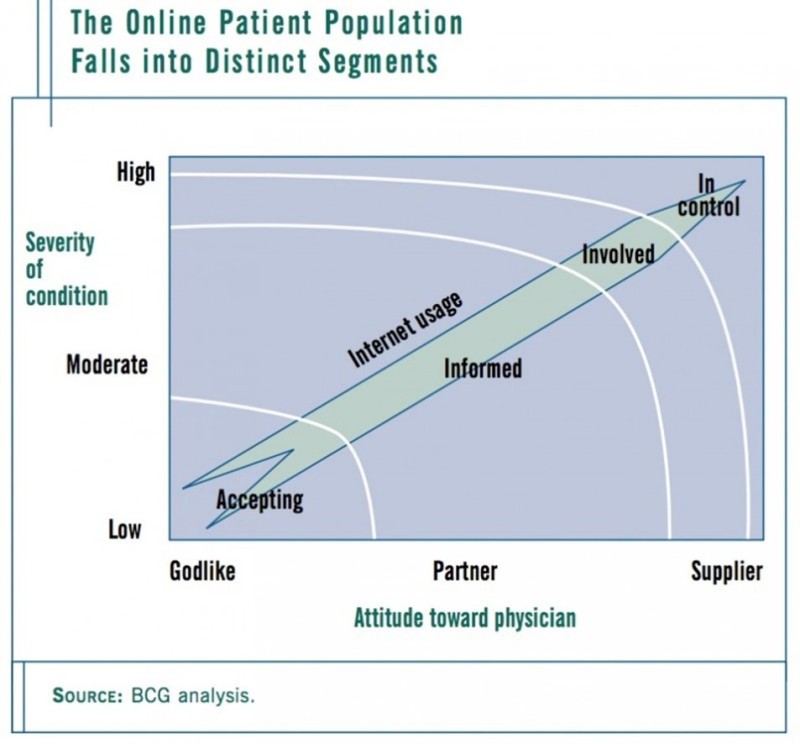
Otra propuesta de clasificación agrupa a los pacientes en función de la gravedad de su enfermedad, el modelo de relación con el profesional y el uso que hacen de Internet.
Segmentos de población de e-pacientes. Obtenido de ‘eHealth in the United States’ Boston Consulting Group.
1.3. La participación del e-paciente en la web 2.0
La utilización que hacen los pacientes de Internet y tecnologías en salud es muy diversa, tanto en variabilidad como en intensidad y existen por ejemplo desde pacientes que realizan búsquedas sobre sus síntomas en Google antes de acudir a la consulta, hasta otros que participan activamente en comunidades virtuales, generan contenidos propios y apoyan a otros enfermos.
Búsqueda de información y servicios. La aparición de Internet ha democratizado el acceso a la información en salud, restringido hasta entonces al ámbito sanitario. Hoy en día cualquier persona tiene a su disposición infinidad de recursos en todo tipo de formatos, lo que permite el acceso a enormes cantidades de información. Pero esta sobreabundancia que a priori podría ser buena, supone también una serie de barreras de entrada y problemas a la hora de su gestión, debido a la gran variabilidad de los recursos y a la falta de habilidades y competencias digitales en el uso de la información. Por lo que, lo que en principio parecería una ventaja, podría convertirse en una desventaja si no se gestiona adecuadamente.
En nuestro ámbito la búsqueda de información en salud se realiza básicamente a través de buscadores como Google, el cual se lleva 9 de cada 10 consultas. Constituye por tanto la puerta de entrada más importante de acceso a información sobre salud y es algo que los profesionales tendremos que tener en cuenta, ya que estas herramientas no posicionan los resultados en función de la calidad de los contenidos que contienen, sino a otros relacionados con el número de lecturas de cada texto, difusión en redes sociales, enlaces patrocinados, etc.
No existen muchos datos sobre el uso que hacen los ciudadanos de Internet y redes sociales en relación con su salud, pero algunos estudios indican que en España el 65,5% de los ciudadanos utiliza la red como fuente de información en salud. En cuanto a los tipos de búsqueda sobre salud que hacen los pacientes en Internet, casi la mitad de las consultas es sobre enfermedades, seguidas de otras sobre nutrición, alimentación y estilos de vida, y también información sobre medicamentos. En lo que respecta a las enfermedades, la mayoría de las búsquedas están relacionadas con diagnósticos, tratamiento y experiencias de otros pacientes. Las webs más consultadas son las consideradas como ‘webs privadas’, pertenecientes a canales de televisión y empresas. Esto podría deberse a que las campañas de marketing en Internet que realizan estas empresas, les otorga un mejor posicionamiento en buscadores, lo que repercute en un mayor número de páginas vistas.
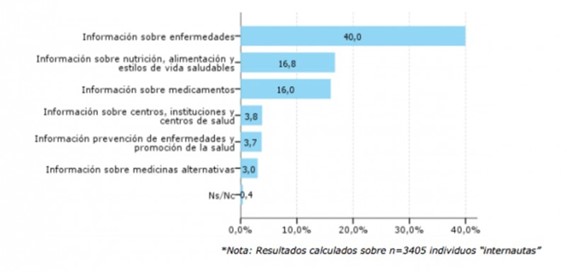
Información relacionada con las búsquedas de salud en Internet. Obtenido del informe ONTSI Los ciudadanos ante la eSanidad.
Por otro lado, las webs de instituciones públicas (ministerios, hospitales, consejerías de salud) y las publicaciones médicas son también muy consultadas, además de ser las páginas que más confianza inspiran entre los ciudadanos.
Respecto al uso de tecnologías de la población en relación con la salud, hay que destacar el incremento que va subiendo en el uso de actividades como son Concertar una cita con un médico a través de una página web o de una app de móvil, el acceso a archivos personales de salud y a otros servicios de salud.
Y en un momento de máximo crecimiento en el uso de redes sociales, resulta lógico pensar que los ciudadanos empiecen a usarlas también como fuentes de información en salud. De hecho, son ya utilizadas con esta finalidad por el 12,8% de los internautas, aunque cabe resaltar que éstas se posicionan como la fuente que genera un mayor grado de desconfianza entre la población (el 41,6% ha indicado que le inspira poca o ninguna confianza). Lo cual se podría traducir que el uso de las redes sociales es un fenómeno en fase de asentamiento al que los profesionales tenemos que prestar mucha atención, ya que los pacientes están allí y nos están diciendo que no confían demasiado en la información que se encuentran en estos espacios.
Si hablamos de cómo valoran los ciudadanos la información recibida en la red, podemos decir que aquellos que consideran que su salud es buena, tienen mayor confianza en Internet que los que tienen una percepción negativa de su salud (los enfermos crónicos tienen menor confianza).
Las principales barreras que encuentran los ciudadanos frente al uso de Internet para cuestiones sanitarias son:
- El desconocimiento de la fiabilidad de la información.
- El riesgo de mala interpretación de la información encontrada.
- La falta de competencias digitales.
Participación y uso de las redes sociales. Las redes sociales se han convertido en los nuevos escenarios de participación donde los usuarios socializan con otras personas, comparten información y todo tipo de recursos, habitualmente con fines personales de tipo lúdico, pero también en relación con su salud. Dentro de los usos que hacen los pacientes de las redes sociales para su salud, podemos distinguir:
- Uso de redes generalistas: redes como Facebook, Twitter o Instagram, permiten el intercambio de opiniones y conocimientos de salud con otras personas, a través de la participación en distintos grupos o comunidades de pacientes. Tal es el caso por ejemplo del grupo de Facebook de Pacientes con Artritis Reumatoide, un espacio cerrado (requiere solicitud de ingreso) que cuenta con más de 16.000 personas; o la Comunidad abierta ‘Pacientes en diálisis’ en la que participan cerca de 3.000 personas y donde se comparte información y experiencias. Otro ejemplo es el de la página Enfermedades Raras, Pacientes Únicos, que tiene más de 25.000 seguidores y que surgió a partir de una campaña de concienciación sobre este tipo de enfermedades organizada por la Federación Española de Enfermedades Raras (FEDER).

Página en Facebook de la campaña Enfermedades raras, pacientes únicos.
- Foros y comunidades de pacientes: tanto de forma libre, a través de los foros informales que se generan en torno a temas de salud, como en redes específicas, como son los foros de ayuda a enfermedades crónicas y comunidades de pacientes. Los pacientes utilizan estos espacios para buscar a otras personas en su misma situación, dar o buscar apoyo, o entablar comunicación con profesionales o instituciones sanitarias.
- Redes y espacios informales: la capa social que impregna a todo Internet ha convertido prácticamente a cualquier espacio, blogs, webs institucionales e incluso aplicaciones móviles, en un lugar susceptible de participación en salud, donde los pacientes comparten información, consultan sus dudas y establecen canales de comunicación. Esto ha hecho que la conversación en salud se haya descentralizado y se produzca en cualquiera de estos sitios que permiten la participación de los usuarios.
- Uso de aplicaciones móviles: la eclosión que ha tenido lugar durante los últimos años en el uso de dispositivos móviles (teléfonos inteligentes y tabletas), ha generado un mercado importante de aplicaciones móviles de todo tipo relacionadas con la salud. Desde aplicaciones destinadas al ejercicio y hábitos saludables, hasta otras dedicadas al control de enfermedades o al registro de constantes. Por ejemplo, la aplicación SocialDiabetes es un sistema de autogestión de la Diabetes Mellitus 1 y 2, que permite registrar los hábitos alimenticios y las pautas de tratamiento para mejorar el control de la enfermedad. Además, también apuesta por el carácter social y los usuarios pueden compartir con otras personas sus dietas y experiencias sobre su enfermedad.
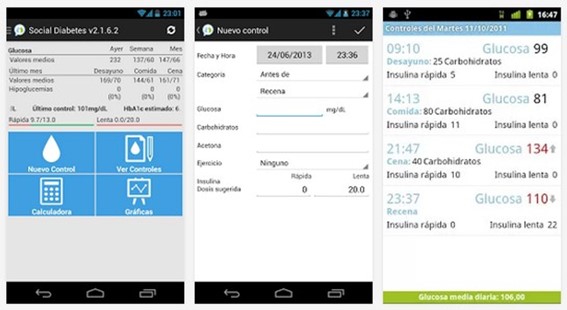
Imagen de la Aplicación móvil Social Diabetes.
- Generación de contenidos en salud: los usuarios de Internet han pasado de ser simples consumidores de información a ser también productores (los llamados prosumidores), algo que se ha extendido al ámbito de la salud. El potencial de difusión que tiene la web social, junto con el bajo coste de acceso a la información y la disponibilidad de herramientas de creación de contenidos, ha permitido que sean en muchos casos los propios pacientes los que generen información que puede ser de utilidad para otros pacientes. Recursos que a su vez ponen en circulación a través de redes sociales, asociaciones, escuelas de pacientes y otras comunidades, y que alcanzan una elevada difusión. Redes sociales de tipo audiovisual como YouTube, disponen de contenidos creados por pacientes para otros pacientes, tanto de forma individual, como a través de canales generados por las distintas escuelas de pacientes.
Imagen del Canal de vídeos en YouTube de la Escuela de Pacientes de Andalucía.
El blog sigue siendo un formato muy importante a la hora de generar y difundir contenidos, por lo que muchos pacientes han adoptado este formato para hablar de su enfermedad a través de su propia experiencia. Son diversos los motivos que conducen a personas con enfermedades crónicas a iniciar y mantener un blog de salud. Para muchas de ellas el simple hecho de bloguear cambia la relación que tienen con su enfermedad, de forma que disminuyen su sensación de soledad gracias a las conexiones que establecen con otros pacientes, lo que además les aporta un sentimiento de ayuda a otras personas que tienen condiciones de salud similares a la suyas. Desde la perspectiva de un paciente este es un factor importante, porque es muy posible que a lo largo del tiempo haya adquirido una serie de conocimientos relacionados con su autocuidado y su propia experiencia personal, que pueden resultar de gran ayuda para otras personas.

Imagen del blog Tu lupus es mi lupus, de Nuria Zúñiga.
Nuria Zúñiga es la autora del blog "Tu lupus es mi lupus”, en el que aporta su visión de paciente para ayudar a aquellas personas que tienen su misma condición a entender un poco mejor en qué consiste el Lupus y cuáles son los principales problemas cotidianos a los que se van a enfrentar, de forma que puedan conseguir llegar a normalizar su enfermedad.
La Escuela de Pacientes de Andalucía también ha impulsado una red de blogs de pacientes, para que estos puedan contar su experiencia, compartir su historia y aconsejar a otras personas que estén pasando por su misma situación.
En definitiva, los pacientes están ocupando también estos nuevos entornos, buscando información, compartiendo conocimiento a través de redes y comunidades, y creando espacios en los que comparten sus experiencias y ayudan a otras personas.
1.4. La alfabetización digital en salud
La alfabetización en salud es un concepto muy importante, ya que se relaciona de forma directa con la salud de la población. Un informe del Instituto de Medicina de Estados Unidos examinó la relación entre salud y alfabetización y descubrió que aquellos con habilidades limitadas de alfabetización tenían menos conocimiento sobre el manejo de enfermedades y comportamientos que promueven la salud, referían un peor estado de salud y tenían menos probabilidades de utilizar servicios preventivos que aquellos con habilidades de alfabetización promedio o superiores.
A partir del impacto de este impacto que tiene la alfabetización básica en los resultados en salud, surge la cuestión sobre cómo afecta en el uso de la salud digital. En este sentido, todos los recursos de e-salud que están dirigidos a la población, desde los sitios web a los sistemas de telesalud o Telemonitorización, requieren de la capacidad por parte de los usuarios de leer texto, utilizar adecuadamente tecnologías de la información y la comunicación, y la evaluación del contenido de estas herramientas para poder tomar decisiones en salud.
Con respuesta a la necesidad de acceder y utilizar la información digital en salud ha surgido el concepto de alfabetización digital en salud, que se define como “la capacidad de buscar, encontrar, comprender y evaluar la información de salud a partir de fuentes electrónicas y aplicar los conocimientos adquiridos para abordar o resolver un problema de salud”. A diferencia de otras formas distintas de alfabetización, la alfabetización digital combina facetas de diferentes habilidades de alfabetización y las aplica a la promoción y cuidado de la salud electrónica. En su esencia incluye seis habilidades básicas: alfabetización tradicional, alfabetización sanitaria, alfabetización de la información, alfabetización científica, alfabetización en medios y alfabetización informática.
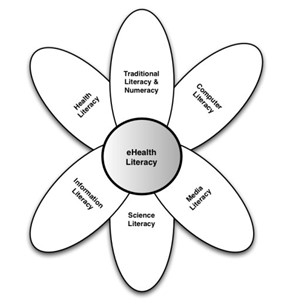
Modelo de alfabetización digital en salud. Obtenido de eHealth Literacy: Essential Skills for Consumer Health in a Networked World
Los niveles adecuados de alfabetización digital en salud pueden resultar en que la información electrónica sobre salud sea beneficiosa, ya que faculta a las personas a tomar decisiones informadas, mejorar su autonomía y promover la adopción de un estilo de vida saludable. Además, una buena alfabetización digital en salud está directamente relacionada con la mejora de resultados de salud, la reducción de los costes de la atención sanitaria, una mayor motivación para buscar información sobre la salud, un mejor conocimiento sobre las enfermedades crónicas, la adopción de comportamientos de salud preventivos y positivos, y una mejor autopercepción y preocupación por la propia salud.
La alfabetización digital en salud está influenciada por diversos factores, como los problemas de salud que enfrenta una persona, su nivel educativo, su estado de salud al momento de utilizar la tecnología de e-salud, su motivación para buscar información y las herramientas que utiliza. Al igual que otras formas de alfabetización no es estática, sino una habilidad en constante desarrollo que evoluciona a medida que se introducen nuevas tecnologías y cambian los contextos personales, sociales y ambientales. Al igual que otras formas de alfabetización, la alfabetización digital en salud es una práctica que busca comprender cómo se construye el significado y organiza inherentemente las formas de pensar y actuar, y su objetivo es el de capacitar a las personas y permitirles participar plenamente en la toma de decisiones de salud utilizando los recursos de salud digital que están a su alcance.
A pesar de que la alfabetización en salud ha sido identificada como un objetivo esencial de salud pública para el siglo XXI y un reto importante para la salud mundial, la capacidad de medir el nivel de alfabetización digital en salud no es un proceso sencillo. La mayoría de los estudios usan la escala eHealth Literacy Scale (eHEALS), desarrollada por Norman y Skinner en 2006. Dicha escala es una herramienta basada en la percepción subjetiva que tienen los sujetos acerca de las habilidades y conocimientos que poseen sobre la e-salud. Consiste en un cuestionario de 8 ítems que recopila información sobre conocimientos, seguridad en el uso y conocimientos percibidos en la salud digital. La eHEALS ha sido traducida a varios idiomas, incluido el español y validada en diversos contextos culturales, como el ámbito universitario y profesional.
Otras aproximaciones a la alfabetización digital en salud se han centrado en la medición de competencias digitales como características propias de los pacientes con enfermedades crónicas. Tal es el caso del Cuestionario Cambados, que está orientado a la selección adecuada de pacientes que pueden beneficiarse del uso de distintas herramientas, con el fin de dirigir a ellos la prescripción de recursos digitales y hacer así más eficiente su proceso asistencial mediante el uso de tecnologías digitales. Este cuestionario está empleando en diversos ámbitos, como es por ejemplo en personas que hacen uso de sistemas de monitorización de glucosa.
Estas herramientas son en definitiva un buen instrumento para la práctica clínica, porque permiten conocer el grado de capacitación o nivel de competencias digitales de los pacientes, para a partir de ahí desarrollar diferentes estrategias de capacitación o también pueden usarse como método de selección de pacientes idóneos para ser incluidos en distintos programas de salud digital, como por ejemplo un servicio de telesalud.
2. EL PAPEL DEL PROFESIONAL DE LA SALUD EN LA SOCIEDAD DIGITAL
Del mismo modo que como ciudadanos hemos tenido que adaptarnos a un nuevo contexto en el que las tecnologías están transformándolo todo, como profesionales tenemos ante nosotros un gran reto por delante, que pasa por conseguir una nueva adaptación, que se adecue a lo que la sociedad nos demanda y que además suponga un punto de inflexión en la forma en que nos desarrollamos profesionalmente. Y de igual forma que Internet y la web social han propiciado la aparición de e-pacientes, la evolución del profesional hacia lo que podríamos denominar un e-profesional resulta inevitable.
2.1. Definiendo al e-profesional
Podríamos definir al e-profesional como aquel que es consciente del cambio digital y utiliza todas las herramientas que tiene a su alcance para mejorar su trabajo y desarrollarse profesionalmente, adquiriendo además las competencias digitales necesarias para hacerlo de forma eficaz.
Lo cual supone que como profesionales han de empezar a adquirir nuevas competencias que les permitan adaptase con éxito a este nuevo contexto. Estas incluyen habilidades en el manejo de la información y los nuevos sistemas de comunicación, competencias que nos permitan mejorar aprendizaje y a gestionar el conocimiento, así como otras para potenciar habilidades a la hora de generar contenidos propios y trabajar con los pacientes. La mayor parte de ellas son competencias que deberían empezarse a trabajar desde la infancia y deberían reforzarse a lo largo de la formación y desarrollo profesional.
Así pues, podríamos hablar de dos vertientes a la hora de utilizar estas tecnologías por parte de un profesional. Por un lado, estarían aquellas herramientas que permiten impulsar la comunicación y el trabajo asistencial con los ciudadanos: herramientas de comunicación y gestión del proceso asistencial, telemedicina, monitorización remota, producción de contenidos, etc. Y, por otro lado, tendríamos todos aquellos usos que contribuirían a mejorar el desarrollo profesional: herramientas para la comunicación interna, gestión de la identidad digital, búsqueda y gestión de información, formación e investigación.
De modo general, podríamos utilizar la Taxonomía revisada de Bloom como herramienta para clasificar los distintos tipos de competencias a adquirir, ya que esta taxonomía clasifica las operaciones cognitivas en seis niveles de complejidad crecientes (recordar, entender, aplicar, analizar, evaluar y crear). La adaptación de Andrew Churches a la era digital, nos ayuda a entender cómo se asociarían cada uno de los niveles con el uso de tecnologías.

Imagen gráfica de la adaptación de la Taxonomía de Bloom a la era digital.
El nivel de complejidad en la adquisición de estas competencias va de menos a más, aunque no resulta necesario haber adquirido unas para poder desarrollar las de otro nivel. En todo caso, adquirir estas competencias digitales permitirá por tanto que nos transformemos en auténticos e-profesionales y que podamos realizar las siguientes tareas:
- Búsqueda, filtrado y gestión de la información digital en salud.
- Comunicación eficaz con profesionales y pacientes a través de mensajería, redes y sistemas de vídeo-conferencia.
- Participación en espacios digitales, como puede ser una red social, foro de discusión, blogs, etc.
- Edición y publicación de contenidos en formato digital.
- Difusión eficaz de contenidos de salud en redes sociales.
- Creación y edición de información en salud.
- Uso adecuado de herramientas de investigación.
- Creación y gestión eficaz de una identidad digital y manejo de la reputación online.
- Uso de herramientas para la creación de contenidos de apoyo a la comunicación.
- Uso de herramientas de gestión de historia clínica electrónica.
- Aprendizaje en línea a través de plataformas e-learning.
- Participación en grupos de trabajo y uso de herramientas de edición colaborativa.
2.2. Barreras en la adopción y uso de tecnologías por profesionales
Existen una serie de barreras o brechas que impiden la adopción de estas tecnologías por parte de los profesionales de salud:
- Brecha de acceso: muchos profesionales no tienen acceso a Internet y estas herramientas en su trabajo.
- Brecha de utilización: derivada de esta falta de competencias de uso.
- Brecha de apropiación: por la falta de visión en la aplicación de las herramientas en nuestro contexto.
A estas habría que añadir otros problemas que impiden la adopción de las tecnologías por los profesionales de la salud, como son:
- La percepción de utilidad: muy relacionada con la brecha de apropiación. Si no percibimos el uso real de estas tecnologías en nuestro trabajo no las utilizaremos. Hablamos también de falta de aplicabilidad, ya que muchas herramientas no han sido diseñadas para el ámbito sanitario.
- La tecnología en sí misma: tanto en su forma como en uso. Si el aprendizaje para la utilización de una tecnología requiere de mucho esfuerzo, es más difícil que un profesional la haga suya y la utilice adecuadamente. Son preferibles aquellas herramientas que disponen de entornos más amigables y que están orientadas al uso profesional, por lo que el diseño y la personalización juega un papel muy importante.
- Cargas de trabajo y la asignación de recursos: la falta de tiempo disponible para el aprendizaje y uso de estas tecnologías, así como aspectos de tipo cultural y organizativo en lo referente a la falta de inversión, tiempo y recursos suficientes en la formación de los profesionales, influyen negativamente en la adopción de las herramientas.
- El tratamiento de la información, la privacidad y la confidencialidad: en ocasiones los profesionales no saben qué pasa con los datos de salud que comparten y utilizan, o desconocen cómo tratar datos sensibles como son los que constituyen los registros de los pacientes.
- La presencia o ausencia de agentes facilitadores: el hecho de contar en un servicio con profesionales que tengan conocimientos en el uso de estas tecnologías, puede actuar como agente favorecedor para su adopción por el resto de componentes del equipo.
2.3. La identidad digital y reputación de los profesionales de salud
Hasta hace relativamente poco tiempo nuestra vida digital se limitaba al uso de Internet con fines informativos y quizás a la recepción y envío de correo electrónico. Pero poco a poco se ha convertido en una realidad cada vez más compleja, ya que participamos en foros de debate, páginas web, suscripción a contenidos, intercambio en redes sociales, etc.
Se abren ante nosotros una serie de retos que ponen encima de la mesa cuestiones tales como el tratamiento de la sobreexposición en redes sociales, la privacidad y seguridad de nuestra información, etc. Fruto de todas estas interacciones, registros y conversaciones empezamos a dejar huellas que son visibles en la red y que si las sumáramos nos podríamos hacer una idea bastante aproximada de cómo somos y cuáles son nuestros intereses y opiniones.
Por otro lado, los ciudadanos del mismo modo que usan Internet para informarse sobre distintos productos y servicios, también lo hacen en relación con salud, y empiezan a preguntar a buscadores, cuáles son los mejores profesionales sanitarios para su problema de salud o directamente teclean nuestro nombre, para ver qué dice Google de los profesionales que le atienden. La presencia online no puede ser ignorada y la identidad digital de personas, empresas y organizaciones se ha convertido en algo que debemos aprender a gestionar. Los profesionales de salud vamos a tener que participar en estos nuevos espacios, avanzando y adquiriendo nuevas competencias y, en definitiva, adaptándonos al cambio y a las nuevas necesidades de la sociedad.
Si hasta hace unos años nuestra identidad se limitaba a nuestro carnet de identidad, titulación universitaria o a los registros que otras instituciones tenían sobre nosotros, con la llegada de Internet, este concepto se ha transformado y ampliado notablemente, de forma que para poder dimensionar adecuadamente nuestra identidad tendremos que integrar la parte digital.
Podríamos definir la identidad digital como la suma de toda la información que existe y está expuesta en Internet acerca de una persona, marca u organización. Por información nos referimos a datos de todo tipo: personales, registros, noticias, comentarios, vídeos e imágenes, etc., fruto de nuestras aportaciones a la red y las distintas interacciones que tenemos con otros usuarios. Por lo tanto, nuestra identidad digital nace en el momento en que alguien incorpora información que hace alusión a nosotros mismos y se va construyendo a lo largo del tiempo, a través de nuestra participación directa o de las aportaciones de otras personas, lo significa que tanto nuestras acciones como las omisiones forman parte de nuestra identidad digital.
En ocasiones seremos conscientes de que estamos generando identidad digital, como por ejemplo cuando participamos en una red social o foro, pero otras veces no, como ocurre en el momento en que hacemos una búsqueda en Google, lo cual no deja una huella pública visible pero sí lo hace a los ojos del buscador, el cual también se está formando una idea sobre cuál es nuestra identidad, gustos e intereses. Tenemos entonces una identidad total o híbrida, resultado de la suma de nuestras facetas analógica y digital. Y, de hecho, debemos hacerlo de una sola forma, ya que lo que tenemos es una identidad única que se ve expresada en diferentes formas. No en vano las nuevas generaciones ya no diferencian esta separación, del mismo modo que tampoco separan los canales presenciales de los digitales.
La reputación online equivale a la percepción colectiva sobre una persona y que, al ser de carácter público, puede incluir aspectos positivos o negativos. Esta percepción al ser externa se escapa a nuestro control, aunque como profesionales podemos ayudar en su construcción, incorporando hechos relevantes que aporten valor sobre nuestra imagen e influyan sobre el colectivo al que nos dirigimos. Por esa razón, la reputación es uno de los activos intangibles más importantes con los que cuenta un profesional sanitario y ya no se reduce a la esfera presencial, sino que se construye en buena medida a partir de lo que sucede en el plano digital. Resumiéndolo mucho, la identidad digital sería algo así como la suma de las huellas que dejamos en la red, mientras que la reputación online constituiría la opinión o el nivel de consideración que otros internautas tienen de nosotros.
Por último, hablamos de influencia como la capacidad para generar opinión y tener impacto en lo que otros dicen. Las personas influyentes son capaces de generar tendencias y sus publicaciones tienen gran impacto y se difunden de forma muy rápida. La influencia sería algo así como el último paso tras la construcción de la identidad digital, el alcance de la visibilidad y la suma de la reputación. En un mundo en el que cada vez existe mayor información, tener influencia significa ser la opinión reputada a la que acuden otras personas.
2.4. Utilidades de Internet para los profesionales de salud
Hace algunos años el desarrollo profesional y las labores asistenciales, docentes e investigadoras se producían en entornos físicos cerrados. La formación de los profesionales se producía en lugares presenciales, como la universidad o los centros de formación continuada. Y para conocer las últimas novedades y avances en cada campo, había que acudir a revistas en papel o asistir a jornadas y congresos científicos.
Hoy todo ha cambiado y ya gran parte de la formación se realiza a través de Internet y a lo largo de toda la vida profesional. Resulta posible asistir congresos y eventos a través de herramientas de videoconferencia y redes sociales; se puede acceder a revistas y fuentes de información digitales, e incluso formar grupos de trabajo en investigación y de impulsarlos a través de herramientas online de trabajo colaborativo.
Además, la forma de trabajar y los modelos de relación entre profesionales y pacientes se están transformando, desde unos de tipo vertical y paternalista hacia otros más horizontales de tipo colaborativo, en los cuales ambas partes están al mismo nivel y aportan conocimiento para mejorar la salud. De este modo, existen herramientas que permiten la comunicación con los ciudadanos y sirven para hacerles llegar información y recursos más allá de los límites físicos de los centros de trabajo.
Comunicación. Algunos profesionales están aprovechando todo el potencial de las herramientas digitales para entrar en contacto con otros profesionales o para enviar información o comunicarse con sus pacientes. Quizás el medio más utilizado sea el correo electrónico, aunque también existen programas de mensajería integrados en redes sociales y aplicaciones instaladas en las distintas intranets de algunas organizaciones. Las herramientas de correo y mensajería permiten una comunicación fluida, pero en ocasiones no son medios seguros (muchas de ellas no cifran la información que transmiten), por lo que no se deberían usar para enviar datos sensibles, como son los datos de salud. Es importante verificar antes de utilizar estas herramientas que cumplen con los estándares de seguridad exigidos, para evitar problemas posteriores.
Otra forma de comunicación entre profesionales son las redes sociales, tanto las ya conocidas Facebook o Twitter, como otras que han sido creadas específicamente para esos fines. A lo largo de los últimos años han surgido redes y plataformas privadas, que permiten poner en contacto a distintos profesionales.
La comunicación entre pacientes y profesionales se está produciendo a través de medios síncronos como puede ser la videoconferencia, o asíncronos como el correo electrónico, mensajería o las redes sociales. Para este fin existen algunas herramientas gratuitas (como son Skype o Zoom) y otras desarrolladas específicamente para su uso en salud.
Búsqueda, formación y gestión del conocimiento. Internet ha convertido en la principal fuente de información sobre temas relacionados con la salud para muchos profesionales. Allí es posible recuperar información a partir de diversas fuentes, como son por ejemplo las páginas web de instituciones y asociaciones profesionales, los blogs sanitarios, revistas científicas, etc. Y además en ellas se pueden llevar a cabo muchos cursos de formación a distancia, mediante plataformas de tipo e-learning.
Las redes sociales son espacios donde los profesionales comparten y filtran la información, convirtiéndose en ‘curadores de contenidos’ (del inglés content curator), intermediarios o destiladores del conocimiento en salud. Pero para ello resulta fundamental construir una buena red profesional que facilite la entrada de nuevos contenidos y en la que a su vez se pueda volcar todo este conocimiento.
Desde hace años existen las versiones digitales de los medios tradicionales de comunicación en salud, como son las revistas científicas y las publicaciones de sociedades e instituciones, que suben sus contenidos en formato digital y que son accesibles de forma gratuita desde muchas organizaciones. Otras fuentes de información de salud en Internet son las páginas web, tanto institucionales como profesionales, a las que es posible suscribirse por medio de distintas herramientas.
Por otro lado, redes como Facebook o Twitter se han convertido en espacios informales de aprendizaje, donde los profesionales comparten información y recursos, además de resolver dudas de tipo profesional. Un ejemplo de ello es la experiencia del Grupo en Facebook Curas y Heridas, el cual fomenta el aprendizaje en el tratamiento de las heridas mediante la exposición de casos reales en los que cada usuario puede aportar su opinión y conocimientos.

Imagen: Grupo en Facebook Curas y Heridas.
Formación. La formación profesional es otro de los grandes aliadas de la introducción de las tecnologías de la información y la comunicación, porque el llamado e-learning o formación a distancia está eliminando las barreras geográficas y temporales del aprendizaje presencial tradicional, permitiendo el aprendizaje en cualquier tiempo y lugar. Son muchos los programas de formación que se han ido reconvirtiendo hacia modelos semipresenciales o a distancia, permitiendo un mayor alcance y flexibilidad a la hora de recibir esa formación.
La mayoría de las instituciones y asociaciones han creado sus espacios web para la formación de los profesionales, donde combinan cursos de formación con otras herramientas, como la resolución de casos clínicos, espacios de debate y descarga de documentos. El verdadero potencial por tanto de la formación a distancia no está en la ‘virtualización’ o cambio de formato de contenidos presenciales a digitales, sino en la posibilidad de aplicar metodologías que permitan un mayor aprendizaje por el alumno y nuevas e innovadoras dinámicas pedagógicas como es el uso del juego, como medio para motivar al alumno y favorecer el aprendizaje.
Investigación y trabajo colaborativo. La investigación es otra de las grandes beneficiadas por estas tecnologías, ya que pueden ser utilizadas en todas y cada una de sus fases, desde la búsqueda de información a través de buscadores y bases de datos, el diseño del trabajo de investigación, la recogida y tratamiento de información y, por último, la publicación y difusión de resultados. Existen herramientas muy útiles, como son por ejemplo Dropbox o Google Docs, las cuales permiten a los profesionales trabajar de forma colaborativa e incluso en tiempo real. Y otras de ayuda al análisis estadístico y para la maquetación, presentación y publicación de artículos científicos.
Producción de contenidos. La reducción del coste y la facilidad de acceso por cualquier persona a las herramientas de producción de contenidos que existen en Internet, ha permitido que hoy en día sea muy fácil para cualquier persona generar información y ponerla a disposición de todo el mundo. Este hecho ha propiciado un aumento exponencial en la cantidad de información que se genera en Internet, de todo tipo de formatos: blogs, publicaciones en redes sociales, canales de vídeo, imágenes, podcast, etc. Muchos profesionales han comenzado a crear sus propios sitios web, donde comparten información de salud, y cada día son más los profesionales que prescriben información a sus pacientes, mediante enlaces a páginas web, vídeos que les pueden ayudar con su salud, documentos en línea, aplicaciones móviles, etc. Esto les permite ampliar la información que ofrecen en su consulta más allá de los límites físicos del centro sanitario, lo que supone un aporte de valor añadido para el paciente.
3. LA CULTURA DIGITAL EN LAS ORGANIZACIONES SANITARIAS
El papel de las organizaciones sanitarias ha evolucionado a lo largo el tiempo y la aparición de Internet ha supuesto la apertura a nuevas formas de comunicación y gestión, permitiendo un mayor acercamiento a los ciudadanos. Ya hemos visto la importancia que ha tenido la irrupción de estas tecnologías para pacientes y profesionales, y ahora haremos lo propio con las organizaciones de salud, por su papel destacado a la hora de implementar políticas de salud y de utilizar todos los recursos que tienen a su alcance para mejorar la salud de la población.
No en vano, el interés de los distintos organismos internacionales por la salud digital sigue creciendo y cada vez se apuesta más por la introducción de proyectos tecnológicos, en busca de una mayor calidad, seguridad y un uso eficiente de los recursos. En este sentido, a lo largo de los últimos años hemos visto por ejemplo en España el interés de las distintas administraciones sanitarias en el desarrollo e implementación de servicios como la historia clínica electrónica, la receta electrónica o más recientemente, la introducción de distintos proyectos de telesalud y Telemonitorización para el manejo y control de enfermedades crónicas.
3.1. Planificación estratégica en salud digital
Este interés se ha visto reflejado también en el impulso de distintos planes estratégicos. En este sentido, algunos organismos internacionales ya están trabajando para conseguirlo. La OMS impulsó en 2021 la Estrategia mundial sobre salud digital 2020-2025, elaborada a partir de las distintas resoluciones aprobadas por la Asamblea General de las Naciones Unidas y la Asamblea Mundial de la salud, así como otros informes mundiales y regionales. En ella hacen referencia a que “la salud digital debe formar parte integrante de las prioridades de salud y beneficiar a las personas de una manera ética, segura, fiable, equitativa y sostenible. Debe desarrollarse con arreglo a los principios de transparencia, accesibilidad, escalabilidad, replicabilidad, interoperabilidad, privacidad, seguridad y confidencialidad”.
Señala además que la salud digital se adoptará si es accesible y facilita el acceso equitativo y universal a servicios sanitarios de calidad; si aumenta la eficiencia y la sostenibilidad de los sistemas de salud ofreciendo una asistencia de calidad, asequible y equitativa, y si fortalece y amplía la promoción de la salud y los servicios de prevención, diagnóstico, tratamiento, rehabilitación y cuidados paliativos, antes, durante y después de una epidemia o una pandemia, en un sistema que respete la privacidad y la seguridad de la información sobre la salud de los pacientes. Reconoce además que la salud digital puede cambiar radicalmente los resultados sanitarios si se invierte lo suficiente en la capacidad de gobernanza, institucional y humana para introducir los cambios en los sistemas digitales y la formación, planificación y gestión del uso de los datos que exige la creciente digitalización de los sistemas y los servicios sanitarios. Gracias a esa inversión, la salud digital podrá mejorar la eficiencia y la eficacia en función del costo de los cuidados, posibilitando la utilización de nuevos modelos de negocio en la prestación de servicios.
En Europa, hay que destacar el Plan de Acción Regional de Salud Digital para la Región Europea 2023-2030, impulsado en la 72.ª sesión del Comité Regional de la OMS para Europa, que tiene como objetivo apoyar a los países en el aprovechamiento y la ampliación de la transformación digital para mejorar la salud, alineando las decisiones de inversión en tecnología digital con las necesidades de su sistema de salud, y respetando plenamente los valores de equidad, solidaridad y derechos humanos. El plan de acción identifica cuatro prioridades estratégicas para lograr esta visión:
- Establecer normas y desarrollar orientación técnica.
- Fortalecer las capacidades de los países para gobernar mejor la transformación digital en el sector de la salud y promover la alfabetización en salud digital.
- Construir redes y promover el diálogo y el intercambio de conocimientos.
- Realizar análisis prospectivos y de panorama para soluciones centradas en el paciente que puedan ampliarse.
En España se publicó en el año 2021 la Estrategia de salud digital del Sistema Nacional de Salud, la cual “constituye el marco de referencia para el desarrollo de las diferentes iniciativas y actuaciones de las administraciones competentes en materia sanitaria, promoviendo que el Sistema Nacional de Salud aborde su transformación digital de manera armónica y coordinada”.
La Estrategia se enfoca, fundamentalmente, a cuatro objetivos estratégicos:
- Capacitar e implicar a las personas en el cuidado de su salud y en el control de la enfermedad y facilitar su relación con los servicios sanitarios promoviendo su participación en todos los niveles y fomentando su corresponsabilidad.
- Maximizar el valor de los procesos para un mejor desempeño y rendimiento del sistema sanitario público, apoyando el trabajo de los y las profesionales y facilitando la comunicación entre ellos de manera que se asegure la continuidad asistencial y se refuerce la gobernanza de las organizaciones.
- Adoptar políticas de gestión y gobierno de los datos que permitan disponer de una información interoperable y de calidad y crear un Espacio Nacional de Datos de Salud para la generación de conocimiento científico y la evaluación de los servicios.
- Adecuar la evolución del SNS a las exigencias de la sociedad actual, aplicando políticas de innovación orientadas a la medicina 5P (Poblacional, Preventiva, Predictiva, Personalizada y Participativa).
Aunque como hemos visto se están dando pasos importantes en este campo, la implantación de proyectos en e-salud que repercuten en la práctica profesional hoy en día, es todavía muy limitada y desigual entre los distintos territorios de salud. Además, existen numerosas barreras que dificultan este desarrollo, cómo son el manejo y confidencialidad de la información, la falta de interoperabilidad entre los sistemas de información; la falta de evidencia científica a favor de su utilización; el desconocimiento del coste de implantación y el beneficio en términos económicos de estos servicios; la resistencia al cambio de organizaciones y en general, la falta de integración y coordinación entre las diferentes instituciones sanitarias.
A pesar de todo ello, siguen surgiendo cada vez un número mayor de iniciativas impulsadas por profesionales o instituciones, que de forma local están generando proyectos relacionados con el uso de Internet y las redes sociales en la salud.
3.2. Nuevos canales de información y comunicación
Una de las funciones que tienen las organizaciones sanitarias es la de informar y comunicar a la población, tanto en materia de servicios, como en labores de prevención y promoción de la salud. De esta forma, las organizaciones están empezando a utilizar los nuevos canales digitales para impulsar distintas campañas de salud, en busca de una mejor información, que resulte en una mayor capacitación de los ciudadanos en lo que respecta a su salud y un mejor nivel de autocuidado. Y para ello, a los ya habituales medios como son la televisión o el teléfono, se están incorporando otros como el correo electrónico o las más recientes redes sociales, al ser estos los medios que están empezando a utilizar los ciudadanos de forma masiva.
Podríamos clasificar las actuaciones en materia de información y comunicación en:
- Comunicación online asíncrona: blogs, webs, foros, redes sociales, email, etc.
- Comunicación online síncrona: mensajería (WhatsApp, Telegram), vídeo-conferencia, chat.
- Sistemas de información clínica: historia clínica, servicios de carpeta del paciente.
- Difusión de contenidos de salud: blogs, webs, redes sociales.
- Servicios en movilidad: webs y aplicaciones móviles.
- Formación y aprendizaje para pacientes: escuelas de salud, programas de paciente activo.
Estos servicios son en muchos casos la puerta de entrada o contacto para el ciudadano con el sistema sanitario, lo que supone una auténtica alternativa a buscadores como Google que, aunque suponen todavía la vía de entrada más frecuente, tienen carencias importantes a la hora de ofrecer información de salud.
Algunos hospitales y servicios de salud ya tienen presencia activa en redes sociales como Facebook, Twitter, YouTube o Instagram. En ellas publican información y contenidos, y en ocasiones son utilizadas como medio de comunicación directa con los ciudadanos.
Imagen del canal de WhatsApp Canarias saludable.
Los usos que hacen las instituciones de estos nuevos canales son variados y entre ellos podríamos destacar:
- Comunicación: servicios, noticias de interés, artículos de salud y difusión de campañas.
- Educación para la salud: a través de sitios web y aulas de pacientes.
- Gestión del conocimiento: formación, información y ayuda a la investigación para profesionales.
El hospital Sant Joan de Déu es un referente en la implantación de estrategias digitales y de utilización de Internet y redes sociales en comunicación. Cuando impulsó su proyecto ‘Hospital líquido’ en el año 2009, incluyó una serie de servicios de e-salud, consiguiendo sacar la atención al paciente fuera de los límites físicos tradicionales y ofreciendo información relevante para sus pacientes, no solo en redes sociales, sino también a través del uso eficaz del correo electrónico. Por ejemplo, para su proyecto ‘Guía metabólica’ desarrollaron un portal web en el que las familias de niños con enfermedades metabólicas podían encontrar información de valor revisada y actualizada, consejos sobre nutrición y recomendaciones prácticas para el día a día de estos niños.
Imagen del sitio web Guía Metabólica del Hospital Sant Joan de Déu.
La comunicación digital ya no solo depende de lo que hagan las organizaciones, ya que en muchos casos son los propios profesionales que impulsan distintos proyectos, los que tienen que realizar tareas de información y difusión de los contenidos que producen a través de medios digitales. Con el objetivo de coordinar y unificar la comunicación, de forma que se integre con la cultura de la organización, algunas instituciones han elaborado una serie de guías para formar a sus profesionales y fomentar el uso de Internet y redes sociales en la comunicación de sus proyectos. En España se han publicado varias, entre las que destacan las de País Vasco, Andalucía, Cataluña y Castilla y León, abordando distintos aspectos como son:
- El trato a la información y a la imagen corporativa.
- Definición de una estrategia de comunicación y participación en redes sociales.
- Seguridad de la información.
- Redes sociales y usos en el ámbito sanitario.
- Herramientas digitales para la colaboración y trabajo en grupo.
- Formas de publicación en medios sociales.
- Análisis de métricas e impacto en Internet.
- Normas de estilo.
De esta forma, la comunicación en salud empieza a fluir por los diferentes canales digitales y las organizaciones sanitarias disponen de nuevas y potentes herramientas de información y comunicación, que permiten una distribución y alcance muy elevados, y tienen a su vez una gran capacidad de segmentar los contenidos, de forma que estos lleguen solo a los destinatarios a los que van dirigidos.
Un buen ejemplo de cómo se pueden utilizar las redes sociales para ofrecer información de forma adecuada y muy personalizada, es la campaña impulsada por la Asociación Australiana de Pacientes con Melanoma. Esta acción se desarrolló en la red de fotografías y vídeos Instagram y estaba enfocada a informar sobre los efectos de la exposición al sol en el riesgo de aparición del melanoma. Para ello crearon una cuenta llamada _melanoma y desarrollaron una aplicación que rastreaba todos los mensajes que subían los usuarios australianos a la red, y que contenían palabras clave tales como #playa #sol #tomandoelsol #calor, etc.
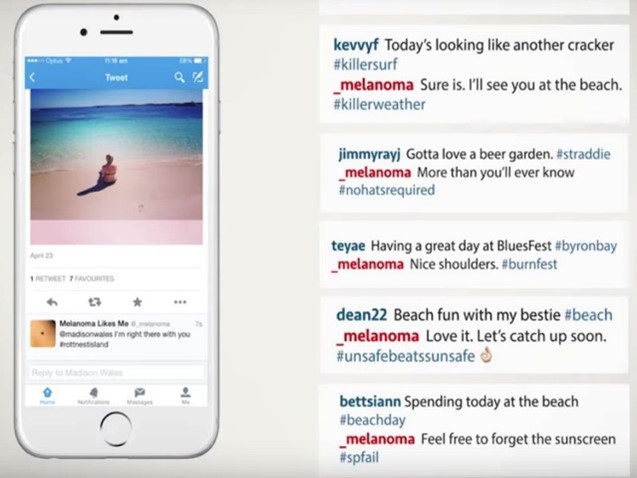
Imagen de la campaña en Instagram ‘Melanoma likes me’.
Cada vez que un usuario de la red social subía una foto y la etiquetaba con esos términos, la aplicación realizaba una serie de acciones de manera automática:
- Empezaba a seguir al usuario con la cuenta _melanoma.
- Hacía un ‘me gusta’ en esas publicaciones, de forma que el usuario leía ‘A _melanoma le gusta tu publicación’.
- Enviaba miles de mensajes personalizados a los autores de la publicación, en los que con un tono informal ‘animaba’ a seguir realizando esas conductas.
De esta forma, los usuarios acudían intrigados a conocer el perfil de la cuenta y allí se encontraban un enlace directo a una página que contenía información básica de salud para evitar la aparición de esta enfermedad, consiguiendo así el objetivo de informar de una forma muy original y visual a un sector muy concreto de la población.
3.3. La e-salud al servicio del ciudadano
Durante los últimos años están surgiendo multitud de proyectos que buscan acercar los servicios de salud a los ciudadanos, bien como hemos mencionado a través de estrategias de información y comunicación, o bien mediante el uso de herramientas para monitorizar al paciente de forma remota, acercar a pacientes y profesionales, o mejorar el acceso al sistema de salud. El ejemplo más clásico que ya incorporan prácticamente la totalidad de servicios de salud de nuestro entorno, es el de la difusión de información y servicios a través de sitios web, los cuales son de utilidad a pacientes, pero también a profesionales.
Un servicio bastante consolidado es el de petición y gestión de cita a través de sus páginas web, centralitas automatizadas telefónicas y más recientemente, de aplicaciones móviles, mediante las cuales se puede solicitar, visualizar y actualizar las consultas pendientes. Se ha desplegado también en los últimos años el servicio de receta electrónica, que posibilita el acceso a las órdenes de prescripción de medicamentos desde todos los puntos de dispensación públicos y permite al paciente recoger sus medicamentos en cualquier farmacia.
Otro de los servicios que se ha desplegado en muchos países es el de la historia clínica electrónica, cuya finalidad es garantizar a los ciudadanos y profesionales sanitarios el registro y acceso a la documentación clínica de cada paciente desde cualquier lugar con conexión a la red. Y una extensión a este proyecto es el de la carpeta de salud personal del paciente, un instrumento que extiende el acceso a la información de salud a los pacientes y permite la información, formación y comunicación con los profesionales, lo que constituye un excelente recurso para desplegar la asistencia más allá de los centros sanitarios.

Ejemplo del acceso al servicio Mi carpeta de Salud de Osakidetza.
Cada servicio de salud incluye una serie de características en sus sistemas de carpeta de salud. Estas son algunas de las funcionalidades más importantes:
- Consultar y descargar los informes de alta hospitalaria, quirúrgicos, analíticas, radiología e informes de atención primaria.
- Ver el historial farmacológico con las prescripciones y hoja de tratamiento activo.
- Consultar las citas con los profesionales sanitarios.
- Acceder a información sobre patologías o problemas de salud frecuentes y enlaces de interés.
- Cumplimentar cuestionarios sobre hábitos saludables (dieta, actividad física y tabaco) con recomendaciones personalizadas.
- Incorporar informes externos.
- Anotar información para incorporarla en la historia clínica, a modo de diario.
- Enviar dudas y mensajes a los profesionales y recibir respuesta.
- Participar programas de auto seguimiento para el control de parámetros de salud.
3.4. Servicios de telesalud
Los servicios de telesalud (telemedicina, teleenfermería, telefarmacia, etc.) se constituyen cada vez más como un excelente recurso para acercar los servicios sanitarios a la población, lo cual supone a priori una serie de ventajas:
- Aumento de la calidad de vida y nivel de satisfacción de los ciudadanos, que perciben un mayor control de su salud.
- Mayor nivel de accesibilidad al sistema sanitario, ya que ahorra desplazamientos y disminuye los tiempos de acceso.
- Optimización los recursos, ofreciendo cuidados a un menor coste.
- Mejora el control de algunas enfermedades, lo que a la larga supone el mantenimiento del paciente en su domicilio y un menor número de ingresos.
La telesalud se está convirtiendo además en un servicio clave en países con pocos recursos sanitarios, que están viendo cómo la implantación de servicios de banda ancha aplicados a la salud, permite llegar de forma efectiva a comunidades remotas.
La monitorización de personas con enfermedades crónicas es otra de las utilidades que tiene la salud móvil y que más desarrollo está sufriendo en los últimos años, ya que permiten el seguimiento y control del paciente en el propio domicilio y la detección temprana de complicaciones. Esto se lleva a cabo mediante una serie de sensores y dispositivos que recogen datos clínicos del paciente, los cuales son enviados a una central, en los que un profesional sanitario, habitualmente una enfermera, los procesa y actúa en función del estado del paciente.
3.5. Programas de paciente activo y escuelas de pacientes
Las características y formatos de este tipo de programas son muy distintos entre sí, variando tanto en la participación e interacción de pacientes y profesionales, como en el tipo de recursos y metodología ofrecida. Algunos de ellos están empezando a utilizar herramientas digitales para mejorar los canales de comunicación y la metodología empleada para formar y capacitar a los pacientes en el manejo de su salud.
Los más conocidos se basan en la metodología Stanford del Chronic Disease Self-Management Program (CDSMP), por ser el modelo más estructurado y con un mayor nivel de evidencia a su favor. Estos tipos de programas suelen medir el impacto a medio y largo plazo y han arrojado resultados positivos en la mejora de la calidad de vida, el aumento en el control de la enfermedad y los niveles de autoeficacia.
Este tipo de programas ofrecen servicios de información y formación a pacientes crónicos y cuidadores, para promover la salud, mejorar el autocuidado y favorecer la toma de decisiones de los ciudadanos, persiguiendo objetivos de fomento del autocuidado, la corresponsabilidad y la búsqueda de autonomía, mediante la formación de pacientes en distintas habilidades para que sean estos los que después transmitan los conocimientos y ayuden a otras personas. Son programas multidisciplinares en los que participan profesionales de distintos ámbitos, que actúan como formadores, observadores y asesores de los pacientes expertos.
Algunas instituciones sanitarias están creando también sus propios contenidos de salud que son alojados en sus sitios web o en Aulas o Escuelas de pacientes específicas, con el objetivo de informar y favorecer el autocuidado. Servicios como la Escuela de Pacientes de Andalucía o el Aula de Pacientes de Castilla y León, son buenos ejemplos de cómo crear y distribuir información de salud a través de Internet.
3.6. La gestión del conocimiento en las organizaciones sanitarias
El conocimiento es un factor crítico de éxito profesional y la tecnología se convierte en un elemento decisivo para su gestión eficaz. El concepto ‘sociedad de la información’ está siendo superado por el de ‘sociedad del conocimiento’, en la cual el conocimiento fluye por las redes (presenciales y digitales) y es atraído y concentrado hacia distintos entornos. Los profesionales sanitarios son también trabajadores del conocimiento, porque utilizan la información que a su alcance para aprender y mejorar en nuestro trabajo. Por ese motivo, la gestión eficaz del propio conocimiento se convierte en una competencia esencial.
Además, algunas organizaciones se están dando cuenta del valor del conocimiento como materia prima y empiezan a desarrollar estrategias para gestionarlo y utilizarlo como motor de innovación y ventaja competitiva frente a otras empresas.
Peter Senge en el año 1990 puso de manifiesto la importancia que tiene la gestión del conocimiento y empezó a hablar de ‘Organizaciones que aprenden’, para referirse a aquellas en las que los profesionales no pueden dejar de aprender, porque el aprendizaje forma parte de lo cotidiano. Son organizaciones que incluyen en su ADN una cultura de aprendizaje, lo que les permite adaptarse a los cambios y lidian mejor con la complejidad y la incertidumbre.
Una adecuada gestión del conocimiento en las organizaciones de salud da como resultado profesionales más formados y motivados, lo que redunda en una mejor atención a los pacientes. Además, esta gestión se amplía a los ciudadanos, los cuales estarán más informados, escuchados y comprometidos con unas instituciones que a su vez son más visibles, permeables a la innovación y competitivas.
Podríamos identificar varios factores críticos de éxito para la gestión del conocimiento en una organización de salud:
- Capacidad para identificar las fuentes de conocimiento, tanto internas de la propia organización (los llamados intraemprendedores), como de otros entornos externos.
- Integración en la estructura de arquitectos o diseñadores de estrategias, capaces de identificar los campos del conocimiento críticos para la organización y de crear los ecosistemas y entornos de interacción necesarios.
- Capacidad de gestión del conocimiento explícito, pero también el tácito, que es aquel conocimiento informal, personal o social, difícil de expresar de forma sistematizada, que además es poco visible y difícil de compartir por los medios tradicionales.
- Reorientación de los procesos de aprendizaje, que se integran en la cultura de la organización.
- Incorporación de nuevas formas de aprendizaje como por ejemplo las comunidades de práctica, grupos de trabajo colaborativo mediados por tecnologías, formación en línea, gestión de bases de datos, etc.
- Capacidad de comunicación en el seno de la organización, para hacer partícipes de esta cultura a todos sus integrantes.
- Integración y transferencia del conocimiento en los procesos asistenciales, para que sirva como herramienta de mejora profesional y redunde finalmente en una mejora en la salud de los ciudadanos.
Todavía son muy pocas las instituciones sanitarias que disponen de estrategias globales en este sentido y más bien desarrollan acciones puntuales, poco integradas y que habitualmente se limitan a crear páginas de en las que agrupan información y recursos, cursos de formación en plataformas digitales, o el desarrollo de proyectos aislados de formación a través de comunidades de práctica. En este sentido juegan un papel muy importante las plataformas de gestión electrónica que están incorporando algunos servicios de salud, las llamadas Intranet, ya que se configuran como los puntos de encuentro en los que las instituciones pueden centralizar todas las tareas de comunicación interna, formación e información de los profesionales, así como facilitación de herramientas de apoyo a la asistencia, docencia e investigación.
En la era 2.0 no tiene ningún sentido que estas redes profesionales se configuren como silos aislados de conocimiento, por lo que deberían evolucionar a lo que algunos autores han llamado la Intranet Social, de forma que sirvan como el primer paso de la estrategia de gestión del conocimiento y tenga una continuidad con el resto de servicios digitales que se ofrecen en abierto a los ciudadanos. De esta forma, la información y el conocimiento que circula por la red puede ser abierta y compartida con otras organizaciones y pacientes, potenciando la continuidad asistencial.
Algunas instituciones han creado comunidades virtuales para dar participación a sus profesionales y que estos a su vez colaboren en la información que se ofrece a los ciudadanos.
PiCuida es un proyecto de la Red de Cuidados de Andalucía impulsado desde la Estrategia de Cuidados del Servicio Andaluz de Salud, en el que se ofrece a los profesionales información científica, espacios de opinión, acceso a recursos formativos y un lugar donde poder intercambiar conocimientos. Además, dispone de un espacio dirigido a la ciudadanía, en el que incluye información fiable sobre salud, guías adaptadas e información sobre asociaciones de pacientes.

Imagen del Proyecto Picuida.
La gestión del conocimiento en las organizaciones de salud no solo se consigue mediante la creación de espacios y comunidades en los que conectar a pacientes o profesionales, sino también a través de lugares y repositorios en los que almacenar la información generada y encontrar de forma sencilla aquello que necesita, por lo que resulta fundamental contar con una base de datos bien gestionada y estructurada.
El e-learning o formación a distancia, se está convirtiendo a su vez en una fórmula muy utilizada por las organizaciones para la formación de los trabajadores. No solo porque permite aprender en cualquier momento a través de un dispositivo con conexión a Internet, sino también por las posibilidades que ofrece a la hora de implementar estrategias pedagógicas como son el aprendizaje colaborativo o social.
Y una forma interesante de generar y organizar conocimiento en las instituciones es a través de las comunidades de práctica, que se caracterizan por constituirse en torno a grupos de profesionales con la finalidad de aprender sobre uno o varios temas. Algunas de ellas se empiezan a asentar y desarrollar sobre plataformas digitales, favoreciendo la participación y el aprendizaje informal de los profesionales.
Finalmente, existen otras iniciativas que inciden en la formación de los profesionales de la salud mediante fórmulas innovadoras, como es el caso del programa 5 minutos’ del Hospital Sant Joan de Déu, dirigido a profesionales de enfermería que, mediante vídeos de corta duración, permiten que los profesionales puedan actualizar sus conocimientos en cualquier momento y lugar.
4. RECURSOS COMPLEMENTARIOS RECOMENDADOS
- Dave deBronkart: Conociendo al e-paciente Davehttps://www.ted.com/talks/dave_debronkart_meet_e_patient_dave?language=es
- Albert Jovell: El paciente como soluciónhttps://www.youtube.com/watch?v=8PDdxBnLwT0
- Bas Bloem: Participatory Medicine https://www.youtube.com/watch?v=jaAXuiCP18Q
- Estíbaliz Gamboa: Paciente Activo https://www.youtube.com/watch?v=ol9898xi5a4
- Hospital Sant Joan de Déu: H2O Hospital Líquido https://www.youtube.com/watch?v=sPECaVLJlNY
BIBLIOGRAFÍA
- Qué son las (tecnologías) TIC, TAC y TEP en la educación [Internet]. Fundación Telefónica España. [citado 5 de julio de 2023]. Disponible en: https://www.fundaciontelefonica.com/noticias/que-son-las-tecnologias-tic-tac-y-tep-en-la-educacion/
- Ferguson, Tom. e-patients: how they can help us heal healthcare. Patient Advocacy for Health Care Quality: Strategies for Achieving Patient-Centered. Jones and Barlett Publishers; 2007. 93-150 p.
- Cepeda, JM. Entornos personales de salud [Internet]. Salud Conectada. 2012 [citado 5 de julio de 2023]. Disponible en: https://saludconectada.com/entornos-personales-de-salud/
- Chronic Disease Self-Management Program Description | Arthritis | CDC [Internet]. 2019 [citado 5 de julio de 2023]. Disponible en: https://www.cdc.gov/arthritis/interventions/programs/cdsmp.htm
- Dave deBronkart. En: Wikipedia [Internet]. 2016 [citado 10 de marzo de 2017]. Disponible en: https://en.wikipedia.org/w/index.php?title=Dave_deBronkart&oldid=756872199
- What did we use the internet for in 2022? - Products Eurostat News - Eurostat [Internet]. [citado 5 de julio de 2023]. Disponible en: https://ec.europa.eu/eurostat/en/web/products-eurostat-news/-/DDN-20221215-2
- ONTSI, Red.es, Ministerio de Industria, Energía y Turismo de España. Los ciudadanos ante la e-Sanidad. Opiniones y expectativas de los ciudadanos sobre el uso y aplicación de las TIC en el ámbito sanitario [Internet]. 2016 [citado 20 de enero de 2017]. Disponible en: http://www.ontsi.red.es/ontsi/sites/ontsi/files/los_ciudadanos_ante_la_e-sanidad.pdf
- INE [Internet]. [citado 5 de julio de 2023]. INEbase / Nivel y condiciones de vida (IPC) /Condiciones de vida /Encuesta sobre equipamiento y uso de tecnologías de información y comunicación en los hogares / Resultados. Disponible en: https://www.ine.es/dyngs/INEbase/es/operacion.htm?c=Estadistica_C&cid=1254736176741&menu=resultados&idp=1254735976608
- Gestión integral para el control de la diabetes - SocialDiabetes [Internet]. [citado 5 de julio de 2023]. Disponible en: https://www.socialdiabetes.com/es
- Tu Lupus Es Mi Lupus [Internet]. 2023 [citado 5 de julio de 2023]. Tu Lupus Es Mi Lupus ~ Si tienes lupus o una enfermedad crónica, aquí encontrarás todo tipo de información y recursos. Disponible en: http://tulupusesmilupus.com/
- El blog de la Escuela de Pacientes [Internet]. [citado 5 de julio de 2023]. El blog de la Escuela de Pacientes. Disponible en: http://elblogdelaescueladepacientes.blogspot.com/
- Health Literacy: A Prescription to End Confusion - PubMed [Internet]. [citado 6 de julio de 2023]. Disponible en: https://pubmed.ncbi.nlm.nih.gov/25009856/
- Journal of Medical Internet Research - eHealth Literacy: Essential Skills for Consumer Health in a Networked World [Internet]. [citado 6 de julio de 2023]. Disponible en: https://www.jmir.org/2006/2/e9/
- IJERPH | Free Full-Text | Approaches to Improvement of Digital Health Literacy (eHL) in the Context of Person-Centered Care [Internet]. [citado 6 de julio de 2023]. Disponible en: https://www.mdpi.com/1660-4601/19/14/8309
- Journal of Medical Internet Research - eHEALS: The eHealth Literacy Scale [Internet]. [citado 6 de julio de 2023]. Disponible en: https://www.jmir.org/2006/4/e27/
- Validación de la escala eHealth Literacy (eHEALS) en población universitaria española [Internet]. [citado 6 de julio de 2023]. Disponible en: https://scielo.isciii.es/scielo.php?pid=S1135-57272015000300010&script=sci_arttext
- Digital health literacy of nursing or medical students: related factors - Acta Paulista de Enfermagem [Internet]. [citado 6 de julio de 2023]. Disponible en: https://acta-ape.org/en/article/digital-health-literacy-of-nursing-or-medical-students-related-factors/
- Uso de internet y grado de alfabetización digital de las enfermeras españolas [Internet]. [citado 6 de julio de 2023]. Disponible en: https://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1132-12962021000100033
- Cuestionario CAMBADOS _ España - Formularios de Google [Internet]. [citado 6 de julio de 2023]. Disponible en: https://docs.google.com/forms/d/1mDMVjrTVQjzRNoWO2ZkxaGdX-quDp0ABjG0Nyh5PZ-o/edit
- Análisis de la efectividad del cuestionario Cambados para evaluar las competencias digitales del paciente crónico [Internet]. [citado 6 de julio de 2023]. Disponible en: https://minerva.usc.es/xmlui/handle/10347/27828
- Validación de un cuestionario para analizar la capacidad digital de pacientes con diabetes mellitus tipo 1 - ScienceDirect [Internet]. [citado 6 de julio de 2023]. Disponible en: https://www.sciencedirect.com/science/article/abs/pii/S2603647922000434
- Organización Mundial de la Salud. Estrategia mundial sobre salud digital 2020–2025 [Internet]. Organización Mundial de la Salud; 2021 [citado 5 de julio de 2023]. Disponible en: https://apps.who.int/iris/handle/10665/344251
- Europe RC for, Session 72nd. Seventy-second Regional Committee for Europe: Tel Aviv, 12–14 September 2022: Regional digital health action plan for the WHO European Region 2023–2030 [Internet]. World Health Organization. Regional Office for Europe; 2022 [citado 5 de julio de 2023]. Report No.: EUR/RC72/5. Disponible en: https://apps.who.int/iris/handle/10665/360950
- Estrategia_de_Salud_Digital_del_SNS.pdf [Internet]. [citado 5 de julio de 2023]. Disponible en: https://www.sanidad.gob.es/ciudadanos/pdf/Estrategia_de_Salud_Digital_del_SNS.pdf
- msanmard. SANIDAD ACTIVA UN SERVICIO DE WASAP INFORMATIVO SOBRE SALUD [Internet]. CEPA LAS PALMAS CONO SUR. 2016 [citado 5 de julio de 2023]. Disponible en: https://www3.gobiernodecanarias.org/medusa/edublog/cepalaspalmasconosur/2016/11/21/sanidad-activa-un-servicio-de-wassap-informativo-sobre-salud/
- Hospital Sant Joan de Déu [Internet]. [citado 5 de julio de 2023]. Hospital líquido. Disponible en: https://www.sjdhospitalbarcelona.org/es/hospital/proyectos-estrategicos/hospital-liquido
- Guía metabólica [Internet]. [citado 5 de julio de 2023]. Guía metabólica. Disponible en: https://metabolicas.sjdhospitalbarcelona.org/
- Melanoma Likes Me | George Patterson Y&R Brisbane | Melanoma Patients Australia | D&AD Awards 2016 Pencil Winner | Use of Social Media | D&AD [Internet]. [citado 5 de julio de 2023]. Disponible en: https://www.dandad.org/awards/professional/2016/digital-marketing/25266/melanoma-likes-me/
- Carpeta de Salud [Internet]. 2019 [citado 5 de julio de 2023]. Disponible en: https://www.osakidetza.euskadi.eus/servicios-on-line/-/carpeta-de-salud/
- Senge PM. La Quinta Disciplina En La Práctica: Estrategias y herramientas para construir la organización abierta al aprendizaje. Edición: 1. Bueno Aires: Ediciones Granica, S.A.; 2005. 608 p.
- Junta de Andalucía. PiCuida. 2015 [citado 5 de julio de 2023]. Pi Cuida. Disponible en: https://www.picuida.es/
- Hospital Sant Joan de Déu [Internet]. [citado 5 de julio de 2023]. 5 Minuts. Disponible en: https://www.sjdhospitalbarcelona.org/es/investigacion-innovacion/innovacion/proyectos/5-minuts
