1. LA GESTIÓN DEL RIESGO ASISTENCIAL
Prácticamente toda la atención sanitaria está asociada con algún riesgo para el paciente, puesto que, como ya se señaló en el tema anterior, el riesgo cero no existe. A esto hay que sumar la posibilidad de producirse errores en sistemas sanitarios cada día más complejos, convirtiéndose en necesaria una adecuada gestión de los riesgos, que implica un compromiso, por parte de los gestores y de los profesionales, para adoptar una actitud proactiva orientada al uso de metodologías que permitan identificar los problemas y las causas que los originan, con el fin de desarrollar estrategias de prevención o que reduzcan su repetición.
Por Riesgo Clínico o Asistencial entendemos la posibilidad de que se produzca un resultado indeseable, o la ausencia de un resultado deseable, a lo largo del circuito de la atención sanitaria a un paciente en cualquiera de los niveles asistenciales. A menudo, en las organizaciones sin estrategia de seguridad clínica, estos riesgos se gestionan de manera descoordinada y sin disponer de información precisa para ello.
La Gestión del riesgo asistencial,entendida comoel conjunto de actividades destinadas a identificar, evaluar y reducir o eliminar el riesgo de que se produzca un incidente que pueda afectar a:
- Las personas: pacientes, personal sanitario, directivos y demás trabajadores.
- Las instalaciones: edificios, equipos y dispositivos médicos, mobiliario, medio ambiente, etc.
- Los recursos económicos: Inversiones, fondos de crecimiento y desarrollo, recursos de investigación, etc.
- El prestigio y el renombre de la institución y sus profesionales: satisfacción del personal, reputación, propiedad intelectual, relevancia, atracción de clientes, etc.
En general, combina tres tipos de riesgos:
- El riesgo inherente al paciente en sí mismo, relacionado con el proceso que padece y que a su vez puede estar condicionado por factores como la edad, la comorbilidad, el nivel educativo u otros factores.
- El riesgo relacionado con las decisiones médicas sobre las estrategias preventivas, diagnósticas y terapéuticas.
- El riesgo ocasionado por aplicación de estas decisiones y los cuidados recibidos.
En la actualidad, existe consenso en cuanto a considerar que la gestión más eficaz de los riesgos clínicos implica una combinación entre dos enfoques (Figura 1):
- Enfoque Reactivo: centrado en la identificación de incidentes con o sin daño para el estado del paciente tras la ocurrencia de los mismos. Supone analizar “a posteriori” los factores que contribuyeron a la aparición del error para que no vuelvan a ocurrir.
- Enfoque Proactivo: centradoen la identificación de aquellas áreas, servicios, procesos, en los que es previsible que se produzcan incidentes en seguridad, con el fin de modificar los aspectos que pueden ocasionarlos. Supone analizar “a priori” los posibles fallos en el circuito asistencial de los pacientes.
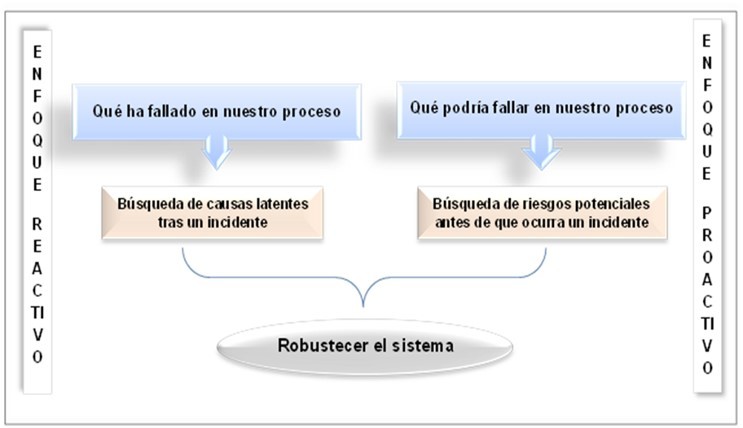
Figura 1. Gestión Eficaz de los riesgos clínicos
1.1 FASES DE LA GESTIÓN DE RIESGOS ASISTENCIALES
La gestión de riesgo sigue el siguiente esquema o circuito:

- Identificación del riesgo: consiste en identificar todas las fuentes y factores generadores de riesgo en los centros sanitarios.
- Análisis y Evaluación del riesgo: actuaciones para valorar la frecuencia, la gravedad y la detectabilidad del riesgo, así como las opciones posibles de actuación en base a la criticidad de los riesgos.
- Tratamiento del riesgo, fase en la que se decide qué actuaciones van a llevarse a cabo para eliminar, reducir y/o mitigar los riesgos.
- Despliegue de acciones: en esta fase se lleva a cabo la adaptación de los planes de acción a las características de las áreas, procesos, etc. en los cuales se deben llevar a cabo acciones de mejora que implican prácticas seguras, diferentes o eliminación de aquellas que proveen menor seguridad.
- Seguimiento, revisión y mejora: por último, se debe hacer seguimiento de la efectividad de las acciones llevadas a cabo, normalmente mediante la monitorización de las mismas en base a objetivos e indicadores de resultado. La organización debe establecer, además, los tiempos concretos de revisión y replantearse las acciones ajustándolas a los resultados esperados (ciclo PDCA de mejora continua).
Para poder comenzar este circuito de gestión de los riesgos en una organización asistencial, primero es necesario realizar una revisión de objetivos, actividades y áreas que lo constituyen, sus clientes, en definitiva, su Entorno o Contexto.
1.2. ANÁLISIS DEL CONTEXTO DE LA ORGANIZACIÓN; CONTEXTO SITUACIONAL
Para poder conocer y gestionar riesgos, primero tenemos que responder a las siguientes cuestiones:
- ¿Qué es nuestra Organización?
- ¿Qué sabe hacer y qué va a hacer?
- ¿Para quién/es va destinado nuestro servicio?
- ¿Qué piden los pacientes?
Para dar respuesta las organizaciones cuentan con diferentes aspectos que van a permitir conocer en profundidad la situación contextual. Son la estrategia de la organización, Partes interesadas de la organización y los Ámbitos o Perspectivas que conforman la organización.
1.2.1. Expectativas de los clientes y del sector de actividad
Antes de desplegar e implementar (hacerla realidad) la estrategia de seguridad, la organización debe preguntarse sobre qué quieren sus clientes actuales y potenciales (pacientes, sociedad, personal, administración), cómo conseguir que nuestras actividades se alineen con las necesidades del cliente para así darle un servicio satisfactorio y cuáles son las tendencias actuales, competidores del sector, nuevas corrientes de conocimiento, mejores evidencias existentes, cómo aprender de las mejores prácticas dentro del sector sanitario para mejorar nuestro servicio, etc.
1.2.2. Estrategia de la organización
Es el camino que se quiere recorrer durante un determinado período de tiempo, que va a marcar las líneas de trabajo sobre las cuales se va a invertir recursos económicos, personales y administrativos, de cara a lograr los objetivos que la organización se ha planteado para mejorar y crecer en su sector de mercado. Dichos objetivos se monitorizarán en base a indicadores de medición.
La estrategia debe ser planificada para establecer las acciones a desempeñar y el modo de llevarlas a cabo, debiendo estar implicada la alta dirección, así como desplegada a través de los líderes de las diferentes áreas, para que mantenga una coherencia de gestión. Así mismo, debe realizarse un seguimiento de la planificación para realizar ajustes en caso de ser necesario (ciclo PDCA de mejora continua).
La estrategia suele ser expresada en términos de Misión-Visión-Valores donde:
- Misión: razón fundamental de la existencia de una organización. Se dice que es el DNI de la organización, lo que la organización es y realiza hoy.
- Visión: representa lo que quiere llegar a ser la organización a futuro.
- Valores: configuran las experiencias y actitudes generales de la organización.
1.2.3 Partes interesadas de la organización (Grupos de Interés)
A la hora de decidir hacia dónde va a ir nuestra organización y cómo va a hacerlo, se han de identificar qué agentes están involucrados, quiénes son, lo que esperan cómo contribuyen a la consecución de objetivos y qué riesgos asumen al hacerlo (Tabla 1)

Tabla 1. Grupos de Interés
1.2.4 Ámbitos de la organización
Observaremos la situación actual y el contexto desde los diferentes puntos de vista que constituyen nuestra organización y su funcionamiento, como son:
- Perspectiva económica.
- Recursos humanos.
- Perspectiva social.
- Perspectiva corporativa, de la administración.
- Aspectos sanitarios.
- Gestión de riesgos
2. GESTIÓN PROACTIVA DE RIESGOS SANITARIOS

Un ejemplo sería el de una Organización que decide crear un código identificativo de medicaciones de alto riesgo para evitar confundirlas con otras de aspecto parecido, a la hora de preparar la medicación.
2.1 IDENTIFICACIÓN PROACTIVA DE RIESGOS
Listar todos los riesgos que podrían existir en la organización o en el área/proceso/técnica crítica y que podrían, o no, influir en el estado de salud de los pacientes, es la primera actividad de la gestión. Es fundamental que esta fase se lleve a cabo de forma exhaustiva, porque si un riesgo potencial queda sin identificar, posteriormente no se analizará y no se le podrá evitar o mitigar a futuro.
Esta fase de identificación proactiva debe tener en cuenta:
- Las actividades que se realizan en cada una de las áreas de la organización o del servicio/unidad/proceso crítico que se esté gestionando.
- El comportamiento y las capacidades de los profesionales.
- Los riesgos que se pueden producir en otras áreas que puedan impactar en los pacientes que están bajo control del área que se está gestionando.
- Las instalaciones, los equipos, materiales y tecnología sanitaria.
- Cambios o propuestas de cambio que pueden comprometer la seguridad del paciente.
Para la identificación proactiva de riesgos, la organización debe utilizar las herramientas y técnicas que considere mejor se adaptan a sus capacidades y objetivos, de modo que se identifique la fuente del riesgo, sus posibles causas y sus posibles efectos en el paciente.
El listado de factores contribuyentes de la NPSA británica, es una herramienta adecuada para no dejar ningún riesgo sin identificar, ya que recoge prácticamente todos los grupos de factores potencialmente causantes de riesgos (Anexo 1), por lo que es útil para el establecimiento de causas, sobre todo.
No obstante, la herramienta más utilizada para la gestión proactiva de riesgos es el Análisis Modal de Fallos y Efectos más conocido por sus siglas AMFE (en adelante).
2.1.1 El AMFE
El AMFE es una herramienta sistemática y proactiva que permite evitar fallos, problemas y debilidades antes de que aparezcan. Permite llegar al nivel de detalle que la organización desee, en función de si se pretende gestionar, por ejemplo, todo un área/proceso de la organización, con lo que el análisis será general para todo el circuito de actividades de esa área/proceso, o se trata de una técnica nueva que supone impacto crítico en el paciente, con lo que el análisis sería más específico de dicha técnica.
Independientemente de este aspecto, lo primero que requiere es precisar el conocimiento de las diferentes etapas del proceso en cuestión, para tener una visión global del mismo, evitar pasos innecesarios, siendo el Diagrama de Flujo la herramienta más utilizada para esta esquematización (Anexo 2).
A la hora de realizar la identificación de los riesgos, el AMFE plantea responder a estas preguntas:
- Fallo: ¿qué puede fallar? ¿cuáles pueden ser los fallos?
- Causa/s: ¿por qué pueden ocurrir? ¿cuáles son sus causas?
- Efecto/s: ¿qué consecuencias puede producir el fallo en el paciente?
- Detección: ¿las defensas existentes, son capaces de detectar el fallo antes de que ocurra?
Ejemplo: Actividad; Prescripción de tratamiento.
- Fallo: ¿Qué puede salir mal? Se prescribe el tratamiento al paciente erróneo.
- Causas: El programa informático necesita “refresco” continuo y no se ha realizado.
- Efecto: Hipotensión que requiere medicación de rescate y monitorización del paciente porque se le ha administrado un tratamiento incorrecto.
- Defensas: En cada turno siempre hay al menos un profesional médico con antigüedad.
2.2 ANÁLISIS PROACTIVO DE RIESGOS
Esta fase nos va a permitir comprender la naturaleza de los riesgos identificados. Para ello, se va a determinar los factores en base a los cuales podremos decidir el nivel de impacto y/o criticidad de cada uno de los riesgos identificados, objetivo último del análisis. Estos factores son:
- Frecuencia de aparición de las causas potenciales de cada riesgo.
- Gravedad de cada efecto potencial.
- Nivel de Detección de cada riesgo en base a los controles existentes.
Cada uno de estos factores deberá ser definido cualitativamente y/o cuantificado, para llevar a cabo el análisis de cada riesgo, siendo lo más recomendado poder expresarse en términos de impacto medible. Esto se debe a que, para cada riesgo, se calcula el denominado Índice de Prioridad (INR), resultante del producto de los tres factores de análisis:
F x G x D= INR
La definición de los factores se realizará en base a la experiencia de la organización siendo necesario determinar un nivel óptimo de fiabilidad de los datos, en base a los niveles de evidencia y grados de recomendación existentes en la bibliografía (se presenta una de las clasificaciones existentes - Anexo 3).
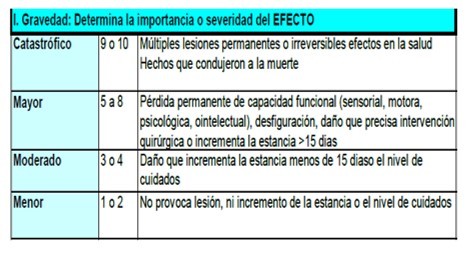
Ejemplo de definición combinada del factor Gravedad
Ejemplo: Actividad; Prescripción de tratamiento
- Causas: El programa informático necesita “refresco” continuo y no se ha realizado.
- Frecuencia: 10 (porque todas las semanas ocurre en algún caso).
- Efecto: Hipotensión que requiere medicación de rescate y monitorización del
- paciente porque se le ha administrado un tratamiento incorrecto.
- Gravedad: 4 (porque el paciente ha necesitado un aumento en el nivel de cuidados.
- Defensas: En cada turno siempre hay al menos un profesional médico con antigüedad.
- Detección: 7 (porque la medida de defensa no siempre es efectiva.
- INR: 10x4x7 = 280
2.3 VALORACIÓN PROACTIVA DE RIESGOS
Tras ser analizado el índice de priorización de cada riesgo, hay que tomar la decisión de cuáles deben abordarse y cuáles no. Para la valoración la organización elabora una matriz de priorización en la que se incluyen los factores de análisis del riesgo resultando diferentes niveles de riesgo. A modo de ejemplo:

La organización debe establecer los criterios en base a los cuales se va a comparar el impacto de cada riesgo, diferenciando los riesgos considerados de menor impacto, los cuales la organización puede llegar a asumir (asumibles) sin tener que fortalecer las defensas existentes, de aquellos otros cuyo impacto se considera crítico (No Aceptables) para la seguridad de los pacientes, como de la propia organización y sus profesionales, para los cuales habrá que decidir el valor que tendrá cada nivel de riesgo. A modo de ejemplo:
- Riesgo Asumible (Leve): no se plantea acción (valores desde 0 a 300). No obstante, van a controlarse para evitar una posible desviación.
- Riesgo No Aceptable: requiere una acción inmediata (valores desde 300 a 1000):
- Riesgo Intolerable: valores desde >400 a 1000, acción inmediata.
- Riesgo Importante: valores desde >300 a 400, se valoran acciones.
Ejemplo: Actividad; Prescripción de tratamiento
- INR = 280 Valor dentro del criterio de Riesgo Asumible.
2.4. TRATAMIENTO PROACTIVO DE RIESGOS Y PLAN DE ACCIONES
Existen tres alternativas para el tratamiento de los riesgos que la organización ha considerado necesario abordar:
- Interrumpir o no iniciar la actividad que produce el riesgo a tratar, con lo cual se evita el riesgo, mediante medidas preventivas.
- Modificar la manera de llevar a cabo la actividad que origina el riesgo o introducir nuevas técnicas o procedimientos para reducir la probabilidad de ocurrencia del riesgo o compartir el riesgo con terceros, mediante medidas de reducción.
- Mantener el riesgo, estableciendo los controles necesarios.

Esta fase culmina con la elaboración del Plan de Tratamiento del riesgo, el cual debe ir alineado con la estrategia de la organización y debe recoger una serie de datos:
- Objetivo a conseguir.
- Acciones a realizar.
- Indicadores de medición.
- Responsable de llevar a cabo cada acción y la medición de indicadores.
- Recursos necesarios.
- Plazo para llevar a cabo las acciones (cronograma).
- Beneficio esperado con cada una de las acciones.
Ejemplo: Actividad; Prescripción de tratamiento
Como este riesgo es de impacto leve, no se prevé instaurar medidas más allá de realizar acciones de prevención, como puede ser dar formación periódica en cuanto a las modificaciones y actualizaciones del programa de prescripción. Aun así, la organización va a incluir en su plan de mejora anual el registro de notificaciones relacionadas con el riesgo, siendo de carácter obligatorio en el servicio su notificación.
2.5 SEGUIMIENTO Y MEJORA
La organización debe hacer un seguimiento periódico de las medidas implantadas para asegurar su eficacia. Para ello debe monitorizar el plan de tratamiento de cara a detectar posibles desviaciones o ineficiencias de las acciones implantadas y poder realizar ajustes dentro de los plazos establecidos.
Ejemplo: Actividad; Prescripción de tratamiento
En la revisión anual de la estrategia de la organización se evidencia que no han existido notificaciones relacionadas con el riesgo por lo que se ajustan los criterios de análisis:
- Frecuencia: 1
- Gravedad: 4
- Detección: 7
- Nuevo INR= 28 (riesgo asumible con impacto irrelevante para la organización)
