- DESARROLLO Y CRECIMIENTO DEL PECHO. CONDICIONES DEL PEZÓN Y DEL PECHO
La mama es el único órgano no desarrollado plenamente al nacimiento. Es una glándula exocrina que llega a su desarrollo completo en el embarazo. Alrededor de la cuarta semana de gestación aparece en el embrión una zona de crecimiento del ectodermo hacia el mesodermo, lugar de las futuras glándulas mamarias. Hacia las dieciocho semanas surge, para después desaparecer, la llamada línea de la leche y bajo la epidermis el sistema de conductos rudimentario. Por estímulo de la prolactina materna los recién nacidos pueden secretar la llamada, “leche de brujas”, las primeras semanas tras el nacimiento de forma fisiológica. El crecimiento continúa, pero no se observan diferencias significativas en el pecho de varones y mujeres hasta la pubertad.
La mama se localiza entre la segunda costilla y el sexto espacio intercostal, sobre el músculo pectoral. Se compone de tejido adiposo, tejido conectivo y tejido glandular. El tejido conectivo y los ligamentos de Cooper le dan sostén y forma, junto con el tejido adiposo. El tejido glandular se encarga de producir y transportar leche. Los alveolos son las unidades donde se produce la leche, formadas por células secretoras y células mioepiteliales, que ayudan al transporte de la misma. Cada agrupación de alveolos forma un lobulillo y varios lobulillos forman un lóbulo mamario. Desde allí los conductos galactóforos conducen la leche al pezón. El pezón está formado por fibras musculares, terminaciones nerviosas, glándulas sebáceas y apocrinas. Está rodeado por la areola, la cual se oscurece y crece durante el embarazo. Los tubérculos de Montgomery se encuentran en la areola. Segregan una sustancia que lubrica y protege el pezón y la areola durante la lactancia.
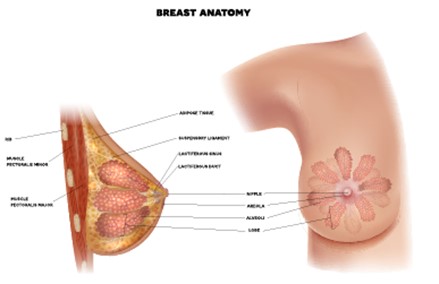
Imagen 1. Anatomía de la mama
El mayor aporte sanguíneo se da por parte de la arteria mamaria interna. De la inervación se encargan las ramificaciones del cuarto, quinto y sexto par intercostal. El complejo areola-pezón está inervado por el cuarto par intercostal, el cual llega a los pechos por sus zonas inferiores externas. La gran mayoría del drenaje linfático se da hacia la axila a través de los capilares linfáticos del tejido conectivo.
- FISIOLOGÍA DE LA LACTANCIA. FISIOLOGÍA DEL PECHO DURANTE EL EMBARAZO Y LA LACTANCIA
Las etapas del desarrollo mamario van desde la vida embrionaria hasta el retorno a la glándula no secretora tras el amamantamiento. Algunos autores incluyen la embriogénesis como primera etapa, otros las clasifican en mamogénesis, lactogénesis I, lactogénesis II, lactogénesis III o galactopoyesis e involución.
2.1 Mamogénesis
Con la reactivación del eje hipotálamo-hipófisis-ovario en la pubertad aumenta la secreción de estrógenos y hormona del crecimiento en las mujeres. Esto produce el crecimiento de los brotes epiteliales anteriormente formados y la maduración de la glándula, es lo que llamamos la telarquia. La progesterona, la prolactina (PRL), la adrenocorticotropina (ACTH) o la hormona estimulante del tiroides (TSH) también favorecen el crecimiento mamario.
Con cada ciclo menstrual se producen pequeños cambios en la mama que favorecen su ramificación y desarrollo.
2.2 Lactogénesis I
Consiste en la producción de leche durante el embarazo. La hormona gonadotropina coriónica (HCG) y la prolactina (PRL) son responsables del crecimiento y diferenciación de la mama al inicio del embarazo. El inicio de la producción láctea requiere también del efecto de la insulina y el cortisol. La prolactina secretada por la hipófisis es regulada por el factor inhibidor de la prolactina (PIF) secretado por el hipotálamo. La progesterona regula también negativamente la producción de leche en el embarazo.
A partir de las dieciséis semanas de gestación existe calostro en la mama. En la etapa final de la gestación ocurren cambios hormonales que preparan al pecho. Se da un importante descenso de estrógenos, progesterona y lactógeno placentario tras el alumbramiento. Este hecho junto con la secreción de prolactina, insulina e hidrocortisona son fundamentales para el inicio de la lactancia.
2.3 Lactogénesis II
La lactogénesis II es la conocida “subida de la leche”. Precisa del aumento de flujo sanguíneo y de oxígeno, así como del consumo de glucosa. Se suele dar alrededor del segundo o tercer día POSPARTO. Si se demora más allá del quinto al séptimo día hablaríamos de un retraso en la lactogénesis II. La prolactina (PRL) es la principal encargada de producir la leche y está influida por numerosas hormonas tales como estrógenos, progesterona, glucocorticoides, insulina, oxitocina, hormona tiroidea y paratiroidea. El factor inhibidor de la prolactina (PIF) está controlado por las catecolaminas. La dopamina también puede disminuir la secreción de PRL por su efecto directo en la hipófisis.
La regulación de la producción de leche por la prolactina se basa principalmente en la succión del recién nacido. Ésta estimula su síntesis y secreción. La secreción de prolactina es mayor durante las horas nocturnas. La secreción de oxitocina, encargada de la salida de la leche hacia el exterior, se estimula por el tacto, el olfato y la vista del recién nacido.
2.4 Lactogénesis III o galactopoyesis.
La integridad del eje hipotálamo-hipofisario regulando la secreción de prolactina y oxitocina es esencial para el inicio y mantenimiento de la lactancia. La estimulación del pezón es fundamental tras el parto, es el mecanismo principal de secreción de prolactina. A mayor y más temprana estimulación inicial, mayor número de receptores de prolactina y mayor éxito de la lactancia. Los niveles de prolactina aumentan después de la toma (secreción pulsátil), produciendo leche para las siguientes.
Cuando hay succión se libera oxitocina, y su acción sobre los receptores de la misma hormona en las células mioepiteliales produce la eyección de leche desde los alveolos hasta los conductos lactíferos y al exterior. La secreción de oxitocina es más continua. Posee acción relajante y sedante y favorece el establecimiento del vínculo entre madre y criatura.
A nivel local la producción de leche está regulada por el aumento de la presión intraalveolar y el factor inhibidor de la lactogénesis. Cuando la leche no es removida aumenta la presión en la mama y disminuye el flujo sanguíneo, comprometiendo la llegada hormonal e incluso provocando la involución de la glándula. El factor inhibidor de la lactogénesis es una proteína que actúa a nivel de las células disminuyendo la producción de leche y la sensibilidad a la prolactina cuando no hay un vaciado frecuente.
2.5 Involución
Se trata del cese del amamantamiento. Los cambios en la mama son progresivos y puede permanecer leche hasta varias semanas tras el destete. Se produce la apoptosis celular del tejido que había crecido para producir la leche. Se da también una remodelación del tejido hasta quedar similar al estado anterior a la gestación.
BIBLIOGRAFÍA
- Lawrence RA, Lawrence RM. Breastfeeding. A guide for the medical profession. 8º edición. Elsevier. 2016.
- Wilson-Clay B, Hoover K. The Breasfeeding Atlas. 6º edición. LactNews Press. 2017.
- La Liga de la Leche Internacional. Lactancia Materna. Libro de Respuestas. 3º edición. La Leche League International. 2002.
- Baeza León, C. Blasco Contreras, R. Martín Sequeros, E. Del Pozo Ayuso, LM. Sánchez Conde, AI. Vargas Hormigos, C. Validación al castellano de una escala de evaluación de la lactancia materna: el LATCH. Análisis de fiabilidad. Index de Enfermería. 2008. 7(3). Disponible en: https://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1132-12962008000300012
- Navarro Torres, M. Milagro Jiménez, ME. Lorenzo Ramírez, MD. Cases Jordán, C. Morte Cabinasty, CM. Peñalva Boronat, E. Aspectos importantes a valorar en una toma de lactancia materna. Revista Sanitaria de Investigación. 2021. Disponible en https://www.revistasanitariadeinvestigacion.com/aspectos-importantes-a-valorar-en-un-toma-de-lactancia-materna/
