La lactancia materna es una prioridad para la Salud Pública. La importancia de la lactancia materna como factor determinante de la salud infantil y materna, hace que la protección, promoción y apoyo a la misma, sea una de las prioridades de salud pública y un objetivo de primer orden.
En este módulo, vamos a analizar las tasas de lactancia en nuestro país y en el mundo y los factores influyentes que condicionan su evolución. Comenzaremos abogando por las iniciativas que protegen, promueven y apoyan la lactancia materna y posteriormente continuaremos describiendo las causas que producen el abandono de la lactancia desde un punto de vista de salud pública. Trataremos cómo podemos actuar sobre ellas, como profesionales, y como parte de nuestra sociedad, para llegar a la recuperación de la lactancia natural como fuente principal de alimentación para los niños según las recomendaciones actuales de la Organización Mundial de la Salud (OMS).
1.1 INICIATIVA PARA LA HUMANIZACIÓN DE LA ASISTENCIA AL NACIMIENTO Y LA LACTANCIA (IHAN)
La IHAN forma parte de la estrategia internacional BFHI (Baby Friendly Hospital Iniciative) que pusieron en marcha OMS y UNICEF en el año 1991. La intención inicial fue estimular a los profesionales a modificar unas rutinas asistenciales que habían demostrado ser perjudiciales para la lactancia materna. Años después el objetivo de la estrategia se amplió a la asistencia al parto y a las mujeres que no amamantan, convirtiéndose en uno de los mejores marcadores de calidad asistencial obstétrico-neonatal para hospitales.
La IHAN en España está considerada una estrategia de calidad y humanización de la asistencia al nacimiento y la lactancia, que busca que hospitales, centros de salud y unidades neonatales adopten prácticas basadas en la evidencia para proteger, promover y apoyar la lactancia materna y un parto respetado.
Surge de la iniciativa conjunta OMS–UNICEF conocida internacionalmente como Baby Friendly Hospital Initiative, para mejorar las tasas y la duración de la lactancia materna. En España, IHAN se constituyó como asociación sin ánimo de lucro a principios del año 2001, adaptando esta estrategia internacional al contexto de los servicios de maternidad, atención primaria y unidades neonatales españolas.
Cuenta con el respaldo de UNICEF y la OMS. Esta iniciativa fue lanzada para que los hospitales, servicios de salud, y específicamente las salas de maternidad, conocieran y comenzaran a adoptar prácticas que protejan, promuevan y apoyen la lactancia materna exclusiva desde el momento del nacimiento. Desde la IHAN se proporciona un programa estructurado y el apoyo necesario, que está dirigido al personal sanitario responsable de la atención a madres y recién nacidos, para que cambien sus prácticas poco adecuadas, mejoren las tasas de lactancia y consigan finalmente la Acreditación Hospital IHAN.
Su finalidad puede definirse en general como “la protección y apoyo de la salud materno infantil a través de la promoción y protección de la humanización de la asistencia al nacimiento y, de la protección, promoción y apoyo a la lactancia natural y a las mejores prácticas de alimentación del lactante y del niño pequeño”.
Su marco de actuación es el territorio español, para aplicar el proyecto internacional conjunto de la OMS y UNICEF: “Baby Friendly Initiative (BFI)” así como otras iniciativas relacionadas. En sus inicios, fue denominada Iniciativa Hospital Amigo de los Niños, pero el nombre cambió porque los hospitales que no adoptaran sus recomendaciones podrían entonces erróneamente ser considerados, enemigos de los niños. Se acreditó como el primer hospital «Amigo de los Niños» en nuestro país, en el año 1996, al Hospital Trueta de Girona.
1.2 OBJETIVOS Y LÍNEAS DE ACTUACIÓN IHAN
Los objetivos de IHAN incluyen facilitar que las madres tomen decisiones informadas sobre cómo alimentar a sus recién nacidos, asegurar un inicio precoz de la lactancia y promover la lactancia materna exclusiva durante los primeros seis meses. También persigue garantizar que los centros sanitarios respeten el Código Internacional de Comercialización de Sucedáneos de Leche Materna (Punto 2) y que ofrezcan una atención globalmente humanizada a madre y bebé, incluyendo prácticas como contacto piel con piel y alojamiento conjunto.
El objetivo principal de es promover y apoyar el mejor inicio en la vida de un recién nacido, asegurando que se desarrollen prácticas sanitarias óptimas en la atención al embarazo, parto, periodo neonatal y, especialmente en relación con la lactancia materna.
En consonancia con este objetivo principal, se han desarrollado así sus líneas de actuación:
- Promover, proteger y apoyar las prácticas de humanización de la asistencia al parto y al nacimiento en todas las Instituciones de Maternidad de España:
- Adoptando las recomendaciones recogidas en la Estrategia de Salud Sexual y Reproductiva y del Parto Normal del Ministerio de Sanidad.
- Persiguiendo la incorporación de los estándares de calidad asistencial perinatal recomendados por la OMS.
- Promover, proteger y apoyar la lactancia natural y las mejores prácticas de alimentación en la primera infancia:
- Difundiendo el conocimiento sobre lactancia natural en la sociedad y entre los profesionales de la salud. Para ello, desarrollan un programa de formación de los profesionales sanitarios, tanto en periodo de formación (MIR y EIR) como para profesionales ya en ejercicio, con cinco tipos de cursos sobre lactancia materna.
- Informando y haciendo visible el Código Internacional de Comercialización de Sucedáneos y las resoluciones relacionadas de la Asamblea Mundial de la Salud, y haciendo visible la importancia de respetarlo, evitando los conflictos de interés y de las prácticas poco éticas de la industria de alimentación infantil.
- Promoviendo las mejores prácticas de alimentación del lactante y el niño pequeño, entre la ciudadanía, los profesionales de la salud y las instituciones sanitarias, siguiendo las recomendaciones internacionales.
- Apoyando y colaborando con las asociaciones ciudadanas de apoyo a la lactancia natural y el parto normal.
- Desarrollar y acreditar la estrategia IHAN:
- Impulsando su implementación en el territorio español.
- Evaluando y acreditando a las instituciones sanitarias españolas (hospitales y centros de salud).
- Trabajando conjuntamente con los coordinadores del proyecto en el resto del mundo para contribuir al desarrollo de esta iniciativa.
- Impulsar la investigación en lactancia materna siempre que el fin de la investigación contribuya a mejorar la promoción, la protección y el apoyo a la lactancia natural y que no esté relacionada con la industria ni el comercio de sucedáneos de leche materna.
- Colaborar con la OMS, UNICEF y otras organizaciones nacionales e internacionales con fines análogos.
- Con el Ministerio de Sanidad, Consumo y Bienestar Social para difusión del conocimiento, promoción y apoyo de la lactancia materna e impulso de la implementación de la Iniciativa en todo el territorio nacional.
- Vinculación a la Agenda 2030 y colaboración en la Estrategia de Desarrollo Sostenible para implementar los Objetivos de Desarrollo Sostenible a través de la protección y apoyo de la lactancia materna.
- Participación en la Plataforma de la Infancia para trabajar a nivel político en la protección de la lactancia, garantizando un derecho a la salud y el bienestar que todos los niños tienen.
En España la IHAN trabaja con tres tipos de dispositivos: las maternidades y hospitales, los centros de salud de Atención Primaria y las unidades de neonatología. En todos ellos se impulsa la formación específica en lactancia de los profesionales y la implantación de protocolos y circuitos que favorezcan una experiencia de parto y posparto respetuosa, segura y centrada en la familia.
La estructura y composición de la IHAN queda descrita gráficamente en la figura 1, donde observamos cómo se organiza en un comité central nacional, una coordinadora nacional y un comité ejecutivo, y distintos comités o secciones técnicas. En el Comité Nacional participan representantes del Ministerio de Sanidad, UNICEF, la Asociación Española de Pediatría, sociedades de atención primaria, matronas, enfermería pediátrica y neonatal, psicología perinatal y otras organizaciones relacionadas con la salud materno-infantil. Esta composición multisectorial garantiza que la estrategia IHAN integre la perspectiva de la administración sanitaria, la evidencia científica y los grupos profesionales que trabajan en embarazo, parto, lactancia y cuidados neonatales. La estructura operativa se organiza en secciones especializadas: Formación, Centros de Salud, Hospitales y Neo-IHAN (unidades de neonatología). Cada sección tiene una persona coordinadora dentro del Comité Nacional y equipos de trabajo multidisciplinares que desarrollan protocolos, asesoría, formación y evaluación en su ámbito específico. Cada sección realiza las actividades específicas correspondientes a sus funciones. La sección de formación es la encargada de programar y realizar los distintos tipos de cursos, entre los cuales, destaca la formación de formadores y la de los especialistas en formación (MIR, EIR), pero también hay cursos básicos y formación, de tipo presencial y online, todos ellos con su acreditación correspondiente.Actualmente, los cursos que programa IHAN se hacen a petición de Hospitales y Centros, o de inscripción libre para los cursos online.
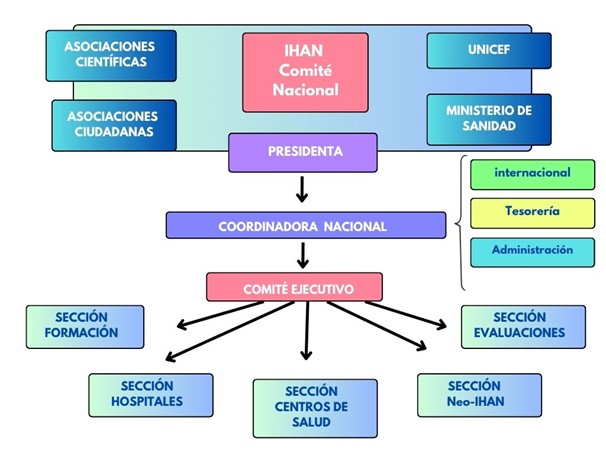
Figura 1: Esquema de organización de IHAN España. Fuente: www.ihan.es
1.3 LOS 10 PASOS PARA HOSPITALES Y 7 PASOS PARA CENTROS DE SALUD
Para llegar a alcanzar estos objetivos y finalmente conseguir la acreditación de un centro sanitario, la IHAN ha desarrollado como herramienta modelo de los Diez pasos a seguir para los hospitales y los Siete pasos para centros de salud. Estos pasos son los que un centro sanitario debe cumplir para conseguir acreditarse. Cuando lo consigue, recibe el galardón IHAN en un acto nacional que se celebra cada año en el Ministerio de Sanidad.
Toda la documentación necesaria, así como más información de cómo iniciar el proceso de acreditación se puede descargar de forma libre en la web de la IHAN: https://www.ihan.es/docs/documentacion-acreditacion/hospitales/generales/00.Criterios_globales_IHAN_Espana.pdf
Estos siete o diez pasos constituyen un estándar para conocer en qué medida se cumplen los requisitos de cada centro sanitario que quiera acreditarse. Además de cumplir los 10 pasos, es obligatorio que los centros sanitarios conozcan y acaten el Código de Comercialización de Sucedáneos de la leche materna que será abordado en este capítulo, más adelante. Como ya hemos avanzado, para los Centros de Salud existen 7 pasos y para los Hospitales 10 pasos.
1.4 LOS 7 PASOS: CENTROS DE SALUD

1.5 LOS 10 PASOS PARA HOSPITALES

1.6 PROCESO DE ACREDITACIÓN
Conseguir la acreditación IHAN de una maternidad o un centro de salud es un proceso complejo, que exige trabajo y esfuerzo, por parte de los profesionales implicados y colaboración y aprobación de la Dirección y Gerencia del centro sanitario. Para facilitarlo, la IHAN propone la aplicación escalonada de 4 fases progresivas para la acreditación. Este sistema propone el planteamiento de metas cercanas y así, una mejor planificación desde el punto de vista administrativo y de gestión.
La implantación de los requisitos de la IHAN se desarrolla en 4 fases (o “4D”):
– Fase 1D (Descubrimiento)
– Fase 2D (Desarrollo)
– Fase 3D (Difusión)
– Fase 4D (Designación)
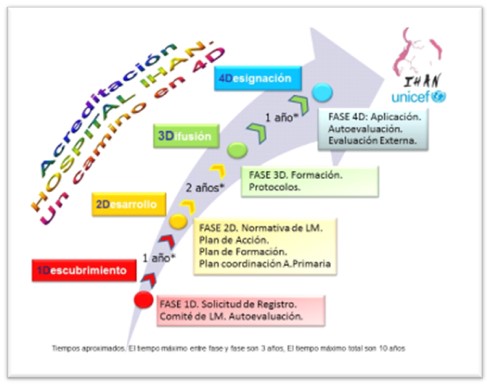
Figura 2: Acreditación IHAN un camino en 4 fases. Fuente: www.ihan.es
Es importante tener en cuenta que el proceso de cambio de un hospital puede durar alrededor de 4 años, como se aprecia en el esquema de la figura 2. Requiere el compromiso de la autoridad sanitaria competente en esa área desde el primer momento. Ésta debe apoyar todo el proceso y costear los gastos y tasas derivados de la evaluación para la acreditación del hospital. El tiempo máximo total del proceso de acreditación son 10 años. Una vez acreditado el centro debe realizar reacreditaciones sucesivas cada 5 años para mantener el reconocimiento IHAN.
- En la Fase 1D las actividades que el hospital deberá realizar serian: para empezar, se creará una comisión de lactancia multidisciplinar. Luego se realizará una autoevaluación de las prácticas actuales propias, rellenando un cuestionario de autoevaluación online, y cumplimentando la solicitud de certificado 1D.
- En la Fase 2D: se comienza por el diseño de la Normativa de Lactancia escrita, adaptada a las características y necesidades de cada centro. Se desarrollará un plan de acción para investigar y descubrir cuales son las áreas de mejora, nombrar responsables de cada área y de cada actividad, programar cada actividad en el tiempo, delimitando el orden de las actividades y los tiempos de realización. Se llevará a cabo una determinación de las tasas de lactancia, siguiendo unas recomendaciones. Una vez que el hospital o centro sanitario cumple estos requisitos, se cumplimenta el formulario de solicitud del certificado de la Fase 2D y la IHAN, tras evaluarlo, asesora al centro sobre las necesidades de mejora detectadas y el modo de abordarlas. Una vez superados los requisitos, aprobados los documentos y superados los trámites administrativos, el Hospital recibe el Certificado de superación de la Fase 2D.
- En la Fase 3D: es el momento de difundir la normativa elaborada entre profesionales y usuarios, y hacer la formación del personal sanitario. Elaborar documentos y materiales como protocolos y guías clínicas sobre lactancia y parto; materiales informativos y de difusión para embarazadas y madres; un sistema de coordinación con los centros de salud y grupos de apoyo de su zona.
La Dirección del Hospital en este momento se comprometerá a respetar el Código de Comercialización de Sucedáneos de Leche Materna.
Una vez que se ha completado la formación del personal y se han redactado todos los documentos, el responsable del centro cumplimenta el formulario de solicitud de certificado de la Fase 3D. La IHAN examina la documentación remitida y si los resultados son positivos, el centro recibe el Certificado de la Fase 3D.
- En la Fase 4D: el hospital pone en marcha todo el programa. Cuando se considera que el hospital está preparado y cumple todos los objetivos, contacta con la IHAN y cumplimenta el formulario de solicitud del certificado de la Fase 4D. La IHAN y la autoridad competente proceden a la firma del Contrato de Evaluación Externa y acuerdan la fecha en la que se realizará la evaluación. La IHAN envía a un equipo de sus evaluadores quienes proceden a realizar la evaluación externa. La evaluación se realiza durante 2-3 días, durante los cuales, los evaluadores auditarán las prácticas del centro, realizando entrevistas estructuradas a profesionales, madres y embarazadas, comprobando que el hospital cumple todos los requisitos.
Si la evaluación es positiva, el hospital recibe la acreditación Hospital IHAN. Si la evaluación no es satisfactoria, pero cumple muchos requisitos, el hospital dispondrá de unos meses para hacer las correcciones oportunas y enviar el formulario de evaluación extra.
Los centros acreditados son recogidos en el Registro IHAN, en la actualidad son 28 los que tienen la acreditación completa. En el mapa de la figura 3 puede apreciarse en color rojo los hospitales galardonados. El resto de los colores indican que están en fase de acreditación.
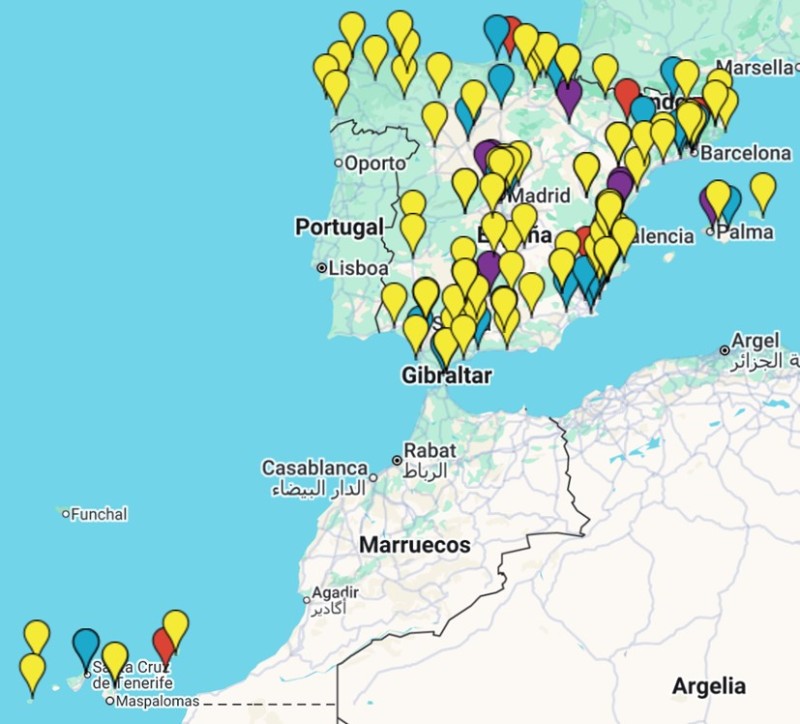
Figura 3: Mapa de hospitales IHAN. Los colores indican la fase en la que se encuentran.
Fuente y mapa interactivo: www.ihan.es
Para llevar a cabo todo el proceso de acreditación, existe información ampliada en la web de la IHAN (https://www.ihan.es/), así como los datos de contacto para solicitar la acreditación de las distintas fases. Con respecto a los centros de salud, las fases son similares adaptadas a la atención primaria.
1.7 ESTRATEGIA NEO-IHAN
La Neo-IHAN es la adaptación de la Iniciativa para la Humanización de la Asistencia al Nacimiento y la Lactancia a las unidades de neonatología, centrada en cuidados centrados en la familia y en la promoción intensa de la leche materna como norma de alimentación del recién nacido enfermo o prematuro.
Neo-IHAN aplica los Diez Pasos IHAN específicamente a las unidades neonatales, desde recién nacidos extremadamente prematuros y críticamente enfermos hasta pretérminos tardíos y recién nacidos a término que requieren monitorización o intervenciones puntuales. En España se orienta sobre todo a unidades de nivel asistencial 2 y 3, donde la separación madre–bebé y la complejidad clínica hacen especialmente necesaria una estrategia estructurada de humanización y apoyo a la lactancia.
La acreditación Neo-IHAN exige que la unidad proporcione cuidados integrados en la familia: los progenitores pueden estar con sus hijos sin restricciones salvo indicación clínica justificada, y el personal transfiere progresivamente el cuidado cotidiano del recién nacido a los padres. Se promueve un entorno individualizado que protege el desarrollo neurosensorial (control de luz, ruido, dolor y manipulación) y que al mismo tiempo facilita el contacto piel con piel, la participación parental y el establecimiento de la lactancia materna.
Los “Criterios Globales Neo-IHAN España 2022” recogen cómo se traducen los Diez Pasos IHAN a la realidad de una unidad neonatal, incluyendo política escrita de lactancia, formación específica, apoyo a la extracción precoz, banco de leche y promoción sistemática de la lactancia directa al pecho cuando la situación clínica lo permite. Estos criterios marcan el estándar mínimo exigido por OMS y UNICEF para garantizar la calidad y la humanización de la atención perinatal en neonatología.
La política Neo-IHAN contiene 3 principios básicos y 10 pasos adaptados. Los principios básicos de la Neo-IHAN marcan el marco ético y organizativo, y los 10 pasos adaptados concretan las prácticas de la unidad neonatal para proteger, promover y apoyar la lactancia materna en prematuros y recién nacidos enfermos.
Los tres principios básicos se centran en: una actitud respetuosa y de apoyo continuado a las familias, el protagonismo de los padres en los cuidados del recién nacido ingresado y el cumplimiento estricto del Código Internacional de Comercialización de Sucedáneos de Leche Materna. Estos principios exigen que toda la organización asuma la lactancia como parte esencial de la calidad asistencial y de la humanización del cuidado neonatal, no solo como una práctica clínica más.
Los diez pasos Neo-IHAN trasladan los clásicos “Diez Pasos para una Lactancia Exitosa” al contexto de la UCI neonatal: política escrita y monitorización de datos, formación del personal, información y apoyo estructurado a las familias, inicio precoz de la extracción de leche, uso prioritario de leche materna propia o donada, cuidados centrados en la familia y preparación del alta, entre otros. Cada paso incluye criterios medibles (protocolos, registros, entrevistas a progenitores y personal) y estándares de resultados, como porcentajes mínimos de lactancia exclusiva durante el ingreso y al alta.
- Núcleo organizativo (pasos 1–3) Los primeros pasos se orientan a la estructura de la unidad: disponer de una política específica de lactancia y amamantamiento en neonatología, un sistema de monitorización continua y una subcomisión o grupo de trabajo que se reúne periódicamente. Además, recogen la obligación de formar al personal en competencias específicas de lactancia neonatal y de informar de manera sistemática a madres y familias, adaptando la comunicación a la situación clínica y emocional.
- Práctica clínica y alimentación (pasos 4–8) El bloque central aborda prácticas como el inicio precoz de la extracción de leche tras el parto o ingreso, el apoyo intensivo a la instauración y mantenimiento de la producción láctea, y la prioridad absoluta de la leche materna (propia o de banco) frente a otros alimentos, salvo indicación médica documentada o decisión informada. Incluye también el fomento del método canguro, el contacto piel con piel cuando la situación clínica lo permita, y protocolos claros para la transición desde la nutrición enteral por sonda al amamantamiento directo o a la alimentación oral con métodos de apoyo.
- Cuidados centrados en la familia y continuidad (pasos 9–10) Los últimos pasos se centran en garantizar un entorno de cuidados integrados en la familia, con presencia de progenitores sin restricciones injustificadas, participación en la toma de decisiones y un ambiente físico y emocional que favorezca el neurodesarrollo y la lactancia. Finalmente, se exige planificar la preparación del alta y la continuidad de la lactancia en el domicilio, coordinando con atención primaria y recursos comunitarios para mantener el apoyo más allá del ingreso neonatal.
La unidad debe disponer de un sistema de registro que permita calcular de forma periódica todos los indicadores definidos por Neo-IHAN (centinela, estrella y otros de seguimiento) y remitir el formulario de indicadores de lactancia con los datos actualizados en cada fase evaluadora.Un ejemplo de indicador centinela Neo-IHAN es la tasa de lactancia materna exclusiva durante el ingreso, con o sin suplemento justificado: para fase 4D, al menos el 75% de los recién nacidos ingresados (a término y pretérmino) deben haber recibido solo leche materna (propia y/o donada), admitiendo suplemento solo por causa médica justificada o decisión informada. En fase 3D el umbral mínimo es del 60%.
Además de los informes cuantitativos, la Neo‑IHAN indica que la monitorización debe apoyarse en encuestas o entrevistas periódicas a gestantes de riesgo y madres de bebés ingresados, con una periodicidad mínima anual, para valorar la experiencia y la información recibida sobre lactancia. Los resultados de estas encuestas se integran en los informes internos de calidad y ayudan a interpretar los indicadores de lactancia y priorizar intervenciones.
1.8 OTRAS ESTRATEGIAS DE APOYO A LA LACTANCIA MATERNA
Además de la estrategia IHAN, existen en nuestro país otras iniciativas de apoyo a la lactancia basadas en evidencia científica, que quedan resumidas con sus objetivos, herramientas y sus sistemas de indicadores en la Tabla 1.
La guía de lactancia materna de BPSO (Best Practice Spotlight Organization) corresponde a la guía de buenas prácticas de la RNAO “Breastfeeding – Promoting and Supporting the Initiation, Exclusivity and Continuation of Breastfeeding in Newborns, Infants and Young Children”, con versión en español difundida en la red Centros Comprometidos con la Excelencia en Cuidados. Su objetivo es mejorar los resultados de lactancia exclusiva hasta los 6 meses y la continuación hasta los 2 años o más, mediante recomendaciones basadas en evidencia dirigidas a práctica clínica, formación y organización. La guía estructura 16 recomendaciones principales para valorar, iniciar y mantener la lactancia, abarcando desde el embarazo hasta la infancia temprana, incluyendo apoyo en hospital, atención primaria y en la comunidad. Integra el modelo de cuidado centrado en la persona y considera factores sociales, culturales y laborales, así como situaciones clínicas en las que puede ser necesario el uso de sucedáneos o leche de donante.
Incluye 3 bloques de recomendaciones: para la práctica de lactancia (posición, agarre, piel con piel, respuesta a señales, extracción, apoyo proactivo, etc.), para la formación (competencias del personal, educación continua) y recomendaciones para el sistema/organización (políticas, entornos favorables, conciliación laboral). Las recomendaciones se agrupan según foco en inicio precoz, exclusividad y continuación de la lactancia, incluyendo intervenciones para aumentar la autoeficacia y el apoyo entre iguales.
El programa BPSO selecciona organizaciones sanitarias y académicas para implementar y evaluar estas guías, utilizando indicadores de proceso y resultados (tasas de lactancia, satisfacción, cambios en prácticas profesionales). En España, la red BPSO España promueve la implantación de la guía de lactancia en hospitales y centros de salud, con publicaciones que muestran mejoras en apoyo profesional y resultados de lactancia tras su implementación.
El Proyecto PALMA y otros programas de intervención multidisciplinar evalúan estrategias organizativas de apoyo a la lactancia (formación, consultas específicas, seguimiento telefónico, grupos, etc.) con diseño de investigación y medición de indicadores de resultados.
La Estrategia de Salud Sexual y Reproductiva y otros planes del Sistema Nacional de Salud incorporan la promoción y apoyo a la lactancia como línea prioritaria, recomendando programas estructurados en hospitales y centros de salud, usando IHAN como estándar mínimo.
La Guía de Práctica Clínica sobre lactancia materna de GuíaSalud dedica un capítulo específico a “protección y apoyo a la lactancia en instituciones sanitarias”, donde recomienda implantar programas estructurados con evaluación externa (tipo IHAN u otros equivalentes).
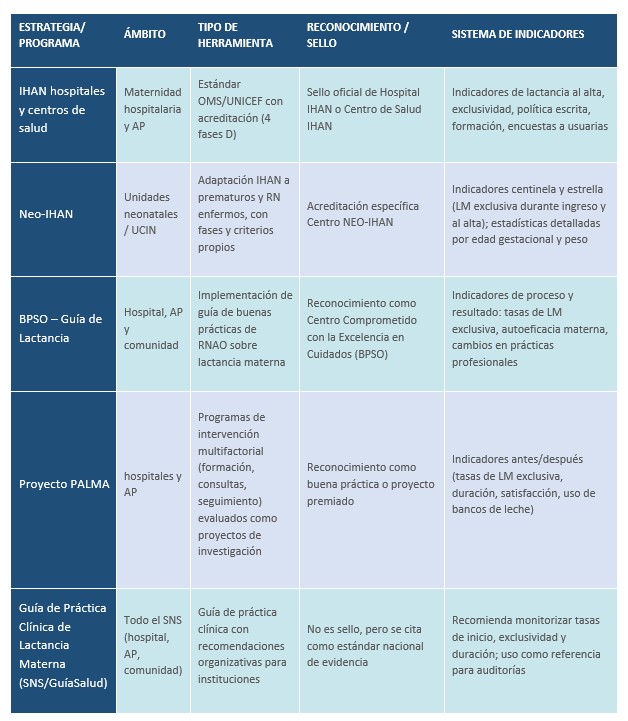
AP: Atención primaria. SNS: Sistema Nacional de Salud. UCIN: UCI neonatal. RNAO: Registered Nurses Association Ontario.
Tabla 1: Principales estrategias y programas nacionales de apoyo a la lactancia materna.
1.9 CÓDIGO INTERNACIONAL DE COMERCIALIZACIÓN DE SUCEDÁNEOS DE LECHE HUMANA DE LA OMS
El Código Internacional de comercialización es el conjunto de medidas destinadas a proteger la lactancia materna de prácticas comerciales que son poco éticas. Aunque la mayoría de los profesionales sanitarios aún lo desconocen, el Código Internacional de Comercialización de Sucedáneos de Leche Materna fue adoptado por la Asamblea Mundial de la Salud en el año 1981.
El Código de comercialización no trata de imponer la lactancia materna, sino de regular las prácticas comerciales de la industria para evitar el abuso y el engaño publicitario. El Código protege no solo a los pacientes, también al personal de salud, de presiones e influencias indebidas, sobre el tipo de alimentación más saludable: la lactancia natural.
Su objetivo es contribuir a una nutrición segura y adecuada del lactante, protegiendo y promoviendo la lactancia materna y asegurando el uso correcto de los sucedáneos solo cuando sean necesarios, sobre la base de información adecuada y una comercialización responsable. El Código se aplica a todos los sucedáneos de la leche materna (fórmulas infantiles y de continuación, otros productos lácteos, papillas, zumos y tés comercializados para lactantes), así como a biberones y tetinas. Busca proteger a todas las madres y a sus hijos de las prácticas inapropiadas de comercialización y publicidad. Debemos informar a las madres, y respetar su decisión informada. Todas las madres deben recibir la información adecuada por parte del personal sanitario, que tiene que estar libre de influencias comerciales.
El Código establece que no debe haber publicidad ni promoción dirigida al público de sucedáneos, biberones y tetinas; prohíbe la entrega de muestras gratuitas a madres y familias; y veta la promoción de estos productos en centros sanitarios. También impide que el personal de las empresas contacte directamente con madres y limita los incentivos y regalos a profesionales sanitarios, que deben basar su práctica en evidencia independiente. Esta publicidad ya les llega a las familias por otros medios, porque se encuentra en revistas para padres, en televisión, redes sociales… pero también puede estar presente en las maternidades, introducida por medio de regalos, descuentos, suscripciones… y los profesionales sanitarios no debemos ser los vectores de su transmisión. Todos estos instrumentos pueden hacer creer a una mujer que la fórmula es tan buena, o incluso mejor, que la leche humana. Un ejemplo de esto son las cajas regalo, que existen todavía en muchos hospitales, donde se regala a las familias un biberón, un chupete, el agua para los biberones, muestras varias que incumplen las normas del Código. Las casas comerciales invierten mucho dinero en publicidad porque a cambio obtienen grandes beneficios. Los beneficios anuales de estas industrias rondan, actualmente, la elevada cifra de unos 45.000 millones de dólares a nivel mundial, y podría alcanzar los 70.000 millones en el próximo año.
El Código se aplica a la comercialización de todo tipo de productos en relación con la alimentación infantil: sucedáneos de la leche materna (incluidas todas las preparaciones para lactantes de tipo sólido, líquido, o en polvo) y otros productos de origen lácteo, alimentos y bebidas, incluidos los alimentos complementarios administrados con un biberón, cuando están comercializados o cuando se indique que pueden emplearse, con o sin modificación, para sustituir de forma parcial o totalmente a la leche materna. El código también compete a la comercialización de los biberones y tetinas.

Figura 4: Portada del Código Internacional
A continuación, se resume en parte su contenido, aunque se puede acceder al texto completo, y descargar de forma libre de internet, en este enlace: https://www.ihan.es/wp-content/uploads/2024/02/codigopaho.pdf
El Código prohíbe a toda la industria de alimentos infantiles, no exclusivamente a las de las fórmulas lácteas:
- La publicidad y otras formas de promoción de los sucedáneos de la leche materna, dirigida al público en general, incluido aquí el contacto directo entre el personal comercial de las compañías o empresas y las madres o futuras madres. Prohíbe la distribución de muestras gratuitas, las ofertas o los descuentos en los puntos de venta como farmacias o supermercados y la promoción a través de televisión, Internet, redes sociales u otros medios electrónicos de comunicación
- El suministro gratuito o a coste cero a los hospitales y centros de salud de productos o a bajo coste, ni de materiales o utensilios que sirvan para su preparación o empleo.
- Promover sus productos al público o al personal de la salud o exponer productos o carteles o distribuir materiales promocionales (calendarios, bolígrafos, pegatinas…) facilitados por el fabricante, en las instalaciones de los centros asistenciales.
- Dar regalos a las madres o trabajadores de la salud.
- Dar muestras gratuitas de sus productos.
- Promover alimentos infantiles o bebidas para bebés menores de 6 meses de edad.
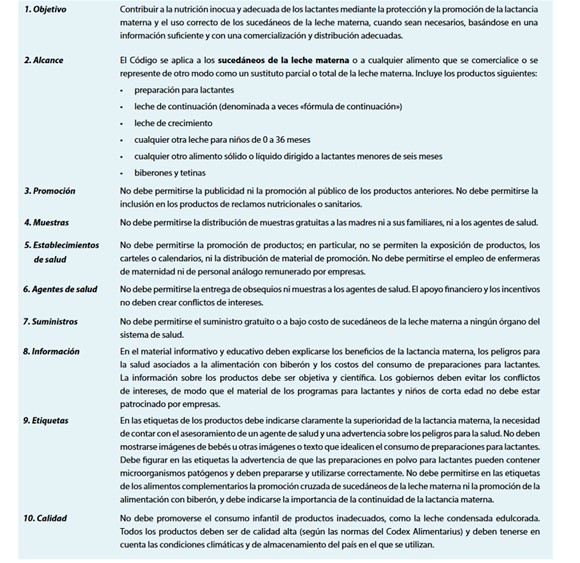
Figura 5: Resumen del Código Internacional de Comercialización (OMS). Tomado de AELAMA.
En relación con el etiquetado de los productos destinados a la alimentación infantil, el Código de comercialización también emite unas normas específicas. Las etiquetas de los productos deben incluir información clara sobre el uso correcto, riesgos de la alimentación artificial y la superioridad de la lactancia materna, evitando imágenes o mensajes que idealicen la alimentación con sucedáneos. Cualquier material informativo para madres y familias debe ser objetivo, explicar ventajas de la lactancia y riesgos de no amamantar, y no contener nombres comerciales ni publicidad encubierta. Ni el envase, ni la etiqueta, ni las cajas deben llevar imágenes de lactantes o niños pequeños. Tampoco ilustraciones o textos que puedan idealizar el uso del producto. No pueden aparecer ni emplearse términos como «humanizado», «maternizado» o palabras parecidas que puedan hacer pensar que sea igual o superior a la leche humana. El etiquetado además debe incluir un apartado que debe informar, de forma clara y visible, sobre aspectos como la superioridad de la lactancia materna o que los sucedáneos de la leche materna sólo deberían emplearse bajo indicación médica.
Además, todos estos productos deben incluir las instrucciones completas sobre la correcta preparación y los riesgos que puedan aparecer, de hacerlo de forma inadecuada. Las etiquetas deben estar en un lenguaje comprensible para los padres y deben incluir advertencias sobre las consecuencias de su utilización para la salud.
A pesar de todas las normas del Código, y los esfuerzos por adoptarlo, en el medio sanitario se incumple de forma reiterada, de una forma u otra. Este aspecto lo trataremos también más adelante en el tema de políticas sanitarias. Nuestra responsabilidad, como profesionales sanitarios en relación con este Código de comercialización se puede definir y resumir en lo que debemos y no debemos hacer:
Debemos:
• Conocer el contenido del Código.
• Recibir información con base científica y objetiva.
No debemos:
• Aceptar incentivos económicos ni regalos de la industria de alimentación infantil.
• Aceptar ni entregar muestras de productos sujetos al Código.
• Permitir la publicidad de sus productos en los centros sanitarios.
Los ejemplos típicos de campañas que no cumplen el Código Internacional de Comercialización de Sucedáneos de la Leche Materna incluyen publicidad directa al público, promociones en servicios sanitarios y mensajes engañosos en redes sociales. No es solo un problema histórico: informes recientes muestran que estas prácticas siguen siendo frecuentes a nivel mundial.
Publicidad y mensajes engañosos: Anuncios en TV, internet o redes sociales que presentan la leche de fórmula como “igual o mejor” que la leche materna, o que resaltan supuestos beneficios cognitivos o inmunitarios sin base sólida.
Uso de “influencers”, foros patrocinados, clubes de bebés o apps que recomiendan marcas concretas de fórmula a embarazadas y puérperas, segmentadas mediante algoritmos, sin declarar claramente el conflicto de interés.
Promociones y donaciones: Entrega de muestras gratuitas de fórmula o biberones en hospitales, consultas o farmacias, especialmente al alta, vinculadas a determinadas marcas.
Campañas de “donación” de fórmulas infantiles a poblaciones vulnerables o durante emergencias, usadas como estrategia de marketing y no como respuesta humanitaria regulada, algo expresamente desaconsejado por OMS y el Código.
Etiquetado y material informativo Etiquetas de productos dirigidos a menores de 24 meses con imágenes de bebés pequeños, mensajes que idealizan la alimentación artificial o que omiten la superioridad de la lactancia materna y sus riesgos al no amamantar.
Material “científico” o “formativo” dirigido a profesionales de la salud financiado por la industria, que minimiza las ventajas de la lactancia o sugiere indicaciones amplias para el uso de fórmulas, sin resaltar claramente el Código ni los conflictos de interés.
1.10 MADRE Y BEBE EN EL SISTEMA DE SALUD
Uno de los factores clave, tanto en el inicio, como en el mantenimiento de la lactancia materna, es no separar a la madre de su lactante. Esto es especialmente importante en el momento del nacimiento, pero también lo es más adelante, durante el periodo de lactancia.
El rooming-in o alojamiento conjunto no es más que el hecho de tener al bebé en la misma habitación que la madre, y no separarlos durante toda su estancia hospitalaria. Es una práctica natural y sencilla que aporta múltiples ventajas, tanto a nivel fisiológico, como psicológico, para madre e hijo, además de ser por supuesto, un derecho del niño y de su familia. En la «Carta Europea de los Derechos de las Niñas y Niños Hospitalizados» aprobada por el Parlamento Europeo el 16 de junio de 1986, ya se recoge el siguiente derecho: Si el bebé requiere ser hospitalizado, la madre debería poder ingresar con él o, al menos, permanecer con su hijo las veinticuatro horas del día.
En España, en los últimos quince años se han ido creando guías de práctica clínica y documentos del Ministerio de Sanidad que abogan por la salud materno infantil (Figura 6). En el año 2007 se aprobó la elaboración de la “Estrategia de atención al parto normal del Sistema Nacional de Salud” y se editó por el Ministerio de Sanidad, el primer documento basado en evidencia científica de atención al parto normal en España. En este documento se estudian de forma específica temas como el inicio y la evolución espontánea de los partos para aumentar la seguridad, como favorecer la adaptación a la vida extrauterina del recién nacido, la satisfacción materna, el establecimiento del vínculo madre hijo y el inicio de la lactancia.
Posteriormente, en el año 2009, el Ministerio de Sanidad y Política Social publicó «Maternidad Hospitalaria: Estándares y Recomendaciones» en el que se incorporan referencias a la unidad neonatal en cuanto a la prevención de infecciones, la necesidad de regionalización de la asistencia y de definir protocolos y directrices para gestionarla.
En 2010, el nuevo Ministerio de Sanidad, Servicios Sociales e Igualdad, publicó las guías de “Práctica clínica de atención al parto normal” y «Cuidados desde el nacimiento: Recomendaciones basadas en pruebas y buenas prácticas», documentos también basados en evidencia científica y orientados a que los profesionales identifiquen buenas prácticas y evidencias para recomendar su aplicación al cuidado y la atención al recién nacido, abordando los aspectos relacionados con el recién nacido sano y su cuidado, desde el mismo momento del nacimiento hasta la primera semana de vida. En este documento se describen prácticas como la participación de la familia en las unidades neonatales, los cuidados madre canguro, los métodos de analgesia no farmacológica, las buenas prácticas en la UCI neonatal, o especificaciones sobre las infraestructuras de estas unidades.
En 2011, este mismo Ministerio, elaboró y distribuyó el documento «IHAN: Iniciativa para la Humanización de la Asistencia al Nacimiento y la Lactancia. Calidad en la asistencia profesional al nacimiento y la lactancia» con el fin de estimular a todos los profesionales que trabajan en maternidades, hospitales y centros de salud en la adaptación de sus rutinas de asistencia a las mujeres en el embarazo, el parto y la lactancia a las recomendaciones de OMS y UNICEF, «Diez Pasos para tener éxito en la lactancia».
A finales del año 2017, se publica por el Ministerio de Sanidad, Servicios Sociales, e Igualdad, una nueva “Guía de práctica clínica sobre lactancia materna” dirigida a los profesionales sanitarios siguiendo las recomendaciones IHAN y actualizando las guías previas en concepto de lactancia. Analizando con la evidencia científica disponible, se redactan nuevas recomendaciones, siguiendo el método de las guías NICE de los niveles de evidencia de Oxford Centre for Evidence Based Medicine y del Centre for Reviews and Dissemination.
Tras la “Guía de práctica clínica sobre lactancia materna” de 2017, el Ministerio ha continuado integrando la lactancia en la Estrategia de Salud Sexual y Reproductiva y en otros planes de salud, destacando la importancia de aumentar las tasas de lactancia exclusiva y la protección frente a la comercialización inadecuada de sucedáneos. En 2024 se ha publicado una resolución que actualiza la planificación de estrategias de salud reproductiva y neonatal dentro del SNS, reforzando la coordinación entre comunidades autónomas y la incorporación de indicadores de lactancia materna en los sistemas de información.
En España se ha reforzado el marco estratégico y normativo en salud materno‑infantil y lactancia. La “Guía de práctica clínica sobre lactancia materna” de 2017 se mantiene como documento de referencia nacional, mientras que la iniciativa IHAN ha evolucionado con la acreditación de centros de atención primaria y el desarrollo específico de Neo‑IHAN para unidades neonatales, con criterios actualizados en 2022 que profundizan en la participación familiar, los cuidados de desarrollo y la monitorización sistemática de indicadores de lactancia. Paralelamente, la implantación en distintos servicios de salud de la Guía de Buenas Prácticas en Lactancia Materna de la RNAO, a través de la red BPSO España, ha introducido proyectos estructurados de mejora de la calidad en lactancia liderados por enfermería, con evaluación de resultados y difusión como buenas prácticas, contribuyendo a consolidar y extender en la práctica clínica las recomendaciones de OMS/UNICEF y de las guías nacionales.

Figura 6: Documentos publicados por el Ministerio de sanidad con relación a la maternidad y la lactancia.
1.11 PERIODO NEONATAL
La práctica del alojamiento conjunto permite que la madre y el recién nacido permanezcan juntos las 24 horas del día, durante la estancia en el hospital, desde inmediatamente después del nacimiento. La práctica del contacto piel con piel, entre la madre y el recién nacido tiene grandes beneficios para ambos ampliamente demostrados y ya tratados en este máster. Muchos de los hospitales ya han cambiado sus rutinas y han instaurado el protocolo de manipulación mínima del recién nacido, que retrasa todas las medidas de profilaxis, el peso y exploración del pediatra hasta después de un contacto piel con piel no interrumpido, entre 1-6 horas. Además, sabemos que su interrupción para llevar a cabo estas rutinas hospitalarias puede tener consecuencias negativas en la lactancia materna.
El contacto precoz:
• Permite una adecuada transición del recién nacido favoreciendo la adaptación fisiológica a la vida extrauterina con rápida mejoría de la oxigenación, regulación de su temperatura corporal y disminución del gasto energético.
• Confiere una mayor posibilidad de éxito de la lactancia materna.
• Aumenta el nivel de oxitocina con efecto antiestrés en la madre y mejora de la contractilidad uterina y la eyección de calostro
• Mejora el vínculo afectivo madre-hijo. Facilita el desarrollo de un comportamiento de protección y un sentimiento de capacidad de la madre para cuidar de su hijo.
Organizaciones de salud nacionales e internacionales recomiendan la realización del contacto piel con piel precoz tras los partos vaginales, y también en las cesáreas siempre que las condiciones de madre e hijo así lo permitan. Esta recomendación también está recogida en las Guías Práctica Clínica sobre atención del parto normal y de lactancia materna del Ministerio de Sanidad.
Una situación cada vez más frecuente en nuestro país -alrededor del 8% de los nacimientos, son los partos prematuros. Estos recién nacidos deben ser ingresados en una Unidad de Neonatología. En la actualidad se recomienda que las unidades estén abiertas 24 horas a los padres, pero la realidad es distinta, solo el 30 % de los hospitales sigue esta línea. Los cuidados centrados en el desarrollo aplicados a los recién nacidos ingresados en cada unidad neonatal, son una serie de intervenciones médicas y de enfermería dirigidas a disminuir el estrés y el sufrimiento del niño, a favorecer su desarrollo neurológico y emocional, y a facilitar la integración de los miembros de su familia en sus cuidados. Para su aplicación, se han seguido diferentes abordajes,siguiendo distintas estrategias, como, la anteriormente descrita en este módulo Neo- IHAN: control de los factores ambientales, por ejemplo: la luz y el ruido; por otro lado, técnicas específicas de apoyo del comportamiento, como la succión no nutritiva, la contención motora y la prevención activa del dolor con medidas no farmacológicas. También es tarea prioritaria la integración de los padres como miembros activos del equipo de cuidadores y la implantación rutinaria del cuidado madre/padre canguro, lo que facilita la lactancia materna en estos niños.A la vista de los beneficios que conlleva la leche de madre para los niños muy prematuros, la implantación de prácticas bien fundamentadas que favorecen la lactancia materna debería ser una prioridad en las unidades neonatales y y esto debería constar en los protocolos hospitalarios.
1.12 LACTANTES
Fuera del periodo neonatal inmediato, hay situaciones en las que la madre que está lactando se encuentra enferma, o precisa analíticas, pruebas diagnósticas y exploraciones, incluso a veces, un ingreso hospitalario. En estos casos la lactancia materna no se debería interrumpir, siempre que sea posible por la situación clínica de la madre. Si fuera un ingreso programado con antelación, podría la madre extraerse leche antes del ingreso y crear un pequeño banco de leche propia congelada, para alimentar al niño, durante ese proceso.
Es importante respetar la decisión de cada mujer de seguir amamantando a su hijo, independientemente de la edad que tenga el niño. Se recomienda cuidar tanto el lenguaje verbal y no verbal, como determinadas actitudes, o comentarios y proporcionar las ayudas que puedan necesitar ambos.
Los profesionales deben conocer la forma de apoyar y estar dispuestos a facilitar la lactancia en cualquier área del hospital y, siempre que sea posible, animar a la madre a continuar, ya que el beneficio de mantener la lactancia es superior, al supuesto riesgo de ingresar al niño con su madre.
Si la madre debe ingresar, se debe facilitar el alojamiento conjunto de la madre e hijo, procurando siempre que sea posible, que en la habitación no haya otras personas ingresadas. Si no es posible, proponer al equipo médico responsable de la madre, la posibilidad de que ingrese, junto a su hijo, en una planta de hospitalización de Obstetricia. Si la madre no puede hacerse cargo de los cuidados del niño, se debe permitir que personas designadas por ella se impliquen, evitando de esta forma sobrecargar al personal sanitario que atiende a la madre.
Si la madre precisa tomar medicamentos, se debe consultar la compatibilidad de fármacos con la lactancia, revisando la mejor evidencia disponible (www.e-lactancia.org) y nunca, dejar de tratar la afección de la madre por ser lactante, y tener miedo a usar determinados tratamientos requeridos. En los casos de incompatibilidad, se pueden buscar alternativas más seguras, y si no las hay, proporcionar información sobre cómo extraer la leche y desecharla temporalmente, para mantener la producción mientras no sea posible amamantar a su hijo.
Por ejemplo, si la madre precisa anestesia para una intervención quirúrgica, se deben revisar los anestésicos que se van a usar y saber que la mayoría de los medicamentos anestésicos son transferidos a la leche materna, en cantidades muy pequeñas.
Por ello, generalmente, la madre puede continuar alimentando a su bebé inmediatamente después del procedimiento quirúrgico, o cuando se sienta lo suficientemente bien para amamantar o extraer su leche. Aunque la mayoría de los medicamentos anestésicos se consideran seguros durante la lactancia, es importante vigilar al niño, especialmente cuando es un bebé prematuro.
Si se requiere la separación temporal de la madre y el hijo, por intervención quirúrgica, pruebas complementarias largas u otros motivos de salud graves, es recomendable proponer y facilitar la extracción de leche con antelación, explicar la importancia de almacenarla debidamente etiquetada, y conservarla en frio (congelada o refrigerada, según el tiempo previsto de almacenamiento), para poder alimentar al niño mientras la madre está ausente. Hay que facilitar a la madre la información y los medios para extraerse la leche durante el tiempo en que no pueda poner al niño al pecho, para que no disminuya su producción de leche.
1.13 PANDEMIA COVID 19
La pandemia por el virus SARS- CoV-2 de 2020 tuvo un impacto importante sobre el modelo de atención al nacimiento y la lactancia. Prácticas ya consolidadas por la evidencia y las recomendaciones recientes, como el acompañamiento durante el parto, el contacto piel con piel inmediato tras el nacimiento, la lactancia materna precoz y el alojamiento conjunto en la maternidad, que tienen grandes beneficios demostrados sobre la salud materno-infantil, fueron relegadas a un segundo plano o eliminadas de las prácticas en los paritorios y las maternidades, como consecuencia del miedo y el desconocimiento de los mecanismos de contagio del virus.
En el inicio de la pandemia, como consecuencia de la falta de evidencia y el miedo a los riesgos potenciales, las primeras recomendaciones de otras sociedades científicas internacionales, incluidas las de la Sociedad de Ginecología y Obstetricia (SEGO) y de la Sociedad Española de Neonatología (SENEO) de marzo de 2020, aconsejaban aislar a la madre positiva por COVID-19 en el parto y el puerperio, evitar piel con piel, así como separar y aislar al recién nacido. Estas recomendaciones, aunque tenían el objetivo dudoso de proteger a los recién nacidos del daño potencial de la infección materna con SARS-CoV-2, no tenían en cuenta el impacto negativo de la separación. La última actualización de las recomendaciones de SENEO va en la misma línea que las de otras sociedades internacionales que apuestan por mantener la cohabitación madre-niño. La última versión del Protocolo de manejo de la embarazada y recién nacido del Ministerio de Sanidad promueve el manejo sin separación y la realización del contacto piel con piel inmediato tras el nacimiento y la lactancia materna también en el contexto COVID.
Otro asunto de interés son las visitas de los recién nacidos prematuros hospitalizados en las Unidades de Cuidados Intensivos neonatales españolas. Cada Unidad tuvo que adoptar protocolos de aislamiento y restricción de visitas acordes a la situación de la epidemia, para evitar así́ brotes o contagios. En muchos casos, se ha pasado de la apertura durante las 24 horas del día a padres y otros familiares del recién nacido, a la limitación a la entrada de los padres, a la limitación del horario o incluso a la restricción total de las visitas. Esta situación tan poco deseable, ha intentado ser paliada mediante las nuevas tecnologías, como las video llamadas para que los padres pudieran ver a su hijo cuando lo solicitaran, pero ha disminuido la práctica del método canguro y la lactancia a demanda, con los riesgos que ello conlleva para los prematuros.
Por otro lado, la pandemia tuvo repercusión en la donación de leche humana. Debido a la infección de las mujeres donantes, y a las medidas de cuarentena que limitaron la movilidad ciudadana, observó, como era esperable, un marcado descenso de las tasas de donación de leche de madre a los Bancos de Leche Materna durante el periodo de confinamiento.
Las recomendaciones actuales sobre el manejo del parto y la lactancia en el contexto de la pandemia por COVID 19 se basan en el mantenimiento de las buenas prácticas de atención al parto y a la lactancia promovidas por el Ministerio de Sanidad, con beneficios ampliamente documentados que superan a los riesgos.
1.14 DESARROLLO DE POLÍTICAS RELACIONADAS CON LA LACTANCIA MATERNA
Las políticas públicas bien diseñadas y aplicadas de forma consistente pueden aumentar de manera significativa las tasas de inicio, exclusividad y duración de la lactancia materna. La implantación de la Iniciativa Hospital Amigo del Niño (BFHI/IHAN) y sus Diez Pasos se asocia a mayores tasas de inicio precoz y de lactancia exclusiva al alta y en los primeros meses de vida, tanto en países de renta alta como baja. Revisiones sistemáticas y meta‑análisis muestran que los hospitales que aplican los estándares BFHI logran incrementos significativos de lactancia exclusiva y reducciones de la no lactancia en comparación con centros sin esta iniciativa.
El desarrollo de políticas de lactancia materna en el mundo se ha articulado en torno a marcos globales de la OMS y UNICEF, metas internacionales de nutrición y la progresiva incorporación de estas recomendaciones a las leyes nacionales. Una de las primeras políticas importantes y con repercusión a nivel mundial, que surgió en un centro sanitario, fue la Baby Friendly Hospital Initiative (BFHI). La BFHI nació como resultado de la experiencia vivida en un hospital norteamericano, el Hospital Universitario de San Diego, en California, para prestar ayuda a las madres que querían amamantar. Tras asistir a un taller sobre lactancia materna, el personal del equipo de pediatría descubrió que sabían muy poco sobre cómo funciona la lactancia, y que, ni siquiera eran conscientes, de que aquello tuviera alguna importancia. Como en casi todos los hospitales de aquella época, siguiendo los protocolos que se crearon para las maternidades hospitalarias, los recién nacidos estaban en los nidos, en habitaciones separados de sus madres y bajo el cuidado de enfermeras, y sólo se les permitía tomar el pecho con horarios rígidos, cada 3 horas, además les ofrecían suplementos de leche artificial, de forma sistemática después de un ayuno de horas tras el nacimiento. Y lo hacían así, porque consideraban que era la mejor forma de atenderlos, según figuraba en los grandes tratados de Pediatría de la época. Pensaban que, si las madres no tenían leche, sería por problemas de ellas, enfermedades, depresión posparto o problemas hormonales, apareció entonces la llamada hipogalactia en las mujeres. Muchas madres que querían dar el pecho no producían suficiente leche para sus hijos. Jamás se les pasó por la cabeza antes de hacer aquellos talleres de formación en lactancia, que los profesionales pudieran tener alguna responsabilidad en esto. Al reevaluar su método de trabajo, y las prácticas clínicas, fueron descubriendo las barreras que ellos mismos habían puesto a las madres lactantes con la separación, los horarios rígidos, los suplementos y el descanso nocturno de las madres. Aceptaron apostar por las madres, cambiar y tratar de mejorar sus índices de lactancia en su maternidad. El éxito de sus primeros cambios los llevó a continuar modificando rutinas hospitalarias poco a poco. Desaparecieron los nidos, los niños pasaban todo el tiempo junto a sus madres, les ofrecían el pecho a menudo, cada vez que lo pedían, sin horarios. Se eliminaron los suplementos de leche artificial y sustituyeron los chupetes por el pecho, para calmar el llanto. Como consecuencia de todo esto, aumentó el número de madres que deseaban dar a luz en aquel hospital. Conscientes de que era necesario transmitir a otros centros su experiencia, se prepararon, convocaron cursos e invitaron a distintos profesionales sanitarios a visitar su hospital, entre ellos, a miembros de la Organización Mundial de la Salud. Los representantes de OMS y de UNICEF pidieron al Hospital Universitario de San Diego que hiciera una recopilación de todo lo aprendido en los años anteriores, sintetizándola en unas recomendaciones claras y concisas para poder transmitirlas al resto del mundo.
Esas recomendaciones se transformaron en 1989 en una declaración conjunta de OMS/UNICEF: «Protección, promoción y apoyo a la lactancia materna». Aquel documento resumía en Diez Pasos las actuaciones que debían llevar adelante las maternidades para conseguir el éxito de la lactancia natural que las madres deseaban, describiendo cómo implementar cada paso y porqué era necesario.

Figura 7: Cartel de los Diez Pasos de la IHAN.
Posteriormente a esta declaración, fueron convocadas importantes reuniones con responsables de los gobiernos para impulsar medidas concretas a favor de la lactancia materna como medida de Salud Pública mundial. Entre todas, tuvo especial relevancia la que se celebró en Florencia en el Ospedalle degli Innocenti en el año 1990. De ella saldría una declaración de compromiso, la Declaración de Innocenti, con la que los países firmantes se comprometían a utilizar el Decálogo elaborado por la UNICEF y la OMS, y a impulsar el cumplimiento del Código de Comercialización de leches artificiales en sus respectivos países.
La resonancia de la Declaración de Innocenti fue tan importante, que sus objetivos se incluyeron en la Cumbre Mundial de la Infancia, donde se fijó como meta para el año 2000, el lograr que todas las mujeres del mundo amamanten a sus hijos durante al menos de cuatro a seis meses.
La Estrategia Mundial para la Alimentación del Lactante y del Niño Pequeño, fue desarrollada por la OMS y UNICEF, y aprobada por la Asamblea Mundial de la Salud, y aceptada por todos los miembros de la OMS en la 55ª Asamblea Mundial de la Salud en 2002, lo que proporcionó una base para que las iniciativas de salud de los gobiernos protejan, promuevan y apoyen la lactancia materna.
La lactancia también se presentó como un tema prioritario en la Política del Primer Plan de Acción para la Alimentación y Nutrición de la Oficina Europea de la OMS para 2000-2005. Actualmente, sigue vigente la importancia de proteger, promover y apoyar la lactancia materna. También se ha reiterado la necesidad de tomar medidas de apoyo en importantes documentos de la Unión Europea.
El Proyecto EURODIET recomendaba la revisión de las actividades existentes y el desarrollo y la implementación en el año 2000, de un plan de acción sobre lactancia, lo que condujo a la resolución sobre Nutrición y Salud, donde la lactancia se reconoció oficialmente como una prioridad en Europa y se destinaron fondos para su puesta en marcha.
La protección, promoción y apoyo de la lactancia ha sido, es, y sigue siendo en la actualidad, una prioridad de la salud pública en todo el mundo. Los bajos índices y el abandono precoz de la lactancia conllevan importantes implicaciones adversas sociales y sanitarias para las mujeres, para los niños, para toda la sociedad y también el medio ambiente, resultando al final un gasto mayor en atención sanitaria y cuidados de salud y un menor apoyo para la sostenibilidad del planeta. La fabricación de productos que sustituyen la lactancia natural conlleva un alto consumo de agua, de plásticos y envases y de gasto energético para su fabricación, transporte, y preparación. Productos contaminantes y emisiones que podrían evitarse si la alimentación fuera con lactancia natural. Por todo esto la lactancia materna debe ser una prioridad para los gobiernos.
Para el restablecimiento de una cultura de la lactancia en países donde la alimentación artificial ha sido considerada la norma, durante varios años o generaciones hay que crear políticas que impacten.
Las madres que quieren amamantar no tienen experiencias ni apoyos cercanos al perderse la cultura de lactancia. Y los mensajes que llegan a las familias, deberían ser consistentes con las políticas, recomendaciones y leyes, así como ser consistentes con las prácticas dentro del sector social y de salud. No sirve de mucho invertir dinero en proyectos de apoyo, si luego, el mensaje que llega desde los medios a las familias es que la lactancia artificial es tan buena como la natural.
Tan importante como difundir información adecuada, es no difundir pseudoinformación. Resultan ejemplo de campañas desafortunadas las del Ayuntamiento de Bilbao (2013), el Parlamento Europeo (2009), la Generalitat de Cataluña (2009), Universidad Politécnica de Valencia (2014), Ayuntamiento de Madrid 2016 (Figura 9), que fueron campañas que difundieron imágenes de bebés muy pequeños alimentados con biberón o publicidad de sucedáneos de leche artificial. Son ejemplos de comunicación institucional bienintencionada pero contraria al Código Internacional de Comercialización de Sucedáneos de la Leche Materna, porque normalizaban el biberón y los sucedáneos en imágenes dirigidas a población general, a menudo con bebés muy pequeños (Tabla 2). En la mayoría de los casos hubo críticas de sociedades científicas y grupos de apoyo a la lactancia, y algunas instituciones modificaron o retiraron materiales tras las quejas. Los futuros y nuevos padres tienen el derecho a la información completa, correcta y óptima sobre la alimentación de los niños. De esta forma, podrán tomar decisiones informadas. El consejo directo debe ser proporcionado por personal sanitario adecuadamente formado, consejeros y grupos de apoyo y no por la publicidad.

Figura 8: Ejemplo de difusión desafortunada. Madrid 2016.
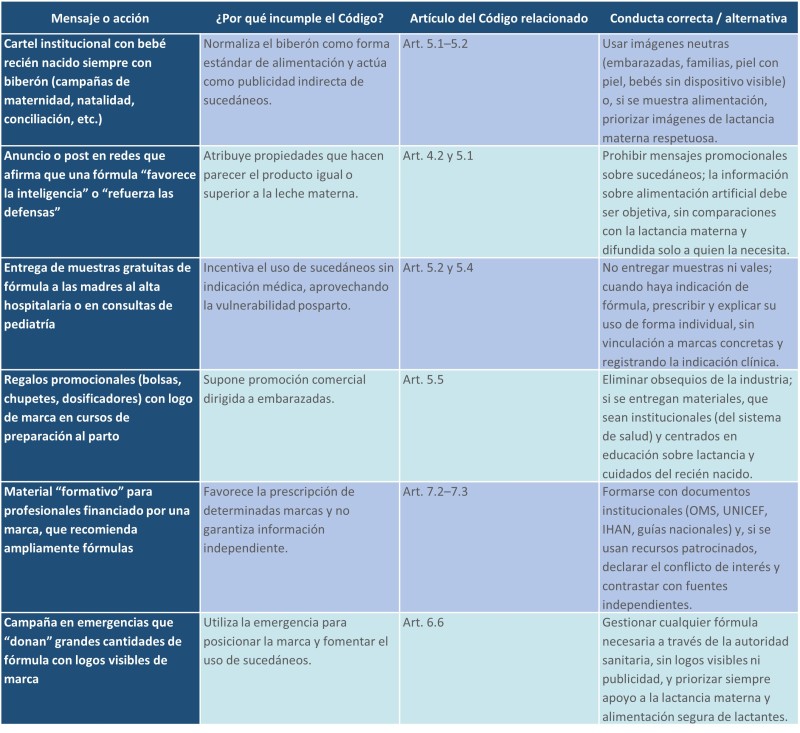
Tabla 2: Ejemplos de incumplimiento del Código de Comercialización y alternativas.
Las necesidades particulares de las mujeres con menor intención de amamantar deben ser identificadas y orientadas correctamente.
Es necesario vigilar la distribución de material publicitario sobre alimentación infantil proporcionada por los fabricantes y distribuidores de productos, siguiendo el Código Internacional de Comercialización. La incorporación del Código Internacional de Comercialización de Sucedáneos de Leche Materna a las leyes nacionales, con mecanismos efectivos de control, se relaciona con menor exposición de las familias a marketing de fórmulas y con mejores prácticas de alimentación infantil. Sin embargo, informes recientes señalan que muchos países aún tienen normativas parciales o una aplicación débil, lo que limita el impacto potencial de estas políticas en las tasas de lactancia.
Es necesario mejorar la formación para todo el personal sanitario y de forma continuada, con un énfasis particular en el personal situado en las áreas de maternidad y cuidados infantiles. Un modelo de política ideal en una maternidad IHAN actual queda reflejado en los protocolos clínicos de la Sociedad Americana de lactancia materna, publicado en la revista Breastfeeding Medicine en 2018, y que puede servir como modelo de política de una maternidad que respeta y apoya a la lactancia materna. El enlace para ampliar la información y acceder a la versión completa está disponible en la bibliografía.
La protección de la lactancia incluye muchos aspectos, debe basarse, entre otros, en la completa implementación y conocimiento del Código Internacional, incluyendo mecanismos para reforzar y perseguir las violaciones y un sistema de control legalmente establecido y también sobre legislación de la protección de la maternidad tras el parto y durante el periodo de lactancia, que permita a todas las madres trabajadoras amamantar exclusivamente a sus hijos durante seis meses y continuar más allá. Se debe proteger el derecho de las mujeres de amamantar cuando y donde ellas necesiten.
Las políticas públicas sobre conciliación de la vida familiar y laboral se conciben como un derecho para las familias, a la hora de facilitar el cuidado de los hijos y favorecer la conciliación laboral y familiar.
Dentro de las políticas en relación con la lactancia materna, se encuentran:
- La incorporación de la madre al trabajo remunerado y la duración de la baja maternal. La ampliación de la baja de maternidad remunerada se relaciona con aumentos claros en la lactancia exclusiva y en la duración total de la lactancia. Un estudio en 38 países de ingresos bajos y medios estimó que cada mes adicional de baja pagada se asociaba a incrementos de alrededor de 5–7 puntos porcentuales en lactancia exclusiva
- En España, se han realizado ya varios Convenios entre el Ministerio de Sanidad y la IHAN con el objetivo de potenciar la protección, promoción y apoyo a la lactancia materna, la humanización y la calidad de las prácticas clínicas relacionadas con la atención al parto, nacimiento, puerperio y la protección y apoyo a la lactancia materna, para la promoción de la salud y el bienestar de las madres y de la primera infancia. El último convenio suscrito y así titulado es del 2024. En este gran convenio publicado en el Boletín Oficial del Estado, las partes firmantes se comprometieron a tomar medias para cumplir sus objetivos.
- Colaborar en el desarrollo e implementación de protocolos como la Estrategia de Atención al Parto Normal, la información a las embarazadas y sus familias, el contacto piel con piel, y el apoyo a la instauración y mantenimiento de la lactancia materna en aquellas mujeres que así lo desean, siempre tratando de fomentar la coordinación entre Atención Primaria, Atención Hospitalaria y Salud Pública.
- Promocionar la adopción de la estrategia de los Pasos para una Feliz Lactancia Natural IHAN en los hospitales con atención materno infantil y en los centros de salud.
- Revisar las prácticas asistenciales al embarazo y recién nacido en la pandemia COVID-19, y elaborar propuestas en base a las lecciones aprendidas. Elaborar la estrategia de humanización en la asistencia (NeoIHAN) al recién nacido ingresado en unidades neonatales centradas en la familia, para favorecer una mayor permanencia de los progenitores con sus recién nacidos enfermos, realización de la práctica del método canguro, enseñanza y aprendizaje de los cuidados proporcionados a sus hijos/as y promoción y apoyo de la lactancia materna.
- Sensibilizar a la ciudadanía y a la población general sobre las recomendaciones internacionales y nacionales sobre lactancia materna y sus beneficios, mediante la difusión de información de calidad de materiales de apoyo para madres, padres y otras figuras parentales, con respeto a la decisión informada de las madres y adaptada a la diversidad de la población. Consiste en promover campañas e información pública que expliquen las recomendaciones de organismos como OMS, UNICEF, IHAN y la guía de práctica clínica de 2017, destacando beneficios de la lactancia para madre e hijo y desmontando mitos frecuentes.
Formación y sensibilización a profesionales de la salud. Difusión y actualización de guías y documentos sobre lactancia materna y humanización a la asistencia al nacimiento y desarrollo de cursos de capacitación sobre lactancia materna para profesionales sanitarios. - Monitorización e investigación, con la promoción de un sistema de monitorización y seguimiento de los indicadores de lactancia recomendados por la OMS y del uso de las Curvas de Crecimiento de la OMS. Fomento de la investigación y del conocimiento sobre lactancia materna que contribuya a la generación de evidencia científica sobre los beneficios de la lactancia materna y sobre la efectividad de las intervenciones, sin conflictos de interés, a través de la organización del Congreso Español de Lactancia Materna.
La Dirección General de Salud Pública de España se comprometió a velar por la equidad territorial animando a las Comunidades Autónomas a la implementación de estas actuaciones. También a sensibilizar a población general sobre las recomendaciones internacionales y nacionales sobre lactancia materna y sus beneficios, difundir las acciones y los cursos de capacitación para profesionales sanitarios. Además, y no menos importante, a fomentar entornos favorecedores de la lactancia materna en cualquier ámbito y no solo el sanitario.
BIBLIOGRAFÍA
- Alonso-Díaz C, Utrera-Torres I, de Alba-Romero C, Flores-Antón B, Lora-Pablos D, Pallás-Alonso CR. Breastfeeding support in Spanish neonatal intensive care units and the Baby-Friendly Hospital Initiative. J Hum Lact. 2016;32(4):613‑26.
- Asamblea Mundial de la Salud. Resolución WHA69.9. Alimentación del lactante y del niño pequeño [Internet]. Ginebra: Organización Mundial de la Salud; 2016. Disponible en: http://apps.who.int/gb/ebwha/pdf_files/WHA69/A69_R9-sp.pdf
- Asamblea Mundial de la Salud. Resolución WHA71.9. Alimentación del lactante y del niño pequeño [Internet]. Ginebra: Organización Mundial de la Salud; 2018. Disponible en: http://apps.who.int/gb/ebwha/pdf_files/WHA71/A71_R9-sp.pdf
- Asociación Española de profesionales que Apoyan la Lactancia Materna. AELAMA. Incorporación de la madre que amamanta al trabajo [Internet]. 2021. Disponible en: http://aelama.org/wp-content/uploads/2021/08/LM-y-trabajo_2021.pdf
- Asociación Internacional de Consultores de Lactancia (ABM). Clinical Protocol #7: Model maternity policy supportive of breastfeeding. Breastfeed Med. 2018;13(9):559‑65. Versión en español disponible en: https://www.bfmed.org/assets/ABM%20%237%20Protocol.%20Maternity%20Model%20policy-SPA.pdf
- Australian Institute of Health and Welfare. 2010 Australian National Infant Feeding Survey: indicator results [Internet]. Canberra: AIHW; 2011. Disponible en: http://www.aihw.gov.au/publication-detail/?id=10737420927
- Black L‑A. Breastfeeding rates. Research and Information Service briefing paper. NIAR 392‑11 [Internet]. Belfast: Northern Ireland Assembly; 2011. Disponible en: https://www.niassembly.gov.uk/Documents/RaISe/Publications/2011/Health/14811.pdf
- Centers for Disease Control and Prevention. Breastfeeding report card—United States, 2013 [Internet]. Atlanta (GA): CDC; 2013. Disponible en: https://www.cdc.gov/breastfeeding-data/breastfeeding-report-card/index.html
- Chai Y, Nandi A, Heymann J. Does extending the duration of legislated paid maternity leave improve breastfeeding practices? Evidence from 38 low-income and middle-income countries. BMJ Glob Health. 2018;3(5): e001032.
- Código de Comercialización de sudedáneos de la lactancia materna. Y resoluciones relevantes. Penang, Malasia, octubre de 2005. (Español) https://www.ihan.es/wp-content/uploads/2024/02/codigopaho.pdf
- Comité de Lactancia Materna de la AEPED. Documentos del Comité de Lactancia de la AEPED [Internet]. 2016. Disponible en: https://www.aeped.es/publicaciones/generales/que-es-codigo-internacional-comercializacion
- CO1.5: Breastfeeding rates. OECD Family Database [Internet]. Paris: Organisation for Economic Co-operation and Development. Disponible en: https://www.oecd.org/els/family/43136964.pdf
- Díaz-Gómez NM, Ruzafa-Martínez M, Ares S, Espiga I, De Alba C. Motivaciones y barreras percibidas por las mujeres españolas en relación con la lactancia materna. Rev Esp Salud Pública. 2016;90: e1‑e18.
- Directorate Public Health and Risk Assessment; IRCCS Burlo Garofolo, Unit for Health Services Research and International Health; World Health Organization. Protection, promotion and support of breastfeeding in Europe: a blueprint for action (revised) [Internet]. 2008. Disponible en: https://ec.europa.eu/health/ph_projects/2002/promotion/fp_promotion_2002_frep_18_en.pdf
- Encuestas Nacionales de Salud 1995, 2001, 2006, 2012 [Internet]. Madrid: Instituto Nacional de Estadística; Ministerio de Sanidad, Servicios Sociales e Igualdad.
- From the first hour of life: making the case for improved infant and young child feeding everywhere [Internet]. New York: United Nations Children’s Fund (UNICEF); 2016. ISBN 978‑92‑806‑4852‑2. Disponible en: https://openknowledge.fao.org/server/api/core/bitstreams/ece06cad-5b24-49d5-8b79-8ac8cb86328d/content/sofi-statistics-rap-2023/breastfeeding-first-six-months.html
- Gómez Fernández‑Vegue M, Menéndez Orenga M. Validación de un cuestionario sobre conocimientos y habilidades en lactancia materna. An Pediatr (Barc). 2015;83:387‑96.
- Grupo de trabajo de la Guía de Práctica Clínica sobre atención al parto normal. Guía de Práctica Clínica sobre la atención al parto normal. Madrid: Ministerio de Sanidad y Política Social; 2010. Guías de Práctica Clínica en el SNS: OSTEBA Nº 2009/01 [Internet]. Disponible en: https://www.sanidad.gob.es/areas/calidadAsistencial/estrategias/atencionPartoNormal/docs/guiaPracClinPartoCompleta.pdf
- IHAN. Hospitales IHAN. Guía detallada para la aplicación paso por paso [Internet]. Disponible en: https://www.ihan.es/acreditacion-hospitales/
- Indicators for assessing infant and young child feeding practices: conclusions of a consensus meeting held 6–8 November 2007 in Washington, D.C., USA. Geneva: World Health Organization, Dept. of Child and Adolescent Health and Development; 2008. ISBN 978‑92‑4‑159666‑4.
- Ministerio de Sanidad. Estrategia Nacional de Salud Sexual y Reproductiva. Madrid: Ministerio de Sanidad, Política Social e Igualdad; 2011 [Internet]. Disponible en: http://www.mscbs.gob.es/organizacion/sns/planCalidadSNS/pdf/equidad/ENSSR.pdf
- Moore ER, Bergman N, Anderson GC, Medley N. Early skin‑to‑skin contact for mothers and their healthy newborn infants. Cochrane Database Syst Rev. 2016;11:CD003519.
- Muñoz-Amat B, Pallás-Alonso CR, Hernández-Aguilar MT. Good practices in perinatal care and breastfeeding protection during the first wave of the COVID‑19 pandemic: a national situation analysis among BFHI maternity hospitals in Spain. Int Breastfeed J. 2021;16(1):66.
- Real Decreto‑ley 6/2019, de 1 de marzo, de medidas urgentes para garantía de la igualdad de trato y de oportunidades entre mujeres y hombres en el empleo y la ocupación. BOE. 2019;57:24353‑98 [Internet]. Disponible en: https://www.boe.es/eli/es/rdl/2019/03/01/6/con
- Stevens J, Schmied V, Burns E, Dahlen H. Immediate or early skin‑to‑skin contact after a caesarean section: a review of the literature. Matern Child Nutr. 2014;10(4):456‑73.
- Temboury Molina MC. Informe sobre el conocimiento de los residentes de Pediatría en el manejo de la lactancia materna. An Pediatr (Barc). 2003;58:263‑7.
- United Nations Children’s Fund (UNICEF). The State of the World’s Children 1998, 2004, 2008,2014 and 2024 [Internet]. New York: UNICEF; varios años. Disponible en: https://www.unicefusa.org/search?keyword=breastfeeding&sort_by=score
- Verduci E, et al. Epigenetic effects of human breast milk. Nutrients. 2014;6(4):1711‑24.
- Victora CG, Bahl R, Barros AJD, França GVA, Horton S, Krasevec J, et al. Breastfeeding in the 21st century: epidemiology, mechanisms, and lifelong effect. Lancet. 2016;387(10017):475‑90.
- World Health Organization (WHO). Global breastfeeding scorecard 2023: rates of breastfeeding increase around the world through improved protection and support [Internet]. Geneva: WHO; 2023. Disponible en: https://www.who.int/publications/i/item/WHO-HEP-NFS-23.17
- World Health Organization (WHO). Global nutrition targets 2025: policy brief series (WHO/NMH/NHD/14.2) [Internet]. Geneva: WHO; 2014. Disponible en: https://www.who.int/health-topics/breastfeeding#tab=tab_1
- World Health Organization (WHO). Protecting, promoting and supporting breastfeeding in facilities providing maternity and newborn services: the revised Baby‑friendly Hospital Initiative [Internet]. Geneva: WHO; 2018.
- World Health Organization. Pruebas científicas de los diez pasos hacia una feliz lactancia natural. Ginebra: OMS; 1998 [Internet]. Disponible en: https://www.who.int/es/publications/i/item/9241591544
- World Health Organization. Recomendaciones de la OMS para los cuidados durante el parto, para una experiencia de parto positiva. Ginebra: OMS; 2018 [Internet]. Disponible en: https://apps.who.int/iris/bitstream/handle/10665/272435/WHO-RHR-18.12-spa.pdf
- World Health Organization. Las leyes para proteger la lactancia materna son inadecuadas en la mayoría de los países [Internet]. 2016 [citado día mes año]. Disponible en: http://www.who.int/mediacentre/news/releases/2016/breastfeeding/es/
