1. MASTITIS
1.1. Microbiota mamaria
La leche humana es un fluido biológico complejo contiene bacterias que se encuentran en ella de manera fisiológica. Destacan estafilococos, estreptococos y bacterias lácticas.
El origen de estas bacterias parece proceder de la microbiota intestinal de la madre, accediendo al epitelio de la glándula mamaria a través de la ruta enteromamaria durante los últimos meses del embarazo y la lactancia.
La leche materna es determinante en el desarrollo de la microbiota intestinal del neonato. Se trata de la principal fuente de bacterias para el recién nacido.
Esta exposición puede tener efectos beneficiosos frente a enfermedades respiratorias y gastrointestinales, y va a disminuir el riesgo de desarrollar enfermedades como la diabetes o la obesidad.
1.2. Factores predisponentes y favorecedores
El factor desencadenante de las mastitis es la estasis y retención de leche. En la leche hay sustancias proinflamatorias, como citocinas, factor inhibidor de macrófagos y elementos celulares activados que, al permanecer tiempo en contacto con el epitelio de la glándula mamaria, pueden desencadenar una respuesta inflamatoria y esta llegar a sobreinfectarse.
Cualquier situación que lleve a un vaciado insuficiente del pecho, va a provocar una retención de leche. Como un agarre inadecuado o superficial, puntos de presión sobre el pecho, postura inadecuada, exceso de producción de leche, uso de chupete o biberón, separación madre-bebé, un horario rígido de tomas o dolor entre otras.
La sobreinfección puede verse favorecida por las grietas en el pezón y transmitida a través de las manos o la boca del bebé, y a través de accesorios como extractores, pezoneras, conchas, discos, etc.
Debemos prestar atención a:
- Grietas en el pezón, sobre todo si están colonizadas por S. aureus
- Lactancia con restricción de tiempo o frecuencia
- Tomas perdidas
- Succión deficiente o mal agarre
- Hiperproducción de leche
- Destete brusco
- Situaciones de presión sobre la mama (cinturón de seguridad o sujetador ajustado)
- Estrés o cansancio extremo en la madre
- Perlas de leche u obstrucción
1.3. Agentes etiológicos
Los principales agentes etiológicos de las mastitis infecciosas pertenecen a dos géneros: Staphylococcus y Streptococcus.
- Staphylococcus: los staphylococcus son, con diferencia, las bacterias implicadas en mayor medida. El Staphylococcus aureus es el germen más frecuente en las mastitis. Responsable de las mastitis agudas que cursan con gran sintomatología. Encontramos los estafilococos coagulasa-negativos con Staphilococcus epidermidis a la cabeza.
- Streptococcus: el segundo grupo bacteriano implicado es el de los estreptococos. La literatura señala al Streptococcus agalactiae como el de mayor incidencia, pero lo cierto es que frecuentemente encontramos a las especies del grupo viridans, como Streptococcus mitis, Streptococcus salivarius e, incluso, Streptococcus pneumoniae.
- Corynebacterium: las corynebacterias representan el tercer grupo como causa de mastitis.
- Otros microorganismos: más infrecuente es la implicación de enterobacterias como Escherichia coli, Klebsiella pneumoniae o Enterobacter spp. De forma excepcional también se han identificado especies como salmonella typhi o Mycobacterium tuberculosis.
- Cándida albicans: sabemos que la incidencia de mastitis por algunas especies de levaduras es muy baja. Hace años se señaló a la Candida albicans como agente etiológico frecuente, aún sin corroborar apropiadamente con cultivos, se atribuyó con falta de evidencias.
1.4. Síntomas clínicos
Los cuadros clínicos están caracterizados por dolor y signos inflamatorios como rubor, calor y tumor, acompañado de síntomas sistémicos de intensidad variable similares a los de la gripe.
- Fiebre
- Escalofríos
- Artralgias
- Dolores musculares
- Cefaleas
- Náuseas
- Vómitos
- Malestar general
Hasta en un 80% de casos pueden ir acompañadas o no de grietas y heridas en el pezón o la areola.
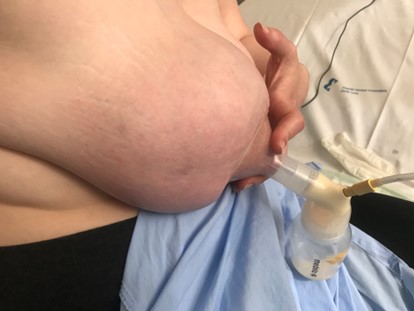
Imagen 10. Mastitis.
1.5. Diagnóstico de las mastitis
- Diagnóstico clínico: basado en la sintomatología. Como se ha comentado anteriormente, ciertas mastitis, provocan la aparición de síntomas clínicos evidentes, de manera que son fáciles de diagnosticar. En otros casos en los que no hay síntomas tan claros, es mucho más difícil de valorar a través de un examen visual y por este motivo tienden a infradiagnosticarse. Sospecharemos de la existencia de infección mamaria si se presenta:
o Síntomas agudos en la mama como área sensible o dolorosa, inflamada, caliente, roja, a menudo en forma de cuña o cuadrante y generalmente unilateral.
o Síntomas generales como malestar, artralgias, fiebre mayor de 38,5ºC, escalofríos o cefalea.
- Diagnóstico etiológico: el análisis microbiológico de la leche es el único medio posible de obtener un diagnóstico etiológico de mastitis. Recuento de bacterias, cultivo y antibiograma. La presencia de bacterias en la leche no necesariamente indica infección. Es importante discriminar entre especies causantes de mastitis de aquellas especies que puedan formar parte de la microbiota mamaria y que no son causantes de mastitis. También de aquellas que pueden proceder de la manipulación o lavados de los dispositivos empleados para la recogida de las muestras de leche, que se valorarán dentro del contexto clínico de la paciente. Se deberá tener en consideración las recomendaciones para la recogida y conservación de muestras de cultivo de leche materna que veremos en el apartado siguiente.
- Ecografía mamaria: se recomienda realizar ecografía mamaria en casos de evolución tórpida para descartar complicaciones.
1.6. Obtención y conservación de muestras para cultivo de leche
1.6.1. Recogida de muestras para cultivo de leche materna
- Las muestras se deben recoger inmediatamente antes de una toma y, si es posible, tras haber transcurrido al menos dos horas desde la toma anterior.
- El mejor momento para la recogida es la primera hora de la mañana.
- No aplicar desde la toma anterior a aquella en la que se vayan a recoger las muestras para el cultivo, ningún tipo de pomada ni solución tópica (lanolina, antibióticos, antiinflamatorios, antisépticos, productos homeopáticos, etc.), ni usar accesorios (conchas, discos, etc.), que puedan acumular la leche en contacto con el pezón o areola; en caso contrario, se debe lavar el pecho con agua templada y jabón neutro y secarlas con una toalla limpia o una toallita de un solo uso antes de la recogida.
- Antes de la recogida, la paciente debe lavarse las manos con agua caliente y jabón. Secarlas con toalla limpia o desechable.
- Tras la estimulación previa del pecho, la recogida de muestras de leche destinada a un análisis microbiológico se debe efectuar mediante extracción manual, sin ayuda de ningún tipo de accesorio (pezoneras, formadores de pezón, etc.). Nunca emplear extractores mecánicos (sacaleches). Todos estos pueden llegar a ser una fuente importante de microorganismos ajenos a la glándula mamaria, que persisten tras la aplicación de limpieza y desinfección recomendados, y de esta forma contaminar las muestras de leche. Su presencia puede enmascarar los verdaderos agentes responsables de una mastitis. Por lo general, los microorganismos contaminantes suelen ser enterobacterias, pseudomonas y levaduras, ausentes o presentes a concentraciones muy bajas en la leche humana.
- Se recomienda desechar las primeras 4-5 gotas de leche.
- Las muestras de leche se deben recoger en recipientes de plástico estéril de boca ancha y cerrar bien el frasco para evitar las fugas y derrames durante el trasporte.
- Nunca utilizar recipientes intermedios como cucharas, biberones, botellas, vasos, etc., para recoger la leche antes de transferirla a su recipiente estéril definitivo.
- Evitar tocar el interior del frasco o del tapón con los dedos, así como contacto con otros cuerpos extraños.
- Si los dos pechos están afectados, recoger muestras de cada uno en envases diferentes, empezando por el que menos afectado esté, y rotular correctamente.
- Etiquetar con el nombre, apellidos, pecho del que procede la muestra, fecha y hora de recogida. Pegar la etiqueta sobre el frasco seco.
- El volumen mínimo necesario para el cultivo es de 1ml de leche materna.
- El transporte al laboratorio y su procesado deben realizarse lo antes posible. Si no pueden ser enviadas en las dos primeras horas tras su recogida, las muestras pueden conservarse refrigeradas hasta 24h. Únicamente se deben congelar cuando el transporte al laboratorio se retrase más de dos horas y no puedan ser conservadas en nevera.
- Una vez procesadas las muestras pueden conservarse en nevera un máximo de 48h para realizar, si es necesario, confirmaciones de los resultados obtenidos. La mayoría de las bacterias causantes de infección mamaria se pueden poner en evidencia en 18-24 horas. En casos determinados, bacterias exigentes o cultivo negativo, podría ser necesario ampliar el período de incubación a las 48 horas. En la petición del estudio, es interesante describir el motivo, los síntomas clínicos, así como cualquier otra información que sea imprescindible para la interpretación de los resultados. Debemos solicitar recuento de colonias para cada una de las especies identificadas.
1.6.2. Indicaciones para el cultivo de leche materna
Según las guías especializadas, ante la sospecha de infección, se debe realizar un cultivo en las siguientes situaciones:
- Cuando no hay respuesta tras 48 horas de tratamiento antibiótico empírico apropiado.
- En casos de mastitis grave: sepsis o shock séptico, absceso mamario, infección necrotizante, necesidad de ingreso hospitalario
- Mastitis recurrente.
- Mastitis de adquisición nosocomial o con factores de riesgo de Staphylococcus aureus resistente a meticilina.
- Alergia a penicilina con intolerancia a cefalosporinas.
- Sospecha de infección con dolor profundo severo con sensación de quemazón (indicativo de infección ductal).
1.7. Interpretación de los resultados
Se considera patológico > 1000 UFC/ml, habitualmente:
- > o igual 5000 UFC/ml para estafilococos coagulasa negativa y estreptococos
- > o igual 500 UFC/ml para S. Aureus, otras bacterias piogénicas y Corynebacterium spp
- El aislamiento de bacilos gramnegativos > 1000 UFC/ml indica mala recogida de la muestra.
1.8. Tratamiento
El manejo de la mastitis es muy claro. Las guías de práctica clínica coinciden en asegurar:
- Extracción frecuente y efectiva de la leche: constituye el paso más importante. Para asegurar el correcto vaciado del pecho se recomiendan tomas frecuentes, iniciándolas por el pecho afectado. Favorecer la salida de la leche estancada, colocando el mentón del lactante sobre la zona indurada. Realizar masajes de la mama desde la zona bloqueada hasta el pezón. Esta leche no supone ningún riesgo para el lactante. Suele tener más sodio y esto el bebé puede notarlo.
- Medidas generales para mantener la lactancia: apoyo emocional a la madre, eliminar el miedo, acompañar el proceso para que se sienta capaz de superarlo. Asegurar una hidratación y nutrición adecuadas. Reposo y descanso son medidas esenciales para superar los baches en la lactancia. Aplicación local de compresas frías para reducir el edema y la inflamación.
- Analgésicos, antipiréticos y antiinflamatorios: es la primera medida farmacológica a aplicar. El ibuprofeno es el fármaco de elección. Paracetamol y metamizol a dosis adecuadas.
- Antibioterapia: en general, la mayoría de las referencias, recomiendan iniciar el tratamiento antibiótico si persisten los síntomas más de 24-48 horas o en caso de síntomas graves que empeoran a pesar de haber aplicado las medidas anteriormente descritas y un efectivo vaciado del pecho. El tratamiento antibiótico que se recomienda es frente al germen más frecuentemente implicado, el Staphylococcus aureus:
o Cloxacilina 500 mg/6 horas durante 14 días, como primera elección.
o Una cefalosporina de primera generación como es la Cefalexina o Cefadroxilo 500 mg/12 horas durante 14 días.
o También podría estar indicada una Amoxicilina-clavulánico, no como primera opción, por su amplio espectro.
o En caso de alergia a beta-lactámicos, los antibióticos indicados son: Clindamicina, vancomicina, linezolid o cotrimoxazol.
o En cuanto a los probióticos, hoy en día hay pocas pruebas sobre la eficacia de su utilización y no existe un consenso en cuanto a la recomendación de diferentes cepas de bacterias probióticas con fines preventivos o terapéuticos. Se necesitan más estudios sobre su eficacia y su relación coste-beneficio para conocer el verdadero papel de los lactobacilos en el tratamiento de las mastitis.
1.9. Complicaciones
Un tratamiento inadecuado o una intervención demasiado tarde aumentan el riesgo de sufrir graves complicaciones en las madres lactantes como son:
1.9.1. Interrupción de la lactancia materna
Algunas indicaciones médicas han llegado a pautar el abandono de la lactancia materna, sobre todo en décadas pasadas. En la actualidad sabemos que la medida más importante en una mastitis es el vaciado del pecho y esto quien mejor sabe hacerlo es el bebé.
1.9.2. Recidivas
Ante una recidiva será imprescindible realizar una completa anamnesis y exploración, un cultivo de leche y una ecografía mamaria para descartar patología grave. La recurrencia de las mastitis es muy desalentadora para las madres y hace que muchas puedan dudar de su decisión de amamantar. Es posible que una madre sufra una recaída si no toma el antibiótico durante al menos diez días, si se ha recetado un antibiótico no apropiado o debido a una reinfección. Cuando una madre está afectada por una mastitis, pero no se cura totalmente, está más propensa a una reinfección.
1.9.3. Mastitis granulomatosa
Enfermedad crónica, inflamatoria, no maligna de la mama, muy poco frecuente, se trata de una entidad rara, pero su diagnóstico suele causar confusión. Aunque se suele dar en mujeres jóvenes en edad fértil, hay pocos casos publicados. Presenta signos clínicos de carcinoma de mama. Parece estar causada por bacterias del género Corynebacterium.
1.9.4. Absceso mamario
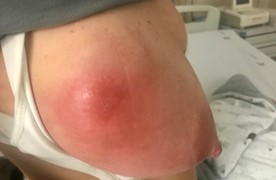
Imagen 11. Absceso mamario.
- Síntomas: los síntomas que se presentan son los de una masa palpable con signos inflamatorios, muy dolorosa, a veces fluctuante, pudiendo ser de coloración rojo, durante el proceso de una mastitis. Junto con síntomas generales como fiebre y malestar general. En ocasiones pueden encontrarse adenopatías axilares.
- Factores de riesgo: se describen algunos factores de riesgo asociados al absceso de mama lactante:
- Edad mayor de 30 años
- Antecedentes de mastitis
- Edad gestacional mayor de 41 semanas
- Primípara
- Tabaquismo. Este factor se ha asociado también con la posibilidad de recurrencia
- Factores predisponentes: varias pueden ser las situaciones que predispongan al absceso, todas provocan un vaciado inadecuado y un éstasis de la leche:
- Grietas del pezón
- Frecuencia o duración de las tomas insuficiente
- Agarre ineficaz
- Estrés y cansancio materno
- Zonas de presión en el pecho
- Enfermedad de la madre o del lactante
- Diagnóstico
- El diagnóstico fundamentalmente es clínico: dolor, tumefacción, fiebre y fluctuación de una masa palpable.
- La ecografía constituye la prueba de imagen más específica tanto para el diagnóstico como para el abordaje terapéutico. Se recomienda el estudio ecográfico para valorar el tamaño, la localización y las características de los abscesos.
- Hemograma si existe afectación del estado general o evolución tórpida.
- Mamografía en los casos en los que se sospeche malignidad.
- Estudio microbiológico. Cultivo de leche materna y/o material extraído.
- El diagnóstico diferencial se debe establecer con la mastitis, galactocele, fibroadenoma y el cáncer de mama inflamatorio.
- Tratamiento
- Tratamiento médico: antibióticos y AINES/analgésicos. Los gérmenes más frecuentes son el Staphylococcus aureus, el Streptococcus pyogenes, Staphylococcus epidermidis y Streptococcus Agalactiae. Entre un 10-50 % de los S. Aureus son resistentes a meticilina. Antes de empezar con el tratamiento antibiótico conviene tomar cultivo del material purulento extraído del absceso. A continuación, teniendo en cuenta los patógenos probables, se indica tratamiento con Cloxacilina 500 mg-1gr/6 horas durante 10-14 días.
- Medidas de apoyo y cuidados generales: que mejoren las condiciones de la mama o eviten su empeoramiento. Reposo, ayuda con las tareas de casa, hidratación, compresas frías, alojamiento conjunto.
- Lactancia: seguir amamantando y vaciar bien el pecho es básico y fundamental. La lactancia puede continuar, aunque haya necesidad de drenar un absceso quirúrgicamente. Podrá usar el mismo pecho operado si la incisión está lejos del pezón y no entra en contacto con la boca del bebé cuando mama. Puede ser necesario aumentar el número de tetadas y extracción manual o eléctrica, especialmente si no se usa el pecho afectado, para prevenir la ingurgitación y el bloqueo hasta que la incisión cicatrice. Posicionar al bebé según esté la herida quirúrgica/drenaje. En los casos en que pueda ser preciso el cese de la lactancia: apoyar su decisión, vaciado efectivo, cese de la lactancia gradual.
- Tratamiento evacuador:
o Punción-aspiración ecoguiada: se trata del tratamiento de primera línea si la piel está intacta y consigue una mayor tasa de éxito si miden
o Drenaje quirúrgico: debe elegirse esta vía cuando la piel está afectada o necrótica o como tratamiento de segunda línea cuando no hay respuesta con la punción y hay un empeoramiento. En caso de abscesos mayores de 5 cm la Guía de Práctica Clínica de Lactancia Materna sugiere, que se tenga en cuenta las preferencias de la mujer, sabiendo que la tasa de fracasos del drenaje con aguja bajo control ecográfico puede ser mayor que el drenaje quirúrgico en estos casos. La antibioterapia se instaura vía intravenosa, y se procurará que la incisión sea lo más pequeña y radial posible para dañar menos. No está indicada la supresión de la lactancia.
Es conveniente recoger muestras de leche y del exudado del absceso para cultivo que ayude a establecer el tratamiento antibiótico apropiado.
Lo más importante en estas situaciones será:
- No demorar el diagnóstico y el tratamiento
- Cuidar y proteger la lactancia materna
- Valorar con las madres la mejor opción de drenaje
- Mínima agresividad
- Mínima incisión
- Realizar un seguimiento estricto y personalizado
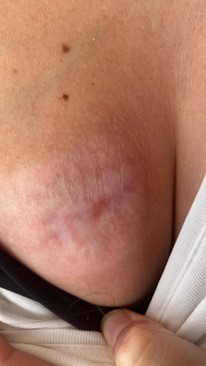
Imagen 12. Cicatriz absceso.
2. OBSTRUCCIÓN CONDUCTOS GALACTÓFOROS/ OBSTRUCCIÓN MAMARIA
2.1. CAUSAS DE LA OBSTRUCCIÓN MAMARIA
- Disminución en la demanda del bebé
- Menor frecuencia en las tomas
- Drenaje deficiente del pecho
- Dificultades para el agarre
- Sujetadores demasiado apretados
- Separación madre-bebé como incorporación al trabajo
- Huelgas de lactancia
- Dormir en una posición en la que el pecho quede presionado
- Traumatismos sobre el pecho. Tirones del pezón, patadas, mordiscos
2.2. TRATAMIENTO
- La clave del tratamiento es drenar y extraer la leche, y lo más eficaz para extraer la leche es el bebé
- Aumentar las tomas
- Añadir extracción de forma manual o mecánica
- Colocar durante la toma la barbilla del bebé en dirección a la zona obstruida, ya que la zona que queda bajo la barbilla es la que antes y mejor se drena
- Cambio de posición para el amamantamiento
- Antiinflamatorios orales
- Frío local tras la toma
- El calor local puede vasodilatar el conducto, pero sobre todo aumenta la inflamación, por lo que no se recomienda
- Masaje, útil si va asociado a un drenaje eficaz
- Lecitina de soja. Está descrito el uso de lecitina en mujeres con obstrucciones de repetición
3. GALACTOCELE
3.1. SÍNTOMAS
Se presenta como un nódulo único o múltiple, uni o bilateral, blando, elástico y móvil, con las siguientes características:
- No se modifica su tamaño tras la succión o extracción de leche
- No aparece la zona enrojecida
- No hay fiebre
- No hay sensación de malestar general
- No produce dolor habitualmente
El contenido líquido con el tiempo se puede reabsorber y volverse más denso.
3.2. DIAGNÓSTICO
- A través de la exploración física y la palpación, se localiza el galactocele y permite estimar el tamaño aproximado.
- La entrevista a la madre nos informará sobre si sufre modificación tras la succión o extracción de leche.
- La ecografía y mamografía son las pruebas complementarias para diagnosticar el quiste de leche.
- La biopsia nos permitirá descartar otras enfermedades de la mama no benignas.
3.3. TRATAMIENTO
Se recomienda realizar punción con aguja ecoguiada para extraer el contenido lipídico acumulado, cuando compromete, por su localización, la lactancia, con el objetivo también de diagnosticar la lesión. A veces, tras el tratamiento se vuelve a llenar y es necesario repetir la punción. Se puede optar por esperar al cese de la lactancia para tratarlo definitivamente o dejar que desaparezca por sí sólo. Puede producirse sobreinfección por bacterias, siendo necesario, en ese caso, tratamiento antibiótico.
BIBLIOGRAFÍA
- Amir LH, Services P, Force T, Task AA. ABM Clinical Protocol #4: Mastitis, Revised March 2014. 2014;9(5): 239-43
- Aguilar M, Chacçon C, Chaparro E, Delgado I, Díaz E. Mastitis y absceso lactacional. Guía PRIOAM. 2018
- Dixon JM. Uptodate 2017
- Academy of Breastfeeding Medicine Protocol Committe ABM Clinical Protocol nº4: Mastitis 2014
- Academy of Breastfeeding Medicine Protocol Committe ABM Clinical Protocol nº26: Dolor persistente 2016
- Academy of Breastfeeding Medicine Protocol Committe ABM Clinical Protocol nº3: Hipogalactia 2017
- Academy of Breastfeeding Medicine Protocol Committe ABM Clinical Protocol nº9: Uso de galactogogos 2011
- Foong SC, Tan ML, Marasco LA, Ho JJ, Foong WC. Cochrane Database of Systematic Reviews 2015
- Dixon JM, Khan LR. Treatment of breast infection BMJ2011; 342d
- Cusak L, Brennan M. Lactational mastitis and breast abscess. 2011
- Delgado S, García Garrote F, Padilla B, Rodriguez Gomez JM. Diagnóstico microbiológico de la infección bacteriana asociada al parto y al puerperio. Procedimientos en Microbiología Clínica. Sociedad Española de Enfermedades Infecciosas y Microbilogía Clínica (SEIMC) 2015
- Irusen H et al. Treatments for breast abscesses in breastfeeding women. Cochrane Database of Systematic Reviews 2015, Issue 8 Art nº CD010490.
- Grupo de trabajo de la Guía de Práctica Clínica sobre la lactancia materna. Guía de Práctica Clínica sobre lactancia materna. Ministerio de Sanidad, Servicios Sociales e Igualdad; Agencia de Evaluación de Tecnologías Sanitarias del País Vasco-OSTEBA, 2017. Guías de Práctica en el SNS.
- Reece-Stremtan S, Gray L. ABM Clinical protocol 23: Nonpharmacological Management of Procedure-Related Pain in the Breastfeeding Infant, Revised Med 2016; 11: 425-29
- Federación de Asociaciones de Matronas de España, FAME. 2016. Abordaje de las dificultades más frecuentes en lactancia materna
- Gonzalez C. Manual práctico de lactancia materna. Barcelona. ACPAM. 2004
- David H. Adamkin, et al. (2011(Postnatal Glucose Homeostasis in Late-Preterm and Term Infants. Pediatrics Vol. 127 No. 3 March 1, 2011 pp. 575 -579.
- American Academy of Pediatrics (2005) Breastfeeding Handbook for Physicians
- Chertok, I, Raz, I, Shoham, I, et al (2009) Effects of early breastfeeding on neonatal glucose levels of term infants born to women with gestational diabetes. Journal of Human Nutrition and Dietetics, 22, pp 166-169
- Hale, T. (2008) Medications and Mother’s Milk, Hale Publishing
- Hartman, P, Cregan, M. (2001) Lactogenesis and the effects of insulin-dependent diabetes mellitus and prematurity. Journal of Nutrition (American Society for Nutritional Services), 131, 306S-320S
- Kjos, SL, Henry, O, Lee, RM et al (1993) The effect of lactation on glucose and lipid metabolism in women withrecent gestational diabetes mellitus. Journal of Obstetrics and Gynecology, 82, 451-455
- Rutishauser IH, Carlin JB. Índice de masa corporal y duración de la lactancia materna: un análisis de supervivencia durante los primeros seis meses de vida. Revista de epidemiología y salud comunitaria 1992; 46 (6): 559-65.
- Li R, Jewell S, Grummer-Strawn L. Obesidad materna y prácticas de lactancia. Am J Clin Nutr 2003; 77 (4): 931-6.
- Rasmussen KM, Kjolhede CL. El sobrepeso y la obesidad antes del embarazo disminuyen la respuesta de la prolactina a la succión en la primera semana posparto. Pediatrics 2004; 113 (5): e465-71.
- Neubauer S, Ferris A, Chase C, Fanelli J, Thompson C, Lammi-Keefe C et al. Lactogénesis retardada en mujeres con diabetes mellitus insulinodependiente. The American Journal of Clinical Nutrition 1993; 58 (1): 54-60.
- Sarwer D, Wadden T, Foster G. Evaluación de la insatisfacción con la imagen corporal en mujeres obesas: especificidad, gravedad e importancia clínica. J Consult Clin Psychol 1998; 66 (4): 651-4.
- Barnes J, Stein A, Smith T, Pollock J, Equipo AS. Actitudes extremas hacia la forma del cuerpo, factores sociales y psicológicos y renuencia a amamantar. JR Soc Med 1997; 90: 551-9.
- Moore ER, Anderson GC, Bergman N. Contacto piel-a-piel temprano para las madres y sus recién nacidos sanos (Revisión Cochrane traducida).
- Guia OMS 2018 “Cuidado intraparto para una experiencia de nacimiento positiva”
- Lawrence R, Lawrence RM. Lactancia materna. Una guía para la profesión médica. Sexta edición. España. Elsevier 2007
- Mohrbacher N, Stock J. Lactancia materna libro de respuestas. La liga de la leche internacional. Edición revisada. USA.2002
- Wilson-Clay B, Hoover K. The breastfeeding atlas. Quinta edición. USA. 2013
- Aguilar M., Chacón C., Chaparro E. y col. Mastitis y absceso mamario lactacional. Guía para el diagnóstico y tratamiento de las enfermedades infecciosas. 2018
- Ortega Páez E., Barroso Espadero D. Cólico del lactante. Rev Pediatr Aten Primaria vol 15 supl 23 Madrid jun. 2013
