Los pacientes que consultan por urgencias gastrointestinales pueden presentar una evolución rápida hacia situaciones potencialmente graves, por lo que la valoración inicial enfermera debe realizarse de forma sistemática siguiendo el enfoque ABCDE, independientemente del motivo aparente de consulta. La alteración hemodinámica, especialmente el shock hipovolémico, constituye una de las principales complicaciones que puede comprometer la vida del paciente, habitualmente asociada a hemorragia digestiva, pérdidas de volumen o procesos infecciosos graves.
El dolor abdominal es un síntoma frecuente y, en ocasiones, de gran intensidad, que requiere una evaluación precoz y un manejo adecuado, integrándolo en la valoración global del paciente sin retrasar la identificación de signos de gravedad. La valoración enfermera inicial debe centrarse en la detección de criterios de severidad, tales como inestabilidad hemodinámica, alteraciones del nivel de consciencia, signos de sangrado activo o datos sugestivos de sepsis.
Además, determinadas patologías no gastrointestinales (como el síndrome coronario agudo, el aneurisma de aorta abdominal o procesos metabólicos) pueden simular clínica digestiva, lo que obliga a mantener una visión clínica amplia y a realizar una valoración integral que permita discriminar el origen del cuadro y establecer prioridades asistenciales adecuadas.
El objetivo de este capítulo es proporcionar a la enfermera de urgencias un marco estructurado para la valoración inicial del paciente con urgencias gastrointestinales, basado en el enfoque ABCDE, que permita identificar precozmente situaciones de riesgo vital, reconocer signos y síntomas de gravedad y priorizar las intervenciones enfermeras. Asimismo, se pretende facilitar la discriminación de la patología gastrointestinal frente a otras causas potencialmente graves con presentación clínica similar, contribuyendo a una toma de decisiones segura y eficaz en el entorno de urgencias.
1.1 TRIAJE Y ESTABILIZACIÓN (ABCDE)
El paciente con patología digestiva urgente puede presentar desde cuadros autolimitados y leves hasta situaciones de compromiso vital inmediato, como son la hemorragia digestiva, una sepsis abdominal, perforación visceral o shock hipovolémico.
Por este motivo, la valoración inicial de enfermería debe ser rápida, sistemática y priorizada, orientada a identificar signos de inestabilidad y a iniciar medidas de soporte vital sin demora.
El enfoque abcde nos permite estructurar el triaje y la estabilización inicial, garantizando que las alteraciones que amenazan la vida se detecten y traten de forma precoz.
En el ámbito de las urgencias digestivas, la aplicación de este enfoque adquiere particular relevancia, ya que los síntomas digestivos pueden enmascarar un deterioro hemodinámico progresivo.
A (Vía aérea/airway):
La valoración de la vía aérea debe realizarse de forma inmediata, prestando especial atención a la presencia de vómitos, hematemesis o contenido gástrico que puedan comprometer la permeabilidad y aumentar el riesgo de broncoaspiración.
En pacientes con disminución del nivel de conciencia, encefalopatía hepática o shock, la protección de la vía aérea es prioritaria.
La enfermería debe colocar al paciente en posición segura, aspirar secreciones si es necesario y preparar material para una posible intubación orotraqueal, manteniendo siempre una vigilancia estrecha.
B (respiración/breathing):
La evaluación respiratoria incluye la observación del patrón respiratorio, la frecuencia y la saturación de oxígeno.
En las urgencias digestivas es frecuente la taquipnea secundaria al dolor abdominal intenso, la acidosis metabólica o la sepsis abdominal.
La distensión abdominal puede limitar la excursión diafragmática y agravar la disnea. La administración precoz de oxigenoterapia y la monitorización continua son intervenciones fundamentales para prevenir el deterioro respiratorio.
C (circulación):
La valoración circulatoria es especialmente crítica en el paciente con una urgencia digestiva. La presencia de taquicardia, hipotensión, palidez cutánea, sudoración fría u oliguria debe hacer sospechar hemorragia digestiva, deshidratación severa o shock séptico.
La enfermería debe identificar signos precoces de hipovolemia, canalizar accesos venosos de gran calibre, extraer analítica urgente y colaborar en la administración de fluidoterapia y hemoderivados según indicación.
El control continuo de constantes vitales y del balance hídrico es esencial para valorar la respuesta al tratamiento.
D (déficitneurológico/disability):
La evaluación neurológica incluye la valoración del nivel de conciencia, la orientación y la respuesta a estímulos. En el contexto digestivo, la alteración neurológica puede estar relacionada con hipoglucemia, deshidratación, shock, sepsis o encefalopatía hepática. la enfermería debe realizar una valoración neurológica sistemática y detectar cambios sutiles que indiquen empeoramiento clínico, comunicándolos de forma inmediata.
E (exposición/exposure):
La exposición completa del paciente permite identificar signos físicos relevantes que orientan el diagnóstico. La enfermería debe inspeccionar el abdomen en busca de distensión, cicatrices quirúrgicas, masas, dolor a la palpación, signos de irritación peritoneal, ictericia o edemas. esta valoración debe realizarse preservando la intimidad y evitando la hipotermia, especialmente en pacientes con sangrado o shock.
1.2 HISTORIA CLÍNICA Y ANTECEDENTES
Es primordial conocer los antecedentes, el modo de inicio de la clínica y su evolución, así como:
- Sexo: dependiendo de este nos puede descartar o hacer sospechar de patología ginecológica.
- Edad: según la epidemiología, tendremos diferentes sospechas en jóvenes y ancianos.
- Antecedentes: apendicectomía, úlceras gástricas, cirrosis, enfermedad inflamatoria intestinal (EII)…
- Enfermedades actuales y tratamientos: tolerancia a estes así como posibles efectos secundarios y/o adversos que puedan provocar (AINEs, corticoides, laxantes…)
- Estado emocional que pueda repercutir en la manifestación de los síntomas: síndrome de intestino irritable, …
- Viajes recientes
En la documentación enfermera se debe de recoger información sobre las molestias más frecuentes del aparato digestivo:
- Dolor abdominal según la regla OPQRST
- Náuseas y/o vómitos
- Diarrea
- Estreñimiento
- Hematemesis
- Rectorragia, melenas
- Fiebre, escalofríos
- Indigestión
- Anorexia
- Astenia
- Disuria
- Ingesta de alcohol o fármacos
1.3 EXPLORACIÓN FÍSICA
1.3.1 Inspección
- Observar la presencia de distensión abdominal
- Valorar la presencia de ascitis
- Cicatrices y cirugías previas
- Evisceración
- Traumatismo superficial en el abdomen o en las costillas, heridas, abrasiones, hematomas.
- Coloración de la piel:
- Palidez en procesos de sangrado, dolor intenso o shock.
- Ictericia: relacionada con alteraciones hepáticas (cirrosis) o con causas extrahepáticas como colecistitis, pancreatitis o carcinoma.
- Rubicundo: se puede dar en pancreatitis.
- Cianosis: valorar patología extraabdominal.
1.3.2 Palpación
La palpación del abdomen (superficial y profunda) se realiza de forma sistemática con suavidad y con las manos templadas, iniciando la misma desde la zona más alejada del área dolorosa con el fin de evitar una contracción muscular voluntaria y espontánea del paciente. Se debe evaluar la tensión del abdomen y la presencia de masas. Maniobras más características:
- Maniobra de Blumberg o signo del rebote. Dolor por rebote de la víscera inflamada sobre la pared abdominal al retirar la mano bruscamente después de la palpación profunda sobre la zona dolorosa. En la fosa ilíaca derecha es muy indicativo de apendicitis aguda.
- Contractura abdominal involuntaria. Es un signo indicativo de irritación peritoneal. En la peritonitis generalizada, el dolor es difuso y el abdomen puede estar rígido con una gran contractura muscular (vientre en tabla).
- Signo de Murphy. Es un signo característico de la colecistitis aguda y es el dolor a la palpación profunda en el hipocondrio derecho durante la inspiración.
- Signo de Rovsing. Dolor referido a la fosa ilíaca derecha al presionar sobre la fosa ilíaca izquierda. También es indicativo de apendicitis aguda
- Signo de McBurney. Punto de máxima sensibilidad dolorosa cuando está afectado el apéndice. Se localiza en el tercio externo de una línea recta, entre la espina ilíaca anterior derecha y el ombligo.
Es importante la exploración genital y de los orificios herniarios sistemáticamente. No olvidar la búsqueda de los pulsos femorales. La palpación de una masa abdominal pulsátil dolorosa debe hacer pensar en un aneurisma de aorta abdominal. La presencia de globo vesical suele ser muy doloroso y de fácil resolución mediante sondaje vesical.
1.3.3 Percusión
La percusión se utiliza para evaluar el tamaño y la densidad de los órganos del abdomen, así como para detectar la presencia de líquido (ascitis), aire (distensión gástrica) y masas llenas de líquido o sólidas. La percusión puede ser dolorosa en caso de abdomen agudo.
El timpanismo es el ruido predominante por la presencia de aire en estómago e intestinos. Se oye matidez sobre los órganos y las masas sólidas. La distensión vesical produce matidez en la zona suprapúbica.
1.3.4 Auscultación
Debe preceder a la percusión y palpación. Se deben auscultar los ruidos intestinales, y anotar su frecuencia y sus características.
- Habitualmente, se oyen como chasquidos y borboteos que aparecen de forma irregular. Los ruidos intestinales suelen ser generalizados.
- Los borboteos prolongados e intensos se denominan borborigmos (rugido del estómago) y se producen por un aumento de los ruidos intestinales en la gastroenteritis, en las primeras fases de la obstrucción intestinal y en situaciones de hambre.
- Los ruidos de tintineo de tono elevado indican la presencia de líquido y aire a presión en el intestino, como en las primeras fases de la obstrucción.
- En la peritonitis y en el íleo paralítico hay disminución de los ruidos intestinales.
- La ausencia de ruidos intestinales junto a la presencia de dolor abdominal y rigidez se asocia a una urgencia quirúrgica.
1.4 SIGNOS Y SÍNTOMAS CLAVES EN URGENCIAS
1.4.1 Dolor abdominal
El dolor abdominal es uno de los síntomas más frecuente en urgencias que puede aparecer en la mayoría de los trastornos intraabdominales aunque, sin embargo, también puede ser la manifestación principal de afecciones localizadas fuera de la cavidad abdominal.
En la evaluación del dolor es útil emplear la regla nemotécnica OPQRST:
- O onset: inicio, cuando empezó el dolor
- P provocation: que provoca el dolor
- Q quality: calidad, características del dolor.
- R radiation: irradiación, localización del dolor.
- S site/severity/ohter symptoms: severidad/otros síntomas. Escalas del dolor
- T time: factores temporales o tiempo de evolución
Según su evolución, el dolor puede ser:
- Agudo: memos de 6 meses de duración; genera ansiedad
- Crónico: más de 6 meses de duración; genera aprehensión, depresión
Según su origen, puede ser:
- Somático:
- Inicio rápido
- Bien localizado
- Estimula la piel, músculos y tejidos blandos
- Visceral:
- Inicio lento
- Mal localizado
- Acompañado de signos vegetativos
Según su mecanismo de producción, puede ser:
- Nociceptivo
- Neuropático
Según sus características, puede ser:
- Quemante: úlcera gastroduodenal por ejemplo
- Taladrante o en puñalada: pancreatitis aguda
- Sordo: irritación apendicular, cáncer
- Desgarrante: aneurisma disecante
- Cólico: apendicitis con impactación fecal, GEA
- Gravativo (de peso): hepatomegalia por hepatitis
La localización, nos orienta de forma inicial la sospecha diagnóstica, ya que determinadas patologías digestivas y extradigestivas se asocian con mayor frecuencia a áreas anatómicas concretas del abdomen, lo que facilita la priorización de la valoración clínica y de las pruebas complementarias.
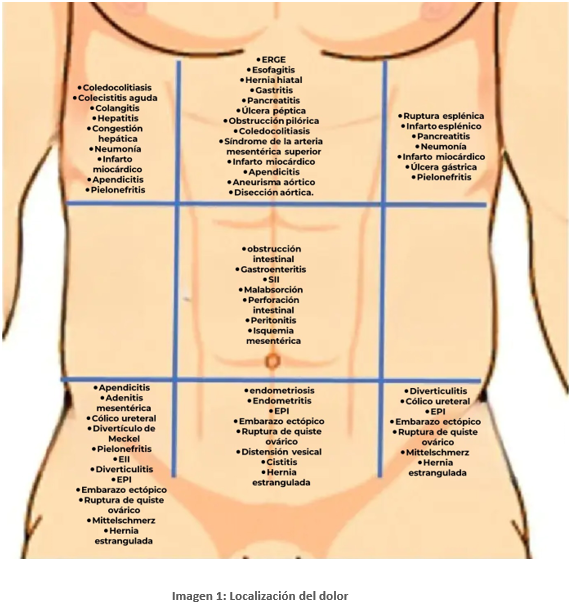
Las características del dolor abdominal varían según la patología, algunas de los más habituales serian:
- Apendicitis aguda. Se caracteriza por dolor abdominal en fosa ilíaca derecha (FID), hiporexia, náuseas, vómitos, dolor a la palpación en FID y maniobras de irritación peritoneal positivas.
- Colecistitis aguda. Dolor en hipocondrio derecho (HD) irradiado hacia la espalda, con defensa en dicha localización y signo de Murphy positivo.
- Colangitis aguda. Los datos típicos forman la tríada de Charcot (fiebre, ictericia y dolor en hipocondrio derecho).
- Diverticulitis aguda. Se caracteriza por un dolor abdominal a nivel de hipogastrio y fosa ilíaca izquierda (FII) y, en ocasiones, en FID en casos de sigma redundante o diverticulitis derecha, con hiporexia, náuseas/vómitos, disuria y aumento de la temperatura.
- Isquemia mesentérica. Presentan un dolor abdominal de inicio brusco, de localización centroabdominal y de intensidad desproporcionada en relación con los hallazgos anodinos en la exploración física, cuando lleva pocas horas de evolución.
En su forma crónica y episodios subagudos el dolor empeora claramente tras la ingesta, debido al aumento de la demanda metabólica intestinal (lo que se denomina angina intestinal).
- Colitis isquémica. En más del 80% de casos presentan dolor abdominal acompañado de tenesmo, rectorragia/hematoquecia que aparece en las primeras 24 horas con un carácter leve y autolimitado, y diarrea.
- Pancreatitis aguda: El dolor es típicamente intenso, continuo y de inicio brusco, localizado en epigastrio y con irradiación frecuente en “cinturón” hacia la espalda (región dorsal). Suele aumentar con la ingesta, especialmente grasas, y no cede con el reposo ni con analgésicos habituales. A menudo se acompaña de náuseas y vómitos, y el paciente puede referir alivio parcial al inclinarse hacia delante.
- Perforación de víscera hueca:
- Gastroduodenal. Dolor epigástrico de inicio brusco e intenso que se puede irradiar hacia ambos hipocondrios, hombro y posteriormente hacia la FID o todo el abdomen.
- Duodenal. Dolor abdominal en epi o mesogastrio con escasos datos de irritación peritoneal.
- Intestino delgado. Se caracteriza por dolor abdominal de inicio brusco, cuya localización depende del segmento intestinal afecto.
- Colorrectal. dolor abdominal cuya localización inicial dependerá del lugar de la perforación.
1.4.1.1 Trauma abdominal
El traumatismo abdominal representa una de las situaciones más complejas y potencialmente graves atendidas en los servicios de urgencias. Su importancia radica en la posibilidad de lesiones viscerales ocultas, hemorragias internas de rápida evolución y complicaciones infecciosas severas. En el ámbito de las urgencias digestivas, la intervención enfermera es determinante para la detección precoz del deterioro clínico, la estabilización inicial del paciente y la prevención de complicaciones que comprometan la vida.
- CLASIFICACIÓN
Desde el punto de vista etiológico, los traumatismos abdominales se clasifican en cerrados y penetrantes.
El traumatismo abdominal cerrado se produce sin solución de continuidad en la pared abdominal y es frecuente en accidentes de tráfico, caídas desde altura, aplastamientos o agresiones. En este tipo de lesiones, los órganos sólidos como el bazo y el hígado son los más frecuentemente afectados, aunque también pueden producirse lesiones intestinales que se manifiestan de forma tardía.
Por su parte, el traumatismo abdominal penetrante se caracteriza por la existencia de una herida que atraviesa la pared abdominal, habitualmente causada por armas blancas, armas de fuego u objetos punzantes. Este tipo de traumatismo conlleva un mayor riesgo de perforación de vísceras huecas, contaminación peritoneal y desarrollo precoz de peritonitis y sepsis.
- CLÍNICA
La clínica del traumatismo abdominal puede ser inespecífica o incluso mínima en fases iniciales, lo que obliga a mantener un alto índice de sospecha. El paciente puede presentar dolor abdominal localizado o difuso, distensión abdominal, defensa o rigidez a la palpación, náuseas y vómitos. A estos signos se pueden asociar manifestaciones sistémicas como taquicardia, hipotensión, palidez cutánea, sudoración fría y alteración del nivel de conciencia, indicativas de posible hemorragia interna y shock hipovolémico. La presencia de hematomas abdominales, especialmente el denominado signo del cinturón de seguridad, debe alertar sobre lesiones intraabdominales graves, incluso en ausencia de dolor intenso.
- VALORACIÓN INICIAL
La valoración inicial del paciente con traumatismo abdominal debe integrarse en el abordaje sistemático del paciente politraumatizado, siguiendo la secuencia ABCDE. La enfermería desempeña un papel fundamental en la monitorización continua de las constantes vitales, la valoración del estado hemodinámico, la observación del abdomen y el control del dolor. Es esencial evaluar la diuresis como marcador indirecto de perfusión tisular y mantener un registro preciso de la evolución clínica.
- DIAGNÓSTICO
En el proceso diagnóstico, la colaboración enfermera resulta clave en la preparación del paciente para las pruebas complementarias. La ecografía FAST se utiliza como herramienta rápida para la detección de líquido libre intraabdominal, mientras que la tomografía computarizada con contraste se reserva para pacientes hemodinámicamente estables. La analítica urgente, que incluye hemoglobina, coagulación, lactato y pruebas cruzadas, permite valorar la magnitud de la hemorragia y planificar el tratamiento.
- MANEJO ENFERMERO
El manejo enfermero en el traumatismo abdominal se centra en la estabilización hemodinámica y la prevención del agravamiento de las lesiones. Es prioritario asegurar una adecuada oxigenación, canalizar dos vías venosas periféricas de gran calibre y administrar fluidoterapia y hemoderivados según prescripción médica. El paciente debe permanecer en ayuno absoluto y, cuando esté indicado, se colocará una sonda nasogástrica para descompresión y control del contenido gástrico, siempre valorando el riesgo de lesiones asociadas.
- SITUACIONES ESPECIALES
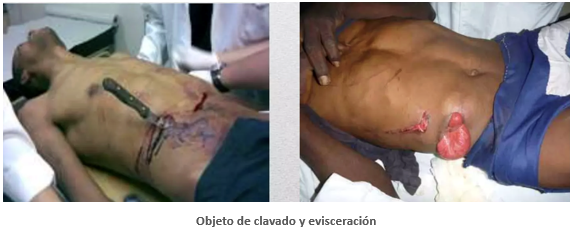
- Objetos clavados
Una situación especialmente crítica es la presencia de objetos clavados en el abdomen, conocida como empalamiento abdominal. En estos casos, el principio fundamental es no retirar nunca el objeto fuera del quirófano, ya que puede estar ejerciendo un efecto tamponador sobre vasos lesionados.
La actuación enfermera se orienta a inmovilizar el objeto con apósitos voluminosos sin ejercer presión directa, minimizar la movilización del paciente, controlar el sangrado externo visible y mantener una vigilancia estrecha de los signos de shock. La preparación para una intervención quirúrgica urgente debe realizarse de forma simultánea a las medidas de soporte vital.
- Hemorragia interna
La hemorragia interna abdominal constituye una de las principales causas de muerte evitable en el traumatismo.
Su detección precoz depende en gran medida de la observación enfermera. La aparición de taquicardia persistente, hipotensión progresiva, palidez, sudoración fría u oliguria debe hacer sospechar sangrado activo, incluso en ausencia de signos externos. Ante esta situación, la enfermería debe intensificar la monitorización, asegurar accesos venosos adecuados, preparar hemoderivados y colaborar en la activación de protocolos de transfusión masiva si procede.
La movilización y el traslado del paciente con traumatismo abdominal requieren especial precaución. Siempre que sea posible, el paciente debe mantenerse en decúbito supino, evitando presiones abdominales innecesarias y movimientos bruscos. En caso de sospecha de hemorragia interna o shock, se prioriza el decúbito supino estricto, evitando la posición sentada. Cuando existe un objeto clavado, la postura debe adaptarse a la localización del mismo, garantizando su inmovilización y evitando cualquier desplazamiento durante el traslado a pruebas diagnósticas o quirófano. La monitorización continua durante estos desplazamientos es responsabilidad directa del personal de enfermería.
- Evisceración
La evisceración abdominal es una urgencia vital extrema que se produce cuando, tras un traumatismo penetrante o una herida abierta, las vísceras abdominales protruyen al exterior. Se asocia a un alto riesgo de infección, desecación visceral, lesión vascular y shock hemorrágico, por lo que requiere una actuación inmediata y coordinada.
El principio fundamental del manejo enfermero es no reintroducir nunca las vísceras en la cavidad abdominal fuera del entorno quirúrgico. La manipulación o reintroducción puede provocar lesiones adicionales, sangrado masivo o contaminación grave.
La actuación debe centrarse en proteger el contenido eviscerado. Para ello, se cubrirán las vísceras con apósitos estériles grandes humedecidos con suero fisiológico templado, evitando el uso de gasas secas que favorezcan la desecación y necrosis tisular. No debe aplicarse presión directa sobre las vísceras ni realizar vendajes compresivos.
El paciente debe colocarse en decúbito supino, con ligera flexión de caderas y rodillas si no está contraindicado, únicamente para disminuir la tensión sobre la pared abdominal y siempre que no interfiera con la estabilidad hemodinámica. Se evitarán movimientos innecesarios y se extremará la precaución durante cualquier traslado.
De forma simultánea, la enfermería debe iniciar medidas de soporte vital: monitorización continua, oxigenoterapia de alto flujo, canalización de vías venosas de grueso calibre, control del sangrado externo visible y preparación para cirugía urgente. El paciente permanecerá en ayuno absoluto, y se vigilarán de forma estrecha los signos de shock, como taquicardia, hipotensión, palidez o alteración del nivel de conciencia.
La comunicación inmediata con el equipo médico y quirúrgico es esencial, así como la preparación rápida del paciente para traslado a quirófano, manteniendo en todo momento la protección de las vísceras y la estabilidad clínica.
- COMPLICACIONES
Las complicaciones derivadas del traumatismo abdominal incluyen la hemorragia masiva, la perforación intestinal, la peritonitis, la sepsis y el shock hipovolémico. La evolución del paciente puede ser rápida e impredecible, por lo que la vigilancia constante y la comunicación fluida con el equipo médico son esenciales.
En conclusión, el traumatismo abdominal es una urgencia digestiva de alta complejidad en la que la enfermería desempeña un papel clave. La capacidad para reconocer signos precoces de gravedad, proporcionar soporte vital inmediato, manejar adecuadamente situaciones críticas como la presencia de objetos clavados y garantizar un traslado seguro del paciente influye de manera decisiva en el pronóstico. La actuación enfermera, basada en el conocimiento clínico, la observación continua y la anticipación de complicaciones, constituye un pilar fundamental en la atención integral al paciente con traumatismo abdominal en urgencias.
- INTERVENCIONES ENFERMERÍA
Valoración y monitorización
- Monitorización de signos vitales (6680)
- Monitorización hemodinámica (4202) (si procede)
- Monitorización neurológica (2620)
- Monitorización de líquidos / balance hídrico (4130)
- Valoración del dolor (3000)
Soporte vital y estabilización
- Oxigenoterapia (3320)
- Punción intravenosa (4190)
- Terapia intravenosa (4200)
- Administración de medicación (2300)
- Control de hemorragias (4160) Manejo de heridas y dispositivos
- Cuidados de las heridas (3660)
- Protección de tejidos (3540) (evisceración, vísceras expuestas)
- Sondaje gastrointestinal / intubación gastrointestinal (1080)
- Manejo de drenajes (1870) (si procede)
Seguridad y prevención de complicaciones
- Prevención del shock (4170)
- Vigilancia de la piel (3590)
- Prevención de infecciones (6550)
Náuseas y vómitos:
Las causas de la náusea y el vómito son muy variadas, pudiendo ser de etiología abdominal o extraabdominal. Por lo que es importante examinar si existen síntomas asociados.
- Los vómitos que aparecen bruscamente sin náuseas ni arcadas previas (vómitos en escopetazo) son característicos de la estimulación directa del centro del vómito, como puede suceder con lesiones intracerebrales (tumores, abscesos) o presión intracraneal aumentada, especial atención a estos pacientes si antecedentes de TCE o signos neurológico o infecciosos asociados.
- Duración del vomito: agudo o crónico, así sea menor o mayor de 2 semanas.
- Contenido, así podremos decir que el vómito con:
- Alimento no digerido, procede del esófago: acalasia, divertículos
- Alimento retenido: Los vómitos fuera del período posprandial inmediato y se caracterizan por la evacuación de alimentos retenidos y parcialmente digeridos son típicos de una obstrucción a la salida gástrica de desarrollo lento o gastroparesia.
- Bilioso, de píloro permeable: se observan habitualmente cuando se producen múltiples episodios de vómito muy seguidos debido a la entrada retrógrada de material intestinal en el estómago.
- Fecaloideo: indica obstrucción intestinal, íleo asociado a peritonitis.
- Matutinos: Si son por la mañana o con el estómago vacío y con emisión de material mucoso (saliva deglutida) o secreciones gastroentéricas son típicos de gestación, fármacos, tóxicos (alcohol) o trastornos metabólicos (diabetes mellitus, uremia).
Diarrea:
La diarrea se define como la emisión de heces de consistencia disminuida (líquidas o semilíquidas) con una frecuencia ≥3 veces al día y un volumen >200 g/día.
- Clasificación según duración:
- Aguda: - Persistente: 14–30 días.
- Crónica: >30 días (ej. síndrome de intestino irritable, enfermedad inflamatoria intestinal).
- Clasificación según mecanismo:
- Osmótica: Por solutos no absorbidos (ej. lactosa en intolerantes, laxantes). Cede con ayuno.
- Secretora: Alteración en transporte de iones (ej. toxinas bacterianas, tumores neuroendocrinos). Persiste con ayuno.
- Inflamatoria: Mucosidad/sangre en heces (ej. Shigella, Campylobacter, EII).
- Clasificación según la etiología:
o Infecciosas (80% de los casos agudos):
- Virus: Norovirus (40%), rotavirus (en niños)
- Bacterias:
- Escherichia coli enterotoxigénica (ETEC).
- Salmonella, Shigella, Campylobacter (sangre en heces).
- Clostridioides difficile (post-antibióticos).
- Parásitos: Giardia lamblia, Cryptosporidium (inmunodeprimidos).
o No Infecciosas:
- Fármacos (antibióticos, AINEs, metformina).
- Intolerancias (lactosa, gluten).
- EII
- Isquemia mesentérica (en ancianos con dolor abdominal).
Estreñimiento
El estreñimiento constituye uno de los motivos de consulta más frecuentes en la población general. Su definición puede variar significativamente según la percepción subjetiva del paciente o la interpretación clínica, lo que históricamente ha generado cierta ambigüedad terminológica. Con el objetivo de homogeneizar el diagnóstico, se desarrollaron los criterios de Roma, que permiten establecer de forma estandarizada el diagnóstico de estreñimiento funcional.
Los criterios Roma IV representan el estándar vigente y se emplean fundamentalmente en el ámbito ambulatorio y especializado. En el contexto de urgencias, estos criterios orientan el marco clínico, pero no sustituyen la valoración inicial ni deben condicionar la toma de decisiones ante un posible proceso grave. Por ello, el diagnóstico de estreñimiento funcional no debe realizarse de forma aislada ni retrasar la evaluación de causas orgánicas potencialmente relevantes.
La presencia de signos de alarma —como dolor abdominal intenso o progresivo, vómitos persistentes, sangrado digestivo, pérdida de peso involuntaria, fiebre, anemia, inicio reciente del estreñimiento en pacientes de edad avanzada o alteraciones neurológicas— obliga a descartar patología subyacente, con independencia del cumplimiento de los criterios Roma IV.

Tabla 1. Criterios de diagnóstico de estreñimiento
Duración de los síntomas:
Los criterios deben cumplirse durante los últimos 3 meses, con inicio de los síntomas al menos 6 meses antes del diagnóstico.
De esta forma puede considerarse un hábito defecatorio sano aquél que cumpla las siguientes características: al menos 3 evacuaciones a la semana, de manera no dolorosa, sin realizar excesivos esfuerzos y con sensación de evacuación completa del recto.
En cuanto a las causas del estreñimiento podríamos afirmar que es multifactorial y que puede clasificarse en primaria o idiopática y secundaria a diferentes patologías orgánicas, uso de medicamentos o situaciones fisiológicas.
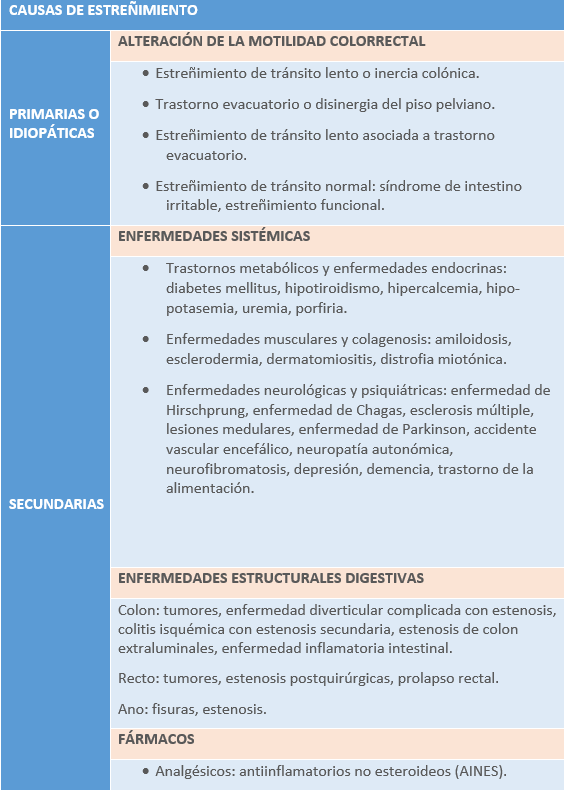

Tabla 2: Causas de estreñimiento
La Escala de Heces de Bristol es una herramienta clínica validada que clasifica la consistencia de las heces en siete tipos, facilitando una valoración objetiva del hábito intestinal. En el estreñimiento, los tipos 1 y 2 se asocian a tránsito intestinal enlentecido y heces duras. Su uso permite estandarizar la valoración enfermera y apoyar la toma de decisiones en urgencias, siempre integrada en la evaluación clínica global del paciente.

Ascitis
Se denomina ascitis a la acumulación de líquido en la cavidad peritoneal. La causa fundamental de la misma obedece, hasta en un 80-85% de los casos, a la cirrosis hepática. Se presenta mediada, o no, por la hipertensión portal, siendo diferente el mecanismo por el que se produce:
Ascitis debida a hipertensión portal: en este caso el flujo portal ve incrementado su resistencia vascular (por desestructuración hepática) lo que implica liberación de sustancias vasodilatadoras que en última instancia conducen a una vasodilatación esplácnica. En este punto se producen dos tipos de fenómenos:
- por un lado, esa vasodilatación conlleva un aumento de la permeabilidad capilar esplácnica.
- por otro lado, el secuestro de volumen conlleva la reabsorción de sodio y agua para asegurar la perfusión de los tejidos, aumentando el volumen plasmático lo que desemboca en un acúmulo de líquido en la cavidad peritoneal (ascitis)
Ascitis no debida a hipertensión portal: en este caso la formación de la misma dependerá del mecanismo etiológico. Así, por ejemplo, en el caso de neoplasias peritoneales las propias células tumorales secretan un líquido con alto contenido en proteínas que atrae líquido a su interior en un afán de compensar la presión oncótica.

Tabla 3: Principales etiologías de la ascitis
Ictericia
Se denomina ictericia al cambio de color de piel y mucosas, hacia tonos amarillentos, mediado por un incremento de la bilirrubina sanguínea. La bilirrubina puede objetivarse de forma directa o conjugada (hidrosoluble) o de forma indirecta o no conjugada (liposoluble). Se debe distinguir de la coloración provocada por la ingesta de determinados alimentos ricos en carotenos como la zanahoria. Los valores de bilirrubina sanguínea a partir de los cuales puede detectarse la ictericia oscilan entre 2 y 3 mg/dl.
En relación con la etiología de la ictericia, ésta puede deberse al incremento de la bilirrubina conjugada o de la no conjugada, aunque es frecuente que sea de origen mixto. Las causas más frecuentes son:
- Las hepatitis.
- La enfermedad hepática alcohólica.
- La obstrucción biliar (bien sea por cálculos, tumores u otras enfermedades como cirrosis biliar primaria o colangitis esclerosante).
- Otros trastornos: Síndrome de Gilbert, Enfermedad de Wilson, fármacos, tóxicos…
BIBLIOGRAFIA
- American College of Emergency Physicians (ACEP). Clinical policy: critical issues in the evaluation and management of emergency department patients with suspected acute upper gastrointestinal bleeding. Ann Emerg Med. 2021;78(4):523–534.
- American College of Gastroenterology. Clinical guideline: irritable bowel syndrome. Am J Gastroenterol. 2021;116(1):17–44.
- American Society for Pain Management Nursing (ASPMN). Position statement: pain management in patients with gastrointestinal disorders. Pain Manag Nurs. 2020;21(1):3–12.
- Arreo del Val V, Franco Díez E, Suárez Barrientos A, Campos Pavón J, Ruíz Mateos B, Olmos Blanco C, et al. Digestivo. En: Manual AMIR Enfermería Médico-Quirúrgica vol II. 1a. Madrid: Academia de Estudios MIR, S.L.; 2015. p. 83
- Ball J, Dains J, Flynn J, Solomon B & Stewart R. Manual Seidel de Exploración física. 8ª edición. Barcelona: Elsevier; 2014.
- Birk M, Bauerfeind P, Deprez PH, Hünger M, Shah RJ, van Hooft JE, et al. Removal of foreign bodies in the upper gastrointestinal tract in adults: European Society of Gastrointestinal Endoscopy (ESGE) clinical guideline. Endoscopy. 2016;48(5):489–496.
- Bulechek GM, Butcher HK, Dochterman JM, Wagner CM. Clasificación de Intervenciones de Enfermería. 6ªedición. Barcelona: Elsevier; 2014.
- Cabrera Calandria AM, Gómez Calvo R, Santaella Leiva. Panceatitis grave. En Aragonés Manzanares R, De Rojas Romá JP. Cuidados intensivos. Atención integral al paciente crítico. Madrid: editorial médica panamericana; 2016.p. 637671.
- Carretero Ribón C, Pastrana Delgado J, García-Casasola. Enfermedades del Páncreas. In Pastrana Delgado J, García de Casasola Sánchez G. Fisiopatología y patología general básicas para ciencias de la salud. Barcelona: Elsevier; 2013. p. 270-275.
- Cisneros Herreros JM, Carneado de la Fuente J. Manual de Urgencias. Hospitales Universitarios Virgen del Rocío. Hospitales Universitarios Virgen del Rocío; 2009.
- Criado García J, Barrera Baena P, Jiménez Morales AI, Pérez Caballero AI. Fallo hepático fulminante. En Delgado Lista J, Pérez Caballero AI, Pérez Martínez P. Guía de atención rápida en clínicas médicas. Barcelona: Elsevier; 2014. p.155159
- Cobo Pérez J, Amores Herrador M, Rivera Marfil MJ, et al. Plan de cuidados ante una obstrucción intestinal en el servicio de urgencias: caso clínico. Rev Sanitaria Investig. 2022;6(3). Disponible en:
- https://revistasanitariadeinvestigacion.com/caso-clinico-plan-de-cuidados-ante-una-obstruccion-intestinal-en-el-servicio-de-urgencias/
- Comité de Bioética de España. Informe sobre el consentimiento informado en el ámbito sanitario. Madrid: Ministerio de Sanidad; 2020.
- Couto Wörner I, Tizón Ares MI, Souto Ruzo J, Bello Rodríguez L. Ascitis. Cad Atención Primaria. 2009; 16:295–9.
- Delgado Lista J, Pérez Caballero AI, Pérez Martínez P. Guía de atención rápida en clínicas médicas. Barcelona: Elsevier; 2014. p.115-119
- Diccionario Enciclopédico Taber de Ciencias de la Salud. Madrid: Difusión Avances de Enfermería (DAE, S.L.); 2008. 1822 p.
- Emergency Nurses Association (ENA). Clinical practice guideline: acute abdominal pain. J Emerg Nurs. 2021;47(2):221–238.
- ESGE Guideline: removal of foreign bodies in the upper gastrointestinal tract. Endoscopy. 2016;48(5):489–496.
- Feldman M, Friedman LS & Brandt LJ. Sleisenger Y Fordtran. Enfermedades Digestivas y Hepáticas. 10ª edición. Barcelona: Elsevier; 2017.
- Fernández-Cruz L, Lozano-Salazar RR, Olvera C, Higueras O, López-Boado MA, Astudillo E, et al. Pancreatitis aguda grave: alternativas terapéuticas. Cir Esp. 2006;80(2):64-71.
- García Buey L, González Mateos F, Moreno-Otero R. Cirrosis hepática. Med. 2012;11(11):625–33.
- Goldman L, Schafer AI. Cecil y Goldmand. Tratado de Medicina Interna. 24 edición. Barcelona: Elsevier; 2013.
- González-Cámpora R, Suárez-Muñoz MA, de la Mata M. Manejo de la hemorragia digestiva baja aguda. Gastroenterol Hepatol. 2013;36(7):487–95. Disponible en:
https://www.elsevier.es/es-revista-gastroenterologia-hepatologia-14-articulo-manejo-hemorragia-digestiva-baja-aguda-S0210570513001283 - Jiménez Murillo L, Montero Pérez FJ. Medicina de urgencias y emergencias. 5ª edición. Barcelona: Elsevier; 2015.
- Laso Guzmán FJ. Introducción a la Medicina Clínica. Fisiopatología y semiología. 3ª edición. Barcelona: Elsevier; 2015.
- Ley 41/2002, de 14 de noviembre, básica reguladora de la autonomía del paciente. BOE núm. 274, 15 noviembre 2002.
- López de la Rica J, García Muñoz C, López Vizcaíno M. Comunicación en urgencias y emergencias: guía práctica. Madrid: SEMES; 2021.
- Maraví Poma E, et al. SEMICYUC 2012. Recomendaciones para el manejo en cuidados intensivos de la pancreatitis aguda. Med Intensiva. 2013;37(3):163-179
- Marx JA, editor. Rosen’s emergency medicine: concepts and clinical practice. 10th ed. Philadelphia: Elsevier; 2022.
- Mas A. Insuficiencia hepática grave. En Nicolás JM, Ruiz J, Jiménez X, Net A. Enfermo crítico y emergencias. Barcelona: Elsevier; 2011. p.432-438.
- Mayo Clinic. Peritonitis: síntomas y causas. [Internet]. Rochester: Mayo Foundation for Medical Education and Research; 2023 [citado 2025 Jun 16]. Disponible en:
https://www.mayoclinic.org/es/diseases-conditions/peritonitis/symptoms-causes/syc-20376247 - Merino Rodríguez B, Rodríguez Ortega M. Digestivo y Cirugía General. En: Manual CTO de Medicina y Cirugía. 9a. Madrid: CTO Editorial, S.L; 2014. p. 65–92.
- Ministerio de Sanidad (España). Protocolo de actuación ante intoxicaciones agudas en urgencias. Madrid: Ministerio de Sanidad; 2020.
- Montejo JC, García de Lorenzo A, Marco P, Ortiz C. Manual de medicina intensiva. 5ª edición. Barcelona: Elsevier; 2014.
- Montoro Huguet MA, García Pagan JC, editores. Gastroenterología y Hepatología: Problemas comunes en la práctica clínica. 2a Edición. Madrid: Jarpyo Editores, S.A.; 2012. 1050 p.
- Montoro Huguet MA, García Pagán JC, editores. Manual de Emergencias en Gastroenterología y Hepatología. 1ª Edición. Madrid: Jarpyo Editores, S.A.; 2010. 402 p.
- Moore CJ, Oschman A, Biffl WL, Catena F, Ceresoli M, Coccolini F, et al. Acute mesenteric ischemia: updated guidelines of the World Society of Emergency Surgery. World J Emerg Surg. 2022;17:54.
- Moreira VF, López San Román A. Información al paciente. Pancreatitis aguda. Rev. esp. enferm. dig. 2010; 102(9).
- Moreno Arroyo MC, Puig Llobet M, Cuervo Lavado L. La insuficiencia hepática aguda grave: estudio de un caso. Enferm Clin. 2012;22(2):105-110.
- NursingCenter. Mesenteric ischemia in the acute care setting. Nursing2023. 2023;53(6):34–41.
- Olson KR. Poisoning & drug overdose. 8th ed. New York: McGraw Hill; 2022.
- Organización Mundial de la Salud (OMS). Guidelines on ethical issues in public health surveillance. Geneva: WHO; 2015.
- Pancorbo Hidalgo PL, López Ortega J. Hepatitis, cirrosis y cáncer de híagdo. En: Enfermería S 21: Enfermería Médico-Quirúrgica vol III. 1a. Madrid: Difusión Avances de Enfermería (DAE, S.L.); 2001. p. 1379–84.
- Pastrana Delgado J, García de Casasola Sánchez G. Fisiopatología y patología general básicas para ciencias de la salud. Barcelona: Elsevier; 2013.
- Raffensperger EB. Manual de la Enfermería. Barcelona: Océano/Centrum; 2003. 1168 p.
- Ríos Velásquez P, León J, Rodríguez C. Ética del consentimiento informado en urgencias. Rev Colomb Bioet. 2017;12(2):38–52.
- Rodríguez García MC, Fernández-Samos Gutiérrez R. Criterios de actuación en Urgencias. León: Eolas ediciones; 2014.
- Royal College of Nursing (RCN). Standards for assessing, measuring and monitoring vital signs in infants, children and young people. London: RCN; 2020.
- Ruiz Campillo MJ, González Bernal L, Estébanez de Miguel E, et al. Cuidados de enfermería en el manejo de la obstrucción intestinal. Congreso Nacional de Enfermería; 2024. Disponible en:
https://congresoenfermeria.com/2024/pdfs/71743.pdf - Servicio Gallego de Salud (SERGAS). Sonda nasogástrica. Instrucciones para pacientes y cuidadores. Santiago de Compostela: SERGAS; 2021. Disponible en: https://runa.sergas.gal/xmlui/bitstream/handle/20.500.11940/16121/sonda_nasogastrica_español_2021.pdf
- Sociedad Española de Medicina de Urgencias y Emergencias (SEMES). Documento de recomendaciones éticas. Madrid: SEMES; 2022.
- Sociedad Catalana de Digestología. Guía de cuidados para pacientes y familiares con cirrosis hepática. Barcelona: SCD; 2021. Disponible en:
https://www.scdigestologia.org/docs/patologies/es/guia_cuidados_pacientes_familiares_cirrosis.pdf - Society for Vascular Nursing (SVN). Clinical practice guidelines: nursing care in chronic mesenteric ischemia. J Vasc Nurs. 2018;36(2):45–52.
- Soriano G, Becerra-Muñoz J, Rodríguez-Pineda M, et al. Plan de cuidados de enfermería en paciente con colangitis aguda: caso clínico. Rev Sanitaria Investig. 2023;7(1). Disponible en: https://revistasanitariadeinvestigacion.com/plan-de-cuidados-de-enfermeria-en-paciente-con-colangitis-aguda-caso-clinico/
- Wainstein C, Zárate A. Urgencias Proctológicas. Rev. Med. Clin. Condes. 2011; 22(5):677-684.
