3.1 OBJETIVOS
- Aplicar de forma sistemática la valoración primaria ABCDE y las modalidades de asistencia inicial al trauma pediátrico (AITP)
- Identificar los signos clínicos del traumatismo craneoencefálico (TCE) y de la hipertensión intracraneal (HTIC), así como sus implicaciones en el pronóstico del niño politraumatizado
- Desarrollar intervenciones enfermeras prioritarias orientadas a mantener la estabilidad hemodinámica, neurológica y respiratoria en el paciente pediátrico con trauma grave
- Implementar medidas terapéuticas iniciales basadas en evidencia para el manejo del politraumatismo y de la HTIC
3.2 INTRODUCCIÓN
Un paciente politraumatizado (PT) es aquel cuyas lesiones involucran dos o más órganos o uno o más sistemas como consecuencia de un traumatismo, o bien aquel que presenta una o más lesiones traumáticas que comprometen la vida del paciente.
Hasta el 70%-85% de los PT en niños asocian lesión encefálica y un 50% presentan lesiones abdominales y torácicas. Lo más habitual es encontrar un traumatismo craneal de gravedad variable con diferentes lesiones en otros órganos o sistemas.
La mayoría de las muertes acontecen en los primeros minutos tras el accidente. En estos casos, la causa de la muerte ocurre por obstrucción de la vía aérea, por mala ventilación, por hipovolemia o por daño cerebral masivo. La parada cardiorrespiratoria (PCR) precoz inmediata tiene muy mal pronóstico, por tanto, la RCP debe realizarse inmediatamente y sin excepciones salvo que haya presencia de signos evidentes de muerte, lesiones severas incompatibles con la vida o que haya habido una inmersión de más de 2 horas de duración.
Las causas más frecuentes de PCR precoz diferida (horas siguientes al traumatismo) son: hipoxia, hipovolemia, hipotermia, hipertensión intracraneal o alteraciones hidroelectrolíticas.
En el paciente pediátrico politraumatizado existe una serie de particularidades que le diferencian del adulto:
- Menor masa corporal que absorba la energía del impacto
- Mayor concentración de órganos por unidad de superficie
- Elasticidad y flexibilidad de los tejidos (daño visceral sin lesiones externas)
- Mayor frecuencia de TCE
- Mayor riesgo de hipotermia
- Fácil de mover y trasladar
3.3 MODALIDADES DE ASISTENCIA INICIAL AL TRAUMA PEDIÁTRICO (AITP)
3.3.1 AITP Básica
Tiene lugar en el escenario del accidente sin recursos materiales y por personal no especializado o por primeros intervinientes, aplicando la cadena de supervivencia del trauma: proteger, alertar y socorrer (PAS).
- I. Rescate. Un traumatizado grave no debe ser movilizado por personal no experto salvo en 2 situaciones:
- Para protegerle de nuevos accidentes secundarios
- Para realizar RCP - II. Retirada del casco. De manera ordinaria debe ser retirado por personal experto en la AITP avanzada. Como excepciones, se retirará precozmente en caso de:
- Inconsciencia e imposibilidad de valorar la apertura de vía aérea
- Sospecha de parada respiratoria o PCR. - III. Control cervical. Siempre se realizará. Se emplea la técnica de inmovilización bimanual hasta que se coloque el collarín cervical durante la AITP avanzada.
Vía aérea: Apertura de vía aérea mediante la técnica de tracción mandibular. Sólo se realizarán maniobras de desobstrucción en caso de cuerpo extraño claramente visible o imposibilidad de ventilar que no puede explicarse por otra causa. - IV. No debe ser colocado en posición lateral de seguridad por el riesgo de agravar lesiones existentes.
3.3.2 AITP Avanzada
Es la que se realiza en el hospital o en el lugar del accidente con recursos materiales y por equipos especializados.
Se va a realizar una evaluación primaria y estabilización inicial, seguido de una evaluación secundaria:
3.3.2.1 Evaluación primaria y estabilización inicial
Debe realizarse en 5-10 minutos y tiene como objetivo la rápida identificación de situaciones que pueda suponer una amenaza inmediata para la vida y el tratamiento de las mismas. Incluye:

A - ALERTA, CONTROL CERVICAL Y VIA AÉREA
Control cervical y collarín
Siempre hay que realizar control cervical. El objetivo es mantener la cabeza, cuello y tronco alineados en línea media y posición neutra.
Las guías actuales (ERC 2025, ATLS 2023, NICE 2022, SECIP 2023) desaconsejan el uso rutinario del collarín cervical rígido en niños traumatizados debido a posibles efectos adversos como aumento de la presión intracraneal, interferencia con la vía aérea, dificultad para el manejo clínico y riesgo de lesiones por presión.
En su lugar, se recomienda priorizar la restricción del movimiento espinal mediante inmovilización manual en línea (MILS), especialmente en pacientes conscientes y colaborativos. El uso del collarín debe reservarse para situaciones en las que se disponga de un modelo pediátrico adecuado, que no interfiera con la vía aérea ni con la valoración neurológica, y siempre acompañado de bloques laterales y fijación frontal. Asimismo, se aconseja su retirada precoz tras una evaluación clínica o por imagen que descarte lesión cervical. En lactantes, si no se dispone de collarín adaptado, deben emplearse alternativas blandas como toallas enrolladas para mantener la alineación cervical sin comprometer la seguridad.
En caso de estar indicada la colocación del collarín cervical, se deben seguir los pasos descritos en la siguiente tabla; elaborada según las recomendaciones actualizadas del ERC (2025), ATLS (2023), NICE (2022), SECIP (2023) y RCEM (2022):
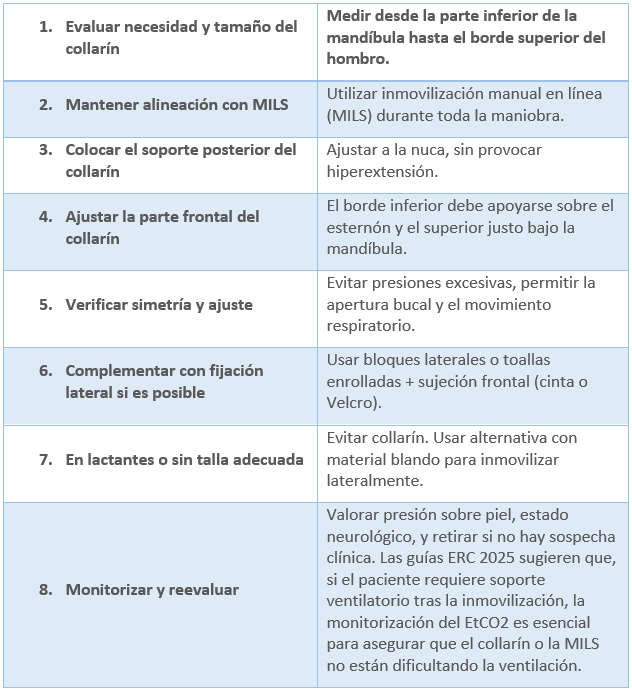
Tabla 12. Pasos a seguir en la colocación de collarín cervical pediátrico
Vía aérea
En el politraumatizado existe mayor riesgo de aspiración, alteraciones anatómicas y obstrucción de la vía aérea por cuerpo extraño (dientes...). Es prioritario una intervención rápida y eficaz para asegurar la permeabilidad de la vía aérea y prevenir hipoxia, dada la menor reserva respiratoria de este grupo etario.
- Apertura de la vía aérea
- Maniobra de tracción mandibular: se recomienda maniobra de tracción mandibular (jaw‑thrust) en vez de frente‑mentón cuando hay sospecha de lesión cervical, para minimizar riesgo de daño espinal en pacientes con traumatismo, siguiendo recomendaciones del ERC 2025 y alineadas con PALS 2024.
- Aspiración de secreciones: no más de 10 segundos de duración de la técnica.
- Examen de la orofaringe y retirada de cuerpo extraño: se inspecciona visualmente la orofaringe y se extrae con pinzas de Magill cualquier cuerpo extraño visible. No se recomienda la extracción manual a ciegas, pues aumenta el riesgo de desplazamiento o lesión.
- Mantenimiento de la vía aérea:
- Cánulas orofaríngeas: indicadas si el niño está inconsciente sin reflejo nauseoso; facilitan ventilación inicial. Deben adaptarse a la edad de cada niño.
- Intubación orotraqueal: es la forma más segura de aislar y mantener abierta la vía aérea. El ERC 2025 enfatiza que, si se opta por la intubación orotraqueal, se debe contar con personal altamente experimentado y no realizar más de 4 intentos en total para evitar periodos de hipoxia. Considerar de elección la vía orotraqueal. Indicaciones:
. PCR
. Imposibilidad de mantener abierta la vía aérea espontáneamente
. Sospecha de cuerpo extraño en la vía aérea
. Dificultad para ventilar al paciente a pesar de maniobras de desobstrucción
. Inestabilidad respiratoria y/o circulatoria
. Coma (Glasgow < 8)
. Previo al transporte (opcional)
*En pacientes que no están en PCR, puede ser necesaria premedicación para la intubación:
- Sedantes: Midazolam: 0.1-0,3 mg/kg, Propofol 1-3 mg/kg
- Relajante muscular: Succinil-Colina 1-2 mg/kg
- Anticolinérgico: Atropina: 0,01-0,02 mg/kg
Otras opciones para mantener abierta la vía aérea son: mascarilla laríngea (si la intubación no ha sido posible), punción cricotiroidea.
B - RESPIRACIÓN
En todo paciente politraumatizado debe administrarse oxigenoterapia (Fi O2: 100%). Se debe realizar la valoración de la ventilación mediante:
- Coloración de piel
- Frecuencia respiratoria
- Movimientos torácicos
- Trabajo respiratorio
- Palpar posición de la tráquea
- Ingurgitación yugular
- Percusión /auscultación pulmonar
En caso de que no se consiga una adecuada ventilación debe sospecharse la presencia de alguna de las siguientes lesiones:
- Neumotórax a tensión. Se debe sospechar clínicamente (taquipnea, distensión hemitorácica, hipoxemia, hipotensión o ingurgitación yugular) y no esperar a realizar una Rx tórax para confirmación. El tratamiento consiste en la realización de una toracocentesis de urgencia (pinchar en el 2º espacio intercostal en línea media clavicular).
- Neumotórax abierto. Debe sospecharse cuando exista una herida penetrante en tórax, con aire aspirándose durante inspiración. El tratamiento consiste en cubrir la herida con un apósito oclusivo sellado por tres de sus bordes, lo que permite la salida del aire durante la espiración, pero impide su entrada durante la inspiración, evitando así la progresión a un neumotórax a tensión.
- Hemotórax masivo. Suele acompañarse de shock (taquicardia e hipotensión) y disminución del murmullo vesicular. El tratamiento consiste en el drenaje pleural con punción en 5º espacio intercostal en línea media axilar y casi siempre es necesario reponer la volemia.
- Tórax inestable o ‘Volet costal’. Debe sospecharse cuando haya fractura de varias costillas, lo que provoca una porción móvil del tórax que se hunde en inspiración. Si con oxigenoterapia y analgesia no es suficiente para controlar el cuadro, debe ventilarse mecánicamente al paciente.
C - CIRCULACIÓN Y CONTROL DEL SANGRADO
Evaluación inicial:
- Se considera que todo niño politraumatizado puede estar en shock hipovolémico, por lo que requiere evaluación continua de frecuencia cardíaca, relleno capilar, tensión arterial adecuada a la edad, diuresis y nivel de conciencia.
- Las posibles causas incluyen: hemorragia externa/interna, taponamiento pericárdico, neumotórax a tensión y shock neurogénico. Situaciones como dolor intenso, hipotermia o ansiedad pueden simular shock ("pseudoshock").
- Es importante tener en cuenta que la hipotensión es un signo tardío de shock en pediatría, ya que los niños pueden mantener la presión arterial mediante mecanismos compensatorios. Su aparición indica descompensación hemodinámica y requiere actuación urgente.
Clasificación de la gravedad:
La siguiente tabla muestra una clasificación práctica y actualizada del shock hipovolémico en cuatro categorías según la estimación del volumen perdido y las manifestaciones clínicas asociadas:
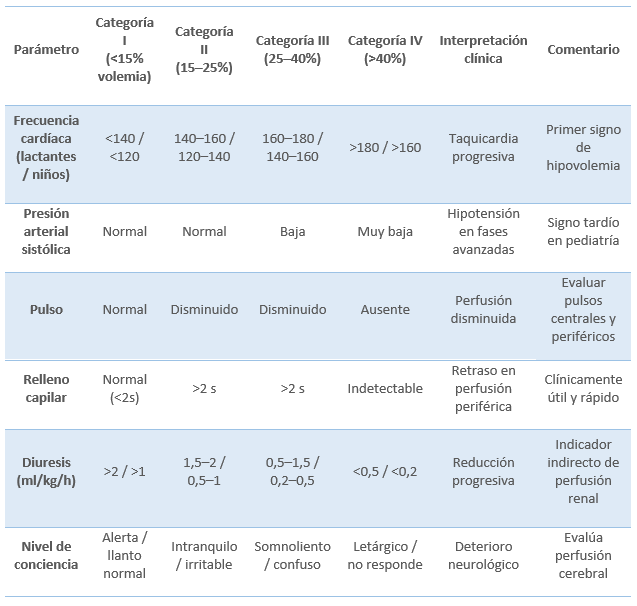
Tabla 13. Clasificación del shock hipovolémico en el paciente pediátrico.
Fuente: Adaptado de American College of Surgeons (ATLS, 2022), American Heart Association (PALS, 2020), y Royal Children’s Hospital (2023).
Infusión de líquidos:
- En el manejo del paciente pediátrico en shock, se recomienda iniciar la reanimación con soluciones cristaloides isotónicas, como el Suero fisiológico (SF 0,9%) o Ringer lactato, a dosis de 20 ml/kg en bolos rápidos, administrados en 5–10 minutos, y reevaluar tras cada bolus.
- Se pueden administrar hasta 60 ml/kg en las primeras fases, repartidos en tres cargas, siempre con monitorización clínica estricta (frecuencia cardíaca, perfusión, estado mental y diuresis).
- Si tras 40–60 ml/kg el paciente no muestra mejoría hemodinámica clara, debe sospecharse hemorragia significativa y considerarse la administración de productos sanguíneos.
- Transfusión de concentrado de hematíes:
- Indicada en:
. Shock hemorrágico refractario a cristaloides.
. Pacientes con traumatismo grave con signos de hipoperfusión persistente.
. Presencia de disociación electromecánica en la PCR.
. Hemoglobina
. Dosis habitual: 10–15 ml/kg de concentrado de hematíes.
- No se recomienda el uso sistemático de coloides en la reanimación inicial pediátrica debido a la falta de evidencia de superioridad frente a cristaloides y sus posibles efectos adversos.
- Si tras la reposición de volumen persiste la inestabilidad hemodinámica, deben valorarse causas potenciales de shock no hipovolémico, como:
- Taponamiento cardíaco
- Neumotórax a tensión
- Hemotórax masivo
- Lesión medular (shock neurogénico)
- Intoxicación por monóxido de carbono
- Hipotermia
- Acidosis metabólica severa
- Hipoxemia refractaria
- Dilatación gástrica aguda
- Poliuria postraumática
- Traumatismo cardíaco cerrado
La corrección debe ser dirigida específicamente a la causa sospechada, y en muchos casos requerirá intervención quirúrgica urgente o cuidados intensivos avanzados.
Control de hemorragias externas:
En el paciente pediátrico politraumatizado, el control inmediato de hemorragias externas es prioritario en la valoración primaria.
Las recomendaciones actuales enfatizan el uso temprano de compresión directa sostenida como medida inicial. En casos en los que esta sea insuficiente, especialmente en extremidades, se recomienda el uso de torniquetes de forma segura y eficaz, incluso en edad pediátrica, adaptando el tamaño y aplicándolos por personal entrenado.
Los torniquetes deben colocarse lo más proximal posible a la herida, evitando articulaciones, y registrando el tiempo de aplicación.
El uso de agentes hemostáticos tópicos impregnados en gasas también se ha consolidado como alternativa efectiva cuando la compresión directa no controla la hemorragia, particularmente en lesiones no compresibles.
Estas estrategias han demostrado mejorar la supervivencia cuando se aplican precozmente, incluso en contextos prehospitalarios
D - EXAMEN NEUROLÓGICO BÁSICO
En el politraumatismo pediátrico, suele acontecer un traumatismo craneal de gravedad variable con un daño encefálico primario irreversible. Sin embargo, es esencial evitar el daño cerebral secundario por hipoxia, hipercapnia, hipovolemia o hipotensión.
Exploración neurológica rápida y clínica para detectar o descartar signos de daño cerebral:
- Pupilas (tamaño, reactividad, simetría) que orientan la función troncoencefálica.
- Escala de coma de Glasgow que orienta sobre el estado de la función cortical. Puede ser necesario intubar al paciente para proteger la vía aérea si presenta una puntuación menor de 9. Se debe usar la escala de coma de Glasgow modificada, ajustada por edad, la cual se muestra a continuación:
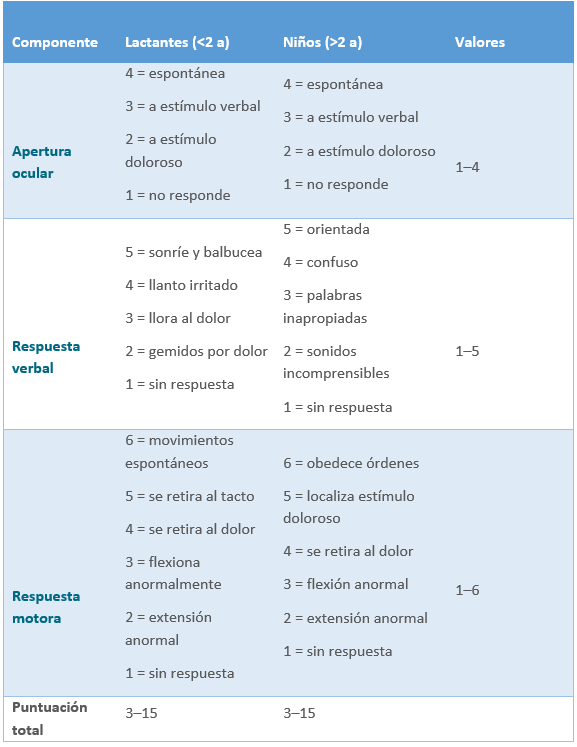
Tabla 14. Escala de coma de Glasgow modificada
Interpretación clínica (puntuaciones y acciones):
- ≤ 12: lesión craneal grave
- < 8: valorar intubación y ventilación invasiva
- ≤ 6: considerar monitorización de presión intracraneal
Buscar signos clínicos de HTIC. Se debe de sospechar la existencia de herniación cerebral o riesgo de ella si nos encontramos con la tríada de Cushing, indicativa de hipertensión intracraneal:
- Bradicardia
- Hipertensión
- Alteraciones en la respiración
Valoración del dolor. De forma paralela, y según las recomendaciones más recientes, debe incorporarse la valoración sistemática del dolor como parte esencial de esta fase.
El dolor, considerado actualmente el quinto signo vital, debe ser identificado y tratado de forma precoz, ya que su presencia puede agravar la respuesta al trauma, interferir en la evaluación clínica y generar consecuencias físicas y emocionales a corto y largo plazo. En pacientes pediátricos conscientes y estables, es posible utilizar escalas validadas según la edad, como la NRS, FPS-R, o FLACC-R. Sin embargo, en el contexto de un politrauma grave —especialmente cuando el paciente está inconsciente, intubado, sedado o en shock— estas escalas resultan inviables o poco fiables.
Ante esta limitación, las guías internacionales (ATLS, WHO, CPS) recomiendan adoptar una estrategia de "analgesia presuntiva", basada en la probabilidad clínica de que el niño sufra dolor significativo debido al mecanismo lesional. En estos casos, se debe iniciar tratamiento analgésico precoz —habitualmente con opioides y fármacos coadyuvantes—, sin esperar una valoración formal del dolor. La monitorización debe centrarse en la respuesta hemodinámica y neurológica del paciente, y la analgesia debe ajustarse dinámicamente a lo largo del proceso de atención.
E - EXPOSICIÓN
Se realizará la exposición del paciente. Hay que desnudar completamente a la víctima. Una vez desnudo, se realiza un examen rápido con el fin de objetivar lesiones que no pueden esperar al segundo examen para su diagnóstico como amputaciones, deformidades groseras (aplastamientos) o evisceraciones.
Un aspecto esencial es la prevención y el tratamiento de la hipotermia. Hay que mantener la temperatura entre 36 y 37ºC y para ello se debe cubrir al paciente con mantas, aplicar dispositivos externos de calentamiento o calentar sueros y hemoderivados.
- Monitorización continua. No se debe esperar a finalizar la valoración inicial para monitorizar al paciente. La monitorización básica incluirá: electrocardiograma, frecuencia cardiaca, frecuencia respiratoria, pulsioximetría, presión arterial no invasiva, capnografía si el niño está intubado, temperatura y diuresis.
3.3.2.2 Evaluación secundaria
La evaluación secundaria se realiza una vez completada la valoración primaria (ABCDE) y estabilizadas las funciones vitales. Esta etapa consiste en una exploración física detallada y sistematizada de cabeza a pies, junto con la realización de las pruebas complementarias necesarias para detectar lesiones no evidentes en la fase inicial y aquellas que requieren tratamiento urgente o quirúrgico.
Cabeza
- Cráneo: palpación del cráneo para identificar hundimientos, heridas o fracturas.
- Evaluación ocular: pupilas, reflejo fotomotor, hemorragias subconjuntivales, signos de hipertensión intracraneal.
- Mini examen neurológico: nivel de conciencia (Escala de Coma de Glasgow Pediátrica), movilidad de extremidades, respuesta pupilar.
- Revisión de conductos auditivos (otorragia, LCR), maxilares, región mastoidea (signo de Battle).
- Inspección de fosas nasales y cavidad oral (sangrado, fracturas dentales, cuerpos extraños).
- Verificación de la posición y fijación del tubo endotraqueal, si está colocado.
- En caso de sospecha de fractura nasal o de base de cráneo: evitar sonda nasogástrica, y colocar sonda orogástrica si es necesario.
Cuello
- Pulsos: palpación de pulsos carotídeos, detección de soplos.
- Columna cervical: evaluación del dolor, deformidad, crepitación.
- Comprobación de que la tráquea esté centrada; su desviación puede indicar neumotórax a tensión.
- Observación de venas yugulares para detectar signos de taponamiento cardíaco.
- Solicitud de radiografía lateral cervical o tomografía computarizada (TC), según indicación clínica.
Tórax
- Valoración del patrón respiratorio y simetría torácica.
- Búsqueda de heridas, crepitación subcutánea o signos de tórax inestable.
- Palpación para descartar fracturas costales o esternales.
- Auscultación: disminución de murmullo vesicular, ruidos cardíacos apagados, roces.
Abdomen
- Palpación de dolor localizado, presencia de equimosis, heridas penetrantes o signos de irritación peritoneal.
- Identificación de distensión abdominal y cambios en la percusión (mate o timpánica).
- Dolor referido al hombro (signo de Kehr: dolor referido en el hombro izquierdo, que aparece como consecuencia de irritación del nervio frénico por sangre o líquido en la cavidad peritoneal, especialmente en el hemidiafragma izquierdo. La causa más común es la ruptura del bazo) como signo indirecto de hemoperitoneo.
Pelvis
- Palpación cuidadosa y única para evitar movilización innecesaria.
- Valoración de dolor, estabilidad y crepitación ósea.
- En caso de inestabilidad: inmovilización inmediata con sábana o fijador.
Área genitourinaria
- Observación de sangre en meato uretral, hematomas perineales o escrotales.
- Contraindicación del sondaje uretral si hay signos de lesión; se considerará sondaje suprapúbico si es necesario.
Recto
- Realizar tacto rectal solo si está indicado.
- Evaluación del tono esfinteriano, búsqueda de sangre o desplazamiento de la próstata (posible fractura pélvica o lesión uretral).
Espalda
- Giro en bloque para preservar alineación cervical.
- Inspección de heridas, hematomas o puntos dolorosos.
- Palpación de la columna toracolumbar en busca de sensibilidad o deformidad.
Extremidades
- Evaluación de heridas, deformidades óseas, dolor o crepitación.
- Palpación de pulsos distales, comprobación de llenado capilar y temperatura.
- Valoración de síndrome compartimental: dolor desproporcionado, palidez, parestesias, pulso débil.
- Comprobación de la movilidad activa y sensibilidad.
Tras la exploración física sistemática, se debe completar la evaluación secundaria con la recopilación de datos clínicos mediante la anamnesis AMPLE:

Esta entrevista dirigida permite obtener información relevante sobre alergias, medicación actual, enfermedades previas, última ingesta y, especialmente, sobre los eventos relacionados con el trauma, incluyendo el mecanismo lesional. En pediatría, esta información suele ser proporcionada por los cuidadores, servicios de emergencias o testigos del accidente, y es fundamental para orientar decisiones terapéuticas y quirúrgicas inmediatas.
3.3.2.3 Indice de trauma pediátrico (ITP)
Una vez estabilizado el paciente mediante la valoración primaria y secundaria, es fundamental realizar una estratificación del riesgo de mortalidad y morbilidad, especialmente en pacientes con trauma grave. Para ello, una de las herramientas validadas y ampliamente utilizadas en la atención pediátrica es el Índice de Trauma Pediátrico (ITP) o Pediatric Trauma Score (PTS).
El ITP permite una categorización objetiva de la gravedad del trauma al ingreso, facilitando decisiones clínicas, priorización quirúrgica, derivación a centros de trauma pediátrico y predicción de desenlaces. Se basa en seis parámetros clínicos, a los que se asigna una puntuación que va de −1 a +2, según la severidad de las alteraciones encontradas:
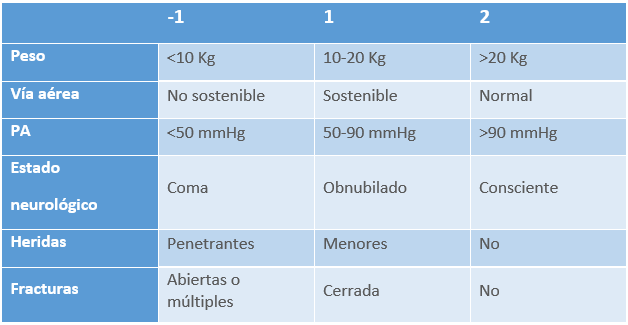
Tabla 15. Índice de Trauma Pediátrico (ITP)
Interpretación del ITP:
- ITP > 8: Riesgo de mortalidad prácticamente nulo, con supervivencia cercana al 100%.
- ITP 0–8: Mortalidad aproximada del 10–20%, dependiendo del manejo y recursos disponibles.
- ITP < 0: Mortalidad mayor al 70%, con indicación inmediata de derivación a unidad especializada y manejo avanzado.
3.4 HIPERTENSIÓN INTRACRANEAL
La hipertensión intracraneal (HTIC) es una complicación crítica tras un traumatismo craneoencefálico grave, que puede conducir a un fallo de la perfusión cerebral y a una cascada de isquemia, edema cerebral y herniación. El volumen intracraneal es constante (teoría de Monro-Kellie), por lo que un aumento en cualquiera de los componentes (parénquima, sangre, LCR) genera compensación hasta alcanzar un límite, cuando la PIC aumenta precipitadamente. En niños, la tolerancia a incrementos de presión es menor y cualquier episodio sostenido por encima de 20 mmHg durante más de 7 minutos se asocia a peor pronóstico. Por ello, se considera HTIC una PIC >20 mmHg sostenida, aunque algunos protocolos pediátricos utilizan 15 mmHg como umbral de intervención precoz.
La identificación rápida de HTIC en el trauma pediátrico grave se basa en:
- Signos clínicos indirectos: Tríada de Cushing (hipertensión arterial + bradicardia), pupilas desiguales y/o deterioro neurológico progresivo.
- Monitorización invasiva de la PIC (catéter ventricular o intraparenquimatoso), recomendada en TCE grave con GCS <8.
Manejo HTIC:
- Asegurar vía aérea y ventilación, con restricción cervical, ventilación controlada para mantener PaCO₂ entre 35–40 mmHg. Evitar hiper o hipocapnia.
- Elevación de cabecera a 15–30°, alineamiento de cuello y cabeza para mejorar drenaje venoso.
- Optimización hemodinámica (normovolemia, normonatremia), evitando soluciones hipotónicas.
- Sedación y analgesia: opioides y sedantes para controlar agitación, dolor y reducir metabolismo cerebral. Evitar uso excesivo que pueda comprometer la perfusión.
- Tratamiento Hiperosmolar:
- Suero salino hipertónico 3% (SSH3%): bolo 2–5 mL/kg, o infusión según necesidad.
- Manitol: 0,5–1 g/kg IV en 20–30 min.
3.5 PUNTOS CLAVE
- La atención inicial sigue el esquema ABCDE adaptado a pediatría, priorizando la estabilización respiratoria y circulatoria antes de avanzar con exploraciones complementarias.
- La evaluación secundaria incluye una exploración física completa y la anamnesis AMPLE, además del uso del Índice de Trauma Pediátrico (ITP) para clasificar la gravedad y orientar el manejo.
- La hipertensión intracraneal es una complicación frecuente en el TCE pediátrico grave; su manejo debe ser escalonado, con medidas médicas y quirúrgicas según la evolución clínica y la monitorización de la PIC.
- El dolor debe tratarse precozmente incluso de forma presuntiva; el traslado debe realizarse tras estabilización, con monitorización continua y preferencia por centros especializados.
3.6 CASO CLÍNICO COMENTADO
- Contexto del caso:
Un niño de 5 años es atropellado por un coche. Es trasladado al hospital por el 112 con vía aérea asegurada, glasgow de 7, signos de trauma torácico y abdominal, y una fractura abierta de fémur.
- Valoración y actuación
A – Vía aérea:
El paciente presenta un Glasgow < 8 → indicación de intubación orotraqueal.
Se realiza inmovilización cervical simultánea.
B – Respiración:
Auscultación con murmullo disminuido en hemitórax derecho y crepitación → se sospecha contusión pulmonar o neumotórax.
Se coloca drenaje torácico.
C – Circulación:
TA 65/40 mmHg, palidez, relleno capilar >3 seg. → shock hipovolémico.
Se inicia administración de cristaloides isotónicos y hemoderivados.
D – Discapacidad:
Glasgow de 7 → alto riesgo de HTIC.
Se colocó monitor de PIC. Se administró manitol a 1 g/kg tras signos de herniación incipiente.
E – Exposición:
Se identificó fractura abierta de fémur derecho → se realizó inmovilización, cobertura antibiótica y profilaxis antitetánica.
ITP calculado:
- Peso: +2
- Vía aérea: +1
- PA: −1
- Estado neurológico: −1
- Heridas: −1
- Fracturas: −1
→ ITP total: −1 → Mortalidad >70% → activación inmediata de protocolo de trauma pediátrico grave.
- Comentario clínico
Este caso ilustra la importancia del abordaje sistemático y anticipado del trauma pediátrico grave. La aplicación del ABCDE adaptado a niños, la monitorización invasiva en casos de TCE y la utilización del ITP para guiar decisiones críticas son claves. La intervención precoz con medidas neuroprotectoras y el control hemodinámico probablemente sean determinantes en la evolución posterior del paciente.
BIBLIOGRAFÍA
- AEP-SEUP. Protocolos diagnóstico-terapéuticos de Urgencias Pediátricas SEUP-AEP. 2ª edición. Ergon; 2010
- Sociedad Española de Urgencias Pediátricas (SEUP). Algoritmos clínicos [Internet]. Madrid: SEUP; 2023 [citado 2025 Jun 1]. Disponible en: https://www.seup.org
- American Academy of Pediatrics. Pediatric Assessment Triangle in Emergency Care. 2022
- American Heart Association. PALS Provider Manual. 2020
- Arribas JLF. Aproximación y estabilización inicial del niño enfermo o accidentado. Triángulo de evaluación pediátrica. ABCDE. En: Protocolos diagnósticos y terapéuticos en urgencias de pediatría. 2020
- Bulechek GM, Butcher HK, Dochterman JM, Wagner CM. Clasificación de Intervenciones de Enfermería. 6ªedición. Barcelona: Elsevier; 2014
- European Resuscitation Council. Pediatric Life Support Guidelines. 2025 [Internet]. Available from: https://www.erc.edu
- Royal College of Emergency Medicine. Paediatric cervical spine injury: clinical guidelines. London: RCEM; 2022
- Sociedad Chilena de Infectología Pediátrica (SOCHINEP). Cuerpo extraño en la vía aérea de los niños. Santiago de Chile: SOCHINEP; 2024
- Epstein RS, Continua A. Pediatric procedural sedation guidelines. Pediatric Sedation Research Consortium; 2021
- Fernández-Cuesta Valcarce MA. Fiebre y convulsiones febriles. AMF 2013;9(5):263-269
- Royal Children’s Hospital Melbourne et al. Paediatric trauma guideline. Melbourne: RCH; 2023
- Patel S. Rapid sequence induction in pediatric trauma: balancing sedation, muscle relaxation and hemodynamic stability. Ann Emerg Med. 2023;82(3):345–55
- Jiménez Murillo L, Montero Pérez FJ. Medicina de urgencias y emergencias. 5ª edición. Barcelona: Elsevier;2015
- Arora V, Smith R, Patel P. Paediatric trauma airway and breathing management. Pediatr Emerg Care. 2022;38(11):567–75
- Muraro A, et al. EAACI guidelines: anaphylaxis (2021 update). Allergy. 2022;77(2):357–76. doi:10.1111/all.15086
- Lieberman P, et al. The diagnosis and management of anaphylaxis practice parameter: 2015 update. J Allergy Clin Immunol. 2015;115(3):638–46
- Asociación Española de Pediatría. Anafilaxia. Protocolos de urgencias [Internet]. Madrid: AEP; 2023 [citado 2025 Jun 1]. Disponible en: https://www.aeped.es
- Sociedad Española de Urgencias de Pediatría (SEUP). Algoritmo de actuación ante sospecha de anafilaxia en pediatría [Internet]. Madrid: SEUP; 2021 [citado 2025 Jun 1]. Disponible en: https://seup.org
- Davis AL, Carcillo JA, Aneja RK, et al. American College of Critical Care Medicine clinical practice parameters for hemodynamic support of pediatric and neonatal septic shock. Crit Care Med. 2017;45(6):1061–93
- Asociación Española de Pediatría (AEP). Protocolo de shock pediátrico [Internet]. Madrid: AEP; 2023 [citado 2025 Jun 1]. Disponible en: https://www.aeped.es
- Marín Ferrer M, Ordóñez Sáez O, Palacios Cuesta A. Manual de Urgencias de Pediatría. Hospital 12 de Octubre. Madrid: Ergon; 2011.
- Míguez Navarro ma. Síntomas/signos guía en Urgencias pediátricas. Madrid: Ergon; 2016
- National Institute for Health and Care Excellence. Major trauma: assessment and management (NG39). London: NICE; 2022
- Rodríguez García MC, Fernández-Samos Gutiérrez R. Criterios de actuación en Urgencias. León: Eolas; 2014
- Andersson J, Magnuson A, Ohlin A. Neonatal pneumothorax: symptoms, signs and timing of onset in the post-surfactant era. J Matern Fetal Neonatal Med. 2021;34(4):599–604
- Ruiz A, Ocete E, Goicoechea A. Estado convulsivo. An Pediatr Contin. 2005;3:343-51
- Asociación Española de Pediatría (AEPed). Monro-Kellie hypothesis and intracranial compliance. En: Hipertensión intracraneal en pediatría. Madrid: Asociación Española de Pediatría; 2022
- Echeverría Zudaire LA, del Olmo de la Lama MR, Santana Rodríguez C. Anafilaxia en Pediatría. Protoc diagn ter pediatr. 2013;1:63-80
- European Resuscitation Council. (2025). European Resuscitation Council Guidelines 2025: Section 4. Pediatric life support.
- Míguez Navarro ma. Síntomas/signos guía en Urgencias pediátricas. Madrid: Ergon; 2016
- Monsieurs KG, et al. European Resuscitation Council Guidelines for Resuscitation 2015. Section 1. Executive Summary. Resuscitation (2015), http://dx.doi.org/10.1016/j.resuscitation.2015.07.038
- Rodríguez García MC, Fernández-Samos Gutiérrez R. Criterios de actuación en urgencias. León: Eolas ediciones; 2014
- Merck Manual. Modified Glasgow Coma Scale for infants and children [Internet]. Rahway (NJ): Merck & Co., Inc.; 2025 [citado 2025 Jun 2]. Disponible en: https://www.merckmanuals.com
- Chin RFM, Verhulst L, Neville BGR, Peters MJ, Scott RC, Appleton R. Treatment of convulsive status epilepticus in children: a systematic review. Epilepsia. 2019;60(9):1752–64. doi:10.1111/epi.16324
- Shinnar S, Pellock JM. Update on the treatment of pediatric seizures and status epilepticus. J Child Neurol. 2020;35(1):20–31
- Sampson HA, Muñoz-Furlong A, Campbell RL, Adkinson NF Jr, Bock SA, Branum A, et al. Second symposium on the de nition and management of anaphylaxis: summary report–Second National Institute of Allergy and Infectious Disease/Food Allergy and Anaphylaxis Network symposium. J Allergy Clin Immunol. 2006;117: 391-7
- StatPearls. Hypovolemia and hypovolemic shock [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 [citado 2025 Jun 17]. Disponible en: https://www.ncbi.nlm.nih.gov/books/
- Royal Children's Hospital Melbourne. Shock – emergency management [Internet]. Melbourne: RCH; 2023 [citado 2025 Jun 2]. Disponible en: https://www.rch.org.au
- Sampson HA, Wang J, Sicherer SH. Anafilaxia. En Kliegman RM, Arvin AM (eds.). Nelson. Tratado de pediatría. 20ª edición. Barcelona: Elsevier; 2016. p. 1184-1188
- Lammers RL, Scherzer DJ, Miller TR. Use of tourniquets and hemostatic dressings in pediatric trauma: a review of evidence and best practices. Pediatr Emerg Care. 2022;38(4):e1105–11. doi:10.1097/PEC.0000000000002297
- Sociedad Española de Urgencias Pediátricas. Protocolo de atención inicial ABCDE en pediatría. 2023
- Fleisher GR, Ludwig S. Textbook of pediatric emergency medicine. 8th ed. Philadelphia: Wolters Kluwer; 2021
- García Fernandez de Villalta M, Climent Alcalá FJ. Episodio aparentemente letal en la práctica clínica. An Pediatr Contin. 2014;12(6):344-7
- Kaji AH, Claudius I, Santillanes G, Mittal MK, Hayes K, Lee J, et al. Apparent life-threatening event: multicenter prospective cohort study to develop a clinical decision rule for admission to the hospital. Ann Emerg Med. 2013;61:379-387
- Míguez Navarro ma. Síntomas/signos guía en Urgencias pediátricas. Madrid: Ergon; 2016
- Tieder JS, Bonkowsky JL, Etzel RA, et al. Brief Resolved Unexplained Events (Formerly Apparent Life-Threatening Events) and Evaluation of Lower-Risk Infants. Pediatrics 2016; 137
- UpToDate. Approach to the infant with a brief resolved unexplained event (BRUE) [Internet]. Waltham (MA): UpToDate; 2024 [citado 2025 Jun 3]. Disponible en: https://www.uptodate.com
- Dieckmann RA, Brownstein D, Gausche-Hill M. The Pediatric Assessment Triangle: Accuracy in Predicting Clinical Outcomes. Pediatr Emerg Care. 2021;37(4):200–205
- European Resuscitation Council. Pediatric Life Support Guidelines. 2021.
- Sociedad Española de Urgencias de Pediatría (SEUP). Recomendaciones clínicas sobre urgencias pediátricas. 2023
- American College of Surgeons. Advanced Trauma Life Support (ATLS®): The 10th Edition Student Course Manual. Chicago: ACS; 2023
- American Heart Association. Pediatric Advanced Life Support: Provider Manual. Dallas, TX: AHA; 2020
- National Institute for Health and Care Excellence (NICE). Head injury: assessment and early management (NG232) [Internet]. 2022. Available from: https://www.nice.org.uk/guidance/ng232
- Sociedad Española de Cuidados Intensivos Pediátricos (SECIP). Guías de manejo del trauma pediátrico grave [Internet]. 2023. Available from: https://www.secip.com
- American Academy of Pediatrics. The Assessment and Management of Acute Pain in Infants, Children, and Adolescents. Pediatrics. 2021;148(2):e2021053120.
- Anand KJ, Eriksson M. The impact of pain on the developing brain. Pediatric Res. 2020;87(2):362-367
- Birnie KA, Chambers CT, Taddio A, et al. Psychological interventions for needle-related procedural pain and distress in children and adolescents. Cochrane Database Syst Rev. 2018;10(10):CD005179
- World Health Organization. WHO guidelines on the management of chronic pain in children [Internet]. Geneva: WHO; 2020 [citado 2025 Jun 1]. Disponible en: https://www.who.int/publications/i/item/9789240017870
- Canadian Paediatric Society. Best practices in pain assessment and management for children [Internet]. Ottawa: Canadian Paediatric Society; 2023 [citado 2025 Jun 1]. Disponible en: https://cps.ca
- Rudolph CD, Rudolph AM, Lister GE, First LR, Gershon AA. Rudolph’s pediatrics. 24th ed. New York: McGraw-Hill Education; 2022
- Moon RY, AAP Task Force on Sudden Infant Death Syndrome. Updated 2022 recommendations for a safe infant sleeping environment to reduce the risk of sleep-related infant deaths. Pediatrics. 2022;150(1):e2022057990
- Perkins GD, Graesner JT, Semeraro F, Olasveengen TM, Soar J, Lott C, et al. European Resuscitation Council Guidelines 2021: executive summary. Resuscitation. 2021;161:1–60
- Lawrence J, Alcock D, McGrath P, Kay J, MacMurray SB, Dulberg C. The development of a tool to assess neonatal pain. Neonatal Netw. 1993;12(6):59–66.
- Hawker GA, Mian S, Kendzerska T, French M. Measures of adult pain: VAS, NRS, MPQ, SF‐MPQ, CPGS, SF‐36 BPS, ICOAP. Arthritis Care Res (Hoboken). 2011;63(S11):S240–52.
- American Academy of Pediatrics. The assessment and management of acute pain in infants, children, and adolescents. Pediatrics. 2021;148(2):e2021053120.
- Bateman ST, et al. Pain management in the pediatric emergency department. Pediatr Clin North Am. 2013;60(6):1183–1201.
- Sociedad Española de Urgencias de Pediatría (SEUP). Algoritmos clínicos [Internet]. 2023 [citado 2025 Jun 2]. Disponible en: https://www.seup.org
- Topjian AA, et al. Pediatric basic and advanced life support: 2020 AHA guidelines for CPR and emergency cardiovascular care. Circulation. 2020;142(16 Suppl 2):S469–523. doi:10.1161/CIR.0000000000000901
