4.1 OBJETIVOS
- Identificar los signos y síntomas de la anafilaxia como una urgencia vital en pediatría.
- Conocer los principales desencadenantes y factores de riesgo en niños.
- Aplicar los criterios clínicos actuales para su diagnóstico rápido y preciso.
- Iniciar el tratamiento adecuado, destacando la administración precoz de adrenalina IM.
4.2 INTRODUCCIÓN
La anafilaxia es una reacción de hipersensibilidad sistémica grave, de aparición rápida y potencialmente mortal, que compromete múltiples órganos, siendo las manifestaciones respiratorias y cardiovasculares las más frecuentes.
Según las últimas guías internacionales, se define como una reacción de instauración aguda (en minutos a pocas horas) que implica afectación respiratoria, cardiovascular, cutánea o gastrointestinal, tras la exposición a un desencadenante conocido o potencial.
La fisiopatología se basa en una liberación masiva de mediadores inflamatorios por activación de mastocitos y basófilos, mediada por IgE (anafilaxia inmunológica) o independiente de ella (anafilaxia no inmunológica o 'análoga'). Esta cascada provoca vasodilatación, broncoconstricción, edema tisular y, en casos graves, shock anafiláctico.
El tratamiento de una reacción anafiláctica debe basarse en principios generales de soporte vital:
- Utilizar el enfoque ABCDE para reconocer y tratar problemas.
- Avisar precozmente.
- Tratar primero la mayor amenaza a la vida.
- Los tratamientos iniciales no deben demorarse por la falta de una historia completa o un diagnóstico definitivo.
4.3 FACTORES DE RIESGO
Diversos factores predisponen a un mayor riesgo de presentar anafilaxia o de que esta curse de forma más grave. Reconocerlos es esencial para la prevención, el diagnóstico precoz y la estratificación del riesgo.
- Edad. En los niños, y en especial en los lactantes, puede ser difícil reconocer la anafilaxia, porque frecuentemente se trata del primer episodio y los síntomas pueden ser inespecíficos o difíciles de interpretar (irritabilidad, vómitos, letargia). Por otro lado, los adolescentes son el mayor grupo de riesgo en la edad pediátrica, debido a la mayor frecuencia de exposiciones voluntarias a alérgenos conocidos (por ejemplo, transgresiones dietéticas), y a una menor adherencia al uso del autoinyector de adrenalina.
- Enfermedades concomitantes: el asma no controlada es el principal factor de riesgo asociado a las muertes por anafilaxia, especialmente en niños. Otras comorbilidades relevantes incluyen la mastocitosis sistémica, el síndrome de activación mastocitaria y cardiopatías estructurales o tratadas con fármacos como los β-bloqueantes o inhibidores de la ECA, que pueden interferir con la eficacia de la adrenalina y aumentar la resistencia al tratamiento.
- Historial de reacciones previas graves: Los pacientes con antecedentes de anafilaxia previa tienen un mayor riesgo de recurrencia, sobre todo si no se ha identificado claramente el desencadenante o no se ha establecido un plan de acción.
- Exposición concomitante a cofactores: El ejercicio físico, el alcohol, ciertos fármacos (AINEs), el estrés o incluso infecciones virales pueden actuar como cofactores, facilitando o exacerbando la reacción anafiláctica, incluso ante dosis menores del alérgeno.
4.4 ETIOLOGÍA
En la población pediátrica, los desencadenantes más comunes de anafilaxia son los alimentos (leche, huevo, frutos secos y pescados), picaduras de himenópteros (avispa y abeja) y fármacos (beta-lactámicos). La identificación del agente causal es esencial para instaurar medidas preventivas eficaces.
A continuación, se presenta una tabla con los principales agentes causales, su naturaleza y mecanismo fisiopatológico:
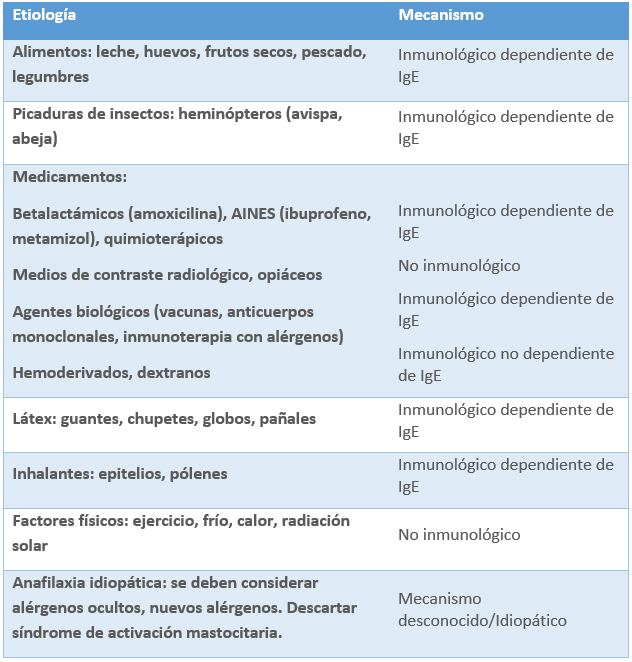
Tabla 16. Principales causas de anafilaxia en pediatría y mecanismos implicados.
4.5 FISIOPATOLOGÍA
Se piensa que la mayoría de los casos de anafilaxia son originados por la activación de los mastocitos y los basófilos a través de las IgE específicas frente al alérgeno, unidos a a receptores de alta afinidad en la membrana de estas células.
Para ello, los pacientes deben exponerse inicialmente al alérgeno responsable para generar anticuerpos específicos. En muchos casos el niño y el progenitor no son conscientes de la exposición inicial, que puede ser por el paso de proteínas alimentarias a través de la leche materna, por inhalación de partículas alergénicas o por exposiciones cutáneas.
Cuando el niño se vuelve a exponer al alérgeno sensibilizador, los mastocitos y los basófilos, y posiblemente otras células como los macrófagos, se activan y liberan diferentes mediadores (histamina, triptasa) y citocinas que pueden producir síntomas alérgicos en uno o varios órganos diana (piel, sistema respiratorio, digestivo y cardiovascular).
Sin embargo, la anafilaxia clínica puede deberse también a mecanismos nomediados por IgE, como la liberación directa de los mediadores de los mastocitos por ciertos medicamentos (como morfina, vancomicina, opiáceos, medios de contraste) o factores físicos (ejercicio, frío o calor), los trastornos del metabolismo de los leucotrienos (aspirina y antiinflamatorios no esteroideos), los agregados inmunitarios y la activación de complemento (hemoderivados), probablemente la activación del complemento (contrastes radiográficos, membranas de diálisis) y las reacciones mediadas por la IgG, especialmente frente a algunos fármacos biológicos como anticuerpos monoclonales quiméricos o humanizados (como infliximab u omalizumab).
También es relevante considerar entidades como el síndrome de activación mastocitaria, que puede estar presente en algunos casos de anafilaxia recurrente o idiopática, sin exposición identificable a un alérgeno concreto.
4.6 MANIFESTACIONES CLÍNICAS
Los síntomas de anafilaxia suelen aparecer de forma rápida, generalmente en las primeras dos horas tras la exposición al alérgeno, siendo los primeros 30 minutos el periodo de mayor riesgo. Las manifestaciones cutáneas son las más frecuentes, pero la presencia de signos y síntomas en dos o más órganos o sistemas es necesaria para el diagnóstico clínico.
Los síntomas iniciales pueden incluir: prurito oral o cutáneo, sensación de calor, enrojecimiento, urticaria generalizada, angioedema, disfagia, opresión faríngea, tos seca persistente, disfonía o ronquera, congestión nasal, estornudos, disnea, tos intensa, sibilancias, así como síntomas digestivos como náuseas, dolor abdominal tipo cólico y vómitos, especialmente tras ingesta de alérgenos. En casos más graves, puede haber contracciones uterinas (lumbalgia) y síntomas cardiovasculares como mareo, hipotensión o pérdida de conciencia.
En las reacciones severas, es frecuente encontrar edema laríngeo obstructivo, broncoespasmo grave y colapso circulatorio. Es importante destacar que hasta en un 20% de los casos puede no haber síntomas cutáneos, por lo que su ausencia no descarta el diagnóstico de anafilaxia. En niños asmáticos bien controlados, el inicio súbito de un broncoespasmo intenso debe alertar sobre una posible anafilaxia. En lactantes, la identificación puede ser aún más difícil por su limitada capacidad para expresar síntomas, manifestándose de forma inespecífica (irritabilidad, somnolencia, vómitos o hipotonía).
El diagnóstico es esencialmente clínico. La World Allergy Organization (WAO) y el NIAID/FAAN establecen los siguientes criterios diagnósticos, siendo suficiente con que se cumpla uno solo para establecer el diagnóstico:

Tabla 17. Criterios diagnósticos clínicos de anafilaxia en población pediátrica
4.7 COMPLICACIONES
Un paciente pediátrico con anafilaxia puede evolucionar rápidamente hacia un shock anafiláctico o incluso una parada cardiorrespiratoria, especialmente si no se identifica ni trata de forma precoz y adecuada. La adrenalina intramuscular administrada en los primeros minutos tras la aparición de los síntomas es el único tratamiento capaz de revertir eficazmente el proceso fisiopatológico y reducir la mortalidad.
Las principales complicaciones graves incluyen:
- Compromiso respiratorio severo, como edema laríngeo, broncoespasmo intenso o estridor progresivo, que puede conducir a insuficiencia respiratoria aguda.
- Hipotensión sostenida y colapso cardiovascular, por vasodilatación sistémica y fuga capilar, que puede derivar en shock.
- Arritmias, tanto por hipoxia como por el uso tardío o repetido de adrenalina.
- Pérdida súbita del nivel de conciencia, síncope y estado comatoso secundario a hipoperfusión cerebral.
- Vómitos persistentes y aspiración pulmonar, especialmente en niños pequeños o con alteración del sensorio.
- Parada cardiorrespiratoria, como consecuencia final de la hipoxia, la acidosis y la hipovolemia no corregidas.
Entre los signos de alarma que preceden estas complicaciones se incluyen: empeoramiento clínico rápido, taquipnea, cianosis, sibilancias o estridor, dificultad respiratoria progresiva, hipotensión, vómitos incontrolables, bradicardia o arritmias, y alteración del estado de conciencia.
Ante la sospecha o evidencia de parada cardiorrespiratoria, se debe iniciar de forma inmediata la reanimación cardiopulmonar avanzada siguiendo las recomendaciones actualizadas de la European Resuscitation Council (ERC) o la American Heart Association (AHA), sin demorar la administración de adrenalina intramuscular o intravenosa si ya no se ha realizado.
4.8 TRATAMIENTO
La anafilaxia es una urgencia médica de riesgo vital que exige un tratamiento inmediato y protocolizado.
Para guiar la actuación clínica ante una sospecha de anafilaxia en pediatría, se recomienda seguir algoritmos de actuación protocolizados que integren la valoración inicial, tratamiento farmacológico y seguimiento.
La Sociedad Española de Urgencias de Pediatría (SEUP) propone un algoritmo actualizado que comienza con la valoración ABCDE, la administración precoz de adrenalina intramuscular como primera línea, y una escalada terapéutica progresiva en función de la respuesta clínica.
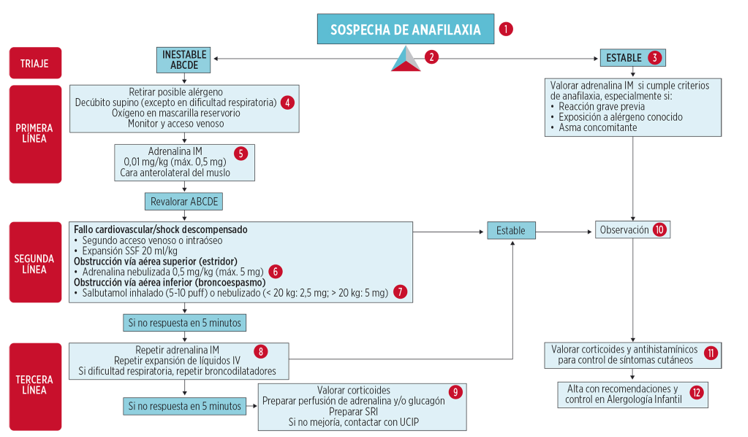
Imagen 4. Algoritmo actualizado para el manejo de la anafilaxia en urgencias pediátricas.
Fuente: Adaptado de la Sociedad Española de Urgencias de Pediatría (SEUP, 2021).
La Sociedad Española de Urgencias de Pediatría (SEUP) propone un algoritmo estructurado en niveles: triaje, primera línea, segunda línea y tercera línea, con decisiones guiadas por la valoración ABCDE y la respuesta clínica.
- Triaje: Ante la sospecha de anafilaxia, se debe realizar una evaluación inicial utilizando el esquema ABCDE. Si el paciente está inestable, se activa de inmediato el protocolo terapéutico. Si está estable, se valora la administración precoz de adrenalina si existen antecedentes de reacciones graves, exposición conocida a un alérgeno o asma concomitante.
- Primera línea: Si el paciente presenta afectación vital (inestabilidad respiratoria, cardiovascular o neurológica), se inician las siguientes medidas de forma inmediata:
- Retirar el alérgeno, si es identificable.
- Colocar al paciente en decúbito supino con piernas elevadas, salvo que la dificultad respiratoria lo impida.
- Administrar oxígeno con mascarilla reservorio a alto flujo.
- Establecer monitorización básica y acceso venoso periférico.
La adrenalina intramuscular (IM) debe administrarse de forma precoz, sin esperar confirmación diagnóstica:
- Dosis: 0,01 mg/kg (máx. 0,5 mg), en el músculo vasto lateral del muslo.
- Repetir cada 5–15 minutos si no hay mejoría clínica.
- Segunda línea: Si tras la primera dosis de adrenalina el paciente no mejora o presenta compromiso respiratorio o circulatorio, se debe iniciar tratamiento de segunda línea:
- Shock o fallo cardiovascular:
. Ampliar acceso venoso o intraóseo.
. Administrar bolo de cristaloides: suero fisiológico 20 mL/kg.
- Obstrucción de vía aérea superior (estridor).
. Adrenalina nebulizada: 0,5 mg/kg (máx. 5 mg).
- Obstrucción de vía aérea inferior (broncoespasmo):
. Salbutamol inhalado (5–10 pulsaciones con cámara espaciadora).
. Salbutamol nebulizado (si 20 kg: 5 mg).
- Tercera línea: Si el paciente sigue sin respuesta tras dos dosis de adrenalina IM y medidas previas:
- Repetir adrenalina IM.
- Repetir expansión de líquidos IV.
- Repetir broncodilatadores si hay broncoespasmo persistente.
Valorar:
- Corticoides sistémicos (hidrocortisona o metilprednisolona).
- Perfusión continua de adrenalina IV (solo en entorno monitorizado).
- Glucagón IV si el paciente está en tratamiento con betabloqueantes.
- Activación de SRI (soporte respiratorio invasivo) si hay deterioro progresivo.
- Fase de observación y alta: Una vez estabilizado el paciente:
- Observar durante al menos 4–6 horas (12–24 h si fue grave o requirió varias dosis de adrenalina).
- Valorar la administración de antihistamínicos y corticoides para el control de síntomas cutáneos.
4.9 PUNTOS CLAVE
- La anafilaxia es una reacción alérgica grave, multisistémica y de aparición aguda, que constituye una urgencia vital y debe tratarse inmediatamente con adrenalina intramuscular como primera línea.
- La clínica puede ser variada: desde manifestaciones cutáneas (urticaria, angioedema) hasta signos respiratorios, gastrointestinales o cardiovasculares. La afectación simultánea de dos o más sistemas es criterio diagnóstico clave.
- La adrenalina IM precoz es el tratamiento más importante. Debe administrarse en el músculo vasto lateral del muslo a dosis de 0,01 mg/kg. Si no hay mejoría en 5–15 minutos, se debe repetir.
- El manejo hospitalario debe incluir monitorización, tratamiento coadyuvante (oxígeno, líquidos, antihistamínicos, corticoides) y observación durante al menos 4–24 horas para detectar posibles reacciones bifásicas.
4.10 CASO CLÍNICO COMENTADO
- Contexto del caso: Varón de 7 años, sin antecedentes de alergias conocidas. Acude al SUH por aparición súbita de urticaria generalizada, disnea y vómitos 15 minutos después de haber ingerido nueces en una fiesta escolar.
- Valoración inicial (ABCDE):
- A: voz ronca, sin estridor.
- B: disnea moderada, SpO₂ 91%, taquipnea.
- C: TA 82/46 mmHg, palidez y sudoración.
- D: somnolencia.
- E: urticaria extensa en tronco y extremidades.
- Actuación:
- Se administra adrenalina IM 0,3 mg en el vasto lateral del muslo.
- Se coloca oxígeno con mascarilla reservorio y se canaliza vía periférica.
- Se administran líquidos IV (20 ml/kg de suero fisiológico), clorfenamina IV y metilprednisolona.
- El paciente mejora progresivamente; se repite la adrenalina a los 10 minutos por persistencia de síntomas respiratorios.
- Evolución:
-Se mantiene en observación 12 horas sin complicaciones bifásicas.
-Se prescribe adrenalina autoinyectable al alta y se deriva a Alergología para estudio específico.
- Comentario: Este caso ilustra una reacción anafiláctica grave secundaria a un alérgeno alimentario no diagnosticado previamente. La administración precoz de adrenalina fue clave para la recuperación del paciente. La monitorización prolongada se justificó por el compromiso hemodinámico inicial.
BIBLIOGRAFÍA
- AEP-SEUP. Protocolos diagnóstico-terapéuticos de Urgencias Pediátricas SEUP-AEP. 2ª edición. Ergon; 2010
- Sociedad Española de Urgencias Pediátricas (SEUP). Algoritmos clínicos [Internet]. Madrid: SEUP; 2023 [citado 2025 Jun 1]. Disponible en: https://www.seup.org
- American Academy of Pediatrics. Pediatric Assessment Triangle in Emergency Care. 2022
- American Heart Association. PALS Provider Manual. 2020
- Arribas JLF. Aproximación y estabilización inicial del niño enfermo o accidentado. Triángulo de evaluación pediátrica. ABCDE. En: Protocolos diagnósticos y terapéuticos en urgencias de pediatría. 2020
- Bulechek GM, Butcher HK, Dochterman JM, Wagner CM. Clasificación de Intervenciones de Enfermería. 6ªedición. Barcelona: Elsevier; 2014
- European Resuscitation Council. Pediatric Life Support Guidelines. 2025 [Internet]. Available from: https://www.erc.edu
- Royal College of Emergency Medicine. Paediatric cervical spine injury: clinical guidelines. London: RCEM; 2022
- Sociedad Chilena de Infectología Pediátrica (SOCHINEP). Cuerpo extraño en la vía aérea de los niños. Santiago de Chile: SOCHINEP; 2024
- Epstein RS, Continua A. Pediatric procedural sedation guidelines. Pediatric Sedation Research Consortium; 2021
- Fernández-Cuesta Valcarce MA. Fiebre y convulsiones febriles. AMF 2013;9(5):263-269
- Royal Children’s Hospital Melbourne et al. Paediatric trauma guideline. Melbourne: RCH; 2023
- Patel S. Rapid sequence induction in pediatric trauma: balancing sedation, muscle relaxation and hemodynamic stability. Ann Emerg Med. 2023;82(3):345–55
- Jiménez Murillo L, Montero Pérez FJ. Medicina de urgencias y emergencias. 5ª edición. Barcelona: Elsevier;2015
- Arora V, Smith R, Patel P. Paediatric trauma airway and breathing management. Pediatr Emerg Care. 2022;38(11):567–75
- Muraro A, et al. EAACI guidelines: anaphylaxis (2021 update). Allergy. 2022;77(2):357–76. doi:10.1111/all.15086
- Lieberman P, et al. The diagnosis and management of anaphylaxis practice parameter: 2015 update. J Allergy Clin Immunol. 2015;115(3):638–46
- Asociación Española de Pediatría. Anafilaxia. Protocolos de urgencias [Internet]. Madrid: AEP; 2023 [citado 2025 Jun 1]. Disponible en: https://www.aeped.es
- Sociedad Española de Urgencias de Pediatría (SEUP). Algoritmo de actuación ante sospecha de anafilaxia en pediatría [Internet]. Madrid: SEUP; 2021 [citado 2025 Jun 1]. Disponible en: https://seup.org
- Davis AL, Carcillo JA, Aneja RK, et al. American College of Critical Care Medicine clinical practice parameters for hemodynamic support of pediatric and neonatal septic shock. Crit Care Med. 2017;45(6):1061–93
- Asociación Española de Pediatría (AEP). Protocolo de shock pediátrico [Internet]. Madrid: AEP; 2023 [citado 2025 Jun 1]. Disponible en: https://www.aeped.es
- Marín Ferrer M, Ordóñez Sáez O, Palacios Cuesta A. Manual de Urgencias de Pediatría. Hospital 12 de Octubre. Madrid: Ergon; 2011.
- Míguez Navarro ma. Síntomas/signos guía en Urgencias pediátricas. Madrid: Ergon; 2016
- National Institute for Health and Care Excellence. Major trauma: assessment and management (NG39). London: NICE; 2022
- Rodríguez García MC, Fernández-Samos Gutiérrez R. Criterios de actuación en Urgencias. León: Eolas; 2014
- Andersson J, Magnuson A, Ohlin A. Neonatal pneumothorax: symptoms, signs and timing of onset in the post-surfactant era. J Matern Fetal Neonatal Med. 2021;34(4):599–604
- Ruiz A, Ocete E, Goicoechea A. Estado convulsivo. An Pediatr Contin. 2005;3:343-51
- Asociación Española de Pediatría (AEPed). Monro-Kellie hypothesis and intracranial compliance. En: Hipertensión intracraneal en pediatría. Madrid: Asociación Española de Pediatría; 2022
- Echeverría Zudaire LA, del Olmo de la Lama MR, Santana Rodríguez C. Anafilaxia en Pediatría. Protoc diagn ter pediatr. 2013;1:63-80
- European Resuscitation Council. (2025). European Resuscitation Council Guidelines 2025: Section 4. Pediatric life support.
- Míguez Navarro ma. Síntomas/signos guía en Urgencias pediátricas. Madrid: Ergon; 2016
- Monsieurs KG, et al. European Resuscitation Council Guidelines for Resuscitation 2015. Section 1. Executive Summary. Resuscitation (2015), http://dx.doi.org/10.1016/j.resuscitation.2015.07.038
- Rodríguez García MC, Fernández-Samos Gutiérrez R. Criterios de actuación en urgencias. León: Eolas ediciones; 2014
- Merck Manual. Modified Glasgow Coma Scale for infants and children [Internet]. Rahway (NJ): Merck & Co., Inc.; 2025 [citado 2025 Jun 2]. Disponible en: https://www.merckmanuals.com
- Chin RFM, Verhulst L, Neville BGR, Peters MJ, Scott RC, Appleton R. Treatment of convulsive status epilepticus in children: a systematic review. Epilepsia. 2019;60(9):1752–64. doi:10.1111/epi.16324
- Shinnar S, Pellock JM. Update on the treatment of pediatric seizures and status epilepticus. J Child Neurol. 2020;35(1):20–31
- Sampson HA, Muñoz-Furlong A, Campbell RL, Adkinson NF Jr, Bock SA, Branum A, et al. Second symposium on the de nition and management of anaphylaxis: summary report–Second National Institute of Allergy and Infectious Disease/Food Allergy and Anaphylaxis Network symposium. J Allergy Clin Immunol. 2006;117: 391-7
- StatPearls. Hypovolemia and hypovolemic shock [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 [citado 2025 Jun 17]. Disponible en: https://www.ncbi.nlm.nih.gov/books/
- Royal Children's Hospital Melbourne. Shock – emergency management [Internet]. Melbourne: RCH; 2023 [citado 2025 Jun 2]. Disponible en: https://www.rch.org.au
- Sampson HA, Wang J, Sicherer SH. Anafilaxia. En Kliegman RM, Arvin AM (eds.). Nelson. Tratado de pediatría. 20ª edición. Barcelona: Elsevier; 2016. p. 1184-1188
- Lammers RL, Scherzer DJ, Miller TR. Use of tourniquets and hemostatic dressings in pediatric trauma: a review of evidence and best practices. Pediatr Emerg Care. 2022;38(4):e1105–11. doi:10.1097/PEC.0000000000002297
- Sociedad Española de Urgencias Pediátricas. Protocolo de atención inicial ABCDE en pediatría. 2023
- Fleisher GR, Ludwig S. Textbook of pediatric emergency medicine. 8th ed. Philadelphia: Wolters Kluwer; 2021
- García Fernandez de Villalta M, Climent Alcalá FJ. Episodio aparentemente letal en la práctica clínica. An Pediatr Contin. 2014;12(6):344-7
- Kaji AH, Claudius I, Santillanes G, Mittal MK, Hayes K, Lee J, et al. Apparent life-threatening event: multicenter prospective cohort study to develop a clinical decision rule for admission to the hospital. Ann Emerg Med. 2013;61:379-387
- Míguez Navarro ma. Síntomas/signos guía en Urgencias pediátricas. Madrid: Ergon; 2016
- Tieder JS, Bonkowsky JL, Etzel RA, et al. Brief Resolved Unexplained Events (Formerly Apparent Life-Threatening Events) and Evaluation of Lower-Risk Infants. Pediatrics 2016; 137
- UpToDate. Approach to the infant with a brief resolved unexplained event (BRUE) [Internet]. Waltham (MA): UpToDate; 2024 [citado 2025 Jun 3]. Disponible en: https://www.uptodate.com
- Dieckmann RA, Brownstein D, Gausche-Hill M. The Pediatric Assessment Triangle: Accuracy in Predicting Clinical Outcomes. Pediatr Emerg Care. 2021;37(4):200–205
- European Resuscitation Council. Pediatric Life Support Guidelines. 2021.
- Sociedad Española de Urgencias de Pediatría (SEUP). Recomendaciones clínicas sobre urgencias pediátricas. 2023
- American College of Surgeons. Advanced Trauma Life Support (ATLS®): The 10th Edition Student Course Manual. Chicago: ACS; 2023
- American Heart Association. Pediatric Advanced Life Support: Provider Manual. Dallas, TX: AHA; 2020
- National Institute for Health and Care Excellence (NICE). Head injury: assessment and early management (NG232) [Internet]. 2022. Available from: https://www.nice.org.uk/guidance/ng232
- Sociedad Española de Cuidados Intensivos Pediátricos (SECIP). Guías de manejo del trauma pediátrico grave [Internet]. 2023. Available from: https://www.secip.com
- American Academy of Pediatrics. The Assessment and Management of Acute Pain in Infants, Children, and Adolescents. Pediatrics. 2021;148(2):e2021053120.
- Anand KJ, Eriksson M. The impact of pain on the developing brain. Pediatric Res. 2020;87(2):362-367
- Birnie KA, Chambers CT, Taddio A, et al. Psychological interventions for needle-related procedural pain and distress in children and adolescents. Cochrane Database Syst Rev. 2018;10(10):CD005179
- World Health Organization. WHO guidelines on the management of chronic pain in children [Internet]. Geneva: WHO; 2020 [citado 2025 Jun 1]. Disponible en: https://www.who.int/publications/i/item/9789240017870
- Canadian Paediatric Society. Best practices in pain assessment and management for children [Internet]. Ottawa: Canadian Paediatric Society; 2023 [citado 2025 Jun 1]. Disponible en: https://cps.ca
- Rudolph CD, Rudolph AM, Lister GE, First LR, Gershon AA. Rudolph’s pediatrics. 24th ed. New York: McGraw-Hill Education; 2022
- Moon RY, AAP Task Force on Sudden Infant Death Syndrome. Updated 2022 recommendations for a safe infant sleeping environment to reduce the risk of sleep-related infant deaths. Pediatrics. 2022;150(1):e2022057990
- Perkins GD, Graesner JT, Semeraro F, Olasveengen TM, Soar J, Lott C, et al. European Resuscitation Council Guidelines 2021: executive summary. Resuscitation. 2021;161:1–60
- Lawrence J, Alcock D, McGrath P, Kay J, MacMurray SB, Dulberg C. The development of a tool to assess neonatal pain. Neonatal Netw. 1993;12(6):59–66.
- Hawker GA, Mian S, Kendzerska T, French M. Measures of adult pain: VAS, NRS, MPQ, SF‐MPQ, CPGS, SF‐36 BPS, ICOAP. Arthritis Care Res (Hoboken). 2011;63(S11):S240–52.
- American Academy of Pediatrics. The assessment and management of acute pain in infants, children, and adolescents. Pediatrics. 2021;148(2):e2021053120.
- Bateman ST, et al. Pain management in the pediatric emergency department. Pediatr Clin North Am. 2013;60(6):1183–1201.
- Sociedad Española de Urgencias de Pediatría (SEUP). Algoritmos clínicos [Internet]. 2023 [citado 2025 Jun 2]. Disponible en: https://www.seup.org
- Topjian AA, et al. Pediatric basic and advanced life support: 2020 AHA guidelines for CPR and emergency cardiovascular care. Circulation. 2020;142(16 Suppl 2):S469–523. doi:10.1161/CIR.0000000000000901
