La apendicitis es la inflamación del apéndice vermiforme. La apendicitis aguda es la lesión inflamatoria intestinal más habitual y representa la urgencia quirúrgica abdominal más frecuente. Puede presentarse a cualquier edad, aunque es más usual en adolescentes y adultos jóvenes, declinando su incidencia a partir de la cuarta década.
7.1 ETIOLOGÍA
Su causa más frecuente es la hiperplasia de los folículos linfoides submucosos. En el adulto, el agente obstructor habitual se relaciona con las concreciones fecales (fecalitos). Otras causas más raras son: parásitos (oxiuros, áscaris), cuerpos extraños, restos de alimentos o de bario condensado y tumores que en su crecimiento obstruyen la luz apendicular (tumor carcinoide) o su base (carcinoma de ciego).
La apendicitis es secundaria a la obstrucción de la luz apendicular donde existe un aumento de la presión intraluminal ya que la mucosa sigue segregando líquido hasta que supera la presión venosa y se produce hipoxia, ulceración e invasión bacteriana de la pared. La hipoxia e invasión conducen a trombosis venosa y a la gangrena y perforación apendicular.
7.2 MANIFERSTACIONES CLÍNICAS
El cuadro clínico se instaura en pocas horas.
SÍNTOMAS CLÁSICOS
- Dolor abdominal:
- Inicio en epigastrio/periumbilical (dolor visceral).
- Migración a fosa ilíaca derecha (FID) en 12-24 horas (dolor somático). - Anorexia (90% de los casos).
- Náuseas/vómitos (70-80%).
- Fiebre baja (38-38.5°C; si >39°C, sospechar perforación).
- Leucocitosis moderada
VARIANTES ATÍPICAS
- Niños: Vómitos prominentes, irritabilidad.
- Ancianos: Dolor leve o ausente (mayor riesgo de perforación).
- Embarazadas: Dolor en hipocondrio derecho (desplazamiento del apéndice).
En lo referente a la exploración física:
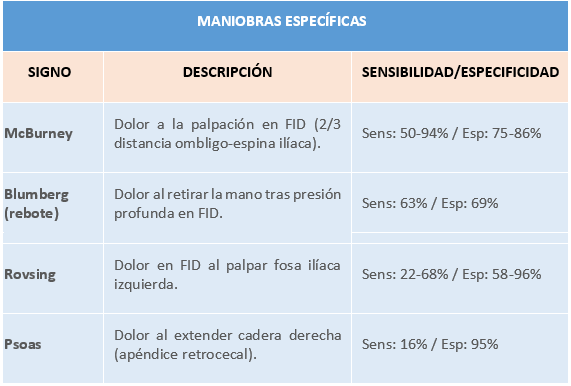
OTROS HALLAZGOS
- Defensa abdominal: Indica peritonitis localizada.
- Leucocitosis (>10,000/mm³ en 80-90% de los casos).
7.3 COMPLICACIONES
La perforación, la peritonitis y los abscesos son posibles complicaciones de la apendicitis aguda.
La perforación es infrecuente en las primeras 24 horas, pero llega hasta el 80% después de 48 horas.
7.4 TRATAMIENTO
Ante todo paciente con cuadro de dolor abdominal y sospecha de apendicitis aguda, se deben tener en cuenta ls siguientes consideraciones:
- Dieta absoluta.
- Observación en urgencias y valoración por cirugía general.
- No administrar laxantes, enemas ni estimulantes del tránsito intestinal.
- Vigilar incrementos en la temperatura: tiende a la febrícula y si aparece fiebre suele haber perforación.
- Valorar si náuseas, diarrea o vómitos: cantidad y número suelen ser poco cuantiosos. De lo contrario, nos haría sospechar de otra patología.
- Vigilar la evolución del dolor y la aparición de signos de peritonitis: dolor al moverse, toser y posición quieta.
- Facies hipocrática, típicas de cuadro evolucionado de peritonitis.
La apendicectomía es el tratamiento de elección y puede realizarse por vía laparoscópica o abierta, dependiendo de la presentación clínica y los recursos disponibles. Así:
- Apendicetomía laparoscópica (gold standard):
- Ventajas: Menor dolor, recuperación rápida, menos infecciones.
- Contraindicaciones: Perforación con peritonitis generalizada.
- Apendicetomía abierta:
- Indicada en perforación o adherencias severas.
CUIDADOS PREOPERATORIOS:
- Ayuno absoluto.
- Administración de fluidoterapia intravenosa para mantener la hidratación.
- Profilaxis antibiótica según protocolo institucional.
- Monitorización de signos vitales y evaluación del dolor.
CUIDADOS POSTOPERATORIOS:
- Control del dolor mediante analgesia adecuada y evaluación continua con escalas del dolor.
- Vigilancia de signos de infección en la herida quirúrgica.
- Fomentar la movilización temprana para prevenir complicaciones tromboembólicas y atelectasias.
- Educación al paciente sobre cuidados de la herida y signos de alarma. La educación al paciente es esencial para una recuperación exitosa y la prevención de complicaciones. Aspectos clave:
- Instruir sobre la importancia de seguir las indicaciones médicas y asistir a las citas de seguimiento.
- Enseñar cuidados de la herida quirúrgica y signos de infección
- Recomendar una dieta adecuada y la reintroducción progresiva de la actividad física.
- Informar sobre la necesidad de acudir al servicio de urgencias si presenta fiebre, dolor abdominal intenso o signos de infección en la herida. - Educación al Paciente al alta Hospitalaria:
- Cuidados de herida:
- Mantener seca.
- Signos de infección (enrojecimiento, supuración).
- Actividad física:
- Evitar esfuerzos hasta ≥2 semanas (laparoscópica) / ≥4 semanas (abierta).
- Dieta:
- Progresiva (líquidos → sólidos).
- Signos de Alarma:
- Fiebre >38°C.
- Dolor abdominal persistente o empeoramiento.
- Vómitos/retención de alimentos.
7.5 INTERVENCIONES ENFERMERAS
- Monitorización de los signos vitales (6680)
- Manejo del dolor (1400)
- Manejo del vómito (1570)
- Interpretación de datos de laboratorio (7690)
- Disminución de la ansiedad (5820)
- Flebotomía: muestra de sangre venosa (4238)
- Preparación quirúrgica (2930).
BIBLIOGRAFIA
- American College of Emergency Physicians (ACEP). Clinical policy: critical issues in the evaluation and management of emergency department patients with suspected acute upper gastrointestinal bleeding. Ann Emerg Med. 2021;78(4):523–534.
- American College of Gastroenterology. Clinical guideline: irritable bowel syndrome. Am J Gastroenterol. 2021;116(1):17–44.
- American Society for Pain Management Nursing (ASPMN). Position statement: pain management in patients with gastrointestinal disorders. Pain Manag Nurs. 2020;21(1):3–12.
- Arreo del Val V, Franco Díez E, Suárez Barrientos A, Campos Pavón J, Ruíz Mateos B, Olmos Blanco C, et al. Digestivo. En: Manual AMIR Enfermería Médico-Quirúrgica vol II. 1a. Madrid: Academia de Estudios MIR, S.L.; 2015. p. 83
- Ball J, Dains J, Flynn J, Solomon B & Stewart R. Manual Seidel de Exploración física. 8ª edición. Barcelona: Elsevier; 2014.
- Birk M, Bauerfeind P, Deprez PH, Hünger M, Shah RJ, van Hooft JE, et al. Removal of foreign bodies in the upper gastrointestinal tract in adults: European Society of Gastrointestinal Endoscopy (ESGE) clinical guideline. Endoscopy. 2016;48(5):489–496.
- Bulechek GM, Butcher HK, Dochterman JM, Wagner CM. Clasificación de Intervenciones de Enfermería. 6ªedición. Barcelona: Elsevier; 2014.
- Cabrera Calandria AM, Gómez Calvo R, Santaella Leiva. Panceatitis grave. En Aragonés Manzanares R, De Rojas Romá JP. Cuidados intensivos. Atención integral al paciente crítico. Madrid: editorial médica panamericana; 2016.p. 637671.
- Carretero Ribón C, Pastrana Delgado J, García-Casasola. Enfermedades del Páncreas. In Pastrana Delgado J, García de Casasola Sánchez G. Fisiopatología y patología general básicas para ciencias de la salud. Barcelona: Elsevier; 2013. p. 270-275.
- Cisneros Herreros JM, Carneado de la Fuente J. Manual de Urgencias. Hospitales Universitarios Virgen del Rocío. Hospitales Universitarios Virgen del Rocío; 2009.
- Criado García J, Barrera Baena P, Jiménez Morales AI, Pérez Caballero AI. Fallo hepático fulminante. En Delgado Lista J, Pérez Caballero AI, Pérez Martínez P. Guía de atención rápida en clínicas médicas. Barcelona: Elsevier; 2014. p.155159
- Cobo Pérez J, Amores Herrador M, Rivera Marfil MJ, et al. Plan de cuidados ante una obstrucción intestinal en el servicio de urgencias: caso clínico. Rev Sanitaria Investig. 2022;6(3). Disponible en:
- https://revistasanitariadeinvestigacion.com/caso-clinico-plan-de-cuidados-ante-una-obstruccion-intestinal-en-el-servicio-de-urgencias/
- Comité de Bioética de España. Informe sobre el consentimiento informado en el ámbito sanitario. Madrid: Ministerio de Sanidad; 2020.
- Couto Wörner I, Tizón Ares MI, Souto Ruzo J, Bello Rodríguez L. Ascitis. Cad Atención Primaria. 2009; 16:295–9.
- Delgado Lista J, Pérez Caballero AI, Pérez Martínez P. Guía de atención rápida en clínicas médicas. Barcelona: Elsevier; 2014. p.115-119
- Diccionario Enciclopédico Taber de Ciencias de la Salud. Madrid: Difusión Avances de Enfermería (DAE, S.L.); 2008. 1822 p.
- Emergency Nurses Association (ENA). Clinical practice guideline: acute abdominal pain. J Emerg Nurs. 2021;47(2):221–238.
- ESGE Guideline: removal of foreign bodies in the upper gastrointestinal tract. Endoscopy. 2016;48(5):489–496.
- Feldman M, Friedman LS & Brandt LJ. Sleisenger Y Fordtran. Enfermedades Digestivas y Hepáticas. 10ª edición. Barcelona: Elsevier; 2017.
- Fernández-Cruz L, Lozano-Salazar RR, Olvera C, Higueras O, López-Boado MA, Astudillo E, et al. Pancreatitis aguda grave: alternativas terapéuticas. Cir Esp. 2006;80(2):64-71.
- García Buey L, González Mateos F, Moreno-Otero R. Cirrosis hepática. Med. 2012;11(11):625–33.
- Goldman L, Schafer AI. Cecil y Goldmand. Tratado de Medicina Interna. 24 edición. Barcelona: Elsevier; 2013.
- González-Cámpora R, Suárez-Muñoz MA, de la Mata M. Manejo de la hemorragia digestiva baja aguda. Gastroenterol Hepatol. 2013;36(7):487–95. Disponible en:
https://www.elsevier.es/es-revista-gastroenterologia-hepatologia-14-articulo-manejo-hemorragia-digestiva-baja-aguda-S0210570513001283 - Jiménez Murillo L, Montero Pérez FJ. Medicina de urgencias y emergencias. 5ª edición. Barcelona: Elsevier; 2015.
- Laso Guzmán FJ. Introducción a la Medicina Clínica. Fisiopatología y semiología. 3ª edición. Barcelona: Elsevier; 2015.
- Ley 41/2002, de 14 de noviembre, básica reguladora de la autonomía del paciente. BOE núm. 274, 15 noviembre 2002.
- López de la Rica J, García Muñoz C, López Vizcaíno M. Comunicación en urgencias y emergencias: guía práctica. Madrid: SEMES; 2021.
- Maraví Poma E, et al. SEMICYUC 2012. Recomendaciones para el manejo en cuidados intensivos de la pancreatitis aguda. Med Intensiva. 2013;37(3):163-179
- Marx JA, editor. Rosen’s emergency medicine: concepts and clinical practice. 10th ed. Philadelphia: Elsevier; 2022.
- Mas A. Insuficiencia hepática grave. En Nicolás JM, Ruiz J, Jiménez X, Net A. Enfermo crítico y emergencias. Barcelona: Elsevier; 2011. p.432-438.
- Mayo Clinic. Peritonitis: síntomas y causas. [Internet]. Rochester: Mayo Foundation for Medical Education and Research; 2023 [citado 2025 Jun 16]. Disponible en:
https://www.mayoclinic.org/es/diseases-conditions/peritonitis/symptoms-causes/syc-20376247 - Merino Rodríguez B, Rodríguez Ortega M. Digestivo y Cirugía General. En: Manual CTO de Medicina y Cirugía. 9a. Madrid: CTO Editorial, S.L; 2014. p. 65–92.
- Ministerio de Sanidad (España). Protocolo de actuación ante intoxicaciones agudas en urgencias. Madrid: Ministerio de Sanidad; 2020.
- Montejo JC, García de Lorenzo A, Marco P, Ortiz C. Manual de medicina intensiva. 5ª edición. Barcelona: Elsevier; 2014.
- Montoro Huguet MA, García Pagan JC, editores. Gastroenterología y Hepatología: Problemas comunes en la práctica clínica. 2a Edición. Madrid: Jarpyo Editores, S.A.; 2012. 1050 p.
- Montoro Huguet MA, García Pagán JC, editores. Manual de Emergencias en Gastroenterología y Hepatología. 1ª Edición. Madrid: Jarpyo Editores, S.A.; 2010. 402 p.
- Moore CJ, Oschman A, Biffl WL, Catena F, Ceresoli M, Coccolini F, et al. Acute mesenteric ischemia: updated guidelines of the World Society of Emergency Surgery. World J Emerg Surg. 2022;17:54.
- Moreira VF, López San Román A. Información al paciente. Pancreatitis aguda. Rev. esp. enferm. dig. 2010; 102(9).
- Moreno Arroyo MC, Puig Llobet M, Cuervo Lavado L. La insuficiencia hepática aguda grave: estudio de un caso. Enferm Clin. 2012;22(2):105-110.
- NursingCenter. Mesenteric ischemia in the acute care setting. Nursing2023. 2023;53(6):34–41.
- Olson KR. Poisoning & drug overdose. 8th ed. New York: McGraw Hill; 2022.
- Organización Mundial de la Salud (OMS). Guidelines on ethical issues in public health surveillance. Geneva: WHO; 2015.
- Pancorbo Hidalgo PL, López Ortega J. Hepatitis, cirrosis y cáncer de híagdo. En: Enfermería S 21: Enfermería Médico-Quirúrgica vol III. 1a. Madrid: Difusión Avances de Enfermería (DAE, S.L.); 2001. p. 1379–84.
- Pastrana Delgado J, García de Casasola Sánchez G. Fisiopatología y patología general básicas para ciencias de la salud. Barcelona: Elsevier; 2013.
- Raffensperger EB. Manual de la Enfermería. Barcelona: Océano/Centrum; 2003. 1168 p.
- Ríos Velásquez P, León J, Rodríguez C. Ética del consentimiento informado en urgencias. Rev Colomb Bioet. 2017;12(2):38–52.
- Rodríguez García MC, Fernández-Samos Gutiérrez R. Criterios de actuación en Urgencias. León: Eolas ediciones; 2014.
- Royal College of Nursing (RCN). Standards for assessing, measuring and monitoring vital signs in infants, children and young people. London: RCN; 2020.
- Ruiz Campillo MJ, González Bernal L, Estébanez de Miguel E, et al. Cuidados de enfermería en el manejo de la obstrucción intestinal. Congreso Nacional de Enfermería; 2024. Disponible en:
https://congresoenfermeria.com/2024/pdfs/71743.pdf - Servicio Gallego de Salud (SERGAS). Sonda nasogástrica. Instrucciones para pacientes y cuidadores. Santiago de Compostela: SERGAS; 2021. Disponible en: https://runa.sergas.gal/xmlui/bitstream/handle/20.500.11940/16121/sonda_nasogastrica_español_2021.pdf
- Sociedad Española de Medicina de Urgencias y Emergencias (SEMES). Documento de recomendaciones éticas. Madrid: SEMES; 2022.
- Sociedad Catalana de Digestología. Guía de cuidados para pacientes y familiares con cirrosis hepática. Barcelona: SCD; 2021. Disponible en:
https://www.scdigestologia.org/docs/patologies/es/guia_cuidados_pacientes_familiares_cirrosis.pdf - Society for Vascular Nursing (SVN). Clinical practice guidelines: nursing care in chronic mesenteric ischemia. J Vasc Nurs. 2018;36(2):45–52.
- Soriano G, Becerra-Muñoz J, Rodríguez-Pineda M, et al. Plan de cuidados de enfermería en paciente con colangitis aguda: caso clínico. Rev Sanitaria Investig. 2023;7(1). Disponible en: https://revistasanitariadeinvestigacion.com/plan-de-cuidados-de-enfermeria-en-paciente-con-colangitis-aguda-caso-clinico/
- Wainstein C, Zárate A. Urgencias Proctológicas. Rev. Med. Clin. Condes. 2011; 22(5):677-684.
