9.1. LUPUS ERITEMATOSO SISTÉMICO (LES)
9.1.1 Definición y epidemiología
- Lupus eritematoso sistémico (LES): Enfermedad autoinmune multisistémica caracterizada por la producción de autoanticuerpos y afectación de múltiples órganos.
- Incidencia: Aproximadamente 20-70 casos por 100,000 habitantes al año.
- Mortalidad: Depende de la afectación orgánica; la nefritis lúpica y las infecciones son las principales causas de muerte.
9.1.2 Manifestaciones cutáneas
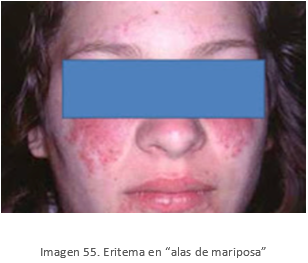
- Lupus cutáneo agudo: Eritema malar (en "alas de mariposa"), fotosensibilidad.
- Lupus cutáneo subagudo: Lesiones anulares o psoriasiformes, no dejan cicatriz.
- Lupus cutáneo crónico: Lupus discoide (placas eritematosas con descamación y atrofia), puede dejar cicatriz.
9.1.3 Fisiopatología
La producción de autoanticuerpos (ANA, antidsDNA) y la formación de complejos inmunes causan inflamación y daño tisular.
9.1.4 Diagnóstico
- Criterios clínicos: Basados en los criterios SLICC (Systemic Lupus International Collaborating Clinics) o ACR (American College of Rheumatology).
- Biopsia cutánea: Depósitos de IgG y C3 en la unión dermoepidérmica (banda lúpica).
- Estudios de laboratorio: ANA, antidsDNA, complemento (C3, C4).
9.1.5 Manejo
- Fotoprotección: Esencial para prevenir exacerbaciones.
- Corticoides tópicos: Para lesiones cutáneas localizadas.
- Antimaláricos: Hidroxicloroquina (200-400 mg/día) como tratamiento de primera línea.
- Inmunosupresores: Azatioprina, micofenolato mofetilo o ciclofosfamida en casos graves.
9.1.6 Pronóstico
La mayoría de los pacientes tienen una esperanza de vida normal con tratamiento adecuado, pero las exacerbaciones son comunes.
9.1.7 Intervenciones enfermeras
- Manejo del Dolor Crónico (1400)
o Administrar analgesia según prescripción (AINEs, corticoides)
o Aplicar terapia frío/calor para artralgias
o Enseñar técnicas de relajación
- Cuidados de la Piel (3584)
o Educación sobre fotoprotección estricta (FPS 50+)
o Hidratación cutánea con emolientes
o Vigilar aparición de rash malar o lesiones cutáneas
- Prevención de Infecciones (6540)
o Controlar signos vitales para detectar fiebre
o Promover vacunación (neumococo, influenza)
o Enseñar medidas de higiene personal
- Manejo de la Diuresis (0580)
o Monitorizar balance hídrico
o Controlar proteinuria y función renal
o Valorar presencia de edemas
- Enseñanza: Enfermedad Crónica (5608)
o Educación sobre adherencia al tratamiento
o Reconocimiento de signos de brote
o Manejo de fatiga y conservación de energía
9.2. DERMATOMIOSITIS
9.2.1 Definición y epidemiología
- Dermatomiositis (DM): Enfermedad autoinmune caracterizada por inflamación muscular y lesiones cutáneas específicas.
- Incidencia: Aproximadamente 1-10 casos por millón de habitantes al año.
- Mortalidad: Hasta el 10%, principalmente debido a complicaciones pulmonares o cardíacas.
9.2.2 Manifestaciones cutáneas
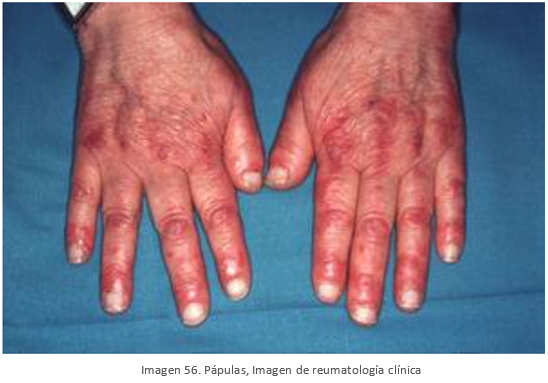
- Pápulas de Gottron: Pápulas eritematosas sobre las articulaciones interfalángicas.
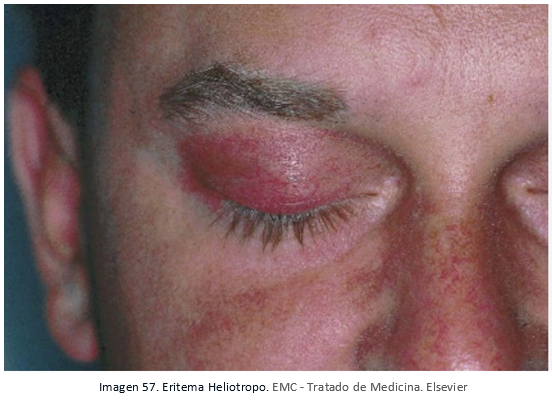
- Eritema heliotropo: Eritema violáceo en párpados superiores.
- Signo del chal: Eritema en cuello y hombros.
- Manos de mecánico: Hiperqueratosis y fisuras en las palmas.
9.2.3 Fisiopatología
La inflamación muscular y cutánea está mediada por linfocitos T citotóxicos y autoanticuerpos (anti-Mi-2, anti-Jo-1).
9.2.4 Diagnóstico
- Criterios clínicos: Debilidad muscular proximal, elevación de enzimas musculares (CK, aldolasa), hallazgos en biopsia muscular.
- Biopsia cutánea: Atrofia epidérmica, degeneración vacuolar de la membrana basal.
- Autoanticuerpos: Anti-Jo-1, anti-Mi-2.
9.2.5 Manejo
- Corticoides: Prednisona (1-2 mg/kg/día) como tratamiento de primera línea.
- Inmunosupresores: Azatioprina, metotrexato o micofenolato mofetilo.
- Terapia biológica: Rituximab en casos refractarios.
9.2.6 Pronóstico
La mayoría de los pacientes mejoran con tratamiento, pero las recaídas son comunes.
9.2.7 Intervenciones enfermera
- Terapia de Ejercicio (0200)
o Plan de ejercicios para debilidad muscular proximal
o Ejercicios de amplitud articular
o Derivación a fisioterapia
- Cuidados de la Piel (3584)
o Protección de lesiones cutáneas características
o Cuidado de las manos (signo de Gottron)
o Evitar traumatismos en piel afectada
- Manejo de la Ventilación (3390)
o Ejercicios respiratorios
o Valoración de disnea
o Oxigenoterapia si indicada
- Manejo Nutricional (1100)
o Adaptar dieta a problemas de deglución
o Suplementos nutricionales si necesario
o Valorar estado nutricional periódicamente
- Enseñanza: Medicamentos (5616)
o Educación sobre corticoides e inmunosupresores
o Reconocer efectos secundarios de medicación
o Técnicas para administración de medicamentos
9.3. ESCLERODERMIA
9.3.1 Definición y epidemiología
- Esclerodermia: Enfermedad autoinmune caracterizada por fibrosis cutánea y visceral.
- Incidencia: Aproximadamente 10-20 casos por millón de habitantes al año.
- Mortalidad: Depende de la afectación visceral; la hipertensión pulmonar y la crisis renal esclerodérmica son las principales causas de muerte.
9.3.2 Manifestaciones cutáneas
- Esclerodermia localizada: Placas endurecidas (morphea) o bandas lineales (esclerodermia lineal).
- Esclerodermia sistémica: Engrosamiento cutáneo difuso, úlceras digitales, telangiectasias.
9.3.3 Fisiopatología
La activación de fibroblastos y la producción excesiva de colágeno causan fibrosis cutánea y visceral.
9.3.4 Diagnóstico
- Criterios clínicos: Basados en los criterios ACR/EULAR (American College of Rheumatology/European Alliance of Associations for Rheumatology).
- Biopsia cutánea: Fibrosis dérmica, atrofia de las glándulas sebáceas.
- Autoanticuerpos: Anticentrómero, anti-Scl-70.
- Pruebas de imagen : Tomografia de alta resolución para diagnóstico de fibrosis pulmonar.
9.3.5 Manejo
- Fotoprotección: Para prevenir exacerbaciones.
- Inmunosupresores: Metotrexato, micofenolato mofetilo.
- Vasodilatadores: Para el fenómeno de Raynaud (nifedipino, iloprost).
- Terapia antifibrótica: Nintedanib para la.
9.3.6 Pronóstico
La esclerodermia localizada tiene un buen pronóstico, mientras que la sistémica puede ser progresiva y fatal.
9.3.7 Intervenciones enfermera
- Movilización Articular (0204)
o Masajes para mantener flexibilidad cutánea
o Ejercicios para prevenir contracturas
o Hidratación intensiva de piel
- Manejo del Fenómeno de Raynaud (4230)
o Protección contra el frío
o Educación sobre vasodilatadores
o Cuidado de úlceras digitales
- Manejo del Reflujo (1870)
o Recomendaciones posturales
o Control de síntomas digestivos
o Coordinación con nutricionista
- Ejercicios Respiratorios (3230)
o Espirometría incentivada
o Técnicas de expansión pulmonar
o Valoración de disnea progresiva
- Enseñanza: Autocuidado (5602)
o Cuidado de la piel engrosada
o Manejo de complicaciones vasculares
o Monitorización de presión arterial
9.4. AMILOIDOSIS CUTÁNEA
9.4.1 Definición y epidemiología
- Amiloidosis cutánea: Depósito de proteínas amiloides en la piel, que puede ser primaria o secundaria a enfermedades sistémicas.
- Incidencia: Aproximadamente 1-2 casos por 100,000 habitantes al año.
- Mortalidad: Depende de la afectación sistémica.
9.4.2 Manifestaciones cutáneas
- Amiloidosis macular: Máculas hiperpigmentadas en la espalda.
- Amiloidosis liquenoide: Pápulas pruriginosas en extremidades.
9.4.3 Fisiopatología
El depósito de proteínas amiloides (p. ej., AL, AA) en la dermis causa inflamación y daño tisular.
9.4.4 Diagnóstico
- Biopsia cutánea: Depósitos de amiloide en la dermis (tinción con rojo Congo).
- Estudios de laboratorio: Proteína sérica, electroforesis de proteínas.
9.4.5 Manejo
- Tratamiento de la causa subyacente: En casos secundarios.
- Corticoides tópicos: Para el prurito.
- Fototerapia: Para lesiones localizadas.
9.4.6 Pronóstico
La amiloidosis cutánea primaria tiene un buen pronóstico, mientras que la secundaria depende de la enfermedad subyacente.
9.4.7 Intervenciones enfermera
- Manejo de la Fatiga (0200)
o Planificar actividades según tolerancia
o Técnicas de conservación de energía
o Balance adecuado reposo/actividad
- Cuidados Cardiovasculares (4040)
o Monitorización estricta de peso y balance hídrico
o Control de signos de insuficiencia cardiaca
o Educación sobre restricción hídrica/salina si precisa
- Manejo Renal (0580)
o Vigilar proteinuria y función renal
o Control de edemas periféricos
o Educación sobre dieta renal si procede
- Soporte Nutricional (1100)
o Valoración periódica del estado nutricional
o Adaptación dietética según afectación digestiva
o Control de diarrea/malabsorción
- Manejo del Dolor Neuropático (1400)
o Valoración con escalas específicas
o Administración de analgesia adecuada
o Técnicas complementarias (TENS, acupresión)
- Educación sobre la Enfermedad (5608)
o Explicar naturaleza progresiva de la patología
o Enseñar a reconocer signos de empeoramiento
o Informar sobre opciones terapéuticas disponibles
- Apoyo Psicosocial (5230)
o Escucha activa y apoyo emocional
o Derivación a grupos de apoyo
o Manejo de la ansiedad/depresión asociada
BIBLIOGRAFÍA
- Stevens DL, Bisno AL, Chambers HF, Dellinger EP, Goldstein EJC, Gorbach SL, et al. Practice guidelines for the diagnosis and management of skin and soft tissue infections: 2020 update by the Infectious Diseases Society of America. Clin Infect Dis. 2020;71(6):e1-e36. doi:10.1093/cid/ciaa001.
- Cohen JI. Herpes zoster. N Engl J Med. 2013;369(3):255-63. doi:10.1056/NEJMcp1302674.
- Cornely OA, Alastruey-Izquierdo A, Arenz D, Chen SCA, Dannaoui E, Hochhegger B, et al. Global guideline for the diagnosis and management of mucormycosis: An initiative of the European Confederation of Medical Mycology. Lancet Infect Dis. 2019;19(12):e405-e421. doi:10.1016/S1473-3099(19)30312-3.
- Raff AB, Kroshinsky D. Cellulitis: A review. JAMA. 2016;316(3):325-37. doi:10.1001/jama.2016.8825.
- Curso de Cirugía Menor. Tema 8: Drenaje de absceso [Internet]. 2020 [citado el 2 de diciembre de 2022]. Disponible en: https://cursocirugiamenor.es/wp-content/uploads/2020/11/TEMA8.-DRENAJE-ABSCESO.pdf
- Joly P, Horvath B, Patsatsi A, Uzun S, Bech R, Beissert S, et al. Updated guidelines for the management of pemphigus vulgaris and pemphigus foliaceus. J Am Acad Dermatol. 2020;83(3):755-78. doi:10.1016/j.jaad.2020.02.005.
- Schmidt E, Zillikens D. Pemphigoid diseases. Lancet. 2013;381(9863):320-32. doi:10.1016/S0140-6736(12)61140-4.
- Zone JJ. Dermatitis herpetiformis. N Engl J Med. 2019;380(1):78-86. doi:10.1056/NEJMcp1804804.
- Murrell DF, Peña S, Joly P, Marinovic B, Hashimoto T, Diaz LA, et al. Diagnosis and management of pemphigus: Recommendations of an international panel of experts. J Am Acad Dermatol. 2020;83(1):69-80. doi:10.1016/j.jaad.2020.02.001.
- Jennette JC, Falk RJ, Bacon PA, Basu N, Cid MC, Ferrario F, et al. 2012 revised International Chapel Hill Consensus Conference Nomenclature of Vasculitides. Arthritis Rheum. 2013;65(1):1-11. doi:10.1002/art.37715.
- Sunderkötter CH, Zelger B, Chen KR, Requena L, Piette W, Carlson JA, et al. Nomenclature of cutaneous vasculitis: Dermatologic addendum to the 2012 International Chapel Hill Consensus Conference. J Am Acad Dermatol. 2018;78(1):100-13. doi:10.1016/j.jaad.2017.07.019.
- Ozen S, Pistorio A, Iusan SM, Bakkaloglu A, Herlin T, Brik R, et al. EULAR/PRINTO/PRES criteria for Henoch-Schönlein purpura, childhood polyarteritis nodosa, childhood Wegener granulomatosis, and childhood Takayasu arteritis. Ann Rheum Dis. 2010;69(5):798-806. doi:10.1136/ard.2009.116657.
- Yates M, Watts RA. ANCA-associated vasculitis. Clin Med (Lond). 2017;17(1):60-4. doi:10.7861/clinmedicine.17-1-60.
- McCrindle BW, Rowley AH, Newburger JW, Burns JC, Bolger AF, Gewitz M, et al. Diagnosis, treatment, and long-term management of Kawasaki disease: A scientific statement for health professionals from the American Heart Association. Circulation. 2017;135(17):e927-e999. doi:10.1161/CIR.0000000000000484.
- Eichenfield LF, Tom WL, Chamlin SL, Feldman SR, Hanifin JM, Simpson EL, et al. Guidelines of care for the management of atopic dermatitis. J Am Acad Dermatol. 2014;71(1):116-32. doi:10.1016/j.jaad.2014.03.023.
- Paller AS, Simpson EL, Siegfried EC, Boguniewicz M, Sher L, Gooderham MJ, et al. Efficacy and safety of dupilumab in adolescents with uncontrolled moderate-to-severe atopic dermatitis: A phase 3 randomized clinical trial. JAMA Dermatol. 2020;156(1):44-51. doi:10.1001/jamadermatol.2019.3336.
- Wollenberg A, Barbarot S, Bieber T, Christen-Zaech S, Deleuran M, Fink-Wagner A, et al. Consensus-based European guidelines for treatment of atopic eczema (atopic dermatitis) in adults and children. J Eur Acad Dermatol Venereol. 2018;32(6):850-78. doi:10.1111/jdv.14888.
- Servizo Galego de Saúde (SERGAS). Guía SERGAS de manejo de quemaduras [Internet]. 2022 [citado el 2 de diciembre de 2022].
- Hochberg MC. Updating the American College of Rheumatology revised criteria for the classification of systemic lupus erythematosus. Arthritis Rheum. 1997;40(9):1725. doi:10.1002/art.1780400928.
- Bohan A, Peter JB. Polymyositis and dermatomyositis. N Engl J Med. 1975;292(7):344-7. doi:10.1056/NEJM197502132920706.
- van den Hoogen F, Khanna D, Fransen J, Johnson SR, Baron M, Tyndall A, et al. 2013 classification criteria for systemic sclerosis. Arthritis Rheum. 2013;65(11):2737-47. doi:10.1002/art.38098.
- Ozen S, Pistorio A, Iusan SM, Bakkaloglu A, Herlin T, Brik R, et al. EULAR/PRINTO/PRES criteria for Henoch-Schönlein purpura. Ann Rheum Dis. 2010;69(5):798-806. doi:10.1136/ard.2009.116657.
- American Academy of Dermatology (AAD). Guidelines of care for the management of psoriasis. J Am Acad Dermatol. 2019;80(4):1029-72. doi:10.1016/j.jaad.2018.11.057.
- British Association of Dermatologists (BAD). Guidelines for the management of atopic eczema. Br J Dermatol. 2018;178(3):e71-e72. doi:10.1111/bjd.16155.
- European Academy of Dermatology and Venereology (EADV). Guidelines for the management of pemphigus vulgaris. J Eur Acad Dermatol Venereol. 2020;34(9):1900-13. doi:10.1111/jdv.16752.
- World Health Organization (WHO). Guidelines for the management of severe skin infections. WHO Report. 2021.
- McCrindle BW, Rowley AH, Newburger JW, Burns JC, Bolger AF, Gewitz M, et al. Diagnosis, treatment, and long-term management of Kawasaki disease: A scientific statement for health professionals from the American Heart Association. Circulation. 2017;135(17):e927-e999. doi:10.1161/CIR.0000000000000484.
- Uehara R, Belay ED. Epidemiology of Kawasaki disease in Asia, Europe, and the United States. J Epidemiol. 2012;22(2):79-85. doi:10.2188/jea.je20110131.
- Eichenfield LF, Tom WL, Chamlin SL, Feldman SR, Hanifin JM, Simpson EL, et al. Guidelines of care for the management of atopic dermatitis. J Am Acad Dermatol. 2014;71(1):116-32. doi:10.1016/j.jaad.2014.03.023.
- Wollenberg A, Christen-Zäch S, Taieb A, Paul C, Thyssen JP, de Bruin-Weller M, et al. ETFAD/EADV Eczema task force 2020 position paper on diagnosis and treatment of atopic dermatitis in adults and children. J Eur Acad Dermatol Venereol. 2020;34(12):2717-2744. doi:10.1111/jdv.16892.
- Wollenberg A, Zoch C, Wetzel S, Plewig G, Przybilla B. Predisposing factors and clinical features of eczema herpeticum: a retrospective analysis of 100 cases. J Am Acad Dermatol. 2003;49(2):198-205. doi:10.1067/mjd.2003.329.
- Brazzelli V, Grasso V, Croci G, Figar T, Borroni G. Kaposi varicelliform eruption: a case series and diagnostic challenge. Pediatr Dermatol. 2014;31(6):e132-e137. doi:10.1111/pde.12415.
- Bowen AC, Mahé A, Hay RJ, Andrews RM, Steer AC, Tong SYC, et al. The Global Epidemiology of Impetigo: A Systematic Review of the Population Prevalence of Impetigo and Pyoderma. PLoS One. 2015;10(8):e0136789. doi:10.1371/journal.pone.0136789.
- Koning S, van der Sande R, Verhagen AP, van Suijlekom-Smit LWA, Morris AD, Butler CC, et al. Interventions for impetigo. Cochrane Database Syst Rev. 2012;(1):CD003261. doi:10.1002/14651858.CD003261.pub3.
- Herndon DN. Total Burn Care. 5th ed. Philadelphia, PA: Elsevier; 2017.
- Gilaberte Y, Prieto-Torres L, Pastushenko I, Juarranz Á. Anatomy and function of the skin. In: Hamblin MR, Avci P, Prow TW, editors. Nanoscience in Dermatology. San Diego, CA: Elsevier; 2016. p. 1-14.
- World Health Organization (WHO). Quemaduras [Internet]. 2022 [citado el 2 de diciembre de 2022]. Disponible en: https://www.who.int/es/news-room/fact-sheets/detail/burns
- Ministerio de Sanidad (España). Criterios, acordados por el Consejo Interterritorial, que deben cumplir los CSUR para ser designados como de referencia del Sistema Nacional de Salud [Internet]. [citado el 5 de noviembre de 2022]. Disponible en: https://www.sanidad.gob.es/profesionales/CentrosDeReferencia/docs/Fesp/Fesp1.pdf
- Fundación MAPFRE. Informe de lesionados por quemaduras en España (2011-2017) [Internet]. 2020 [citado el 2 de diciembre de 2022]. Disponible en: https://www.fundacionmapfre.org/publicaciones/todas/informe-lesionados-quemaduras-en-espana-2011-2017/
- Abad P, Acosta D, Ibáñez M, Lloret V, Patiño J, Gubern B. Quemaduras en la infancia. Trascendencia social a las puertas del 2000. Cir Pediatr. 2000;13:97-101.
- Boluda P, Torreblanca M, Santos P, Núñez C. Guía de práctica clínica para el cuidado de personas que sufren quemaduras. Sevilla: Servicio Andaluz de Salud; 2011.
- Palacios García P, Pacheco Compaña FJ, Rodríguez Pérez E, Bugallo Sanz JI, Fernández-Quinto A, Avellaneda-Oviedo EM. Trends in burn injuries in Galicia (Spain): An epidemiological study. Int Wound J. 2020;17(6):1717-24. doi:10.1111/iwj.13456.
- Pacheco Compaña FJ, Avellaneda Oviedo EM, González Rodríguez A, González Porto SA. Burn patients during the Summer Solstice festivities: A retrospective analysis in a hospital burn unit from 2005 to 2015. Burns. 2016;42(7):1567-72. doi:10.1016/j.burns.2016.04.007.
- Yoshino Y, Ohtsuka M, Kawaguchi M, Sakai K, Hashimoto A, Hayashi M, et al. The wound/burn guidelines - 6: Guidelines for the management of burns. J Dermatol. 2016;43(9):989-1010. doi:10.1111/1346-8138.13288.
- Ministerio de Salud (Chile). Guía de práctica clínica para el manejo del gran quemado [Internet]. 2016 [citado el 2 de diciembre de 2022]. Disponible en: http://www.bibliotecaminsal.cl/wp/wp-content/uploads/2016/04/GPC-GRAN-QUEMADO-FINAL-18-MARZO-2016_DIAGRAMADA.pdf
- Faculty of Pre-Hospital Care & British Burn Association. Management of burns in pre-hospital trauma care [Internet]. 2019 [citado el 2 de diciembre de 2022]. Disponible en: https://fphc.rcsed.ac.uk/media/2621/burns-consensus-2019.pdf
