En moltes ocasions els pacients postoperats precisen ser ingressats a la Unitat de Cures Intensives. Poden ser diferents els motius que porten al pacient a ingressar a la unitat. Grans cirurgies com la cardíaca, la pulmonar o una gastrectomia, entre moltes altres, que per la seva complexitat i l'elevat risc de complicacions precisen un control estricte de l'estat del pacient i una vigilància constant per part d'infermeria seran criteri d'ingrés a UCI per realitzar el postoperatori.
Per això és de vital importància conèixer les cures necessàries per a aquest grup de pacients que estaran basats en la cura integral de la persona.
- CONCEPTES D’ANESTÈSIA
Va ser en 1844 on Horace Wells, dentista de Conecticut, Estats Units, va utilitzar per primera vegada l'òxid nitrós com a anestèsic per extreure peces dentàries. Va ser seguit de l'èter al 1846 i posteriorment el cloroform al 1847 els que van marcar l'inici de l’Anestesiologia.
A Espanya l’Anestèsia es va anar desenvolupant a partir de l'any 1950. El 1953 es va crear la Societat Espanyola d'Anestèsia i Reanimació, SEDAR
La definició d'anestèsia és la pèrdua temporal i reversible de les sensacions de tacte i dolor produïdes per un medicament.
L'elecció del tipus d'anestèsia a utilitzar es fa al preoperatori, on el metge anestesista valorarà els antecedents del pacient i la intervenció i tècnica a realitzar.
Per determinar el risc anestèsic segons l'estat físic del pacient, s'utilitza l'Escala ASA (American Society of Anesthesiologists), classificant-lo en diferents graus i relacionant-lo amb la possibilitat de mort perioperatòria.

Taula 1 Taula adaptada de Departamento de Salud Clínico Malvarrosa. Clasificación ASA del estado físico de los pacientes
Entre elles distingim l'anestèsia general, l'anestèsia espinal, l'anestèsia plexular, l'anestèsia local i l'anestèsia tòpica. Destaquem l'anestèsia general i l’espinal per cirurgies del pacient crític i semicrític.
- ANESTÈSIA GENERAL
Com hem dit anteriorment, l'anestèsia general és un estat temporal i reversible d'hipnosi, analgèsia, i relaxació muscular. Amb els fàrmacs aconseguirem un efecte d'hipnosi, és a dir, impedirem que el pacient tingui algun tipus de record de la fase intraoperatòria. Amb els analgèsics aconseguirem reduir o impedir el dolor i amb els relaxants musculars aconseguirem una paràlisi de la musculatura llisa i estirada que impedeixi la mobilitat del pacient i la seva respiració, però preservarem el funcionament neurovegetatiu perquè els òrgans segueixin funcionant de forma fisiològica. S'utilitza en la majoria de cirurgies majors.
Hi destaquem tres fases:
- Inducció: És la fase on s’indueix el son al pacient. Es pot fer amb fàrmacs intravenosos (propofol, etomidat, midazolam, etc.), inhalatoris (Sevoflurano, isoflurano, gas d'òxid nitrós, etc.), o la combinació de tots dos. S'utilitzen fàrmacs que indueixen de forma ràpida. S'ha de controlar la via aèria del pacient i l'estat hemodinàmic.
- Manteniment: S'hi desenvolupa tot l'acte quirúrgic. Es mantindrà l'estat d'hipnosi segons requeriments del pacient. Ens podem ajudar amb l'Índex bispectral (BIS) per saber l'estat de sedació del pacient, també s'haurà de controlar el nivell d'analgèsia i la relaxació neuromuscular si és necessària
- Despertar: En acabar la cirurgia es procedeix a despertar el pacient, estat de vigília. S'ha de revertir l'efecte dels sedants i els relaxants musculars, però mantenir l'analgèsia. Extubació del pacient i control hemodinàmic i del dolor.
Les complicacions de l'anestèsia general poden ser:
- Alteració hemodinàmica: bradicàrdia, arrítmies, hipotensió, per efecte dels fàrmacs o de la pròpia cirurgia. Serà important la presa de constants vitals cada 5 minuts segons estàndards de l'ASA.
- Pulmonars: broncoaspiració, Infecció, impossibilitat de tractar, hipòxia
- Trencament de peces dentals, laceracions, sagnat i edema.
- Laringoespasme, broncoespasme, augment de la PIC, augment de la pressió intragàstrica a causa de l'alteració dels reflexos parasimpàtics, simpàtics i espinals.
- Alteració del sistema fisiològic de la termoregulació: hipotèrmia intraoperatòria
- Pròpies de la medicació emprada: hipotensió, bradicàrdia, hipertèrmia maligna, infecció, nàusees, vòmits, ili paralític, delírium o depressió respiratòria
- Manipulació errònia el pacient a la taula de quiròfan: UPP, lesions oculars, caigudes ...
- ANESTÈSIA ESPINAL
Aquest tipus d'anestèsia permet el cirurgià realitzar la intervenció amb el pacient despert, conscient, però sense dolor. Consisteix en la punció d'anestèsic local (p.ex. lidocaïna 2%) en l'espai intradural o epidural amb la finalitat de bloquejar l'estímul nerviós. S'utilitza per a cirurgies d'abdomen inferior (ginecològiques, urològiques ...) i d'extremitats inferiors.
- Intradural: l'anestèsic local actua en l'espai subaracnoïdal produint un bloqueig nerviós amb la pèrdua de l'activitat sensitiva, motora i vegetativa. Efecte anestèsic. Quan es localitza l'espai hi ha sortida de LCR. La zona més habitual a punxar és L3-L4.
- Epidural o peridural: l'anestèsic local actua en l'espai epidural. Es pot fer amb una única punció o amb la col·locació i manteniment d'un catèter. L'inici d'acció és més lent que a la punció intradural. Amb ella vam aconseguir efecte anestèsic o analgèsic. Normalment el bloqueig motor d'aquesta permet moure les EEII al pacient. Molt usada per al control del dolor.
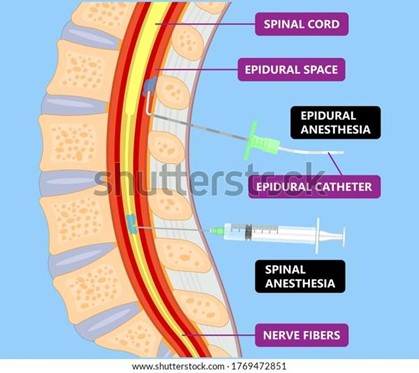
Imatge 1: Punció epidural i punció espinal.
Les complicacions de l'anestèsia espinal poden ser degudes a la punció o degudes al fàrmac. Les més habituals són:
- Punció hemàtica
- Parestèsies
- Hipotensió arterial
- Nàusees i vòmits
- Retenció urinària
- Lumbàlgia
- Cefalea post punció
2. MANEIG DEL DOLOR EN UCI
Definició
El dolor va ser definit per l'Associació Internacional per a l'Estudi del dolor com "una experiència sensorial i emocional desagradable associada a una lesió tissular real o potencial".
Els pacients crítics experimenten dolor durant la seva estada a l'UCI ja sigui per la seva malaltia de base, pels procediments que se'ls realitzen o per la mobilització que requereixen, és per això que és de vital importància l'administració d'analgèsia per a un bon maneig del mateix. El tractament del dolor és considerat un dret del pacient, així com un bon indicador de bona pràctica clínica i qualitat assistencial.
El dolor pot generar alteracions hemodinàmiques, respiratòries, psicològiques, metabòliques i neuroendocrines com taquicàrdia, delirium, ansietat, desorientació o insomni.
Per avaluar el dolor del pacient crític disposem de diferents escales d'avaluació, per a això, hem de tenir en compte els pacients conscients i orientats i als pacients amb limitació de la comunicació com poden ser els pacients sedats i connectats a ventilació mecànica.
Per als pacients conscients es recomana la utilització de l'escala visual analògica (EVA) o l'escala numèrica del dolor, ja que són fàcils d'aplicar i són adequades per a l'avaluació i monitoratge del dolor.
Per als pacients inconscients es pot utilitzar l'escala Richmond Agitation-Sedation (RASS) o la Behavioral Pain Scale (BPS), en elles es valoren les expressions facials, l'agitació o la postura i la sincronia amb el respirador.
Aquestes escales han de formar part d'un protocol per a l'avaluació d'aquest dolor, avaluant-mínim cada 4 hores, o abans i després de procediments invasius que puguin provocar o augmentar el dolor.
2.1 CLASSIFICACIÓ DEL DOLOR
Tenim diferents formes de classificar el dolor:
Durada:
- Dolor agut: És de curta durada i la seva intensitat es relaciona amb la gravetat de l'estímul que el produeix. Sol estar localitzat. S'acompanya de reflexos protectors del mateix organisme.
- Dolor crònic: Té una durada de més de 3 o 6 mesos, per això s'associa a una afecció crònica. No s'associa a factors protectors. El dolor crònic pot interferir en la vida quotidiana de la persona i s'associa a símptomes psicològics.
Origen
- Nociceptiu: és causat per l'activació dels receptors del dolor, els nociceptors, com a resposta de l'organisme davant un estímul. Com passa en el dolor agut, sol relacionar la intensitat amb la gravetat de l'estímul.
- Neuropàtic: S'associa al dany directe als nervis perifèrics o al sistema nerviós central (SNC), de manera que no es relaciona amb les terminals sensitives.
- Psicogen: Té una causa psíquica o factors psicològics (depressió, hipocondria).
Localització
- Somàtic: S'origina en la pell, músculs, tendons, lligaments o en el sistema vascular. Generalment està localitzat.
- Visceral: s'origina en els òrgans interns: ronyó, fetge, pulmons ... és profund, continu i generalment mal localitzat. Pot irradiar i fins i tot percebre a una altra zona del dolor d'origen.
Fisiologia del dolor
Els nociceptors o receptors del dolor, són terminacions perifèriques de les fibres aferents sensorials primàries i són els que desencadenen la resposta a l'estímul dolorós. Són estimulats com a resposta a la inflamació de la lesió tissular.
Es diferencien tres tipus segons localització; els nociceptors cutanis, els nociceptors musculo-articulars i els nociceptors viscerals. A més, hi ha dos tipus de receptors de dolor, els de conducció ràpida que responen a estímuls tèrmics i mecànics, i altres de conducció més lenta que responen a la pressió, temperatura i altres tipus d'estímul.
L'estímul del dolor és percebut pels nociceptors, aquests reben i transformen els estímuls en potencial d'acció que són transmesos a través de les fibres aferents a un nervi raquidi de la medul·la espinal. Allà, en contacte amb neurones de segon ordre (medul·lars) creuen a la banda contrària de la medul·la. Després puja fins al sistema d'activació reticular (RAS) i el tàlem. La localització i percepció de dolor es dóna a nivell de l'escorça somatosensorial, a les regions cerebrals.
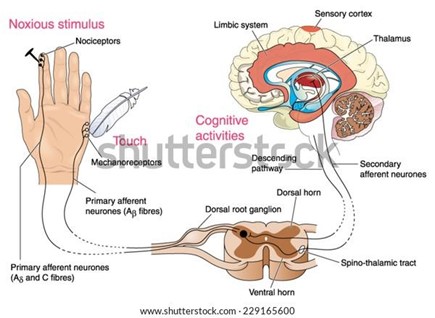
Imatge 2: Fisiologia del dolor.
2.3 UN APROPAMENT A L'ANALGÈSIA MULTIMODAL
L'analgèsia multimodal és utilitzada sobretot en el pacient postquirúrgic. Després d'una intervenció, el dolor es considera agut, i, per tant, produeix un important estrès al pacient amb la conseqüència d'alterar el seu estat hemodinàmic el qual recau en l'elevació de la morbimortalitat en el període postoperatori.
L'objectiu de l'analgèsia multimodal és reduir els efectes secundaris derivats dels fàrmacs o tècniques emprades per millorar aquest dolor, i potenciar l'analgèsia administrada per obtenir una major efectivitat del tractament.
En el dolor postoperatori intervenen la font nociceptiva, la inflamatòria i la neuropàtica, per la qual cosa implica la necessitat d'administrar de forma combinada diferents fàrmacs que actuïn sobre les diferents vies causants de dolor a nivell de l'SN central i perifèric per evitar la seva estimulació i transmissió.
Les associacions de medicaments més utilitzats són el paracetamol associat amb antiinflamatoris no esteroides (AINEs) o els opioides associats amb AINEs. Es combina la via endovenosa, amb l'epidural i els bloquejos dels nervis perifèrics o la infiltració en ferides.
La pauta d'analgèsia multimodal produeix major alleujament del dolor i redueix l'administració d'opioides, per la qual cosa es tradueix en una recuperació més plaent per al pacient, una disminució dels efectes secundaris causats pels opioides, i un millor resultat del postoperatori.
3. ATENCIÓ D'INFERMERIA EN EL PACIENT POSTQUIRÚRGIC A UCI
3.1 PRIMER CONTACTE
A l'arribada del pacient provinent de quiròfan ens podem trobar amb dues situacions diferents, el pacient encara sota els efectes del sedo analgèsia, intubat i connectat al respirador, o un pacient ja conscient, és a dir, que ja ha despertat del coma induït a quiròfan i que respira per si sol. Són situacions diferents, però les dues ens exigiran unes cures intensives per part nostra.
- En primer lloc, hem de presentar-nos i identificar el pacient que tenim davant. Confirmarem amb la polsera identificativa que el nom i la història clínica siguin correctes i coincideixin amb els que tenim a la nostra gràfica, si el pacient està conscient i orientat, podem demanar la seva col·laboració.
- L'equip que acompanya el pacient a l’UCI ens ha de posar en situació explicant-nos la intervenció que se li ha practicat, i si hi ha hagut incidències durant l'acte quirúrgic com pot ser inestabilitat hemodinàmica, sagnat, o qualsevol altra incidència important per un correcte cuidatge postoperatori. D'altra banda, devem ser informats dels antecedents del pacient i de si hi ha al·lèrgies medicamentoses i quines són.
- En aquest instant hem d'estar valorant el nivell neurològic, pot ser que el pacient ens arribi despert, però hem d'avaluar si realment està conscient i orientat. Podem ajudar-nos de les escales. Hem de situar al pacient del canvi de sala i del dia i hora que és. En cas que el pacient es desorienti o s'agiti, es pot valorar la presència i acompanyament per part de la família.
- Com hem comentat abans, el pacient pot ser portador de TOT amb ventilació mecànica i s'ha de mantenir la sedació fins que l'equip mèdic decideixi despertar i extubar al pacient. Haurem de monitorar la saturació d'oxigen perifèric (SpO2). La majoria arriben amb alguna aportació d'oxigen sent el més habitual cànules nasals de baix flux o mascareta ventimask.
És important recordar que per procedir a l'extubació hem de tenir al pacient completament despert, i, a més, assegurar-nos que ha recuperat els reflexos de defensa laringis i faringis (deglució i tussígens) i manté una adequada connexió amb l'entorn: obertura espontània d'ulls, respon a ordres verbals senzilles, etc.
- Monitoritzarem l’hemodinàmia del pacient per poder controlar la freqüència cardíaca i el ritme. Hem de monitorar la tensió arterial, ja sigui de forma invasiva o no invasiva depenent de l'estat hemodinàmic en què arribi. El pacient pot estar monitorat amb altres dispositius com Swan Ganz, Picco, Vigileo, PIC o PPC que també haurem d’identificar i controlar. En cas que el pacient porti marcapassos, s'haurà de monitoritzar i comprovar la seva funcionalitat.
- Es revisaran els accessos venosos siguin vies perifèriques o catèter venós central. Comprovarem la funció de les llums i la medicació que pugui portar en elles. En cas de necessitar NPT s'haurà d'iniciar per una llum segellada.
- Serà important el control del dolor, moltes vegades arriben amb catèter epidural amb perfusió contínua d'analgèsia que haurem de revisar. En altres casos porten perfusió contínua d'analgèsia endovenosa o analgèsia a demanda endovenosa. En qualsevol dels casos anteriors, haurem d'assegurar que l'analgèsia sigui efectiva i suficient.
Pot ser que el / la pacient encara no hagi recuperat la mobilitat si se li ha practicat una anestèsia espinal. Haurem d’anotar quan reverteixi completament.
- El control de la diüresi també és de vital importància per a orientar-nos sobre l'estat hemodinàmic del pacient. S'ha de fer de forma horària i adequar l'objectiu volum segons el pes del pacient, amb ús d’urinometer.
- Mirarem temperatura ja que moltes vegades arriben hipotèrmics a causa de la baixa temperatura dins de quiròfan, si és així, haurem de termoregular al pacient ja sigui amb mantes de roba o manta tèrmica. En cas de febre, haurem de consultar si són indicats els hemocultius, i procedirem a baixar la temperatura amb mesures físiques o fàrmacs prescrits per l'equip mèdic.
- Control de la SNG o sonda nasojejunal en declivi o aspiració suau segons indicació. L'aparició de nàusees i vòmits a causa de la medicació anestèsica és freqüent en el postoperatori, i pot ser una causa de complicació pel que haurem de revisar la medicació pautada perquè en cas que es presentin aquests símptomes, es pugui administrar de forma precoç. La SNG o nasoyeyunal no deu mobilitzar ni fer rentats si no és amb ordre estricta de metge.
- Control dels apòsits quirúrgics. En cas que l'apòsit arribi tacat, haurem de retolar-lo per poder detectar si aquest augmenta de quantitat.
- Els drenatges han de numerar si porten més d'un i conèixer on estan situats per saber si el dèbit que surt és el correcte o no, i valorar la quantitat d’aquest.
- En les primeres hores el pacient haurà de fer repòs absolut amb el capçal a 30º (posició de fowler) sempre que sigui possible i fins indicació mèdica.
- És possible que l'equip mèdic ens demani extracció d'analítiques de sang per a la valoració de diferents paràmetres com bioquímica, hemograma coagulació i gasos arterials o venosos, la realització d'un electrocardiograma o la realització d'una radiografia.
3.2 CONTROL POSTERIOR
- Dolor:
Per a la valoració del dolor utilitzarem l'escala EVA en cas de pacients conscients i en cas de pacients sota efectes de sedació l'escala que utilitzi l'hospital, com pot ser l'escala ESCID que valora l'expressió facial, la tranquil·litat, el to muscular, l’adaptació a la VM i la confortabilitat.
Utilitzarem analgèsia mitjançant catèter epidural, infusió contínua endovenosa o analgèsia sistèmica endovenosa. Comprovarem la seva efectivitat i la necessitat d’aquesta, ja que segurament no serà la mateixa demanda a l'arribada del pacient a l’UCI que al 4t dia del postoperatori.
- Ferida quirúrgica:
Es realitzarà la cura de la mateixa segons el protocol de cada hospital, generalment als matins coincidint amb la higiene el pacient i de forma estèril en grans cirurgies. Es valorarà l'aspecte i característiques per detectar possibles infeccions. És important que en cas d'algun canvi s'anoti a la gràfica i es comuniqui.
L'equip mèdic pot valorar l'ús de faixa abdominal en algunes cirurgies.
- Drenatges:
Podem trobar-nos amb diferents tipus de drenatge segons la cirurgia realitzada: Penrose, Redón, Jackson Pratt, tub de Kher, sonda Nelaton, drenatges tipus Saratoga, drenatges toràcics pleurals o drenatges ventriculars.
Es valoraran de forma contínua per detectar sagnat o canvis en el dèbit. Valorarem la pèrdua del buit. En cas de drenatges toràcics també hem de revisar el segell d'aigua, possibles fuites i comprovarem la connexió a l'aspiració si aquesta està indicada.
La cura es farà també cada 24 hores, normalment als matins quan es realitza la higiene el pacient i la cura de la ferida. En cas dels drenatges ventriculars, s'han de fer de manera asèptica i amb rigorós cura.
Seran retirats segons indicació mèdica al cap d'uns dies
En el següent QR podràs obtenir més informació sobre la funció, utilitat i cura dels drenatges:

DRENATGES QUIRÚRGICS: Penrose, Kher, Tira de gasa, Redón, Pleur-Evac: https://www.youtube.com/watch?v=9dD3TIb1aoU
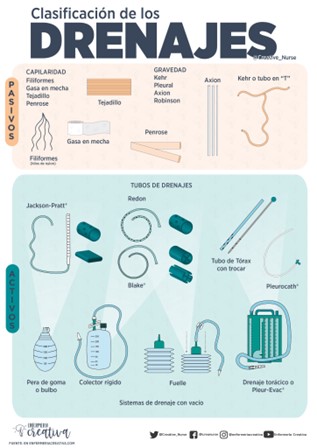
Imatge 3. Classificació dels drenatges. Font: Enfermería creativa
- Risc d'hemorràgia:
Clínica com sudoració excessiva, pal·lidesa cutània, pell freda, farcit capil·lar de més de 3 segons, nerviosisme, confusió o somnolència seran indicatius d'hemorràgia.
S'han de monitorar les constants vitals: la FC, tensió arterial, PVC, despesa cardíaca o diüresi horària per detectar signes d'inestabilitat com ara, taquicàrdia, bradicàrdia, hipotensió o oligúria.
Es realitzaran controls analítics d’hemograma, i si s'escau, s'administraran hemoderivats.
El pacient ha d'estar en repòs absolut amb el capçal del llit incorporat 30-45º fins indicació mèdica.
- Risc de complicacions pulmonars:
Quan el pacient sigui portador de TOT s'han de valorar els paràmetres del respirador, l'aspirat de secrecions, la saturació d'oxigen, etc.
Quan el pacient estigui extubat s'ha de vigilar el patró respiratori, la FR, la saturació, fisioteràpia respiratòria i mobilització precoç.
- Risc de trombosi:
Estaran indicades les mitjanes de compressió pneumàtiques intermitent després de la cirurgia o en la seva absència seran mitges de compressió en EEII.
Generalment, a les 8h postcirurgia i segons indicació mèdica, s'inicia la profilaxi antitrombòtica amb heparina de baix pes molecular.
- Nutrició
Depenent de la intervenció quirúrgica que s'hagi realitzat al pacient s'haurà de mantenir un repòs del tracte gastrointestinal, o per contra podrà seguir amb la dieta.
El dejú perllongat en el pacient crític es relaciona amb major morbimortalitat per l'estat hipermetabòlic com a resposta a l'agressió rebuda.
Hem de conèixer les diferents vies d'administració de l'alimentació per reduir aquest temps.
La nutrició que podem oferir és:
- Per via oral: després de 6 hores de dejuni postintervenció, el pacient podrà iniciar dieta progressiva segons el protocol de l'hospital.
- Per via entèrica: s'inicia nutrició enteral, generalment, per sonda nasogàstrica.
- Per via parenteral central. Generalment, es deixa una llum del catèter venós central segellada per poder iniciar nutrició per ella. Ha de ser un procediment estèril.
- Ili paralític:
Es controlarà el peristaltisme mitjançant auscultació de sorolls intestinals.
No s'han de realitzar rentats ni mobilitzar la SNG o sonda nasojejunal si no és amb indicació mèdica específica.
- Fisioteràpia respiratòria:
No ha estat fins als anys 90-2000 quan han aparegut les tècniques de fisioteràpia respiratòria que es basen en la modificació del flux inspiratori i expiratori.
La rehabilitació pulmonar després d'una intervenció quirúrgica toràcica o gastrointestinal minimitza les complicacions de l'operació, pot contribuir a reduir la hipoxèmia o el risc d'aparició d’atelèctasis i ajuda en el maneig de secrecions. Pel que es tradueix en una reducció d'infeccions, reducció en l'estada hospitalària i una rehabilitació més primerenca.
Es coneixen diferents procediments terapèutics per fer rehabilitació pulmonar: clapping, vibracions, pressió expiratòria positiva, espirometria incentivada, respiració amb llavis frunzits, ventilació dirigida, ventilació toràcica localitzada, etc. Seguidament, ens centrarem en l'espirometria incentivada, ja que els dispositius utilitzats permeten que sigui el personal d'infermeria el que expliqui i ajudi al pacient a realitzar-lo, sense necessitat de ser un fisioterapeuta.
La reexpansió pulmonar inspiratòria màxima és l'objectiu principal de la fisioteràpia respiratòria. L'espirometria incentivada és una de les més utilitzades en l'UCI després d'algunes cirurgies i en el pacient crític. És una tècnica d'inspiració lenta, profunda i llarga que ben utilitzada, millora la funció ventilatòria, redueix el treball respiratori i ajuda a un millor intercanvi gasós.
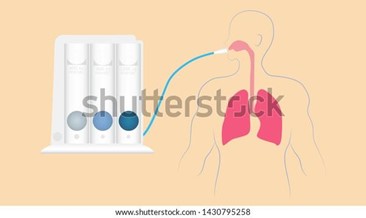
Els incentivadors espiromètrics per volum, estan orientats a augmentar el volum pulmonar amb la inspiració del pacient.
Es tracta d'un dispositiu d'una sola càmera amb un èmbol unidireccional. Amb un petit marcador, permet al pacient objectivar el volum aconseguit. A través d'una mànega, el pacient fa una inspiració lenta i l’èmbol puja indicant el volum mobilitzat.

Imatge 4: Incentivador espiromètrics per volum. Font pròpia
D'altra banda, el Triflow, utilitza la tècnica d'espirometria inspiratòria de flux. No és el més recomanat per a aquesta tècnica, ja que un mal ús pot derivar a una alcalosi respiratòria. Requereix major treball dels músculs respiratoris per part del pacient i generalment s'aconsegueixen volums pulmonars més baixos. És un aparell amb tres càmeres comunicades i una bola en cadascuna d'elles, el fet d'haver d’elevar les tres boles al màxim amb la inspiració a través d'una petita mànega, fan que aquesta sigui ràpida, no controlada i lenta pel pacient.
Imatge 5: Espirometria inspiratòria de flux (Triflow)
Els dos són d'ús individual i permeten al pacient ser autònom a l'hora de realitzar els exercicis.
Serà l'equip mèdic el que ens indicarà l'inici de la rehabilitació. En cirurgies com la pulmonar o bariàtrica, la fisioteràpia respiratòria s'inicia, generalment, en el postoperatori immediat.
BIBLIOGRAFIA
González Santos S, Mugabure Bujedo B, Uria Azpiazu A. Actualizaciones en anestesiología para enfermería. Donostia. Hospital de Donostia. Gobierno Vasco. 2010. [citado 19 ene 2021]. Disponible en:https://www.osakidetza.euskadi.eus/contenidos/informacion/hd_publicaciones/es_hdon/adjuntos/Otras_AnestesiologiaEnfermeria2014.pdf
Puppo Moreno A.M., Abella Álvarez A, Morales Conde S, Pérez Flecha M, García Ureña M.Á. La unidad de cuidados intensivos en el postoperatorio de cirugía mayor abdominal. Med Intensiva. [Internet] 2019 [citado 13 ene 2021];43(9):569-577. Disponible en:https://www.medintensiva.org/es-la-unidad-cuidados-intensivos-el-articulo-S0210569119301688#bib0380
Manual de Anestesia Regional. Rev. méd. Chile [Internet]. 2006 [citado 19 ene 2021]; 134(11):1483-1483. Disponible en:https://scielo.conicyt.cl/scielo.php?script=sci_arttext&pid=S0034-98872006001100021&lng=es.
Cabello Magues P, Martínez Ordoñez P.A. Principales complicaciones posoperatorias con el uso de la anestesia general. MEDISAN [Internet]. 2017 [citado 20 ene 2021]; 21( 10):3084-3089. Disponible en:http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1029-30192017001000013&lng=es.
Zegarra Piérola J.W. Bases fisiopatológicas del dolor. Acta méd. peruana [Internet]. 2007 [citado 19 ene 2021]; 24(2): 35-38. Disponible en:http://www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S1728-59172007000200007&lng=es.
Tobar E, Rojas V, Álvarez E, Romero C, Sepúlveda I, Cariqueo M, et al. Recomendaciones de la Sociedad Chilena de Medicina Intensiva para la analgesia, sedación, delirium y bloqueo neuromuscular en pacientes críticos médicos-quirúgicos adultos. Rev Chilena Med Intensiva [Internet] 2019[citado 2021 Ene 19]; 34(1):1-29. Disponible en:https://www.medicina-intensiva.cl/revista/pdf/68/5.pdf
Rojas V. Humanización de los Cuidados Intensivos. Rev. Med. Clin. Condes [Internet] 2019 [citado 21 ene 2021]; 30(2):120-125. Disponible en:https://www.sciencedirect.com/science/article/pii/S0716864019300240
Chabás E. Dolor postoperatorio y Unidades de Dolor Agudo. Rev. Soc. Esp. Dolor [Internet]. 2004 [citado 28 ene 2021]; 11(5):257-259. Disponible en:http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1134-80462004000500001&lng=es.
Puebla Díaz F. Tipos de dolor y escala terapéutica de la O.M.S.: Dolor iatrogénico. Oncología (Barc.) [Internet]. 2005 [citado 21 ene 2021] ; 28( 3 ): 33-37. Disponible en:http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0378-48352005000300006&lng=es.
González de Mejía N. Analgesia multimodal postoperatoria. Rev. Soc. Esp. Dolor [Internet]. 2005 [citado 15 ene 2021]; 12(2):112-118. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1134-80462005000200007
Soto Otero Y. Analgesia multimodal una alternativa para el paciente quirúrgico. Rev Cubana Pediatr [Internet]. 2020 [citado 28 ene 2021]; 92(2): 508. Disponible en:http://www.revpediatria.sld.cu/index.php/ped/article/view/508
Vasallo Comendeiro V. J, Arjona Fonseca S. Analgesia multimodal postoperatoria en cirugía ginecológica y obstétrica urgente. Rev cuba anestesiol reanim [Internet]. 2011 [citado 28 ene 2021]; 10(3):205-212. Disponible en:http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1726-67182011000300005&lng=es.
Fernández Blanco, R. Beneficios de la fisioterapia respiratoria preoperatoria en pacientes por cáncer de pulmón [tesis en internet]. [Madrid]:Universidad Computense de Madrid; 2019 [citado 28 ene 2021]. Disponible en:https://eprints.ucm.es/id/eprint/59703/
PubMed [Internet] Medicina Intensiva. Miranda Rocha AR, Martinez BP, Maldaner da Silva VZ, Forgiarini Junior LA. Early mobilization: Why, what for and how?. 2017[cited 2021 Jan 28] ;41(7):429-436. Available:https://pubmed.ncbi.nlm.nih.gov/28283324/
Lorenzo Mato, S. Eficacia de la espirometría incentivada tras cirugía torácica y abdominal: una revisión sistemática [trabajo final de grado en Internet].[A Coruña]: Universidad de Coruña. 2017 [citado el 28 ene 2021] disponible en-:https://ruc.udc.es/dspace/bitstream/handle/2183/18619/LorenzoMato_Silvia_TFG_2016.pdf?sequence=2&isAllowed=y
Goñi-Viguria R, Yoldi-Arzoz E, Casajús-Sola L, Aquerreta-Larraya T, Fernández-Sangil P Guzmán-Unamuno E, et al. Fisioterapia respiratoria en la unidad de cuidados intensivos: Revisión bibliográfica. Enfermería Intensiva [Internet] 2018 [citado 13 enero 2021] ;29(4):168-181. Disponible en:https://www.elsevier.es/es-revista-enfermeria-intensiva-142-avance-resumen-fisioterapia-respiratoria-unidad-cuidados-intensivos-S1130239918300580
Bezares B, Sanz O, Jiménez I. Patología puerperal. Anales Sis San Navarra [Internet]. 2009 [citado 13 ene 2021]; 32(1):169-175. Disponible en:http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1137-66272009000200015&lng=es.
Ojeda González J, Rodríguez Älvarez M, Estepa Pérez J, Piña Loyola C, Cabeza Poblet B. Cambios fisiológicos durante el embarazo. Su importancia para el anestesiólogo. Medisur [Internet]. 2011 [citado 13 ENE 2021] ; 9(5):484-491. Disponible en:http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1727-897X2011000500011&lng=es.
Ministerio de Sanidad, Servicios Sociales e Igualdad. Guía de práctica clínica de atención en el embarazo y puerperio. Guías de Práctica clínica en el SNS. 2014 [citado 13 ene 2021]. Disponible en:https://www.mscbs.gob.es/organizacion/sns/planCalidadSNS/pdf/Guia_practica_AEP.pdf
(SEGO) G de trabajo de la SE de G y O. Tratornos hipertensivos en la gestación. Guía de Asistencia Práctica actualizada en febrero de 2020 Índice. SEGO, Guía Asist Práctica, Med Perinat [Internet]. 2020[citado 14 ene 2021];1–44. Dsiponible en:www.prosego.com
Protocols mediciana manternofetal. Hipertensión y gestación. Hospital Clínic, Hospital Sant Joan de Deu, Universitat de Barcelona. [Internet]. [citado 14 ene 2021]. Disponoble en:https://medicinafetalbarcelona.org/protocolos/es/patologia-materna-obstetrica/hipertensi%C3%B3n%20y%20gestaci%C3%B3n.pdf
Salas RB, Montero BF, Alfaro MG. Trastornos hipertensivos del embarazo: comparación entre la guía de la Caja Costarricense del Seguro Social del 2009 y las recomendaciones de la Asociación de Ginecología Obstetricia del 2019. Rev Méd Sinergia. [Internet] 2020 [citado 10 feb 2021];5(07):1-14. Disponible en:https://www.medigraphic.com/cgi-bin/new/resumen.cgi?IDARTICULO=94811
Arigita Lastra M, Martínez Fernández GS. Síndrome HELLP: controversias y pronóstico. Hipertens Riesgo Vasc. [Internet]. 2020 [citado 10 feb 2021] ;37(4):147-151. Disponible en:https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7428701/
Karlsson H, Pérez Sanz C. Hemorragia postparto. Anales Sis San Navarra [Internet]. 2009 [citado 13 feb 2021] ; 32( 1 ): 159-167. Disponible en:http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1137-66272009000200014&lng=es.
Protocols medicina manternofetal. Hemorràgia postpart. Prevenció i Tractament. Hospital Clínic, Hospital Sant Joan de Deu, Universitat de Barcelona. [Internet]. [citado 14 ene 2021]. Disponoble en:https://medicinafetalbarcelona.org/protocolos/es/patologia-materna-obstetrica/hemorragia-post-parto.html
Álvarez-Silvares E, García-Lavandeira S, Rubio-Cid P. Factores de riesgo de la evolución de la hemorragia posparto a hemorragia posparto severa: estudio de casos y controles. Ginecol Obstet Mex. [Internet]. 2015[citado 13 feb 2021] ;83(07):437-446. Disponible en:https://www.medigraphic.com/pdfs/ginobsmex/gom-2015/gom157h.pdf
Insunza Figueroa A, Novoa Pizarro J, Carrillo Termini J, Latorre Riquelme R,Rubio Jara T, Paiva E. Betametasona Fosfato para la prevención de Síndrome de Dificultad Respiratoria (SDR) del recién nacido de pretérmino. Rev Chil Obst Ginec. [Internet]. 2019 [citado 13 feb 2021] ;84 (1):41-48 Disponible en:https://scielo.conicyt.cl/pdf/rchog/v84n1/0717-7526-rchog-84-01-0041.pdf
García Mirás R, Pérez Valdés-Dapena D, Lugones Botell M, Lay Rodríguez A. Betametasona como madurante pulmonar fetal: Influencia sobre el embarazo y el parto. Rev Cubana Obstet Ginecol [Internet]. 2001 [citado 15 feb 2021]; 27( 1 ): 76-82. Disponible en:http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0138-600X2001000100013&lng=es.
García V, Echavarría L.G, Ardila R, Gutiérrez J. Hallazgos clínicos y de laboratorio que sugieren tempranamente el síndrome de HELLP en pacientes con preeclampsia severa. Rev. chil. obstet. ginecol. [Internet]. 2014 [citado 19 feb 2021] ; 79( 1 ): 9-13. Disponible en:https://scielo.conicyt.cl/scielo.php?script=sci_arttext&pid=S0717-75262014000100002&lng=es.
Torres Rodriguez KJ. ¿Qué hay en común entre el hígado graso agudo del embarazo y la preeclampsia? Subdiagnóstico clínico de alta mortalidad. Rev. Med. [Internet]. 2020 [citado 10 de mar 2021];27(1):61-2. Disponible en:https://revistas.unimilitar.edu.co/index.php/rmed/article/view/2945
Santana Cabrera L, Hernández Medina E, Shanan Navarro G, Sanhcez Palacios M. Fallo multiorgánico secundario a hígado graso aguda del embarazo. Rev Med Intensiva [Internet]. 2006 [citado 10 mar 2021];30(2):81. Disponible en:https://www.medintensiva.org/en-fallo-multiorganico-secundario-higado-graso-articulo-13085813
García-Lavandeira, S, Álvarez-Silvares, E, Rubio-Cid, P, & Borrajo-Hernández, E. Hemorragia posparto secundaria o tardía. Ginecol. obstet. Méx. [Internet]. 2017[citado 11 mar 2021];85(4):254-266. Disponible en:http://www.scielo.org.mx/scielo.php?pid=S0300-90412017000400007&script=sci_arttext
Voto, L, Casale R, Basanta N, Fabiano P, Lukestik J, Tissera R, et al. Actualización de conscenso de obstetricia. FASGO 2019. Hemooragia postparto. [Internet]2019.[citado 11 Mar 2021]. Dsiponible en:http://www.fasgo.org.ar/archivos/consensos/Consenso_2019_Hemorragia_Post_Parto.pdf
WHO guidelines for the management of postpartum haemorrhage and retained placenta. [Internet]. 2009 [Citado 21 mar 2021] Disponible en:https://apps.who.int/iris/bitstream/handle/10665/44171/9789241598514_eng.pdf;jsessionid=AF53DE25A733506082EC708BF4E8BF8E?sequence=1
Asturizaga P, Toledo Jaldin L. Hemorragia obstetrica. Rev. Méd. La Paz [Internet]. 2014 [citado 13 Mar 2021] ; 20( 2 ): 57-68. Disponible en:http://www.scielo.org.bo/scielo.php?script=sci_arttext&pid=S1726-89582014000200009&lng=es.
Evensen A, Anderson JM, Fontaine P. Hemorragia posparto: prevención y tratamiento. Soy Fam Physician 2017 .[citado 13 Mar 2021]; 95: 442. Disponiblen en:https://revistamedicasinergia.com/index.php/rms/article/view/512/860
Camacho Castro F, Rubio Romero J. Recomendaciones internacionales para el tratamiento médico de la hemorragia posparto. Rev. Fac. Med. 2016.[citado 13 Mar 2021]; 64(1): 87-92. Disponible en:https://revistas.unal.edu.co/index.php/revfacmed/article/view/50780/55580
Evensen A, Anderson JM, Fontaine P. Postpartum Hemorrhage: Prevention and Treatment. Am Fam Physician. [Internet] 2017.[citado 13 Mar 2021];95(7):442-449. Disponible en:https://www.aafp.org/afp/2017/0401/p442.html
Protocolos mediciana manternofetal. Sepsis y shock séptico en gestación y puerperio. Hospital Clínic, Hospital Sant Joan de Deu, Universitat de Barcelona. [Internet]. [citado 14 ene 2021]. Disponoble en:https://medicinafetalbarcelona.org/protocolos/es/patologia-materna-obstetrica/sepsis-y-shock-septico.html
Gómez-Gómez B, Sánchez-Luna JP, Pérez-Beltrán CF, Díaz-Greene EJ, Rodríguez-Weber FL. Choque séptico. Lo que sabíamos y lo que debemos saber. Med. interna Méx. [revista en la Internet]. 2017 Jun [citado 27 Mar 2021] ; 33( 3 ): 381-391. Disponible en:http://www.scielo.org.mx/scielo.php?script=sci_arttext&pid=S0186-48662017000300381&lng=es.
Leisman, D. ,, Doerfler, M. , Ward, M., Masick, K., Wie, B., Gribben, J., Hamilton, E., et al. Beneficio de supervivencia y ahorro de costos del cumplimiento con un paquete de sepsis simplificado de 3 horas en una serie de cohortes de observación prospectivas, de múltiples sitios. Med cuidados intensivos: (2017) .[citado 20 Mar 2021]; 45 ( 3)395-406. Disponible en:https://journals.lww.com/ccmjournal/Abstract/2017/03000/Survival_Benefit_and_Cost_Savings_From_Compliance.3.aspx
Levy MM, Evans LE, Rhodes A. The surviving sepsis campaign bundle: 2018 update. Crit Care Med. [Internet] 2018 [citado 20 Mar 2021];46(6):997–1000. Disponible en:https://journals.lww.com/ccmjournal/Fulltext/2018/06000/The_Surviving_Sepsis_Campaign_Bundle__2018_Update.21.aspx
Puertas A, Gallo J.L., Ruiz S. Identificación precoz de la sepsis obstétrica. Rev. Latin. Perinat. (2017).[citado 20 Mar 2021]. 20(2):72-9. Disponible en:http://revperinatologia.com/images/Identificaci%C3%B3n_precoz_de_la_sepsis_obst%C3%A9trica.pdf
Roa I, Meruane M. Desarrollo del Aparato Digestivo Digestive System Development. Int J Morphol. [Internet]2012[citado 27 Mar 2021];30(4):1285–94.https://scielo.conicyt.cl/pdf/ijmorphol/v30n4/art06.pdf
Kierszenbaum, A., Tres, L. Histología y biología celular: introducción a la anatomía patológica. Elsevier Health Sciences. (2020). [citado 20 Mar 2021]. Disponible en:https://books.google.es/books?hl=ca&lr=&id=y2XnDwAAQBAJ&oi=fnd&pg=PP1&dq=+anatomia+del+aparato+digestivo+humano&ots=GMIGHd_5_X&sig=fjCTHzHbx6aJT2PUBP-SFrlfEzc#v=onepage&q=anatomia%20del%20aparato%20digestivo%20humano&f=false
Ortiz Á, Martinez L, Parrilla P. Cirugía Esofagogástrica [Internet]. 2017. [citado 20 Mar 2021]. 390–448 p. Disponible en:https://www.aecirujanos.es/files/documentacion/documentos/libro-esofagogastrica-web.pdf.
Lim R. Procedimientos bariátricos para el manejo de la obesidad severa: descripciones. 2020. [citado 20 Mar 2021].Disponible en:https://www.uptodate.com/contents/bariatric-procedures-for-the-management-of-severe-obesity-descriptions/contributors
Sociedad Española de Oncología Médica. Las cifras del cáncer en España 2020 Hombres. Soc Española Oncol Médica. [Internet].2020. [citado 20 Mar 2021];36..Dsiponoble en:https://seom.org/seomcms/images/stories/recursos/Cifras_del_cancer_2020.pdf
Cáncer F contra el. Cáncer de esófago: Una guía para pacientes. Fund contra el cáncer. [Internet].2012[citado 20 Mar 2021].;31.Disponible en:https://www.esmo.org/content/download/6632/115227/1
Leyva-Martínez S., Fernández-Lloret S., Martín-Ruiz J. L.. Resección intestinal masiva: Proceso de adaptación nutricional. Nutr. Hosp. [Internet]. 2007 . [citado 20 Mar 2021; 22(5 ): 616-620.].Disponible en:http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0212-16112007000700016&lng=es.
Ortiz Hurtado H, Armendáriz Rubio P, García-Granero E, Frasson M. Cáncer de colon. Cáncer de recto [Internet]. Guías de la asociación española de cirujanos: Cirugía colorrectal. 2016. [citado 20 Mar 2021]. 265–290 p. Disponible en:https://www.aecirujanos.es/files/documentacion/documentos/cirugia-colorrectal-2-edic.pdf
Maraví Poma E, Zubia Olascoaga F, Petrov MS, Navarro Soto S, Laplaza Santos C, Morales Alava F, et al. SEMICYUC 2012. Recomendaciones para el manejo en cuidados intensivos de la pancreatitis aguda. Med Intensiva. 2013;37(3):163–79.
Concha P. M, Jarufe C. N. Cirugía hepática: algunas consideraciones más allá de la técnica quirúrgica. Rev Chil Cir [Internet]. 2017. [citado 1 Abr 2021] 69(1):89–93. Disponible en:http://dx.doi.org/10.1016/j.rchic.2016.06.013
Cugat E, Mir-Labrador J, Cortese S, Pareja E, Fuster J, Santoyo J. Cirugía Hepática. Cirugía Hepática. [Internet]. 2018. [citado 1 Abr 2021]; 34–44 p. Disponible en:https://www.aecirujanos.es/files/documentacion/documentos/hepaticaaec.pdf
Fabregat J, Busquets J, Peláez N, Secanella L RE. Tumores quísticos y neoplasias benignas de páncreas. Cirugía biliopancreática. [Internet]. 2018. [citado 1 Abr 2021]. 244–252 p. Disponible en:https://www.aecirujanos.es/files/documentacion/documentos/bilioaec.pdf
Muñoz Castro C. Resultados Iniciales De Un Programa De Cirugía Hepato-Bilio-Pancreática Laparoscópica En El Hospital De Regional De Talca. Rev Cir (Mex). [Internet] 2019[citado 1 Abr 2021];71(5):433–41. Disponible en:https://www.mendeley.com/catalogue/dbe5b3c7-155b-3f38-ba30-6678845cacac/
Vera R, Dotor E, Feliu J, González E, Laquente B, Macarulla T, et al. SEOM Clinical Guideline for the treatment of pancreatic cancer (2016). Clin Transl Oncol. [Internet] 2016[citado 2 abr 2021] ;18(12):1172–8. Disponible en:SEOM Clinical Guideline for the treatment of pancreatic cancer (2016) (springer.com)
Baron TH, DiMaio CJ, Wang AY, Morgan KA. American Gastroenterological Association Clinical Practice Update: Management of Pancreatic Necrosis. Gastroenterology [Internet]. 2020[citado 2 abr 2021];158(1):67-75.e1. Disponibe en:https://doi.org/10.1053/j.gastro.2019.07.064
Maraví Poma E, Zubia Olascoaga F, Petrov MS, Navarro Soto S, Laplaza Santos C, Morales Alava F, et al. SEMICYUC 2012. Recomendaciones para el manejo en cuidados intensivos de la pancreatitis aguda. Med Intensiva. 2013[citado 2 abr 2021];37(3):163–79. Disponible en:https://medintensiva.org/es-pdf-S0210569113000119
Aguda P, Medicina EN, Experiencia I, Años IDE. ACUTE PANCREATITIS IN CRITICAL CARE UNITS . RESEARCH EXPERIENCE IN 50 YEARS . 2020.[citado 2 abr 2021];13(2):107–12. Disponible en:http://sopemi.org.pe/revistaintensivos/index.php/intensivos/article/view/56/53
García WU, Loany LR, Alejandra B, Diek RL. Pancreatitis Aguda : Evidencia Actual Acute Pancreatitis : Current Evidence. iMedPub Journals [Internet]. 2018[citado 2 abr 2021];14(1):1–10. Dsiponible en:https://www.archivosdemedicina.com/medicina-de-familia/pancreatitis-aguda-evidencia-actual.pdf
Riera C. Saperas E. Actuación de enfermería en la hemorragia digestiva baja. [citado 2 abr 2021]181–9. Disponible en:https://www.aegastro.es/documents/enfermeria/Hemorragia-digestiva-baja-2.pdf
Calvo XC, Benedi EB, Moreno GC, Rosas H, Lago A, Rodríguez AN, et al. Hemorràgia Digestiva Alta No Deguda a Hipertensió Portal. 2016[citado 2 abr 2021];1(1):2–17. Disponible en:http://www.scdigestologia.org/docs/docs_posicionament/11_HEMORRAGIA_DIGESTIVA_ALTA.pdf
De M, La AYDE, En F, Hemorragia LA. Manejo de la anemia y de la ferropenia en la hemorragia digestiva PRODIGGEST. 2017[citado 2 abr 2021] Dsiponible en:https://www.aegastro.es/documents/prodiggest/Prodiggest-Anemia-y-ferropenia.pdf
García-Iglesias P Botargues J.M, Feu Caballé F., Villanueva Sánchez C, Calvet Calvo X. Manejo de la hemorragia digestiva alta no varicosa: documento de posicionamiento de la Societat Catalana de Digestologia. Digestologia D. Gastroenterología y Hepatología. 2017[citado 3 abr 2021];40(5). Disponible en:https://www.elsevier.es/es-revista-gastroenterologia-hepatologia-14-articulo-manejo-hemorragia-digestiva-alta-no-S0210570516301959
Hernandez E, Campo R. Actuación de la enfermería en la endoscopia digestiva alta y terapéutica endoscópica de la hemorragia digestiva alta no variciosa. Gpc N. D Igestiva a Lta. 2017[citado 3 abr 2021];41–6.Disponible en:https://www.aegastro.es/documents/enfermeria/Endoscopia-digestiva-alta.-Terap%C3%A9utica-endosc%C3%B3pica-de-la-hemorragia-digestiva-alta-no-varicosa.pdf
Kong H-. Eficacia del tratamiento endoscópico en la hemorragia digestiva alta sin evidencia de sangrado activo. Med Intensiva. 2003[citado 5 abr 2021];27(10):704–6. Disponible en:https://medintensiva.org/es-eficacia-del-tratamiento-endoscopico-hemorragia-articulo-13055991?referer=buscador
Martínez J, Albillos A. Tratamiento de la ascitis refractaria TT - Treatment of refractory ascites. Gastroenterol hepatol (Ed impr) [Internet]. 2014[citado 5 abr 2021];37(supl.2):68–73. Dsiponible en:https://www.elsevier.es/es-revista-gastroenterologia-hepatologia-14-pdf-S021057051470072X
Fernandez J, Aracil C, Cardona MC, Coll S, Hombrados M, Morillas R, Pardo A, et al. Evaluación y tratamiento del paciente cirrótico crítico. Gastroenterología y Hepatología. 2016 [citado 5 abr 2021];39(9). Dsiponible en:https://www.elsevier.es/es-revista-gastroenterologia-hepatologia-14-articulo-evaluacion-tratamiento-del-paciente-cirrotico-S021057051500268X
Campos-Varela I, Castells L. Puntuaciones de pronóstico de la cirrosis. Gastroenterol Hepatol. 2008[citado 5 abr 2021];31(7):439–46. Disponoble en:https://www.elsevier.es/es-revista-gastroenterologia-hepatologia-14-articulo-puntuaciones-pronostico-cirrosis-S0210570508756486
Aguilera L. Cuidados Intensivos y Emergencias. 1ª ed. Madrid 200
Quir C, Med F. Peritonitis aguda. Clin Quir Fac Med UdelaR; [Internet] 2018. [citado 6 abr 2021] Disponible en:https://www.quirurgicab.hc.edu.uy/images/Peritonitis_aguda_CQFM.pdf
