1. INTRODUCCIÓ
Les cures intensives han evolucionat a partir de l’evidència que els pacients amb malaltia o dany agut que posa en perill la vida, poden ser millor tractats si s’agrupen en àrees específiques de l’hospital. Parlar d’Unitat de Cures Intensives (UCI) centra la nostra atenció en un lloc específic de l’hospital on s’ofereixen cures altament especialitzades. Cures destinades a persones que es troben en una situació de tal gravetat que suposa un elevat risc per a la seva supervivència.
És interessant oferir la perspectiva històrica que porta a la creació d’aquestes unitats, i el seu desenvolupament històric permet entendre la situació actual i el continu procés d’adaptació que els caracteritza. Al llarg del temps sorgeixen noves situacions, que comporten canvis en la manera de tenir cura, encara que la necessitat d’atendre de manera prioritària a pacients en perill de mort es manté en el temps.
El concepte de cures intensives va ser creat per la infermera Florence Nightingale en 1854, durant la Guerra de Crimea. Florence, va considerar que era necessari separar els soldats en estat de gravetat d’aquells que només tenien ferides menors per tenir-ne cura de manera especial. El 1950 l’anestesiòleg Peter Zafar, considerat el primer intensivista, va desenvolupar una àrea de cures intensives, en la qual mantenia als pacients sedats i ventilats.
La primera unitat de cures intensives es va crear a Copenhaguen el 1953, com a resposta a una epidèmia de poliomielitis. Va sorgir de la necessitat de vigilar i ventilar constantment als pacients. Amb el pas el temps, aquestes unitats es van anar creant en els hospitals de tot el món, i amb els avenços tecnològics i el desenvolupament de la medicina, avui hi ha unitats de cures intensives específiques per a diferents especialitats de la salut.
D’aquesta manera, és en la dècada dels anys 50 quan les Ucis arribaran el seu màxim desenvolupament; només alguns hospitals amb més de 300 llits tenien UCI mentre que a la fi dels anys 60 ja es poden trobar a la majoria dels hospitals.
Un estudi realitzat al Canadà el 1961 va demostrar el seu impacte en la reducció de la mortalitat. Aquestes unitats s'entenen com a llocs destinats a la vigilància i tractament intensiu de pacients amb les conseqüents especificitats organitzatives i estructurals. El Ministeri de Sanitat regula tot això en una Guia de Recomanacions. Progressivament el desenvolupament del concepte modern de malaltia crítica conduirà a un canvi gradual en el funcionament d’aquestes unitats. Es fa necessària la seva adaptació a les guies i recomanacions basades en l’evidència científica.
L’evolució de la Medicina al segle XX ha comportat avenços que possibiliten el manteniment d’òrgans vitals mitjançant avenços tecnològics com ara: la ventilació mecànica, reanimació cardiopulmonar, nutrició artificial, teràpies de substitució renal … que a la vegada han derivat en la medicalització de la Medicina.
El 1970 es crea la Societat Americana de Cures Intensives (Society of Critical Care Medicine: SSCM). El Consell d’Especialitats Americà (American Board of Medical Especialidades) assegura el reconeixement a l’especialitat d’Intensius.
Al Regne Unit, fins l’any 2000 es diferenciava entre unitats tancades i obertes, les darreres investigacions van prioritzar el desenvolupament de les unitats tancades. Unitat tancada entesa com aquella en la qual els metges pertanyen específicament a la unitat, aquest és el model que han seguit històricament els hospitals espanyols.
A Espanya, la creació de l’especialitat d’Intensivista recollida en la Llei d’Especialitats (Reial Decret 2015/1978), ofereix les garanties de formació i les competències professionals adequades en l’atenció del pacient crític. El 1971 es crea la Societat Espanyola de Medicina Intensiva, Crítica i Unitats Coronàries (SEMICYUC) i que constitueix una associació científica, multidisciplinària i de caràcter educatiu. Amb la missió de promoure la millora en l’atenció del pacient críticament malalt, mitjançant la participació en projectes de recerca i la col·laboració amb les diferents comunitats autònomes, alhora que fomenta trobades entre els professionals organitzant cursos, jornades i congressos anuals.
Avui dia es comença a parlar de la necessitat d’humanitzar les cures, oferint atenció integral a través d’un equip multidisciplinari centrat en el maneig de símptomes físics sense oblidar el suport psicosocial i espiritual. En aquest context sorgeixen projectes com Humanització de les Cures Intensives, que defineixen el treball d’un grup multidisciplinari de professionals d’UCI amb l’objectiu de millorar l’atenció, donant espai a familiars i pacients. Al seu torn s’integra dins del Projecte d’Humanització de les Cures de l’Organització Mundial de la Salut (OMS), i suposa nous reptes per als professionals. Busca oferir una atenció de caràcter integral, des del treball d’un equip multidisciplinari de professionals, centrat en la comunicació.
Les infermeres i infermers no disposen d’una Especialitat pròpia, de manera que diferents universitats ofereixen programes educatius adequats a les necessitats d’aquestes unitats. L’actual pandèmia deguda a la Covid ha posat en relleu la necessitat de desbloquejar l’Especialitat de Crítics, Urgències i Emergències.
2. QUÈ ÉS UNA UNITAT DE CURES INTENSIVES?
La Unitat de Cures Intensives (UCI) és un servei summament especialitzat i equipat amb tot el necessari per atendre pacients amb pronòstic greu o amb alt risc de presentar complicacions. Pel seu estat, requereixen monitoratge continu, vigilància i tractament específic.
Es tracta d’una àrea polivalent d’accés restringit destinat a proporcionar a aquests pacients assistència intensiva integral les 24 hores del dia, i on la coordinació de tots els recursos és primordial. La disponibilitat d’una UCI atorga a un centre hospitalari la seguretat de poder prestar assistència de qualitat al malalt més greu.
D’aquesta manera les Ucis, són definides pel Ministeri de Sanitat, com:
“Organització de professionals sanitaris que ofereix assistència multidisciplinària en un espai específic de l’hospital, que compleix uns requisits funcionals, estructurals i organitzatius, de manera que garanteix les condicions de seguretat, qualitat i eficiència adequades per atendre pacients que, sent susceptibles de recuperació, requereixen suport respiratori o que necessiten suport respiratori bàsic juntament amb suport de, almenys dos òrgans o sistemes, així com tots els pacients que requereixen un menor nivell de cures”.
2.1. Concepte i característiques.
La Unitat de Cures Intensives o UCI d’un centre hospitalari és una àrea en la qual es troben els pacients amb un estat de salut denominat com molt greu i necessiten unes cures molt específiques per a la seva possible recuperació.
Una UCI ha de ser una zona de l’hospital que s’ubiqui de manera independent, però que a la vegada tingui un accés ràpid i directe de la resta dels altres serveis de l’hospital.
Com qualsevol unitat d’un hospital, l’UCI té uns requisits i característiques pròpies de la unitat, i diferents al seu torn d’un altre tipus d’unitat intrahospitalària. La dinàmica general de l’UCI ha de ser el treball en equip, les activitats han de centrar i realitzar-se en funció i al voltant del pacient. D’aquesta manera, se li proporciona segons les seves necessitats, unes cures de qualitat.
Per descriure una UCI cal una sèrie de paràmetres com són:
- Estructura física:
Des de fa molts anys s’investiga i es publica quina seria l’estructura i disposició arquitectònica d’una UCI per aconseguir dinamisme, eficàcia, amplitud, control fàcil dels pacients i una perfecta tècnica d’asèpsia.
Com s’ha esmentat, ha de situar-se en una zona amb fàcil accés per part de la resta dels serveis, sobretot urgències, quiròfan i medicina interna. Però a més, cal dir que l’UCI és una zona amb una taxa de mortalitat elevada i per tant també ha d’haver-hi una fàcil, ràpid i discret accés al mortuori. No ha de ser zona de pas per a qualsevol altra unitat, ha d’existir una entrada i sortida més pública
(Per a l’ús de familiars i visitants del pacient) o una més interna (per a ús exclusiu per a la mobilització del pacient per a trasllats, realització de proves …, per al mateix personal i també per a subministraments).
Pel que fa al nombre de llits, la majoria de les recomanacions en aquest sentit estableixen que la sala ideal no ha de tenir menys de 8 llits ni més de 12, la qual cosa permet una adequada divisió dels recursos humans i un adequat rendiment econòmic. Hi ha diverses maneres d’establir el nombre de llits necessaris en una institució en particular. Les fórmules generals es basen en el nombre total de llits de l’hospital i el percentatge de llits mèdics/quirúrgics que han d’estar disponibles per a la cura especialitzada.
Una recomanació acceptable és utilitzar valors històrics d’ocupació de llits de pacients crítics, sigui en la mateixa institució o en institucions similars en la mateixa àrea geogràfica.
L’estructura de l’UCI està en continu canvi, sempre buscant la major funcionalitat i eficàcia per a les cures. Des que s’establís com a unitat de cures intensives en la dècada dels 60, fins al moment actual, ha sofert molts canvis. Tot això succeeix per l’evolució en els aparells i en el diagnòstic de les malalties, a poc a poc s’ha anat convertint en una unitat més complexa. En un primer moment, les UCIs eren una Unitat Oberta, és a dir, no existia separació física entre llit i llit. Però amb el temps, s’ha vist que causa més infeccions nosocomials, ja que no es pot fer un aïllament bacteriològic correcte, manca de privacitat dels pacients, excessiva quantitat de sorolls, l’alt nivell d’activitat constant, encara que l’avantatge d’aquest disseny és quan la unitat és particularment petita,
Pel que en la dècada dels 70 es va començar a redefinir la seva estructura en boxes individualitzats, millorant així en la privacitat del pacient (sexe, edat, bacteriològic, acústic), de manera que es va passar a denominar-unitat tancada. Aquests boxes han d’estar envidrats, sense parets per poder visualitzar al pacient des del control d’infermeria, podent existir persianes per augmentar la intimitat del pacient. Els boxes, deuen estar disposats al voltant del control per poder visualitzar-los des de qualsevol punt. El disseny d’habitació individual involucra un alt cost d’infermeria, ja que per a una cura d’excel·lència es requereix una infermera per habitació, i un auxiliar per a les tasques d’higiene dels pacients entre altres … El risc d’aquestes unitats és la desatenció del pacient en cas de no disposar d’una adequada dotació d’infermeria. També hem d’esmentar un tercer tipus arquitectònic que seria el mixt, que és una combinació de tots dos sistemes (oberta i tancada).

Imatge 1: Unitat tancada. UCI de l’Hospital Universitari Sant Joan de Reus (Tarragona)

Imatge 2: Unitat oberta. UCI de l’Hospital Universitari Sant Joan de Reus (Tarragona).
Totes les unitats de cures intensives, tant d’un disseny com d’un altre, es troben aïllades de la resta de l’estructura de l’hospital. No es pot entrar-hi per error, ja que solen estar franquejades per barreres, portes, sistemes d’entrada amb identificació que les faci més segures, sobretot de cara a les infeccions nosocomials.
A més d’una estructura oberta, tancada o mixta, el seu ús pot ser monogràfic (un mateix tipus de patologies a tractar: UCI hepàtica, UCI nefrològica, etc.) o polivalent (tota mena de pacients crítics). En funció del model arquitectònic de l’hospital on s’insereixi l’UCI, el seu espai tindrà una planta triangular, quadrada o circular.
Una consideració important en dissenyar la unitat és establir l’espai per llit, incloent-hi l’àrea de suport adjacent. El requeriment mínim per a cada llit exigit per la legislació del nostre país és de 9 m², havent de considerar les necessitats implícites en els equips d’assistència (cures bàsiques com la neteja, relacions humanes, tractament del pacient) i monitoratge habitual, i l’espai necessari per equips d’ús no continu, com màquines per a hemodiàlisi, equips de circulació extracorpòria, equip de plasmafèresi, etc. El disseny ha de permetre un lliure accés al pacient per tots els costats del llit, sense generar molèsties al pacient ni a la resta de personal. Aquest accés generalment és afectat per l’emplaçament del llit i pel tipus de monitors o fonts d’electricitat, oxigen, aspiració, etc., que es connecten amb ella. La majoria de les unitats compten amb un sistema de monitoratge i de fonts de poder a la capçalera del llit, cosa que, en general, dificulta el lliure accés al capdavant del pacient. En aquest sentit són preferibles les columnes fixes a sostre.
És convenient disposar d’un espai d’emmagatzematge particular per a cada llit. En el mateix s’han d’ubicar els medicaments, el material d’un sol ús, els estris propis del pacient i altres estris necessaris per a una atenció ràpida i eficient.
Un altre element fonamental del disseny és la localització de les piques pel rentat de mans. Una disposició ideal hauria d’incloure una pica per llit.

Imatge 3: Box individual d’UCI amb pica i armari per als objectes personals del pacient (Hospital Universitari Sant Joan de Reus, Tarragona).
Quan la unitat és mixta, ha d’haver-hi llits d’aïllament sent l’ideal que hi hagués llits que poguessin aïllar per a malalts amb infeccions respiratòries, sèpsia, grans cremats … En el moment actual no hi ha una recomanació ferma per cap d’aquests dissenys, i s’han incorporat altres alternatives com la separació per mampares vidriades, unitats circulars amb accés individual, etc. Encara en països amb alt nivell d’assistència, com a USA, la tendència actual a la contenció de costos fa molt poc pràctica l’opció d’Unitats de Teràpia Intensiva amb habitacions individuals.
Existeixen una sèrie de mesures bàsiques pel que fa a la construcció d’una UCI que van encaminades a facilitar els objectius terapèutics i prevenció de riscos laborals i d’asèpsia que es descriuen a continuació:
- A fi de facilitar la neteja i evitar l’acumulació de brutícia, les zones d’unió entre sòl i paret ha de ser corbada i no en angle recte.
- La disposició del sostre no ha de tenir irregularitats ni estar conformat per plaques que puguin acumular brutícia.
- Els materials han de ser vinílics o similars, ja que no s’alteren amb els agents químics, no es degraden enfront de l’acció de la llum, la calor, la humitat, etc., i per tant no generen contaminació per despreniment de partícules. Són resistents a l’abrasió.
- Els materials han de ser aïllants, han d’afavorir la insonorització i han de ser impermeables a l’aigua i al vapor d’aigua.
- El paviment ha de ser conductiu, de manera que sigui capaç d’eliminar l’electricitat estàtica. Per això, ha de ser de carbó d’acetilè que és conductiu, té bona qualitat acústica, és antilliscant en condicions d’humitat, manca de porositat i està lliure de juntes. És fàcil de netejar i resistent als germicides, capaç de suportar el trànsit d’equips pesats, fins i tot d’aquells equips que contenen càrregues puntuals (RX portàtil).
- En unitats tancades, les parets haurien de ser de vidre de manera que s’afavoreixi la vigilància.
- L’aire condicionat ha de subministrar aire nou i filtrat, que estigui lliure de pols i amb una humitat i temperatura apropiades. S’ha d’afavorir la renovació del volum d’aire, ja que d’aquesta manera s’eliminen gran part dels bacteris disseminades en el medi hospitalari.
- Cada llit ha d’estar proveït de presa de gasos, de buit i d’electricitat. Les preses tant d’oxigen com d’aire comprimit han de tenir una doble estació, de manera que es disposi d’una font principal i una secundària d’emergència.
- Pel que fa a la il·luminació, hi ha d’haver 5 tipus: la general de la sala (no enlluernadora), la de reconeixement o de treball, la de supervisió (per a les hores nocturnes) i la d’emergència (amb circuit independent). De qualsevol manera, és interessant que es disposi de llum natural que permet minimitzar l’alteració del ritme circadiari del pacient, i augmenta la connexió amb el medi.
- A cada llit són necessaris de 8 a 10 endolls.
- Hi hauria d’haver lavabos en habitacions aïllades, amb aixetes accionats amb el colze, peu o genoll.
- La temperatura ambient és necessària que es mantingui entre els 20-25 °C, així com mantenir una humitat relativa del mig entre el 50-60 %.
A més d’aquestes mesures pel que fa a la construcció de la unitat de cures intensives, és interessant que es disposi de:
- Vestidors per al personal.
- Magatzem de material fungible i aparells.
- Farmàcia.

Imatge 4: Magatzem de material i seroteràpia de l’UCI. Hospital Sant Joan de Reus (Tarragona).
- Àrea de material net i àrea de material brut (deixalles).
- Zona d’estar i de descans de personal.
- Zona d’estudi / reunions i despatx mèdic.
- Control d’infermeria.

Imatge 5: Control d’Infermeria. UCI de l’Hospital Sant Joan de Reus, Tarragona.
- Despatx d’informació per a familiars i sala de dol o descans.
- Laboratori propi de la unitat.
En general, les UCIs disposen d’uns espais similars, amb una funcionalitat necessària per al seu correcte desenvolupament.
Podem trobar tres àrees perfectament diferenciades:
- L’assistencial on es troben els boxs dels malalts, sales per a la neteja i desinfecció del material, sales destinades a magatzem, sala de farmàcia, un o més controls d’Infermeria des d’on es controlen les constants vitals reflectides a la consola central dels monitors.

Imatge 6: Monitor central. UCI Hospital Universitari Sant Joan de Reus (Tarragona)
- L’administrativa amb despatxos, vestuaris, sala de reunions, sala d’estar d’infermeria i les habitacions de descans per als metges de guàrdia.
- La familiar constituïda per la sala d’espera on poden romandre les famílies entre els períodes de visites als pacients.
Recursos Humans:
Tenint en compte que una UCI és una unitat molt especialitzada dins d’un hospital, el personal que compon l’equip multidisciplinari hauria d’estar específicament format.
Aquesta especialització ve determinada no només per la gran varietat de patologia que s’ha de manejar en una UCI, sinó per la quantitat de dispositius i aparells d’alta tecnologia de què es disposa.
El personal que conforma una UCI ha de comptar amb:
- Director de l’UCI: serà un especialista en vigilància intensiva tenint, entre altres, les següents funcions:
Desenvolupament i implantació de les polítiques d’admissió i alta dels pacients, protocols assistencials i relacions amb els familiars.
Administració de l’UCI, inclosos pressupost, i avaluació de la qualitat.
- Supervisor/a d’infermeria de l’UCI: té la responsabilitat de la coordinació dels professionals d’infermeria assignats a aquesta unitat, tenint, entre altres, les següents funcions:
Organitza tota l’operativa diària per garantir les cures d’infermeria.
Assegura la formació de personal de nova incorporació, i la formació continuada de les infermeres i personal auxiliar d’infermeria.
Elabora juntament amb les infermeres els protocols dels plans de cures i dels procediments.
Col·labora amb la direcció d’infermeria en decisions de planificació i cobertura del personal.
- Metge: aquests seran intensivistes, metges especialitzats en medicina intensiva. Aquests diagnosticaran, monitoritzaran i intervindran de manera individualitzada en l’assistència de pacients en risc de, o que pateixen o que es recuperen d’una malaltia aguda greu. A més de gestionar els ingressos i altes de la unitat. Els facultatius per regla general treballen en torns de matí i a més realitzen guàrdies d’atenció continuada en horari de tarda i nit i festius.
- Infermer/a: la seva funció és la de valorar, planificar i proporcionar cures d’infermeria als pacients ingressats a l’UCI, així com avaluar les seves respostes a les funcions assistencials que desenvolupen les infermeres, amb la col·laboració del personal auxiliar d’infermeria i el personal mèdic. El personal d’infermeria també requereix una formació i entrenament específic per a treballar en aquesta unitat, tot i que no hi ha una especialitat reglada com a tal. Per regla general, el personal d’infermeria treballa per torns de matí, tarda i nit.
- Auxiliar d’Infermeria (TCAI): és personal que hauria d’estar entrenat i format a la feina d’una UCI. Depèn de supervisor/a d’infermeria i treballa per torns de matí, tarda i nit.
- Personal administratiu: És personal no sanitari.
- Professionals qualificats per a altres tipus de serveis prestats a l’UCI. Altres metges especialistes, segons la necessitat del pacient, Fisioterapeutes per a la rehabilitació respiratòria i rehabilitació de la musculatura, zeladors, farmacèutics, dietistes, etc. …
Recursos materials:
A l’UCI es disposa d’una gran varietat d’aparells i dispositius d’alta tecnologia, a més de material mèdic específic i fàrmacs d’ús exclusiu, a causa dels requeriments de monitoratge que necessiten per al seu ús.
Així doncs, a continuació, es descriuen de forma resumida els aparells, dispositius i material d’ús habitual en una UCI:
- Monitor i desfibril·lador: existeixen una gran varietat de monitors amb major o menor grau de sofisticació en funció dels requeriments del pacient. No obstant això, en general tenen un mínim de registres importants en el maneig del malalt com són la pressió arterial, la temperatura, el ritme cardíac, la freqüència cardíaca i respiratòria i la saturació d’oxigen. A més d’aquests paràmetres bàsics, es poden afegir el monitoratge hemodinàmica avançada: pressió capil·lar pulmonar (PCP), registre de TA invasiva, despesa cardíac, índex biespectral (BIS), capnografia, etc., i servir com a monitor de transport.
- Respiradors: els respiradors són aparells d’ús freqüent a l’UCI i també hi ha diversos tipus, bàsicament distingim el respirador fix i el portàtil per traslladar el malalt si cal, els dispositius de ventilació mecànica no invasiva (CPAP) i els dispositius de ventilació d’alt flux.
- Borsa autoinflable o ressuscitador manual per a ventilació.
- Registre de capnografia per als pacients que es troben en assistència respiratòria mecànica.
- Catèters multillum, catèter de Swanz Ganz (cada vegada s’utilitza menys). Aquest tipus de catèters són d’ús habitual per a administració de fluids, fàrmacs i en el cas del SwanzGanz per al monitoratge cardíaca. Avui dia el que s’utilitza habitualment és el Picco, que mesura la despesa cardíaca i la resistència vascular sistèmica. Catèters per al monitoratge de la pressió arterial invasiva.
- Sondes: han de tenir emmagatzemades tota classe de sondes urinàries i de diferents mides, així com sondes nasogàstriques i d’aspiració.
- Carro de parada: equipat amb fàrmacs de primera línia i material d’aïllament de la via aèria, a més de taula de reanimació. Aquest carro ha d’estar sempre revisat i amb tot el material preparat.
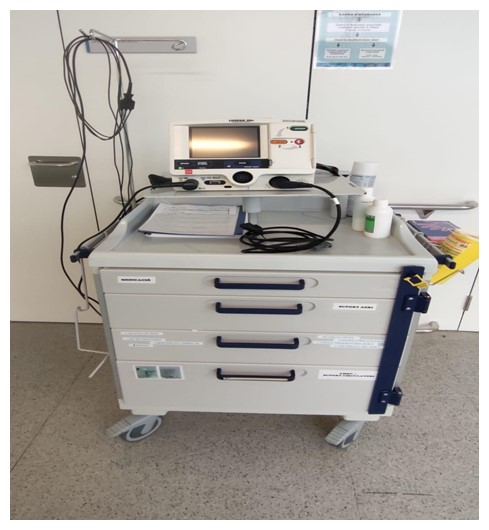
Imatge 7: Carro de parada. UCI Hospital Universitari Sant Joan, Reus (Tarragona)
Altres:
- Sistemes de drenatge.
- Electrocardiograma.
- Sistemes d’aspiració: aparell emprat tant per a l’aspiració de secrecions com sovint per facilitar el drenatge d’algun fluid corporal.
- Bombes d’alimentació enteral i parenteral.
- Bombes d’infusió de fluids i fàrmacs.
- Marcapassos externs i interns.
- Pilota de contrapulsació aòrtica.
- Sensor de PIC.
- Material fungible: agulles, depressors, benes, gases, xeringues …
- Material de cures: sempre ha d’haver-hi un carro de cures disponible amb tot el necessari.
- Equips de protecció individual: guants, mascaretes, ulleres protectores, bates, gorres …
- Ecògraf: aparell per al diagnòstic per la imatge. A l’UCI s’empra fonamentalment per a realització d’ecocardiografies i com a guia en tècniques invasives.
- Sistema de depuració extrarenal (TDEC).
- Oxigenació per membrana extracorpòria (ECMO).
- Motor i manta tèrmica.
- Dispositiu de mobilització de malalts (grues).
- Matalàs antinafres.
- Fàrmacs i fluids: han d’estar a mà una sèrie de fàrmacs com són: adrenalina, atropina, dopamina, dobutamina, nitroprussiat, nitroglicerina, noradrenalina, antiarrítmics, antihipertensius… i a més, una gran varietat de diferents solucions intravenoses com són expansors de plasma, dextrosa …
2.2. Tipus d’UCI.
Segons el tipus de patologia dels pacients crítics es divideixen diversos tipus d’UCIs:
- Cures de l’infant críticament malalt a l’UCI pediàtrica o de l’adult críticament malalt UCI d’adults.
- Malalties cardíaques de l’adult en les Unitats Coronàries o UCI cardíaques.
- Pacients traumàtics o cremats en les Unitats de Trauma o Unitats de Cremats Crítics.
- I les cures perioperatòries, atenció al pacient amb politraumatisme o TCE, pacient neuroquirúrgic, intoxicacions, insuficiència respiratòria, insuficiència renal, maneig de la disfunció o fallada multiorgànica a les UCIs polivalents.
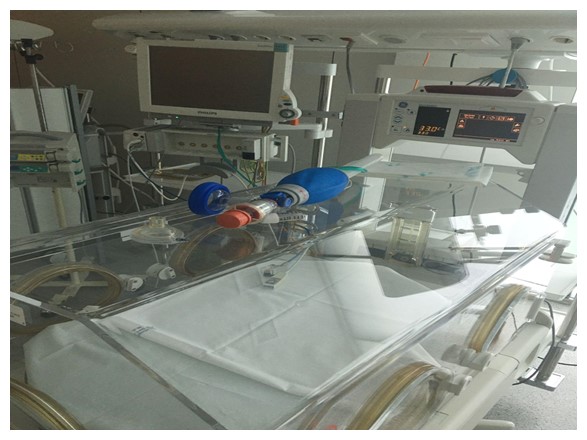
Imatge 8: UCI neonatal. Hospital Sant Joan de Reus. Tarragona.
2.3. Concepte de pacient crític.
Hi ha dos aspectes que defineixen a un pacient crític. El primer és el que estableix la necessitat d’exercir sobre ell una sèrie de controls estrictes, el que es coneix com monitoreig o monitoratge. El segon és el que reconeix la necessitat de l’ocupació de tractaments especials o immediats.
Els pacients crítics són aquells que es troben en una situació d’inestabilitat fisiològica, en la qual petits canvis funcionals poden portar a un seriós deteriorament global, amb dany orgànic irreversible o mort. El monitoratge, intermitent o continu, està destinat a detectar aquests canvis precoçment, per tal de proveir un tractament adequat i restablir una situació fisiològica més estable, prevenint de tal manera orgànica o la mort.
El segon aspecte que defineix als pacients crítics és la necessitat de rebre tractaments especials. Aquests tractaments poden ser urgents, com l’ocupació de drogues vasoactives en pacients en xoc; intermitents, com la diàlisi; o continus, com la ventilació mecànica. Al seu torn poden estar dirigits a curar el pacient, com l’ocupació d’antibiòtics; o a sostenir les funcions orgàniques fins que l’organisme pugui reprendre una funció adequada, tal és el cas de la contrapulsació aòrtica durant el postoperatori de cirurgia cardíaca, o l’assistència respiratòria en la síndrome de dificultat respiratòria aguda.
La medicina intensiva, o medicina de cures intensives, és la branca que s’ocupa del pacient en estat crític. Es defineix com aquella que presenta alteracions fisiopatològiques que han assolit un nivell de gravetat tal que representen una amenaça real o potencial per a la seva vida, i que al mateix temps, són susceptibles de recuperació.
Hi ha quatre característiques bàsiques que defineixen al pacient crític:
- Malaltia greu.
- Potencial de revertir la malaltia.
- Necessitat d’assistència i cures d’infermeria contínues.
- Necessitat d’una àrea tecnificada (UCI).
Per tant, es denomina pacient crític a aquell malalt la condició patològica afecta un o més sistemes, que posa en seriós risc actual o potencial seva vida i que presenta condicions de reversibilitat, que fan necessària l’aplicació de tècniques de monitoratge, vigilància, maneig i suport vital avançat.
Per complir amb les activitats i objectius, la Medicina Intensiva ha d’enquadrar en un context multidisciplinari i multiprofessional, i ha d’existir una relació harmònica entre els recursos humans, tecnològics, farmacològics i arquitectònics.
A l’UCI es troben els pacients que requereixen atenció constant i atenció especialitzada durant les 24 hores del dia a causa que el seu estat és crític.
La població de malalts candidats a ser atesos en les unitats de cures intensives es selecciona de manera variable dins de cada institució, depenent de les característiques d’aquesta, però sol incloure una valoració objectiva de la gravetat dels pacients, la necessitat d’esforç terapèutic i els resultats mesurats com a supervivència i qualitat de vida posterior. En general, es classifiquen en:
- Índexs de gravetat en pacients crítics (APACHE) que permet avaluar la probabilitat de mort.
- Puntuacions dinàmiques o de disfunció (MODS-SOFA) que ens permeten analitzar l’evolució del pacient.
- Índexs d’esforç terapèutic precisat (TISS) que a més d’establir pronòstic, ens qüestiona si el malalt pot amb seguretat de ser ingressat a una altra sala.
- Escales de valoració de l’evolució, qualitat de vida i productivitat social post-alta hospitalària.
3. CRITERIS D’INGRÉS DEL PACIENT EN UCI.
Un pacient ingressa a UCI per a un monitoratge exhaustiu o administrar medicació específica, a més d’unes cures d’infermeria més específiques. Aquests pacients poden ingressar per diversos motius, com són: compromís respiratori, hemodinàmic, neurològic, o patologies gastrointestinals com una alteració renal o metabòlica, o també postoperatoris complicats. Així doncs, el pacient admès en el nivell intensiu d’assistència precisa tractament actiu, és a dir, les tasques i tècniques de les quals depèn per aconseguir i mantenir la seva estabilització, que només poden ser aplicades en els serveis de medicina intensiva. Exemple d’això és el malalt amb disfunció de diversos sistemes, tractat amb ventilació mecànica, fàrmacs vasoactius i tècnica contínua de depuració extrarrenal.
S’advertirà amb facilitat que amb aquestes idees generals no és suficient establir si està indicat ingressar a un pacient concret. A més, hi ha altres raons que aconsellen criteris d’ingrés en les Unitats de cures intensives, com ara: explicitar les nostres possibilitats assistencials als diversos serveis sanitaris, tenir guies comuns i disminuir la variabilitat clínica, ajudar a la presa de decisions i optimitzar els recursos.
A Espanya no s’han publicat criteris d’ingrés generals consensuats, però sí sobre alguns grups de pacients com a malalts MPOC aguditzada o amb infeccions greus. Per tant, els criteris difereixen entre diferents països, per exemple, entre el Regne Unit i EUA
Els criteris són categories flexibles que no poden suplantar el procés assenyat de presa de decisions. Aquest no només té en compte fets clínics (diagnòstic, alteració funcional o paramètrica, edat, reserva fisiològica), sinó altres més valoratius, però no menys importants. Sobretot si procedeixen del pacient (els seus valors, qualitat de vida subjectiva, preferències basades en una correcta informació, instruccions prèvies), encara que també de metge intensivista (pronòstic considerant les comorbiditats, oportunitat, disponibilitat, etc.).
Malgrat les seves limitacions, si un metge adverteix que algun dels criteris és present en el seu pacient, són de gran valor com a senyals d’alerta que pot estar indicada una interconsulta amb l’intensivista.
S’ha de fer una menció especial a l’edat del pacient. Encara que no és adequat posar límits exclusivament sobre la base d’aquesta, l’ancià que ha patit declivi fins a ser dependent per a totes o gairebé totes les activitats de la vida diària, és a prop del seu final (mort previsible en menys de 6 mesos), no seria candidat a tractaments de suport vital.
A més, és convenient procurar adaptar les recomanacions a la pròpia realitat sanitària de cada centre. Després de tot el que s’ha dit anteriorment, podem exposar el següent:
- Criteri d’ingrés que estan basats en els de American College of Critical Care, Society of Critical Care Medicine, que segueixen diferents categories o models:
A. El Model de prioritats.
B. El Model de diagnòstic.
C. El Model de paràmetres objectius.
Dels anteriors, considerem el model de prioritats com el més rellevant. De manera que, si un pacient està dins de les prioritats 1 o 2, amb algun dels criteris B o C, el seu ingrés estarà justificat gairebé sempre, i seria el metge intensivista qui amb la seva valoració doni raons per no ingressar-lo. Per contra, en el cas de les prioritats 3 i sobretot 4, serà el metge que proposi l’ingrés del pacient qui hauria d’argumentar de manera suficient per ser acceptat a l’UCI.
És important remarcar que l’ingrés a la unitat de cures intensives ha d’obeir a indicacions mèdiques, amb el consentiment del pacient o el seu representant. Però aquests no tenen dret a exigir tal ingrés, de la mateixa manera que no poden exigir un tractament mèdic o quirúrgic si no està indicat.
A continuació, exposem els diferents models:
A. El Model de Prioritats
- Prioritat 1: alta
Pacients inestables amb necessitat de monitoratge i tractament intensiu que no pot efectuar-se fora de l’UCI, sense límits al lliurament de teràpia, en quantitat, qualitat ni temps. Poden ser pacients post operats, amb insuficiència respiratòria que requereixen suport ventilatori, en xoc o inestabilitat circulatòria, que requereixen monitoratge invasiu o drogues vasoactives.
- Prioritat 2: alta
Pacients que requereixen monitoratge intensiu i potencialment poden necessitar una intervenció immediata, sense que hi hagi límits terapèutics. Això seria, pacients amb comorbiditat que han desenvolupat una complicació mèdica o quirúrgica greu, susceptibles de tornar a la seva condició basal.
- Prioritat 3: mitjana
Pacients amb malaltia aguda agregada, però amb qualitat de vida prèvia limitada que fa prudent posar límit a l’esforç terapèutic, podent, per exemple, definir que no se sotmetrà a intubació i VMI o reanimació cardiopulmonar en cas que ho requereixin. Probablement amb l’envelliment de la població, l’augment de les malalties cròniques i la gran prevalença d'elles a la nostra població usuària, aquest grup adquireix cada dia més importància, i en les decisions participen criteris ètics, d'una banda, i també el pacient o el seu grup familiar segons el cas. Exemple: pacients amb metàstasi que es compliquen amb infecció, taponament cardíac o obstrucció de la via àrea.
- Prioritat 4: baixa
Correspon a un grup de pacients sense indicació d’ingrés a UCI malgrat la seva gravetat, i que poden ser admesos sobre una base individual, sota circumstàncies inusuals i després discussió multidisciplinària, amb el cap de la unitat i en alguns casos també amb les autoritats de l’hospital. Aquest grup de pacients inclou:
o Benefici mínim o improbable per malaltia de baix risc: casos que requeririen de pobre intervenció activa, però que no és possible administrar amb seguretat fora d’UCI, el que ha de respondre a la realitat local: patologia de l’embaràs, sobredosi de drogues sense alteració de consciència, IAM no complicat en les primeres hores d’evolució, cetoacidosi diabètica.
o Pacients la malaltia terminal i irreversible fa imminent la mort: dany cerebral sever irreversible, càncer metastàtic refractari a tractament, pacients que rebutgen el monitoratge i les cures intensives, mort cerebral en un pacient que no és potencial donant d'òrgans, pacients en estat vegetatiu persistent, etc.
B. El Model de diagnòstic.
Aquests es basen en un llistat de quadres específics que determinen admissions apropiades en UCI.
- Sistema circulatori.
o Infart agut al miocardi en primeres hores d’evolució, amb complicació o sense.
o Shock cardiogènic.
o Arrítmies complexes que requereixen monitoratge continu i intervenció.
o Insuficiència cardíaca congestiva amb falla respiratòria o que requereixin suport hemodinàmic.
o Emergències hipertensives.
o Angina Inestable.
o Aturada cardíaca reanimat.
o Taponament cardíac o constricció amb compromís hemodinàmic.
o Aneurisma dissecant d’aorta.
o BAVC o un altre que requereixi SMPT.
- Sistema respiratori.
o Insuficiència respiratòria aguda que requereixi suport ventilatori invasiu.
o Embòlia pulmonar amb inestabilitat hemodinàmica.
o Necessitat de cures respiratòries, de VMNI o d’infermeria que no pugui brindar amb seguretat en unitats de menor complexitat.
o Hemoptisis massiva.
o Obstrucció de la via aèria postoperatòria o d’una altra causa.
- Ginecobstetricies.
o Trastorns hipertensius greus de l’embaràs.
o HELLP.
- Sobredosi de drogues.
o Ingestió de drogues amb inestabilitat hemodinàmica o alteració significativa de la consciència.
o Convulsions post ingesta de drogues.
o Accidents iatrogènics potencialment greus.
- Desordres gastrointestinals.
o Hemorràgia digestiva massiva amb compromís hemodinàmic o comorbiditat significativa.
o Insuficiència hepàtica aguda greu.
o Pancreatitis aguda greu.
o Perforació esofàgica.
- Sistema endocrí.
o Cetoacidosis diabètica amb inestabilitat hemodinàmica, alteració de consciència, insuficiència respiratòria, acidosi severa o alteracions hidroelectrolítiques greus.
o Tempesta tiroïdal o coma mixedematoso amb inestabilitat hemodinàmica.
o Coma hiperosmolar o hipoosmolar.
o Crisi adrenal amb inestabilitat hemodinàmica.
o Hipercalcèmia severa amb alteració de consciència i necessitat de monitoratge hemodinàmic.
o Hipo o hiper magnesemia amb compromís de consciència, hemodinàmic, i risc de convulsions o arrítmies.
o Hipo o hiperkalemia en nivells de risc o simptomàtics.
o Hipofosfatèmia simptomàtica.
- Quirúrgics.
- Postoperatori de pacients de risc, ja sigui per l’envergadura de la mateixa cirurgia, per risc en context de comorbiditat avançada, per necessitat de monitoratge hemodinàmic, suport respiratori o cura intensiva d’infermeria.
- Neurològics.
o AVE amb deteriorament de consciència.
o Coma: metabòlic, tòxic o anòxic.
o Hemorràgia intracerebral amb risc d’herniació.
o Hemorràgia subaracnoïdal.
- Meningitis amb alteració de consciència o compromís respiratori o hemodinàmic o multiorgànica.
- Afeccions de l’SNC o neuromusculars amb deteriorament neurològic o compromís respiratori: G. Barré, Miastènia greu.
- Status epilèptic.
- Mort cerebral en cas de potencial donant d’òrgans.
- Vasoespasme.
- Injúria cerebral aguda severa (TEC).
Miscel·lànies.
- Xoc sèptic, hemorràgic, anafilàctic.
- Monitoratge hemodinàmic.
- Injúries ambientals (radiació, immersió, singlot o hipertèrmia, cremades extenses).
- Teràpies noves o experimentals amb potencials complicacions greus.
- Postoperatori de trasplantament.
C. El Model de paràmetres objectius
És un llistat consensuat, per tant, arbitrari i modificable segons les circumstàncies locals.
- Signes vitals
FC 150 batecs pm
TAS < 80 mmHg o 20 mmHg per sota del seu TA habitual
TAM < 60 mmHg
TAD> 120 mmHg
FR> 35 respiracions per minut
Hipo o hipertèrmia greus
- Valors de laboratori
Na + 170
K + 7
PaO2 < 50mmHg
pH 7,7
Glucèmia> 800 mg / dl
Calcèmia> 15 mg / dl
Nivells tòxics de drogues o d’altres substàncies químiques en pacients hemodinàmicament o neurològicament compromesos.
- Signes radiològics
Hemorràgia cerebral, contusió o H. subaracnoïdal amb alteració del nivell de consciència o focalitat neurològica.
Ruptura de vísceres, bufeta, fetge, esòfag o úter amb inestabilitat hemodinàmica.
Dissecció d’aneurisma aòrtic.
- Signes electrocardiogràfics
Taquicàrdia ventricular sostinguda o Fibril·lació ventricular.
Arrítmies complexes que precisen estreta monitoratge i tractament.
Bloqueig AV complet amb inestabilitat hemodinàmica.
- Signes físics (de començament agut)
Asimetria pupil·lar en pacient inconscient.
Cremats en més del 10% de la superfície corporal (van a centre de cremats de referència).
Anúria.
Obstrucció de la via aèria.
Taponament cardíac.
- Postoperatori immediat dels següents procediments quirúrgics
Cirurgia general:
Esofaguectomía.
Hepatectomia parcial.
Resecció feocromocitoma.
Cirurgia toràcica:
Reseccions de paret toràcica.
Reseccions pulmonars majors (pneumonectomia, lobectomia ...).
Resecció mediastínica o esternotomia.
Cirurgia vascular:
Cirurgia de troncs supraaòrtics.
Cirurgia aorta abdominal.
Cirurgia toràcica endovascular: endopròtesi en aneurismes o en alguna dissecció crònica.
Les fibrinòlisi intraarterials a través de catèter.
ORL:
Comando (càncer de base de llengua).
Cirurgia de base de crani.
Taponament orofaringi per sagnat (24-48h).
Intubació prolongada postquirúrgica (24-48h) per evitar la traqueotomia.
Urologia:
Cistectomia radical.
3.1. Activitats d’infermeria en l’ingrés d’un pacient en la unitat de crítics.
L’ingrés d’un pacient es deu a la necessitat de subministrar cures d’infermeria d’una manera més contínua en el temps, a causa de múltiples patologies agudes susceptibles de recuperació. Una vegada que el metge responsable decideix l'ingrés, és comunicat al personal d'infermeria de la unitat per assistir al malalt de la manera més adequada, tenint en compte els recursos humans i materials disponibles.
El pacient que ingressa a UCI pot tenir múltiples etiologies poden tenir diferents procedències:
- Pacient procedent del Servei d’urgències.
- Pacient procedent del Servei d’Hemodinàmica.
- Pacient procedent del Servei de Quiròfan.
- Pacients que pateixen complicacions amb indicacions d’UCI procedents d’unitats d’hospitalització.
Tots ells, dins de les seves peculiaritats comparteixen una metòdica similar durant el seu ingrés a la Unitat de cures intensives.
El personal necessari per fer l’ingrés serà:
- Metge intensivista encarregat de rebre al pacient.
- Infermera responsable i infermera de suport, segons tipus de pacient.
- Un TCAI.
- Un zelador.
Les activitats d’infermeria són (algunes d’aquestes activitats i segons protocol de l’hospital són realitzades per un / a TCAI):
- Revisió prèvia del box abans de l’ingrés, comprovant el material bàsic i els aparells necessaris segons el protocol de la unitat. Corroborar la correcta dotació de box:
Monitor d’ECG amb els seus cables corresponents i pulsioxímetre.
Esfigmomanòmetre i cable de monitoratge arterial, depenent respectivament, si es tracta de monitoratge no invasiva o invasiva.
Revisar la presa d’oxigen i corroborar la presència de cabalímetre i adaptador d’oxigen.
Respirador: funcionament, correcte calibrat i preses. Preparar el sistema d’aspiració. Fonendoscopi.
Pilota ressuscitadora (Ambu®) connectat a presa d’oxigen, comprovar funcionament i accessoris (bossa acte inflable, allargador, correcte ajust i volum de mascareta).
Bombes de perfusió.
Material fungible: xeringues, guants, agulles, sistemes, allargadors, compressor, vies perifèriques, termòmetre.
- Preparació de la medicació necessària, incloses drogues vasoactives, segons pes i patologia, informant el metge responsable dels tipus de vies i localitzacions.
- Preparar el material i els aparells necessaris per a les tècniques que calgui realitzar al pacient en el seu ingrés:
Portar el carro d’ECG a l’habitació i col·locar prop del box el carro de parada.
Monitor encès i pantalla en espera.
- Preparar la documentació de la història clínica i els tubs d'analítica i gasometria.
- Informar el pacient quan ingressi, si està conscient, i als familiars quan sigui possible.
Imatge 9: Box d'UCI de l'Hospital Sant Joan de Reus (Tarragona).
3.2. Activitats d'infermeria durant l'ingrés del pacient a l’UCI.
- Rebre a la pacient a l'entrada de la unitat, corroborant dades personals d'ell mateix i identificant-nos amb el nostre nom i lloc d’acompliment.
- En cas que el pacient estigui conscient, tranquil·litzar-i informar de tots els procediments que realitzarem per calmar la seva ansietat i sol·licitar alhora, la seva col·laboració.
- Realitzar el canvi de llitera del pacient de la forma més organitzada possible en conjunt amb tot el personal implicat, procurant sempre la seguretat del pacient durant el mateix.
- Verificar presència de vies venoses o arterials, l'estat de les mateixes i intentar que no s'extraviïn.
- Realitzar una valoració inicial del pacient alhora que assegurem el monitoratge bàsic amb ECG, TA invasiva o no invasiva, temperatura, pulsioximetria i registre de dades.
- En cas de monitoratge de TA invasiva, corroborar correcta inserció del catèter arterial i realitzar zero al transductor per calibrar l'artèria.
- Si per contra es tracta de TA no invasiva, col·locació d’esfigmomanómetro a l'altura de l'artèria humeral. Escollir un maneguet adequat a la mida del pacient per reduir el marge d'error.
- Comprovar perfusió, polsos distals i temperatura.
- Valoració de l'estat neurològic (escala de GSC), nivell de sedació (escales tipus Rass i Ramsay), pupil·les, així com nivell de dolor (escala EVA o altres segons el protocol de l'hospital).
Depenent del tipus de pacient ens podem trobar:
pacient intubat
- Tipus de IOT, correcta fixació d'aquest, marca dental, pressió de pneumotaponament.
- Valorar manera ventilatòria i paràmetres respiratoris.
- Realitzar una GA de control, així com valorar la saturació d'O₂ perifèrica a través d'un correcte funcionament del pulsioxímetre.
- Observar coloració de pell i mucoses, així com el tipus de respiració realitzada pel pacient.
- Correcte nivell de sedació que permeti al pacient una adequada adaptació a la VM pautada.
Pacient NO intubat
Valorar tipus de dispositiu respiratori (mascareta reservori, mascareta d'alt flux, mascareta ventimask, ulleres nasals), concentració i litres d'oxigen necessaris.
Realitzar, com en el cas del pacient intubat, GA de control i valorar tipus de respiració realitzada pel pacient.
- La infermera / o responsable del pacient s'encarregarà de la part circulatòria mentre la segona infermera serà la responsable de la part respiratòria.
- Realitzar ECG d'inici i totes les mesures indicades pel facultatiu.
- Posar perfusions depenent del tipus de pacient, STP i administració de medicació segons indicació de facultatiu.
- Verificar presència de drenatges, ostomies, ferides, sondatges, accessos perifèrics i realitzar aquells que siguin oportuns.
- Comprovar el correcte funcionament del monitor ajustant paràmetres i alarmes segons el tipus de pacient. Identificar el pacient a la pantalla del monitor.
- Informar el pacient, en cas d'estar conscient, sobre el funcionament i normes de la unitat, així com als seus familiars.
- Lliurar a la família les pertinences, full informatiu de la unitat i sol·licitar números de contacte.
- Recollir el material que ja no sigui necessari de box.
- Facilitar timbre al pacient en cas que ho hagués i procurar deixar-lo el més confortable possible.
3.3. Consideracions en l'ingrés del pacient en UCI.
- És molt important prioritzar accions, depenent, sobretot, del tipus de pacient; procurar, com més aviat millor, el monitoratge per rebre paràmetres bàsics de l'estat del pacient.
- Fer un treball en equip i organitzat per part de l'equip multidisciplinari.
- Tranquil·litzar i informar tant al pacient, si està conscient, com a la família.
- Procurar que la família vegi com més aviat millor al pacient.
- Mantenir i procurar tant la seguretat com la intimitat del pacient.
4. CRITERIS D'ALTA DEL PACIENT EN UCI.
Els criteris d'alta, sempre s'individualitzaran, depenent de les necessitats assistencials, però en línies generals es produirà en cas que el pacient hagi superat el procés d'ingrés o estigui en vies d'això, i no necessiti mesures de suport vital o la seva situació no millora i els problemes de base són tan greus que el personal de l'UCI considera inútil continuar administrant cures intensives pel mal pronòstic que presenta, en aquest cas, el pacient pot morir dins de l'UCI o ser traslladat a la planta amb la idea de no reanimar ni reingresar-lo a la unitat de cures intensives si la seva situació es deteriora encara més.
Dit de manera senzilla, el pacient està preparat per a l'alta de les cures intensives quan no necessiti el coneixement i el monitoratge especialitzats de l'UCI. Això vol dir, en general, que no pateixen una insuficiència orgànica que posi en risc la seva vida i que el trastorn de base està estable o millorant.
És per això, que a continuació presentem els criteris per a l'alta de l'UCI:
- Via respiratòria: via respiratòria adequada i tos per eliminar les secrecions.
- Respiració:
o Esforç respiratori i gasometria arterial adequats.
o Pot estar amb oxigen (p.ex., mitjançant mascareta facial).
o No necessita CPAP o ventilació no invasiva (llevat que rebi l'alta d'una UAD o unitat respiratòria)
- Circulació: estable, sense inotrops.
- Funció neurològica:
o Nivell de consciència adequat.
o Reflex tussigen i nauseós adequat (si és inadequat, p.ex., en cas de paràlisi bulbar o lesió cerebral pot ser necessària la traqueostomia per assegurar la via respiratòria i permetre l'aspiració).
- Funció renal:
o Funció renal estable o que millora.
o No es necessita suport renal llevat que rebi l'alta a una unitat en la qual es realitzi la diàlisi.
- Analgèsia: adequat control del dolor.
Es desaconsella l'alta i trasllat nocturn d'un pacient des de l’UCI a una unitat d'hospitalització convencional. En cas de realitzar un trasllat nocturn es recomana documentar com un esdeveniment advers. Quan s'ha pres la decisió de traslladar un pacient des de l’UCI a una unitat d'infermeria d'hospitalització, el trasllat s'ha de fer el més aviat possible durant el dia. L'UCI que trasllada al pacient i l'equip que el rep a la unitat d'hospitalització comparteixen la responsabilitat de l'assistència mentre es produeix el trasllat. Aquests trasllats sempre seran assistits per un / a infermer / a.
4.1. Activitats d'infermeria en l'alta d'un pacient en la unitat de crítics.
Un cop resolta la patologia que va fer necessari l'ingrés a cures intensives, el malalt és donat d'alta a una unitat d'hospitalització, o pot ser que hagi empitjorat la seva situació clínica i el desenllaç hagi estat l’exitus del pacient.
Les activitats d'infermeria són:
- Informar el pacient i a la família de l'alta (després que el metge intensivista hagi informat la família de l'alta del pacient).
- Sol·licitar llit a planta d'hospitalització.
- Comunicar amb l'infermer / a responsable de la planta d'hospitalització per tal d'organitzar les cures d'infermeria, informant de l'estat del pacient.
- Omplir l'informe d'alta protocol·litzat de la unitat.
- Acompanyar el malalt fins a la unitat, lliurant tota la història clínica.
- En cas d'èxitus, realitzar les cures post mortem i donar suport a la família.
4.2. On s'ha de remetre al pacient donat d'alta de la unitat de cures intensives?
Això depèn, almenys en part, de la diagnosi de base del malalt i de l'origen inicial d'aquest. Alguns pacients, sobretot els que ingressen després d'una cirurgia programada, poden estar prou bé per anar de forma directa a una planta general. Altres poden seguir presentant disfuncions orgàniques o altres problemes que necessiten un monitoratge més estret, supervisió i assistència d'infermeria, i poden ser derivats a una UAD (unitat d'alta dependència).
Cada vegada més pacients amb malalties respiratòries cròniques o en què resulta difícil al deslletament del ventilador poden ser traslladats a una UAD que pot aportar CPAP (pressió positiva contínua en la via respiratòria) i ventilació no invasiva. Alguns centres estan desenvolupant unitats de deslletament específiques a llarg termini per a aquest tipus de pacients i per a la cura d'aquells amb una traqueostomia.
Els pacients que són traslladats d'una altra UCI per rebre tractament especialitzat o per falta de llits poden rebre l'alta perquè tornin a l'hospital d'origen. En general, haurien de tornar al seu hospital el més aviat possible, si més no pel benefici dels familiars, donada la complicació que suposen els desplaçaments.
Sempre que sigui possible, els pacients haurien de rebre l'alta només durant les hores de treball diürnes. De fet, l'hora del dia a la qual es dóna l'alta als pacients es considera un "indicador de qualitat" de les UCI al Regne Unit. Existeixen proves que els pacients que reben l'alta fora de les hores de treball normals tenen un major risc de deteriorament i reingrés posterior. Les causes d'aquest fenomen potser siguin multifactorials, però poden incloure que es dóna una alta massa primerenca per poder ingressar a un altre pacient i els menors nivells de supervisió en hores fora de l'horari laboral en les plantes.
En algunes ocasions els pacients poden demanar l'alta voluntària o estar bé per marxar al seu domicili abans que disposin d'un llit a la planta (p.ex., després d'una sobredosi de sedants). En aquests casos els familiars o els amics poden traslladar als pacients directament al domicili des de l’UCI.
En general és útil documentar de forma explícita les decisions sobre les circumstàncies en què s'hauria de tornar a incrementar el tractament, si és adequat o no el reingrés a l'UCI o si s'ha de reanimar el pacient en cas de deteriorament agut abans de l'alta. Aquestes decisions no haurien de ser “escrites en pedra”, sinó que s'han de revisar de manera regular després d'una consulta amb el pacient o els seus representants.
5. PLA D'ACOLLIDA A EL NOU PROFESSIONAL A UCI.
El personal d'infermeria nouvingut a la unitat de cures intensives (UCI), infermeres i alumnes, poden sentir ansietat i por per falta de destresa o coneixement de les tècniques, organització pròpia del servei i patologies tractades, és per això, que es recomana que l'UCI desenvolupi un pla d'acollida al nou professional, procediment formalitzat d'acollida i integració de personal a la seva arribada a l'uci, que faciliti la seva incorporació a la unitat i garanteixi l'aplicació de procediments i protocols, fent-se partícip dels objectius comuns de l'organització, especialment dels aspectes de seguretat del pacient.
6. VALORACIÓ GENERAL D'INFERMERIA DEL PACIENT CRÍTIC.
La Unitat de Cures Intensives (UCI) es defineix com una organització de professionals que ofereix assistència multidisciplinària en un espai específic de l'hospital, que compleix uns requisits funcionals, estructurals i organitzatius, de manera que garanteix les condicions de seguretat, qualitat i eficiència adequades per atendre pacients que, sent susceptibles de recuperació, requereixen suport respiratori o que necessiten suport respiratori bàsic juntament amb suport de, almenys, dos òrgans o sistemes, així com tots els pacients complexos que requereixin suport per fallada multiorgànica. L'UCI pot atendre també a pacients que requereixen un menor nivell de cures.
La funció de les infermeres és valorar, planificar i proporcionar cures d'infermeria al pacient ingressat a l'UCI, així com avaluar la seva resposta.
6.1. Valoració d'infermeria.
Dins el Procés d'Atenció d'Infermeria (PAE) la valoració es defineix com el procés planificat, sistemàtic, continu i deliberat de recollida i interpretació d’informació que permet determinar la situació de salut que estan vivint les persones i la seva resposta a aquesta.
L'objectiu de les cures infermeres és el pacient (ser bio-psico-social). La correcta valoració del pacient crític ens permet adequar les cures a les seves necessitats i anticipar-nos a possibles complicacions o situacions d'emergència.
Valoració hemodinàmica:
objectiu: Mantenir una perfusió adequada dels òrgans i l'estabilitat del sistema cardiovascular.
- Monitoratge de signes vitals:
o No invasiva: freqüència i ritme cardíac, pressió arterial, freqüència respiratòria, SatO₂ i temperatura.
o Invasiva: pressió arterial invasiva, pressió venosa central, la despesa cardíaca, índex cardíac, pressió d'artèria pulmonar, pressió d'enclavament en l'artèria pulmonar, pressió intracranial, pressió intraabdominal, pressió de perfusió cerebral, Tª central.
- Suport intravenós per al control hemodinàmic:
o Seroteràpia.
o Expansors plasmàtics.
o Transfusió d'hemoderivats.
o Agents simpaticomimètics: adrenalina, noradrenalina, dopamina, dobutamina, isoproterenol, dopexamina, fenildopamina, efedrina, fenilefrina.
o Agents no simpaticomimètics: amrinona, milrinona, digoxina.
o Vasodilatadors: antagonistes α-adrenèrgics, agonistes α2-adrenèrgics, nitrats, hidralazina, prostaglandines i prostaciclinas, propranolol, metoprolol, labetalol, esmolol, bloquejants dels receptors dels canals del calci, inhibidors del sistema renina-angiotensina, diürètics.
- Suport mecànic per al control hemodinàmic:
o Desfibril·lador (semiautomàtic o manual). Mode sincronitzat per cardioversió.
o Marcapassos: transcutani, endovenós transitori, definitiu.
o Pilota de contrapulsació intraaórtica.
Valoració respiratòria a UCI:
Dirigit a mantenir un patró respiratori òptim que permeti un adequat intercanvi gasós que millori la hipoxèmia, aconseguint una pO₂ superior a 60 mmHg i una SatO₂ superior 90%. Fins i tot en pacients amb hipercàpnia crònica situacions amb pO₂ inferior a 40-50 mmHg provoquen danys greus en els òrgans diana (cor, cervell, ronyó, fetge).
Objectius:
Malalt respiratori agut o crònic amb pO₂ inferior a 50 mmHg.
Pacient prèviament sa, amb pO₂ inferior a 60 mmHg.
Malalties agudes amb pO₂ superior a 60 mmHg, en les que hi pot haver canvis bruscs (asma, TEP, sèpsia, hemorràgia, etc.).
- Monitoratge de la respiració:
o Monitorar el patró respiratori: freqüència i ritme respiratori, moviments respiratoris, treball respiratori, ús de músculs accessoris de la respiració, respiració paradoxal i moviments anormals, saturació d'oxigen.
o Monitorar l'aportació d'oxigen: control de la FiO₂, freqüència respiratòria, la força per mobilitzar secrecions i control de mètodes d'administració d'oxigen:
- Cànules nasals (FiO₂ variable).
- Mascareta Venturi (FiO₂ no major del 60%).
- Mascareta alt flux (FiO₂ fins a 98%).
- Mascareta reservori (FiO₂ fins al 98% i reservori a 15 litres).
- Ventilació mecànica:
o No invasiva (amb respirador o sense): serà necessari programar períodes de descans, controls gasomètrics i prevenir úlceres per pressió dels dispositius.
o Invasiva: controlar modalitat de ventilació, paràmetres prefixats, paràmetres prefixats (FiO₂, VT, FR, PEEP, ASB, Pressió insp.). Volums i pressions que realitza el pacient (VM, Vte, Fr, P. Picco, P. plateau, PEEP intrínseca), monitorar CO₂ inspirat (etCO₂).
- Proves complementàries: Rx de tòrax, pulsioximetria, capnografia, fibrobroncoscòpia, maniobres de reclutament alveolar.
Valoració neurològica a UCI:
Enfocada a detectar canvis en l'estat neurològic del pacient potencialment greus abans que es presentin problemes irreversibles:
- Exploració neurològica:
o Nivell de consciència i orientació (temps, espai i persona).
o Escala de coma de Glasgow.
o Control pupil·lar: mida, simetria i forma. Fotorreactividad. Moviments oculars.
o Patró respiratori (si ventilació espontània).
o Funció motora: volum, to i força muscular. Moviments involuntaris. Postures anormals.
o Funció reflecteix: reflexos oculocefálico, oculovestibular, fotomotor, corneal, tusígeno, nauseós. Reflex de Babinski.
o Parells cranials.
- Monitoratge neurològic invasiu:
o Mesura i registre de la PIC:
▪Catèters intraventriculars (mesurament i drenatge).
▪Catèters intraparenquimatosos[1] (només mesurament).
o Mesura i registre de la PPC.
o Sonografía Doppler transcranial (col·laboració amb equip mèdic).
- Sedació:
o Fàrmacs sedants: via d'administració i dosi.
o Escales de sedació:
▪Escala de sedació de Ramsay.
▪Escala SAS de sedació-agitació (Riker).
▪Escala RASS de sedació-agitació (de Richmond).
o Monitoratge del nivell de sedació:
▪Índex biespectral: registre de valors i de taxa de supressió.
- Analgèsia:
o Fàrmacs analgèsics: via d'administració i dosi.
o Escales de valoració del dolor:
▪ESCID (Escala de conductes indicadores de dolor).
▪EVA (Escala visual analògica).
▪Escala descriptiva simple.
- Bloqueig neuromuscular:
o Fàrmacs relaxants musculars: via d'administració i dosi.
o Monitoratge del nivell de bloqueig neuromuscular: tren de quatre (TOF).
o Inducció del coma barbitúric.
Valoració renal a UCI:
objectiu: Mantenir un patró d'eliminació renal i un balanç hidroelectrolític adequats.
- Valoració de la diüresi:
o Patró d'eliminació renal:
▪Diüresi espontània.
▪Sonda vesical (tipus i calibre).
▪Talla vesical.
▪Ureterostomia / nefrostomia.
o Volum i aspecte de l'orina:
▪Ritme diürètic adequat: 0,5 ml / Kg / h pacient adult.
▪Identificar alteracions de volum: poliúria, oligúria, anúria.
▪Valorar aspecte de l'orina: hematúria, colúria, piuria, terbolesa.
▪Identificar patrons d'eliminació renal alterats:
▪Disúria.
▪Polaquiuria.
▪Nictúria.
▪Incontinència urinària.
▪Espasmes vesicals.
o Identificar alteracions de la funció renal:
▪Determinació d'urea i creatinina en sang.
▪Determinació de ions, pH i osmolaritat en orina.
▪Urocultiu (microbiologia).
- Balanç hidroelectrolític:
o Control d'entrades/sortides per torn i diari.
o Hidratació/deshidratació.
o Presència d'edema (local o generalitzat).
- Mesures per forçar la diüresi:
o Fàrmacs diürètics: via d'administració i dosi.
o Administració de volum intravascular.
- Tècniques de reemplaçament de la funció renal:
o contínues:
▪Hemofiltració venovenosa.
▪Hemodiafiltració venovenosa.
o Intermitents:
▪Hemodiàlisi convencional.
▪Ultrafiltració aïllada.
Valoració digestiva a UCI:
Dirigida a mantenir el patró nutricional que permeti mantenir l'intercanvi de nutrients necessaris per garantir el funcionament òptim de l'organisme.
- Suport nutricional al pacient:
o Oral: adequada al pacient (requeriments, segons masticació / deglució, atenció a restriccions / al·lèrgies, necessitat de suplements).
o Enteral (per sonda, fórmula segons prescripció, dosi progressiva segons requeriments i tolerància, control de restes cada 6 hores, períodes de pausa, risc d'hipoglucèmies).
o Parenteral parcial o total (intravenosa, comprovar nom del pacient, canvi de solució, sistema i clau cada 24 hores, màxima asèpsia, no barrejar amb altres fàrmacs. Si suspensió: risc d'hipoglucèmia; si necessita addició de suplements, retolar).
- Exploració abdominal:
o Palpació (abdomen en taula), auscultació (motilitat intestinal) i percussió (matidez[2] /timpà).
o Distensió abdominal: pressió intraabdominal vesical (PIA), patró intestinal.
o Sorolls hidroaeris.
- Fàrmacs: Procinètics, profilaxi d'úlcera d'estrès, medicació oral / sonda.
Valoració psicosocial:
L'ansietat, l'estrès i la desesperació són els principals desordres afectius manifestats pels pacients crítics ingressats, sent la seva necessitat primària la sensació de seguretat. A més, les drogues i sedants exerceixen un paper important en l'aparició dels estats confusionals (desorientació i alteracions perceptives com il·lusions, deliris, al·lucinacions visuals i tàctils, etc.).
- Alteracions emocionals relacionades amb l'ingrés a UCI:
o Ansietat, estrès.
o Rol passiu i dependent.
o Depressió.
o Necessitat primària: SEGURETAT.
- Síndrome de Cures Intensives:
o Fluctuació del nivell de consciència.
o Orientació pobra.
o Il·lusions i al·lucinacions (paper de drogues sedants).
o Anomalies conductuals: agressivitat, passivitat, alteracions de memòria, negativitat (familiars i amics poden mantenir l'orientació).
- El que més preocupa als pacients:
o Dolor.
o Incapacitat per dormir (soroll excessiu, restricció de moviments, deprivació sensorial).
o Limitació de la comunicació i de la capacitat per menjar.
o Desconeixement de la situació.
o Absència d'intimitat.
- Intervenció infermera:
o Alleugeriment del dolor.
o Crear una atmosfera que possibiliti el descans: llum, soroll, mínimes interrupcions possibles.
o Informar el pacient.
o Transmetre i promoure seguretat.
7. REGISTRE D'INFERMERIA
L'evolució de les cures en la medicina permet millorar les cures dels pacients i el seu tractament. Així, a l'àrea de les cures intensives van apareixent noves tècniques i cures que van sofisticant cada vegada més la cura i tractament dels pacients crítics, la qual cosa també comporta un augment de la càrrega de treball la quantitat d'informació que pot ser recollida durant la cura d'aquest pacient.
La infermera serà l'encarregada de rebre i recopilar aquesta informació fent que un bon registre sigui fonamental per al pacient, ja que donarà suport, mantindrà i millorarà la qualitat de l'atenció clínica. Els registres d'infermeria adequadament realitzats són fonamentals per garantir la continuïtat i qualitat en les cures, facilitar la comunicació entre els professionals desenvolupar la investigació, col·laborar en la docència i a més es consideren un document legal que traduirà els actes de l'equip sanitari.
La recollida de la informació aportada pel pacient mitjançant el monitoratge d'aquest, la valoració de la infermera al seu càrrec, l'execució de les diferents intervencions realitzades sobre aquest, els resultats de proves diagnòstiques, de laboratori, el control i cures dels diferents dispositius que porti el pacient, la prescripció i administració de medicació, etc ... es realitzarà mitjançant gràfiques de paper o programes informàtics que permeten accedir-hi de forma ràpida i eficaç.
Pel que fa a la informatització dels sistemes de registre en les Unitats de Cures Intensives, cal destacar que amb el pas dels anys es van implementant programes informàtics que substitueixen les gràfiques de paper. Segons diversos estudis la informació recollida a través d'aquests fa que l'atenció al pacient sigui més efectiva i eficaç, això es deu al fet que, la informació aportada pel pacient i els dispositius connectats a ell aporten gran quantitat d'informació, a més de la contínua monitoratge del pacient per part de personal sanitari. D'aquesta forma els sistemes informàtics permeten el personal sanitari de ser capaç d'abastar i registrar més informació, ja que redueixen el temps emprat en el registre, redueix les tasques administratives, disminueix els errors (augmentant la seguretat), correlaciona dades, genera alertes, etc. A més, integra les diferents unitats dins d'un context assistencial i dins el sistema sanitari, permetent disposar de tota la informació recopilada d'un pacient respecte a tota la seva evolució clínica, la qual cosa afavorirà la investigació i la docència augmentant la capacitat d'aquestes unitats per marcar-se nous objectius de millora a l'hora d'aplicar millores pràctiques en l'atenció del pacient. Exemples de sistemes informàtics empleats a Espanya són SELENE O CAREVEU, però hi ha multitud d'ells en constant actualització i millora. Com també ICIP-Philips.

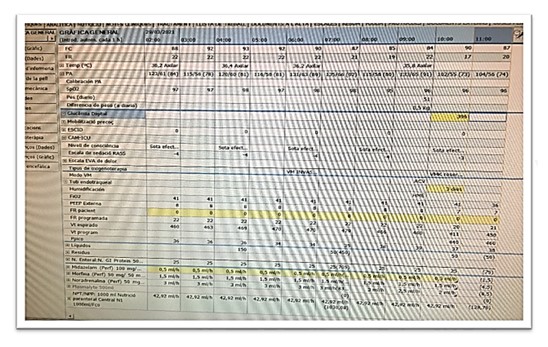
Imatge 10 i 11: Gràfica real de registre infermeria en UCI, utilitzada a l'Hospital Universitari Sant Joan de Reus (Tarragona). Programa informàtic ICIP-PHILIPS.
7.1. Apartats per a les gràfiques / sistemes informàtics.
- Dades demogràfiques del pacient (dades de filiació: nom, cognoms, data de naixement, sexe, adreça, telèfon, número d'història, data d'ingrés).
- Al·lèrgies.
- Història clínica.
- Diagnòstics mèdics i d'infermeria.
- Resultats de laboratori i radiologia.
- Fàrmacs rebuts en planta prèviament al seu ingrés a UCI.
- Elaboració d'informe d'ingressos i evolució.
- Prescripció farmacològica (dosi, horaris, interaccions ...).
- Protocols clínics i plans de cures d'infermeria (en llenguatge de NANDA, NIC, NOC).
- Dades de monitoratge de constants vitals (TA, FC, FR, Tª, PVC, GC, SatO2, glucèmia).
- Dades de ventilació i paràmetres del respirador.
- Bombes de perfusió contínua.
- Dades de teràpies de depuració extrarrenal.
- Escales de gravetat i valoració per òrgan, situació (dolor, sedació-neurològic (Glasgow), risc d'ulceració, etc.) o procés patològic (sèpsia, traumatisme, pancreatitis, coronari, malalt postquirúrgic, fracàs multiorgànic, etc.).
- Tècniques i cures específiques en funció de la situació clínica i patologia del pacient.
- Control de catèters (vies venoses centrals i perifèriques, catèters arterials) i drenatges (tubs de tòrax, redón, Kher, urèter, etc.).
- Balanç diari i acumulat d'ingressos i pèrdues (vòmits, suor, ingestes, medicació, diüresi, etc. ...).
8. ATENCIÓ A EL PACIENT I COMUNICACIÓ AMB ELS FAMILIARS: UCI OBERTA vs UCI TANCADA.
Quan un pacient ingressa a l'UCI una o diverses de les seves necessitats bàsiques es veuran minvades, per la qual cosa serà molt important oferir informació i suport juntament amb unes cures de qualitat oferts per l'equip multidisciplinari que l'atén.
L'UCI està organitzada com una estructura que trenca la connexió de la persona amb el seu entorn i pensada per facilitar el treball de metges i infermeres. La cura del pacient crític és incomplet si no s'aborda els problemes dels seus familiars.
La infermera intensivista ha de tenir cura de manera global a la persona que està hospitalitzada a l'UCI i als seus familiars com un sol nucli de cura, i donar-los un suport més decidit i compromès durant el procés d'adaptació a la nova situació que confronten.
És aconsellable que el protocol de visita sigui consensuat entre el metge i la infermera responsable, tenint en compte diferents apartats (dependrà del protocol establert a l'hospital):
- Durada i horari de visites.
- Nombre de persones a l'habitació acompanyant el pacient.
- Permissivitat o no de visites de menors.
- Presència de familiars durant els procediments.
- Normes d'higiene a seguir per part dels visitants.
- Definir el tipus de cures en els quals els familiars poden participar.
Cada vegada hi ha més controvèrsia en relació amb el paper de les famílies en l'UCI, i més estudis que enfronten pros i contres d'UCI amb horaris oberts a les famílies i les clàssiques amb horaris més restringits.
Els ciutadans demanen cada dia més informació i una participació més activa en les decisions sobre la seva salut. Estudis realitzats en diferents àrees culturals i geogràfiques ens diuen que un dels aspectes més importants en la satisfacció de pacients i família és la comunicació amb els professionals sanitaris.
La política de visites de l’UCI és una qüestió encara controvertida i freqüent objecte d'estudi que ha suscitat nombrosos debats entre els experts implicats.
8.1. UCI oberta vs UCI tancada.
L'UCI de caràcter tancat, pel que fa a les seves visites, té el seu origen en la pràctica duta a terme en les primeres unitats creades cap a 1960, en què aquestes visites eren restringides pel desconeixement de l'impacte que aquestes podien tenir sobre els pacients o familiars.
La majoria de les UCI estableixen limitacions a l'accés de familiars sota el convenciment que protegeixen el propi pacient. Aquest tipus de restriccions queden cada vegada més obsoletes atès que hi ha una evidència que les visites augmentin l'estrès del malalt ni el risc d'infecció nosocomial si es realitza una correcta informació i es protocol·litza de forma consensuada aquest accés entre l'equip multidisciplinari i els familiars.
Tot això ens porta a reflexionar sobre quina és la situació actual pel que fa a la política de visita a l'UCI. Hi ha una corrent de canvi, que tendeix a defensar una major presència dels familiars i proximitat al malalt durant el procés de la malaltia greu.
La tendència actual és a liberalitzar les visites i permetre la presència de familiars fins i tot durant els procediments invasius, reforçant d'aquesta manera el costat afectiu amb el malalt, així com amb els professionals que l'atenen.
Un dels factors a considerar en relació amb les UCI restrictives és l'estructura física de les unitats per poder acollir les visites, ja que, en la majoria dels casos es tracta d'unitats obertes que no estan preparades per albergar als visitants durant un període de temps prolongat, per mantenir controlat el soroll ambiental o la intimitat de pacients i familiars. Un altre aspecte rellevant és que els professionals encara semblen mantenir una sèrie de creences contràries a l'obertura d'aquestes unitats, ja sigui perquè consideren que no és bo per al pacient o per la idea que, d'alguna manera, entorpeix la seva feina.
D'altra banda, cal considerar que no tots els pacients volen o necessiten ser visitats de forma constant i que cada família i familiar pot tenir diferents necessitats, incidint en la idea de receptes d'atenció individualitzades.
Encara es manté certa disparitat pel que fa al règim de visita oficial i real, concloent que en la pràctica el metge intensivista encarregat juntament amb les infermeres regularia les visites d’acord amb les necessitats del pacient o de la família, no seguint d'una manera estricta el règim oficialment establert.
8.2. Comunicació amb els familiars.
Els familiars dels pacients crítics poden sol·licitar parlar amb un metge sobre la situació del malalt o pot la infermera / o el que demani xerrar amb ells. Les converses amb els familiars haurien de tenir lloc en una habitació tranquil lluny del llit del pacient, tret que aquest es trobi prou despert per a participar de manera activa en la conversa.
- No parli “per sobre” d'un pacient, que pot ser conscient de l'entorn i escoltar-lo, encara que sigui incapaç de comunicar-se (es diu que l'audició és l'última modalitat sensitiva que es perd amb els sedants).
- No parli de peu en un passadís; utilitzeu una habitació privada sense altres famílies davant.
- Evitar parlar amb grups grans de familiars. Comuniqui amb els membres fonamentals de la família i anima'ls a explicar la situació als altres.
- Sempre resulta aconsellable que l'acompanyi un professional d'infermeria perquè sàpiga què s'ha dit. És probable que els familiars només recordin una part del que se'ls diu, però el professional d'infermeria podrà reforçar posteriorment la informació que vostè ha transmès. El professional d'infermeria també ofereix suport i consol moral a la família del pacient.
- Ajusteu el nivell d'explicació dels esdeveniments a l'de comprensió dels familiars, evitant l'argot mèdica i les abreviatures.
- Sigui sincer i no es mostri massa optimista sobre la capacitat de la seva unitat de revertir una situació desesperada. Hi incerteses inherents sobre l'evolució d'un malalt concret i és millor ser cautelós en lloc de tractar de mesurar amb números les probabilitats de supervivència. Sovint és útil explicar que l'UCI ofereix un nivell de suport que "compra temps" perquè el pacient es pugui recuperar, però que és poc el que poden fer per "curar-lo". La recuperació depèn sobretot de la reserva immunològica i fisiològica del malalt.
- No critiqui el tractament realitzat al pacient per altres professionals mèdics o d'infermeria. Recordeu que la retrospectiva és una cosa fantàstica. Les preguntes o decisions difícils han de ser derivades als superiors o a l'equip responsable de la derivació.
- No permetre que els familiars li obliguin a fer afirmacions que no són reals. Això és sobretot important en relació amb el pronòstic. No mostri la seva conformitat amb afirmacions com: "es curarà, oi?", Quan no ho cregui.
- Anoteu en l'anamnesi quina informació s'ha transmès a la família, perquè això garanteix la continuïtat i evita els malentesos.
- Accepteu que els familiars no sempre accepten les males notícies la primera vegada que les escolten. Poden ser necessaris temps i explicacions repetides. Recordeu que els familiars poden ser selectius sobre la informació que retenen. En aquest sentit, entren en acció complexos aspectes psicològics i és important no jutjar-los. Recordeu no encontré traducción
BIBLIOGRAFIA
- Breve historia de la Medicina Instensiva. Instituto Aragonés de Ciencias de la Salud. 2015. http://www.ics-aragon.com/cursos/enfermo-crítico/pdf/00-00/pdf
- C.Aguilar, C.Martinez. La realidad de la Unidad de Cuidados Intensivos. Medicina crítica (Colegio Mexicano de Medicina Crítica).2017,31(3),171-173. Http://www.medigraphic.com/medicinacrítica
- J.Inés Palanca Sánchez, Andrés Esteban de la Torre. Unidad de Cuidados Intensivos: Estándares y Recomendaciones. Ministerio de Sanidad y Política Social. 2010. URL: 840-10-098-6. http://www.msps.es
- González Díaz G, García Córdoba F. Modelos organizativos en Medicina Intensiva: el modelo español. En: Gumersindo González Díaz. Libro electrónico de Medicina Intensiva [Monografía en internet]. Disponible en http://intensivos.uninet.edu/04/0402.html
- Ginestal Gómez R.J, López Tejedor JJ. Estructura, dotación y organización de las UCIS. En: Ginestal Gómez R. Libro de texto de Cuidados Intensivos. Madrid. Ed. ELA 1991: 7-35.
- P.M. Olaechea Astigarraga, M.Bodí Saera, M.C. Martín Delgado, M.S. Holanda Peña, A. García de Lorenzo y Mateos, F. Gordo Vidal. Documento sobre la situación del modelo español de Medicina Intensiva. Plan estratégico SEMICYUC 2018-2022. Medicina Intensiva.2019;43(1):47-51.
- Castillo F, López JM, Marco R, González JA, Puppo AM, Murillo F y grupo de planificación, organización y gestión de la SEMICYUC. Gradación asistencial en Medicina Intensiva: Unidades de Cuidados Intermedios. Med Intensiva 2007;31(1):36-45.
- Álvarez F. Cisneros JM, et al. Indicaciones de ingreso en el Servicio de Medicina Intensiva de pacientes adultos con infecciones graves. Enferm Infecc Microbiol Clin 1998; 16:423-430.
- REAL DECRETO 1277/2003, de 10 de octubre, por el que se establecen las bases generales sobre autorización de centros, servicios y establecimientos sanitarias. Anexo II, U 37.
- Solsona JF, Miró G. Ferrer A. Cabré L. Torres A. Los criterios de ingreso en UCI del paciente con EPOC. Documento de reflexión SEMICYUC-SEPAR. Med Intensiva. 2001; 25:107-113.
- Unidad Cuidados Intensivos Estándares y Recomendaciones. Madrid: Ministerio de Sanidad y Política Social; 2011(citado 12 de Agosto 2016).http://msssi.gob.es/organizacion/sns/planCalidadSNS/docs/UCI.pdf
- Elsevier. La visita flexible en las unidades de cuidados intensivos: beneficios para los familiares del paciente crítico. Revista de enfermería intensiva. Diciembre 2012. Vol.23.Núm04.
- Alonso P, Sainz A (coord.). Guía para la coordinación, evaluación y gestión de los servicios de medicina intensiva. INSALUD. Madrid, 1997.
- Estudio APEAS. Estudio sobre la seguridad de los pacientes en atención primaria de salud. Madrid. AC-SNS.MSC.2008.Consultado 15/9/2008.
- http://www.msc.es/organizacion/sns/planCalidadSNS/docs/estudio_apeas.pdf
- A. Esteban, C.Martin. Manual de cuidados intensivos para enfermería. 3º edición. Ed. Masson.
- Rippe James M. Manual de Cuidados Intensivos. Ed. Masson-Salvat.1991.Gestión de riesgos y mejora de la seguridad del paciente: tutorial y herramientas de apoyo. Ministerio de Sanidad, Servicios Sociales e Igualdad. Disponible en: http://www.seguridaddelpaciente.es/index.php/lang-es/formacion/tutoriales/gestion-riesgos-mejora-seguridad-paciente.html.
- Aguado García, J.M., Arribas López, D., Ballús Noguera J.,Bermejo Aznares, S., Blanco Sierra, Y.ET. AL. Control postoperatorio de la cirgía cardíaca. Edika Med. Barcelona. 1992.
- Incidentes y eventos adversos en medicina intensiva. Seguridad y riesgo en el enfermo crítico. SYREC 2007. Informe, mayo 2009. Madrid: Ministerio de Sanidad y Política So- cial; 2009.
- H.G.U. de Alicante. Lavado de manos. En: H.G.U. de Alicante. Prevención y control de la infección hospitalaria y terapéutica antimicrobiana. Ed. H.G.U. de Alicante 1995. Pag: 30-31.
- Barrio J.L; Pí-Suñer T. Medidas de prevención de la infección nosocomial. Rol de Enfermería 1992. Mayo; Nº:165. Pag: 14-18.
- Larson E. Control de la infección en la unidad de terapia intensiva. En: Millar S. Terapia intensiva. Madrid. Ed. Médica Panamericana 1986. Pag: 497-503
- Montejo, J.C., García Lorenzo, A., Ortiz Leyba, C., Planas, M. Manual de medicina intensiva. Mosby. Madrid. 1996.
- Urde, L.D., Stacy, K. M. Enfermería de cuidados intensivos. Harc ourt. Madrid.1996.
- Ruiz López, F.J., Alegría Capel, A. Sistemas de información clínica en unidad de cuidados intensivos. ¿Qué supone para la enfermería? Enfermería Global, nº1(Revista electrónica de Enfermería de la Universidad de Murcia). Murcia. 2002.
- Análisis de la cultura sobre seguridad del paciente en el ámbito hospitalario del Sistema Nacional de Salud español. Madrid: Ministerio de Sanidad y consumo; 2009. http://www.seguridaddelpaciente.es/contenidos/castellano/2009/Analisis_cultura_SP_ambito_hospitalario.pdf
- Incidentes y eventos adversos en medicina intensiva. Seguridad y riesgo en el enfermo crítico. SYREC 2007. Informe, mayo 2009. Madrid: Ministerio de Sanidad y Política Social; 2009
- Bancalero JM, Manzano E, De Juan Bernal I. Procedimientos de enfermería en el traslado intrahospitalario del paciente crítico. Revista científica de la sociedad española de enfermería de urgencias y emergencias. 19 de diciembre de2010. http://www.enfermeriadeurgencias.com/ciber/julio2009/pagina7.html
- Garcia-Velasco Sánchez-Morago S, Sánchez Coello MD, Arroyo Plaza G, Fernandez Roma P, García del Castillo Pérez de Madrid C, Sánchez Enano MI. Transporte asistido intrahospitalario del enfermo crítico. Metas de Enfermería feb 2005; 8(1): 70-73.
- Pérez Fernández MªC, Najarro Infante FR, Dulce García MA, Gallardo Jiménez N, Fernández Fernández A. Comunicación: Una necesidad para el Paciente-Familia. Una competencia de Enfermería. Páginasenferurg.com [serie en internet] septiembre 2009. Disponible en: http://paginasenferurg.com/revistas/paginasenferurgn03.pdf
- Parra Moreno ML., Staff VV, Arias Rivera S. Procedimientos y técnicas en el paciente crítico. Elsevier. Barcelona, 2003.
- Jiménez Fernández JC, Cerrillo Martín D. Registros de Enfermería: un espejo del trabajo asistencial. Metas 2010;13(6):8-11.
- Hidalgo Fabrellas I, Vélez Pérez Y, Pueyo Ribas E. Qué es importante para los familiares de los pacientes de una Unidad de Cuidados Intensivos. Enferm Intensiva 2007;18(3):106-14.
- Robles J, Vega FJ, Moral R. Traslado intrahospitalario. Revista científica de la sociedad española de enfermería de urgencias y emergencias. 19 de Diciembre 2010. http://www.enfermeriadeurgencias.com/ciber/septiembre2009/pagina6.html
- Fanara B, Manzon C, Barbot O, Desmettre T, Capellier G. Recommendations for the intra-hospital transport of critically ill patients. Crit Care. 2010; 14(3): R87. Epub 2010. Mayo14.
