10. MEDICAMENTS PERILLOSOS
- INTRODUCCIÓ
Les i els professionals d'Infermeria ens enfrontem diàriament a diferents riscos per a la salut. Un d'ells és l'exposició a medicaments perillosos (en endavant MP).
A diferència d'altres productes químics, els medicaments es creen expressament per unir-se a les cèl·lules i produir un efecte terapèutic. De vegades, amb el cost d'efectes secundaris perillosos que constitueixen un sacrifici necessari per aconseguir l'objectiu primari de curar o pal·liar la situació del malalt. Però els professionals són persones sanes que s'exposen a un còctel de fàrmacs que no necessiten i als seus efectes nocius. I, a diferència de les persones malaltes, l'exposició és limitada en el temps, la infermeria s'exposa, potencialment, 230 dies a l'any a aquests fàrmacs durant tota la seva vida laboral.
Aquestes activitats es realitzen a les sales de l'hospital. Fins i tot en el millor dels casos, les condicions de seguretat difícilment eviten el risc d'entrar en contacte amb els MP. Algunes situacions poden donar lloc a contacte a través de la pell, no només en la preparació i administració, sinó també, amb restes de medicaments en superfícies de treball o àrees contaminades, manipulació de líquids corporals o roba de llit, accions de descontaminació i neteja de les zones de preparació, etc.
Aquesta exposició ha estat un tema poc abordat des de l'aspecte preventiu i, en tot cas, circumscrit als medicaments oncològics en els serveis de Farmàcia. No obstant això, la resta dels professionals d'infermeria, tant en hospitals com en atenció primària, manipulem diàriament medicaments perillosos desconeixent generalment que ho són.
Encara que el grup més important de Medicaments Perillosos el constitueixen els antineoplàstics, actualment s'han incorporat altres medicaments molt diversos que afecten un ampli grup de professionals sanitaris i àrees clíniques. Els factors que condicionen el risc d'exposició dels manipuladors inclouen:
• Perillositat intrínseca del medicament pel seu potencial carcinogènic, teratogènic, genotòxic, toxicitat reproductiva i toxicitat sobre òrgans a dosis baixes.
• Utilització de mesures de prevenció: mesures tècniques (Cabina de seguretat biològica (CSB), sistemes tancats de transferència de medicaments (SCTM), sistemes automatitzats), mesures organitzatives (procediments de neteja, actuació davant vessaments i manteniment, gestió de residus i tècniques de manipulació) i mesures de prevenció secundària (Equips de Protecció Personal (EPI)).
• Estructura: recursos humans (formació i capacitació, nombre de manipuladors), instal·lacions (disseny i especificacions tècniques, disponibilitat i tipus de CSB), utilització de SCTM en preparació i administració i disponibilitat de sistemes automàtics.
• Susceptibilitat del manipulador: al·lèrgia, embaràs, lactància, edat reproductiva.
• Nivell d'exposició: capacitat de penetració o absorció del medicament, concentració, quantitat, durada i freqüència de la manipulació, tipus d'activitat, lloc i risc d'exposició associat. Els efectes sobre la salut dels Medicaments Perillosos estan associats als seus efectes terapèutics o als seus efectes secundaris, que s'admeten per ser menors o, en alguns casos, inevitables, com amb els efectes cancerígens associats a l'ús de molts citostàtics. Aquests efectes queden justificats en els pacients per presentar un balanç benefici/risc favorable, però s'han d'evitar de manera radical en el personal sanitari i cuidadors per als quals no hi ha benefici clínic. Seguint la legislació vigent (vegeu l'apartat corresponent) s'han d'adoptar mesures que evitin o minimitzin l'exposició a Medicaments Perillosos i garanteixin condicions òptimes de treball i seguretat; les organitzacions sanitàries han d'assegurar les mesures de prevenció primària col·lectiva, tècniques i organitzatives, que han d'anteposar a les de protecció individual.
- DEFINICIÓ DE MEDICAMENT PERILLÓS
Des de la perspectiva de Salut Laboral, definim MEDICAMENT PERILLÓS com aquell fàrmac que conté un principi actiu la potencial toxicitat representa un risc per a la salut dels professionals sanitaris que el manipulen.
Es consideren MEDICAMENTS PERILLOSOS aquells que són susceptibles de produir lesions en l'organisme d'aquelles persones que, no sent receptores d’aquests, els manipulen de forma voluntària per administrar-los o involuntària per contacte accidental.
La perillositat d'aquests medicaments suposa un risc químic, sobretot per l'activitat carcinogènica, teratogènica, genotòxica i tòxica sobre el procés reproductiu o sobre un òrgan concret a dosis baixes, o per tractar-se d'un nou fàrmac similar a altres amb aquest tipus de riscos .
Es consideren MEDICAMENTS PERILLOSOS els que presenten una o més de les sis característiques en éssers humans o animals:
1 Carcinogenicitat.
2 Teratogenicitat o una altra toxicitat del desenvolupament.
3 Toxicitat reproductiva.
4 Evidència de toxicitat greu en òrgans o una altra toxicitat en dosis baixes en models
animals o en pacients tractats.
5 Genotoxicitat.
6 Estructura i perfils de toxicitat de les noves medicines que s'han determinat com a perilloses segons els criteris anteriors.
NIOSH (National Institute for Occupational Safety and Health) classifica els MP a:
Grup 1: medicaments antineoplàsics.
Grup 2: medicaments no antineoplàsics que compleixen almenys un criteri anterior.
Grup 3: medicaments que presenten risc per al procés reproductiu i que poden afectar a homes i dones que estan intentant concebre de forma activa, i dones embarassades o en període de lactància, però que no comporten risc per a la resta de personal.
Les vies d'exposició més probables són la inhalació i el contacte / absorció a través de la pell, encara que també són possibles la ingestió accidental per contacte mà-boca i la injecció accidental a través de la punxada amb una agulla o lesió amb objectes que tallen.
Les exposicions laborals a MP poden induir:
1) Efectes aguts com erupcions cutànies.
2) Efectes crònics com esdeveniments reproductius adversos i
3) Anormalitats en cromosomes 5 i 7 i possiblement càncer.
Davant d'aquesta situació, les principals societats científiques implicades, van preparar un Document de Consens, el gener de 2015, on es va analitzar la situació i es van proposar un seguit de recomanacions, com la necessitat de revisar i analitzar els punts crítics per a la prevenció d'exposició a MP dels professionals sanitaris en les fases de preparació, transport i administració.
En mesures de prevenció per a la seva preparació i administració, tots els hospitals haurien de tenir un protocol de medicaments perillosos on ens indiqui la guia de MP, per saber manipular, reconstituir i administrar aquests medicaments. L’import és protegir la salut dels treballadors, disminuint l'exposició a MP fins al mínim nivell raonablement possible.
El setembre de 2016, "L'Institut Nacional de Seguretat, Salut i Benestar a la feina" (INSSBT) va publicar el document tècnic "Medicaments perillosos: Mesures de prevenció per a la seva preparació i administració", en el qual es recull un llistat de medicaments i productes sanitaris que es comercialitzen a Espanya és el següent:

Aquí teniu l'enllaç de la guia pel ministeri. En aquest document tècnic es recullen recomanacions d'ús i mesures de prevenció a adoptar per a la manipulació segura d'aquest tipus de medicaments.
A més, l’INSSBT posa a disposició de personal sanitari la base de dades INFOMEP, en la qual es pot trobar informació sobre més de 2.400 medicaments i especialitats relacionades i recomanacions per a la preparació i administració: http://infomep.inssbt.es/
Una altra de les guies que publico el Ministeri és: Guia de bones pràctiques per a treballadors professionalment exposats a agents citostàtics. Us deixo l'enllaç i el QR.
http://gesdoc.isciii.es/gesdoccontroller?action=download&id=26/03/2014-199edf956b

Els medicaments que més comunament s'identifiquen dins de la categoria de medicaments perillosos solen ser els citostàtics o antineoplàstics, però també són medicaments perillosos els usats per a altres fins de manera més freqüent i l'aplicació és comuna en àrees d'atenció no especialitzada.
A la següent taula podem veure alguns dels medicaments perillosos d'úsmés comú classificats en funció del seu grup terapèutic:
- VIES D'EXPOSICIÓ

Imatge 18 Font: Il·lustracions de l'Hospital General Universitari d'Elda.
Alguns factors que poden influir en l'absorció a través d'aquestes vies són:
• La puresa dels medicaments que es manipulen.
• La freqüència i durada del procés en què es manegen.
• La formació (o la seva falta) amb el personal exposat.
• El potencial d'absorció dels propis medicaments.
- EFECTES SOBRE LA SALUT
Els efectes de l'exposició poden ser:
• Aguts: Tenen una durada de setmanes a mesos, produint per efectes locals i perjudicials per al contacte directe del medicament amb pell i mucoses.
Entre els efectes aguts dels medicaments perillosos s'inclouen: marejos, nàusees, cefalea, dermatitis, problemes menstruals, etc.
• Crònics: El seu inici de manera subclínica pot no resultar evident fins a molts anys després, fent difícil establir connexió entre l'exposició i l'aparició de la malaltia. Entre els efectes crònics més freqüents trobem:
Augment dels efectes genotòxics en els diferents aparells i sistemes de l'organisme: (pulmó, fetge, problemes auditius, medul·la òssia, etc.), càncer (entre molts tipus de càncer leucèmia i limfomes), alteracions fetals (malformacions, avortaments, baix pes al néixer, etc.) i de la funció reproductora (infertilitat temporal o permanent).
Els estudis mostren que les infermeres exposades als fàrmacs citotòxics tenen el doble de probabilitats d'avortar i el personal hospitalari que maneja fàrmacs citotòxics té tres vegades més probabilitats de desenvolupar càncer.
S'ha demostrat un augment de el dany genètic en les infermeres, especialment en les infermeres dels hospitals de dia, a l'ésser el grup que fa servir la major quantitat de medicaments durant el procés d'administració.
- MESURES PREVENTIVES A ADOPTAR
Pla de prevenció de riscos: L'Avaluació de riscos i la planificació de l'acció preventiva.
La normativa assenyala que la prevenció de riscos laborals s'ha d'integrar en el sistema general de gestió de l'empresa, tant en les seves activitats com en tots els nivells jeràrquics d'aquesta, a través de la implantació i aplicació d'un pla de prevenció de riscos.
Aquest pla de prevenció de riscos laborals ha d'incloure l'estructura organitzativa, les responsabilitats, les funcions, les pràctiques, els procediments, els processos i els recursos necessaris per realitzar l'acció de prevenció de riscos a l'empresa.
• Avaluació de riscos
L'avaluació de riscos és un document que ha de recollir exhaustivament totes les tasques i llocs de treball en què els treballadors i les treballadores van estar en contacte amb els medicaments perillosos. Com hem assenyalat anteriorment, no només el personal sanitari es considera exposat, sinó totes les persones que tenen contacte amb el tòxic des que arriba al lloc de treball fins que s'eliminen els seus residus.
L'avaluació de riscos ha de determinar les mesures preventives i la prioritat en la seva adopció en funció d'una matriu que creua les variables: probabilitat que ocorri un dany i la gravetat o severitat de la mateixa en cas que ocorregués.
És recomanable que l'avaluació inclogui un inventari dels medicaments perillosos existents en el lloc de treball i dels llocs en els quals s'està en contacte amb ells de manera directa o indirecta.
Així mateix, serà pertinent l'elaboració i manteniment d'un registre de treballadors i treballadores que segons l'avaluació de riscos hagin estat exposats a medicaments perillosos o ho estiguin en l'actualitat.
• Planificació de l'acció preventiva
Si els resultats de l'avaluació posessin de manifest situacions de risc, l'empresari realitzarà aquelles activitats preventives necessàries per eliminar o reduir i controlar aquests riscos. L'empresari ha de planificar aquestes activitats prioritzant en funció de la seva perillositat i probabilitat, establint el termini per dur-les a terme, la designació de responsables i els recursos humans i materials necessaris per a la seva execució.
A més, haurà d'assegurar de l'efectiva execució de les activitats preventives incloses en la planificació, efectuant per a això un seguiment continu i una comprovació de la seva eficàcia
• Formació i informació
La Llei de Prevenció de Riscos Laborals determina que la formació i informació en matèria de riscos laborals és un dret dels treballadors i una obligació dels empresaris (arts. 18 i 19 LPRL).
Tant aquesta norma com les relatives específicament a la protecció contra els riscos derivats de l'exposició a químics indiquen que els treballadors i les treballadores tenen dret a rebre informació sobre els riscos generals i específics per a la seguretat i salut en el treball, així com de les mesures de protecció i prevenció a adoptar.
Per tant, les plantilles han de rebre informació i formació sobre l'existència de medicaments perillosos en els seus llocs de treball, els riscos que implica el seu ús i les mesures preventives que s'han d'adoptar per al seu ús adequat, incloent-hi els procediments de treball preceptiu per personal qualificat.
• Vigilància de la salut
El personal exposat a medicaments perillosos ha d'estar controlat en un adequat programa de vigilància de la salut. Aquest inclourà reconeixements específics periòdics en funció dels medicaments que estiguin manejant en els seus llocs de treball.
Per als medicaments citostàtics específicament, el Ministeri de Sanitat i Consum va elaborar el Protocol de Vigilància Sanitària per a treballadors exposats a agents Citostàtics:
http://www.mscbs.gob.es/ciudadanos/saludAmbLaboral/docs/Agentescitostaticos.pdf
que s'haurà de tenir en compte a l'hora de realitzar la vigilància de la salut als grups de professionals exposats a aquest tipus de medicaments.
Us deixo el QR del protocol:

El monitoratge biològic realitzat de manera individual a cada treballador o treballadora consistirà, entre altres proves, en la realització d'anàlisis per determinar la presència de medicaments perillosos o els seus metabòlits en sang o en orina.
La vigilància de la salut té un vessant individual i una col·lectiva. Aquesta segona implica la recol·lecció i estudi de les dades de salut individuals per a la seva anàlisi en conjunt i la utilització en la detecció precoç de danys a la salut de la plantilla.
Les dades obtingudes en agregat d'aquesta vigilància de la salut ens permetran fer-nos una idea de l'eficàcia de les mesures preventives adoptades i ens permetran adoptar les que siguin pertinents.
Amb l'objectiu de realitzar una detecció precoç dels possibles danys a la salut, s'oferirà el treballador o la treballadora la possibilitat de realitzar una vigilància de la salut individual específica, que podrà incloure la realització de proves mèdiques determinades per a tal fi.
La vigilància s'haurà de realitzar:
• Abans de la incorporació al lloc de treball.
• A intervals periòdics durant la vida laboral.
• Després d'alguna exposició aguda o dany per a la salut.
• A la finalització de la relació laboral.
- MESURES DE PREVENCIÓ: COL·LECTIVES I INDIVIDUALS
L'avaluació de riscos dels diferents llocs de treball i activitats desenvolupades donarà com a resultat la recomanació de dur a terme una sèrie de mesures per a l'adequada gestió del risc derivat de l'ús de medicaments perillosos.
Segons siguin les característiques de cada medicament, la manera de preparació de la mateixa i sobretot la manera d'administració i el lloc en què aquesta es realitzi, caldrà adoptar unes mesures preventives o unes altres.
No obstant això, la normativa sobre exposició al risc químic estableix una jerarquia en l'adopció d'aquestes mesures preventives encaminades a reduir l'exposició:
• En primer lloc es tractarà de substituir, en la mesura del possible, el medicament perillós per un altre que impliqui menys riscos per a la salut. Els nivells llindar d'exposició no poden predir-se i, per tant, s'ha d'evitar el contacte amb carcinògens genotòxics en la mesura que sigui possible.
• Si això no fos possible, serà prioritari el treball utilitzant processos de treball tancats, en els quals el contacte amb el medicament perillós sigui el mínim possible.
• Ús d'equips d'aspiració general i d'aspiració localitzada, cabines de seguretat biològiques, sales netes.
• Mesures organitzatives de manera que el temps d'exposició i el nombre de persones treballadores exposades sigui el mínim possible. L'evolució científica i tecnològica, tant en el tipus de fàrmacs que es facin servir com a les tècniques i processos per a la seva preparació i administració, ha de ser tinguda en compte a l'hora de marcar-nos els objectius i les mesures preventives a adoptar en cada moment.
Finalment:
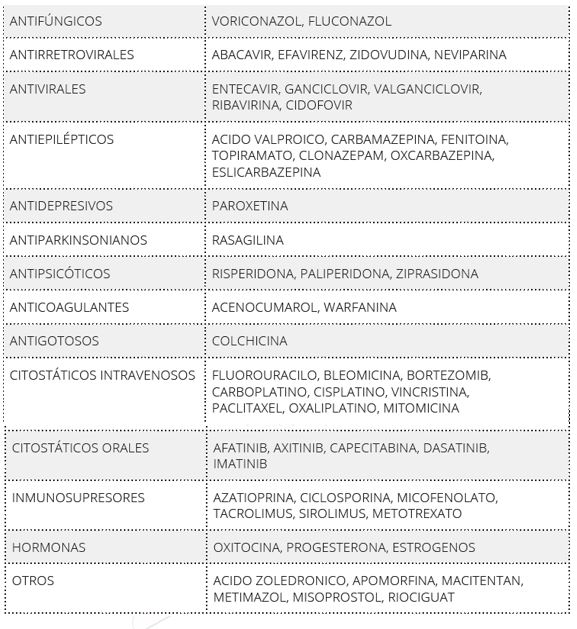
• Ús d'equips de protecció individual, com guants, equips de protecció respiratòria, ulleres, bata, calces, barret, etc.
Mirem el gràfic dels equips de protecció necessaris (EPIS):
Imatge 18 Font: Il·lustracions de l'Hospital General Universitari d'Elda.

Imatge 19 Font: Il·lustracions de l'Hospital General Universitari d'Elda

Vegem el vídeo de col·locació de les EPIS realitzat per l'Hospital del bierzo.

Imatge 20 Font: Il·lustracions de l'Hospital General Universitari d'Elda.

Vegem el vídeo de retirada de les EPIS realitzat per l'Hospital del bierzo.
Riscos en la preparació dels (MP): Vegem en els gràfics

Imatge 21 Font: Il·lustracions de l'Hospital General Universitari d'Elda.

Vídeo preparació de medicaments perillosos amb sistema Tevadaptor.

Imatge 22 Font: Il·lustracions de l'Hospital General Universitari d'Elda
- VIES D'ADMINISTRACIÓ. MESURES GENERALS PER A L'ADMINISTRACIÓ DE MP
Vies d'administració:
• Via Oral.
• Via Tòpica.
• Via Parenteral (subcutània, intramuscular, intravenosa ...).
• Altres vies (intratecal, inhalatòria, intraarterial o quimio embolització, intracavitària).
Mesures Generals:
L'administració del MP es realitzarà seguint les recomanacions de les fitxes tècniques i sempre segons els protocols o guies de cada centre:
• Rentat de mans abans i després del procediment.
• Ús de sistemes tancats de transferència per a fàrmacs Grup 1 i Grup 2.
• Aplicar les màximes mesures d'asèpsia a la zona on es realitzi la manipulació per minimitzar la contaminació.
• No menjar, beure o mastegar xiclet. No portar joies ni maquillatge.
• Finalitzada l'administració de MP, rebutjar tot el material emprat i els residus generats al contenidor adequat segons apartat 5 de.
• Disposar de mobiliari adequat per dipositar el fàrmac abans de ser usat. Utilitza taules i superfícies antilliscants amb topalls per preparar la tècnica i butaca o llitera per col·locar al pacient. Tot el mobiliari serà de materials impermeables, fàcils de netejar i seran netejats després del seu ús i sempre que es necessiti.
• Disposar de Kit de Vessaments i conèixer el procediment d'actuació en cas de Vessaments i la localització del Kit.
• Utilitzar EPI recomanat, segons taula que s'adjunta. ADMINISTRACIÓ VIA ORAL.
En l'administració oral de MP, l'elecció de la presentació es realitzarà prioritzant les formes sòlides completes (comprimits, dragees i càpsules) i les formes líquides (xarops i gotes). Si sorgeix necessitat de fraccionar o picar una forma sòlida oral, s'ha de fer en l'àrea condicionada per a això.
Adoptar les mesures generals per a totes les vies d'administració de MP.
ADMINISTRACIÓ MP VIA TÒPICA.
Presentació en forma de cremes, pomades, ungüents, bàlsams, pegats i resta de presentacions. Procediment d'administració:
En l'administració tòpica de MP es tindran en compte les mateixes precaucions generals que per a les formes farmacèutiques líquides orals.
- Utilitzar espàtules o altres productes d'aplicació, que evitin el contacte amb el producte
- S'utilitzaran catifes absorbents per l'anvers i impermeables i antilliscants pel revers abans de l'administració. Després de l'aplicació es cobrirà la superfície de pell tractada.
- Adoptar les mesures generals per a totes les vies d'administració MP.
ADMINISTRACIÓ MP VIA PARENTERAL (SUBCUTÀNIA (SC), INTRAMUSCULAR
(IM), INTRAVENOSA (IV).
Procediment d'administració:
• Utilitzar formes farmacèutiques intactes, en vials monodosi amb sistema de bioseguretat. Si no és així, es pautaran presentacions precarregades i purgades amb sistemes tancats de transferència.
• En cas de necessitar purgat, utilitzar gasa estèril amarada en alcohol 70º, per impedir la formació d'aerosols i contaminació de superfícies.
• Per evitar contaminar roba de llit o butaca a l'hora d'administrar el fàrmac, disposar d'una catifa absorbent per l'anvers i impermeable i antilliscant pel revers.
• En l'administració per via parenteral en cap moment es desconnectarà l'agulla o catèter de la xeringa; les connexions han de ser LUER-LOCK que impedeixi la desconnexió accidental.
• Els MP via parenteral vindran preparats amb sistema tancat en xeringa acoblada a l'agulla destinada a la seva fi per així, evitar manipulació en l'administració i no generar vessaments, aerosols, ni punxades accidentals.
• Sempre que sigui possible l'administració de MP per via parenteral es realitzarà en espais amplis amb bona ventilació per minimitzar la concentració d'aerosols i vaporització.
• Adoptar les mesures generals per a totes les vies d'administració MP.
ADMINISTRACIÓ VIA INTRAVENOSA (IV)
Per minimitzar al màxim el risc de vessaments i qualsevol altre incident o accident (punxades, trencaments de bosses, fugues ...) que puguin provocar inhalació, ingestió o esquitxades, caldrà utilitzar:
- Recursos materials
- Bombes d'infusió
- Volumètriques.
- Equips d'infusió.
- Dispositius Tancats o Sistemes tancats de perfusió.
- Kit de vessaments
- Mobiliari adequat i segur.
Bombes d'infusió volumètriques:
Permeten l'administració dels tractaments a la velocitat desitjada i amb un sistema d'alarma que permet detectar errors al llarg de la infusió.
Equips d'infusió:
Són els anomenats equips de degoteig. Consten de:
• Un punxó perforador.
• Cambra de degoteig.
• Tubuladura.
• Dispositiu que s'introdueix a la bomba volumètrica.
• Extrem distal amb connexió LUER-LOCK.
Hi ha molts tipus en el mercat, ja que es van adaptant a les característiques de les bombes volumètriques i a les necessitats requerides tant del fàrmac (equips de baixa absorció) com del pacient (equips amb un o diversos ports d'accés en la seua tubuladura).
Aquests equips d'infusió o degoteig s'acoblen als sistemes tancats d'administració de Fàrmacs.
Dispositius tancats o Sistemes de perfusió:
NIOSH (National Institute for Occupational Safety and Health, Estats Units) va donar el nom de CSTD (Closed System drug Transfer Devices) als dispositius per a la transferència de citostàtics i, en general, de principis actius d'alta potència o toxicitat, definits com aquells equips que impedeixen de manera mecànica l'entrada de contaminants en el sistema i la fuita de principis actius perillosos fora d'ell mateix.
Hi ha diferents tipus de sistemes tancats per a l'administració de MP, que poden acoblar-se a les bombes d'infusió segons fossin necessari. Aquests sistemes tancats d'administració com a mínim han de:
• Estar exempts de làtex, DEHP i altres materials que puguin desprendre partícules en contacte amb aquest tipus de fàrmacs.
• Minimitzar el nombre de maniobres de connexió / desconnexió.
• Amb ports de connexió sense agulles.
• Disminuir el risc de degoteig, vessament i aerosols mitjançant vàlvules antireflux.
• Sistema d'una sola peça o compacte que disminueixi el nombre de productes necessaris per al seu funcionament.
• Hi ha sistemes tancats de perfusió contínua amb multiconnexió de material plàstic i flexible en una sola peça i sistemes de perfusió intermitent, (bioconectores), que són de material plàstic rígid en una sola peça, proveït d'una connexió luer-lock femella compatible amb xeringa o sistema de perfusió estàndard. La connexió distal ha de ser tipus luer-lock mascle, adaptable a agulles, catèters i claus de tres passos convencionals.
Procediment d'administració:
Es poden utilitzar dues tècniques; perfusió contínua o administració en bolus:
- Quan el fàrmac s'administri en bolo, es prepararà en una xeringa adequada per a l'aplicació directa, la qual cosa requereix la utilització d'un sistema tancat, especialment dissenyat per a l'administració de MP que eviti el degoteig, creació d'aerosols i desconnexió accidental. En cap moment de l'administració es desconnectarà aquest sistema de la xeringa.
L'administració es realitzarà a través d'un bioconnector, proveït de vàlvules de seguretat tancades tant mecànicament com microbiològicament de tal manera que per una llum s'administri el MP, i per l'altra, sèrum net per purgar i rentar la via. Un cop finalitzada la infusió es procedeix a la neteja de la superfície de la vàlvula per la qual s'ha infós el MP amb antisèptic adequat, per eliminar qualsevol residu que pugui quedar, per mínim que aquest sigui.
- Per a la perfusió contínua de MP, s'utilitzen sistemes tancats de perfusió, que garanteixin la seguretat tant del treballador com del pacient.
El fàrmac arribarà al Servei on hagi de ser administrat connectat a un allargament que hagi estat prèviament purgada en SFH amb sèrum net o amb una altra solució innòcua, per evitar vessament de MP durant el transport o connexió a sistema d'administració.
Arribat el moment d'administrar el MP s'inserirà l'extrem lliure de l’allargador a port d'accés sense agulla de sistema tancat d'infusió. El sistema s'eliminarà com si fos una sola peça en el contenidor de MP segons apartat 5 No s'han de desconnectar els fàrmacs utilitzats.
El personal implicat en la tècnica ha de ser format per assegurar la utilització adequada dels sistemes tancats per aconseguir un òptim funcionament, i reduir al mínim el risc de degotejos, vessaments o creació d'aerosols.
ADMINISTRACIÓ MP A INFUSOR.
• Definició:
Dispositiu mono-ús que permet l'administració de medicació en forma contínua,
segura i senzilla, sense ús de bateries ni corrent elèctric. S'usa per a pacients ambulatoris, a domicili.
• Col·locació de l'infusor:
- Es realitzarà preferiblement en hospital.
- Educació sanitària al pacient portador d'infusor per evitar vessaments, trencaments.
- Adoptar les mesures generals per a totes les vies d'administració MP.
• Retirada de l'infusor:
Es pot realitzar en: Hospital, Domicili, Centre de Salut, Residència Sociosanitària.
Abans de retirar infusor, pinçar el més a prop possible del connector mitjançant l'ús de la pinça destinada a aquest fi per evitar fuites de MP.
Rebutjar Infusor amb allargador i agulla en bloc i tot el material utilitzat (gases, xeringues ...) al contenidor de residus MP.
Adoptar les mesures generals per a totes les vies d'administració MP.
Neteja i desinfecció.
La neteja i desinfecció són unes de les mesures preventives bàsiques per evitar l'exposició i inclouen diverses etapes:
Desactivació: transforma el MP en un compost
- Inert o inactiu.
- Descontaminació: elimina els residus de MP de les superfícies.
- Neteja: elimina contaminants de les superfícies.
Tota persona encarregada de la neteja de l'àrea de treball ha d'estar entrenada en els procediments adequats per protegir-se i evitar la contaminació de l'entorn i adequadament formada.
NORMES GENERALS.
- Netejar sempre amb guants adequats a l'activitat que s'estigui desenvolupant.
- Abans d'iniciar la neteja general recollir la matèria orgànica (sang i altres fluids).
- Netejar sempre que estigui brut.
- No escombrar mai, recollir la brutícia amb mopa o protegint el raspall amb tèxtil humit o teixit sense teixir.
- Netejar les superfícies amb baietes humides.
- El material de neteja utilitzat ha de ser específic.
- No crear corrents d'aire que facilitin el desplaçament de gèrmens.
- Utilitzar productes d'ús hospitalari aprovats per la Comissió d'Experts de cada centre.
- Dosificar el producte segons les pautes establertes.
- No barrejar productes incompatibles (ex .: hipoclorit sòdic amb aldehids).
- Portar sempre al carro de la neteja dels envasos originals tant de detergents
- Com de desinfectants.
- No es recomana fumigar ni utilitzar esprais.
- El material utilitzat per a netejar tot tipus de superfícies (baietes, pals de fregar, mopa ...) ha d'estar el més escorregut possible. Deixar actuar el desinfectant sobre les superfícies, no cal aclarir ni assecar.
- El material utilitzat per a la neteja s'ha de deixar net, desinfectat i ben escorregut en cada torn.
- Durant la manipulació dels productes de neteja, el personal es protegirà per prevenir possibles riscos (inhalació o esquitxades sobre pell o mucoses) amb equips de protecció individual (EPI).
- -El personal de neteja haurà d'utilitzar les mateixes mesures de protecció que el personal sanitari, tant pel que fa al vestuari com per a l'eliminació dels residus generats seguint les normes de cada centre.
- Ordre de neteja: sempre serà de dalt a baix, de dins cap a fora i de net a Brut.
9. TRACTAMENT D’EXCRETES.
Les excretes de pacients que hagin rebut determinats MP poden contenir restes d'aquests fàrmacs o dels seus metabòlits fins diversos dies després de la seva administració, de manera que s'han de prendre mesures de prevenció durant la manipulació d’aquestes.
El risc és variable i, entre altres factors, estarà determinat pel medicament, via d'administració, dosi rebuda, via d'eliminació, funció renal o hepàtica de l'pacient. En general, per a la manipulació d'excretes de pacients tractats amb MP tipus 1 es recomana l'ús d'EPI durant un període mínim de 48 hores.
Els EPI recomanats per protegir-se són: guants, bata impermeable amb reforç a davant i braços, amb punys cenyits i lligada enrere, sol ús després del seu ús. Es faran servir mascareta i ulleres, o pantalla facial, en cas que hi hagi possibilitat d'esquitxades. En cas d'abocament lliure, transvasament o manipulació similar d'excretes que pugui generar aerosols en el lloc de treball, haurà d'utilitzar també mascareta de protecció respiratòria FFP3.
A la resta de MP s'haurà d'acudir a la informació continguda a la fitxa tècnica del medicament.
10. GESTIÓ DE RESIDUS
Sota la denominació de residus sanitaris, es recullen tots els generats en qualsevol establiment o servei en el qual es desenvolupin activitats d'atenció a la salut humana. En aquest sentit, el material sanitari s'ha de considerar residu a partir del moment que la seva utilitat o maneig clínic es donen definitivament per acabats.
Classificació:
• Residus de MP1
Aquest grup de residus es correspon exactament amb el definit en la llista europea de residus com Residus de medicaments citotòxics i citostàtics (LER 180.108 *) i amb la Classe IV del Protocol per a la gestió de residus sanitaris generats en els centres sanitaris que inclou residus sanitaris compostos per restes de MP1. Es consideren residus citostàtics els següents:
- Les restes de medicaments citostàtics generats en la preparació i administració.
- El material utilitzat en la neteja de les zones on es porta a terme la manipulació, especialment la preparació i administració de citostàtics.
- El material utilitzat en la preparació i administració de citostàtics (agulles, xeringues, flascons, bosses i sistemes d'infusió).
- El material de protecció dels manipuladors de citostàtics (roba protectora d'un sol ús, guants i mascareta de protecció respiratòria).
- El material procedent del tractament de vessaments accidentals, inclosos els d'excretes durant el període de vida activa del citostàtic o el material que hagi estat en contacte amb ells.
La seva segregació es realitzarà en contenidors homologats, rígids, d'un sol ús, de color blau. Hi ha disponibilitat de contenidors de 30 i 60 litres de capacitat.

Imatge 23 Font: Il·lustracions de l'Hospital General Universitari d'Elda.
Contenidors per a residus citostàtics.
Els residus punxants o tallants generats com a resultat de l'administració d'aquest tipus de medicaments han de rebutjar en els contenidors de punxants identificats per a residus citostàtics. Alguns exemples de capacitats disponibles són 3, 5 i 10 litres

Imatge 24 Font: Il·lustracions de l'Hospital General Universitari d'Elda.
Contenidors per a residus citostàtics punxants.
• de MP2 i MP3
Com a norma general, els MP orals s'administraran, sempre que sigui possible, en dosis o presentacions que evitin el fraccionament i per tant la generació de restes de MP.
Els residus que continguin restes de MP2 i MP3 (flascons, sistemes, ampolles, vials, xeringues ...) s'eliminaran al contenidor blau de residus perillosos de medicaments seleccionant el contenidor de menor grandària possible, per ajustar la seva capacitat al volum de producció de residus. En molts casos, serà adequat l'ús dels contenidors de 3 o 10 litres.
Els EPI utilitzats per a l'administració de MP2 i MP3, s'eliminaran com a residu assimilable a urbà, llevat contaminació evident (esquitxada, vessament ...). Els EPI empleats en preparació, s'eliminaran en el contenidor de residus perillosos de medicaments.
El material emprat per a la recollida de vessaments (material absorbent, EPI ...) s'eliminarà al contenidor blau de residus perillosos de medicaments.
Precaucions generals en la gestió de residus
És important aplicar correctament el tancament dels contenidors.
En el cas de contenidors per punxants, cal acoblar bé la tapa abans del seu primer ús.
Durant la seva utilització, s'ha d'aplicar el tancament provisional (girant la tapa quan no s'usi) i el tancament definitiu un cop estigui ple (prémer la llengüeta.
Aplicació dels tancaments provisional i definitiu del contenidor de punxants.

Acoblament de la tapa del contenidor de punxants.
Imatge 24 Font: Il·lustracions de l'Hospital General Universitari d'Elda.
Aplicació dels tancaments provisional i definitiu del contenidor de punxants.
Imatge 25 Font: Il·lustracions de l'Hospital General Universitari d'Elda.
- Com a norma general els contenidors hauran de tancar quan s'hagin ocupat les 2/3 parts de la seva capacitat.
- No s'ha de superar el límit d'ompliment, a fi d'evitar accidents i dificultats per tancar els contenidors.
- Cal adequar, en la mesura del possible, la capacitat del contenidor a la quantitat de residus generada, de manera que s'estableixi un equilibri raonable entre freqüència de retirada i aprofitament eficient de la seva capacitat.
- Els envasos en ús mai es deixaran en zones de pas o llocs que puguin donar lloc a ensopegades, i sempre es mantindran allunyats de qualsevol font de calor.
- És molt important que en tots aquells punts on es puguin administrar MP, retirar sistemes d'infusió ..., els responsables de sol·licitar el material prevegin el subministrament dels contenidors adequats. La segregació dels residus en els contenidors designats minimitza el risc d'accident i garanteix que siguin gestionats d'acord amb la seva perillositat.
- En qualsevol cas, els filtres d'alta eficàcia de les cabines de seguretat emprats en preparació de MP, en ésser substituïts s'eliminaran com a tals residus. Per a això, hauran de dipositar-se en els contenidors establerts o, en cas de no cabre, en sacs o bosses per a residus, de galga mínima 400, adequadament precintats i etiquetats per a la seva identificació.

BIBLIOGRAFÍA
- Sandiumenge, A., Anglés, R., Martínez-Melgar, J. L., & Torrado, H. (2008). Utilización de bloqueantes neuromusculares en el paciente crítico. Med. intensiva(Madr.,Ed.impr.),69-76. Disponible en : https://www.medintensiva.org/es-pdf-13116128
- Illman, HL, Laurila, P., Antila, H., Meretoja, OA, Alahuhta, S. y Olkkola, KT (2011). La duración del bloqueo neuromuscular residual después de la administración de neostigmina o sugammadex en dos contracciones visibles durante la monitorización del tren de cuatro. Anestesia y analgesia , 112 (1), 63-68. 2011 Jan;112(1):63-8. Epub 2010 Oct 26 (PubMed) Disponible en: https://anestesiar.org/2011/bloqueo-neuromuscular-residual-tras-administracion-de-rocuronio-comparacion-sugammadex-neostigmina/
- Celis-Rodríguez, E., Birchenall, C., de la Cal, M. Á., Arellano, G. C., Hernández, A., Ceraso, D., & Rubiano, S. (2013). Guía de práctica clínica basada en la evidencia para el manejo de la sedoanalgesia en el paciente adulto críticamente enfermo. Medicina intensiva, 37(8),519-574 Disponible en: https://www.medintensiva.org/es-pdf-S0210569113000855
- Sánchez, S. S., Vivas, A. M., Obregón, J. S., Ortega, M. R., Jambrina, C. C., Marco, I. L. T., & Jorge, E. C. (2009). Monitorización de la sedación profunda. El monitor BIS®. Enfermería intensiva, 20(4), 159-166.
- Sandiumenge, A. (2008). coordinador. Sedación, analgesia y bloqueo neuromuscular en el paciente crítico. Recomendaciones del Grupo de Trabajo de Analgesia y Sedación de la SEMICYUC. Med Intensiva, 32, 1-124. sedación, analgesia y bloqueo neuromuscular en el paciente crítico. Recomendaciones del Grupo de Trabajo de Analgesia y Sedación de la SEMICYUC Disponible en: https://www.medintensiva.org/es-vol-32-num-s1-sumario-X0210569108X60502
- Giustino V., Magdi Hanna, Giorgos Macheras et al. Analgesia multimodal en el dolor moderado a intenso: utilidad de una nueva combinación de dosis fijas de dexketoprofeno y tramadol. CMRO.2017.1:1-2
- Bermúdez-Guerrero, F. J., Gómez-Camargo, D., Palomino-Romero, R., Llamas-Bustos, W., & Ramos-Clason, E. (2015). Comparación de 3 pautas de sedación para pacientes sometidos a anestesia subaracnoidea. Ensayo clínico aleatorizado, simple ciego. Revista Colombiana de Anestesiología, 43(2), 122-128.
- Echeverry P, Jaramillo J. Sedación en anestesia regional [consultado 13 Abr 2018]. Disponible en: http://www.anestesiaweb2.com/archivos/sedacion.pdf
- Oseguera Oyuela, E. J. (2021). Errores comunes en la medicación (Doctoral dissertation, Granada, España).
- Guías para el etiquetado de medicamentos prescritos 2001 [Available from: https://www.fip.org/www/uploads/database_file.php?id=259&table_id=.
- Borges, A. L., Vázquez, P., FERNÁNDEZ, L. J., TANDRÓN, J. M. C., AGUILAR, H. A., RODRÍGUEZ, B. Y. B., & GARCÍA, L. M. M. (2002). Interacciones medicamentosas. Acta Farm. Bonaerense, 21(2), 139-148. Disponible: https://www.sefh.es/bibliotecavirtual/fhtomo1/cap214.pdf
- Gómez-Arnau, J. I., Otero, M. J., Bartolomé, A., Errando, C. L., Arnal, D., Moreno, A. M. & Domínguez-Gil, A. (2011). Etiquetado de los medicamentos inyectables que se administran en anestesia. Revista Española de Anestesiología y Reanimación, 58(6), 375-383.
- Anestesia SEdNeSe. Recomendaciones para el etiquetado de los medicamentos inyectables que se administran en anestesia 2011 [Available from: http://www.ismpespana.org/ficheros/Recomendaciones%20ETIQUETADO%20Enero%202011.pdf.
- Lao, G. C., Reyes, M. R., Turet, J. R., Dot, M. P., Muner, D. S., & Cabezas, C. L. (2020). Compatibilidad de los fármacos administrados en «Y» en las unidades de cuidados intensivos: revisión sistemática. Medicina Intensiva, 44(2), 80-87.
- Ramos, G., & Olivares, G. (2010). Uso racional de medicamentos: Una tarea de todos. División de políticas públicas saludables y promoción. Dpto. De Políticas Farmacéuticas Y Profesiones Médicas. Chile.
- Uso racional de medicamentos; una tarea de todos. Contenidos e información del uso racional para el personal técnico de la salud. https://www.minsal.cl/portal/url/item/8da19e5eac7b8164e04001011e012993.pdf
- Merino, P., Martín, M. C., Alonso, A., Gutiérrez, I., Álvarez, J., & Becerril, F. (2013). Errores de medicación en los servicios de Medicina Intensiva españoles. Medicina Intensiva, 37(6), 391-399.
- Oseguera Oyuela, E. J. (2021). Errores comunes en la medicación (Doctoral dissertation, Granada, España).
- Prevención de errores por confusión en los nombres de los medicamentos [Available from: http://www.ismp-espana.org/documentos/view/63.
- http://www.juntadeandalucia.es/agenciadecalidadsanitaria/observatorioseguridadpaciente/gestor/sites/PortalObservatorio/usosegurodemedicamentos/documentos/GPS_SIMILI. Portal uso seguro del medicamento.
- Barbagelata, E. I. (2016). Implementación de estrategias de prevención de errores en el proceso de administración de medicamentos: un enfoque para enfermería en cuidados intensivos. Revista Médica Clínica Las Condes, 27(5), 594-604.
- Ibarra, P., Galindo, M., Molano, A., Niño, C., Rubiano, A., Echeverry, P., & Sarmiento, R. (2012). Recomendaciones para la sedación y la analgesia por médicos no anestesiólogos y odontólogos de pacientes mayores de 12 años. Revista Colombiana de Anestesiología, 40(1), 67-74.
- Sakata, R. K. (2010). Analgesia y sedación en unidad de cuidados intensivos. Rev Bras Anestesiol, 60(6), 360-365.
- Palanca, I., Sánchez, A., & Elola, J. (2010). Unidad de cuidados intensivos: Estándares y recomendaciones. Ministerio de Sanidad y Política Social: Madrid, Spain.
- McGrane, S. y Pandharipande, PP (2012). Sedación en la unidad de cuidados intensivos. Minerva anestesióloga , 78 (3), 369-380.
- Martínez S.A., Cacho A.E. Monitorización de la Sedación en UCI. SEDAR.2018.
- Antuña MT, Fanjul RM. Sedoanalgesia en el Paciente Crítico; [Internet]. [citado 2018Abr20];Disponible: http://www.uninet.edu/cimc2000/conferencia/conf2/SED_ANALGESIA.htm
- Fernández V, Mora R, Sánchez MJ. Manual de Anestesia para procedimientos fuera de quirófano. Internet Medical Publishing. 2013; 106-114.
- Taboada, R. (2012). Sedación paliativa (parte I): Controversias sobre términos, definiciones y aplicaciones clínicas. Acta bioética, 18(2), 155-162.
- Carrilero López, C., & Tornero Sánchez, L. Desarrollo e implementación de un protocolo de sedación, analgesia y control de delirio en UCI.2014 Disponible en: https://www.chospab.es/publicaciones/protocolosEnfermeria/documentos/9501e1fd429a179d533dce134799079b.pdf
- Mamani Aguilar, J. H. (2017). REMIFENTANILO-PROPOFOL VS KETAMINA, MEPERIDINA, MIDAZOLAM EN COLANGIOPANCREATOGRAFIA RETROGRADA ENDOSCOPICA BAJO SEDACION EN HOSPITAL OBRERO 2 (Doctoral dissertation, Residencia Medica-Anestesiología; RM. A.-001/17).
- Nevot, M. J. V. (2015). Evaluación del cumplimiento de un protocolo de prevención de Neumonía asociada a Ventilación mecánica en una UCI polivalente. Enfermería global, 14(2), 102-117. Disponible:http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1695-61412015000200005&lng=es.
- Folco, C. P., & da Cruz, I. C. F. (2016). Lung injury associated with mechanical ventilator: systematic literature review for a clinical protocol. Journal of Specialized Nursing Care, 8(1).
- Del Prado Olmedo BM, Muñoz RAM. Cuidados de enfermería del paciente crítico: uso de escalas de sedoanelgesia. Rev Paraninfo [Internet]. 2013 Dic [citado 2018 Abr 13]; 18(2): 155-162. Disponible en: http://www.index-f.com/para/n19/135d.php
- Raurell Torredà, M., Burgos Cordón, A., Conejo Caravaca, A., & Corcuera Pastor, I. (2015). Evaluación de la sedación mediante la escala Richmond Agitation Sedation Scale en pacientes con ventilación mecánica de larga duración. Rev. Rol enferm, 533-538.
- Chamorro C., Romera M.A.Dolor y miedo en la UCI. Medicina Intensiva.2015.39(7):442-444.
- Celis, E., Salazar, F. V., Marrugo, V. T., Ortiz, G., & Dueñas, C. (2017). Revisión comparativa de las guías de sedación, analgesia y delirio en pacientes críticos. Acta Colombiana de Cuidado Intensivo, 17(2), 107-116.
- Robinson, B. R., Berube, M., Barr, J., Riker, R., & Gélinas, C. (2013). Psychometric analysis of subjective sedation scales in critically ill adults. Critical care medicine, 41(9), S16-S29. doi: 10.1097/CCM.0b013e3182a16879. Review. PubMed PMID:23989092.
- Mera, M. F., Solanas, M. C., Pinilla, M. D. C. V., Izquierdo, J. S., & López, E. A. (2014). ¿ Qué papel tiene enfermería en la valoración y manejo de la analgesia, sedación y delirio del paciente crítico con ventilación mecánica? Evidencia: Revista de enfermería basada en la evidencia, 11(47), 4. Disponible en: http://www.index-f.com/evidentia/n47-48/ev9246.php.
- Celis-Rodríguez, E., Birchenall, C., de la Cal, M. Á., Arellano, G. C., Hernández, A., Ceraso, D., & Rubiano, S. (2013). Guía de práctica clínica basada en la evidencia para el manejo de la sedoanalgesia en el paciente adulto críticamente enfermo. Medicina intensiva, 37(8), 519-574. Disponible:o http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0210-56912007000800003&lng=es.
- Gallardo-Hernández, A. G., Hernández-Pérez, A. L., Sánchez-López, J. A., Ordoñez-Espinosa, G., Islas-Andrade, S., & Revilla-Monsalve, C. (2016). Monitores de profundidad anestésica. Revista Mexicana de Anestesiología, 39(3), 201-204.
- PAPEL DE LA ENFERMERÍA EN LA SEDOANALGESIA DEL PACIENTE CRÍTICO, NPunto Volumen II. Número 16. Julio 2019 disponible: https://imotions.com/blog/wayt-is-egg/
- Herrera, J. G. D., Larios, C. G. S., & Carrillo, L. G. D. (2016). Prevalencia de dolorpostquirúrgico. Acta Médica Grupo Ángeles, 14(2), 84-89.
- Rosa-Díaz, J., Navarrete-Zuazo, V., & Díaz-Mendiondo, M. (2014). Aspectos básicos del dolor postoperatorio y la analgesia multimodal preventiva. Revista Mexicana de Anestesiología, 37(1), 18-26.
- Secretaria de Salud GdH. Guia "Uso seguro de medicamentos" [Available from: http://www.salud.gob.hn/doc/calidad/guiausosegurodelosmedicamentos.pdf. TUD_VALORADA.pdf.
- Sistema Nacional de Salud E. Sistema Español de Verificación de Medicamentos 2016[Available:https://www.aemps.gob.es/en/laAEMPS/eventos/industria/2016/docs/J-infodispositivos-seguridad/4-urzay.pdf
- Martín de Rosales Cabrera, A. M., López Cabezas, C., & García Salom, P. (2014). Diseño de una matriz de riesgo para la valoración de los preparados estériles en los centros sanitarios. Farmacia Hospitalaria, 38(3), 202-210.
- Pazos, A. (2003). Acciones de los fármacos I. Interacciones fármaco y receptor. Farmacología Humana, 4ª ed. Barcelona. Masson, 7-17.
- Florez J. Farmacología humana. Acciones de los fármacos I. Interacciones fármaco y receptor. 6ªEd. Barcelona: Elsevier 2013.
- Lorente del Río N. Montero Arroyo R, Martinez Trufero G, Manjón Fernández S et al. Acceso EIR: Conceptos fundamentales para la práctica enfermera Volumen 2. 7ª ed. Madrid: ENFO ediciones para FUDEN; 2015 p 207-340.
- De Gracia, M. M., Sánchez, A. A., & Cachá, A. A. (2015). Aplicabilidad y uso de los fármacos en el proceso de cuidados. In Prescripción enfermera en la terapéutica del cuidado: indicación, uso y dispensación de medicamentos y productos sanitarios en los cuidados generales (pp. 471-606). Enfo Ediciones.
- Compatibilidad de fármacos por vía parenteral disponible: https://www.cofb.org/c/document_library/get_file?uuid=fe601fcf-e69f-4b04-80c4-19d31def3da4&groupId=10136. En la pág. 54 encontrareis la página de la compatibilidades de los fármacos a color.
- Instituto para el Uso Seguro de los Medicamentos de España (ISMP) http://www.ismp-espana.org/noticias/view/124
- Oseguera Oyuela, E. J. (2021). Errores comunes en la medicación (Doctoral dissertation, Granada, España).
- Ojeda Vásquez, L. A. (2019). Detección, evaluación y caracterización de reacciones adversas a medicamentos y errores de medicación en la agencia privada step-therapy. Disponible en: https://www.sefh.es/bibliotecavirtual/fhtomo1/cap214.pdf
- Vásquez, L. A. O. (2019). Detección, Evaluación y Caracterización de Reacciones Adversas a Medicamentos y Errores de Medicación en la Agencia Privada Step-Therapy (Doctoral dissertation, Pontificia Universidad Católica de Chile (Chile).
- M.J.Otero R. Martín, M. D. Robles, C. Codina. Errores de medicación. Disponible en: https://www.sefh.es/bibliotecavirtual/fhtomo1/cap214.pdf
- Van de Beek, D., de Gans, J., Tunkel, A. R., & Wijdicks, E. F. (2006). Community-acquired bacterial meningitis in adults. New England Journal of Medicine, 354(1), 44-53.
- Durand, M. L., Calderwood, S. B., Weber, D. J., Miller, S. I., Southwick, F. S., Caviness Jr, V. S., & Swartz, M. N. (1993). Acute bacterial meningitis in adults--A review of 493 episodes. New England Journal of Medicine, 328(1), 21-28.
- Quagliarello, V. J., & Scheld, W. M. (1997). Treatment of bacterial meningitis. New England Journal of Medicine, 336(10), 708-716.
- Neurosurgery Working Party of the British Society for Antimicrobial Chemotherapy. Br 2000; 14:7. - NEJM 339: 868, 1998
- Manes, G., Uomo, I., Menchise, A., Rabitti, P. G., Ferrara, E. C., & Uomo, G. (2006). Timing of Antibiotic Prophylaxis in Acute Pancreatitis: A Controlled Randomized Study with Meropenem: CME. American Journal of Gastroenterology, 101(6), 1348-1353.
- Pederzoli, P., Bassi, C., Vesentini, S., & Campedelli, A. (1993). A randomized multicenter clinical trial of antibiotic prophylaxis of septic complications in acute necrotizing pancreatitis with imipenem. Surgery, gynecology & obstetrics, 176(5), 480-483.
- Brown, J. de Louvois, R. Bayston, P. D Lees, IK Pople, E. M. (2000). The management of neurosurgical patients with postoperative bacterial or aseptic meningitis or external ventricular drain-associated ventriculitis. British journal of neurosurgery, 14(1), 7-12.
- Dellinger, E. P., Tellado, J. M., Soto, N. E., Ashley, S. W., Barie, P. S., Dugernier, T.,& Utzolino, S. (2007). Early antibiotic treatment for severe acute necrotizing pancreatitis: a randomized, double-blind, placebo-controlled study. Annals of surgery, 245(5), 674.
- Isenmann, R, Runzi, M, Kron, M, et al. Prophylactic antibiotic treatment in patients with predicted severe acute pancreatitis: A placebo-controlled, double-blind trial. Gastroenterology 2004; 126:997.
- Namias, N., Solomkin, JS, Jensen, EH, Tomassini, JE y Abramson, MA (2007). Estudio aleatorizado, multicéntrico, doble ciego de eficacia, seguridad y tolerabilidad de ertapenem intravenoso versus piperacilina / tazobactam en el tratamiento de infecciones intraabdominales complicadas en adultos hospitalizados. Infecciones quirúrgicas ,8 (1), 15-28.
- Tellado, J. M., Sitges-Serra, A., Barcenilla, F., Palomar, M., Serrano, R., Barberán, J., ... & Prieto, J. (2005). Guidelines for the empirical antibiotic treatment of intraabdominal infections. Revista española de quimioterapia: publicación oficial de la Sociedad Española de Quimioterapia, 18(2), 179-186.
- De Cuidados, I. D. L. S., & de la SEDAR, C. GUÍAS DEL TRATAMIENTO ANTIBIÓTICO DE LAS PERITONITIS.
- Balter, MS, La Forge, J., Low, DE, Mandell, L., Grossman, RF y Grupo de trabajo de bronquitis crónica. (2003). Directrices canadienses para el tratamiento de las exacerbaciones agudas de la bronquitis crónica. Revista respiratoria canadiense , 10 (Suppl B), 3B-32B.
- Wilson, R., Jones, P., Schaberg, T., Arvis, P., Duprat-Lomon, I., & Sagnier, P. P. (2006). Antibiotic treatment and factors influencing short- and long-term outcomes of acute exacerbations of chronic bronchitis. Thorax, 61(4), 337-342.
- Snow, V., Lascher, S., & Mottur-Pilson, C. (2001). Evidence base for management of acute exacerbations of chronic obstructive pulmonary disease. Annals of internal medicine, 134(7), 595-599.
- Dimopoulos, G., Siempos, I. I., Korbila, I. P., Manta, K. G., & Falagas, M. E. (2007). Comparison of first line with second-line antibiotics for acute exacerbations of chronic bronchitis: a metanalysis of randomized controlled trials. Chest, 132(2), 447-455.
- Siempos, I. I., Dimopoulos, G., Korbila, I. P., Manta, K., & Falagas, M. E. (2007). Macrolides, quinolones and amoxicillin/clavulanate for chronic bronchitis: a meta-analysis. European Respiratory Journal, 29(6), 1127-1137.
- American Thoracic Society, & Infectious Diseases Society of America. (2005). Guidelines for the management of adults with hospital-acquired, ventilator-associated, and healthcare-associated pneumonia. American journal of respiratory and critical care medicine, 171(4), 388.
- Aarts, M. A. W., Hancock, J. N., Heyland, D., McLeod, R. S., & Marshall, J. C. (2008). Empiric antibiotic therapy for suspected ventilator-associated pneumonia: a systematic review and meta-analysis of randomized trials. Critical care medicine, 36(1), 108-117.
- Heyland, D. K., Dodek, P., Muscedere, J., Day, A., Cook, D., & Canadian Critical Care Trials Group. (2008). Randomized trial of combination versus monotherapy for the empiric treatment of suspected ventilator-associated pneumonia. Critical care medicine, 36(3), 737-744.
- Wolfe, J. E., Bone, R. C., & Ruth, W. E. (1977). Effects of corticosteroids in the treatment of patients with gastric aspiration. The American journal of medicine, 63(5), 719-722.
- Kadowaki, M., De mura, Y., Mizuno, S., Uesaka, D., Ameshima, S., Miyamori, I., & Ishizaki, T. (2005). Reappraisal of clindamycin IV monotherapy for treatment of mild-to-moderate aspiration pneumonia in elderly patients. Chest, 127(4), 1276-1282.
- Watkins, RR y Lemonovich, TL (2011). Diagnóstico y tratamiento de la neumonía adquirida en la comunidad en adultos. Médico de familia estadounidense, 83 (11), 1299-1306.
- Lim, W. S., Baudouin, S. V., George, R. C., Hill, A. T., Jamieson, C., Le Jeune, I., & Woodhead, M. A. (2009). BTS guidelines for the management of community acquired pneumonia in adults: update 2009. Thorax, 64(Suppl 3), 1-55.
- Mandell, LA, Marrie, TJ, Grossman, RF, Chow, AW, Hyland, RH y el grupo de trabajo de neumonía adquirida en la comunidad canadiense. (2000). Directrices canadienses para el tratamiento inicial de la neumonía adquirida en la comunidad: una actualización basada en la evidencia de la Sociedad Canadiense de Enfermedades Infecciosas y la Sociedad Torácica Canadiense. Enfermedades infecciosas clínicas, 31 (2), 383-421.
- Rubinstein, E., Kollef, M. H., & Nathwani, D. (2008). Pneumonia caused by methicillin-resistant Staphylococcus aureus. Clinical Infectious Diseases, 46(Supplement_5), S378-S385.
- Rodríguez, A., Mendia, A., Sirvent, J. M., Barcenilla, F., de la Torre-Prados, M. V., Solé-Violán, J.,& CAPUCI Study Group. (2007). Combination antibiotic therapy improves survival in patients with community-acquired pneumonia and shock. Critical care medicine, 35(6), 1493-1498.
- Gaspar Carreño, M., Achau Muñoz, R., Torrico Martín, F., Agún González, J. J., Sánchez Santos, J. C., Cercos Lletí, A. C., & Ramos Orozco, P. (2017). Desarrollo de un procedimiento para el manejo seguro de medicamentos peligrosos. Farmacia Hospitalaria, 41(2), 222-256.
- Unda-Urzáiz, M., Alonso-Herreros, J. M., Fernández-Gómez, J. M., Gaspar-Carreño, M., Cozar-Olmos, J. M., & Lleti, A. C. C. Preparación de medicamentos peligrosos HOSPITALARIA.
- Guía de buenas prácticas de preparación de medicamentos en servicios de farmacia hospitalaria. Dirección General de Cartera Básica de Servicios del SNS y Farmacia. Junio 2014.
- Instituto Nacional de Seguridad e Higiene en el Trabajo (INSST). NTP 612: Protección y promoción de la salud reproductiva: funciones del personal sanitario del servicio de prevención.INSHT.2004. Disponible en: http://www.insht.es/InshtWeb/Contenidos/Documentacion/Fichas-tecnicas/NTP/Ficheros/601a700/ ntp_612.pdf
- Instituto Nacional de Seguridad e Higiene en el Trabajo (INSST). NTP 915: Embarazo, lactancia y trabajo: Vigilancia de la salud. INSHT. 2011. Disponible en: http://www.insht.es/InshtWeb/Contenidos/
- MSSSI Guía de buenas prácticas de preparación de medicamentos en los servicios de Farmacia Hospitalaria. Ministerio de Sanidad, Servicios Sociales e Igualdad.Junio2014. http://www.msssi.gob.es/profesionales/farmacia/pdf/GuiaBPP3.pdf
- AMMTAS Guía de buenas prácticas para trabajadores profesionalmente expuestos a agentes citostáticos. Asociación Madrileña de Medicina del Trabajo en el Ámbito Sanitario (AMMTAS). Escuela Nacional de Medicina del Trabajo. Instituto de Salud Carlos III. Ministerio de Economía y Competitividad. Madrid, 2014.http://gesdoc.isciii.es/gesdoccontroller?action=download &id=26/03/2014-199edf956b
- National Institute for Health and Care Excellence. Intravenous fluid therapy. Intravenous fluid therapy in adults in hospital. Disponible en: https://www.nice.org.uk/guidance/cg1742015 (Guideline Ref ID 38 CG174).
- Corcoran, T., Rhodes, JEJ, Clarke, S., Myles, PS y Ho, KM (2012). Estrategias perioperatorias de manejo de líquidos en cirugía mayor: un metaanálisis estratificado. Anestesia y analgesia , 114 (3), 640-651.
- Cecconi, M., Corredor, C., Arulkumaran, N., Abuella, G., Ball, J., Grounds, RM, y Rhodes, A. (2013). Revisión clínica: terapia dirigida por objetivos: ¿cuál es la evidencia en pacientes quirúrgicos? El efecto en diferentes grupos de riesgo. Cuidados intensivos , 17 (2), 1-15.
- Arnal, D., Bernardino, M., León, J. A., Velayos, C., Gómez, J. C., & Gilarranz, J. L. (1998). Atención por intoxicación etílica en un Servicio de Emergencia Médica prehospitalario en Madrid. Emergencias, 10, 381-7.
- Norberto Gamero, M. J., Martínez Álvarez, M., Postigo Mota, S., & Llerena Ruiz, A. (2000). Intoxicación por insecticidas organofosforados. Epidemiología y prevención. Rev. Rol enferm, 847-854.
- Larsen, L. C., & Cummings, D. M. (1998). Oral poisonings: guidelines for initial evaluation and treatment. American family physician, 57(1), 85.
- Nogué, S., Munné, P., SOYA, D., & Millá, J. (1998). Disponibilidad, utilización y coste de los antídotos en Cataluña. Medicina clínica, 110(16), 609-613.
- Ries, NL y Dart, RC (2005). Nuevos desarrollos en antídotos. Clínicas médicas , 89 (6), 1379-1397.
- Locatelli, C., Petrolini, V., Lonati, D., Butera, R., Bove, A., Mela, L., & Manzo, L. (2006). Disponibilità di antidoti nei servizi d’urgenza del Sistema Sanitario Nazionale e realizzazione della Banca Dati Nazionale degli Antidoti (BaNdA). Ann Ist Super Sanita, 42(3), 298-309.
- OMS, P. (1998). OIT: Directrices para la lucha contra las intoxicaciones. Programa internacional de seguridad de las sustancias químicas. Ginebra.
- Piñeiro G, Olivera R y Guindel C. Administración de medicamentos en pacientes con nutrición enteral mediante sonda. Nutr Hosp 2006; 21 (Supl. 4): 1-218.
- Gago A, Garzás MC, Calañas A y Molina MJ. Guía de administración de fármacos por sonda nasogástrica. Soporte CD-ROM 2005.
- Izco N, Creus N, Codina C y Ribas J. Incompatibilidades fármaco-nutrición enteral: recomendaciones generales para su prevención. Farm Hosp 2001; 25(1): 13-24.
- Gámez M, Clopés A, y cols. Importancia de las características físico-químicas de los fármacos para su administración por sonda nasoentérica o enterostomía. Farma Hosp. 1998; 22(3): 137-143.
- Hidalgo FJ, Delgado E, García D y cols. Guía de administración de fármacos por sonda nasogástrica. Farm Hosp. 1995; 19 (5): 251-258.
- Luna T, Sorní I, Goyache M y cols. Técnica para la administración de medicamentos por sonda nasogástrica. Farm hosp 1998; 22 (5) : 257-260.
- Goñi R, Sánchez L, baztán A y Asiain MC. Administración de fármacos por sonda digestiva. Enferm Intensiva 2001; 12 (2): 66-79.
- Organización Mundial de la Salud (OMS). Directrices para la lucha contra las intoxicaciones. Ginebra, 1998. p.57-67.
- Tenenbein M. Recent advancements in pediatric toxicology. Ped Clin North Am 1999; 46:1179-88.
- Ward RM, Bates BA, Benitz WE, Burchfield DJ, Ring JC, Wals RP, et al. Acetaminophen toxicity in children. Pediatrics 2001;108:1020-4.
- Munné P, Nogué S, Millá J. Antídotos ¿Cuándo y cómo utilizarlos? Edicomplet 1996:137-50. Disponible en: http://66.102.11.104/search.
- Noorkool, DM, Kirkpatrick, JN. Treatment of acute carbon monoxide poisoning with hyperbaric oxigen: a review of 115 cases. Ann. Emerg. Med. 1985; 14, 1168-1171
- Clinical Toxicologic Working Group of the Spanish Society of Pediatric Emergency Medicine Emergency Visits for Childhood 53 Área Sanitaria Ferrol Anexo: Antídotos e intoxicaciones en Atención Primari Poisoning: A 2-Year Prospective Multicenter Survey in Spain. Pediatric Emerg Care. 2006; 22:334-8. [Medline]
- Burillo-Putze G, Munne P, Dueñas A, Pinillos MA, Naveiro JM, Cobo J, et al. National multicenter study of acute intoxication in emergency departments of Spain. Eur J Emerg Med. 2003; 10:101 4. [Medline]
- American College of Emergency Physicians. Clinical policy for the initial approach to patients presenting with acute toxic ingestion or dermal or inhalation exposure. Ann Emerg Med. 1995; 25:570-85. [Medline]
- Riordan M, Rylance G, Berry K. Poisoning in children 1: general management. Arch Dis Child. 2002; 87:392-6. [Medline]
- Grupo de trabajo de intoxicaciones de la Sociedad Española de Urgencias de Pediatría Manual de intoxicaciones en Pediatría. Disponible en:http://www.seup.org/seup/grupos_trabajo/manualIntoxicaciones/manual_index.htm
- Belson MG, Simon HK. Utility of comprehensive toxicologic screens in children. Am J Emerg Med. 1999; 17:221-4. [Medline]
- Shannon M. Ingestion of toxic substances by children. N Engl J Med. 2000; 342:186-91. [Medline]
- Wax PM, Cobaugh DJ. Prehospital gastrointestinal decontamination of toxic ingestions: a missed opportunity. Am J Emerg Med. 1998; 16:114-6. [Medline]
- Bond GR. The role of activated charcoal and gastric emptying in gastrointestinal decontamination: a state-of-the-art review. Ann Emerg Med. 2002; 39:273-86. [Medline]
- Kalil, AC, Metersky, ML, Klompas, M., Muscedere, J., Sweeney, DA, Palmer, LB, y Brozek, JL (2016). Manejo de adultos con neumonía adquirida en el hospital y asociada al respirador: guías de práctica clínica de 2016 de la Infectious Diseases Society of America y la American Thoracic Society. Enfermedades infecciosas clínicas, 63 (5), e61-e111.
- Torres, A., Niederman, M. S., Chastre, J., Ewig, S., Fernandez-Vandellos, P., Hanberger, H.& Wunderink, R. (2017). International ERS/ESICM/ESCMID/ALAT guidelines for the management of hospital-acquired pneumonia and ventilator-associated pneumonia: guidelines for the management of hospital-acquired pneumonia (HAP)/ventilator-associated pneumonia (VAP) of the European Respiratory Society (ERS), European Society of Intensive Care Medicine (ESICM), European Society of Clinical Microbiology and Infectious Diseases (ESCMID) and Asociación Latino Americana del Tórax (ALAT). European Respiratory Journal, 50(3).
- De la SEPAR, G. D. T. (2010). Neumonía adquirida en la comunidad. Nueva normativa de la Sociedad Española de Neumología y Cirugía Torácica. Arch Bronconeumol, 46(10), 543-558.
- Blanquer, J., Aspa, J., Anzueto, A., Ferrer, M., Gallego, M., Rajas, O., & Torres, A. (2011). Normativa SEPAR: neumonía nosocomial. Archivos de Bronconeumología, 47(10), 510-520.
- Barr, J., Fraser, G. L., Puntillo, K., Ely, E. W., Gélinas, C., Dasta, J. F., & Jaeschke, R. (2013). Clinical practice guidelines for the management of pain, agitation, and delirium in adult patients in the intensive care unit. Critical care medicine, 41(1), 263-306.
- Greenberg, S. B., & Vender, J. (2013). The use of neuromuscular blocking agents in the ICU: where are we now? Critical care medicine, 41(5), 1332-1344.
- Hunter, J. M., & Naguib, M. (2018). Sugammadex-induced bradycardia and asystole: how great is the risk? British journal of anaesthesia, 121(1), 8-12.
- Ortega, M. R., Jambrina, C. C., Vallhonrat, I. L., & Simón, I. F. (2014). Indications of dexmedetomidine in the current sedoanalgesia trends in the critical patient. Medicina Intensiva (English Edition), 38(1), 41-48.
- Clarett, M. (2012). Escalas de evaluación de dolor y protocolo de analgesia en terapia intensiva. Clínica y Maternidad Suizo Argentina Instituto Argentino Diagnóstico y Tratamiento.
- Torres, A., Niederman, M. S., Chastre, J., Ewig, S., Fernandez-Vandellos, P., Hanberger, H.& Wunderink, R. (2017). International ERS/ESICM/ESCMID/ALAT guidelines for the management of hospital-acquired pneumonia and ventilator-associated pneumonia: guidelines for the management of hospital-acquired pneumonia (HAP)/ventilator-associated pneumonia (VAP) of the European Respiratory Society (ERS), European Society of Intensive Care Medicine (ESICM), European Society of Clinical Microbiology and Infectious Diseases (ESCMID) and Asociación Latino Americana del Tórax (ALAT). European Respiratory Journal, 50(3).
- Barr, J., Fraser, G. L., Puntillo, K., Ely, E. W., Gélinas, C., Dasta, J. F.,& Jaeschke, R. (2013). Clinical practice guidelines for the management of pain, agitation, and delirium in adult patients in the intensive care unit. Critical care medicine, 41(1), 263-306.
- Greenberg, S. B., & Vender, J. (2013). The use of neuromuscular blocking agents in the ICU: where are we now? Critical care medicine, 41(5), 1332-1344.
- Hunter, J. M., & Naguib, M. (2018). Sugammadex-induced bradycardia and asystole: how great is the risk? British journal of anaesthesia, 121(1), 8-12.
- Romera MA et al. Indications of dexmedetomidina in the current sedoanalgesia trenes in the critical patient. Med Intensiva 2014;38(1):41-48.
- Alfonso J, Reis F. Dexmedetomidina: papel actual em anestesia en cuidados intensivos. Rev Bras Anestesiol. 2012;62(1).
- Atención M, Enfermería D. Experto Universitario en Cuidados Críticos y Reanimación. :1–13.Ateneo E El. Drogas vasoactivas en el paciente crítico. Med Intensiva. 2006;(2001).
- Langlois PL, Oliveira Figliolino LF de, Hardy G, Manzanares W. Farmaconutrición parenteral con selenio en la sepsis TT - Pharmaconutrition with parenteral selenium in sepsis. Med intensiva (Madr, Ed impr). 2014;38(3).
- Sylvia Mónica Amorós Cerdá A, Maqueda Palau M, Ribas Nicolau B, Arévalo Rubert MJ, Pérez Juan E. ADMINISTRACIÓN COMPATIBLE DE LA TERAPIA INTRAVENOSA CONTINUA EN EL PACIENTE CORONARIO CRÍTICO. Enferm Cardiol Año XX. 2013;
- Buil Lavilla P, Blanco García C. Errores De Medicación. Farm Clin. 1993;10(5):393-394+396.
- López C, Soy D, Guerrero L, Molas G, Anglada H, Ribas J. Compatibilitat fisicoquímica de fàrmacs administrats en perfusió contínua en les unitats de cures intensives. Circ Farm. 2011;69(4):37–56.
- PROTOCOL SEDACIO. Hospital Universitario Sant Joan de Reus
- Barbagelata I. De Administración De Medicamentos : Process : an Approach for Intensive Care Nursing. 2017;27(5):594–604.
- Castells Lao G, Rodríguez Reyes M, Roura Turet J, Prat Dot M, Soy Muner D, López Cabezas C. Compatibilidad de los fármacos administrados en «Y» en las unidades de cuidados intensivos: revisión sistemática. Med Intensiva. 2020;44(2):80–7.
- Chiva ED. Nociones básicas sobre Sedoanalgesia. 2019;
- Corbalan Trumbull G. Reacciones adversas a los medicamentos antimicrobianos. Rev Med Chil. 1977;105(12):944.
- García Batlle C, Pla Poblador R. Revisión de interacciones farmacológicas en un hospital general. Farm Hosp. 2002;26(2):110–8.
- Gonzalo Ramos N, Guillermo Olivares J. Uso racional de medicamentos: una tarea de todos. Subsecr Salud Publica; Minist Salud. 2014;50.
- Jiménez L, Fernández J. Interacción Medicamentosa. Acta Farm Bonaer [Internet].2009;21(2):139–48. Available from: http://www.latamjpharm.org/trabajos/21/2/LAJOP_21_2_2_2_3B9FQZINM4.pdf
- Merino P, Martín MC, Alonso A, Gutiérrez I, Álvarez J, Becerril F. Errores de medicación en los servicios de Medicina Intensiva españoles. Med Intensiva. 2013;37(6):391–9.
- Sospecha CON, Confirmado OD. Ingresan a Unidades De Cuidados Intensivos Con Sospecha O De Covid-19. 2020;19.
- Tineo Drove T, Razola Rincón R, Jiménez Peña P, Barrajón Sánchez M. J. Analgesia convencional frente a analgesia controlada por el paciente. Nurs (Ed española). 2008;26(1):56
- Alcaide García J, Gutiérrez Calderón V, Benavides Orgaz M. Capítulo 2. Fármacos anticonvulsivantes. Guía SEOM Uso los fármacos antiepilépticos en Oncol. 2006;37–56.
- Atención M, Enfermería D. Experto Universitario en Cuidados Críticos y Reanimación. :1–13.
- F. VNMAF, N. MGA, C. AA. Drogas Administradas Por Infusión Continua En Pacientes críticos. 2001;1–10.
- Ferrol REAS. Antídotos En Intoxicaciones. :3–56.
- INTRAMED. Analgesia, Sedación Y Relajación En El Paciente Critico. Libro Virtual Intramed. 2006;(2001):1–38.
- Monroy AM. Farmacología Cardiovascular Isbn 978-84-16861-16-3-1.
- Narbona Toledo C, Narbona Toledo F. Enfermería en la monitorización del Índice Biespectral Bis. Enfermería Docente [Internet]. 2010;10–3. Available from: http://www.juntadeandalucia.es/servicioandaluzdesalud/huvvsites/default/files/revistas/ED-092-05.pdf
- Ruiz J, Blanch L, Martín MC, Blanco J, Castillo F, Roca J, et al. Indicadores de calidad en el enfermo crítico. Vol. 32, Medicina Intensiva. 2008. 23–32 p.
- Estomatológicos AP, Estomatológicos AAP. Grupo a – Tracto Alimentario Y Metabolismo. :4–6.
- Muñoz M, Montalván L, Pérez A, García A, Gómez A. Fluidoterapia intravenosa en urgencias y emergencias. Univ Málaga [Internet]. 2009;1–30. Available from: http://www.medynet.com/usuarios/jraguilar/Manual de urgencias y Emergencias/fluido.pdf
- Nogué Xarau S. INTOXICACIONES AGUDAS Bases para el tratamiento en un servicio de urgencias. 2010;534. Available from: http://www.fetoc.es/asistencia/Intoxicaciones Agudas Protocolos 2010.pdf
- www.vademecum.es
- www.cima.aemps.es/cima/publico/home.html (agencia española del medicamento y de productos sanitarios)
