La donación de órganos es un gesto altruista, considerado como el mayor acto de bondad entre los seres humanos. Puede ser donante toda persona que en vida decida que, a su muerte, sus órganos sirvan para salvar o mejorar la vida de otros.
En España, hasta la promulgación de la Ley de Trasplantes en 1979, los trasplantes de órganos se limitaban al trasplante de riñón, procedente de donante vivo o de donante cadáver en situación de parada cardiaca. Con la Ley de Trasplantes se reconoce el término de muerte encefálica, lo que posibilitó que se realizaran trasplantes de órganos como el corazón, pulmón, páncreas e hígado.
Esta Ley considera que todos somos donantes si no hemos expresado lo contrario en vida: “consentimiento presunto”. En la práctica, siempre es necesario preguntar a la familia, ya que el fallecido puede haber expresado esta decisión en diferentes contextos y circunstancias. De cualquier modo, siempre se respetará la decisión de la familia, ya que se asume que no contradice la decisión del fallecido.

|
Con la tarjeta de donante de la ONT, la persona deja constancia de su decisión, y es una forma de aliviar el dolor de la familia ante esta decisión. |
Cada vez está más aceptado el principio de que la donación es parte integral de los cuidados al final de la vida. La donación de órganos se plantea a todo paciente en situación de muerte encefálica que no presenta contraindicaciones médicas para ser donante. Además, con la regulación de la donación en asistolia, es posible plantear la opción de la donación en personas que van a fallecer tras la limitación del soporte vital en una Unidad de Cuidados Intensivos.
Existen dos tipos de donantes: donantes vivos y donantes cadáver, que a su vez y según la causa del fallecimiento, se dividen en:
- Donantes en Muerte Encefálica (ME)
- Donantes en Asistolia (DA)
Cualquier tipo de donante puede generar: sólo órganos, sólo tejidos, u órganos y tejidos
Para la donación de vivo se deben cumplir los requisitos establecidos por la Ley: ser mayor de edad, gozar de buena salud y estar en plenas facultades mentales. Además, la ley incluye los pasos a seguir para garantizar los derechos de donante y receptor: libertad en la decisión, voluntariedad, gratuidad y altruismo.
La prevalencia de un tipo u otro de donante, vivo o cadáver, varía geográficamente dependiendo de aspectos legales, culturales y de las organizaciones sanitarias de cada país. Actualmente, la mayoría de los órganos traplantados provienen de donante cadáver, sea de donante en muerte encefálica o donante en asistolia, aunque en algunos países, mayoritariamente asiáticos y africanos, predomina la donación en vivo.
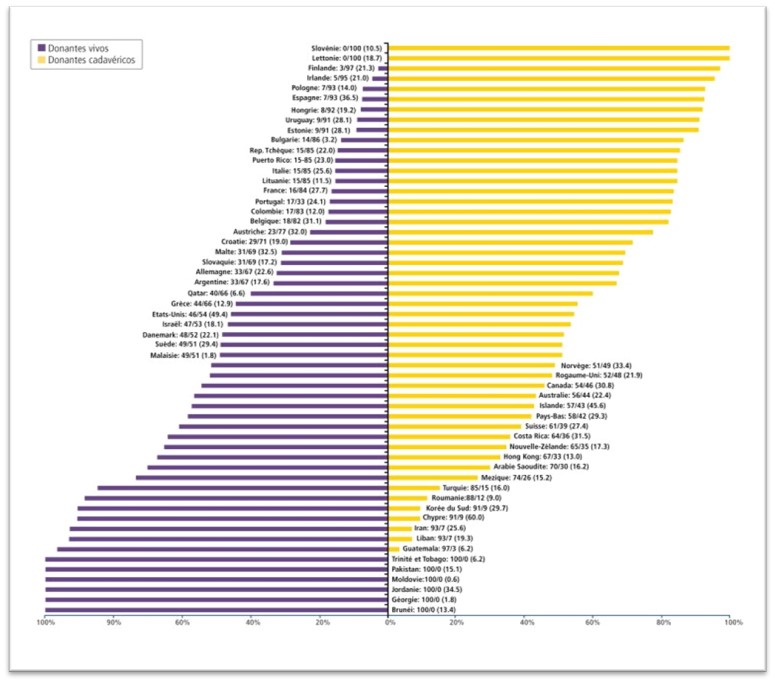
Donantes vivos Vs donantes cadáver en el mundo
Fuente: “Evolución del procuramiento de órganos en el mundo”.Science Direct.com
En nuestro país conviven desde hace décadas diferentes culturas y religiones. Una de las principales características de nuestro Sistema Nacional de Salud es la universalidad, y la existencia de la multicultura constituye una variable relevante en el Sistema Nacional de Donación y Trasplante, tanto por la vertiente del donante como por la del receptor.
Aunque las religiones cristiana, islámica, judía e hindú son partidarias de la donación, son los ciudadanos de origen latinoamericano y europeo los que se han adaptado mejor a nuestra cultura de donación, frente a otras culturas en las que la barrera idiomática, la cultura de donación del país de procedencia y la lejanía de las familias, son los principales escollos a los que se enfrentan los coordinadores a la hora de gestionar una donación.
Para salvar estas barreras, la ONT en colaboración con la Organización Mundial de la Salud (OMS), puso en marcha un proyecto de información y concienciación sobre la donación y el trasplante de órganos como un acto altruista y generoso, independientemente del país de procedencia: donación sin fronteras.
“Tu corazón no entiende de banderas o colores, el resto de ti tampoco”.

1. DATOS DEMOGRÁFICOS
El número absoluto de donación de órganos depende de factores culturales, pero también en gran medida, de factores relacionados con aspectos demográficos y epidemiológicos de la población, como son el envejecimiento o las causas de la muerte.
Según la “Memoria de actividad de donación y trasplante. España 2019”, el perfil del donante es varón (60% son hombres y 40% mujeres) y mayor de 60 años, debido al progresivo envejecimiento de la población, y a la disminución de fallecimientos de personas jóvenes.
Agrupado por la causa de la muerte:
- Muerte encefálica: en 2019, el grupo de edad >80 años supone el 11% de los casos.
- Donación en asistolia: suponen el 4% del total de donaciones (2019), siendo la edad comprendida entre los 40 y 70 años.
En cuanto a la evolución de donantes extranjeros, pasamos de 139 donantes en 2010 a 243 en 2019, siendo el 10,6% del total de donaciones. La edad media es de 46 años, y el 60% son varones.
El porcentaje de familiares que se niegan a la donacion ha ido disminuyendo de forma progresiva desde 1989. Los primeros datos registrados estaban en torno al 48%, y actualmente la media en España está sobre el 16%.
De igual forma, los trasplantes han aumentado continuamente a lo largo de estos años, de forma directamente proporcional al aumento de donaciones, siendo los más significativos el cardíaco y el renal.
En números absolutos de trasplante de órganos por Comunidades Autónomas, la tasa anual pmp (por millón de población) en España 2019 se resume en la siguiente imagen, siendo Cataluña la comunidad con más actividad trasplantadora.
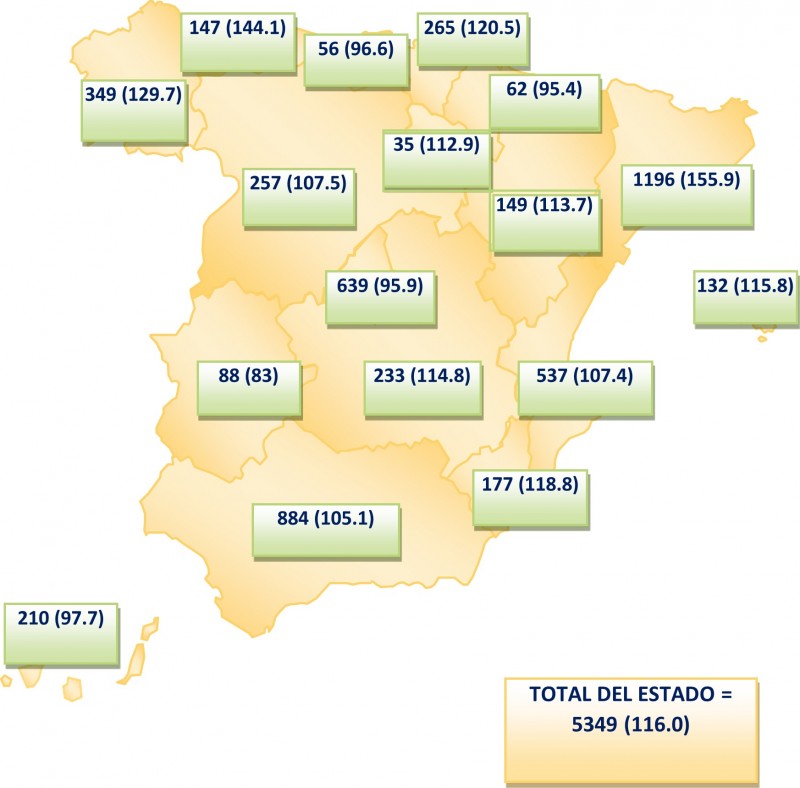
Tasa de donación por comunidades autónomas en 2019.
Fuente: Memoria de actividad de donación y trasplante. España 2019
2. DONANTE CADÁVER
Se considera donante cadáver a “cualquier ser humano declarado muerto por los criterios médicos establecidos por la ley, ya sea después de presentar muerte encefálica o por la pérdida irreversible de la función circulatoria y respiratoria, del que se hayan extraído órganos, células o tejidos, con el fin de ser trasplantados”.
Existen dos tipos de donantes cadáver, dependiendo de la causade la muerte, y recogidosen la legislación de nuestropaís:
- Donantes en muerte encefálica (a corazón latiente): la causa de la muerte se certifica por criterios neurológicos.
- Donantes en asistolia (a corazón parado): la causa de la muerte se certifica por criterios cardiopulmonares.
Donante en muerteencefálica. Se trata del donante más conocido y representa actualmente el 70% de los donantes en nuestro país.
Después de producirse la muerte encefálica (ME) y con la autorización a la donación, se procede a la extracción de los órganos. En este tipo de donantes se puede extraer todos los órganos que se consideren aptos para trasplante.Cabe decir que en los últimos años el perfil del donante ha cambiado, de manera que el accidente cerebrovascular ha substituido al traumatismo craneoencefálico como causa de ME, por lo que el donante es cada vez más añoso y con más patologías asociadas, lo que conlleva una menor rentabilidad en cuanto al número de órganos obtenidos.
Las patologías neurocríticas más frecuentes que pueden progresar a ME son:
- Accidente cerebrovascular: isquémico ohemorrágico.
- Traumatismo craneoencefálicograve.
- Encefalopatía post anóxica.
- Algunos tipos de tumor cerebralprimarios.
En España, los donantesen muerte encefálica representan la gran mayoría del número total de donantes. Sin embargo, la reducción de la mortalidad relevante para la donación de órganos (mortalidad por tráfico ypor enfermedad cerebrovascular), y una mayor superviviencia de pacientes en las unidades de críticos, y de pacientes neurocríticos en particular, está marcando un descenso progresivo en el porcentaje de donaciónen muerteencefálicaennuestro país. De aquí nace la necesidad de fomentar otras formas de donación,como la donación en vivo y losprogramas de donación en asistolia.
“Desde 2012, el número de donantes en asistolia no ha dejado de crecer exponencialmente, permitiendo alcanzar una tasa de 10,6 donantes en asistolia por millón de población en 2016 hasta el punto de situarnos en el 3º puesto en número absoluto de este tipo de donantes, detrás de Estados Unidos y Reino Unido. España es hoy por hoy, y desde hace décadas líder mundial en donación, habiendo superado los 43 donantes pmp en2017”.
Evolución de la actividad trasplantadora en función del tipo de donante (números absolutos). España 2010-2019.
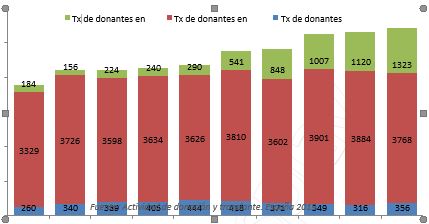
Fuente: Actividad de donación y trasplante. España 2019
Donante enasistolia. De acuerdo con nuestra legislación, el Real Decreto 2070/1999, de 30 de diciembre establece que “el fallecimiento de una persona puede diagnosticarse por medio de la confirmación del cese irreversible de las funciones cardiorrespiratorias (muerte por PCR) o del cese irreversible de las funciones encefálicas (muerte encefálica)”.
La Donación en Asistolia, en España, es aquella que se produce en personas fallecidas tras considerarse infructuosas las maniobras de reanimación cardiopulmonar (RCP), tanto en el ámbito extrahospitalario como intrahospitalario. En la actualidad, suponen el 17% del total de donaciones, y 51 hospitales del territorio nacional disponen de programas de donación en asistolia.
Además, atendiendo a la irreversibilidad del proceso, hablamos de donación en asistolia controlada y donación en asistolia no controlada.
EnelámbitodelaDAnocontrolada,lairreversibilidadvienedeterminadaporlaimposibilidadderestaurarlafuncióncardiorrespiratoria tras la aplicación de maniobras de RCP avanzada, durante el tiempoy pautas establecidas en los protocolos de actuación desarrolladospor las sociedades científicas competentes.
La DAcontrolada, exige la decisión de no instaurar maniobras de RCP, así como un tiempodeobservacióntraselcesedela función cardiorespiratoria, para asegurar que no puede producirse el fenómenode autorresucitación. El mínimo tiempo aconsejable en el ámbito internacional es de 2 a 5minutos. En nuestro país, el Real Decreto de2070/1999 no diferencia específicamente entre laDA controlada y la no controlada, por loqueenlaactualidadenEspaña,elperiododeobservaciónseestableceen5 minutos.
La clasificación de Maastricht para donantes en asistolia es la utilizada internacionalmente. Sin embargo, en nuestro país se ha consensuado una modificación para adaptarla a nuestra realidad y experiencia. Así, en Madrid 2011 se crea el documento en el que se hace referencia al lugar y a las circunstancias de la parada cardiorrespiratoria que precede a la donación de órganos en asistolia.
Clasificación de Maastrich modificada. Madrid 2011
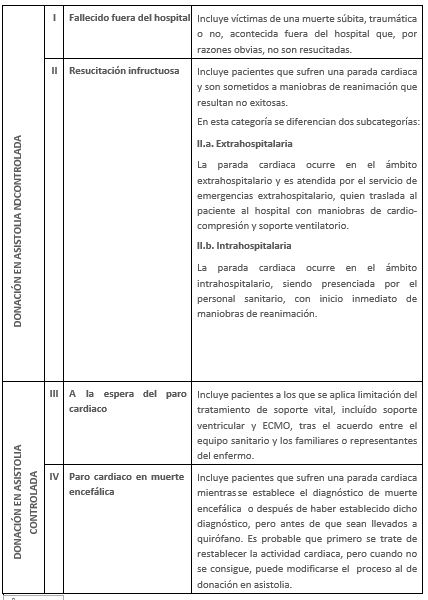
Imagen adaptada de “Donación en asistolia en España: situación actual y recomendaciones”.
3. DONANTE VIVO
Se considera donante vivo cualquier ser humano vivo del que se extraen células, tejidos u órganos, con el objetivo de ser trasplantados.
En España, la donación de vivo está autorizada por la Leyde Trasplantes, y desarrollada en el Real Decreto 1723/2012, garantizando la gratuidad de las donaciones, especificando lascondiciones y requisitos para realizarla, y permitiéndose sólo en centrosautorizados.
Además, cualquier programa de donación de vivo debe cumplir los principios éticos marcados en foros sobre trasplante como los de Amsterdam (2004), Vancouver (2006) y Estambul (2008), para evitar perjuicios a una persona sana y la comercialización de órganos, situación cada vez más preocupante y difícil de evitar en el mundo occidental.
El tráfico de órganos es una práctica que consiste en la extracción de órganos humanos con fines comerciales, generalmente para realizar trasplantes. Es un hecho punible y en las últimas décadas, organizaciones defensoras de los derechos humanos han denunciado un presunto tráfico de órganos en países como China, India, Mozambique, Pakistan, Filipinas, y algunos países de América Latina. Sin embargo, desde 2013, Australia y Singapur han empezado a permitir la compensación económica a cambio de órganos para donantes de órganos vivos, ante el problema del aumento de las listas de espera para trasplante.
En nuestro país, tanto si el donante y el receptor son españoles como si no lo son, es necesario presentar un justificante conforme algún familiar o amigo conoce la decisión de donar, y éste se compromete a que durante todo el proceso, el donante recibirá los cuidados y atenciones que necesite. En el caso de ciudadanos extranjeros, es necesario tener el pasaporte o el permiso de residencia en regla, tener un seguro de asistencia médica que cubra los gastos derivados de la donación, y un justificante del vínculo con el receptor si lo hubiese.
Durante el proceso de la donación de vivo, el coordinador de trasplantes explica al donante, y supervisa los pasos y trámites que deben seguirse: evaluación médica del riesgo biológico del donante, valoración social e impacto económico de la donación (baja médica, pérdidas económicas), confirmación de que se trata de una donación altruista y obtener el Consentimiento Informado; presentar el caso ante el Comité de Bioética del centro, gestionar el procedimiento del Registro Civil, y realizar el seguimiento de la extracción, trasplante y del propio donante.
Una donación de vivo consiste en la donación de aquel órgano o tejido que no altere la calidad de vida del donante. Tradicionalmente, se realiza con un órgano par, como el riñón, o una porción de hígado o pulmón. La donación y el trasplante deben realizarse el mismo día y a la mismahora.
La donación de vivo tiene las ventajas de que puede ser una cirgugía programada, y realizarla cuando las condiciones de donante y receptor sean óptimas. Los resultados en cuanto a supervivencia del injerto son mejores que los del trasplante de donante fallecido. Hay que tener en cuenta que son órganos sanos, que no han estado sometidos a los procesos hemodinámicos, hormonales e inflamatorios que se producen por el propio fallecimiento. Y que el donante está en perfecto estado de salud y, generalmente, son donantes más jóvenes.
La relación entre el donante y receptor en un proceso de donación de vivo puede ser:
- RelaciónGenética:
De 1º grado: Padre, hermano ehijo.
De 2º grado: Abuelo, nieto, tío ysobrino.
Otros: Primos y otros familiares de menorgrado.
- Relación Emocional: cónyuge, hijos adoptados,o amigos.
- Cuando no existe relación, ni genética ni emocional. El donante en vivo forma parte de programas de donación altruista.
Se entiende como donante altruista a aquella persona que dona un órgano o tejido a otra persona desconocida. Esta donación dará lugar a dos procesos distintos:
- Donación del órgano a una persona de la lista de espera (no conociday anónima).
- Donación cruzada o cadenas de donación (en la que se selecciona un receptor de la lista de espera que tiene un donante vivo no compatible, y el trasplante se realiza a través de cruces).

Fuente:https://www.elperiodico.com/es/sanidad/20180529/trasplante-cruzado-rinon-cadena-6845230
4. DONANTE DE TEJIDOS
Quizás sea el tipo de donación menos conocida en la sociedad, pero no por ello menos importante. En números absolutos, los trasplantes de tejidos superan con creces al trasplante de órganos Como dato a considerar, con cada donante de tejidos se podrá trasplantar a más de 100personas. Un donante de órganos, en cambio, puede llegar sólo a siete receptores diferentes: hígado, corazón, páncreas, 2 riñones, y 2 pulmones.
La extracción de tejidos se realiza una vez el paciente ha fallecido por asistolia confirmada, independientemente de la causa de la parada cardiorrespiratoria, lo que hace que el número de posibles donantes sea superior al de donación por muerte encefálica.
El equipo de coordinadores es el encargado de detectar posibles donantes de tejidos entre los fallecidos de cada hospital, con la cooperación de todos los profesionales del centro.
Otro sistema para la detección de donantes de tejidos es la revisión diaria de los fallecimientos del día anterior, teniendo en cuenta que la extracción de tejidos puede realizarse tras varias horas después de haberse producido el fallecimiento.
Los tejidos obtenidos de donante cadáver son múltiples, y su utilidad aún más. Incluyen las córneas, los huesos y los tendones, las válvulas cardíacas, el tejido vascular y la piel.
Por ejemplo, la piel de las donaciones es absolutamente necesaria para el tratamiento o injerto en pacientes grandes quemados, para reparar la fisura del paladar y en las reconstrucciones mamarias. Los trasplantes de tejido óseo se realizan en pacientes con pérdida de masa ósea por accidente, infecciones o tumores, patologías articulares o sustitución de tendones. La donación y trasplante de córneas es la técnica más conocida y frecuente dentro del campo de la donación de tejidos; en España se realizaron 5.197 trasplantes de córnea en el año 2017.
Existe también la donación de tejidos de donantes vivos: la donación de cordón umbilical, de células madre o de la membrana amniótica, por ejemplo. En estos casos, el organismo encargado de obtener, procesar, conservar y distribuir los tejidos tanto de personas vivas como de cadáveres es el Banco de Tejidos, que es una división del Banco de Sangre y Tejidos.
Una vez detectado el posible donante de tejidos, y si la evaluación de la viabilidad es positiva, la gran ventaja que ofrece este tipo de extracción es que no es necesario un mantenimiento fisiológico tan exhaustivo del donante, como en el caso de la extracción de órganos sólidos, ni se hace tan necesaria la premura en la extracción. Por ejemplo, las córneas pueden extraerse hasta 24 horas después de la muerte, y a menudo se realizan a pie de cama si los profesionales son experimentados; y la extracción de otro tipo de tejidos se puede realizar hasta 6 horas después del fallecimiento, aunque en este caso debe realizarse en un quirófano y manteniendo las condiciones de asepsia.
Una vez extraídos los tejidos, se conservan hasta la espera de controles de calidad, se procesan en el banco de tejidos y se implantan.
Trasplante de tejidos compuestos. Se define como “el implante de injertos pluritisulares obtenidos de un donante en muerte encefálica, y revascularizados mediante técnicas microquirúgicas, en un receptor sin relación de parentesco con el donante”. La diferencia con el trasplante de órganos es la heterogenidad de los tejidos trasplantados desde un punto de vista inmunológico. En este sentido, el TTC está realizando en la actualidad trasplantes de antebrazo y mano, y trasplante de cara.
Trasplantes hematopoyéticos, con el nombre de TPH se agrupan los trasplantes de precursores de las células de la sangre humana (células de medula ósea, sangre periférica y cordón umbilical), con el fin de regenerar las líneas celulares hemáticas. Hoy día es la terapia de elección para patologías congénitas o adquiridas que afectan a la médula ósea.
La donación y trasplante se realiza primero entre los familiares directos según compatibilidad HLA (antígeno leucocitario humano), o del banco de donantes de médula ósea o REDMO (Registro Español de Donantes de Médula Ósea). La sangre del cordón umbilical se guarda en bancos de sangre o SCU con el objetivo de ser utilizada para trasplante. Además, la SCU es una fuente de células madre para la investigación, y en el futuro podrían servir de alternativa terapéutica para enfermedades como la diabetes, el parkinson o el alzheimer.
¿Qué órganos podemos donar?

5. EVALUACIÓN Y SELECCIÓN DEL DONANTE
La evaluación y selección del donante de órganos es un procedimiento complejo y multidisciplinar, en el que participan médicos intensivistas, inmunólogos, patólogos, cirujanos, etc., y dirigidos por el coordinador de trasplantes del centro.
Consiste en una valoración global del donante y el estudio de la viabilidad de los órganos, para prevenir la transmisión de enfermedades del donante al receptor (infecciosa o neoplásica), yasegurar el funcionamiento de los órganos una vez trasplantados. Debe empezar en el momento que se detecta al donante, y es vital la colaboración del coordinador con el médico responsable del paciente.
Existe una terminología común sobre el proceso de donación de cadáver, que se aplica en todos los países, y que deben conocer todos los profesionales relacionados directa o indirectamente con la donación y trasplante, para facilitar la comunicación durante el proceso de la donación.
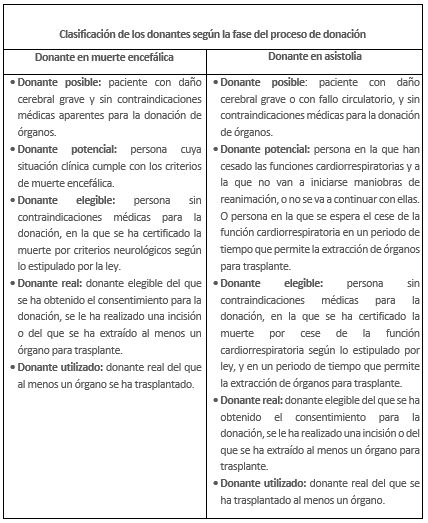
El coordinador de trasplantes es el reponsable último de que el proceso se realice con todas las garantías para el receptor. Para ello, realizará una exploración física completa, solicitará exploraciones complementarias, como análisis o serologías específicas para cada órgano y tejido objeto de posible donación, y a través de la entrevista con la familia, revisará los antecedentes personales y familiares, y posibles factores de riesgo del donante. Pero, ante todo, la decisión de cuáles serán los órganos aptos para trasplante dependerá de la evolución del paciente en la UCI, los parámetros analíticos y las pruebas de imagen.
Aunque, realmente, las contraindicaciones absolutas que podrían descartar un donante son pocas, por ejemplo el desconocimiento de la causa de la muerte, algunas infecciones agudas y crónicas específicas (no todas las infecciones activas descartan una donación), las patologías neoplásicas activas, y algunas enfermedades sistémicas.
Tanto la valoración clínica del donante como las contraindicaciones para la donación difieren ligeramente según la causa del fallecimiento, ya sea por muerte encefálica o parada cardiorrespiratoria, y aunque las estudiaremos detalladamente en los Temas 3 y 4, la evaluación del posible donante incluye:
Revisión minuciosa de su Historia Clínica, con entrevista a la familia, para detectar:
- Antecedentes patológicos: edad, enfermedades crónicas (hipertensión, diabetes, alteraciones endocrinas, neoplasias, etc.), causa de anteriores ingresos hospitalarios, y tratamiento farmacológico habitual.
Si la causa de la muerte fue traumática o en circunstancias desconocidas, será el juez que instruya el caso quien autorice o desautorice de forma expresa la extracción de órganos.
- Factores de riesgo: hábitos tóxicos (alcohol, tabaco, drogas), profesión, contacto con animales, hábitos y prácticas sexuales de riesgo, presencia de tatuajes o piercings, estancia en prisión y viajes a zonas de enfermedadesendémicas.
Es importante conocer las conductas de riesgo del paciente en los últimos 12 meses, ya que existen numerosos agentes infecciosos que se pueden transmitir a través del trasplante (por ejemplo HIV o Hepatitis), y que tienen un periodo ventana para detectar su presencia en la serología.
La presencia de claros factores de riesgo es causa para desestimar un posible donante.
- Situación clínica y tratamiento en el momento de la muerte (estado hemodinámico, respiratorio, infeccioso, metabólico, intervenciones), así como procedimientos que pueden haber causado daños a los órganos otejidos. Se debe realizar una exploración física exhaustiva para detectar lesiones compatibles con malignidad, cicatrices, signos de drogadicción, etc.
Pruebascomplementarias estándar para descartar infecciones crónicas y evaluar el estado de los órganos del donante:
- Analítica ordinaria: hemograma, coagulación y bioquímica con perfil de cada órgano a valorar para trasplante: perfil renal, hepático, cardíaco, pancreático y pulmonar (gasometría estándar).
- Grupo sanguíneo. Es el primer paso para empezar la búsqueda de un receptor compatible.
- Cribado serológico. Aunque en la actualidad las técnicas utilizadas poseen un alto grado de sensibilidad, sigue existiendo la posiblibilidad de aparición de falsos positivos y falsos negativos, que se deben tener en cuenta en los casos con periodo ventana como VIH, VHB y VHC; o la hemodilución post politransfusión o infusión de cristaloides.
El cribado serológico estándar incluye la determinación de VIH, VHB y VHC, citomegalovirus, sífilis y HTLV (Virus linfotrópico humano), toxoplasma y virus Epstein-Barr.
La aprarición de cualquier positivo en el screening serológico descarta la donación de tejidos, aunque cada es más frecuente aceptar ciertas infecciones para ejecutar la donación, como veremos más adelante (donante con criterios extendidos).
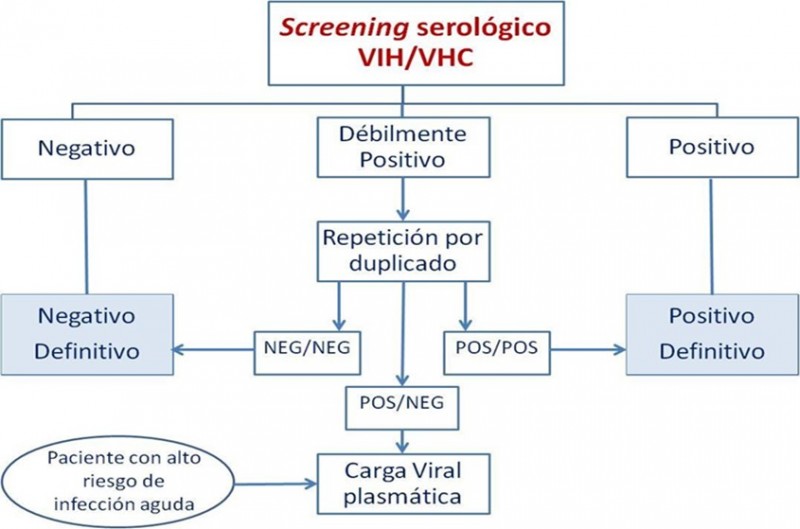
|
Fuente: Documento de consenso. GESITRA, SEIMC y ONT sobre los criterios del donante de órganos sólidos en relación a las enfermedades infecciosas. |
Antígenos de histocompatibilidad. Antígeno leucocitario Humano (HLA). Permite seleccionar al receptor más adecuado, y será aquel que más identidades comparta con eldonante. Se determina en las pruebas serológicas, pero en el caso de extracción multiorgánica, la determinación se realizará con la muestra de un ganglio (inguinal, axilar o mesentérico) o por una porción de bazo (es imprescindible en el caso de la donación renal, aunque en otro tipo de trasplantes es necesario, pero no imprescindible).
Pruebas de microbiología habituales: urinocultivo, hemocultivos y cultivo de esputo, todos ellos extraídos el día de la donación. Esta determinación busca la presencia de hongos y bacterias gram negativas o multirresistentes, aunque no es motivo de exclusión. Su presencia determinará un tratamiento antibiótico en los receptores.
Marcadores tumorales, aunque se desaconseja su realización de manera sistemática. Su determinación será individualizada ante la sospecha de turmor o recidiva de un tumor previo.
Estudio de anatomía patológica. Se realiza una biopsia si durante la valoración del donante, o durante el proceso de extracción, aparecen lesiones compatibles con una tumoración o linfadenopatía. La extracción e implantación de los órganos en este caso, estará condicionada a la realización de una autopsia, y solo se extraerán los órganos que soporten un tiempo de isquemia fría largo, o puedan mantenerse en máquinas de preservación (mantenimiento del órgano con sangre del donante y en condiciones de normotermia).
“Tiempo de isquemia caliente: tiempo desde que se produce la asistolia hasta el inicio de la perfusión de líquidos de preservación, o desde el inicio de un periodo de hipoxia/hipoperfusión tisular, considerando la saturación de oxígeno < 70%, y una presión arterial sistólica < 50 mmHg”.
“Tiempo de isquemia fría: intervalo transcurrido en horas entre la perfusión del órgano con la solución de preservación fría a 4ºC, y el desclampaje arterial en el receptor (paso de la sangre del receptor por el órgano del donante, tras finalizar la anastomosis venosa y arterial). El tiempo de isquemia fría superior a 24 horas se asocia a un riesgo incrementado de la disfunción precoz del injerto. En el trasplante de corazón, hígado, páncreas y pulmón no debe ser superior a 4 ó 8 horas”.
(Diccionario Médico).
Pruebas complementarias: Se determinará el peso y la talla del donante, así como el perímetro torácico y abdominal, y la longitud del esternón. Divergencias de más de un 20% en estos parámetros entre receptor y donante pueden complicar el trasplante.
- Radiografía de tórax: imprescindible para saber el tamaño de los pulmones, y determinar la presencia de neumonía, edema pulmonar neurogénico o cardiogénico, neumotórax o hemotórax, cuya incidencia es alta en pacientes con lesiones encefálicas graves y sometidos a ventilación mecánica.
- Ecografía abdominal: permite evaluar la morfología de hígado, riñones y páncreas.
- Ecocardiografía: para la valoración del corazón para trasplante.
- TAC abdominal y TAC torácico: si existen sospechas en la imagen de la radiografia de tórax o eco de abdomen.
- Coronariografía: en donantes mayores de 45 años que van a donar corazón para trasplante.
6. DONANTE CON CRITERIOS EXTENDIDOS (DCE)
En las últimas décadas se ha incrementado la demanda de órganos, pero el perfil del donante tipo ha cambiado y junto a la escasez de órganos para trasplante, han hecho necesaria la modificación de los criterios de exclusión/inclusión de donantes, con el fin de disminuir las listas de espera.
En consecuencia, surge el concepto de Donantes con Criterios Extendidos (DCE), que se caracterizan por “ser donantes de mayor edad, con comorbilidades asociadas y cuya causa de la muerte son eventos cerebrovasculares no traumáticos”.
En los años 90 surgió el término “donante marginal” que se aplicaba a aquellos donantes que presentaban condiciones que podían alterar sus órganos, por ejemplo, la existencia de comorbilidades (edad, hipertensión, diabetes, tabaquismo, etc.), lesiones agudas de órganos por traumas, embolismos o hipoxemia/hipoperfusión, o por un manejo inadecuado en el proceso de muerte encefálica. En la actualidad, estos criterios han posibilitado la inclusión de estos donantes, acuñando el término de “donante con criterios extendidos”.
Las mejoras en los cuidados peri-trasplantes, las nuevas técnicas quirúrgicas, la optimización de los tiempos de isquemia, tanto caliente como fría, y una adecuada selección del receptor, pueden reducir la diferencia entre la supervivencia con órganos de un donante estándar y de un donante con criterios extendidos.
“Desde un punto de vista teórico, si los métodos de preservación han sido adecuados y la técnica quirúgica es correcta, todo órgano que funciona en un donante debe reproducir su función en el receptor”.
Y gracias a las mejoras en la técnica del trasplante, al tratamiento con inmunosupresores de última generación y a los cuidados postoperatorios, las indicaciones de trasplante se amplían a receptores mucho más mayores y con más comorbilidades.
7. CRITERIOS DE EXCLUSIÓN DEL DONANTE
Una vez detectado el donante, el siguiente paso que se realiza, siguiendo el proceso de donación, es una evaluación minuciosa del donante y de los órganos que se extraerán para el trasplante.
Durante el proceso de valoración pueden surgir criterios o contraindicaciones, que pueden ser parciales o absolutas, que imposibiliten la extracción e implantación de uno o más órganos del donante.
A grandes rasgos, las causas que impedirían la donación son (datos de 2017):
- Contraindicación médica (25% aprox.): aparición de infecciones crónicas o agudas, presencia de neoplasias, o que la causa de la muerte sea desconocida.
- Problemas en el mantenimiento del donante y/o los órganos a trasplantar (8–10% aprox.).
- Problemas judiciales (1% aprox.).
- Negativa familiar (16–20% aprox.): desconocimiento de los deseos del familiar fallecido, negativa a la donación expresada en vida, problemas con el sistema hospitalario, incomprensión del diagnóstico de muerte encefálica, incompresión del concepto de donación en asistolia, creencias religiosas o culturales (dignificación del cadáver), y falta de pericia del coordinador de trasplantes para la solicitud de la donación.
Vamos a analizar cada una de ellas.
- Causa de la muerte desconocida. A pesar de las pruebas diagnósticas realizadas durante la evaluación del donante, en algunos casos resulta imposible determinar la causa primaria que originó la muerte del paciente. Por ejemplo, en el caso de muerte encefálica, las neoplasias metastásicas del Sistema Nervioso Central, infecciones por priones o las enfermedades degenerativas del SNC.
- Infecciones agudas. Si bien hay infecciones que, una vez identificado el agente infeccioso, se puede instaurar un tratamiento antibiótico tanto en el donante para que el órgano sea normofuncionante, como en el receptor que deberá continuar con el tratamiento una vez trasplantado, y no suponen una contraindicación absoluta para el trasplante, existen otras infecciones que sí se consideran contraindicaciones absolutas para el trasplante.
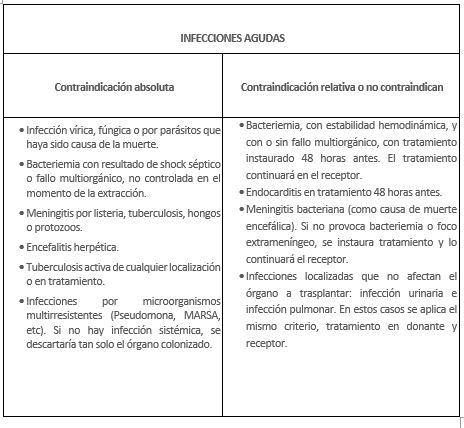
- Infecciones crónicas. A través de la entrevista familiar y de la Historia Clínica del paciente se obtienen datos sobre factores de riesgo que puedan encubrir una infección en el donante. El riesgo cero no existe, por tanto si hay evidencia o sospecha de infección, el donante debe ser descartado.
Según la Organización Nacional de Trasplante (ONT), se consideran infecciones crónicas que suponen una contraindicación absoluta o relativa para el trasplante:
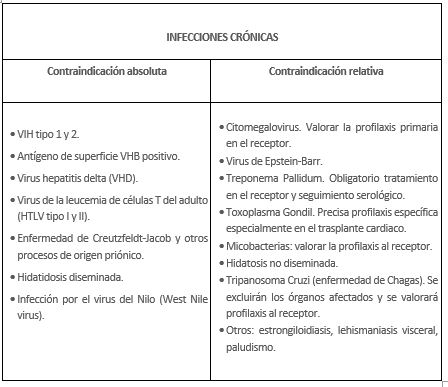
- Neoplasias. Si bien la presencia de neoplasias activas o metástasis son una contraindicación absoluta para la donación de órganos y tejidos, se deberá hacer una valoración individualizada. Existen algunos tumores que no representan una contraindicación para la donación: carcinoma basocelular o espinocelular; carcinoma in situ; cáncer renal localizado y tumores primarios del Sistema Nervioso Central.
Los carcinomas que suponen contraindicación son: el cáncer de mama in situ extenso, coriocarcinoma, melanoma, cáncer de pulmón y sarcomas.
- Otras: enfermedad vascular arterosclerótica generalizada, y enfermedades sistémicas con repercusión sobre los órganos a trasplantar.
Aunque las contraindicaciones que hemos visto, tanto absolutas como relativas, se aplican a cualquier tipo de donación, ya sea en muerte encefálica o en donación en asistolia, es cierto que por las características y circunstancias en las que acontece el fallecimiento del donante en asistolia, la mayoría de los programas son más restrictivos respecto a varios factores, sobre todo para la donación en asistolia no controlada.
Así, la ONT recomienda para la donación en asistolia:
- Edad del donante entre 1 y 65 años, revisable según estudios de viabilidad y para donación de órganos.
- Es aceptable cualquier tipo de parada cardiorrespiratoria, sin excluir las producidas por agresión.
- Se descartan aquellos donantes que presentan lesiones torácicas o abdominales que comporten sangrado masivo (aunque las lesiones abdominales pueden no contraindicar la extracción pulmonar), y los que tengan marcas o indicios de adicción a drogas parenterales.
- Tiempo transcurrido desde la parada cardiorrespiratoria hasta el inicio del soporte vital avanzado (tiempo de parada) menor de 15 minutos.
- Tiempo transcurrido desde la parada cardiorrespiratoria hasta la llegada al hospital menor de 120 minutos.
7.1. Criterios de exclusión por órganos
Criterios de exclusión para la donación renal: insuficiencia renal crónica conocida. Enfermedad renal conocida (glomerular, intersticial o infecciosa), riñones de pequeño tamaño o hiperecogénicos. Proteinuria superior a 1 gr/l. Hematuria crónica no filiada. Litiasis coraliforme.
Criterios de exclusión para la donación hepática: antecedentes conocidos de alcoholismo severo (valoración por biopsia). Antecedentes de hepatopatía crónica. Virus hepatitis B y C. Traumatismo hepático severo. Intoxicaciones por drogas hepatotóxicas. Hipotensiones o paradas cardiorrespiratorias múltiples y/o prolongadas. Mantenimiento hemodinámico con dosis elevadas y prolongadas de drogas inotrópicas (valorar durante la extracción).
Critertios de exclusión para la donación cardiaca: edad >55 años en varones y 60 años en mujeres (valoración individual). Ecocardiograma que muestre dilatación o hipertrofia de cavidades, baja fracción de eyección o valvulopatías. Hipotensiones y/o paradas cardiorrespiratorias múltiples y prolongadas. Mantenimiento hemodinámico con dosis elevadas y prolongadas de drogas inotrópicas. Traumatismos, contusiones, alteraciones importantes del ritmo cardiaco (bloqueos).
Criterios de exclusión para la donación de pulmón: edad superior a 55 años, historia de tabaquismo superior a 20 paq/año. Historia de enfermedad pulmonar crónica o cirugía de tórax. Traumatismos o contusiones del parénquima pulmonar. Intubación orotraqueal superior a 72 horas (valoración individual). Radiografía de tórax con patología parenquimatosa (broncoaspiración, atelectasia, consolidación). pO2 arterial inferior a 300 mmHg tras FiO2 = 1 y PEEP + 5 cmH2 O. Cultivo de esputo positivo.
BIBLIOGRAFÍA
- Abradelo de Usera M, Muela A, Aldabó Pallás T, et al. Donación en asistolia en España: Situación actual y recomendaciones. Documento de consenso nacional 2012 [Internet] 2012. Disponible en: http//www.ont.es.
- Actividad de donación y trasplante. España 2019. Memorias ONT [Internet]. Disponible en: http://www.ont.es/infesp/Memorias
- Alonso M, Álvarez Miranda M, Álvarez Vázquez M, et al. El modelo español de coordinación y trasplantes. ONT [Internet]. Madrid: Grupo Aula Médica SL; 2008. Disponible en: http//www.ont.es
- Álvarez Rrodríguez J. Coordinación del equipo de trasplantes. Revistas científicas. [Internet] 1999. Disponible en: http://revistas.ucm.es
- Aristizabal AM, Caicedo LA, Martínez JM, et al. Xenotrasplantes, una realidad cercana a la práctica clínica: revisión de la literatura. Cirugía española [Internet] 2017; 95 (2): 62-72. Disponible en: http://www.elsevier.es.
- Benítez Hernández P. Cuidados de enfermería al paciente donante de órganos y tejidos en muerte encefálica. Revisión bibliográfica [Internet]. Universidad de la Laguna, 2020. Disponible en:https://riull.ull.es/xmlui/bitstream/handle
- Cano Ochando E, Nistal Villan E. Avances y retos en investigación en el trasplante de órganos. Fundación Ramón Areces. Revista-fra [Internet]; (22): 104-117. Disponible en: https://www.fundacionareces.es/recursos/doc/portal/2019/12/27
- Carnevale Romina P. La impresora de órganos. Ficciones y realidades de la producción de tejidos artificiales. Química Viva [Internet]. 2010; 9(2): 76-85 Disponible en: https://www.redalyc.org/articulo.oa
- César Juárez ÁA, Olivos Meza A, Landa Solís C, et al . Uso y aplicación de la tecnología de impresión y bioimpresión 3D en medicina. Rev. Fac. Med. [Internet] 2018; 61 (6): 43-51. Disponible en: http://www.scielo.org.mx/scielo.
- Ciria R, Garrote D, Briceño J, et al. Donación en asistolia. Medicina clínica monográfico [Internet] 2012; 13 (1): 7–11. Disponible en:http//www.elsevier.es
- Consideraciones éticas en el trasplante de donante vivo. Comité de Bioética de Catalunya [Internet] 2012.Disponible en: http://canalsalut.gencat.cat
- Cuidados Intensivos orientados a la donación de órganos. Recomendaciones. Grupo de trabajo SEMICYUC-ONT [Internet] 2017. Disponible en: http//www.ont.es
- De Frutos MA, Daga D, Ruiz P, Requena MV. Donantes de órganos. Visto en: www.sld.cu/galerias/pdf/sitios/pdguanabo/transp.pdf
- d´Empaire G, de d´Empaire ME, Encinoso J. Limitación de medidas terapéuticas en los pacientes críticos. Gac Méd [Internet] 2002; 110 (1): 92-109. Disponible en: http://ve.scielo.org/scielo.php
- Díaz A. Número total de trasplantes de córnea realizados en España 2011-2017. Visto en: es.statista.com
- Documento de Consenso del Grupo deEstudio de la Infección en el Trasplante(GESITRA)pertenecientealaSociedadEspañola de Enfermedades Infecciosas y MicrobiologíaClínica(SEIMC)ylaOrganizaciónNacionaldeTrasplantes(ONT)sobrelosCriteriosdeSelección del DonantedeÓrganosSólidosen relaciónalasEnfermedadesInfecciosas 2019. Disponible en Google.
- Donación cruzada. Programa nacional de donación renal cruzada en España. ONT. Versión 6.0. 2015. Visto en google
- Dueñas Jurado JM. Protocolos clínicos de actuación ante el proceso de donación y extracción de órganos y tejidos para transplante en donación en muerte encefálica. Cuadernos de Medicina Forense [Internet] 2015; 21 (1-2): 34-42. Disponible en: http//scielo.isciii.es
- Elizalde J, Lorente M. Coordinación y donación. Anales Sis San [Internet] 2006; 29 (2): 35-43. Disponible en: http://scielo.isciii.es/scielo.php
- Escudero D. Diagnóstico de muerte encefálica. Med. Intensiva [Internet] 2009; 33 (4): 185-195. Disponible en: http://scielo.isciii.es/scielo.php
- Escudero D, Otero J. Medicina intensiva y donación de órganos. ¿Explorando las últimas fronteras? Med. Intensiva [Internet] 2015; 39 (6): 366-374. Disponible en: http//www.medintensiva.org.
- Eslava Abaurrea ON, Ciganda Cenoz M, Ameztoy Echenique X. Donación en asistolia Maastricht III, concepto, manejo y cuidados de Enfermería en las Unidades de Cuidados Intensivos. Ocronos-editorial científico-técnica. [Internet] 2019. Disponible en: https://revistamedica.com/donacion-en-asistolia-maastricht-iii-cuidados-enfermeria-uci/
- Fleta Asín B., Gonzalvo Liarte MC, Cía Gómez P. Quimerismo: origen e implicaciones médicas. Revista Clínica española [Internet] 2006, 206 (7): 340-342. Disponible en: http://www.revclinesp.es
- González J. Últimos avances en el trasplante de órganos. Avances en salud [Internet] 2020. Health Tech spain.es. Disponible en: https://healthtechspein.es
- Gutiérrez E, Amado A. Selección del donante y criterios de viabilidad de los órganos: expansión de los criterios de donación. Rev Soc Esp Enferm Nefrol [Internet] 2007; 10 (2): 15-25. Disponible en: http://scielo.isciii.es/scielo.php?
- Historia del trasplante. CUCAIBA. Centro único coordinador de ablación e implante de la provincia de Buenos Aires. Ministerio de salud. Disponible en: http://www.cucaiba.gba.gov.ar/?page_id=166
- https://www.lavanguardia.com/historiayvida/mas-historias/20171130/47311455485/8-avances-que-marcaron-la-historia-de-los-trasplantes.html
- López Hernández E, Jaramillo Magaña JJ, Solís H. Alteraciones fisiopatológicas en la muerte encefálica: su importancia para decisiones de manejo y donación de órganos. Gac. Méd. Méx [Internet] 2004; 140 (2): 199-209. Disponible en: http://www.scielo.org.mx/scielo.php?
- Martí Manyalich V. Evolución del procuramiento de órganos en el mundo. Revista médica clínica las Condes [Internet] 2010; 21 (2): 145-151. Disponible en: https://www.elsevier.es
- Miñambres García E, et al. Protocolo Nacional de mantenimiento del potencial donante en muerte encefálica. SEMICYUC-ONT. [Internet] 2020. Disponible en: http://www.ont.es
- Pérez Villares JM. Donación en asistolia. Cuad. med. forense [Internet] 2015; 21(1-2): 43-49. Disponible en: http://scielo.isciii.es/scielo.php
- Plan estratégico en donación y trasplante de órganos. 2018-2022. Sistema español de donación y trasplante. Ministerio de Sanidad, Consumo y Binestar Social y ONT. Visto en Google
- Plan de acción para la mejora de la donación y el trasplante de órganos. “Plan donación cuarenta”. ONT. 2008. Visto en Google.
- Quesada Ballesteros A. Cuidados de enfermería en un potencial donante de órganos. Mantenimiento en UCI. Disponible en: https://www.concursos.formacionalcala.es/ganadores
- Real Padilla MJ, García Fernández JM, Nuño Calderón MC, et al. Donantes con criterios expandidos por edad. Enfermería docente [Internet]2011; 93:4-6. Visto en: http://www.index-f.com/edocente/93pdf/93-004.pdf
- Royo Vergara R. Análisis de la actuación de enfermería en la donación en asistolia controlada tipo III de Maastrich en la Unidad de Cuidados Intensivos. Elaboración de un algoritmo de actuación enfermero. Trabajo de fin de grado de enfermería. 2015-2016. Disponible en:https://academica-e.unavarra.es/xmlui/bitstream/handle
- Sanz J. Cirugía plástica en la antigüedad. Historias de la historia. [Internet] 2019. Disponible en: http://historiasdelahistoria.com
- Solar P, Ovalle R, Simian E, Escobar J, Beca JP. Tres factores que influyen en la actitud de las personas ante la donación de órganos. Rev Chil Cir [Internet]. 2008; 60 (3): 262-267. Disponible en: https://scielo.conicyt.cl/scielo.php
- Ucio P. Introducción a la figura del coordinador de trasplante intrahospitalario dentro del sistema de Salud Pública. Visto en: http://masteralianza.ont.es/download/tesinas_master_2019/Jazmin%20Ovelar.pdf
