1. ANATOMÍA BÁSICA DE LA VÍA AÉREA
Entender la anatomía del aparato respiratorio nos ayudará a entender la medición del CO₂ en el ciclo respiratorio.
La anatomía pulmonar puede ser desglosada en 3 partes principales:
- Vía aérea superior
- Árbol traqueobronquial
- Vía aérea inferior
La vía aérea superiorincluye la nariz, la cavidad oral, la faringe y la laringe.
La nariz está cubierta con mucosa ciliada que calienta y humidifica el aire aspirado y remueve partículas extrañas antes de que puedan alcanzar los pulmones. En la vía aérea superior no se realiza ningún intercambio de gas.
El árbol traqueobronquial está compuesto por ramificaciones de vías respiratorias. La tráquea conecta la laringe con los bronquios principales izquierdo y derecho.
La vía aérea superior y el árbol traqueobronquial son llamadas zonas conductoras.
Los bronquios se ramifican en bronquios lobares, segmentarios y subsegmentarios antes de finalmente, ramificarse en los bronquiolos terminales respiratorios. Debido a que no ocurre ningún intercambio de gas en el árbol traqueobronquial, el volumen de gas existente en esta zona es denominado espacio muerto anatómico.
En la vía respiratoria inferior tiene lugar el intercambio de gases. Pasado el nivel de los bronquiolos terminales respiratorios, las vías respiratorias se ramifican aún más en conductos alveolares y alveolos. El intercambio de gases se realiza a través de un proceso llamado difusión, donde el O₂ y el CO₂ se mueven entre el alveolo y la sangre, zona conocida como zona respiratoria.

Imagen 1. El intercambio de gas se realiza en la zona respiratoria mediante difusión entre el alveolo y los capilares pulmonares.
2. FISIOLOGÍA DE LA RESPIRACIÓN
El ciclo respiratorio está compuesto por la oxigenación y la ventilación. Se trata de dos procesos fisiológicos independientes.
La oxigenación empieza con la entrada de aire en los pulmones gracias a una diferencia de gradiente de presión. En cuanto el O₂ llega al alveolo, éste se difunde a través de la membrana alveolo capilar. El O₂ se combina de forma reversible a la hemoglobina de los eritrocitos. Cada molécula de hemoglobina transporta el O₂ hasta la mitocondria, donde da lugar la respiración celular o respiración interna.
A nivel celular se produce la degradación de la biomolécula formándose el ácido pirúvico, el cual se desdobla en CO₂ y H₂O.
El CO₂ proveniente del desecho celular pasa al torrente sanguíneo; una parte se transforma en ácido carbónico (H₂CO₃) que se ioniza formando bicarbonato (HCO₃-) y protones (H+), y el resto se transporta a los pulmones disuelto en plasma unido a la hemoglobina donde será eliminado mediante la ventilación.
La ventilación es la inspiración y espiración de gases respiratorios, conocida también como respiración externa. El intercambio de O₂ y CO₂ ocurre en la zona respiratoria.
Bajo condiciones de salud normales, el paso de sangre a través de los capilares alveolares permite que la presión parcial de CO₂ en el aire alveolar coincida con la presión parcial de CO₂ en sangre arterial (PaCO₂, valor que obtenemos con la realización de una gasometría arterial (GSA)).
Con la capnografía, podemos monitorizar de manera no invasiva, continua y más rápida que la que podemos obtener con la muestra de sangre arterial, lo cual nos puede alarmar de manera precoz de cambios en la ventilación. El valor que recibe la medición del CO₂ espirado con la capnografía es el EtCO₂, valor que explicamos más detenidamente en el capítulo 3.
Para comprender la fisiología respiratoria debemos tener claros varios conceptos básicos:
- El número de respiraciones que logramos en un minuto se denomina frecuencia respiratoria (FR).
- La cantidad de aire que respiramos en una inspiración normal es llamado volumen corriente o volumen tidal (Vt).
- Si multiplicamos la FR por el Vt, obtenemos el valor Ventilación por minuto (Vm)
- Una porción del volumen corriente no participa en el intercambio de gases en la sangre, debido al espacio muerto de la zona conductora, esta cantidad de aire que respiramos en una inspiración normal es llamado volumen de espacio muerto (Vd)
- Para calcular la cantidad de gases que realmente llega a los alvéolos, conocido como volumen alveolar (VA) en cada minuto, debemos restar el Vt al Vd y multiplicarlo por la FR. VA = (Vt-Vd)xFR
Para que la ventilación alveolar y la difusión de gases sean las adecuadas, todos los alveolos deben ser ventilados por igual, así como el flujo de sangre por los capilares pulmonares también debe ser el mismo para cada alveolo.
Para poder representar posibles variaciones, usaremos el concepto de relación ventilación alveolary perfusión (VA/Q), es decir la relación entre la ventilación pulmonar y flujo sanguíneo pulmonar. Esta relación es importante conocerla para poder entender las consecuencias de los distintos desequilibrios de la misma.
El valor normal del cociente VA/Q, que en la bibliografía también se representa como V/Q, es 0,8, significando que la ventilación alveolar (en L/min) es 80% del valor del flujo sanguíneo pulmonar (en L/min).
Por ejemplo, una persona que tiene VA de 4,2 L/min y un flujo pulmonar de 5 L/min, si hacemos la relación 4,2 / 5 nos resulta una relación de 0,8, es decir normal.
- Cuando la ventilación alveolar como la perfusión son equilibradas para el mismo alvéolo, se dice que la relación VA/Q es equilibrada o normal.
- Cuando la relación VA/Q es menor de lo normal (<0,8), significa que no hay suficiente O₂ necesario para oxigenar la sangre que circula por los capilares alveolares, por lo tanto, parte de la sangre venosa que circula por el capilar pulmonar no se oxigena. Nos encontramos ante el ejemplo de pulmón perfundido no ventilado.
- Cuando la relación VA/Q es mayor de lo normal (>0,8), significa que hay mayor cantidad de O₂ en los alvéolos que no se puede difundir en la sangre. Nos encontramos ante el ejemplo de pulmón ventilado no perfundido.
Es importante tener en cuenta que, debido al efecto gravitacional, las partes inferiores del pulmón, las bases, hay menor ventilación que perfusión, es decir, mejor perfusión que ventilación, dando como resultado menor relación V/Q (menor O₂, mayor CO₂).
La parte superior del pulmón, los vértices, debido al efecto gravitacional tienen mayor ventilación que perfusión, por tanto, mayor ratio de V/Q (mayor O₂, menor CO₂).
Así pues, la relación V/Q no es constante en todo el pulmón, sino que hay una variación progresiva del ápex a la base.

Imagen 2. Fisiología de la respiración. Debido al efecto gravitacional la relación V/Q es progresiva del ápex a la base.
Existen dos situaciones comunes que pueden provocar alteraciones en la relación V/Q: espacio muerto alveolar y shunt pulmonar.
Cualquier elemento del sistema respiratorio que no forme parte del intercambio de gases es llamado espacio muerto. La existencia de espacio muerto en la vía aérea superior es normal y se llama espacio muerto anatómico; raramente cambia por la fisiopatología. Sin embargo, el espacio muerto de los alvéolos, donde hay el intercambio de gases, puede ser una indicación de fisiopatología como tromboembolismo pulmonar (TEP) o gasto cardiaco disminuido. Nos encontramos ante un alveolo bien ventilado pero no perfundido.

Imagen 3. Ejemplo de disfunción V/Q con alveolo bien ventilado, pero no perfundido.
El shunt pulmonar puede ser visto como el opuesto al espacio muerto. El shunt pulmonar ocurre cuando áreas del pulmón son perfundidas, pero no ventiladas, esto puede ocurrir en condiciones que provocan que los alveólos se colapsen o se llenen de fluidos, con la presencia de secreciones bronquiales y alveolares incrementadas que causan taponamiento de moco o atelectasia.

Imagen 4. Ejemplo de disfunción V/Q con alveolo bien perfundido, pero mal ventilado, por ejemplo, en caso de neumonía.
2.1. Principios básicos del CO₂
La medición del CO₂ exhalado se podrá ver afectada por 3 factores:
- El metabolismo: El CO₂ se produce en el tejido como subproducto del metabolismo.
- La perfusión: La sangre es el medio de transporte del CO₂ hasta los pulmones y la difusión en los alvéolos.
- La ventilación: Mediante la exhalación el CO₂ se elimina a través de la ventilación.
Alteraciones en cualquiera de estas 3 funciones estará reflejado en el CO₂.
2.2. Fisiología del CO₂
Las células del cuerpo usan oxígeno para metabolizar carbohidratos, proteínas y lípidos para producir energía; este proceso es conocido como el ciclo de Krebs.
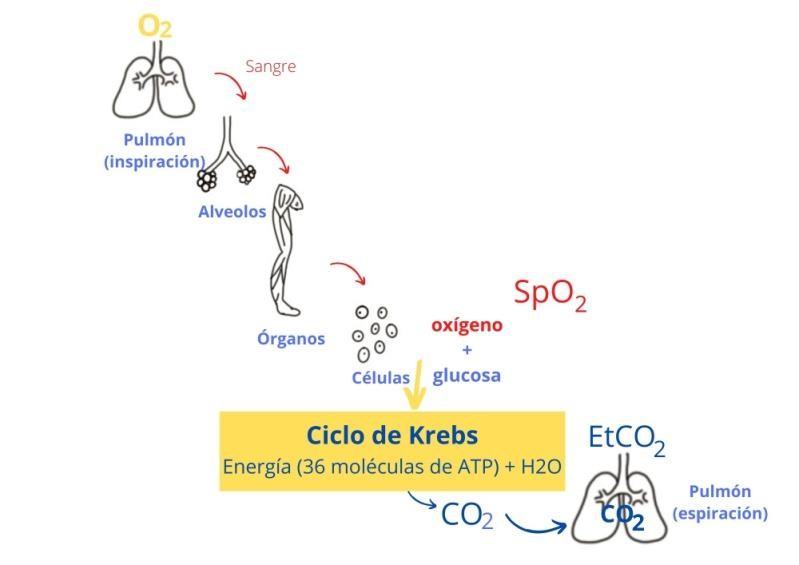
Imagen 5. Ciclo de Krebs.
Un subproducto sobrante de este proceso es el dióxido de carbono, el CO₂. Es producido principalmente durante la ruptura de los nutrientes para obtener energía en forma de ATP en las células. El CO₂ es transportado desde el nivel celular a los pulmones mediante el sistema vascular. El CO₂ es eliminado durante la espiración en el ciclo respiratorio.
Si no hay oxígeno disponible, se comienza un proceso llamado glucólisis anaeróbica. Este tipo de metabolismo anaeróbico da lugar a la producción de lactato, que causa la acidificación de la sangre.
El bulbo raquídeo es una porción del romboencéfalo que controla funciones automáticas como la respiración, digestión o el control de la frecuencia cardiaca. Por lo que refiere a la respiración, el bulbo raquídeo controla tanto la frecuencia como la profundidad de la respiración. Si la concentración de CO₂ no es regulada, puede dar lugar a una acumulacion tóxica en la sangre, dando lugar a un fallo respiratorio.
Aunque el bulbo raquídeo es el mecanismo principal regulador de la respiración, existe un mecanismo secundario que también dirige la respiración en respuesta a la hipoxemia; este mecanismo excita los quimiorreceptores periféricos localizados en el sistema vascular de los cuerpos aórticos y carotídeos.
El CO₂ proveniente de los desechos celulares pasa a la sangre y es transportado fuera de la célula hacia el torrente sanguíneo. El CO₂ es más soluble que el O₂ y es transportado de manera libre en plasma, unido en la hemoglobina y en mayor proporción junto al ion bicarbonato y es descartado por el pulmón mediante el proceso denominado ventilación.
A mayor concentración de CO₂ en sangre, más ácido será el pH, y a menor concentración de CO₂, el pH será más alcalino.
El efecto Bohr describe la relación entre el pH en la sangre y la afinidad de la hemoglobina con el O₂. Cuando el pH en la sangre es bajo (ácido), la hemoglobina tiene una afinidad más baja de lo normal con el O₂. Por eso el O₂ se desata más rápidamente en el tejido. Por lo contrario, cuando el pH es alto (alcalino) la hemoglobina tiene mayor afinidad de lo normal con el O₂ haciéndolo menos disponible al tejido de lo normal.
El CO₂ está relacionado indirectamente con el pH en la sangre, así que cuando el CO₂ se eleva, el pH cae provocando acidosis. El pH en la sangre mayor 7,45 es conocido como alcalosis.
En individuos sanos, el cuerpo mantiene continuamente el pH en un rango normal, de 7,35 a 7,45.
2.3. Intercambio de gases
Las paredes alveolares son muy delgadas y sobre ellas hay una red casi sólida de capilares interconectados entre sí. El flujo de sangre por la pared alveolar es descrito como laminar y, por tanto, los gases alveolares están en proximidad estrecha con la sangre de los capilares.
El recambio gaseoso entre el aire alveolar y la sangre pulmonar se produce a través de una serie de membranas y capas que se denominan en conjunto, membrana respiratoria o membrana alveolocapilar. Se calculan unos 300 millones de alvéolos en los dos pulmones.
La difusión del O₂ y del CO₂ a través de la membrana respiratoria logra el equilibrio en menos de 1 segundo, de modo que cuando la sangre abandona el alvéolo tiene una PO₂ de 100 mmHg y una PCO₂ de 40 mmHg, exactamente el mismo valor que las presiones parciales de los dos gases en el alvéolo.
BIBLIOGRAFÍA
- Jabre P, Jacob L, Auger H, Jaulin C, Monribot M, Aurore A, et al. Capnography monitoring in nonintubated patients with respiratory distress ☆. Am J Emerg Med [Internet]. 2009;27(9):1056–9. Available from: http://dx.doi.org/10.1016/j.ajem.2008.08.017
- Johnson A, Schweitzer D. Time to Throw Away Your Stethoscope? Capnography: Evidence-Based Patient Monitoring Technology. J Radiol Nurs [Internet]. 30(1):25–34. Available from: http://dx.doi.org/10.1016/j.jradnu.2010.12.003
- Nagler J, Krauss B. Capnographic Monitoring in Respiratory Emergencies. Clin Pediatr Emerg Med [Internet]. 2009;10(2):82–9. Available from: http://dx.doi.org/10.1016/j.cpem.2009.03.004
- Özgür N, Alp Ş, Pamukçu G, Ferhat İ, Kurto G, Havva Ş. American Journal of Emergency Medicine The accuracy of mainstream end-tidal carbon dioxide levels to predict the severity of chronic obstructive pulmonary disease exacerbations presented to the ED. 2014;32:408–11.
- Delerme S, Freund Y, Renault R, Devilliers C, Castro S, Chopin S, et al. Concordance between capnography and capnia in adults admitted for acute dyspnea in an ED. Am J Emerg Med [Internet]. 2010;28(6):711–4. Available from: http://dx.doi.org/10.1016/j.ajem.2009.04.028
- Do CAM, Davids N, Villers LC, Wampler DA. Clinical Reviews CAPNOGRAPHY FOR THE NONINTUBATED PATIENT IN THE EMERGENCY. J Emerg Med [Internet]. 2013;45(4):626–32. Available from: http://dx.doi.org/10.1016/j.jemermed.2013.05.012
- Hisamuddin N, Ab N. The use of capnometry to predict arterial partial pressure of CO 2 in non-intubated breathless patients in the emergency department. 2010;315–20.
- Anaesthesia E. co2 and the end- expiratory fractional concentration of carbon dioxide
- Anderson MR, Chapter I, Xavier S, Nurse S, Xavier S. Capnography: Considerations for Its Use in the Emergency Department. 2006;(April):149–53.
- Cinar O, Acar YA, Arziman İ, Kilic E. Can mainstream end-tidal carbon dioxide measurement accurately predict the arterial carbon dioxide level of patients with acute dyspnea in ED. 2012;358–61.
- Pantazopoulos C, Xanthos T. REVIEW A Review of Carbon Dioxide Monitoring During Adult Cardiopulmonary Resuscitation. Hear Lung Circ [Internet]. 2015;24(11):1053–61. Available from: http://dx.doi.org/10.1016/j.hlc.2015.05.013
- Howe TA, Jaalam K, Ahmad R, Sheng CK, Rahman NHNA. Contributions. JEM [Internet]. 2011;41(6):581–9. Available from: http://dx.doi.org/10.1016/j.jemermed.2008.10.017
- Mieloszyk RJ, Member S, Verghese GC, Deitch K, Cooney B, Khalid A, et al. Automated Quantitative Analysis of Capnogram Shape for COPD – Normal and.2014;61(12):2882–90.
- Hunter CL, Silvestri S, Ralls G, Papa L. Prehospital end-tidal carbon dioxide differentiates between cardiac and obstructive causes of dyspnoea. 2015;453–6.
- Mn JP, Msn TA, Msn MC, Egging D, Rn MS, Ed GWMSN, et al. EMERGENCY NURSING RESOURCE : THE USE OF. YMEN [Internet]. 2011;37(6):533–6. Available from: http://dx.doi.org/10.1016/j.jen.2011.04.013
- Haven N, Health O, Uni- S, Ave H, Haven N. Quantitative End-Tidal Carbon Dioxide in Acute Exacerbations of Asthma. 2008;829–32.
- Turle S, Sherren PB, Nicholson S, Callaghan T, Shepherd SJ. Availability and use of capnography for in-hospital cardiac arrests in the United Kingdom. Resuscitation [Internet]. 2015;94:80–4. Available from: http://dx.doi.org/10.1016/j.resuscitation.2015.06.025
- Guirgis FW, Williams DJ, Kalynych CJ, Hardy ME, Jones AE, Dodani S, et al. American Journal of Emergency Medicine End-tidal carbon dioxide as a goal of early sepsis therapy. Am J Emerg Med [Internet]. 2014;32(11):1351–6. Available from: http://dx.doi.org/10.1016/j.ajem.2014.08.036
- Dony P, Dramaix M, Boogaerts JG. Hypocapnia measured by end-tidal carbon dioxide tension during anesthesia is associated with increased 30-day mortality rate ☆. J Clin Anesth [Internet]. 2017;36:123–6. Available from: http://dx.doi.org/10.1016/j.jclinane.2016.10.028
- Ward KR, Menegazzi JJ, Zelenak RR, Sullivan RJ, McSwain NE. A comparison of chest compressions between mechanical and manual CPR by monitoring end-tidal Pco2 during human cardiac arrest. Ann Emerg Med [Internet]. 1993 Apr 1 [cited 2017 Mar 1];22(4):669–74. Available from: http://www.annemergmed.com/article/S0196064405818451/fulltex
- Hemnes AR, Newman AL, Rosenbaum B, Barrett TW, Zhou C, Rice TW, et al. Bedside end-tidal CO2 tension as a screening tool to exclude pulmonary embolism. Eur Respir J. 2010;35(4):735–41.
- Hunter CL, Silvestri S, Dean M, Falk JL, Papa L. End-tidal carbon dioxide is associated with mortality and lactate in patients with suspected sepsis. Am J Emerg Med [Internet]. 2013;31(1):64–71. Available from:http://dx.doi.org/10.1016/j.ajem.2012.05.034
- Corbo J, Bijur P, Lahn M, Gallagher EJ. Concordance Between Capnography and Arterial Blood Gas Measurements of Carbon Dioxide in Acute Asthma. Ann Emerg Med [Internet]. 2017 Mar 10;46(4):323–7. Available from: http://dx.doi.org/10.1016/j.annemergmed.2004.12.005
- Garcia E, Abramo TJ, Okada P, Guzman DD, Reisch JS, Wiebe RA. Capnometry for noninvasive continuous monitoring of metabolic status in pediatric diabetic ketoacidosis. Crit Care Med. 2003;31(10):2539–43.
- Abramo TJ, Wiebe RA, Scott S, Goto CS, McIntire DD. Noninvasive capnometry monitoring for respiratory status during pediatric seizures. Crit Care Med. 1997 Jul;25(7):1242–6.
- Strafford M. End-tidal monitoring. 1984;39:1000–3.
- Zang Z, Yan J, Xu H, Liang F, Yang T, Wang D, Gao F. The value of changes in end-tidal carbon dioxide pressure induced by passive leg raising test in predicting fluid responsiveness in mechanically ventilated patients with septic shock. Chin J Intern Med [Internet]. 2013;52:8.646-650.
- Toupin F, Clairoux A, Deschamps A, Lebon J-S, Lamarche Y, Lambert J, et al. Assessment of fluid responsiveness with end-tidal carbon dioxide using a simplified passive leg raising maneuver: a prospective observational study. Can J Anaesth [Internet]. 2016;63:1033–41. Available from: http://www.ncbi.nlm.nih.gov/pubmed/27307176
- Xiao-ting W, Hua Z, Da-wei L, Hong-min Z, Huai-wu H, Yun L, et al. Changes in end- tidal CO2 could predict fluid responsiveness in the passive leg raising test but not in the mini-fluid challenge test: A prospective and observational study. J Crit Care [Internet]. 2015 Oct [cited 2017 Mar 14];30(5):1061–6. Available from: http://linkinghub.elsevier.com/retrieve/pii/S0883944115003275
- Klemen P. Combination of Quantitative Capnometry, N-Terminal Pro-brain Natriuretic Peptide , and Clinical Assessment in Differentiating Acute Heart Failure from Pulmonary Disease as Cause of Acute Dyspnea in Pre-hospital Emergency Setting : Study of Diagnostic Acc. 2009;133–42.
- Brown LH, Gough JE, Seim RH. Can Quantitative Capnometry Differentiate Between Cardiac and Obstructive Causes of Respiratory Distress? Chest. 1998;113(2):323–6
- Masimo.com. [citado el 21 de noviembre de 2020]. Disponible en: https://www.masimo.com/siteassets/us/documents/pdf/lab7849a_whitepaper_emerging_uses_of_capnometry_in_emergency_medicine.pdf
- Krauss B, Hess DR. Capnography for procedural sedation and analgesia in the emergency department. Ann Emerg Med. 2007;50(2):172–81
- Capnography - Capnography [Internet]. Capnography.com. [citado el 15 de octubre de 2020]. Disponible en: http://www.capnography.com
- Barrado Muñoz L, Barroso Matilla S, Patón Morales G, Sánchez Carro J. Capnografía, la evolución en la monitorización del paciente crítico. Zona TES [Internet]. 2013; (1): 16- 23. Disponible en: http://www.zonates.com/es/revista-zona-tes/menurevista/numeros-anteriores/vol-2--num-1--enero-marzo-2013/articulos/capnografia,- la-evolucion-en-la-monitorizacion-del-paciente-critico.aspx
- Díez-Picazo LD, Barrado-Muñoz L, Blanco-Hermo P, Barroso-Matilla S, Espinosa Ramírez S. La capnografía en los servicios de emergencia médica. Semergen [Internet]. 2009; 35(3): 138-43. doi: 10.1016/S1138-3593(09)70721-X.
- Soar J, Nolan JP, Böttiger BW, Perkins GD, Lott C, Carli P, et al. European Resuscitation Council Guidelines for Resuscitation 2015. Section 3. Adult advanced life support. Resuscitation [Internet]. 2015; 95: 100-47. doi: 10.1016./j.resuscitation.2015.07.016
- Mecanismos que originan insuficiencia respiratoria [Internet]. Ffis.es. [citado el 17 de noviembre de 2020]. Disponible en: http://www.ffis.es/volviendoalobasico/24mecanismos_que_originan_insuficiencia_respiratoria.html
- Williams Jiménez Y. Capnografía en emergencias. Lex Artis ad Hoc. International Scientific Journal [Internet]. 2013; (2): 19-25. Disponible en: http://docplayer.es/35111356-Capnografia-en-emergencias-williams-jimenez-yaraenfermera-hospital-clinico-san-carlos-unidad-de-cirugia-cardiaca-y-vascular.html
- Kodali BS. Capnography outside the operating rooms. Anesthesiology. 2013;118(1):192–201.
- Rodera, S., 2020. Capnografía. [Internet] Sociedad Argentina de Emergencias. Available at: <https://www.sae-emergencias.org.ar/wp-content/uploads/2020/08/Capnograf%C3%ADa-1.pdf> [Accessed 10 January 2021].
- Soar J, Nolan JP, Böttiger BW, Perkins GD, Lott C, Carli P, et al. European Resuscitation Council Guidelines for Resuscitation 2015. Section 3. Adult advanced life support. Resuscitation [Internet]. 2015; 95: 100-47. doi: 10.1016./j.resuscitation.2015.07.016
- Capnography education lesson 2: Basic principles - translations [Internet]. Medtronic.com. [citado el 17 de noviembre de 2021]. Disponible en: https://www.medtronic.com/covidien/en-us/clinical-education/catalog/capnography-education-video-series-lesson-2-basic-principles/video-translations.html
- Solana García MJ, López López R, Adrián Gutiérrez J, Peñalba Cítores A, Guerrero Soler M, Marañón Pardillo R. Utilidad del empleo de la capnografía en la gastroenteritis aguda. An Pediatr (Barc). 2008;68(4):342–5.
- Long B, Koyfman A, Vivirito MA. Capnography in the emergency department: A review of uses, waveforms, and limitations. J Emerg Med. 2017;53(6):829–42.
- CapnoAcademy. How capnography can be used to identify sepsis - CapnoAcademy [Internet]. Capnoacademy.com. 2015 [citado el 19 de diciembre de 2020]. Disponible en: https://www.capnoacademy.com/2015/11/30/how-capnography-can-be-used-to-identify-sepsis/
- De noviembre de 18 y. 19. XI Curso de Cuidados de Enfermería al Paciente Neurocrítico [Internet]. Neurotrauma.net. [citado el 7 de enero de 2021]. Disponible en: https://www.neurotrauma.net/pic2014/uploads/LRP/XICurso_CEPAN_PIC2014.pdf
- Infermeravirtual.com. [citado el 7 de enero de 2021]. Disponible en: https://www.infermeravirtual.com/files/media/file/97/Sistema%20respiratorio.pdf?1358605430
