La canalización de accesos vasculares es una práctica frecuente sobre todo a nivel hospitalario. Según datos nacionales del programa de Estudio de Prevalencia de Infecciones Nosocomiales (EPINE, 2017) más del 70% de los pacientes a nivel hospitalario presenta uno o varios dispositivos vasculares en algún momento de su estancia.
Su utilización se justifica con la necesidad de realizar pruebas diagnósticas, administrar terapia endovenosa, fluidoterapia, nutrición parenteral, hemoderivados, y monitorización hemodinámica.
A la hora de conseguir un correcto acceso vascular, se deberían valorar una serie de factores individuales como evaluar los antecedentes de canalizaciones previas, la accesibilidad del vaso, la situación clínica en la que se encuentra el paciente, alergias conocidas y el tratamiento prescrito y el uso que recibirá dicho acceso vascular.
Este algoritmo puede ayudarnos a la hora de escoger el acceso vascular más adecuado para cada paciente, según su tratamiento.
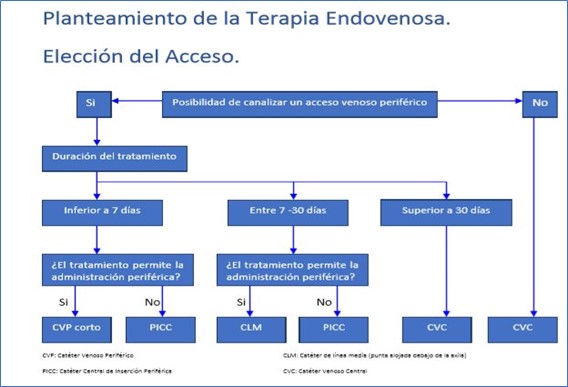
Fuente: Protocolo para el manejo estandarizado del paciente con catéter periférico, central y permanente. México 2011
Siguiendo las recomendaciones emitidas por el CDC, Centre for Disease Control and Prevention (Anexo I) tenemos cuatro principales recomendaciones en cuanto a educación y formación del personal para prevenir las complicaciones derivadas del uso de dispositivos intravasculares (CDC, 2011).
- Adecuada formación inicial y continua al personal sanitario que prescribe utiliza, mantiene y retira los catéteres intravasculares sobre los procedimientos más adecuados para su inserción y mantenimiento, y sobre las medidas de control y prevención de infecciones más adecuadas relacionadas con los catéteres intravasculares. Categoría IA
- Realización de evaluaciones periódicas acerca del conocimiento y el cumplimiento de las instrucciones en todas aquellas personas que implantan y manejan catéteres intravasculares. Categoría IA
- Designar solo personal formado que demuestren competencia en la inserción y el mantenimiento de catéteres intravasculares periféricos y centrales. Categoría IA. Supone la creación de “Equipos de Terapia Intravenosa” que han demostrado beneficios al paciente y a los centros sanitarios de nuestro entorno que los han implementado, sobre todo en cuanto a seguridad, efectividad y calidad de los procedimientos de terapia intravenosa que realizan. (INS, 2016)
- Adecuación numérica del personal al número y complejidad de los pacientes. Sobre todo, en unidades de críticos donde estudios demuestran que ratios por encima de las recomendaciones, que implican mayor carga de trabajo, están relacionados con mayores tasas de infecciones relacionadas con catéteres intravasculares (O´Grady, 2011) Categoría IB
1. CANALIZACIONES VENOSAS PERIFÉRICAS
Canalizar una vía venosa periférica es una técnica invasiva que nos permite tener una vía periférica permanente al sistema vascular del paciente. A través de esta vía podremos administrar sueroterapia, medicación y nutrición parenteral.
1.1. Tipos de catéteres
La selección del catéter debe realizarse atendiendo al tiempo de uso previsto, al tamaño del vaso y al tipo de líquidos que van a infundirse. Será preciso un Catéter Vía Periférica (CVP) siempre que el periodo de utilización previsto no supere los 6 días, empleándose otro tipo de accesos de mayor duración como puedan ser líneas medias, catéteres centrales de inserción periférica o, en su defecto, catéteres venosos centrales si se prevé que la infusión vaya a superar ese tiempo.
Se seleccionará el CVP de menor calibre y longitud posible que permita la correcta administración de la terapia prescrita pero que a la vez permita un buen flujo sanguíneo alrededor del catéter. En lo relativo al tipo de solución, deberá valorarse el volumen a infundir, la continuidad de la administración, el pH y las posibles complicaciones que puedan devenir de su infusión.
Por último, a la hora de la elección del tamaño del catéter también entra en juego la experiencia de quien realiza la técnica.

https://www.shutterstock.com/es/image-vector/cannula-set-vector-1134296786
1.2. Indicaciones y contraindicaciones
Administración de tratamiento farmacológico endovenoso.
- Hidratación endovenosa en paciente con intolerancia oral.
- Reanimación con soluciones endovenosas en pacientes en estado de shock.
- Transfusión de hemoderivados.
Contraindicaciones para colocar venoclisis:
- Alteraciones del perfil de coagulación
- Historia de acceso vascular con trombosis venosa
- Anomalías anatómicas, mastectomías, fístula arterio-venosa, extremidad con trombosis venosa profunda
1.3. Recursos humanos
Es una técnica realizada por el personal de enfermería, pudiendo precisar la ayuda de algún ayudante, bien enfermero o TCAI (Técnico en Cuidados Auxiliares de Enfermería).
1.4. Técnica de inserción
Higiene de manos. Categoría IA
- El uso de guantes no debe excluir la higiene de manos. Lavado de manos con agua y jabón antiséptico cuando las manos están visiblemente sucias o contaminadas con material proteico, sangre u otro fluido corporal. (40-60 segundos)
- En presencia de manos visiblemente limpias sin restos orgánicos mediante fricción con preparados de base alcohólica. (20-30 segundos)
Selección del catéter y vena.
- Se deben valorar los siguientes factores: Categoría IB
o Objetivo, duración del tratamiento y osmolaridad del tratamiento.
o Estado de los recursos venosos. Ideal venas rectas, palpables y con buen llenado.
o Experiencia de la persona que realiza la inserción.
- Valorar los gustos y preferencias del usuario y respetarlas si no existen conflictos.
- En los adultos, seleccionar las extremidades superiores para la inserción del CVP, y reubicar cualquier catéter insertado en una extremidad inferior a una extremidad superior lo antes posible. Categoría II.
- Escoger el catéter de menor longitud y calibre posible, en función del objetivo no superando el calibre de la vena elegida, para permitir el paso de sangre en el vaso y la hemodilución de los preparados que se infundan. Reduce el riesgo de flebitis física y química. Categoría IB
- Un catéter de reducido calibre canalizado en una vena gruesa asegura mejores flujos de perfusión que un catéter grueso en una vena fina.
- Priorizar venas distales a las proximales, por encima de los puntos de punción previos, reservando el resto para posibles canalizaciones.
- Evitar la cara interna del antebrazo y zonas con afectación de la integridad de la piel o sometidas a procedimientos quirúrgicos recientes.
- Evitar zonas de flexión “muñeca y fosa antecubital” por presentar más incidencia de flebitis mecánica relacionado con el movimiento del catéter. Categoría IA
- Evitar la punción en miembros pléjicos, con fístula A-V y en pacientes mastectomizadas en el brazo del mismo lado.
- En los pacientes pediátricos se pueden usar con preferencia ubicaciones en mano, dorso del pie o cuero cabelludo
Colocar el compresor a 10 - 15 cm. por encima del punto de punción.
Localice la vena a canalizar. Masajear sobre la zona a puncionar para favorecer el llenado venoso. La colocación de la extremidad en declive puede favorecer el relleno venoso.
Asepsia de la piel. Utilizar Solución de Clorhexidina Alcohólica > 0,5% o Clorhexidina acuosa al 2%. En los casos de hipersensibilidad a ésta, usar Soluciones Yodadas o Alcohol al 70%. Categoría IA. Aplicar el antiséptico sobre la piel limpia, realizando círculos concéntricos desde el interior hacia el exterior.
Colocación de Guantes. Uso de guantes limpios. No es necesario el uso de guantes estériles si durante la técnica no se vuelve a palpar la zona previamente desinfectada. Categoría IC
Inserción del catéter: coger el catéter con la mano dominante, retirar el protector. Fijar la vena, haciendo tracción de la piel hacia abajo con la mano no dominante. Puncionar ligeramente por debajo del punto elegido con la colocación del catéter venoso periférico:
- Bisel hacia arriba en ángulo de 15- 30º, según la profundidad de la vena, y siguiendo la trayectoria de la vena. Una vez atravesada la piel reducir el ángulo para evitar perforar la vena.
- Cerciorarse de que está insertado en la vena por la aparición de sangre.
- Cuando se perciba reflujo de sangre, avanzar ligeramente el catéter en la vena, manteniendo la tracción de la piel. Hacer avanzar la cánula a la vez que se va retirando parcialmente la aguja-guía o fiador.
- Utilizar un catéter por intento y no utilizar si el catéter ha entrado en contacto sobre una superficie no estéril.
Soltar el compresor y retirar totalmente la aguja-guía o fiador y desechar en el contenedor.
Conectar el bioconector y lavar el catéter con suero salino precargado verificando la posición intravenosa.
Limpiar la zona de punción con una gasa impregnada en antiséptico.
Cubrir el catéter con el apósito transparente. Categoría IA. Utilizar apósito de gasa si persiste sangrado o rezuma. Categoría II. Asegurar su correcta fijación para evitar tracciones. Evitar sujeción de dispositivos intravasculares con sutura. Categoría II
Recolocar al paciente en posición cómoda y explicar cómo manejarse con la vía:
- Precauciones para la movilidad, si procede.
- Evitar mojar durante el aseo.
- No manipulación.
- Signos de alarma: Avisar si dolor, enrojecimiento, picor o hinchazón. Categoría II
Retirar y desechar el material fungible en la bolsa de basura. Retirarse los guantes. Higiene de manos. Categoría IB
Registrar el procedimiento, hacer constar fecha y hora, tipo y calibre del catéter y posibles incidentes.
1.5. Complicaciones más comunes en los catéteres periféricos
El uso de catéteres venosos puede llevar a complicaciones diversas, las cuales se pueden clasificarse según:
- Tiempo: pueden ser inmediatas (desde la canalización hasta 72h después de esta), mediatas (a partir de las 72h) o tardías (de 6 meses a 1 año)
- Mecánicas: están son las relacionadas con los factores de riesgo y que pueden ser evitadas como la flebitis química, mecánica, bacteriana, la extravasación o tromboembolia.
Existen diferentes escalas para la valoración visual de la flebitis, siendo la más común la Escala Madox. Es importante observar de manera sistemática y minuciosa los catéteres insertados en los pacientes, detectando los posibles signos y síntomas que pueden ocasionarles. En base a ellos, la escala de valoración visual de la flebitis puede ayudar en la práctica clínica a reconocer los diferentes grados y seguir unas recomendaciones.
ESCALA VISUAL MADOX DE VALORACIÓN DE FLEBITIS

Fuente: Sociedad Española de Medicina Preventiva, Salud Pública e Higiene. Proyecto Piloto Multicéntrico. Estrategia Multifactorial “Flebitis Zero”. 2015.
Las complicaciones más habituales que nos podemos encontrar son:
- Flebitis química: se entiende como la irritación del endotelio vascular causada por fluidos y/o medicamentos.
o Administración de soluciones o medicamentos que sobrepasan el nivel de acidez o alcalinidad del suero sanguíneo (pH).
o Infusión de medicamentos o soluciones con una osmolaridad aumentada por: dosis del medicamento, cantidad del diluyente, tipo de diluyente.
o Tiempo prolongado de la infusión
o Falta de irrigación después de la administración de medicamentos irritantes
o Administración de medicamentos sin disolver o precipitados
- Flebitis mecánica: es la irritación de la capa íntima de la vena causada por el catéter.
o Movimiento del catéter por fijación inadecuada del catéter o instalación de catéter en áreas de flexión y extensión.
o Manipulación excesiva del sitio. Instalación de catéter de un diámetro. mayor al de la vena.
o Catéter de mala calidad.
- Flebitis bacteriana: cuando hablamos de la inflamación e infección del tracto venosos relacionada con la introducción de agentes infeccioso.
o Técnica deficiente de lavado de manos.
o Instalación del catéter sin técnica aséptica.
o Preparación de la piel con soluciones antisépticas contaminadas.
o Apósitos oclusivos sin esterilizar o húmedos.
o Rasurado de la piel.
o Infusión de medicamentos a través del equipo sin técnica aséptica.
o Llaves de tres vías sin tapones de protección.
- Infiltración o extravasación: se entiende como la filtración inadvertida de medicamentos o solución en el tejido subcutáneo. Puede haber filtración acompañada con necrosis del tejido.
o Las causas relacionadas con el paciente pueden deberse a: deterioro vascular, incremento de la presión venosa u obstrucción del flujo venoso.
o Las causas de tipo mecánico se deben principalmente al material del catéter, el calibre del catéter, la fijación inapropiada, venopunción por debajo del sitio anterior, inserción de catéteres en sitios de flexión y extensión y tiempo de permanencia del catéter en un mismo sitio.
o Otras causas están relacionadas con la naturaleza de los medicamentos.
- Hematoma: es la acumulación de sangre en el tejido subcutáneo debido a la extravasación de sangre. Su presencia puede estar relacionada con intentos fallidos de instalación de un catéter.
o Fragilidad venosa.
o Falta de habilidad de la enfermera para realizar la punción.
- Tromboembolia: cuando hablamos de la oclusión de un vaso sanguíneo producido por el desprendimiento de un trombo, que actúa como un émbolo.
o Inserción de catéter en sitio de flexión y extensión.
o Suspensión del goteo de la solución.
o Retorno de sangre al equipo.
2. CANALIZACIONES VENOSAS CENTRALES DE ACCESO PERIFÉRICO
El Catéter Venoso Central de Acceso Periférico (CVCAP) o más comúnmente llamados PICC por el acrónimo en inglés de Peripherally Inserted Central Catheters has supuesto un avance en la terapia intravenosa de larga permanencia y su uso actualmente está aumentando de forma exponencial.
Los PICC son catéteres venosos centrales de acceso periférico, no tunelizados, de inserción percutánea y su objetivo es garantizar que el paciente cubra su necesidad de vía central, a la vez que preserva al máximo su capital venoso, por lo que se está considerando como uno catéter de primera elección.
Las venas utilizadas para la inserción de los PICC incluyen la vena basílica, cefálica, braquial y mediana antecubital, aunque con frecuencia la vena basílica es la vena de elección ya que normalmente es de gran tamaño y sigue una línea recta.
Normalmente se introducen a través de una de las venas del bazo, ya que su diámetro es mayor que las de antebrazo, ya que no se ven afectadas por la flexión de la extremidad superior. El extremo distal del catéter se localiza en la unión cavo-arterial, de la misma manera que cualquier otro dispositivo de acceso venoso central.
2.1. Tipos de catéteres
Los primeros catéteres de plástico fabricados con PVC y polietileno se emplearon por primera vez en 1945; actualmente están en desuso para CVP por su rigidez, y elevada capacidad trombogénica y de adherencia bacteriana.
En los años 60 se descubrió el teflón. En los 70, para hacerlos más duraderos, se comercializaron los primeros catéteres de silicona (hasta hace poco solamente utilizados para catéteres venosos centrales) mucho más resistentes, flexibles, con baja capacidad trombogénica y excelente bioestabilidad en el tiempo. En los años 80 se introdujo el poliuretano para los periféricos consiguiendo catéteres mucho más flexibles, maleables y biocompatibles.
Actualmente contamos con un poliuretano de 3ª generación que proporciona gran resistencia y durabilidad. Los llamados alto flujo admiten altas presiones de infusión como pueden ser los contrastes. Entre las ventajas que presenta estos tipos de materiales, está la resistencia a muchos químicos, su trombo-resistencia, merma de las adherencias de las plaquetas, se ablanda dentro del cuerpo y son bacteriostáticos.
Como últimas innovaciones incluso podemos encontrar catéteres de materiales con superficies extremadamente lisas, con alta resistencia a la tracción y a los agentes químicos como el Carbonato + Endexo, un material nuevo menos trobogénico que el poliuretano y la silicona.
Otra característica que destacar es que existe una amplia variedad de catéteres PICC, disponibles es que puede tener una, dos y hasta tres luces. No obstante, se debe utilizar con el número mínimo de puertos o luces/aberturas esenciales para el tratamiento del paciente porque, cuantas más luces, más riesgo de infección.
2.2. Indicaciones y contraindicaciones
El catéter PICC está indicado, como ya se mostró en el diagrama de planteamiento de la terapia intravenosa, para pacientes crónicos, dependientes de un catéter venoso central, con tratamiento intravenoso prolongado >6 días, administración de sustancias vesicantes, de elevada osmolaridad y/o con un pH radicalmente ácido o básico y tratamientos de quimioterapia.
En las Unidades de Cuidados Intensivos, aparte de lo ya indicado, también nos permiten administrar soluciones con pH 9, NPT, hemoderivados, medios de contraste, cuando se trata de catéteres de alto flujo y para extracción de muestras de sangre.
Los beneficios para el paciente, está relacionados principalmente con la seguridad y confort:
- Se considera técnica de primera elección en la preservación del sistema vascular periférico de las extremidades superiores.
- La implantación de este catéter elimina el riesgo asociado a la punción de la yugular externa o vena subclavia para la implantación de catéteres centrales. Por lo tanto, elimina el riesgo de neumotórax.
- Al ser un catéter de pequeño calibre, reduce el riesgo de embolismo aéreo o reflujo de sangre.
- Elimina las punciones para extracciones sanguíneas, ya que el PICC permite la extracción directa de muestras.
- Disminuye el dolor y disconfort del paciente asociado a venopunción frecuente, aumentando su comodidad y satisfacción.
- Evita el ingreso del paciente, que podría recibir tratamiento intravenoso extrahospitalario o ambulatorio.
- El riesgo de infección relacionada con catéter es inferior comparado con los CVC de corta duración.
Hay varias contraindicaciones de a inserción de los catéteres PICC, las principales incluyen un capital venoso agotado y alteraciones anatómicas que impidan la canalización del catéter, como un calibre reducido y vasos tortuosos. Otras alteraciones específicas como la infección local de la piel, quemaduras severas, vaciamiento ganglionar reciente o historia reciente de trombosis contraindicarían su colocación.
También tenemos contraindicaciones relativas como podrían ser los pacientes con fallo renal avanzado con necesidades de mantener el sistema venoso profundo en buenas condiciones para la realización de una fístula arteriovenosa. Debemos valorar cuidadosamente a los pacientes anticoagulados, edematosos y con obesidad mórbida.
2.3. Recursos humanos
La colocación del catéter PICC se realiza por personal de enfermería experto y entrenado para esta técnica con ayuda de algún colaborador, bien enfermero o TCAI.
2.4. Diferentes tipos de técnicas de inserción de los PICC
La primera técnica que conocemos es la descrita por Dr. Sven-Ivar Seldinger en 1953 para ser utilizada en técnicas angiográficas. Fue pionero en la aplicación de su técnica percutánea a la localización de tumores por arteriografía, angiografía renal selectiva, colangiografía y venografía portal.
La simplicidad de la Técnica Seldinger, ha revolucionado la medicina al permitir el acceso del sistema venoso central de forma segura, fácil y continúa renovándose, al proporcionar el catalizador para la aplicación innovadora en las áreas de radiología intervencionista, urología, anestesiología, cardiología y medicina de cuidados críticos.
Consiste en la punción directa vascular (a), seguida de la colocación de una guía (b), en el interior de la aguja, después se extrae dejando la guía dentro del vaso (c) y facilitando la introducción del catéter. (d, e)

Fuente: Técnica Seldinger. Autor: Cupr78up
Con esta técnica se realiza la punción de arterias, vena o cualquier otro órgano. En el primer caso generalmente lo haremos mediante palpación del pulso, aplicando torniquete y mediante palpación en el segundo, y en el tercer lugar se localiza el lugar de punción mediante ecografía. En los dos primeros supuestos si no fuese posible encontrar la arteria o vena deseada con las técnicas habituales recurriremos también a la ecografía.
Posteriormente se realiza la punción mediante aguja. En este caso se trata de una punción con aguja biselada en ángulo de con fiador y cánula del calibre deseado, generalmente 18G. Después se extrae el fiador dejando la cánula plástica en el interior. A continuación, se introduce la guía través de la cánula de la aguja. La guía es necesaria para la inserción, avance, desplazamiento, posicionamiento, recolocación e intercambio de catéteres de forma segura.
Una vez colocada la guía, se introduce el dispositivo al vaso pasando la guía colocada, sin moverla de su posición, por la luz del introductor hasta que este se encuentre en el lugar deseado. Finalmente se pasará a la retirada de la guía.
Las guías son radiopacas para poder visualizar mediante rayos X, su posición y desplazamiento. Su punta suele ser flexible para mejorar su avance y puede tener diferentes formas según su finalidad. El cuerpo, sinembargo, suele ser más rígido y las longitudes y diámetros varían en función de su uso. Las guías suelen están formadas por dos alambres de acero inoxidable y un tercero fino que recubre la guía de forma espiral en toda su extensión. Se recubren de teflón y heparina o con polímeros hidrofílicos para disminuir su coeficiente de fricción.
En la actualidad las mejores guías disponibles son las fabricadas de nitinol, ya que son más finas y entrañan menor riesgo de lesión o complicaciones durante la inserción.
La siguiente técnica que aparece fue introducida por Goodwin en 1989, quién introduce la Técnica Seldinger modificada para la inserción de catéteres venosos centrales de inserción periférica. En este caso, sustituye la aguja por un catéter periférico corto tipo Abbocath de calibre 18 gauges (G) o 20 G.

La revolución llega en el siglo XXI, con la introducción en la práctica clínica de la punción eco-guiada, teniendo un impacto especialmente significativo en el catéter. Ya que asociado al uso de la ecografía para la canalización de CVC, aparecen dos desarrollos tecnológicos fundamentales: nuevos materiales altamente biocompatibles como el poliuretano de tercera generación y el microintroductor. Lo que nos conduce hoy en día a utilizar la Técnica Seldinger modificada con micropunción.
Esta técnica permite la inserción del PICC a través de venas periféricas más pequeñas a la vez que disminuye el traumatismo del endotelio venoso, reduciendo el riesgo de trombosis y mejorando la tasa de colocación exitosa. Posibilita el acceso vascular con una aguja de 21G, una guía metálica de nitinol y punta flexible (no superior a 50cm) y un introductor – dilatador, que minimiza el traumatismo de la pared venosa.
Una vez cerciorados de la correcta colocación del catéter intra-vascular, es fundamental asegurarnos la adecuada colocación de la punta del catéter central, siendo la unión del tercio inferior de la vena cava superior (VCS) con la aurícula derecha la posición recomendada por la mayoría de los consensos. Dada la importancia de la correcta posición de la punta de los PICC, es preciso disponer de métodos fiables para la comprobación de su adecuada colocación.
En la práctica clínica diaria, el método más frecuente usado para la comprobación de la posición de la punta del PICC es con una Rx de tórax, sin embargo, esta técnica presenta importantes limitaciones: coste al implicar la participación de distintos profesionales, exposición a radiación y mayor tiempo del procedimiento y variabilidad interobservador
En los últimos años se está planteando la posibilidad de comprobar la colocación de los catéteres PICC mediante control con electrocardiograma intracavitario (ECG-IC) de la punta del catéter. El método ECG-IC utiliza el propio catéter como electrodo intracavitario gracias a una columna de suero salino para la comprobación de la adecuada colocación de la punta del PICC que permite monitorizar la lectura del ECG-IC gracias a otros cuatro electrodos colocados en el paciente lo que nos reduce el tiempo de colocación, evitar el uso de control radiológico en todos los pacientes y disminuir los costes globales a pesar de un mayor precio de este tipo de catéteres.
2.5. Técnica de inserción
Higiene de manos. Categoría IA
- El uso de guantes no debe excluir la higiene de manos.
- Lavado de manos con agua y jabón antiséptico cuando las manos están visiblemente sucias o contaminadas con material proteico, sangre u otro fluido corporal. (40-60 segundos)
- En presencia de manos visiblemente limpias sin restos orgánicos mediante fricción con preparados de base alcohólica. (20-30 segundos)
Selección del catéter y vena. Categoría IB
Seleccionar el catéter y vena en función del objetivo, duración, capital venoso existente, experiencia del operador y tecnología disponible.
En relación con el catéter evaluaremos la necesidad de insertar un PICC con una o varias luces, de un diámetro determinado y fabricado con uno u otro tipo de material.
Utilizar catéteres del menor número de luces posible. Categoría IB
Escogeremos el catéter en función de su diámetro y su proporción con el calibre de la vena, no debiendo abarcar más del 50% del diámetro de la vena. (INS, 2016)
Optaremos por un PICC fabricado con un tipo u otro de material según necesidades de durabilidad.
Elección de lugar de punción:
- El brazo derecho prima sobre el izquierdo por tener menos riesgo de trombosis venosa (trayecto más corto).
- El orden de elección de venas es: basílica → braquial → cefálica (clasificadas de menor a mayor riesgo de complicaciones durante la inserción y posterior mantenimiento del catéter). Otras menos habituales, pero también contempladas siempre que se realice técnica tunelizada, son la vena axilar, yugular interna y las venas del miembro inferior (femoral profunda, safena).
Se evitarán venas que presenten flebitis, varicosas o trombosadas y la punción directa sobre una zona de flexión por presentar mayor riesgo de flebitis mecánica por movimiento del catéter. Categoría IA
Si es posible hacer partícipe al usuario en relación con la localización del dispositivo, teniendo en cuenta cual es el miembro superior dominante.
No se empleará el miembro superior al que se le haya practicado una extirpación ganglionar axilar, presente una fistula arterio-venosa funcional y evitaremos también los miembros pléjicos.
Se recomienda el uso de la ecografía al personal debidamente instruido para la valoración e identificación de venas disponibles, para aumentar la tasa de punciones al primer intento y reducir el número de efectos adversos. (INS, 2016).
Técnica de inserción.
La inserción se realizará utilizando la técnica de Seldinger. Consiste en puncionar la vena con una aguja metálica conectada a una jeringa, se realiza presión negativa para detectar mediante su llenado de sangre la localización del vaso. Luego se introducirá suavemente una guía metálica de punta blanda que no debe presentar resistencia a su paso. Posteriormente se retirará la aguja dejando la guía metálica introducida y a través de esta se introducirá el catéter definitivo, cuyo extremo distal se debe alojar en vena cava superior.
En venas superficiales se puede realizar mediante la colocación inicial y totalmente aséptica de un CVP que admita la introducción de la guía, dependiendo de las preferencias del enfermero.
Para evitar embolias gaseosas se recomienda purgar las luces y pinzar las no utilizadas, dejando libre la luz distal por donde saldrá la guía.
Tras la inserción, se debe aspirar sangre de cada luz, lavar y sellar las luces no utilizadas, de esta forma nos aseguraremos de su correcta colocación intravascular y minimizaremos el riesgo de embolia gaseosa. También se deben colocar todos los tapones necesarios para minimizar riesgo de infección.
Tras la inserción, se recomienda comprobar que no hubo colocación arterial midiendo una PVC.
Limpiar restos hemáticos y desinfectar para posteriormente fijar el catéter a la piel.
La fijación del catéter se realizará preferentemente mediante sistemas de sujeción sin sutura para disminuir riesgo de infección. Categoría II. En caso de no disponer, realizar la sujeción con sutura estéril para evitar la movilización de este.
Cubrir punto de punción mediante apósito transparente semipermeable estéril para permitir la visualización del punto de inserción sin manipulaciones; Categoría IA, o con apósito de gasa si en el punto de punción persiste sangrado. Categoría II
Una vez finalizado el procedimiento debemos asegurarnos de su correcta colocación.
- El extremo final debe estar situado en las inmediaciones de la unión cavo-atrial. El uso del sistema de localización de punta por electrodo endocavitario (inocua) es de elección.
- Sin embargo, de no usarse ECG intracavitario o ser este inefectivo es obligatoria la realización de una radiografía de tórax para comprobar la correcta colocación de la punta antes de iniciar el uso del dispositivo.
Registrar el procedimiento, hacer constar fecha y hora, tipo y calibre del catéter y posibles incidentes.
2.6 Complicaciones más comunes
Aunque en este tipo de catéter, el riesgo de complicaciones es bajo, la identificación de los signos y síntomas asociados a estos nos ayudarán a su prevención y mantenimiento.
Las complicaciones de los PICC pueden clasificarse en dos grandes grupos:
- Inmediatas a la colocación del catéter:
o Dolor: puede ser debido a una anestesia local insuficiente, a la colocación inadecuada del compresor o la punción accidental de un nervio. En algunas ocasiones la prolongación del procedimiento por dificultades técnicas puede causar disconfort e incomodidad al paciente.
o Hemorragia: a menudo puede causar sangrado en el lugar de inserción por la incisión de la piel, por lo que es recomendable hacer vendaje de gasa las primeras 24h y luego realizar la cura para colocar un apósito transparente.
o Dificultad a la progresión de la guía y/o catéter: puede ser secundaria a la dificultad ligada a una obstrucción parcial del eje venoso axilar-subclavia (estenosis o trombosis) o a un ángulo especialmente agudo entre la vena en la vena subclavia.
o Hematoma local: son a menudo secundarios a una perforación accidental de la arteria braquial o a un daño significativo en la vena que se tenía intención de puncionar.
o Lesión nerviosa accidental: la lesión más temida es la del nervio mediano, que se encuentra a menudo en continuidad con la arteria y con una o más de las venas braquiales. Implica una de las posibles complicaciones secundarias más graves, pudiendo ser causa de un daño funcional permanente.
o Otro tipo de complicaciones inmediatas que pueden aparecer durante la inserción pueden ser la punción arterial accidental o la arritmia al progresar la guía en la cavidad cardíaca.
- Tardías
o Flebitis: generalmente ocurre durante las primeras 48-72h y con mayor frecuencia en vena cefálica. Se relaciona con las frecuentes manipulaciones del catéter, una fijación inadecuada o el material de composición del catéter. La presencia de flebitis obliga a la retirada del catéter cuando nos enfrentamos a un a flebitis grado III o IV. (Ver Escala Madox de flebitis en CVP).
o Obstrucción u oclusión del catéter: es la complicación más frecuente asociada a los dispositivos de acceso vascular. Puede deberse a a la formación de una capa de fibrina que ocluye parcialmente la punta del catéter o a la precipitación de fármacos dentro de la luz de este. La principal medida para disminuir el riesgo depende de enfermería a la hora de realizar los procedimientos adecuados de limpieza y sellado.
o Trombosis venosa: los PICC se asocias a tasas más altas de Trombosis Venosa Profunda (TVP) que otros catéteres debido a la inserción en venas con menor diámetro y mayor movimiento en la extremidad superior.
o Mal posicionamiento o migración del catéter: puede ocurrir en cualquier momento durante el tiempo de permanencia del catéter y está relacionado con cambios radicales en la presión intra-torácica (tos, vómitos, etc.), punta original ubicada en el primer tercio de la VCS, TVP, insuficiencia cardíaca congestiva y/o movimientos bruscos del cuello o brazo.
o Infección: la infección asociada a catéter (IAC) es la primera causa de septicemia nosocomial primaria y representa la máxima expresión de las complicaciones asociadas a catéteres venosos ya que su prevalencia existe una mortalidad media del 3%. Según el estudio ENVIN 2017 realizado en nuestro país sobre la infección nosocomial la tasa de Bacteriemias Primarias es 2,93 episodios x 1000 días de CVC (aunque las Bacteriemias con origen en CVC han disminuido a 1,10 episodios x 1000 días de CVC) lo que provoca un aumento del gasto y de la estancia hospitalaria prevenible.
3. CANALIZACIONES VENOSAS CENTRALES
En ocasiones, se necesita canalizar venas de mayor calibre ubicadas en posiciones más centrales (venas subclavias, yugular interna y femoral) para lograr un acceso vascular fiable en pacientes en estado grave.
3.1. Tipos de catéteres
Los catéteres utilizados para este fin son los catéteres venosos centrales que suelen tener entre 15 cm y 30 cm de longitud, y pueden contar con uno o varios (2-4) canales de infusión.
Los catéteres de varias luces son los preferidos en la UCI, ya que los pacientes ingresados en estas unidades suelen requerir numerosas terapias parenterales (p. ej., líquidos, fármacos y mezclas de nutrientes), y este tipo de catéteres permiten administrar esos tratamientos a través de una sola punción venosa.
Los catéteres de tres vías o luces son, por consenso, los elegidos para el acceso venoso central. Los hay de diferentes diámetros, desde 4 French hasta 9 French, siendo el de 7 French (diámetro externo = 2,3 mm) el más habitual para los adultos.
El uso de cada luz del catéter dependerá de su uso:
- Línea Distal: situada en la punta de catéter en la vena cava superior, se destina pues a las mediciones de PVC, en las que es necesario manipular e interrumpir el resto de las perfusiones; dispone además de un calibre grueso, se destinaría a su vez a fluidoterapia y medicación puntual, especialmente con altos flujos y líquidos espesos, como la albúmina.
- Línea medial: aunque no parece que haya evidencia sobre la línea para perfundir Nutrición Parenteral, ésta debe ser administrada por línea exclusiva y evitar manipulaciones por su alto grado de colonización bacteriana. Por descarte en esta situación planteada, la medial es su sitio.
- Línea Proximal: Se emplea para sedoanalgesia y/o aminas (por ejemplo, Noradrenalina) y y para transfusiones.

Las enfermeras participamos en un 57% en la toma de decisiones sobre el número de luces de un catéter central, por lo que es necesaria formación al respecto, por lo que como personal de enfermería decidimos las luces en base a:
- Tratamiento.
- Compatibilidades de fármacos
- Pronóstico (necesidad a corto plazo de luces)
3.2. Indicaciones y contraindicaciones
Para favorecer el buen uso de los CVC, su la colocación está indicada en las siguientes situaciones:
- Infundir diferentes fármacos de forma simultánea por lúmenes separados.
- Medir presión venosa central, presión capilar pulmonar o presión arterial pulmonar.
- Perfundir drogas vasoactivas, nutriciones parenterales, perfusiones hipertónicas o muy irritantes.
- Implantación de marcapasos endocavitarios, así como diversas técnicas endocavitarias. (Introductor)
- Técnicas de depuración renal.
- Son de primera elección para administrar grandes volúmenes de líquidos en resucitaciones.
Y la coagulopatía y/o trombocitopenia comprenden la contraindicación relativa más habitual para buscar alternativa al uso de estos catéteres.
3.3. Según localización
Se deben valorar los riesgos y las ventajas de colocar un dispositivo venoso central en un sitio recomendado para reducir las complicaciones infecciosas frente a los riesgos de complicaciones mecánicas (p. ej., neumotórax, disección del vaso) teniendo en cuenta las necesidades del acceso venoso, las características del paciente y la experiencia de la persona que canaliza la vía. Categoría IA.
Los lugares más habituales para la inserción de los catéteres son, por orden de preferencia:
- Vena Subclavia: Probablemente la más cómoda para el paciente por no interferir con la movilidad cervical, ni de los miembros superiores. Es la vía central con menor riesgo de infecciones Categoría IB. Está contraindicada en casos de coagulopatías por la dificultad de controlar la hemorragia por compresión en caso de punción arterial accidental. Es una buena localización para nutrición parenteral de larga duración. El principal riesgo que tiene es el neumotórax al puncionar con la aguja el ápex pleural.
- Vena Yugular Interna: Menor riesgo de neumotórax y mejor control de una hemorragia por permitir la compresión directa de la zona. Más incómoda para el paciente por dificultar la movilidad cervical. Tiene mayor riesgo de infección que la localización subclavia.
- Vena Femoral: Es una técnica más fácil de realizar. Como inconvenientes citar un mayor riesgo de infección y tromboflebitis, y la mayor dificultad para la deambulación del paciente. Los catéteres de diálisis y aféresis se insertarán en vena yugular o femoral mejor que en subclavia para evitar la estenosis venosa. Categoría IA.
3.4. Recursos humanos
La inserción del catéter central se realiza por un médico con experiencia, o un médico en aprendizaje con la supervisión y ayuda de otro médico con experiencia y necesita la colaboración de un enfermero y/o un TCAI.
3.5. Técnica de inserción
Higiene de manos. Categoría IA
El uso de guantes no debe excluir la higiene de manos.
Lavado de manos con agua y jabón antiséptico cuando las manos están visiblemente sucias o contaminadas con material proteico, sangre u otro fluido corporal. (40-60 segundos)
En presencia de manos visiblemente limpias sin restos orgánicos mediante fricción con preparados de base alcohólica. (20-30 segundos)
Preparación de la piel.
Limpieza de la zona de punción con agua y jabón de Clorhexidina, se aclarará y se secará completamente.
Asepsia cutánea previa a la inserción del catéter. Utilizar Solución de Clorhexidina Alcohólica > 0,5% o Clorhexidina acuosa al 2%. En los casos de hipersensibilidad a ésta, usar Soluciones Yodadas o Alcohol al 70%. Categoría IA
Aplicar el antiséptico sobre la piel limpia, realizando círculos concéntricos desde el interior hacia el exterior. Categoría IB
Medidas de barrera.
Utilizar una técnica aséptica para insertar CVC. La adopción de barreras de máxima esterilidad (gorro, mascarilla, bata estéril, guantes y sábana estériles grande que cubra al paciente) durante la inserción de CVC reduce sustancialmente la incidencia de bacteriemia relacionada con catéter (BRC). Categoría IA.
Las personas asistentes a la inserción, (educadores) deben cumplir todas las medidas anteriores y las colaboradoras (como el profesional, como personal enfermero o auxiliar de enfermería) que está realizando la inserción, deben colocarse como mínimo gorro y mascarilla.
Técnica de inserción
- Seleccionar el lugar de inserción valorando por el facultativo y según el riesgo de infección frente al riesgo de complicaciones mecánicas. Categoría IA
- En este sentido el acceso subclavio es el que menos riesgo de infección presenta, seguido del acceso yugular y del acceso femoral. Categoría IA
- En inserciones subclavia – yugular se recomienda colocar al paciente en Trendelenburg (cabecero < 0º) y monitorizar. En inserciones femorales se recomienda posición de decúbito supino.
- La inserción se realizará utilizando la Técnica de Seldinger que como ya hemos explicado anteriormente, consiste en puncionar la vena con una aguja metálica conectada a una jeringa, se realiza presión negativa para detectar mediante su llenado de sangre la localización del vaso. Luego se introducirá suavemente una guía metálica de punta blanda que no debe presentar resistencia a su paso. Posteriormente se retirará la aguja dejando la guía metálica introducida y a través de esta se introducirá el catéter definitivo.
- Para evitar embolias gaseosas se recomienda pinzar los conectores no utilizados durante la inserción. Todos excepto el distal por donde saldrá la guía.
- Tras la inserción, se debe aspirar sangre de cada luz, lavar y sellar las luces no utilizadas, de esta forma nos aseguraremos de su correcta colocación intravascular y minimizaremos el riesgo de embolia gaseosa. También se deben colocar todos los tapones necesarios para minimizar riesgo de infección.
- Tras la inserción, se recomienda comprobar que no hubo colocación arterial midiendo una PVC.
Limpiar restos hemáticos y desinfectar para posteriormente fijar el catéter a la piel. La fijación del catéter se realizará preferentemente mediante sistemas de sujeción sin sutura para disminuir riesgo de infección. Categoría II. En caso de no disponer realizar la sujeción con sutura estéril para evitar la movilización de este.
Cubrir punto de punción mediante apósito transparente semipermeable estéril para permitir la visualización del punto de inserción sin manipulaciones; Categoría IA, o con un apósito de gasa si en el punto de punción persiste sangrado. Categoría II
Registrar el procedimiento, hacer constar fecha y hora, tipo y calibre del catéter y posibles incidentes.
3.6. Complicaciones más comunes
Aunque los catéteres venosos centrales (CVC) son indispensables en la práctica médica actual, especialmente en las Unidades de Cuidados Intensivos, ya que proporcionan un acceso vascular necesario, su uso somete a los pacientes a riesgos de complicaciones mecánicas e infecciosas que desgraciadamente se asocian a un aumento de la morbimortalidad, alargando la estancia hospitalaria y elevando los costes médicos.
Las complicaciones de los CVC pueden clasificarse en dos grandes grupos:
- Inmediatas
o Arritmias: es de las complicaciones más frecuentes. Se da como consecuencia de introducir la guía en ventrículo derecho por lo que se produce una irritación del endocardio superficial. El movimiento del paciente también influye en el desplazamiento del catéter siendo otra causa posible.
o Punción arterial: si se sospecha punción arterial, se debe extraer la aguja y aplicar presión durante 15 min y así evitar la formación de hematoma y aumento de sangrado. En el caso que no se reconozca la lesión vascular puede complicarse con hemorragias y complicaciones neurológicas y su manejo es quirúrgico.
o Sangrado/hematoma: es una complicación menos común, sin embargo, los hematomas que se pueden llegar a formar en el cuello por una lesión en la arteria carótida pueden llegar a obstruir la vía aérea podrían llegar a poner en riesgo la vida del paciente.
o Neumotórax: La punción accidental de la membrana pleural dejando la entrada de aire de la atmosfera en la cavidad pleural, se conoce como neumotórax. Esta puede ser generada por la aguja, el dilatador, la guía o bien el catéter. Siempre hay que estar pendiente de signos y síntomas de neumotórax, siendo esta de las más frecuentes entre las complicaciones pulmonares: disnea, taquicardia, hipotensión, agitación, tos seca y/o dolor pleurítico o dolor de hombro.
Esta complicación rápidamente puede evolucionar a neumotórax a tensión con colapso hemodinámico y los pacientes más susceptibles a esta complicación son los que están con ventilación mecánica a presión y tendremos en cuenta que esta complicación se da más en accesos subclavios que en accesos de vena yugular interna. Ante un neumotórax por punción pleural se debe evitar colocar el C VC al lado contrario, ya que aumentaría el riesgo de neumotórax bilateral.
o Embolismo aéreo: esta complicación puede ocurrir ya sea al momento de la inserción, colocación o retirada del CVC. Algunos de los factores de riesgo que pueden contribuir a desarrollar un embolismo aéreo venosos son el mal posicionamiento del paciente, hipovolemia, inhalación espontánea durante el procedimiento y no aplicar tapones de sellado en el catéter. Para prevenirlo se recomienda colocar al paciente en posición de Trendelemburg.
o Mal posición del catéter: Se llama así cuando la punta del catéter no se encuentra en la aurícula derecha o cuando se encuentra fuera del sistema venoso. El mal posicionamiento del CVC se asocia a otras complicaciones, como trombosis venosa, perdida de la medición de PVC y daño a las estructuras vasculares. Para confirmar la ubicación corta del catéter, siempre se debe realizar una radiografiar de tórax y visualizar y comprobar su correcta posición
- Tardías
o Obstrucción del catéter: se desarrolla gradualmente por trombosis de la luz. Una maniobra de Valsalva o una pequeña movilización de la vía suele servir para facilitar la aspiración de sangre. Si esto no es suficiente, pueden infundirse bajas dosis de fibrinolíticos a través de la luz bloqueada. Debemos tener en cuenta que esta complicación puede evitarse fácilmente con un buen cuidado del catéter por parte del personal de enfermería; salinizando siempre las luces después de su uso y dejarlas con fibrinolítico si no se prevé su uso inmediato.
o Infección (BAC; bacteriemia asociada al catéter): la bacteriemia es la infección más peligrosa por su asociación con el shock séptico y su alta morbi-mortalidad, así como el aumento de coses y de estancia hospitalaria. Las complicaciones más graves relacionadas con la infección asociada a catéter incluyen la trombosis séptica, endocarditis bacteriana y metástasis sépticas, siendo el S. aureus el germen más común en estos casos. Relacionado con este tema existe el Programa de Bacteriemia Zero que hablamos de él más adelante (Tema 5)
o Trombosis venosa por embolismo pulmonar: su incidencia aumenta en pacientes portadores de vías centrales de más de una semana de duración. El riesgo depende del paciente, del lugar de inserción (femoral>yugular>subclavia), del catéter (tamaño, tromogeneicidad), del a duración de la vía y de la dificultad en la canalización. Cuando se diagnostica se debe iniciar tratamiento anticoagulante y, siempre que sea posible, retirar la vía.
o Estenosis venosa: se ha descrito un aumento en el riesgo según el sitio de punción elegido, siendo mayor en la vena yugular interna izquierda y en la subclavia y además el tiempo de permanencia es un factor importante, siendo directamente proporcional con la probabilidad de desarrollar este tipo de complicación.
o Migración del catéter: es una complicación muy grave que puede provocar la obstrucción, perforación o trombosis de un vaso.Sus causas incluyen: manipulación excesiva durante la canalización, material defectuoso y «síndrome del pellizco» (pinch-off) (1% de las vías subclavias de larga duración), que consiste en la compresión del catéter entre la clavícula y la primera costilla, cuya expresión más grave es la rotura de la vía. Según el tamaño del material embolizado puede ser necesaria la extracción mediante cateterismo o cirugía.
o Perforación miocárdica/taponamiento cardíaco:
El 80% de las perforaciones ocurren a nivel del atrio y el ventrículo derechos, y estas pueden ocurrir ya sea por daño mecánico o químico. El daño mecánico se da en aquellos casos en los que la punta del catéter se encuentra en contacto directo con la pared miocárdica, el roce cortante del extremo del catéter debido a la contractilidad cardiaca y a los movimientos respiratorios puede producir la perforación mecánica de la pared miocárdica. La erosión química de la pared ocurre cuando fluidos hiperosmolares entran en contacto directo con el endocardio llevando a su erosión y perforación con la consiguiente difusión transmural de los fluidos y derrame pericárdico.
El taponamiento cardiaco es una complicación rara asociada a la colocación del CVC la cual asocia altas tasas de mortalidad. Los síntomas suelen ser inespecíficos y pueden presentarse desde minutos posterior a la colocación de este, hasta incluso 5 meses después; lo anterior contribuye en gran medida al infra diagnóstico de esta condición y al desenlace muchas veces fatal. Los síntomas incluyen: dolor o molestias a nivel epigástrico, nauseas, disnea, taquicardia, ingurgitación yugular, pulso paradójico, bajo voltaje en el trazo del electrocardiograma, hipotensión, aumento en la silueta cardiaca y muerte.
Aparte de la erosión mecánica y química del miocardio, otros mecanismos por los cuales se desarrolla el taponamiento cardiaco asociado a CVC se incluyen el trauma directo a la hora de la inserción y la migración del catéter.
o Daño a nervios: El daño a estructuras el sistema nervioso periférico, (como el nervio frénico y al plexo braquial), es una complicación rara asociada a la inserción de CVC. Dentro de los mecanismos por los cuales se produce el daño al nervio frénico se encuentran: compresión por parte de la punta del catéter a través de la pared del vaso o daño directo al nervio el cual puede ocurrir secundario a repetidas punciones en la vena yugular interna, por un hematoma perineural o por instilación de lidocaína, entre otros.
El dolor y las parestesias que ocurren después de la inserción de un CVC nunca deben ser consideradas consecuencias normales del procedimiento y deben orientar a la búsqueda de complicaciones neurológicas. En caso de que se presenten síntomas neurológicos posterior a la colocación de un CVC, el mismo deberá ser retirado de forma inmediata a fin de evitar la degeneración de las fibras neuronales.
4. CATÉTER PARA TCDE (Técnicas Contínuas de Depuración Extrarrenal)
Cuando hablamos de este tipo de catéter nos referimos a los que tiene como función acceder a la circulación sanguínea para conseguir un flujo de sangre suficiente y continuo para facilitar las técnicas Hemodiálisis que se realizan de forma transitoria en las Unidades de Cuidados Intensivos.
Fue Shaldon, en 1961, quién desarrolló la canulación de arteria y vena femorales par diálisis y, dos años después consiguió evitar la punción arterial mediante doble canulación venosa y, posteriormente, mediante el uso de catéteres de doble luz.
En 1979 Hickman incremento el diámetro del catéter, adapto piezas como el cuff y conectores luer lock, lo que incrementó la utilidad de los catéteres para diferentes terapias como quimioterapias, plasmaféresis, nutrición parenteral y hemodiálisis.
El catéter es una de las piezas claves dentro de las técnicas continuas de depuración extrarrenal (TCDE). Sin un flujo adecuado de sangre, ni un buen acceso vascular, ni un buen catéter, es inviable realizar el tratamiento requerido e insistir en efectuarlo puede ser una pérdida de tiempo de material y de dinero. Sin contar con la experiencia negativa que puede crear entre el personal de enfermería por la inseguridad que puede crear el no dominar las máquinas de TCDE.
4.1. Tipos de catéteres
Los catéteres venosos centrales para realizar hemodiálisis pueden clasificarse en tunelizados o permanentes (cuando se pretende su utilización > 2-3 semanas) o no los no tunelizados o transitorios (para usos inferiores a 2 semanas) los cuales son útiles para las TCDE.
Las características ideales que debe reunir un catéter temporal son:
- Adecuado flujo para realizar una terapia efectiva.
- Suficiente rigidez para no permitir acodamientos que limiten el flujo, pero a la vez flexibilidad para no dañar la pared vascular.
- Ser biocampatible y escasamente trombogénico.
- De inserción fácil y segura.
- Escasas complicaciones infecciosas.
Tendremos en cuenta de colocarlos en el mismo momento de su utilización y que su utilización debe restringirse al tratamiento de HD y debe manipularse con estrictas medidas de asepsia.
En la actualidad existe la opción de elegir el catéter más adecuado según las necesidades y las características del paciente siendo de gran utilidad para realizar cualquier técnica de depuración extracorpórea ya que puede canalizarse a pie de cama del enfermo y utilizarse de forma inmediata tras su colocación.
Según sus características podemos clasificarlos en:
Material del catéter:el material elegido es importante y debe ser biocompatible, con la flexibilidad y rigidez adecuada. Comentar que los catéteres de teflón, polietileno y PVC (cloruro de polivinilo) están en desuso.
- Silicona: son de un material más biocompatible, pero también más fácilmente colonizables y con una rigidez menor por lo que su colocación es más dificultosa
- Poliuretano: son los que se usan en la mayoría de los pacientes críticos ya que es un material termosensible; tiene una adecuada rigidez a temperatura ambiente que facilita su inserción, pero a la vez a temperatura corporal son más flexibles adaptándose a la forma del vaso.
Número de luces
- Catéteres de 1 luz: hace años se usaban 2 catéteres de 1 luz para canalizar una arteria y una vena al realizar técnicas arterio-venosas.
- Catéteres de 2 luces: son los más utilizados para las TCDE. Su calibre oscila entre 11-14 Fr (French).
- Catéteres de 3 luces: son especiales y lo que se pretende conseguir con esta tercera luz es una vía adicional.
Por su forma interna
- Coaxial: la parte distal es para el retorno venoso y la parte proximal, con una serie de orificios, es para la entrada de sangre al catéter.
- Doble D: la parte distal del catéter con 1 orificio más 3 laterales, son para el retorno venoso y la parte proximal, con 5 orificios, para la entrada de la sangre.
- Cañón de escopeta: La parte distal del catéter es para el retorno o vía venosa. La parte proximal consta de un solo orificio, de configuración biselada, para la entrada de la sangre. Este tipo de catéteres son los más utilizados actualmente en las TCDE al disminuir la formación de fibrina en los orificios de entrada y retorno, y ofrecer más facilidad para conseguir un flujo de sangre mayor, con unas presiones de trabajo más reducidas.
Por su forma externa
- Curvos: se utilizan para las vías superiores (yugulares y subclavia)
- Rectos: pueden usarse tanto en vías superiores como para la vía femoral.
Por su calibre: es un factor importante ya que el flujo va a venir determinado principalmente por el calibre interno.
- De 6 a 8 Fr: especialmente indiacos para pacientes pediátricos.
- De 11-12 Fr: para técnicas convencionales consiguiendo flujos de hasta 250-300 cc/h.
- 13-14 Fr: terminan en cañón de escopeta y actualmente son los más utilizados para TCDE.
Por su longitud: en función del acceso venoso elegido y las características antropométricas del paciente, el catéter deberá tener una longitud determinada para alcanzar la posición adecuada; punta de aurícula derecha en accesos venosos superiores y en vena cava inferior para el acceso femoral.
- 6-8 cm: para pacientes pediátricos.
- 15-20 cm: adecuados para accesos superiores (yugular y subclavia) teniendo en cuenta que los accesos izquierdos requieren una longitud mayor para que la punta llegue al atrio derecho.
- 20-24 cm: apropiados para los accesos inferiores (femoral).
4.2. Indicaciones del uso de las TCDE
Está universalmente aceptado que al inicio las TDEC tienen que estar basadas en el Fallo Renal Agudo (FRA) con alguno de los siguientes criterios:
- Oliguria: diuresis
- Anuria:
- Hiperpotasemia > 6,5 mEq/l.
- Acidosis severa: pH < 7,0
- Azotemia: urea >30 mmol/l.
- Creatinina >265 mmol/l.
- Edema pulmonar resistente a diuréticos.
En este apartado podemos encontrar dos tipos de indicación de las Técnicas Continuas de Depuración Extrarrenal, ya que no sólo se relacionan con el FRA.
- Indicaciones Renales
- Fallo renal agudo: La mayor incidencia de FRA se encuentra en los pacientes ingresados en las UCI, donde según un estudio español sobre FRA es del 5,6% y se eleva al 8,6% en pacientes coronarios. El objetivo es permitir un adecuado tratamiento del equilibrio hidroelectrolítico y nitrogenado del paciente, puesto que es un método eficaz y seguro de sustitución renal, mientras los riñones recuperan su función.
- Indicaciones NO Renales: Debido a sus ventajas potenciales en la evolución clínica del paciente, las TDEC cada vez más se emplean en ausencia de FRA. Las indicaciones de las técnicas continuas (con diversos niveles de evidencia) incluyen un amplio abanico, cada vez mayor, a medida que se van realizando estudios.
o Insuficiencia cardíaca congestiva y cirugía cardíaca: las TDEC consiguen disminuir el volumen intravascular e intersticial en insuficiencia cardíaca congestiva resistente al tratamiento convencional.
o Fallo hepático: Se han utilizado para el manejo de la sobrecarga de volumen durante o en el postoperatorio del trasplante hepático sin consecuencias en la estabilidad hemodinámica.
o Intoxicaciones: Se basan en el transporte convectivo para extraer las moléculas más grandes con mayor facilidad que con la difusión. Las técnicas continuas no provocan ese efecto rebote que se produce con las técnicas discontinuas al eliminar de forma lenta y progresiva los tóxicos.
o Acidosis láctica: Estas técnicas permiten la administración de elevadas dosis de bicarbonato sin producir una elevación del sodio ni sobrecarga de fluidos.
o Alteraciones electrolíticas: Normalizan las concentraciones electrolíticas con la utilización de líquidos de diálisis y de reposición adecuados a las necesidades del paciente.
o Tratamiento de la hipertermia y la hipotermia: Permite modificar la temperatura tanto de la sangre como de los fluidos que intervienen en la técnica, para conseguir regular una hipertermia o una hipotermia del paciente que no responde a los tratamientos habituales.
o Rabdiomiólisis y síndrome del aplastamiento: La liberación de mioglobina, que se genera en el seno de los síndromes de aplastamiento y compartimental por la isquemia producida, provoca, como complicación frecuente, un fallo renal agudo. La mioglobina (17.500 Da) se puede eliminar a través de las membranas utilizadas en las técnicas continuas de depuración extrarrenal.
o Grandes quemados: Permite conseguir un control preciso del estado catabólico del paciente y gestionar, de forma eficaz, sus fluidos.
o Síndrome de disfunción multiorgánica: Los estudios demuestran un mejor pronóstico en pacientes con síndrome de disfunción, aun cuando el fallo renal no se haya producido. También mejora la inestabilidad hemodinámica e, incluso, disminuye los requerimientos de noradrenalina. Además, produce una reducción de mediadores inflamatorios sistémicos, que se eliminan durante la técnica
4.3. Recursos humanos
La inserción de un CVC para TCDE es una técnica no exenta de riesgos y deben ser implantados por el personal médico cualificado que haya desmostado suficiente experiencia y con ayuda del personal de enfermería y/o TCAE para asistir en la colocación de este.
4.4. Técnica de inserción
Aplicaremos las mismas medidas preventivas que en CVC.
Higiene de manos. Categoría IA
El uso de guantes no debe excluir la higiene de manos.
Lavado de manos con agua y jabón antiséptico cuando las manos están visiblemente sucias o contaminadas con material proteico, sangre u otro fluido corporal. (40-60 segundos)
En presencia de manos visiblemente limpias sin restos orgánicos mediante fricción con preparados de base alcohólica. (20 – 30 segundos)
Preparación de la piel.
Limpieza de la zona de punción con agua y jabón de Clorhexidina, se aclarará y se secará completamente.
Asepsia cutánea previa a la inserción del catéter. Utilizar Solución de Clorhexidina Alcohólica >0,5% o Clorhexidina acuosa al 2%. En los casos de hipersensibilidad a ésta, usar Soluciones Yodadas o Alcohol al 70%. Categoría IA
Aplicar el antiséptico sobre la piel limpia, realizando círculos concéntricos desde el interior hacia el exterior. Categoría IB
Si fuese necesario eliminar el vello cutáneo no rasurar con cuchilla, usar cortadora o tijeras.
Medidas de barrera.
Uso de medidas de barrera total durante la canalización arterial. Utilizar una técnica aséptica. La adopción de barreras de máxima esterilidad (gorro, mascarilla, bata estéril, guantes y sábana estériles grande que cubra al paciente) durante canalización arterial reduce sustancialmente la incidencia de bacteriemia relacionada con catéter (BRC). Categoría IA.
Las personas asistentes a la inserción, (educadores) deben cumplir todas las medidas anteriores y las colaboradoras con el profesional que está realizando la inserción deben colocarse como mínimo gorro y mascarilla.
Preparación.
En función de la vena escogida se seleccionará la longitud del catéter teniendo en cuenta las características del paciente (si es pediátrico o adulto, su peso y constitución) y el lado de inserción (derecha o izquierda) con preferencia de yugular derecha > yugular izquierda > femoral izquierda > femoral derecha.
A tener en cuenta que el acceso desde vía subclavia solo se usa en casos excepcionales debido a la alta incidencia de estenosis que podría comprometer la vascularización del miembro superior de forma ipsilateral. Categoría IA
Técnica de inserción.
Normalmente se aborda utilizando la técnica Seldinger ya descrita en los CVC. En esta elección se debe valorar la experiencia del facultativo, la anatomía del paciente y la relación de riesgo/beneficio en cada situación clínica. La frecuencia de las posibles complicaciones se minimiza con el uso de la canalización ecodirigida y con técnica aséptica. Categoria IB
Comprobación de punta de catéter.
La punta de los catéteres de vías superiores (yugular y subclavia) se debe colocar en la unión de la vena cava superior y el atrio derecho y una vez realizada la inserción, se tendrá que comprobar la posición de la punta mediante una radiografía de tórax. Para evitar recirculaciones, la punta de los catéteres femorales debe situarse en la vena cava inferior. Sólo estas posiciones soportan los altos flujos de sangre requeridos.
4.5. Inicio y fin del tratamiento. Test de flujo y sellado del catéter
Para iniciar el tratamiento se deben seguir los protocolos de cada centro, pero antes de empezar debemos tener en cuenta algunas observaciones importantes para asegurarnos el buen funcionamiento del catéter y consecuentemente de la eficacia de la terapia.
- Se debe aspirar el cierre de heparina de los 2 lúmenes unos 3 ml con una jeringa de 5 ml y desechar la sangre.
- Limpiar los 2 lúmenes con 20 ml de solución salina estéril al 0,9%.
- Comprobar la permeabilidad de los lúmenes realizaremos el test de flujo. Con una jeringa de 20 ml se aspira la luz arterial intentando llenar la jeringa en 6s. Si se consigue sin ninguna dificultad se tiene la seguridad de que el catéter proporciona un flujo superior a los 200 ml/min.
- Se introducen los 20 ml de sangre por la luz venosa y se comprueba que se puede retornar al paciente en 6s, y que no da sensación de resistencia.
Una vez finalizado el tratamiento, el lavado del catéter con solución salina y posterior sellado con heparina son básicos para mantener la permeabilidad de la vía y su el buen funcionamiento del catéter, con el propósito de evitar la formación de fibrina en las puntas y así poder obtener un buen flujo de sangre cuando necesitemos usarlo.
Estas son unas directrices para el sellado y buen funcionamiento del catéter de TCDE cuando finalice el tratamiento, aunque debemos tener en cuenta de seguir los protocolos de cada centro.
- Preparar 2 jeringas con 20ml de SF al 0,9% para realizar el lavado de las luces inmediatamente después de desconectar las líneas.
- Cebar cada lumen del catéter con la cantidad de heparina que figura en el catéter. Este cebado se debe efectuar con presión positiva para evitar la entrada de sangre en los orificios del catéter cuando ya hemos introducido la heparina; debemos introducir la heparina de golpe e, inmediatamente, pinzar la vía para conseguir un correcto sellado del catéter. Una vez heparinizadas las luces y puestos los tapones, se deja sellado hasta su próximo uso.
4.6. Complicaciones más comunes
Muchas de las complicaciones relacionadas con el uso de catéteres para TCDE ya las hemos descrito en el apartado de CVC. En este a punto nos centraremos sólo en las que están relacionadas con los catéteres para HD.
La mayoría de las complicaciones precoces pueden evitarse con un correcto podrecimiento de la inserción con guía ecográfica a tiempo real en manos expertas y con la adecuada monitorización del paciente durante el procedimiento y con un control estricto por parte de enfermería en las primeras horas tras la implantación del catéter. Las complicaciones surgidas tras la implantación de un catéter para TCDE pueden clasificarse en:
- Complicaciones tempranas:
o Mecánicas: hematoma, neumotórax, neumotórax, neumomediastino, parálisis del nervio recurrente laríngeo, punción arterial, embolismo aéreo, taponamiento cardíaco.
o Mal posicionamiento
- Complicaciones tardías:
o Infección: es la complicación más frecuente y puede darse a tres niveles; orificio de entrada, del catéter o bacteriemia.
o Mal funcionamiento: por acodamiento, torsión contacto con la pared del vaso u oclusión parcial.
o Pinzamiento y ruptura del catéter con migración hacia las cavidades cardíacas.
o Estenosis venosa: relacionada con la inserción del catéter en vía subclavia. Suelen ser asintomáticas, pero como ya hemos comentado, puede comprometer a la circulación del miembro superior.
o Recirculación: en el extremo arterial del catéter se produce entrada de sangre ya dializada y que vuelve a entrar en el circuito y es nuevamente depurada, ocasionando una disminución en el aclaramiento de las sustancias objeto de la depuración. Esto ocurre cuando se utilizan las dos puertas del catéter (arterial y venoso) con las líneas hemáticas del hemofiltro invertidas (puerta arterial y línea venosa y viceversa). Esto comporta un incremento de la recirculación que puede llegar al 20% la efectividad del tratamiento.
o Trombosis: puede ser parcial o total, intraluminal o extraluminal. Puede relacionarse con el depósito de fibrina en la punta o los orificios de salida, con una compresión extrínseca, torsión o defecto en la heparinzación y sellado previo del catéter.
5. CANALIZACIONES ARTERIALES
La monitorización invasiva de la presión arterial es el registro continuo y exhaustivo de la presión arterial mediante un catéter intra-arterial conectado a un transductor de presión que traduce la onda de presión en una onda eléctrica.
Este procedimiento fue descrito por Peterson en 1949 como sistema de control en el período perioperiatorio de pacientes inestables y actualmente es el segundo procedimiento más realizado en las Unidades de Cuidados Intensivos (UC) y en las Unidades Quirúrgicas.
5.1. Indicaciones y contraindicaciones
Está indicada fundamentalmente en tres situaciones:
- Obtener una vía que permite el control continuo de la presión arterial.
- Inestabilidad hemodinámica, nos dará fiabilidad en la monitorización hemodinámica del paciente, facilitando el uso de drogas vasoactivas
- Para extracción de muestras de gases arteriales y analíticas, evitando así repetidas punciones a los pacientes.
Y entre las contraindicaciones podemos encontrarnos con:
- Infecciones en el lugar de punción.
- Lesiones arteriales proximales al sitio de punción
- Quemaduras superficiales o profundas en la zona
- Insuficiencia arterial.
- Enfermedades vasculares; diabetes avanzada, arteriosclerosis severa, isquemia arterial
- Fístula arterio-venosa
- Trastornos severos de la coagulación
5.2. Según localización
Antes de proceder a canalizar una vía arterial deberemos tener en cuenta los siguientes criterios de selección y características de la arteria a elegir para evitar al máximo la aparición de posibles complicaciones:
- Debe tener suficiente diámetro para que el catéter no produzca oclusión arterial o trombosis.
- La arteria debe tener una adecuada circulación colateral (ver Test de Allen)
- Debe ser de fácil acceso a los cuidados de enfermería.
- Cómoda para la monitorización.
- Evitar colocar en zonas fácilmente contaminables (V. art. Femoral)
- No debe existir infección ni alteraciones cutáneas en la zona elegida.
La arteria radial es fácilmente accesible y presenta menos complicaciones, aunque si su canalización es traumática puede ocasionar disfunción del nervio mediano y, debido a su localización distal, la onda de presión puede ser imprecisa. Se recomienda asegurarse de la existencia de buena circulación colateral mediante la realización del Test de Allen.
La arteria braquial es la de segunda elección, ya que, por ser grande y muy próxima al hueso, se puede estabilizar muy bien, pero tiene una circulación colateral de escasa suplencia. No usar en pacientes pediátricos por ausencia de circulación colateral.
La arteria pedia dorsal es otra opción disponible, aunque en nuestro entorno no es muy habitual su canalización.
La arteria femoral tiene mayor riesgo de hemorragias y hematomas, mayor posibilidad de contaminación venosa (en caso de extracción de muestras para gases) por estar muy próxima a la vena femoral, más riesgo de isquemia si se lesiona la arteria y riesgo de infección, pues está cercana a la zona púbica, lo que dificulta la asepsia.
La arteria axilar, se utiliza cuando no se dispone de otros accesos
5.3. Recursos humanos
La inserción del catéter arterial se realiza por un médico con experiencia o un médico en aprendizaje con la supervisión y ayuda de otro médico con experiencia. Necesita la colaboración de personal enfermero o un TCAE.
Aunque no es una técnica que resulte complicada de realizar sí que es necesario conocer una serie de cuestiones previas a su inserción además de cómo actuar ante las posibles complicaciones derivadas de su inserción, por lo que la canalización de la arteria radial se está convirtiendo en una técnica casi en exclusiva del personal de Enfermería en las unidades de cuidados intensivos.
5.4. Descripción Test de Allen
Previo a la punción, se debe realiza el Test de Allen el cual está indicado para valorar la circulación colateral con el fin de proteger la mano de una posible isquemia en caso de aparición de cualquier complicación.
- Colocar la mano del paciente hacia arriba.
- Comprimir con los dedos índice y medio simultáneamente las arterias radial y cubital. De esta manera obstruimos el flujo sanguíneo.
- Le pedimos al paciente que abra y cierre la mano varias veces, la palma de la mano quedará pálida.
- Quitamos nuestros dedos que presionaban la arteria cubital y observamos cuanto tiempo tarda en recuperar el color la palma de la mano (lo normal es que tarde aproximadamente 7 segundos. Entre 8 segundos y 14 segundos es dudoso, más de 15 segundos se considera resultado negativo).
- Repetiremos lo mismo con la arterial radial.
- Es muy dudoso evaluarlo en paciente obeso, edematoso, quemados, ictéricos, añosos. No se puede realizar cuando el paciente no puede colaborar

5.5. Técnica de inserción
Aplicaremos las mismas medidas preventivas que en CVC.
Higiene de manos. Categoría IA
El uso de guantes no debe excluir la higiene de manos.
Lavado de manos con agua y jabón antiséptico cuando las manos están visiblemente sucias o contaminadas con material proteico, sangre u otro fluido corporal. (40 – 60 segundos)
En presencia de manos visiblemente limpias sin restos orgánicos mediante fricción con preparados de base alcohólica. (20 – 30 segundos)
Preparación de la piel.
Limpieza de la zona de punción con agua y jabón de Clorhexidina, se aclarará y se secará completamente.
Asepsia cutánea previa a la inserción del catéter. Utilizar Solución de Clorhexidina Alcohólica >0,5% o Clorhexidina acuosa al 2%. En los casos de hipersensibilidad a ésta, usar Soluciones Yodadas o Alcohol al 70%. Categoría IA
Aplicar el antiséptico sobre la piel limpia, realizando círculos concéntricos desde el interior hacia el exterior. Algunos autores recomiendan su aplicación mediante spray. Categoría IB
Si fuese necesario eliminar el vello cutáneo no rasurar con cuchilla, usar cortadora o tijeras.
Medidas de barrera.
Uso de medidas de barrera total durante la canalización arterial. Utilizar una técnica aséptica. La adopción de barreras de máxima esterilidad (gorro, mascarilla, bata estéril, guantes y sábana estérilesgrande que cubra al paciente) durante canalización arterial reduce sustancialmente la incidencia de bacteriemia relacionada con catéter (BRC). Categoría IA.
Las personas asistentes a la inserción, (educadores) deben cumplir todas las medidas anteriores y las colaboradoras con el profesional que está realizando la inserción deben colocarse como mínimo gorro y mascarilla.
Preparación.
Utilizaremos conjuntos de transductores desechables, en lugar de reutilizables, cuando sea posible. Categoría IB
Prepararemos el sistema transductor, conectándolo al suero fisiológico. Purgar el sistema, evitando burbujas de aire. Colocar la válvula al nivel de la aurícula derecha del paciente en posición horizontal o del eje flebostático (4º espacio intercostal de la línea media axilar) con el paciente elevado a 20º, 30º, 45º. Mantendremos todos los componentes del sistema de presión estériles. Categoría IA
Inflar el presurizador a 300mm Hg, siempre por encima de la TA del paciente.
Técnica de inserción.
En los adultos, es preferible el uso de los sitios de inserción radial, braquial o dorsal del pie sobre los sitios de inserción femoral o axilar para reducir el riesgo de infección. Categoría IB
Con los dedos índice y corazón palparemos el recorrido de la arteria al menos en dos puntos.
Utilizaremos el Método de Seldinger; introduciendo el catéter con un ángulo no superior a los 30º siguiendo el recorrido de la arteria, se retira la aguja y si refluye sangre, la arteria está canalizada, sino es así se irá retirando el catéter poco a poco hasta ver como refluye y cuando lo haga se canalizará la luz arterial, comprobando que la sangre sale con fluidez y es pulsátil.
A través de la aguja, se introduce la guía o pelo sin forzar.
Seguidamente se extrae la aguja comprobando que la guía quede dentro de la arteria y presionando con unas gasas en el lugar de punción.
Introducir el catéter a través de la guía, habiendo sacado ésta por el extremo distal del catéter antes de introducirlo.
Retirar el pelo quedando el catéter dentro del vaso.
Conectar el sistema transductor al catéter y el cable de conexión al monitor y verificar que la onda de presión arterial aparece en el monitor.
Fijar el catéter a la piel con seda Nº 2/0. Limpiar con Clorhexidina o povidona yodada y fijar con apósitos de fijación estériles.
Calibrar el sistema realizando el cero en el monitor, abriendo el transductor a la atmosfera.
Cubrir punto de punción mediante apósito transparente semipermeable estéril para permitir la visualización del punto de inserción sin manipulaciones; Categoría IA, o con un apósito de gasa si en el punto de punción persiste sangrado. Categoría II
Registrar el procedimiento, hacer constar fecha y hora, tipo, calibre del catéter y posibles incidentes.
5.6. Complicaciones más comunes
Como ya hemos descrito en puntos anteriores, las compliaciones de la inserción de un catéter arterial son similares en otro tipo de catéteres.
- Hematomas y/o hemorragias a nivel de la punción.
- Pulsos descendidos.
- Trombosis de la arteria.
- Hemorragia.
- Infección.
- Embolia gaseosa cerebral.
- Lesión de nervios contiguos.
- Isquemia distal.
- Fístula Arteriovenosa.
- Migración del catéter.
BIBLIOGRAFÍA
• Tortosa i Moreno A., Reiriz Palacios J. Vasos sanguíneos. Sistema cardiovascular y linfático. Enfermera virtual. Barcelona: Col·legi Oficial d'Infermeres i Infermers de Barcelona; 2009 [acceso 10 ene 2021] Disponible en: https://www.infermeravirtual.com/esp/actividades_de_la_vida_diaria/ficha/vasos_sanguineos/sistema_cardiovascular_y_sistema_linfatico
• Villaescusa J. M. Residente CCV-H. U. M. V. Anatomía y fisiopatología del sistema vascular. Actualización de conocimientos de patología vascular. Hospital Universitario Marqués de Valdecillas. [ acceso 13 ene 2021] Disponible en: http://www.humv.es/estatico/enfermeria/Actualiz_conocimientos_patolg_vascular_MMII/2_anatomia_fisiologia_del_sistema_vascular.pdf
• Noriega Borge M. J., Open Course Ware. Fisiología Humana Universidad de Cantabria, 2011 [última actualización 12 jun 2017; acceso 11 ene 2021] Dpto. de Fisiología y Farmacología / Enfermería. Disponible en: https://ocw.unican.es/mod/page/view.php?id=537
• Wikipedia [Internet] [última actualización 17 sep 2020; acceso 13 ene 2021] Terapia Intravenosa. Disponible en: https://es.wikipedia.org/wiki/Terapia_intravenosa.
• Arcomed Blog. Historia de la infusión intravenosa [Internet] Kloten, Switzerland: Arcomed [8 sep 2017; acceso 21 ene 2021] Disponible en: https://www.arcomed.com/es/historia-de-la-infusion-intravenosa/
• Torres Muñoz R., Marín Navarro L., Gallego Sánchez J. C., Cuidados de Enfermería en los Accesos Vasculares. Guía de Recomendaciones. Complejo Universitario Badajoz [Internet] 2018 [citado 20 dic 2020] Disponible en: https://www.areasaludbadajoz.com/Calidad_y_Seguridad_2016/Cuidados_enfermeria_accesos_vasculares.pdf
• Ardura Calvo D., García Casasola A., Nieto García E. J. El catéter venoso periférico desde la perspectiva enfermera [Internet] 2019. Dulcinea: Ocronos. Revista médica [acceso 12 feb 2021] Disponible en: https://revistamedica.com/cateter-venoso-periferico-enfermeria/
• García Carranza Al., Caro Pizarro V., Quirós Cárdenas G., Monge Badilla M. J., Arroyo Quirós A. Catéter venoso central y sus complicaciones. Medicina. pierna. Costa Rica [Internet]. 2020 Mar [consultado el 29 de diciembre de 2020]; 37 (1): 74-86.
Disponible: http://www.scielo.sa.cr/scielo.php?script=sci_arttext&pid=S1409-00152020000100074&lng=en.
• Marino P. L. Catéteres vasculares. El libro de la UCI [Internet] Wolters Kluwer Health. 2014. P 3-17 [acceso 1 feb 2021] Disponible en: https://www.berri.es/pdf/EL%20LIBRO%20DE%20LA%20UCI/9788416004195
• Pineda F. Técnica Radial. Rev Chil Cardiol [Internet]. 2010 [citado 2021 Ene 25]; 29 (2): 246-249. Disponible en: https://scielo.conicyt.cl/scielo.php?script=sci_arttext&pid=S071885602010000200011&lng=es.
• Elenfermerodelpendiente. Uso de las luces de un Catéter Venoso Central par Enfermería: ¿qué va por dónde? [Internet] 11 jul 2018 [acceso 13 ene 2021] Disponible en: https://elenfermerodelpendiente.com/2018/07/11/uso-de-las-luces-de-un-cateter-venoso-central-para-enfermeria-que-va-por-donde/
• Bodenham A. ACCESO VASCULAR | Elsevier Enhanced Reader [Internet]. Vol. 28, Elseiver Enhanced Reader. 2017. p. 713–26. Disponible: https://reader.elsevier.com/reader/sd/pii/S0716864017301141?token=5F0C4B0E110D7A248EFA6C45D9F07A981974D439E1573E7F28BED2F7ED43BCABB53972997A51F3EF98E569254D2729AE
• Hernández Hernández MA, Álvarez Antoñan C, Pérez-Ceballos MA. Complicaciones de la canalización de una vía venosa central. Rev Clin Esp. 2006; 206(1):50–3.
• Rodrigo Rivas T. Complicaciones mecánicas de los accesos venosos centrales. Rev Médica Clínica Las Condes. 2011; 22(3):350–60.
• Ciccioli FDPJL. Recomendaciones CDC Catéteres 2011 [Internet]. 2012. p. 100. Disponible: https://www.sati.org.ar/documents/Enfermeria/infectologia/Recomendaciones CDC catéteres 2011 traducida Fabiana.pdf
• Pineda F. Técnica Radial. Rev Chil Cardiol. 2010; 29(2):246–9.
• Zamorano Antonio R.M., Camacho Reyes A., Ruiz Calzado M.R., Canalización de la arteria radial. Rev Técnica enfermera Portales Medicos.com [Internet] 25 ago 2017 [acceso 4 abr 2021] Disponible en: https://www.revista-portalesmedicos.com/revista-medica/canalizacion-arteria-radial-tecnica-enfermera/#:~:text=la%20arteria%20radial.,T%C3%A9cnica%20enfermera,el%20sistema%20arterial%20del%20paciente.
• Montalvo Bueno, C. Monitorización invasiva de la presión arterial. Indicaciones, técnica y cuidados de enfermería. Rev Triaje. Enf Ciudad Real. [Internet] 27 sep 2018 [acceso 4 abr 2021] Disponible en: https://www.enfermeriadeciudadreal.com/articulo_imprimir.asp?idarticulo=738&accion
• Cortés N, Fuentes M, López P, Mayo N, Porteiro M, Rodríguez M, et al. Procedimiento de inserción del catéter central de inserción periférica (PICC). Serv Gall Salud. 2019
• Sanz MM. La ecografía como método complementario para la implantación del catéter venoso central de inserción periférica (PICC). 2018; 15–193. Disponible en:https://dialnet.unirioja.es/servlet/tesis?codigo=151484&info=resumen&idioma=SPA%0Ahttps://dialnet.unirioja.es/servlet/tesis?codigo=151484%0Ahttps://dialnet.unirioja.es/servlet/tesis?codigo=151484&info=resumen&idioma=SPA%0Ahttps://dialnet.unirioja.es/servl
• Pallejà Gutiérrez E, López Carranza M, Jiménez Vilches P. Catéteres venosos de inserción periférica (PICC): un avance en las terapias venosas de larga permanencia. Nutr Clínica en Med. 2017; 11(2):114–27.
• Carrero Caballero C, García Velasco Sánchez Morago S, Triguero del Río N, Cita Martín J, Castellano Jiménez B. Actualización enfermera en accesos vasculares y terapia intravenosa. [Internet]. 2008. 41 p. Disponible en: http://www.asociaciondeenfermeriaeti.com/pdfs/manual_completo.pdf
• Ardura Calvo D., García Casasola A., Nieto García E.J., El catéter venoso periférico desde la perspectiva enfermera. Rev Ocronos [Internet] 9 sep 2019 [acceso 23 mar 2021] Disponible en: https://revistamedica.com/cateter-venoso-periferico-enfermeria/
• Sosa Barrios RH, Burguera Vion V, Gomis Couto A. Accesos vasculares percutáneos: catéteres. Nefrol al día (Sociedad Española Nefrol [Internet]. 2018; 1:11. Disponible en: https://www.nefrologiaaldia.org/es-articulo-accesos-vasculares-percutaneos-cateteres-37
• Fernández-Quesada F, Ros-Vidal R, Rodríguez-Morata A. Catéteres centrales para hemodiálisis. Angiología. 2005; 57 (Supl 2):145–58.
• Santacruz E, Mateo-Lobo R, Vega-Piñero B, Riveiro J, Lomba G, Sabido R, et al. Colocación de catéteres centrales de inserción periférica (PICC) mediante control electrocardiográfico intracavitario (ECG-IC) de la punta del catéter. Nutr Hosp. 2018; 35(5):1005.
• Ibeas J, Roca-Tey R, Vallespín J, Moreno T, Moñux G, Martí-Monrós A, et al. Guía Clínica Española del Acceso Vascular para Hemodiálisis. Nefrología [Internet]. 2017; 37 (Supl1): 1–191. Disponible en: http://dx.doi.org/10.1016/j.nefro.2017.11.004
• Rodríguez Sola D., Tortosa Tortosa P., González Bernal M., Práctica y cuidados enfermeros en la hemofiltración continua en UCI. [Internet] Rev. Ocronos Dic 2020. Pág. Vol. III;nº8:1 [acceso 9 abr 2021] Disponible en: https://revistamedica.com/cuidados-enfermeros-hemofiltracion-continua-uci/
• Méndez Martínez C, García Suárez M, Juan Gómez A, Posada Barrios A, Aránzazu Mateo García M, Gutiérrez Rodríguez P. Canalización eco-guiada de vías venosas centrales de acceso periférico y vías arteriales por personal de enfermería. Tiempos Enfermería Y Salud [Internet]. 2017; 3(1): XX–XX. Disponible en: http://dx.doi.org/10.1016/j.jen.2011.02.011
• Oulego I, Ferrer Á, Gil J, Salas A, López O, López JM, et al. Procedimientos ecoguiados. Soc española Cuid. Pediátricos. 2018; 1–79.
• Águila M, Equivel L, Rodríguez C. Historia y desarrollo del ultrasonido en la Imagenología. Acta Médica del Cent. 2019; 13(4):601–15.
• Marraco-Boncompte M, Lorente-Roda BI, Echamendi-Hernández M, Yagüe-Gastón A, Martínez-Arangoa I, Lerín-Lebrero M. Incorporación de la técnica ecoguiada en la inserción periférica de vías centrales: un nuevo reto para enfermería en cuidados intensivos. Nurs (Ed española). 2019; 36(2):53–7.
• O’Grady NP, Alexander M, Burns LA, Dellinger PE, Garland J, Heard O, et al. Guía para la prevención de infecciones relacionadas con el catéter intravascular. Centers for Diseases Control and Prevention. Eti. 2011; 90.
• Programa Seguridad Pacientes Críticos. Proyecto Bacteriemia Zero. Ministerio de Sanidad. Gob. España 2009-2015 [acceso 15 abr 2021] Disponible en: https://www.seguridaddelpaciente.es/es/practicas-seguras/seguridad-pacientes-criticos/proyecto-bacteriemia-zero/
• OMS. Una atención limpia es una atención segura. Indicaciones para el lavado de manos, Jun 2012 [acceso 16 abr 2021] Disponible en: https://www.who.int/gpsc/tools/Five_moments/es/
