1. INTRODUCCIÓ.
La paraula nosocomial prové del grec nosos (que significa malaltia) i de Komeion (que significa tenir cura), de manera que el seu significat és centre on es té cura dels malalts, és a dir, l'hospital (NosoKomein).
La infecció adquirida dins d'un recinte hospitalari abasta al menys 2,500 anys d'història mèdica. Les primeres institucions dedicades a la cura dels malalts s'originen al voltant de 500 anys abans de Crist en la majoria de les civilitzacions conegudes, principalment a l'Índia, Egipte i Grècia. En aquests primers centres, les condicions higièniques giraven al voltant de conceptes religiosos de puresa ritual. El primer escrit que conté consells sobre com construir un hospital és el text sànscrit Charaka-Semhita, del segle IV abans de l'era cristiana.
L'estudi científic de les infeccions hospitalàries creuades o nosocomials tenen el seu origen en la primera meitat de segle XVIII sobretot per metges escocesos. En 1740 Sir John Pringle va realitzar les primeres observacions importants sobre la infecció nosocomial i va deduir que aquesta era la conseqüència principal i més greu de la massificació hospitalària, va introduir el terme "antisèptic".
Va ser fins a principis de segle XX quan es van començar a implementar diferents intervencions per disminuir les infeccions nosocomials (IN).
1.1. Què és la infecció nosocomial?
Les infeccions nosocomials, en la seva definició tradicional és aquella que apareix durant l'ingrés hospitalari, que es manifesta transcorregudes 72 ho més de l'ingrés del pacient a l'hospital, i que en el moment d'ingrés del pacient a l'hospital no era present ni en període d'incubació, però en l'actualitat s'estén també a la que es relaciona amb les cures sanitàries en un sentit ampli.
L'Organització Mundial de la Salut (OMS) defineix la infecció nosocomial com: "Una infecció contreta a l'hospital per un pacient internat per una raó diferent d'aquesta infecció. Una infecció que es presenta en un pacient internat en un hospital o en un altre establiment d'atenció de salut a qui la infecció no s'havia manifestat ni estava en període d'incubació en el moment de l'internat. Comprèn les infeccions contretes en l'hospital, però manifestes després de l'alta hospitalària i també les infeccions ocupacionals del personal de l'establiment ".
Amb motiu de l'aparició de nous models assistencials (CMA, Hospitalització domiciliària, diàlisi, Hospitals de dia ...) en l'any 2002, Friedman arran d'un estudi en pacients amb bacterièmia, va considerar una nova categoria intermèdia entre Infecció Nosocomial i Infecció comunitària que va nomenar Infeccions Sanitàries Associades a les Cures Sanitaris (IRES).
Aquesta nova definició agrupa tots aquells pacients amb una infecció adquirida en els últims 30 dies després d'haver estat en hospitalització domiciliària, hospitals de dia o hemodiàlisi o per haver ingressat 2 dies en un hospital d'aguts en els darrers 90 dies o per residir en un centre sociosanitari.
A les unitats de cures intensives aquestes infeccions són unes vegades motiu d'ingrés en les mateixes i altres, conseqüència de l'estada en aquestes. Les infeccions nosocomials constitueixen un dels problemes més importants que poden donar-se en els serveis que atenen pacients crítics, comportant una major mortalitat i uns costos sanitaris més elevats. Es fa necessari, per tant, establir un sistema de vigilància continu que permeti conèixer l'epidemiologia, els factors de risc per al seu desenvolupament i l'impacte que aquestes infeccions tenen en el pacient crític amb l'objecte de poder establir mesures de prevenció i control que tractin de disminuir la incidència de les infeccions nosocomials, l'important efecte que tenen en el malalt crític.
Una de les complicacions de les infeccions nosocomials és la sèpsia, que apareix quan la resposta del cos a la infecció lesiona els seus propis teixits i òrgans. Si no es reconeix i es tracta precoçment, pot conduir a xoc sèptic, fallada multiorgànica i mort. Per aquest motiu, els organismes internacionals recomanen a nivell hospitalari el desenvolupament de programes de millora en l'actuació davant la sèpsia, com ara la implementació del codi sèpsia.
Les infeccions nosocomials estan relacionades amb factors dependents del pacient (edat, comorbiditats, gravetat i grau d'agressió a les barreres defensives), però també guarden una estreta relació amb l'adequació de les cures sanitàries (tant estructurals com a professionals); així mateix, són un dels "errors" sanitaris que suposen una gran xacra social perquè:
- Causen una important xifra de morts a l'any.
- Incrementen les estades hospitalàries i els costos sanitaris.
- Infringeixen un patiment personal i familiar inacceptable.
Hem de tenir en compte que, en el camp del control i la prevenció de la infecció, la definició dels termes és important evitar ambigüitats. Els termes d'ús més freqüent quan s'estudien les IRES, i que molt sovint es confonen entre ells són:
- Colonització: Presència i creixement d'un microorganisme en un hoste que no presenta cap símptoma o lesió cel·lular. Un hoste colonitzat pot servir com a font d'infecció, és a dir, comporta la multiplicació de la llavor en l'hoste, sense que hi hagi manifestació clínica ni immunològica.
- Infecció: És un diagnòstic clínic d'inflamació local o generalitzada desencadena per agents infecciosos. El pacient presenta una malaltia infecciosa. És a dir, comporta la multiplicació de la llavor en l'hoste, induint un dany fisiològic que es tradueix en una sèrie de signes i símptomes clínics.
- Contaminació: S'entén com la presència transitòria de microorganismes en una superfície corporal, com ara la pell, sense que hi hagi invasió de teixits ni dany fisiològic.
- Brot epidèmic: És un augment inusual de casos a la incidència d'una determinada infecció concreta en un centre hospitalari per sobre de les taxes basals. Depèn de 3 factors: el tipus d’IRAS, el nombre de casos i el centre o servei hospitalari.
Les quatre grans infeccions associades a l'entorn sanitari són:
- Pneumònia associada a l'entorn sanitari (nosaltres farem referència a la pneumònia associada a ventilació mecànica, que s'adquireix a l'UCI)
- Infecció de la zona quirúrgica.
- Infecció del tracte urinari.
- Bacterièmia.
1.2. Factors influents en la manifestació de les infeccions.
L'agent microbià: El pacient està exposat a una gran varietat de microorganismes durant l'hospitalització. El contacte entre el pacient i un microorganisme, en si, no produeix necessàriament una malaltia clínica, ja que hi ha altres factors que influeixen en la naturalesa i freqüència de les IN. La possibilitat d'exposició a una infecció depèn, en part, de les característiques dels microorganismes, de la resistència als antimicrobians, la virulència intrínseca i la quantitat de material infecciós.
Una gran quantitat de bacteris, virus, fongs, paràsits diferents poden causar IN. Les infeccions poden ser causades per un microorganisme contret d'una altra persona a l'hospital (infecció creuada) o per la pròpia flora del pacient (infecció endògena). La infecció per alguns microorganismes pot ser transmesa per un objecte o per substàncies recentment contaminades provinents d'un altre focus humà d'infecció (infecció ambiental).
Abans de la introducció de les pràctiques bàsiques d'higiene i dels antibiòtics a l'exercici de la medicina, les infeccions nosocomials, majoritàriament, es devien a agents patògens d'origen extern (malalties transmeses pels aliments i l'aire, gangrena gasosa, tètanus , etc.) o eren causades per microorganismes externs a la flora normal dels pacients (per exemple, diftèria, tuberculosi). El progrés assolit en el tractament de les infeccions bacterianes amb antibiòtics ha reduït considerablement la mortalitat per moltes malalties infeccioses. Avui en dia, gairebé totes les IN són causades per microorganismes comuns en la població en general, que és immune o que pateix una malaltia més feble que la causada als pacients hospitalitzats (Staphylococcus aureus, Estafilococs negatius a la coagulasa, Enterococs i Enterobactèries)
Vulnerabilitat dels pacients: Els factors de risc que influeixen en la possibilitat de contraure una infecció comprenen l'edat, l'estat d'immunitat, qualsevol malaltia subjacent i les intervencions diagnòstiques i terapèutiques. En les èpoques extremes de la vida - la infància i la vellesa - sol disminuir la resistència a la infecció. Els pacients amb malaltia crònica, com tumors malignes, leucèmia, diabetis mellitus, insuficiència renal o síndrome d'immunodeficiència adquirida (sida) tenen una major vulnerabilitat a les infeccions per agents patògens oportunistes. Aquests últims són infeccions per microorganismes normalment innocus, per exemple, que formen part de la flora bacteriana normal de l'ésser humà, però poden arribar a ser patògens quan es veuen compromeses les defenses immunitàries de l'organisme. Els agents immunodepressors o la irradiació poden reduir la resistència a la infecció. Les lesions de la pell o de les membranes mucoses es produeixen sense passar pels mecanismes naturals de defensa. La malnutrició també presenta un risc. Molts procediments diagnòstics i terapèutics moderns, com biòpsies, exàmens endoscòpics, cateterització, intubació / respiració mecànica i procediments quirúrgics i de succió augmenten el risc d'infecció. Certs objectes o substàncies contaminats poden introduir directament als teixits o als llocs normalment estèrils, com les vies urinàries i les vies respiratòries inferiors. Molts procediments diagnòstics i terapèutics moderns, com biòpsies, exàmens endoscòpics, cateterització, intubació / respiració mecànica i procediments quirúrgics i de succió augmenten el risc d'infecció. Certs objectes o substàncies contaminats poden introduir directament als teixits o als llocs normalment estèrils, com les vies urinàries i les vies respiratòries inferiors. Molts procediments diagnòstics i terapèutics moderns, com biòpsies, exàmens endoscòpics, cateterització, intubació / respiració mecànica i procediments quirúrgics i de succió augmenten el risc d'infecció. Certs objectes o substàncies contaminats poden introduir directament als teixits o als llocs normalment estèrils, com les vies urinàries i les vies respiratòries inferiors.
Factors ambientals: Els centres de salut són un entorn on es congreguen les persones infectades i les exposades a un major risc d'infecció. Els pacients hospitalitzats que tenen infecció o són portadors de microorganismes patògens són focus potencials d'infecció per als altres pacients i per al personal de salut. Els pacients que s'infecten a l'hospital constitueixen un altre focus d'infecció. Les condicions d'amuntegament dins de l'hospital, el trasllat freqüent de pacients d'una unitat a una altra i la concentració de pacients molt vulnerables a infecció en una unitat (per exemple, de nadons, pacients cremats, cures intensives) contribueixen a la manifestació d'infeccions nosocomials. La flora microbiana pot contaminar objectes,
Resistència bacteriana: Molts pacients reben tractament antibiòtic. Per mitjà de selecció i intercanvi d'elements de resistència genètics, els antibiòtics promouen el sorgiment de soques de bacteris farmacoresistents; es redueix la proliferació de microorganismes en la flora humana normal sensibles al medicament administrat, però els ceps resistents persisteixen i poden arribar a ser endèmiques a l'hospital. L'ús generalitzat d'antimicrobians per a tractament o profilaxi és el principal factor determinant de resistència. En alguns casos, aquests productes són menys eficaços per causa de resistència. Amb la intensificació més gran de l'ús d'un agent antimicrobià, a la llarga sorgiran bacteris resistents a aquest producte, que poden propagar-se en els centres de salut. Avui dia, moltes soques de pneumococs, estafilococs,
1.3. Prevenció de la infecció nosocomial.
La regla d'or en el camp de la infecció és "la prevenció és més efectiva que la curació". Existeixen una sèrie de mesures generals que, si se segueixen de forma rutinària, contribueixen substancialment a la prevenció de la infecció en l'assistència sanitària i han de seguir sempre de forma addicional i combinades amb les mesures preventives específiques.
Aquestes estratègies generals són les precaucions estàndard, seguint les quals tot professional sanitari ha d'assumir que la sang i els fluids corporals (excepte la suor), la pell no intacta i les membranes mucoses de qualsevol pacient són fonts potencials d'infecció, independent del risc percebut pel professional; inclouen la higiene de mans, ús de vestimenta i equip protector, eliminació del material punxant o tallant ... i, donada la seva importància, les definim a continuació:
- Rentat de mans: les mans s'han de rentar després d'haver tocat sang, fluids biològics, secrecions o excrecions i objectes contaminats, tant si es porten guants com si no.
- Guants: utilitzar guants nets (no cal que siguin estèrils) quan es vagi a tocar: sang, fluids biològics, secrecions o excrecions i objectes contaminats. Treure els guants ràpidament després del seu ús, abans de tocar objectes nets o superfícies i abans d'atendre un altre pacient i rentar-se les mans. Canviar-se de guants entre tasques realitzades en el mateix pacient si hi ha hagut contacte amb materials que puguin estar molt contaminats.
- Màscares, protecció ocular i facial: utilitzar mascaretes i protectors oculars i facials en tasques en les quals es puguin produir esquitxades de sang, fluids biològics, secrecions i excrecions.
- Bates: Utilitzar bates per a la protecció de la pell i per evitar embrutar-se la roba durant les activitats en què es puguin donar esquitxades de sang, fluids biològics, secrecions i excrecions. No cal que siguin estèrils. Treure les bates brutes tan ràpid com sigui possible i rentar-se les mans.
- Equip d'atenció al pacient: Manipular amb molta precaució l'equipament contaminat amb sang, fluids biològics, secrecions i excrecions. Comprovar que el material reutilitzable no és usat en un altre pacient si no ha estat reprocessament de forma adequada. Comprovar que el material d'un sol ús s'elimina adequadament.
- Control ambiental: l'hospital ha de disposar dels procediments de manteniment, neteja i desinfecció de: superfícies, llits, baranes dels llits, equips, etc., i aquests procediments han de ser aplicats.
- Llençols i roba blanca: la manipulació i el transport dels llençols i roba blanca contaminada amb sang, fluids corporals, secrecions i excrecions es farà de manera que es minimitzin les exposicions de la pell i les mucoses, la contaminació de la roba i la transferència de microorganismes a altres pacients o a l'ambient.
- Salut laboral i patògens transmesos per la sang: incrementar les precaucions al gestionar agulles, bisturí i altres instruments o dispositius tallants durant el seu ús, al netejar-los i a l'eliminar-los. Mai reencapsular agulles, manipular-les amb les dues mans, ni utilitzar una tècnica que suposi dirigir la punta de l'agulla cap a qualsevol part del cos.
- No s'han de treure: amb la mà les agulles de les xeringues usades, ni doblegar-, trencar-les o manipular-les.
- Utilitzar: contenidors resistents a les punxades per eliminar agulles i xeringues d'un sol ús, així com qualsevol altre objecte tallant.
- Col·locar els contenidors per a l'eliminació: d'objectes punxants o tallants tan a prop com sigui possible de la zona en la qual s'han d'utilitzar. Col·locar els objectes tallants que hagin de ser reutilitzats en contenidors resistents a les punxades per al seu transport fins a l'àrea de reprocessat. Utilitzar tubs de güedel i ressuscitador amb reservori com a alternativa a mètode de ressuscitació "boca -boca", en les àrees en què es pugui preveure la seva necessitat.
- Ubicació del pacient: situar als pacients que contaminen l'ambient o dels que s'espera que no puguin mantenir la higiene apropiada en habitacions individuals; si aquesta mesura no és possible, analitzar amb els comitès de control d'infeccions altres ubicacions.
2. HIGIENE DE MANS.
Els microorganismes (gèrmens) responsable de les infeccions relacionades amb l'atenció sanitària poden ser virus, fongs, paràsits i, amb major freqüència, bacteris. Les infeccions relacionades amb l'atenció sanitària poden ser provocades bé per microorganismes que ja eren presents en la mucosa i la pell del pacient (endògens) o per microorganismes procedents d'un altre pacient o d'un professional sanitari o de l'entorn (exògens). En la majoria dels casos, el vehicle de transmissió dels gèrmens des de la font d'infecció al pacient són les mans dels professionals sanitaris, però els mateixos pacients poden ser la font. Generalment, els microorganismes es transmeten d'un pacient a un altre, d'una part del cos a una altra i de l'entorn al pacient o viceversa. Els gèrmens i els potencials agents patògens poden anar colonitzant progressivament les mans dels professionals sanitaris durant el procés d'atenció. Si no hi ha higiene de mans, com més es prolongui l'assistència, majors seran el grau de contaminació de les mans i els riscos potencials per a la seguretat del pacient.
El risc de transmissió i el perjudici potencial són presents en tots els moments de la prestació assistencial, sobretot en el cas de pacients immunodeprimits o vulnerables o si s'utilitzen dispositius invasius permanents (catèters urinaris, intravenosos, intubació endotraqueal, drenatges .. .).
Diversos estudis han demostrat clarament que la implementació de programes ben estructurats de control d'infeccions és una forma rendible de disminuir les infeccions. Alguns han posat de manifest que aquests resultats també són factibles en països i centres sanitaris amb recursos limitats.
El control de les infeccions es basa en una sèrie de mesures senzilles i ben establertes, de provada eficàcia i àmpliament reconegudes. Les "precaucions estàndard" comprenen els principis bàsics del control de les infeccions que són obligatoris en tots els centres sanitaris. La seva aplicació s'estén a tots els pacients que reben assistència, al marge del seu diagnòstic, els seus factors de risc i el seu presumpte estat infecciós, disminuint el risc que el pacient i el personal de l'hospital contreguin una infecció.
La higiene de mans constitueix en gran mesura el nucli de les Precaucions Estàndard i és indiscutiblement la mesura més eficaç per al control de les infeccions. El mateix pot dir-se en aquelles situacions en què s'apliquen determinades "precaucions d'aïllament" de manera específica (precaucions per evitar la transmissió per contacte, per gotes o per l'aire). A més, la importància de la higiene de les mans s'emfatitza des dels enfocaments més actuals de millora de la qualitat de tipus multimodal o de "paquets" de mesures d'intervenció per a la prevenció d'infeccions específiques com les bacterièmies o les infeccions urinàries relacionades amb dispositius la infecció del lloc quirúrgic i la pneumònia associada a la ventilació mecànica.

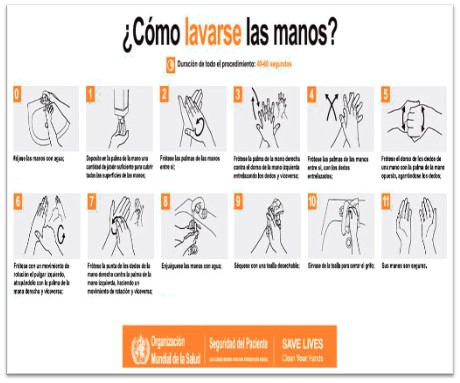
2.1. Com es realitza la higiene de les mans?
La higiene de les mans pot realitzar-se fregant les mans amb un preparat de base alcohòlica o rentant-les amb aigua i sabó. Usant la tècnica i el producte adequat, les mans queden lliures de contaminació potencialment nociva i segura per a l'atenció al pacient.
Les recomanacions per a la higiene de mans han estat publicades per l'Organització Mundial de la Salut (OMS) i pel Centre per al Control i Prevenció de Malalties (CDC).
Quan fer la higiene de mans?
Quan les mans estiguin visiblement tacades o contaminades amb fluids orgànics (sang o altres fluids corporals); hi ha dues alternatives:
- Rentat de mans amb aigua i sabó normal i després aplicació de solució alcohòlica. El procediment és el següent:
o obre l'aixeta
o remulla't les mans
o posa sabó líquid (es desaconsellen les pastilles de sabó)
o s'ensabona les teves mans durant almenys 30 segons, palmes i dors de les mans, fregant bé entre els dits
o esbandeix-te les mans ben
o pren una tovallola de paper per eixugar-te; seca sense arrossegar ni refregar, deixant que l'aigua xopi el paper (no usar tovalloles)
o amb el paper, tanca l'aixeta
o aplica't solució antisèptica
- Rentada de mans amb aigua i sabó antisèptic. El procediment és el mateix que la rentada de mans normal, però usant un sabó antisèptic (p.ex. Hibiscrub®.
Si les mans NO estan visiblement tacades, s'ha de realitzar la desinfecció alcohòlica de les mans.
S'ha de realitzar la desinfecció alcohòlica de les mans en les següents situacions:
- Abans d'entrar en contacte directe amb els pacients.
- Abans de posar-se els guants estèrils per inserir un catèter central.
- Abans d'inserir sondes urinàries, catèters vasculars perifèrics o altres dispositius que requereixin procediments invasius no quirúrgics.
- Després de contactar amb pell intacta del pacient (per exemple, al prendre el pols o la tensió arterial i després d'aixecar a un pacient)
- Després de contactar amb fluids i excrecions corporals, membranes mucoses, pell no intacta i cura de ferides (si no s'han tacat visiblement).
- Al canviar d'activitat sobre un mateix pacient si s'ha tocat alguna superfície contaminada.
- Després de contactar amb objectes inanimats (inclòs l'equip mèdic) de l'entorn immediat del pacient.
- Immediatament després de treure els guants.
Fuente: https://phsserkonten.com/dispensador-de-jabon/
La prevenció i control d'infeccions associades a l'assistència sanitària, es considera fonamental la recomanació de realitzar la higiene de mans amb solucions alcohòliques. Aquestes solucions tenen una sèrie d'avantatges respecte al rentat de mans amb aigua i sabó, com són el seu fàcil accés: els dispensadors estan distribuïts en totes les habitacions de l'UCI, en les entrades als boxes, a la banda dels lavabos, es poden portar a sobre en una ampolleta de butxaca, el seu menor temps d'aplicació, redueixen més eficaçment la contaminació, presenten major acció residual i milloren la hidratació de la pell.
- S'ha de rentar les mans, indistintament amb aigua i sabó normal o amb aigua i sabó antisèptic, abans de menjar i després d'anar al bany.
Altres aspectes de la higiene de mans;
- No portar ungles artificials o extensions. Portar les ungles curtes i netes.
- S'han de treure els guants després de realitzar les cures als pacients.
- No utilitzar el mateix parell de guants per atendre diferents pacients.
- No utilitzar cremes hidratants de mans durant el torn de treball
- La utilització de guants NO substitueix a la realització de la higiene de mans.
3. PNEUMÒNIA ASSOCIADA A LA VENTILACIÓ MECÀNICA (NAVM).
La pneumònia associada a la ventilació mecànica (NAV) és aquella que es produeix en pacients amb intubació endotraqueal (o traqueotomia) i que no hi era present, ni en període d'incubació, en el moment de la intubació en aquesta definició s'inclouen les pneumònies diagnosticades a les 72 hores posteriors a l'extubació o retirada de la traqueotomia. És la causa d'infecció nosocomial més freqüent en les UCI al costat de la ITU, amb una incidència de 5,87 / 1000 dies de ventilació mecànica.
Les guies de prevenció de la NAV recomanen que s'informi de la densitat d'incidència de NAV com a nombre d'episodis de NAV per 1000 dies de ventilació mecànica.
L'impacte de la NAV és molt important en termes de:
- Mortalitat global: entre 24 i 76%
- Mortalitat atribuïda: entre 13,5 i 17,5%
- Increment de l'estada en UCI: entre 7,3 i 9,6 dies
La mortalitat bruta de la NAVM és del 50%, però si està provada per gèrmens multiresistents s'eleva fins al 70%, actualment es classifica en:
NAVM precoç: Es desenvolupa abans dels 5 primers dies i està associada a bacteris orofaringis. Els gèrmens més freqüents són: Haemophylus influenzae, Streptococcus pneumoniae i Staphylococcus aureus sensible a meticil·lina.
NAVM tardana: és causada per gèrmens adquirits a l'UCI. Els gèrmens més freqüents són els bacils gramnegatius i gèrmens multiresistents: Acinetobacter baumanii, Pseudomonas aeruginosa, Klebsiella pneumoniae, Staphylococcus aureus MARSA.
3.1. Fisiopatologia.
Via aspirativa: És la principal ruta d'origen de la NAVM. La col·locació de l'tub endotraqueal manté les cordes vocals obertes i permet el pas de secrecions que s'acumulen a l'espai subglòtic procedent d’orofaríngia o estómac. La pèrdua de pressió del pneumotaponament permet el pas d'aquestes secrecions a la via aèria inferior.
Inoculació directa (via inhalatòria): Es produeix a través del tub endotraqueal, durant l'aspiració de secrecions, fibrobronoscopies o nebulitzacions. La inoculació directa es produeix per la contaminació dels circuits del ventilador o bé de les solucions nebulitzades. La condensació de l'aigua per escalfament de l'aire inspirat és font potencial d'inoculació del material altament contaminat. L'ús d'humidificadors disminueix la condensació de l'aigua, però, l'ús d'aquests dispositius no ha demostrat disminuir la incidència de pneumònia.
Translocació bacteriana: Mecanisme basat en la disfunció de la mucosa intestinal que habitualment actua com a barrera de protecció entre els gèrmens de la llum intestinal i el torrent sanguini. Quan aquesta barrera és sotmesa a isquèmia s'afavoreix el pas de bacteris i productes inflamatoris a la sang.
Via hematògena: procedeix d'un focus infecciós extrapulmonar.
3.2. Factors de risc addicionals per desenvolupar una NAV.
- Defenses de l'hoste danyades / Augment de l'aspiració
. Tub endotraqueal
. Reintubació
. Traqueostomia
. Estat mental alterat
. Sonda nasogàstrica
. Sonda de nutrició enteral
. Posició supina
. Sedació
. Transport del pacient
- Gran inoculació de microorganismes
. Colonització bacteriana
. Alcalinització gàstrica
. Malnutrició
. Sinusitis
. Iatrogènic
. Equipament respiratori contaminat
- Sobrecreixement de microorganismes virulents
. Ús prolongat d'antibiòtics
. Prèvia exposició a antibiòtics
. Iatrogènic
. Edat> 60 anys
. Catèter venós central
. Malalties cròniques
. Reingressos hospitalaris
. Estada hospitalària perllongada
Després de la revisió realitzada per un equip d'experts de la SEMICYUC i la SEEIUC, les dues societats van promulgar una sèrie de mesures específiques, altament recomanables i que disposen d'una evidència elevada en la prevenció de la NAV, mesures que van denominar STOP NAV. Les mesures bàsiques d'obligat compliment són les següents:
- Formació i entrenament apropiat en la manipulació de la via aèria.
- Higiene estricta de les mans abans de manipular la via aèria.
- Higiene bucal utilitzant clorhexidina (0,12% -0.2%).
- Control i manteniment de la pressió del pneumotaponament (> 20 cm H2O).
- Evitar, sempre que sigui possible, la posició de decúbit supí a 0º.
- Afavorir els procediments que permetin disminuir de forma segura la intubació o la seva durada.
- Evitar els canvis programats de les tubuladures, humidificadors i tubs traqueals.
Les mesures opcionals específiques altament recomanables són les següents:
- Aspiració contínua de secrecions subglótiques.
- Descontaminació selectiva del tub digestiu (completa o orofaríngia).
- Antibiòtics sistèmics (dos dies) durant la intubació en pacients amb disminució del nivell de consciència.
3.3. Cures d'infermeria.
Aspiració de secrecions bronquials: Usar guants estèrils, mascareta, ulleres, utilitzar sondes sol ús i manipulació asèptica d'aquestes. Hiperoxigenació en pacients hipoxèmics abans, entre aspiració i aspiració i a la fi del procediment. Evitar la instil·lació rutinària de sèrum fisiològic a través del tub endotraqueal abans de l'aspiració de secrecions bronquials. La sonda d'aspiració ha de ser atraumàtica i amb un diàmetre màxim de la sonda la meitat de la llum interna del tub endotraqueal. L'aspiració de secrecions no ha de ser superior als 15 segons i el nombre d'aspiracions no ha de ser superior a 3, es recomana l'aspiració orofaríngia en acabar el procediment.
Higiene de mans: (Abans i després del contacte amb les secrecions), entre pacients, amb el mateix pacient. L'ús de guants no reemplaça la rentada de mans, el seu ús inadequat augmenta el risc de transmissió de microorganismes.
Comprovar la pressió del pneumotaponament abans de la higiene bucal: després de l'aspiració de secrecions i, com a mínim, una vegada cada torn. Mantenir la pressió del pneumotaponament entre 20 i 30 cm d'aigua.
Realitzar una higiene bucal, mínim cada 8 hores, amb clorhexidina al 0,12%, prestant especial atenció a la raspallada de dents, llengua i genives. Previ a la higiene bucal control de la pressió del pneumotaponament i mantenir la capçalera elevada. Important realitzar el raspallat de dents per eliminar la placa dental (mínim 3 vegades al dia).
Si no hi ha contraindicació, mantenir al pacient en posició semifowler (30-45º). Evitar la posició de decúbit supí a 0º. Comprovar la posició cada 8h i després dels canvis posturals.
Intentar disminuir el temps de ventilació mecànica: valoració diària de la retirada de la sedació, en pacients estables. Valoració diària de la possibilitat d'extubació i ús de protocols de desconnexió de ventilació mecànica. Ús de ventilació mecànica no invasiva quan estigui indicat.
Manipular el menys possible el circuit del respirador i de l'intercanviador de calor i humitat. En el cas del circuit no canviar-lo si no està visiblement contaminat o funciona malament i el cas dels intercanviadors, mantenir-los, si és possible, mínim 48 hores.
Descontaminació selectiva del tub digestiu: l'administració d'antimicrobians tòpics no absorbibles més antibiòtics sistèmics redueix la NAV i la mortalitat dels pacients (Liberati et a l'2009). Control estricte de la glicèmia vista la relació existent entre hiperglicèmia i pneumònia.
Aspiració de secrecions subglótiques: el tub endotraqueal disposa d'un orifici dorsal per sobre de la pilota de pneumotaponament que permet aspirar les secrecions traqueals que s'acumulen a l'espai subglòtic del pacient.
La pressió d'aspiració recomanable no ha de superar els 100 mmHg. Verificar la permeabilitat de canal subglòtic cada 8h.

Font: https://pbs.twimg.com/media/BK-cUThCcAEiro9?format=jpg&name=small
Documentació completa del Projecte disponible a: http://hws.vhebron.net/formacion-Nzero/medidasespecificas.html
4. BACTERIÈMIA ZERO.
Una bacterièmia és una infecció al torrent sanguini causada per qualsevol agent (bacteri, virus, fong ...). Mentre no s'especifiqui el contrari, aquest terme fa referència a una infecció, amb hemocultius positius, de la sang del pacient. El terme bacterièmia primària fa referència a aquelles infeccions que no tenen un origen clar. Per contra, es parla de bacterièmia secundària quan s'identifica, o es té la sospita, de l'origen de la infecció i s'identifica el microorganisme que ha arribat al torrent sanguini.
Parlem de Bacterièmia Relacionada amb el Catèter (BRC) o infecció relacionada amb catèter venós central (CVC) quan la infecció s'ha desenvolupat de forma secundària a la presència de qualsevol catèter intravenós. Això podria incloure, però no és exclusiu, la infecció tissular localitzada en el punt d'inserció i la bacterièmia relacionada amb catèter o disseminació o colonització metastàtica de la infecció. Està relació casual s'ha de sustentar en dades clíniques o microbiològics.
Les taxes de bacterièmia relacionada amb el catèter augmenten l'estada hospitalària, els costos derivats de l'assistència i incrementen la mortalitat. És per això que, a causa de la repercussió que tenen les BRC per als pacients i les seves famílies i el cost sanitari que ocasionen, es fa necessària la implantació de programes d'intervenció específics.
Les mesures de prevenció són fonamentals per a disminuir les taxes de BRC, tal com s'evidencia en l'aplicació de les guies internacionals. Les guies actuals i mesures de prevenció de les infeccions relacionades amb CVC recomanen l'aplicació de programes que incloguin vigilància i intervencions educatives continuades; a fi de garantir una correcta adherència a les recomanacions basades en l'evidència.
Cal assenyalar, que en unitats de cures intensives (UCI), l'aplicació de programes educatius ha reduït de manera significativa la incidència de BRC. Aquests programes proposen recomanacions basades en l'evidència:
- Determinació d'objectius diaris i afavorir la comunicació entre el personal sanitari de les UCI, estandarditzant Bacterièmia Zero.
- Elecció d'un metge i una infermera a cada unitat com a líders encarregats de proporcionar la informació i obtenir les dades necessàries per a l'avaluació (és recomanable que l'elecció dels líders sigui prèvia a la implementació del programa).
- Aplicació dels procediments que han demostrat tenir major eficàcia en la reducció de les infeccions relacionades amb catèters (higiene de mans, ús de barreres asèptiques totals durant la inserció, asèpsia de la pell amb clorhexidina al 2%, evitar la via d'accés femoral i retirar tots els CVC innecessaris).
- Disponibilitat d'un carro de via central que contingui el material necessari per a la seva col·locació i check-list) per garantir l'adherència i compliment de les pràctiques de control d'infecció.
- Mesura periòdica (mensual) de les taxes de BRC a cada unitat, per a l'avaluació de l'eficàcia de les mesures adoptades.
4.1. Stop bacterièmia relacionada amb catèter (BRC).
- Amb la col·laboració de totes les UCIs el territori espanyol amb la finalitat de reduir la incidència de BRC i bacterièmia primària. Els resultats, l’octubre de 2011, oferien una taxa de 2,8 episodis / 1000 dies de CVC, fet que suposa una reducció respecte a la taxa inicial del 42%.
- Les mesures de prevenció de les infeccions relacionades amb catèters intravasculars en què es basa aquest projecte són:
- Higiene adequada de les mans: s'ha de fer una correcta higiene de les mans abans i després de palpar les àrees d'inserció dels catèters, així com abans i després d'inserir, reemplaçar, accedir, reparar o protegir un catèter intravascular. L'ús de guants no eximeix del rentat de mans.
- Ús de Clorhexidina en la preparació de la pell: desinfectar la pell amb un antisèptic adequat abans de la inserció del catèter i durant els canvis d'apòsit. La solució de preferència és una preparació de clorhexidina aquosa al 2% o alcohòlica al 0,5%.
- Ús de mesures de barrera total durant la inserció del catèter: emprar una tècnica asèptica per inserir CVC. L'ús de barreres de màxima esterilitat (bata estèril, guants estèrils, barret, màscara i drap estèril gran que cobreixi al pacient) durant la inserció de CVC redueix la incidència de BRC.
- Preferència o selecció de la vena subclavia com a lloc d'inserció: la vena d'elecció és la subclàvia, però s'ha de valorar la possibilitat de complicacions no infeccioses i la destresa de metge en la inserció i col·locació del catèter.
- Retirat de catèters innecessaris: han de retirar-se els CVC que no s'utilitzin.
- Maneig higiènic dels catèters: limitar la manipulació de connexions i netejar els punts d'injecció del catèter (bioconectors) amb alcohol isopropílic de 70º abans d'accedir-hi al sistema venós. ActualmentLa solució de preferència és una preparació de clorhexidina perquè és més desinfectant.
També hem de tenir en compte les següents activitats:
- Programa de formació en la prevenció de la BCVC (bacterièmia relacionada amb catèter venós central).
- Llista de comprovació durant la inserció dels CVC.
- Carro exclusiu per als accessos vasculars.
- Experiència del personal que insereix el catèter venós i el manipula.
4.2. Fisiopatologia.
Hi ha diferents causes per les quals un catèter es poden contaminar i ocasionar una bacterièmia relacionada amb catèter.
Les més comunes es deuen a una preparació incorrecta de la pell abans de la inserció del CVC i per la contaminació de les connexions del catèter.
Les causes poden ser múltiples per les més habituals són degudes a la inserció i maneig del CVC, per la migració de la flora resident a la pell per la superfície del catèter, per una higiene inadequada de mans, tant en la inserció com en la manipulació del CVC i per l'ús d'antisèptics contaminats.
Altres causes, menys habituals, són degudes a l'administració de substàncies contaminades, a una inserció d'un CVC en males condicions d'esterilitat. A la via hematògena, la menys freqüent, la contaminació procedeix d'un altre focus.
4.3. Cures d'infermeria.
Les cures infermers van dirigides a la inserció i maneig posterior d’aquesta, així serà important:
- Realitzar una higiene de mans adequada abans de la inserció i manipulació del catèter.
- Utilitzar màximes mesures de barrera per a la inserció del catèter: bates i guants estèrils, mascareta, gorra i talles estèrils grans.
- Utilitzar preparacions de clorhexidina per l'asèpsia de la pell.
- Desinfecció dels connectors abans de l'administració de medicació.
- Revisar cada dia la necessitat del catèter.
- Comprovar que l'apòsit estigui correctament col·locat i adherit.
- Retirar si està extravasat o inflamat.

Font: https://es.slideshare.net/observatorioseguridad/bacteriemia-zero
5. INFECCIÓ DE LA ZONA QUIRÚRGICA.
El terme "Infecció de la Zona Quirúrgica" (ESQ) és relativament recent (el va introduir el Centre per al Control i Prevenció de Malalties en 1992) i va substituir al terme "Infecció de la Ferida Quirúrgica". Les infeccions de la zona quirúrgica estan en l'origen de moltes de les complicacions postoperatòries i són responsables de la quarta part de les infeccions nosocomials dels pacients quirúrgics, i per això són un dels objectius principals en els protocols de prevenció de la infecció nosocomial . Una vigilància contínua i de rigor és important per minimitzar aquest tipus d'infeccions.
El Centre per al Control i Prevenció de Malalties classifica el tipus d'infecció de la zona quirúrgica, segons la localització anatòmica, en dos grups per distingir les infeccions pròpies de la ferida quirúrgica d'aquelles d'altres espais anatòmics manipulats durant la cirurgia:
Incisional:
IZQ incisional superficial: abasta la pell i l'espai subcutani.
IZQ incisional profunda: abasta teixits tous profunds, com són la fàscia muscular i el múscul en si mateix.
D’òrgans / espais: fa referència a qualsevol punt anatòmic (a excepció de la zona pròpia de la incisió), que va ser obert o manipulat durant l'operació.
Els patògens que causen infeccions de la zona quirúrgica solen ser microorganismes de la flora endògena del pacient.
Com a la resta de les infeccions nosocomials, els factors de risc de IZQ es poden classificar en relacionats amb el pacient i relacionats amb el procediment quirúrgic, si bé els estudis realitzats han conclòs que la majoria de IZQ es poden atribuir més als factors relacionats amb el pacient als relacionats amb el procediment.
És per això, que a continuació anomenarem els factors de risc més importants:
- Edat avançada.
- Estat nutricional deficient.
- Diabetis.
- Tabac.
- Obesitat.
- Concentracions baixes d'albúmina sèrica.
- Coexistència d'una altra infecció remota a la zona.
- Colonització, en particular per S. Aureus.
- Resposta immunitària disminuïda.
- Estada hospitalària preoperatòria perllongada.
I els factors de risc relacionats amb el procediment són:
- Durada disminuïda del rentat quirúrgic.
- Antisèpsia de la pell inadequada.
- Afaitat preoperatori.
- Preparació preoperatòria de la pell inadequada.
- Intervencions de llarga durada.
- Profilaxi antimicrobiana deficient.
- Ventilació de quiròfan deficient.
- Inadequada esterilització de l'instrumental quirúrgic.
- Material / cossos estranys a la zona quirúrgica.
- Utilització de drenatges quirúrgics.
- Mala tècnica quirúrgica.
- Mala hemostàsia.
- Incapacitat d'eliminar l'espai mort.
- Traumatisme dels teixits.
5.1. Fisiopatologia.
La major part de les infeccions de la zona quirúrgica es produeixen durant el temps de la intervenció, aconseguint una incidència entre el 2-5% dels pacients intervinguts en els EUA.
La infecció de la zona quirúrgica es pot classificar de diferent manera:
- Superficial: apareix durant els 30 dies següents de la intervenció quirúrgica (IQ). Afecta únicament la pell i el teixit subcutani de la intervenció. Es manifesta amb: drenatge purulent, cultiu positiu del líquid, criteris clínics d'infecció.
- Profunda: la infecció s'identifica durant els 30 dies següents a la incisió quirúrgica sinó s'ha inserit cap implant i durant el 1r any si hi ha hagut inserció d'implant. La infecció afecta el teixit tou profund de la incisió (fàscies / musculatura). Es manifesta amb: drenatge purulent procedent de teixit profund afectat per la incisió quirúrgica, dehiscència espontània de la ferida o obertura incisional profunda per part del cirurgià amb obtenció del cultiu positiu o que el pacient presenti febre> 38ºC amb dolor i tumefacció sense cultiu.
- D’òrgan o espai: s'identifica durant els 30 dies posteriors a la intervenció si no s'ha inserit cap implant i durant un any si s'ha inserit implant i la infecció està relacionada amb això. La infecció afecta qualsevol part del cos excloent la incisió i els teixits relacionats amb la manipulació quirúrgica. Es manifesta amb: drenatge purulent procedent de l'òrgan o espai obtingut per punció o drenatge espontani, cultiu positiu procedent del líquid, teixit o espai obtingut en condicions d'asèpsia, evidència d'abscés per diagnòstic d'imatge.
5.2. Prevenció de la infecció de la zona quirúrgica.
Les guies de prevenció només fan referència a recomanacions estàndard del procés pre i postoperatori, mesures que s'exposen a continuació:
- Tractament d'infeccions remotes a la IZQ. Identificar i tractar qualsevol tipus d'infecció fora de la zona quirúrgica abans de la intervenció.
- Retirada dels cabells o borrissol abans de la intervenció. Es recomana només retirar aquell pèl / borrissol que pugui arribar a interferir en la intervenció, i en cas que sigui necessària aquesta retirada, realitzar-la amb una maquineta elèctrica (no rasurat) immediatament abans de la intervenció.
- Cures de la ferida quirúrgica. Protegir la ferida quirúrgica amb un apòsit estèril durant 24-48 hores després de la intervenció.
- Control dels nivells de glucèmia. S'ha demostrat que nivells elevats de glucosa en sang en el postoperatori immediat (fins a les 48 hores) estan associats amb un major risc d’IZQ.
- Administració de profilaxi antibiòtica. Mitjançant la revisió de diverses guies referents a la profilaxi antibiòtica en cirurgia, es va aconseguir arribar a un consens en aquesta matèria: la primera dosi de la profilaxi antibiòtica hauria d’administrar-se dins dels 60 minuts previs a la realització de la incisió quirúrgica, menys quan l’antibiòtic a administrar fos vancomicina o fluoroquinolona, que en aquest cas seria durant els 120 minuts previs.
5.3. Cures d'infermeria.
A causa que la major part de les infeccions de la zona quirúrgica es produeixen durant el temps de la intervenció, com a personal d'infermeria en les unitats de cures intensives ens centrarem en les mesures preoperatòries i les cures postoperatòries necessàries per evitar la infecció de la zona quirúrgica en el pacient crític postoperat.
Mesures prequirúrgiques:
- Identificar i tractar abans de la intervenció totes les infeccions distants a territori quirúrgic, posposant la intervenció, si és possible, fins a la curació d’aquestes.
- Controlar la glucèmia en tots els diabètics abans d'una intervenció electiva i mantenir-la per sota de 200 mg / dl durant la intervenció i en les primeres 48 hores del postoperatori.
- Higiene corporal (bany del pacient inclòs el rentat de cap amb un antisèptic sabonós) es realitzarà dues hores abans de la intervenció. Si no és possible, es realitzarà la nit anterior a la intervenció.
- Retallar ungles i retirar esmalt.
- Retirar objectes del pacient: pròtesis, rellotges, joies ...
- No rasurar excepte si altera el camp de visió o l'accés a la zona operatòria causa de l'augment d'infecció per talls microscòpics. Si cal eliminar el pèl, és preferible la utilització de màquina talladora de pèl a causa que la fulla d'afaitar és més perjudicial. També es poden utilitzar cremes depilatòries, però tenen l'inconvenient que són irritants per a la pell.
- Preparació de la zona quirúrgica amb antisèptic.
- Profilaxi antibiòtica.
Mesures postquirúrgiques:
- Higiene de mans abans i després de tocar la ferida.
- No tocar la ferida oberta sense guants estèrils.
- Utilitzar bata i mascareta.
- L'instrumental estèril serà individual per a cada cura.
- Netejar el material abans d’enviar-lo al servei d'esterilització.
- No introduir el carro de cures al box de pacients infectats.
- Si s'observen signes d'infecció al retirar l'apòsit s'aconsella cursar cultiu microbiològic de la ferida.
- Les ferides infectades es guariran al final.
- Registrar el procediment i aspecte de la ferida.
6. INFECCIÓ DEL TRACTE URINARI.
Avui dia, les ITUs són les infeccions nosocomials més freqüents, atribuint-se el 80% de les mateixes a l'ús de sondatges vesicals; quan esdevé una infecció del tracte urinari en un pacient portador d'una sonda vesical, es diu Infecció del Tracte Urinari associada a Sondatge Vesical (ITUSV). En aquests pacients, la infecció normalment és asimptomàtica i el quadre clínic més comú és febre amb cultius positius, sense cap altra troballa localitzat.
La presència del sondatge vesical dificulta o anul·la els mecanismes de defensa normals mitjançant els quals s'evita el contacte de bacteris amb les cèl·lules epitelials del tracte urinari, augmentant així la susceptibilitat de patir infeccions; la sonda també inhibeix la funció mecànica de la rentada que té el sistema urinari. Per aquestes raons, els microorganismes que penetren en el tracte urinari (normalment estèril) són capaços de multiplicar-se fins nivells perillosos en només un dia.
6.1. Fisiopatologia.
Un cop instal·lat el catèter urinari amb sistema tancat, hi ha dues vies possibles que els microorganismes arribin les vies urinàries per ocasionar bacteriúria.
- Via intraluminal o migració retrograda: ocorre a partir de dos llocs clàssics de contaminació, entre la unió del catèter-tub col·lector i orifici de drenatge de la bossa col·lectora.
- Via extraluminal o perisonda: en aquesta situació, l'espai que hi ha entre la superfície externa del catèter i la mucosa uretral possibilita als microorganismes aconsegueixin la bufeta, ocasionant bacteriúria. Aquesta és la via més freqüent.
- Hematològica: excepcionalment l'origen de la ITU és d'origen hematològic produint en aquests casos ITU complicada.
6.2. Factors de risc de la infecció del tracte urinari associada al sondatge vesical (ITUSV).
Els estudis demostren que el factor de risc més important en els pacients ingressats a UCI (on la diüresi horària és una constant més i les sondes es mantenen durant 30 o més dies) és la durada del sondatge.
Així doncs, els factors de risc són:
- Durada del sondatge vesical.
- Colonització de la borsa de drenatge, de la sonda o de l'espai periuretral.
- Diabetis mellitus.
- Qualsevol malaltia que deprimeixi el sistema immunitari.
- Gènere femení (la uretra de la dona és més curta que la de l'home).
- Edat> 50 anys
- Qualsevol condició debilitant.
- Mala tècnica d'inserció de la sonda o incorrecte cura d'aquesta.
- No mantenir un sistema tancat de drenatge d'orina.
- Insuficiència renal.
6.3. Prevenció de la infecció del tracte urinari associada al sondatge vesical.
Sistema tancat de diüresi. Es recomana mantenir el sistema de drenatge tancat per preservar la seva esterilitat; el fet de mantenir aquest tipus de sistemes tancats ha reduït significativament el risc d'adquirir una infecció relacionada amb la sonda.
Utilització adequada de les sondes. Inserir una sonda vesical només quan sigui necessari per a la cura del malalt i no deixar-la posada més temps del necessari. Es recomana triar sondes de silicona. Valorar altres mètodes de recollida d'orina (com col·lectors), o el sondatge intermitent quan sigui possible.
Flux d'orina permeable. Es recomana que el flux d'orina no s'obstrueixi. El reflux d'orina s'associa amb infecció, de manera que les bosses de diüresi han d'estar sempre per sota el nivell de la bufeta de manera que s'impedeixi el reflux d'orina. Si cal elevar-la, pinçar primer el sistema.
Inserció asèptica. Realitzar el sondatge vesical utilitzant una tècnica estèril i material estèril (guants estèrils, gases, solució estèril per netejar el meat urinari i lubricant estèril d'un sol ús).
Sonda de mida adequada. Es recomana utilitzar la sonda de menor calibre que permeti un drenatge apropiat de l'orina, per minimitzar així el possible traumatisme de la mucosa uretral.
Fixació de la sonda. Fixar la sonda vesical després de la seva inserció de manera que es minimitzi la seva mobilització i prevenir així una possible tracció uretral. La mobilitat de la sonda, la tracció que es pugui exercir sobre la mateixa o la seva retirada accidental poden produir traumatisme uretral, el que predisposa a patir una ITUSV.
Correcció de possibles pèrdues d'esterilitat. Es recomana canviar la bossa col·lectora d'orina utilitzant tècnica estèril i desinfectant la connexió sonda-borsa. També es desinfectarà la connexió quan es perdi la continuïtat del circuit, bé sigui per desconnexió o perquè el circuit tingui pèrdues.
Higiene del meat. Realitzar la higiene del meat de forma rutinària amb aigua i sabó. Netejar aquesta zona amb un antisèptic no cal.
6.4. Cures d'infermeria.
S'han publicat diferents guies amb les mesures de prevenció de la ITU-SU estimada que la implementació de les mesures disminuiria un 50% els costos que suposa aquesta patologia:
- Evitar la inserció de catèters urinaris: la col·locació de catèter urinari només per a les indicacions apropiades. Existència de protocols institucionals per a la col·locació del catèter urinari.
- Retirada precoç del catèter urinari: llista de verificació diària, notificar totes les intervencions realitzades per infermeria, presència i recordatoris electrònics.
- Considerar alternatives al sondatge: sondatge vesical intermitent, catèter condó, aparell d'ultrasò portàtil per a valoració de la bufeta.
- Tècniques adequades per a la inserció i el manteniment dels catèters: inserció estèril del catèter urinari, assegurar el catèter per prevenir qualsevol desplaçament, sistema de drenatge tancat, mantenir el flux d'orina sense obstacles, evitar la rutina del rentat de la bufeta.
- Suport institucional per al programa de prevenció d'ITU-SU: desenvolupament i implantació i implementació de polítiques, educació i monitorar l'ús del catèter vesical permanent.

Font: Documentació completa del Projecte disponible a: https://www.seguridaddelpaciente.es/es/proyectos/financiacion-
7. MESURES DE BARRERA DAVANT PACIENTS AMB INFECCIÓ NOSOCOMIAL CONEGUDA.
En la rutina diària laboral, hauràs de cuidar pacients amb una infecció nosocomial. El servei de Medicina Preventiva fa un seguiment d'aquests malalts, i facilita un seguit de recomanacions per a la seva cura que has de seguir.
A més:
- Renta't les mans amb sabó antisèptic abans i després d'atendre el pacient.
- Utilitza guants d'un sol ús quan atenguis al malalt i rebutja’ls immediatament.
- Utilitza bata d'un sol ús i mascareta per aspiració de secrecions i cura de ferides
- Si és possible, s'ha d’assignar una sola infermera per al pacient.
- Higiene diària amb sabó normal. En determinats casos, es recomana l'ús de sabó antisèptic.
- Deixa el fonendoscopi a l'habitació del pacient.
- Neteja de superfícies, sòl i parets de l'habitació amb aigua, lleixiu (dilució 1:10) i sabó, dues vegades al dia.
- Segueix estrictament les tècniques estèrils.
8. MESURES D'AÏLLAMENT PER A LA PREVENCIÓ DE TRANSMISSIÓ DE MICROORGANISMES A L'UCI.
Les mesures de vigilància i control necessàries per prevenir la transmissió de microorganisme en els centres sanitaris es van introduir a principis dels anys setanta. L'any 1985 arran de l'aparició de la infecció pel virus de VIH, els CDC dels Estats Units van introduir el concepte de precaucions universals mitjançant les quals es posava l'accent en les precaucions que havien de prendre amb el maneig de sang i els fluids corporals dels pacients atesos en els centres sanitaris.
L'any 1996, després de més de deu anys de debat i implementació d'estratègies per evitar la infecció entre pacients i pacient-personal sanitari, el CDC va editar la Guia per a les precaucions de l'aïllament en els hospitals i les va definir com les precaucions estàndard necessàries a aplicar amb tots els pacients i les precaucions específiques, destinades a evitar la transmissió de microorganismes per contacte, gotes i per l'aire. L'última actualització correspon a l'any 2007, en què el CDC actualitza dades i contextualitza les recomanacions d'acord amb l'evidència científica publicada fins al moment.
Cal destacar d'aquesta última edició que es va considerar necessari la reintroducció de les mesures d'ambient protector, no com es consideraven fins llavors (protecció directa del pacient) sinó com a estratègia per mantenir un ambient lliure de fongs transmesos per l'aire a pacients sotmesos a trasplantament al·logènic de precursors hematopoètics en zones de l'hospital on es realitzen obres. Una altra de les modificacions del 2007 va ser evitar al màxim el terme aïllament, reservant únicament a habitacions amb pressió negativa en les habitacions en les quals se situa a pacients amb microorganisme infecciosos que es transmeten per l'aire.
Les mesures d'aïllament que s'apliquen a l'UCI no difereixen de les que es prenen en altres àrees de l'hospital. Tot i això, a continuació, es detallen aquells aspectes que poden generar dubtes o controvèrsies a causa de la susceptibilitat del pacient crític.
8.1. Precaucions estàndard.
D'aplicació universal, són la principal estratègia per a la prevenció de les infeccions als centres sanitaris. Impliquen la implantació dels principis higiènics bàsics per evitar la transmissió de microorganismes entre els pacients i el personal sanitari: higiene de mans, ús de guants, ús adequat de la bata, mascareta quirúrgica (EN 14683) i protecció ocular.

Font: http://www.portalenfermeria.com/index.php/2021/04/20/37-profesionales-enfermeria-sufrido-covid-19/
8.2. Precaucions basades en la transmissió.
Són les precaucions que s'han d'aplicar als pacients que se sospita o es coneix que tenen una infecció o estan colonitzats per un microorganisme infecciós, sobretot els de gran rellevància epidemiològica.
A diferència de les anteriors, que eviten la transmissió de microorganismes per la sang, les secrecions i la femta, aquestes s'utilitzaran per evitar la transmissió de microorganismes per contacte, gotes o aire.
- Precaucions per evitar la transmissió per contacte: Tenen com a objectiu evitar les infeccions o colonitzacions que es puguin transmetre per contacte directe o indirecte.
- Exemples en els quals s'haurien d'utilitzar aquestes precaucions:
Infeccions per MMR (Staphylococcus aureus resistent a la meticil·lina, Acinetobacter baumannii, enterococs ...)
Infeccions entèriques de supervivència ambiental prolongada, especialment Clostridium difficile, rotavirus i virus de l'hepatitis A.
Infeccions molt contagioses: herpes simple, pediculosi, herpes zòster disseminat en pacient immunodeprimits i les infeccions hemorràgiques víriques (febre hemorràgica de l'Ébola).
Grip i conjuntivitis vírica aguda.
Abscessos o drenatges de ferides àmplies que no es poden cobrir, incontinència fecal i altres situacions que comportin un elevat risc de contaminació ambiental i de transmissió.
En aquests casos s'ha de tenir en compte:
- Guants: a més de les recomanacions de les precaucions estàndard es recomana l'ús de guants sempre que es vagi a entrar en contacte amb el pacient.
- Bata d'un sol ús: utilitzar bata sempre que es prevegi un contacte directe amb el pacient, amb superfícies o objectes de l'habitació potencialment contaminats. Rebutjar-abans de sortir de l'habitació.
- Trasllat: limitar-los als estrictament necessaris. Cal assegurar que es prenen les mesures per minimitzar el risc de transmissió de microorganismes a altres pacients.
- El pacient hauria d'estar en una habitació individual amb lavabo. En determinats casos, dos pacients infectats o colonitzats amb el mateix microorganisme (mateixa soca) poden compartir habitació o àrea amb la finalitat de prevenir el contacte amb pacients susceptibles.
- NO OBLIDAR PRECAUCIONS ESTÀNDARD.
- Precaucions per evitar la transmissió per gotes: El seu objectiu és evitar la transmissió de microorganismes infecciosos que es transmeten mitjançant partícules superiors a 5μm que es produeixen tossint, parlant o esternudant i també quan es realitzen determinats procediments sobre la via aèria com ara l’aspirat bronquial o una broncoscòpia i que generin partícules que poden ser inhalades. No cal esperar a la confirmació diagnòstica per començar amb aquestes precaucions, la sospita és suficient.
- Exemples en els quals s'haurien d'utilitzar aquestes precaucions:
◦Grip.
◦Meningitis per Haemophilus influenzae i Neisseria meningitidis.
◦Parotiditis, tos ferina.
◦Infeccions per adenovirus i rinovirus.
◦Pneumònia i bronquitis per Mycoplasma pneumoniae.
En aquests casos s'ha de tenir en compte:
- Mascareta quirúrgica: serveixen per evitar la contaminació de l'ambient en retenir i filtrar les gotes que són expulsades en respirar, parlar, esternudar o tossir i que conté microorganismes procedents de la via aèria superior. També tenen acció protectora sobre les persones que han de mantenir una distància inferior a un metre de distància. Han de cobrir la boca i el nas i ser repel·lents als fluids (EN 14683). S'ha de posar abans d'entrar a l'habitació, tant personal assistencial com visites, i s'han de llençar en sortir d’aquesta.
- Trasllat: limitar-los als estrictament necessaris. En cas de trasllats sense pacient connectat a ventilació mecànica aquest haurà d'usar mascareta quirúrgica (EN14683)
- NO OBLIDAR PRECAUCIONS ESTÀNDARD.
- Precaucions per evitar la transmissió per aire: Tenen l'objectiu d'evitar les transmissions de microorganismes patògens de menys de 5 micres que procedeixen de les vies respiratòries del pacient i que queden suspeses en l'ambient, on poden persistir durant un cert temps i ser inhalades.
- Exemples en els quals s'haurien d'utilitzar aquestes precaucions:
◦ Tuberculosi pulmonar, laríngia o bronquial.
◦ Varicel·la i xarampió.
◦ Herpes zòster disseminat.
◦ Situacions epidèmiques de SARS.
En aquests casos s'ha de tenir en compte:
- Mascareta: els protectors respiratoris han de filtrar l'aire que s'inhala i, per tant, protegir el personal sanitari dels microorganismes que es transmeten en aerosols de mida inferior a 5μm. Existeixen diferents tipus en funció de l'eficàcia mínima de filtració i de la fugida total cap a l'exterior. A Europa existeixen els models FFP1 (eficàcia total mínima del 78%), FFP2 (eficàcia total mínima del 92%) i les FFP3 (eficàcia total mínima del 98%).
Tota persona que entri a l'habitació ha de posar abans d'entrar una màscara de tipus FFP2, ben ajustada i en sortir de l'habitació rebutjar-la. En les maniobres que puguin generar aerosol, per exemple: intubació orotraqueal o aspiració de secrecions i maniobres semblants cal utilitzar un protector FFP3 sense oblidar el protector ocular.
- Trasllat: limitar-los als estrictament necessaris, en cas de trasllats sense pacient connectat a ventilació mecànica aquest haurà d'usar mascareta quirúrgica (EN 14683).
- NO OBLIDAR PRECAUCIONS ESTÀNDARD.
En alguns hospitals o àrees dels hospitals hi ha habitacions específiques per a realitzar aïllaments per aire amb pressió negativa. Aquestes habitacions es fan servir per aïllar pacients amb sospita o confirmació de microorganismes transmesos per l'aire i habitualment es disseminen per mitjà de secrecions respiratòries que poden formar aerosols.
A manera de curiositat, aquestes habitacions compleixen una sèrie de característiques entre les quals destaca un sistema de ventilació amb pressió negativa capaç de realitzar entre 6 i 12 renovacions d'aire per hora. La sortida d'aquest aire s'extreu en zones llunyanes de centre on no hi ha persones ni animals. Per evitar la recirculació de l'aire contaminat amb l'aire condicionat. Per exemple, l'aire passa per uns filtres HEPA (High Efficiency Particulate Air) que elimina el 99,7% de les partícules superiors o igual 3μm. L'accés a aquestes habitacions romandrà restringit.
Cal recordar que en les habitacions sense pressió negativa on hi ha hagut un pacient amb mesures en aïllament per evitar la transmissió per aire, si en marxar de l'UCI encara segueix en fase de contagi, cal esperar una hora i ventilar bé abans de netejar-la.
Lectura recomanada: Lupión C, López-Cortés LI, Rodríguez-Bany J. Mesures de prevenció de la transmissió de microorganismes entre pacients hospitalitzats. Higiene de mans. Enferm Infecc. Microbiol. Clin. 2014; 32 (9): 603-609.
