La oxigenoterapia es el tratamiento fundamental para la insuficiencia respiratoria tanto aguda como crónica con el fin de alcanzar los requerimientos de oxígeno de los tejidos para su normal metabolismo.
Consiste en aportar aire enriquecido en oxígeno al organismo a través de la ventilación, consiguiendo concentraciones mayores que la del aire ambiental (21%). Con ello se consigue una fracción inspiratoria de oxígeno (FiO2) aumentada y se pretende un aumento de la PaO2 para corregir la hipoxia.
La oxigenoterapia no queda exenta de posibles efectos adversos, por lo que la administración de oxígeno precisa de indicaciones del personal facultativo y de controles analíticos y clínicos y un exhaustivo cuidado por parte del personal de enfermería.
1.INDICACIONES
El valor de PaO2.
Se debe valorar la forma de proceder según el estado del paciente y el factor causante. Esta terapia debe estar sujeta a los objetivos marcados con la mínima concentración de oxígeno requerida para ello.
El principal factor que implica la necesidad de oxigenoterapia es la hipoxia tisular, que como hemos visto puede ser causada por diferentes mecanismos fisiopatológicos.
En la hipoxia sin hipoxemia, la oxigenoterapia es necesaria pero sus beneficios serán limitados hasta la corrección de la patología subyacente que la provoca. Puede ser debido a anemia severa, la intoxicación por monóxido de carbono, el shock hipovolémico o la insuficiencia cardíaca.
Todos los pacientes en situación crítica (parada cardiorespiratoria, shock, hipotensión grave o cualquier patología con compromiso del patrón respiratorio) requieren un tratamiento con oxígeno.
En pacientes con patología respiratoria crónica la terapia de oxígeno debe ser cautelosa, iniciándose con FiO2 bajas e ir aumentando hasta alcanzar saturaciones aproximadas al 90%, con ello se pretende evitar la retención de CO2 y la consecuente hipercapnia. El personal de enfermería debe vigilar posibles signos de hipercapnia como la somnolencia o el flapping.
2. COMPLICACIONES
Como se ha indicado anteriormente la oxigenoterapia conlleva Uniónciertos riesgos o complicaciones, evitables con un buen manejo y cuidado.
Las posibles complicaciones se pueden dividir en:
- Riesgos físicos. El oxígeno puede producir sequedad en la mucosa oral u ocular. Los puntos de apoyo de los dispositivos pueden provocar úlceras de presión. Por otro lado, el oxígeno es un gas inflamable por lo que se debe prohibir fumar cerca de una fuente de oxígeno. También se desaconseja la utilización de vaselina en cara o mucosas por su contenido oleoso.
- Retención de CO2. La administración de oxígeno a pacientes con antecedentes de hipercapnia puede provocar un agravamiento de ésta debido a dos factores:
El efecto Haldane: que explica que la administración de oxígeno supone un aumento de concentración de oxígeno en la sangre, aumentando la fijación del oxígeno con el hematíe y provocando un desplazamiento del CO2 hacia el plasma, aumentando así la concentración de CO2 disuelto en sangre.
El aumento de la FiO2 provoca un aumento de la PaCO2 y el cese de las medidas compensatorias, entre ellas la vasoconstricción por lo que aumenta la perfusión sin aumentar la ventilación, y la hiperventilación, reduciendo la ventilación por minuto.
- Depresión respiratoria. La hipercapnia puede provocar una disminución del estímulo hipóxico provocando alteraciones de la conciencia, depresión respiratoria y coma.
- Atelectasias. Niveles de FiO2>50% pueden provocar una disminución de la concentración de gas nitrógeno en el aire inspirado. El nitrógeno es el principal responsable de mantener el volumen residual por lo que su disminución puede provocar el colapso alveolar.
- Infecciones. La utilización de humidificadores o nebulizadores aumenta el riesgo de contaminación bacteriana por lo que se debe conservar la higiene durante el manejo y mantenimiento de los dispositivos.
3. MATERIAL NECESARIO
Para llevar a cabo la oxigenoterapia de manera correcta y segura son imprescindibles el siguiente conjunto de materiales:
- Fuente de oxígeno. Es el lugar donde se almacena y desde donde se distribuye el oxígeno. La Central de O2 es el método de almacenamiento habitual en los hospitales en el que desde un tanque central se distribuye el oxígeno por todo el centro mediante tuberías. Otro dispositivo de almacenamiento son las bombonas de O2, que se trata de cilindros de acero con el gas O2 comprimido a altas presiones. Los concentradores de O2 son equipos eléctricos que filtran el aire ambiente a través de un tamiz molecular reteniendo el nitrógeno y de esta manera aumentando la concentración de O2, no se recomienda en terapias superiores a 3 litros/min. Por último, las bombonas de O2 líquido, utilizadas para oxígeno domiciliario. Mediante el enfriamiento del gas oxígeno se consigue su condensación transformándolo a estado líquido ocupando menos espacio, aunque el coste es mayor.
- Manómetro y manorreductor. En la salida de cada fuente de oxígeno se coloca un manómetro, que indica la presión a la que se encuentra la fuente de O2, o un manorreductor, que regula la presión a la que sale el oxígeno de la fuente.
- Flujómetro o caudalímentro. Este dispositivo se acopla al manorreductor y determina el flujo de gas administrado en litros por minuto.
- El oxígeno proporcionado desde la fuente de oxígeno está frio y seco, por lo que puede provocar lesiones en la mucosa respiratoria. Para evitar esta complicación es necesaria su humidificación. Se consigue con el paso del oxígeno por un recipiente plástico con agua destilada estéril antes de la llegada al paciente.

Imagen 11: Humidificador para dispositivos de bajo flujo.
- Pulsioximetría. Es una herramienta barata, rápida y no invasiva que utiliza métodos fotoeléctricos para mantener el control de la saturación de oxígeno en sangre, de forma continua o puntual.
El pulsioxímetro está compuesto por un espectrofotómetro que emite luz del espectro rojo e infrarrojo y, en el extremo opuesto, de un fotodetector. Los dos tipos de ondas se transmiten a través de un lecho vascular pulsátil y el fotodetector mide la cantidad de luz de cada longitud de onda recibida. La oxihemoglobina absorbe las ondas de luz infrarroja mientras que la oxihemoglobina absorbe la luz de espectro rojo. Un procesador realizará los cálculos entre la diferencia de luz emitida y la recibida.
Las determinaciones pueden verse afectadas por la ictericia, la mala perfusión sanguínea, concentraciones elevadas de carboxihemoglobina o el esmalte de uñas.

Imagen 12: Pulsioxímetro de dedo

Imagen 13: Pulsioxímetro, interior
Fuente: https://www.flickr.com/photos/ec-jpr/5968322237
Fuente: Pulsioxímetro interior side.jpg
4. DISPOSITIVOS DE OXIGENOTERAPIA
El criterio más utilizado para la clasificación de los dispositivos de oxigenoterapia se rige por el flujo de mezcla gaseosa que llega al individuo: bajo y alto flujo.
4.1. Bajo Flujo
En estos dispositivos se suministra oxígeno puro a un flujo determinado mediante el caudalímetro que se mezcla con el aire inspirado por el paciente, por tanto, la FiO2 del aire inhalado dependerá también del patrón respiratorio del paciente (volumen corriente y frecuencia respiratoria).
Los sistemas de bajo flujo más utilizados son: las cánulas o gafas nasales, la mascarilla simple y la mascarilla con reservorio.
4.1.1. Cánula o Gafas nasales
Es el dispositivo de administración de oxígeno con bajo flujo más utilizado, sencillo, de bajo coste y mejor aceptado por el paciente.
Consiste en unos tubos plásticos flexibles que se adaptan a las fosas nasales mediante la extensión de dos puntas cilíndricas de 0.5-1 cm y que se mantienen sobre los pabellones auriculares. Permite hablar, comer, dormir y expectorar sin interrumpir el aporte de oxígeno.

Imagen 14: Cánula o gafas nasales. Fuente: Oxygen_therapy.png
Indicado para pacientes con necesidades de oxígeno a bajas concentraciones, con enfermedad aguda o crónica, con hipoxemia y/o dificultad respiratoria leve o para la recuperación anestésica. También está indicado para los pacientes que requieren oxigenoterapia domiciliaria o a largo plazo.
Aumenta la concentración de O2 inspirado entre un 3-4% por cada litro/min de oxígeno administrado. Podemos realizar un cálculo aproximado de la FiO2 inspirada con la siguiente fórmula: FiO2= 21+[4*Flujo (litros/min)].
Presentan como inconvenientes que no es posible determinar exactamente el aporte de FiO2 administrado, que su eficacia disminuye con la respiración bucal y que a flujos mayores de 4l/min el oxígeno puede provocar irritación de las fosas nasales, sequedad o epistaxis.
Cuidados de enfermería
Es importante controlar regularmente la posición y ajuste de la cánula nasal, que las fosas nasales del paciente se encuentren libres de secreciones y mantener limpio el dispositivo, desechar en caso de que se ensucien o deterioren. Vigilar los puntos de apoyo de la cánula ya que pueden provocar úlceras por presión (UPP) y que los tubos no estén presionados o acodados. Facilitar la higiene bucal, la hidratación y lubricar las mucosas nasales con soluciones acuosas, nunca con aceites o vaselina. Por último, realizar un control regular de la pulsioximetría y verificar que el aporte de oxígeno administrado se ajusta a las indicaciones que requiere el paciente.
4.1.2. Mascarilla simple
Indicada en pacientes con enfermedad pulmonar aguda o crónica con hipoxemia o dificultad respiratoria leve a moderada.
Las mascarillas son dispositivos de plástico suave y transparente que cubren la boca, la nariz y el mentón del paciente. Se ajusta a través de una cinta trasera y un pasador metálico que se adapta a la forma de la nariz. Presenta unos orificios laterales que permiten la salida del volumen de aire espirado a través de válvulas unidireccionales que dificultan la entrada de aire ambiente durante la inspiración.
Permite suministrar entre 40-60% de oxígeno en aire inhalado con flujos de entre 5-8 litros/min. Para mantener la reinhalación de CO2 se deben mantener flujos superiores a 5 l/min y se desaconsejan superiores a 8 l/min pues se ha demostrado que no aumenta la FiO2 administrada.

|
Imagen 15: Mascarilla simple Fuente: https://www.salusplay.com/blog/mascarillas-oxigeno-gafas-nasales/ |
Presenta diferentes inconvenientes. Es más incómoda que el anterior dispositivo y en ocasiones se tolera mal, sobretodo en trauma o quemaduras faciales. Dificulta la comunicación oral y la expectoración. Se debe sustituir por la cánula nasal durante las comidas o durante ejercicios de fisioterapia respiratoria con incentivador.
Cuidados de enfermería
Se debe vigilar la correcta colocación de la mascarilla y las posibles fugas de aire, ante todo las dirigidas hacia los ojos, los puntos de presión por posible aparición de UPP. Mantener limpio el dispositivo, desechar en caso de que se ensucien o deterioren. Vigilar que los tubos no estén presionados o acodados. Facilitar la higiene bucal, la hidratación y lubricar las mucosas nasales con soluciones acuosas, nunca con aceites o vaselina. Por último, realizar un control regular de la pulsioximetría y verificar que el aporte de oxígeno administrado se ajusta a las indicaciones que requiere el paciente.
4.1.3. Mascarilla con reservorio
Indicada en pacientes con insuficiencia respiratoria grave o intoxicación por monóxido de carbono, que precisan de aportes de oxígeno a altas concentraciones. Está contraindicada en pacientes con retención de CO2.
Las mascarillas son dispositivos de plástico suave y transparente que cubren la boca, la nariz y el mentón del paciente. Se ajusta a través de una cinta trasera y un pasador metálico que se adapta a la forma de la nariz. Presenta unos orificios laterales que permiten la salida del volumen de aire espirado a través de válvulas unidireccionales que dificultan la entrada de aire ambiente durante la inspiración. Tiene incorporado un mecanismo de reservorio de al menos 1 litro de capacidad, entre la fuente de oxígeno y la máscara, separados por una válvula unidireccional que evita la entrada del aire exhalado a la bolsa de reservorio.
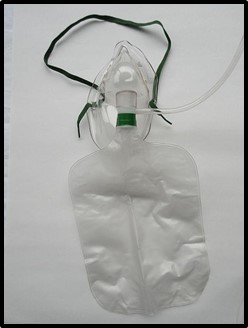
|
Imagen 16: Mascarilla reservorio Fuente: Non_Rebreather_Mask.JPG |
Permite alcanzar niveles altos de FiO2 entre el 90-100% con flujos entre 10-15 litros/min. Con este flujo se consigue mantener el reservorio constantemente lleno y garantizar el aporte de oxígeno a altas concentraciones.
Al igual que la mascarilla anterior presenta el inconveniente de la incomodidad y mala tolerancia, que dificulta la comunicación oral, no se determina con exactitud la FiO2 inhalada, dificulta la expectoración y, además, con flujos menores a 5 l/min puede haber reinhalación de CO2.
Cuidados de enfermería
Se debe vigilar la correcta colocación de la mascarilla y las posibles fugas de aire, ante todo las dirigidas hacia los ojos, los puntos de presión por posible aparición de UPP. Mantener limpio el dispositivo, desechar en caso de que se ensucien o deterioren. Vigilar que los tubos no estén presionados o acodados. Facilitar la higiene bucal, la hidratación y lubricar las mucosas nasales con soluciones acuosas, nunca con aceites o vaselina. Por último, realizar un control regular de la pulsioximetría y verificar que el aporte de oxígeno administrado se ajusta a las indicaciones que requiere el paciente.
4.2. Alto Flujo
En los dispositivos de alto flujo se asegura un aporte constante de la concentración de oxígeno determinada independientemente del patrón respiratorio del paciente.
Los sistemas de alto flujo son: Mascarilla Ventimask o tipo Venturi, Cánula nasal de alto flujo, balón autohinchable AMBÚ, la cámara hiperbárica, la Ventilación Mecánica no Invasiva (VMNI) y la Ventilación Mecánica Invasiva (VMI)
*(La VMNI y la VMI se tratarán como temas independientes)
4.2.1.Mascarilla tipo Venturi
Es el dispositivo más utilizado de alto flujo. Su efecto se basa en el Principio de Bernoulli, cuando el flujo de oxígeno pasa por un orificio estrecho aumenta su velocidad arrastrando a través de presión negativa aire ambiente, que se mezcla con el oxígeno, logrando así una concentración de FiO2 estable. Por tanto, el flujo y la apertura de la válvula determinarán la FiO2 suministrada.
Las mascarillas son dispositivos de plástico suave y transparente que cubren la boca, la nariz y el mentón del paciente. Se ajusta a través de una cinta trasera. Posee en su parte inferior, entre la mascarilla y el cable conectado a la fuente de oxígeno, un dispositivo que permite regular la concentración de oxígeno que se está administrando.
Como en las mascarillas anteriores presenta los inconvenientes de la incomodidad y mala tolerancia, la dificultad de la comunicación oral y la dificultad en la expectoración y la ingesta oral.
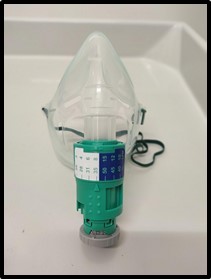
Imagen 17: Mascarilla Venturi
Cuidados de enfermería
Se debe vigilar la correcta colocación de la mascarilla y las posibles fugas de aire, ante todas las dirigidas hacia los ojos, además de los puntos de presión por posible aparición de UPP. Mantener limpio el dispositivo, desechar en caso de que se ensucien o deterioren. Vigilar que los tubos no estén presionados o acodados. Facilitar la higiene bucal, la hidratación y lubricar las mucosas nasales con soluciones acuosas, nunca con aceites o vaselina. Por último, realizar un control regular de la pulsioximetría y verificar que el aporte de oxígeno administrado se ajusta a las indicaciones que requiere el paciente.
4.2.2. Cánula nasal de alto flujo
Indicada con requerimientos de oxígeno elevados, en condiciones de insuficiencia respiratoria moderada o grave o en pacientes con mala tolerancia a otros dispositivos de alto flujo. Permite suministrar un flujo de gas de hasta 60 L/min y FiO2 de hasta el 100% mediante unas cánulas nasales de silicona, con el gas suministrado acondicionado a nivel de temperatura y humedad ideales (37◦C y 100% de humedad relativa). Para ello requiere un equipamiento que consta de 4 componentes:
- Interfase. La más habitual son las gafas nasales de silicona, aunque también existe la máscara y adaptadores para pacientes traqueostomizados.
- Sistema de administración de aire. Existen dos sistemas distintos para conseguir un flujo de aire elevado con una FiO2 ajustable:
Mediante dos tomas independientes, una al oxígeno y otra de aire comprimido, conectadas a una pieza en Y, o mediante respiradores comerciales.
Mediante una turbina que mezcla el oxígeno con el aire ambiente (sistema Airvo®).
- Humidificación-calefacción. Estos sistemas permiten la administración del gas calentado a temperatura corporal (37◦C) y con una humedad relativa del 100%.
Tubuladuras calefactables no condensables. Estas tubuladuras tienen un filamento interior que se calienta hasta la temperatura determinada, y evitan la condensación del agua por evaporación en su interior, efecto que favorece la aparición de infecciones.
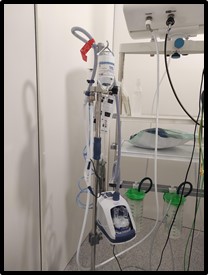
Imagen 18: Cánula nasal de alto flujo (AIRVO®)
Mediante este dispositivo se consigue la mejoría de la oxigenación proporcionada debido a la menor dilución del oxígeno con el aire ambiente inspirado y una cierta presurización de la vía aérea, dando lugar a un cierto efecto CPAP-like.
Presenta como inconvenientes que no se puede realizar una medición de las presiones de CPAP generadas y que tienen un mayor coste económico. Se debe evitar T> 34ºC con flujos < a 5l/min, pues pueden provocar condensación en la cánula nasal.
Cuidados de enfermería
Se debe vigilar la correcta colocación de la posición y ajuste de la cánula nasal, que las fosas nasales del paciente se encuentren libres de secreciones y mantener limpio el dispositivo, desechar en caso de que se ensucien o deterioren. Vigilar los puntos de apoyo de la cánula pues puede provocar úlceras por presión (UPP) y que los tubos no estén presionados o acodados. Facilitar la higiene bucal, la hidratación y lubricar las mucosas nasales con soluciones acuosas, nunca con aceites o vaselina. Por último, realizar un control regular de la pulsioximetría y verificar que el aporte de oxígeno administrado se ajusta a las indicaciones que requiere el paciente. Vigilar el grado de condensación en la cánula nasal, controlar la temperatura del sistema y el nivel de agua del depósito del humidificador.
4.2.3. Balón autohinchable AMBÚ
También conocido como resucitador manual. Es una herramienta terapéutica indispensable en la asistencia del paciente crítico que precisa de apoyo ventilatorio pues presentan una respiración ineficaz o no respira.

Imagen 19: Balón de resucitación AMBÚ
Consta de una bolsa o balón autoinflable conectado a una válvula unidireccional y una conexión a la fuente de oxígeno. Algunos de estos dispositivos también disponen de una bolsa de reservorio que permite enriquecer la concentración de oxígeno, optimizando la FiO2 del 80-100%, con un aporte de 12-15 l/min.
Se puede conectar o bien a una mascarilla de ventilación asistida o bien directamente al tubo endotraqueal en pacientes intubados o a la cánula traqueal en pacientes traqueostomizados.
Cuidados de enfermería
Vigilar el montaje correcto del dispositivo, debe inflarse correctamente tanto el balón como la bolsa de reservorio. Vigilar que los tubos de aporte de oxígeno no estén acodados o presionados. En el caso de uso con mascarilla controlar que se acople bien sin presencia de fugas mediante una adecuada presión. En ocasiones, es necesaria la utilización conjunta con un tubo de Guedel que permitirá la insuflación correcta del aire hacia el interior de la vía aérea.
4.2.4. Cámara hiperbárica
La cámara hiperbárica es una estructura metálica hermética que permite alcanzar en su interior presiones superiores a la atmosférica. Se fundamenta en la obtención de presiones parciales de oxígeno que pueden alcanzar el 100% en condiciones de presión superiores en 2 o 3 veces la presión atmosférica a nivel del mar.
Está regida por tres leyes que sustentan su efectividad:
- La Ley de los gases de Boyle-Mariotte indica que el aumento de la presión causa una disminución en el volumen de los gases y viceversa. De esta manera, el aumento de la presión ambiental dentro de la cámara hiperbárica provoca una disminución del volumen de oxígeno sanguíneo, favoreciendo el transporte de oxígeno hacia los tejidos.
- La Ley de las presiones parciales de Dalton enuncia que la presión total de la mezcla de gases es igual a la suma de las presiones parciales de los gases que la componen. De esta manera, si la presión atmosférica se duplica, la presión parcial de los gases también se duplica.
- La Ley de la disolución de gases en líquidos de Henry indica que, a una temperatura constante, la cantidad de gas dispuesto en un líquido es directamente proporcional a la presión parcial que ese gas ejerce sobre el líquido. Por tanto, en condiciones de presión aumentada con oxígeno al 100% aumenta la presión parcial de oxígeno arterial, venoso y tisular.
Se pueden encontrar cámaras hiperbáricas monoplaza (para una sola persona) o multiplaza (para varias personas)
Es importante para prevenir posibles complicaciones respetar el tiempo establecido para la presurización y despresurización.
En la cámara monoplaza la presurización se realiza directamente con el oxígeno al 100%, mientras que en las multiplazas la cámara se presuriza mediante unos compresores externos y el oxígeno al 100% se administra a través de una mascarilla facial o una campana.
Las patologías que indican este tipo de terapia son la intoxicación por monóxido de carbono, la enfermedad de descompresión inadecuada y los disbarismos, la embolia y la gangrena gaseosas y mionecrosis por clostridium.
También está indicada como terapia complementaria en las infecciones necrotizantes de tejidos blandos (fascitis necrotizante, enfermedad de Fournier), en lesiones isquémicas por traumatismos agudos (síndrome compartimental o aplastamientos), alteraciones vasculares (úlceras venosas, injertos o implantes con compromiso vascular), quemaduras y lesiones provocadas por la radioterapia.
Es una terapia totalmente contraindicada en pacientes que sufren de claustrofobia o crisis convulsivas, pacientes con neumotórax no resuelto o antecedentes de neumotórax espontáneo, pacientes EPOC o que hayan sido operados con toracotomía reciente y pacientes embarazadas.
Los efectos secundarios o complicaciones de la oxigenoterapia hiperbárica pueden deberse a diferentes efectos causales. Por un lado, tenemos los producidos por la diferencia de presión a la que son sometidos, como podrían ser barontología, que es el dolor dentario, o el barotrauma, que afecta a las cavidades internas que contienen aire, como el oído, los senos paranasales o los pulmones, pudiendo ocasionar una embolia gaseosa.
A su vez, tenemos las complicaciones producidas por la mala praxis en la despresurización, como neumotórax o, en casos extremos, la parada cardiorrespiratoria.
El aumento en la fracción parcial de oxígeno durante un tiempo prolongado puede acarrear intoxicación por oxígeno, que en casos graves conlleva irritación cortical que se manifiesta en crisis epilépticas focales o, en otros casos, edema pulmonar o dolor torácico.
Cuidados de enfermería
El personal de enfermería encargado del cuidado en la cámara hiperbárica debe estar continuamente formado tanto en medicina intensiva como en medicina hiperbárica, y entrenado y preparado para el supuesto de desarrollarse una complicación o emergencia bajo condiciones hiperbáricas.
Deberán estar instruidos en técnicas básicas de relajación, técnicas de ecualización de los oídos y técnicas de respiración abdominal o diafragmática.
Existen dispositivos adaptados y específicos para poder ser utilizados en la cámara hiperbárica: electrodos estancos para la monitorización continua, respiradores adaptados para la ventilación asistida, aspiradores mecánicos para la aspiración de secreciones.
Otros factores a tener en cuenta son que los recipientes de cristal deben cambiarse por recipientes de plástico, no deben contener nada de aire, y en caso de necesidad de administración de fármacos es recomendable la vía endovenosa.
No es recomendable en ningún caso disminuir el tiempo de descompresión, pues puede incurrir en daños muy graves.
BIBLIOGRAFÍA
- Casabona I, Santos R, Lillo M. Historia y evolución de la ventilación mecánica. [Internet]; 2017. Disponible en: https://fcsalud.ua.es/es/portal-de-investigacion/documentos/monografias-libros-y-capitulos-2016/historia-y-evolucion-de-la-ventilacion-mecanica.pdf.
- Dräger. https://www.draeger.com/Library/Content/technology-for-life-br-9070355-en.pdf. [Online].
- García-Talavera, I., Lobato, S. D., Bolado, P. R., Villasante, C. Músculos respiratorios. Arch Bronconeumol [Internet]. 1992; 28(5), 239-246. Disponible en: https://www.sciencedirect.com/science/article/abs/pii/S0300289615313351
- Mena, E. C., & Bolton, R. M. Aparato respiratorio. Mediterráneo [Internet] 1999; 27, 185-189. Disponible en: https://d1wqtxts1xzle7.cloudfront.net/36915107/Aparato_Respiratorio_Fisiologia_y_Clinica_5%C2%AA_Ed.pdf?1425936221=&response-content-disposition=inline%3B+filename%3DAparato_Respiratorio_Fisiologia_y_Clinic.
- Turchetto E.S, Tusman G. Respiratorio. En: Ceraso D.H. Terapia Intensiva. 4º Edición. Buenos Aires. Médica Paramericana; 2007. p.175-359.
- Clemente F.J. Iniciación a la Ventilación Mecánica: Aplicaciones y Cuidados. 2º Edición. Formación Continuada Logoss; 2006.
- Sánchez T., Concha I. Estructura y Funciones del sistema respiratorio. Neumol Pediatr [Internet]. 2018; 13 (3): p. 101-106. Disponible en: https://neumologia-pediatrica.cl/index.php/NP/article/view/212
- García E., Sandoval J.C., Díaz L.A., Salgado J.C. Ventilación mecánica invasiva en EPOC y asma. Med Intensiva [Internet].2011; 35(5): p.288-298. Disponible en: https://medintensiva.org/es-ventilacion-mecanica-invasiva-epoc-asma-articulo-S0210569110002871
- Goñi R., Yoldi E., Casajús L., et al. Fisioterapia respiratoria en la unidad de cuidados intensivos: Revisión bibliográfica. Enferm Intensiva [Internet]. 2018; 29 (4): p.169-181. Disponible en: https://www-sciencedirect-com.sabidi.urv.cat/science/article/pii/S1130239918300580
- Colaianni N., Castro M. Terapia nasal de alto flujo en la insuficiencia respiratoria aguda hipoxémica por SARS-CoV-2. Rev Patol Respir [Internet]. 2020; 23 (3): p. 99-107. Disponible en: https://www.revistadepatologiarespiratoria.org/descargas/PR_23-3_99-107.pdf
- Guérin C., Reignier J., Richard JC., et al. Posicionamiento en decúbito prono en el síndrome de dificultad respiratoria aguda grave. N Engl J Med [Internet]. 2013; 368: p.2159-2168. Disponible en: https:// www.nejm.org/doi/full/10.1056/nejmoa1214103
- Thompson B.T., Chambers R.C., Liu K.D. Síndrome de distrés respiratorio agudo. N Engl J Med [Internet]. 2017; 377: p. 562-572. Disponible en: https://www.nejm-org.sabidi.urv.cat/doi/10.1056/NEJMra1608077?uri_ver=Z39.88-2003&rfr_id=ori:rid:crossref.org&rfr_dat=cr_pub0pubmed
- Colaboradores de Wikipedia. Relación ventilación-perfusión [Internet]. Wikipedia, La enciclopedia libre, 2021. Disponible en: https://es.wikipedia.org/w/index.php?title=Relaci%C3%B3n_ventilaci%C3%B3n-perfusi%C3%B3n&oldid=134126240.
- Colaboradores de Wikipedia. Sistema de control de la respiración [Internet]. Wikipedia, La enciclopedia libre; 2021 feb 18, 12:52 UTC [cited 2021 abr 15]. Disponibleen: https://es.wikipedia.org/w/index.php?title=Sistema_de_control_de_la_respiraci%C3%B3n&oldid=133321088.
- Aristizábal-Salazar, R. E., Calvo-Torres, L. F., Valencia-Arango, L. A., Montoya-Cañon, M., Barbosa-Gantiva, O., Hincapié-Baena, V. Equilibrio ácido-base: el mejor enfoque clínico. Revista Colombiana de Anestesiología, [Internet]; 2015 43(3), 219-224. Disponible en:https://www.sciencedirect.com/science/article/pii/S0120334715000441
- Cruz Mena E, Moreno B. Aparato Respiratorio: Fisiología y Clínica, cuarta edición. [Internet]Publicación Técnica Mediterráneo, Santiago de Chile. 1999. Disponible en:http://www.untumbes.edu.pe/vcs/biblioteca/document/varioslibros/0562.%20Aparato%20respiratorio.%20Fiaiolog%C3%ADa%20y%20cl%C3%ADnica.pdf
- Colaboradores de Wikipedia. Hipoxia. Wikipedia, La enciclopedia libre [Internet]; 2021 [fecha de consulta: 16 de abril del 2021]. Disponible en https://es.wikipedia.org/w/index.php?title=Hipoxia&oldid=133783721.
- Colaboradores de Wikipedia. Hipercapnia. Wikipedia, La enciclopedia libre [Internet] 2020. Disponible en https://es.wikipedia.org/w/index.php?title=Hipercapnia&oldid=131748438.
- Masclans, J. R., Pérez-Terán, P., Roca, O. Papel de la oxigenoterapia de alto flujo en la insuficiencia respiratoria aguda. Medicina Intensiva [Internet] 2015; 39(8), 505-515. https://www.sciencedirect.com/science/article/abs/pii/S0210569115001217
- Arraiza Gulina, N. Guía rápida y póster de dispositivos de oxigenoterapia para enfermería. [Internet] 2015. Disponible en: https://academica-e.unavarra.es/handle/2454/18478
- Palacio Herrero, C. Intervención de la enfermería en la cámara hiperbárica.2015. Disponible en: https://repositorio.unican.es/xmlui/handle/10902/7470
- Vásquez Teran A, Díaz Rodríguez S, Alarcón Hinojosa M, Iza Niza A, Herrera Bastidas G, Casa Tipán J. Cuidados de Enfermería al inicio de Ventilación Mecánica Invasiva en la Unidad de Cuidados Intensivos. CAMbios-HECAM [Internet]. 14may2020 [citado 24abr.2021]; 18(2):106-15. Disponible en: https://revistahcam.iess.gob.ec/index.php/cambios/article/view/558
- Aristizábal-Salazar, R. E., Calvo-Torres, L. F., Valencia-Arango, L. A., Montoya-Cañon, M., Barbosa-Gantiva, O., Hincapié-Baena, V. Equilibrio ácido-base: el mejor enfoque clínico. Rev Colomb Anestesiol. [Internet] 2015; 43(3), 219-224. Disponible en: https://www.sciencedirect.com/science/article/pii/S0120334715000441
- Mugarra, G. Dispositivos para la ventilación de urgencia no quirúrgica. Manejo de la vía aérea. Disponible en: https://sofos.scsalud.es/sofosdocs/Urgencias/MVAA2015_5/modulos/3/MVAA%20M3%20T1.pdf
- Elsevier Connect. Inserción de la mascarilla laríngea de intubación Fastrach. (MLF). 2017. Disponible en: https://www.elsevier.com/es-es/connect/medicina/insercion-de-la-mascarilla-laringea-de-intubacion-fastrach-mlf
- Colaboradores de Wikipedia. Intubación traqueal. Wikipedia, la enciclopedia libre. 23 de abril de 2021. Disponible en: https://en.wikipedia.org/w/index.php?title=Tracheal_intubation&oldid=1019436227 .
- Melgar, A. B., Galván, M. J., Gandullo, E. V., Hidalgo, A. G. Manejo del paciente traqueostomizado, cánulas y aplicación de fármacos inhalados. Manual de diagnóstico y terapéutica en neumología. 3º edición. Neumosur, [Internet] 2016; 293-299. Disponible en:https://www.neumosur.net/files/publicaciones/ebook/25-TRAQUEOSTOMIZADO-Neumologia-3_ed.pdf
- Gutiérrez Muñoz Fernando R.. Insuficiencia respiratoria aguda. Acta méd. peruana [Internet]. 2010 Oct; 27(4 ): 286-297. Disponible en:
- http://www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S1728-59172010000400013&lng=es.
- Hernández-López GD, Zamora GSE, Gorordo SLA, et al. Síndrome de insuficiencia respiratoria aguda. Rev Hosp Jua Mex. [Internet] 2015;82(1). Disponible en: https://www.medigraphic.com/cgi-bin/new/resumen.cgi?IDARTICULO=57596
- Carpio, C., D. Romera, J. Fernández-Bujarrabal. "Insuficiencia respiratoria aguda." Medicine-Programa de Formación Médica Continuada Acreditado 10.63. [Internet] 2010; 4332-4338. Disponible en: https://dialnet.unirioja.es/servlet/articulo?codigo=3316690
- Palencia-Herrejón, E., Borrallo-Pérez, J., Pardo-Rey, C., & de la SEMICYUC, G. D. Intubación del enfermo crítico. Med Intensiva. [Internet] 2005; 32(Supl. 1), 3-11. Disponible en: https://www.medintensiva.org/es-pdf-13116121
- Rooco, C., Guzmán, J. Manejo de la vía aérea por acceso infraglótico: ventilación jet y cricotirotomía. Rev Chil Anest [Internet] 2010; 39, 158-66. Disponible en: http://www.sachile.cl/upfiles/revistas/4ce1456608bc9_rocco.pdf
- Moya, C. Sistemas de humidificación en ventilación mecánica. Mirada de un terapeuta respiratorio. Teoría y praxis investigativa, 2008; 3(2), 73-82. Disponible en: https://Dialnet-SistemasDeHumidificacionEnVentilacionMecanicaMirad-3701012.pdf
- Quintana Carrasco, J. K. Manejo fisioterapéutico de humidificación en ventilación mecánica invasiva, 2018. Disponible en: https://core.ac.uk/download/pdf/230598397.pdf
- Dávila Cabo de Villa Evangelina, López González Rosendo, Márquez Ercia Fernando, Hernández Dávila Carlos. Intubación de secuencia rápida. Medisur [Internet]. 2015 Ago ; 13( 4 ): 533-540. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1727-897X2015000400010&lng=es.
- González, M. G. Procedimiento de traqueostomía percutánea: control y seguimiento de enfermería. Enfermería intensiva [Internet]. 2009; 20(2), 69-75. Disponible en: https://www.sciencedirect.com/science/article/abs/pii/S1130239909711484
- Hernández, C. P., Santos, M. M., Huelva, A. B. Traqueostomía: Indicaciones, técnica y complicaciones. Intubación. Disponible en: https://seorl.net/PDF/Laringe%20arbor%20traqueo-bronquial/110%20-%20TRAQUEOTOM%C3%8DA%20INDICACIONES,%20T%C3%89CNICA%20Y%20COMPLICACIONES.%20INTUBACI%C3%93N.pdf
- Melgar, A. B., Galván, M. J., Gandullo, E. V., Hidalgo, A. G. Manejo del paciente traqueostomizado, cánulas y aplicación de fármacos inhalados. Manual de diagnóstico y terapéutica en enumología. 3º edición. Neumosur [Internet] 2016; 293-299. Disponible en: https://www.neumosur.net/files/publicaciones/ebook/25-TRAQUEOSTOMIZADO-Neumologia-3_ed.pdf
- Por I., Ramchandani A., Moreno M. Ventilación Mecánica: Conocimientos básicos. https://especialidades.sld.cu/enfermeriaintensiva/files/2014/04/vent_mecanic_princ_basic.pdf
- Gutiérrez Muñoz Fernando. Ventilación mecánica. Acta méd. peruana [Internet]. 2011 Abr; 28 (2): 87-104. Disponible en: http://www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S1728-59172011000200006&lng=es.
- Sánchez, J. I., Lozano, R. M., Tortosa, F. C., Morales, M. R., Dormal, F. P., & Amorós, A. L. PROBLEMAS PSICOLÓGICOS EN PACIENTES SOMETIDOS A VENTILACIÓN MECÁNICA. Enfermería Global [Internet] 2002; 1. Disponible en: https://digitum.um.es/digitum/bitstream/10201/23857/1/680-3168-3-PB.pdf
- Hernández-López GD, Zamora GSE, Gorordo SLA, et al. Síndrome de insuficiencia respiratoria aguda. Rev Hosp Jua Mex. 2015;82(1). Disponible en: https://www.medigraphic.com/cgi-bin/new/resumen.cgi?IDARTICULO=57596
- Rodriguez-Buenahora Ruben Dario, Ordoñez-Sánchez Sergio Alexander, Gómez-Olaya Jimmy Leandro, Camargo-Lozada Marly Esperanza. Decúbito prono en el Síndrome de Dificultad Respiratoria Aguda, de la fisiología a la práctica clínica. Medicas UIS [Internet]. 2016 Aug; 29 (2): 81-101. Disponible en: http://www.scielo.org.co/scielo.php?script=sci_arttext&pid=S0121-03192016000200009&lng=en.
- Martinón-Torres, F., Martinón-Sánchez, J. M. Toracocentesis y drenaje pleural. An Pediatr Contin [Internet] 2003; 1(3), 159-165. Disponible en: https://www.elsevier.es/es-revista-anales-pediatria-continuada-51-articulo-toracocentesis-drenaje-pleural-S1696281803716084
- Estrada Masllorens, J. M., Galimany Masclans, J., Sarria Guerrero, J. A. Drenaje torácico cerrado. Sistema de recogida no reutilizable: Pleur-evac®. Nursing [Internet] 2012; vol. 30, num. 6, p. 54-58. Disponible en: http://diposit.ub.edu/dspace/handle/2445/33264
- Iñiguez, F. Terapia inhalatoria en los pacientes con ventilación mecánica domiciliaria. Neumol Pediátr, [Internet] 2012; 87. Disponible en: https://www.researchgate.net/profile/Fernando-Iniguez/publication/308715130_Terapia_inhalatoria_en_los_pacientes_con_Ventilacion_Mecanica_Domiciliaria/links/57ec76b108ae92eb4d265ba5/Terapia-inhalatoria-en-los-pacientes-con-Ventilacion-Mecanica-Domiciliaria.pdf
- Retuerto Platero, C. Guía de cuidados de enfermería al paciente adulto en terapia de oxigenación por membrana extracorpórea (ECMO) 2016. Disponible en: https://core.ac.uk/download/pdf/211101545.pdf
- Lema, B. D., Riu, P., Casan, P. Tomografía por impedancia eléctrica. Estandarización del procedimiento para su aplicación en neumología. Arch. Bronconeumol. [Internet] 2006; 42(6), 299-301. Disponible en: https://medes.com/publication/29610
- Riera J., Riu P.J., Casan P., Masclans J.R. Tomografía de impedancia eléctrica en la lesión pulmonar aguda. Med. Intensiva [Internet]. 2011 nov; 35(8): 509-517. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0210-56912011000800009&lng=es.
- Monsalve-Naharro José Ángel, Domingo-Chiva Esther, García Castillo Sergio, Cuesta-Montero Pablo, Jiménez-Vizuete José María. Óxido nítrico inhalado en pacientes adultos con síndrome de distrés respiratorio agudo. Farm Hosp. [Internet]. 2017 Abr; 41( 2 ): 292-312. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1130-63432017000200292&lng=es.
- López, M. R., Canzobre, S. R. Ferreiro, A. P. Protocolo de manejo del paciente con terapia de óxido nítrico. Enfermería en cardiología: revista científica e informativa de la Asociación Española de Enfermería en Cardiología, [Internet] 2017; (72), 56-62. Disponible en: https://dialnet.unirioja.es/servlet/articulo?codigo=6308145
- López, L. R. El decúbito prono en el Síndrome de Distrés Respiratorio del Adulto: cuidados de enfermería. Enferm Intensiva [Internet] 2002; 13(4), 146-154. Disponible en: https://dialnet.unirioja.es/servlet/articulo?codigo=636868
- Iñiguez, F. Terapia inhalatoria en los pacientes con ventilación mecánica domiciliaria. Neumol Pediátr. 2012; 87. Disponible en: https://www.researchgate.net/profile/Fernando-Iniguez/publication/308715130_Terapia_inhalatoria_en_los_pacientes_con_Ventilacion_Mecanica_Domiciliaria/links/57ec76b108ae92eb4d265ba5/Terapia-inhalatoria-en-los-pacientes-con-Ventilacion-Mecanica-Domiciliaria.pdf
- Estrada Masllorens, J. M., Falcó Pegueroles, A. M., Moreno Arroyo, M. C. Drenaje torácico cerrado. Procedimiento y cuidados de enfermería a propósito de un caso. Nursing [Internet] 2012, vol. 30, num. 5, p. 50-57. Disponible en: https://core.ac.uk/download/pdf/16208296.pdf
