En aquest tema, es presenten les novetats més importants en suport vital avançat que incorporen les noves recomanacions en ressuscitació ERC de 2021, en l'àmbit hospitalari.
Es destaquen els aspectes relacionats amb la prevenció i detecció precoç de l'aturada cardíaca intrahospitalària, la ressuscitació a l'hospital, el nou algoritme de suport vital avançat, les tècniques i dispositius de reanimació cardiopulmonar, les cures posresucitació, la valoració del pronòstic dels pacients que sobreviuen inicialment a la parada i aspectes específics relatius a la donació d'òrgans a cor aturat i la creació de centres de referència d'aturada cardíaca, així com els coneixements aplicats a nens en edat escolar per reconèixer i realitzar PCR usant "comprova, crida i comprimeix ".
En les actuals recomanacions s'emfatitza la importància del reconeixement precoç del pacient hospitalitzat que està deteriorant-se i la possibilitat d'evitar l'evolució a la PARADA CARDIORESPIRATÒRIA (PCR), ressaltant així la prevenció d'aquesta com a primera baula de la cadena de supervivència.
Per prevenir la PCR intrahospitalària, els hospitals haurien de proporcionar un sistema de cures que inclogui:
- La formació de personal sanitari perquè sigui capaç de reconèixer els signes de deteriorament del pacient i les raons per oferir una resposta ràpida a la malaltia.
- Un monitoratge apropiat i regular dels signes vitals en els pacients hospitalitzats.
- Unes guies d'utilitat clares, per ajudar al personal en la detecció precoç de la deterioració del pacient.
- Un sistema protocol·litzat per demanar ajuda.
- Una resposta clínica apropiada i a temps a les trucades de petició d'ajuda.
Les PCR han de ser reconegudes immediatament i s'ha de demanar ajuda utilitzant un número de telèfon estàndard preestablert dins el marc hospitalari.
S'ha de començar la RCP de manera immediata, fent ús d’accessoris de via aèria i, si està indicat, s'ha de dur a terme la desfibril·lació tan ràpidament com sigui possible (i, en qualsevol cas, abans de 3min de produir-se la parada).
Les dades i els registres hospitalaris haurien de servir de base per planificar la resposta efectiva davant d'una PCR.
La incidència anual de l'atur cardíac a Europa segons guies ECR 2021, es sitoa entre 1,5 i 2,8 per 1.000 ingressos hospitalaris.
Els factors associats a la supervivència són el ritme inicial, el lloc de detenció i el grau de seguiment en el moment de l'aturada. Les taxes de supervivència als 30 dies a l'alta oscil·len entre el 15 i 34%. Per tot això és important conèixer la cadena d'actuació.
La seqüència exacta d'accions després d'una PC intrahospitalària dependrà de molts factors, incloent-hi:
- La localització on es produeix la parada (àrea clínica / no clínica; àrea monitorada / no monitorada). Els pacients que tenen parades monitorades, és a dir en unitats d'Urgències o Crítics, són diagnosticats ràpidament. En canvi, els pacients de planta poden haver tingut un període de deteriorament i una parada no presenciada. L'ideal seria que, tots els pacients que tenen un alt risc de PC haurien de ser atesos en una àrea monitorada on es disposi de mitjans per a una ressuscitació immediata.
- Entrenament dels primers responedors i nombre de responedors necessaris. En principi, es recomana que tots els professionals sanitaris han de poder reconèixer un PC, demanar ajuda i començar les maniobres de RCP.
Cada professional sanitari hospitalari hauria de fer el que ha estat entrenat per fer, ja que poden tenir diferents nivells d'entrenament i perícia per a manejar la via aèria, respiració i circulació, i haurà de demostrar habilitats en maneig via aèria, respiració i circulació i en tot moment ha de deixar constància en l'equip del lloc que posseeix, i ser competent.
Així, els reanimadors han de dur a terme només les habilitats en les quals estan entrenats i són competents. Quan hi ha només un transponedor, aquest s'ha d'assegurar que s'ha demanat ajuda i que aquesta està en camí. Si són diversos els professionals disponibles, es poden dur a terme diverses accions simultàniament.
Totes les àrees clíniques haurien de tenir accés immediat a l'equip de ressuscitació ja fàrmacs per facilitar la ràpida ressuscitació del pacient en PC. L'equip per utilitzar a la RCP (inclosos els desfibril·ladors), la seva distribució i la medicació haurien d'estar estandarditzats per tot l'hospital.
Les PC intrahospitalàries rarament són sobtades o inesperades, tenir disponible una estratègia que inclogui el reconeixement dels pacients en risc de PC pot ser capaç de prevenir algunes d'aquestes parades, o pot evitar intents fútils de ressuscitació en aquells que és improbable que es beneficiïn de la RCP.
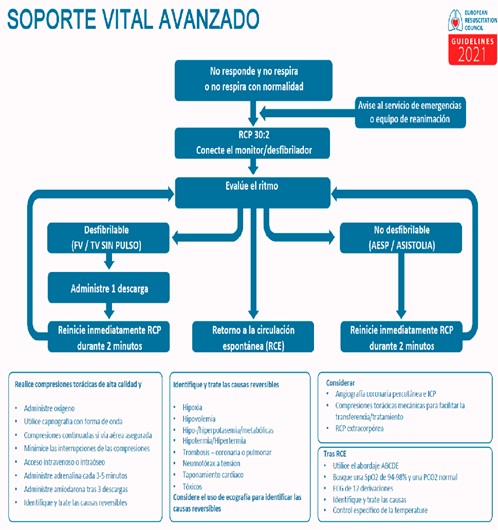
Imatge 47: algoritme de SVA segons ERC GUIES 2021. GD Perkins, et al., European Resuscitation Council Guidelines 2021: Executive summary, Resuscitation (2021) Traducció oficial al castellà del Consell Espanyol de RCP (CERCP)
També, a causa de la Pandèmial 2019 es va crear el Algorisme de SVA en l'Adult per a Pacients amb COVID-19 POSITIU o Sospita d'ell mateix sent el que es detalla a continuació recordant que el mecanisme principal de transmissió de la malaltia de la SARS-CoV- 2 són les secrecions respiratòries, ja sigui directament del pacient o tocant superfícies contaminades.
Cal en aquesta època de la pandèmia COVID fer arribar a les persones que puguin presenciar una PCR en qualsevol circumstància que no s'han de realitzar maniobres de boca-boca, sent aconsellable considerar que qualsevol persona que pateixi un PC ha de ser tractada fins a la seva confirmació com si fos positiva a l'COVID19.
Les persones que puguin practicar maniobres de reanimació s'han de protegir amb mascareta i és recomanable que s'iniciïn ràpidament les compressions toràciques i es pugui disposar d'un desfibril·lador.
En aquest cas hem de realitzar les següents indicacions:

Imatge 48: Algorisme SVA-COVID 19

Imatge 49: Infografia desfibril·lador. WWW.ENFERMERIA CREATIVA.COM
BIBLIOGRAFIA.
- Lahera Juliá, V; Garrido Astray, C. Sistema cardiovascular. En: Tresguerres, Jesús A.F; Villanúa Bernués, M.A.; López Calderón Barreda, A, editores. Anatomía y Fisiología del Cuerpo Humano. Madrid: McGraw-Hill/Interamericana de España; 2009. p. 111-41.
- Gray, 2º tomo, Anatomía de Gray, 38ª edición, Editorial Harcout Brace, Madrid,1998, pp. 700-744.Testut, L; Latarjet, A; Tomo segundo, Tratado de anatomía humana, novena ed.Editorial Salvat Editores SA, Barcelona, 1971, pp. 4-154.
- Bouchet, A Cuilleret, J, Tórax, Anatomía descriptiva y funcional, Editorial Médica Panamericana SA, 1979, pp. 150-229.
- Monzón Martín D, Rubio Alcañiz V. Paciente portador de marcapasos. En: Guía de intervención rápida de enfermería en cuidados intensivos. 1ªed. Madrid: Difusión avances Enfermería; 2007.p.200-201
- Manual of Cardiovascular Medicine. SP. Marso, BP. Griffin, E.J Topol. Capítulo51. Marcapasos temporal endovenoso.
- Manual de procedimientos de enfermería en Hemodinámica y cardiología intervencionista. AEEC. Tema 47. Marcapaso Transitorio. V. Rubio, J. Suárez, M. Martel.
- Garatti A, Russo C, Lanfranconi M, et al. Mechanical circulatory support for cardiogenic shock complicating acute myocardial infarction: an experimental and clinical review. ASAIO J. 2007;
- Noel BM, Gleeton O, Barbeau GR. Transbrachial insertion of an intra-aortic balloon pump for complex coronary angioplasty. Catheter Cardiovasc Interv. 2003; 60:36-9.
- Müllner M, Urbanek B, Havel C, et al. Vasopressors for shock. Cochrane Database Syst Rev 2004.
- Martín-Hernández H, López-Messa J, Pérez-Vela J, Molina-Latorre R, Cárdenas-Cruz A, Lesmes-Serrano A, et al. Manejo del síndrome posparada cardíaca. Med Intensiva. 2010; 34(2):107-126.
- Carcela Salvador T, Gutiérrez Macías Á, Macías Vaz AM. Enfriar a tiempo puede salvar la vida. Doc Enferm. 2014 Sep;(55):8-11.
- Bernard SA, Gray TW, Buist MD, Jones BM, Silvester W, Gutteridge G, Treatment of comatose survivors of out-of-hospital cardiac arrest with induced hypothermia. 346(2002), pp 557-563.
- Barreña Oceja I, Gil Martín FJ, García de Vicuña Meléndez A, Rodríguez Delgadillo MÁ, Gutiérrez Herrador G, Vázquez Naveira MP. Resultados de la puesta en marcha de un protocolo de hipotermia terapéutica en la parada cardiaca consensuado entre un sistema de emergencias médicas y un servicio de urgencias hospitalario. Emergencias. 2012; 24(1):39-43.
- A. Ristic, M.izmazio, A. Yehuda, A. Anastasakis, L.P.Badano, A.Brucato, et al. Triage strategy for urgent management of cardiac tamponade. Eu Hear J., 35(2014)pp 2279-2284
- Lawin Peter. Cuidados intensivos. Barcelona: Salvat 2006
- European Resuscitation Council 2015. Consejo de Resucitación Cardiopulmonar.
- Miguel R de et al. Manual del cuso de Sindrome coronario Agudo. Diagnostico y tratamiento y cuidados de enfermeria. Madrid MC Graw Hill 2003
- Yaraví FD. El gasto cardíaco; Disponible fcm.uncu.edu.ar/medicina
- Serrano Poyato, C; Alonso Moreno,A. Garcia Rueda,S. Procedimientos intervencionistas percutáneos especiales. Pericardiocentesis. Capitulo VII. Tema 26.1 195-200 Asociación española de Cardiologia.
- Hochman JS, Sleeper LA, Webb JG, et al. Early revascularization in acute myocardial infarction complicated by cardiogenic shock. N Engl J Med. 1999; 341: 625-34.
- Gandhi SK, Powers JC, Nomeir AM, et al. The pathogenesis of acute pulmonary edema associated with hypertension. N Engl J Med. 2001; 344: 17-22.
- Vega JA, Avilés F, Preparación del paciente y cuidados generales. Aribay V, Gómez M, Jimenez R, Santos S, Serrano C; Manual de enfermeria en cardiología y hemodinamica. Protocolos Unificados 2007,416 pp.
- D’Ortencio AO,Lauga A,Perel C. Balón de contrapulsación intraaortico. Insuficiencia Cardíaca.2008; 3(4):184-195
- Cuenca JJ, Fojón S.Manual de contrapulsación intraaortica.Barcelona.Edikamed; 2012.
- Fuente Ramos M. Enfermería médico-quirúrgica. Col. Enfermeria S21. 3ed. Madrid: Difusión Avances de Enfermeria (DAE);2015
- Mancia G, Fagard R, Narkiewicz K, Redon J, Zanchetti A, Böhm M, et al. Guía de práctica clínica de la ESH/ESC 2013 para el manejo de la hipertensión arterial. Rev.Esp. Cardiologia 2013; 66(11): 880.e1-e64.
- Royo-Bordonada MA, Lobos Bejarano JM, Villar Álvarez F, Sans S, Pérez A, Pedro-Botet J, et al. Comentarios del Comité Español Interdisciplinario de Prevención Cardiovascular (CEIPC) a las guías europeas de prevención cardiovascular 2012. Rev. Esp. Salud Pública 2013; 87:103-20.
- Álvarez, J. M., J. M. Maroto, y L. F. Arós. Guia del enfermo coronario.Madrid: Sociedad Espanola de Cardiologia, 2006.
- María Cruz Martín Delgado, José Luis García Garmendia, María Paz Fuset Cabanes, Enrique Fernández-Mondéjar. Competencias profesionales y trabajo en equipo en pacientes con enfermedades cardiacas agudas y críticas.Rev Esp Cardiol. 2016;69:63210.1016/j.recesp.2016.01.026
- G.D. Perkins, et al., European Resuscitation Council Guidelines 2021: Executive summary, Resuscitation (2021) Traducción oficial al castellano del Consejo Español de RCP (CERCP)
- Part 1: introduction to the International Guidelines 2000 for CPR and ECC . A consensus on science. European Resuscitation Council.Resuscitation 2000; 46:315, doi:http://dx.doi.org/10.1016/s0300-9572(00)00269-0.
