1. INTRODUCCIÓ.
En els últims anys el desenvolupament tecnològic permet una gran independència de treball LES Unitats de Cures Intensives, com ara la realització de Rx portàtils, Doppler, ecografies, endoscòpies, etc. Aquests mitjans beneficien el pacient la no ser traslladat de la unitat per a la seva realització, però malgrat que aquestes noves tecnologies molts mitjans diagnòstics no arriben fins a la propi llit del pacient i per tant segueix sent necessari el transport de pacients en estat crític dins les dependències de l'hospital (intrahospitalari) i fins i tot entre hospitals (interhospitalari). No hem d'oblidar que la finalitat de proves diagnòstiques (TAC, RMN, angiografies, etc.), també hem de tenir en compte el trasllat d'aquest tipus de pacient des d'urgències i quiròfan fins a la mateixa UCI.
El transport intrahospitalari de pacients crítics el definim com el moviment de pacients en situació crítica dins el propi hospital, que pot originar des de les diferents àrees de la mateixa, i la finalitat és la realització de proves diagnòstiques i / o terapèutiques que no es poden realitzar en UCI a peu de llit.
La mobilització de pacients en un estat crític i la diversitat de patologies a traslladar, comporten a riscos per al pacient i a l'aparició de complicacions en la seva malaltia, per la qual cosa és necessari abans d'indicar la realització de qualsevol procediment que comporti un desplaçament del pacient, valorar el benefici a obtenir i el risc que comporta. En un treball realitzat per Indeck M & col. "Cost and benefit of transporting patients from the ICU for special studies" Crit Care Med 1987, documenten que el 76% dels trasllats realitzats en pacients d'UCI per a proves diagnòstiques no van influir en el canvi terapèutic del pacient.
El personal d'infermeria estarà molt implicat en el transport de malalts crítics i necessitarà una adequada planificació i protocol·lització per evitar l'aparició de complicacions que augmentin la morbimortalitat del malalt:
- Estabilització prèvia del malalt.
- Valoració de perills potencials i necessitats individuals.
- Monitoratge.
- Preparació del material.
- Vigilància clínica i tractament instaurat a UCI.
A l'hora de realitzar el trasllat hauríem de tenir en compte la patologia del pacient a traslladar, les necessitats de monitoratge i el suport terapèutic.
Es podrien diferenciar tres grups de pacients:
- Grup I: pacients hemodinàmicament estables, que només necessiten monitoratge bàsic (TA, FC, Sat. O2 i FR).
- Grup II: pacients inestables amb monitoratge invasiva i perfusió d'amines de suport.
- Grup III: pacients que a més de l'anterior depenen de ventilació mecànica.
1.1. Equip necessari per al transport.
Tot el material que utilitzem durant el transport ha d'estar rigorosament revisat i comprovat:
Respiratori: independentment de la situació respiratòria del pacient, cal portar un ressuscitador manual complet amb la seva màscara i allargador d'O₂ i un tub de güedel per poder afrontar així qualsevol problema respiratori que es presenti.
A més, i segons la situació respiratòria del pacient i el sistema d'aportació d'oxigen que estigui utilitzant en la unitat, cal portar:
- Bala d'oxigen: A la qual es connecten ulleres nasals, ventimask, ventimask amb reservori. Hem de tenir la precaució abans d'iniciar el trasllat comprovar la capacitat i autonomia de l'ampolla d'oxigen, per això, el manòmetre ens indica la pressió en bars de l'ampolla i moltes d'elles tenen impresa una taula que segons fabricant ens relaciona l'autonomia en hores/minuts de l'ampolla, amb els bars que marca i el flux a subministrar al pacient. Si el model de bala d'oxigen no tingués cap taula, el podríem conèixer amb un simple càlcul:
◦Litres d'O2 en ampolla = bars a manòmetre x capacitat ampolles (litres)
◦Autonomia de l'ampolla (minuts) = Litres O2 / flux d'O2 a utilitzar (bpm)
Exemple: tenim una ampolla amb una capacitat de 6 litres i el manòmetre marca 150 bars, el flux d'oxigen a utilitzar serà de 15 bpm, què autonomia tenim?
Litres restants d'O2 en ampolla = 150 x 6 litres de capacitat = 900 litres O2
900 litres disponibles d'O2 / 15 litres per minut a utilitzar = 60 minuts (1 hora).
- Si el pacient està intubat: respirador de trasllat amb bala d'oxigen i el material necessari per a intubació per si es produeix l'extubació accidental del pacient (TOT del mateix número, laringoscopi, fiador, sondes d'aspiració, ...).

Font: Respirador portàtil. http://www.enfermeriadeurgencias.com/ciber/mayo2013/pagina7.html
Monitoratge: cal portar un monitor de trasllat per vigilar l'estat hemodinàmic i d'oxigenació del pacient (TA, FC, Sat.de O₂); és important configurar correctament els límits d'alarma per a cada pacient.
- Monitor desfibril·lador: important a l'hora de traslladar pacients coronaris (no oblidar gel o pegats).
- Medicació: Dependrà de l'estat del pacient i de la medicació que estigui rebent en la unitat; si el pacient està intubat, i després de consultar amb l’intensivista que va acompanyar-nos en el trasllat, es prepararà sedació, relaxació i analgèsia (dormicumᴿ, propofol, tracriumᴿ, nimbex, ...) per administrar en bolus i mantenir al pacient adaptat al respirador durant el transport. És convenient portar adrenalina i atropina per si el pacient presentés bradicàrdia extrema o parada cardíaca.
- Bombes de perfusió: es faran només les perfusions necessàries per mantenir estable hemodinàmicament al pacient (amines o antihipertensius).
- Motxilla de transport: en ella portem el material i medicació necessària en cas de complicacions durant el trasllat (extubació, pneumotòrax, canalització de via, parada cardiorespiratòria, etc.).
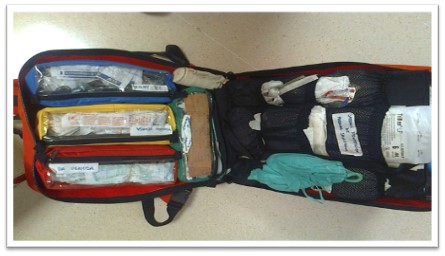
Font: Motxilla de transport. http: //www.enfermeriadeurgencias.com/ciber/mayo2013/pagina7.html
1.2. Fases del transport.
Hi ha tres fases en la realització d'un transport intrahospitalari: fase d'estabilització abans de procedir al trasllat o preparació prèvia, fase de cures durant el transport i realització del procediment i fase de tornada a l’UCI i estabilització en la unitat.
La posada en marxa del transport intrahospitalari és molt similar a la de l'interhospitalari, encara que amb algunes diferències:
- Són malalts coneguts pel personal d'UCI.
- El temps del trasllat és menor, el que disminueix els riscos.
- Hi ha una major capacitat d'intervenció i rapidesa terapèutica al no sortir de l'hospital mateix.
A continuació, s'expliquen les fases del transport intrahospitalari:
Estabilització del pacient abans de procedir al trasllat:
- Informar el pacient del procediment i la seva utilitat si està conscient i lliurar-li el consentiment informat (en cas que l'estat del pacient i la urgència del trasllat ho permeten). Si no és així, contacteu amb la família.
- Determinar el personal que participarà en el trasllat i les seves funcions (infermera, metge, auxiliar d'infermeria, zelador ...).
- Identificar adequadament el pacient, si és possible amb polsera.
- Si el pacient requereix mobilitzar-se en el lloc de destinació, per exemple, per passar a la taula de TAC, és convenient col·locar baix el malalt llençols o taula de transferència de pacients.
- Verificar i assegurar la via aèria; en cas que el pacient no estigui intubat, es mantindrà el subministrament d'O₂ amb ulleres nasals o ventimask. Si el pacient té la via aèria aïllada (intubat per boca o amb traqueotomia), previ al trasllat ens assegurarem l'adequada fixació de la via aèria i aspirarem les secrecions traqueobronquials i orofaríngies.
- L'oxigenació del pacient es monitorarà per la saturació perifèrica d'O₂.
- Comprovar i anotar a la gràfica l'estat hemodinàmic i d'oxigenació del pacient abans de sortir de la unitat, per valorar posteriorment la repercussió del trasllat.
- Monitoratge adequat del pacient (ECG continu, sat. D'O₂, TA). El monitor se situarà on sigui visible i les alarmes acústiques i lluminoses es detectin fàcilment; les alarmes estaran ajustades al pacient.
- Verificar la correcta i ferma fixació de vies venoses, sondes, drenatges, catèter de PIC ...
- Intentar col·locar totes les bombes d'infusió i sèrums en un mateix suport, si pot ser acoblat al llit.
- Retirar els dispositius no imprescindibles per al transport (sensors de BISS, vigili, PIC, monitoratge de PVC ...).
- Si el pacient està rebent dieta enteral, suspendre-la i posar la SNG a borsa.
- Protegir el pacient de canvis de la temperatura tapant amb un llençol.
- Revisar motxilla de transport.
Cures durant el transport i realització del procediment:
- Durant el transport, vigilar les constants vitals, fixació i correcte funcionament de tots els dispositius que porti el pacient (TOT, sondes, drenatges ...).
- Garantir el respecte a la intimitat del pacient.
- Supervisar el pas per les portes (ascensor, sortida i entrada del servei, etc.) per evitar desconnexions accidentals.
- Col·laborar amb el trasllat i acomodació del pacient en el servei de destinació (TAC, ressonància ...): preparar el pacient per al pas a la llitera de diagnòstic i coordinar el moment d'aquest pas per la infermera o el metge d'UCI que controlarà el cap.
- Mentre duri el procediment, si hem de romandre amb el pacient, estar alerta per evitar possibles complicacions vigilants constants vitals, ventilació i correcte funcionament dels dispositius que tingui inserits, alhora que vetllem per la seva seguretat.
- Revisar la col·locació del tub endotraqueal, vies, drenatges, tubuladura del respirador, etc. perquè en la prova no hagi desconnexions.
- Posar el monitor i el respirador en un lloc visible i si és possible connectar-lo a el corrent per evitar consum de bateries.
- Valorar la necessitat de sedo-relaxació i aspiració de secrecions durant el procediment.
- Si el pacient està conscient, tranquil·litzar-explicant-li el que se li farà en tot moment.
- Davant la sospita de complicacions, es comentarà amb l’intensivista que valorarà suspendre la prova o prendre mesures oportunes.
- En acabar la prova passar al pacient de nou al seu llit amb les mateixes precaucions anteriors.
- Col·locar l’aparell adequadament i recollir aquells estris que trasportem amb el pacient (motxilla de transport, pilota de reanimació ...).
Fase de retorn a l'UCI i estabilització en la unitat:
- Recepció del pacient per part de personal encarregat a UCI (auxiliar d'infermeria, zelador ...).
- Monitoratge del pacient amb monitoratge central i connexió al respirador o al cabalímetre amb els paràmetres que indiqui el metge responsable.
- Tornar a connectar al pacient a les mesures de pressions que tingués (PVC, PIC, PIA ...) i drenatges amb aspiració tipus Pleure-vacᴿ.
- Reinstaurar les perfusions de les quals es va prescindir a l'hora de realitzar el trasllat.
- Preses de signes vitals a l'arribada al servei.
- Revisar vies, tub orotraqueal, sonda vesical que no estigui pinçada, drenatges, etc.
- Anotar en gràfica o programa informàtic hora de sortida i tornada a la unitat, procediment realitzat, medicació administrada, incidències que hagin sorgit, etc.
- Retirar llençols sobrants deixant al pacient en un llit net i el més còmode possible.
- Reposar material utilitzat de la motxilla de transport per al següent trasllat.
- Netejar i col·locar l'equip utilitzat sense oblidar-nos de connectar-lo a la xarxa per a la seva càrrega de bateria.
- Comprovar bala d'oxigen i si està esgotada realitzar canvi de bala per al pròxim trasllat.
1.3. Llista de comprovació per a un trasllat.
A manera de guia ràpida proposem una llista de comprovació per a un trasllat d'UCI.
Via aèria:
Està segura la via aèria.
Tub endotraqueal:
Està bé fixat.
Està en posició correcta en Rx.
Està lliure de secrecions.
Ventilació:
Anotar freqüència respiratòria i paràmetres ventilatoris.
És normal la gasometria.
Circulació:
Està estable per al seu trasllat.
Oxigen:
És suficient per al trasllat.
Monitoratge:
Funcionen adequadament els monitors.
Tenen ajustades les alarmes.
Drogues / Fluids:
Està preparada la sedació i analgèsia.
Passen les infusions al seu ritme.
Estan totes les drogues necessàries.
Hi ha prou fluids.
Dispositius:
Drena adequadament la SNG.
Els drenatges toràcics estan assegurats.
Està fixada la sonda vesical.
Estan fixats els catèters venosos i arterials.
Estan tots els dispositius ben segurs i protegits.
Història clínica i radiografies:
Està completa i ordenada.
Servei receptor:
Estan informats dels problemes del pacient.
Estan informats de la nostra arribada.
1.4. Complicacions.
Tot trasllat de pacients està exposat a possibles complicacions i imprevistos durant el mateix, igual que comporta una sèrie de riscos que s'han de valorar abans de prendre la decisió del transport. Els riscos a què se sotmet el pacient durant el seu trasllat poden ser minimitzats gràcies a la planificació, l'ús d'un equip qualificat i la utilització de material adequat en cada circumstància.
Si la monitoratge és l'adequada i el suport ventilatori està garantit de manera correcta durant el seu trasllat, l'aparició d'incidències greus és menor.
D'altra banda, els efectes del moviment que implica tot transport sobre el pacient poden ser directes o indirectes: el dolor, el disconfort i el mateix estímul del moviment poden afectar directament de manera negativa en les condicions del pacient, mentre que la rapidesa del moviment i la limitació de la mateixa, probablement redueixen les necessitats del pacient per mantenir-se estable durant el trasllat.
Algunes complicacions podrien ser:
- Cardiovasculars: arrítmies, alteracions de la pressió arterial per discontinuïtat en la infusió de manera accidental o per canvis en la freqüència cardíaca i respiratòria com a resultat de l'ansietat, mal o mala sedació.
- Respiratòries: el trasllat del pacient sotmès a ventilació mecànica té més riscos que qualsevol altre causa que una inadequada ventilació pot causar hipoxèmia i canvis en l'equilibri àcid-base amb repercussió hemodinàmica per la qual cosa hem de prestar la màxima cura en ells.
- Neurològics: el transport intrahospitalari de pacients amb traumatisme cranial es fa més important durant la seva fase inicial, especialment en el trajecte des d’urgències a la sala de radiologia i el trasllat des d’urgències a UCI o quiròfan.
Sense oblidar les anteriors complicacions que influeixen negativament en la patologia del pacient i que porten més al camp mèdic, el personal d'infermeria està exposat a imprevistos que sorgeixen durant el trasllat del pacient i que poden ser degut a una mala planificació del trasllat, com ara :
- Recolzament o obstrucció de les tubuladures del respirador.
- Fallada en l'equip de monitoratge i dispositius utilitzats en el transport.
- Esgotament de bateries en el monitor, respirador o bombes d'infusió.
- Esgotament de la bala d'oxigen.
- Desconnexions accidentals de catèters, drenatges, vies centrals, tub orotraqueal, sondes vesicals, etc.
- Esperes en hall, ascensors o sala de radiologia.
- Esgotament de perfusions d'amines drogodependents.
Per citar alguns dels imprevistos i consideracions especials que el personal d'infermeria ha de tenir en compte a l'hora de realitzar un trasllat:
- Ressonància Magnètica; en què s'ha d'evitar l'entrada de metalls a la sala (polseres, anells, rellotges, ulleres, etc.), tant del pacient com del propi personal, i tenir en compte que no siguin portadors de marcapassos transcutanis o vàlvules cardíaques metàl·liques. En pacients amb ventilació mecànica haurem de connectar-los al respirador que està situat a la mateixa sala.
- Pacients amb aïllament respiratori o de contacte; i sobretot aquells el microorganisme patogen sigui multiresistent, hem d'extremar les mesures de precaucions universals i la utilització de bata, mascareta, gorra, calces i guants. A més, comunicarem al servei que rep el pacient perquè estiguin preparats, avisarem el zelador per bloquejar un ascensor i utilitzar-lo únicament per a aquest trasllat i aquest pacient (per tant, no podrà ser utilitzat per ningú fins que el pacient torni a l'UCI) i avisarem al servei de neteja perquè netegin l'ascensor segons el protocol i torni a poder ser utilitzat.
BIBLIOGRAFIA
- Breve historia de la Medicina Instensiva. Instituto Aragonés de Ciencias de la Salud. 2015. http://www.ics-aragon.com/cursos/enfermo-crítico/pdf/00-00/pdf
- C.Aguilar, C.Martinez. La realidad de la Unidad de Cuidados Intensivos. Medicina crítica (Colegio Mexicano de Medicina Crítica).2017,31(3),171-173. Http://www.medigraphic.com/medicinacrítica
- J.Inés Palanca Sánchez, Andrés Esteban de la Torre. Unidad de Cuidados Intensivos: Estándares y Recomendaciones. Ministerio de Sanidad y Política Social. 2010. URL: 840-10-098-6. http://www.msps.es
- González Díaz G, García Córdoba F. Modelos organizativos en Medicina Intensiva: el modelo español. En: Gumersindo González Díaz. Libro electrónico de Medicina Intensiva [Monografía en internet]. Disponible en http://intensivos.uninet.edu/04/0402.html
- Ginestal Gómez R.J, López Tejedor JJ. Estructura, dotación y organización de las UCIS. En: Ginestal Gómez R. Libro de texto de Cuidados Intensivos. Madrid. Ed. ELA 1991: 7-35.
- P.M. Olaechea Astigarraga, M.Bodí Saera, M.C. Martín Delgado, M.S. Holanda Peña, A. García de Lorenzo y Mateos, F. Gordo Vidal. Documento sobre la situación del modelo español de Medicina Intensiva. Plan estratégico SEMICYUC 2018-2022. Medicina Intensiva.2019;43(1):47-51.
- Castillo F, López JM, Marco R, González JA, Puppo AM, Murillo F y grupo de planificación, organización y gestión de la SEMICYUC. Gradación asistencial en Medicina Intensiva: Unidades de Cuidados Intermedios. Med Intensiva 2007;31(1):36-45.
- Álvarez F. Cisneros JM, et al. Indicaciones de ingreso en el Servicio de Medicina Intensiva de pacientes adultos con infecciones graves. Enferm Infecc Microbiol Clin 1998; 16:423-430.
- REAL DECRETO 1277/2003, de 10 de octubre, por el que se establecen las bases generales sobre autorización de centros, servicios y establecimientos sanitarias. Anexo II, U 37.
- Solsona JF, Miró G. Ferrer A. Cabré L. Torres A. Los criterios de ingreso en UCI del paciente con EPOC. Documento de reflexión SEMICYUC-SEPAR. Med Intensiva. 2001; 25:107-113.
- Unidad Cuidados Intensivos Estándares y Recomendaciones. Madrid: Ministerio de Sanidad y Política Social; 2011(citado 12 de Agosto 2016).http://msssi.gob.es/organizacion/sns/planCalidadSNS/docs/UCI.pdf
- Elsevier. La visita flexible en las unidades de cuidados intensivos: beneficios para los familiares del paciente crítico. Revista de enfermería intensiva. Diciembre 2012. Vol.23.Núm04.
- Alonso P, Sainz A (coord.). Guía para la coordinación, evaluación y gestión de los servicios de medicina intensiva. INSALUD. Madrid, 1997.
- Estudio APEAS. Estudio sobre la seguridad de los pacientes en atención primaria de salud. Madrid. AC-SNS.MSC.2008.Consultado 15/9/2008.
- http://www.msc.es/organizacion/sns/planCalidadSNS/docs/estudio_apeas.pdf
- A. Esteban, C.Martin. Manual de cuidados intensivos para enfermería. 3º edición. Ed. Masson.
- Rippe James M. Manual de Cuidados Intensivos. Ed. Masson-Salvat.1991.Gestión de riesgos y mejora de la seguridad del paciente: tutorial y herramientas de apoyo. Ministerio de Sanidad, Servicios Sociales e Igualdad. Disponible en: http://www.seguridaddelpaciente.es/index.php/lang-es/formacion/tutoriales/gestion-riesgos-mejora-seguridad-paciente.html.
- Aguado García, J.M., Arribas López, D., Ballús Noguera J.,Bermejo Aznares, S., Blanco Sierra, Y.ET. AL. Control postoperatorio de la cirgía cardíaca. Edika Med. Barcelona. 1992.
- Incidentes y eventos adversos en medicina intensiva. Seguridad y riesgo en el enfermo crítico. SYREC 2007. Informe, mayo 2009. Madrid: Ministerio de Sanidad y Política So- cial; 2009.
- H.G.U. de Alicante. Lavado de manos. En: H.G.U. de Alicante. Prevención y control de la infección hospitalaria y terapéutica antimicrobiana. Ed. H.G.U. de Alicante 1995. Pag: 30-31.
- Barrio J.L; Pí-Suñer T. Medidas de prevención de la infección nosocomial. Rol de Enfermería 1992. Mayo; Nº:165. Pag: 14-18.
- Larson E. Control de la infección en la unidad de terapia intensiva. En: Millar S. Terapia intensiva. Madrid. Ed. Médica Panamericana 1986. Pag: 497-503
- Montejo, J.C., García Lorenzo, A., Ortiz Leyba, C., Planas, M. Manual de medicina intensiva. Mosby. Madrid. 1996.
- Urde, L.D., Stacy, K. M. Enfermería de cuidados intensivos. Harc ourt. Madrid.1996.
- Ruiz López, F.J., Alegría Capel, A. Sistemas de información clínica en unidad de cuidados intensivos. ¿Qué supone para la enfermería? Enfermería Global, nº1(Revista electrónica de Enfermería de la Universidad de Murcia). Murcia. 2002.
- Análisis de la cultura sobre seguridad del paciente en el ámbito hospitalario del Sistema Nacional de Salud español. Madrid: Ministerio de Sanidad y consumo; 2009. http://www.seguridaddelpaciente.es/contenidos/castellano/2009/Analisis_cultura_SP_ambito_hospitalario.pdf
- Incidentes y eventos adversos en medicina intensiva. Seguridad y riesgo en el enfermo crítico. SYREC 2007. Informe, mayo 2009. Madrid: Ministerio de Sanidad y Política Social; 2009
- Bancalero JM, Manzano E, De Juan Bernal I. Procedimientos de enfermería en el traslado intrahospitalario del paciente crítico. Revista científica de la sociedad española de enfermería de urgencias y emergencias. 19 de diciembre de2010. http://www.enfermeriadeurgencias.com/ciber/julio2009/pagina7.html
- Garcia-Velasco Sánchez-Morago S, Sánchez Coello MD, Arroyo Plaza G, Fernandez Roma P, García del Castillo Pérez de Madrid C, Sánchez Enano MI. Transporte asistido intrahospitalario del enfermo crítico. Metas de Enfermería feb 2005; 8(1): 70-73.
- Pérez Fernández MªC, Najarro Infante FR, Dulce García MA, Gallardo Jiménez N, Fernández Fernández A. Comunicación: Una necesidad para el Paciente-Familia. Una competencia de Enfermería. Páginasenferurg.com [serie en internet] septiembre 2009. Disponible en: http://paginasenferurg.com/revistas/paginasenferurgn03.pdf
- Parra Moreno ML., Staff VV, Arias Rivera S. Procedimientos y técnicas en el paciente crítico. Elsevier. Barcelona, 2003.
- Jiménez Fernández JC, Cerrillo Martín D. Registros de Enfermería: un espejo del trabajo asistencial. Metas 2010;13(6):8-11.
- Hidalgo Fabrellas I, Vélez Pérez Y, Pueyo Ribas E. Qué es importante para los familiares de los pacientes de una Unidad de Cuidados Intensivos. Enferm Intensiva 2007;18(3):106-14.
- Robles J, Vega FJ, Moral R. Traslado intrahospitalario. Revista científica de la sociedad española de enfermería de urgencias y emergencias. 19 de Diciembre 2010. http://www.enfermeriadeurgencias.com/ciber/septiembre2009/pagina6.html
- Fanara B, Manzon C, Barbot O, Desmettre T, Capellier G. Recommendations for the intra-hospital transport of critically ill patients. Crit Care. 2010; 14(3): R87. Epub 2010. Mayo14.
