Las técnicas de control de la vía aérea son conocimiento imprescindible de todo personal sanitario de cuidados intensivos, el médico intensivista en la habilidad de la técnica, el personal de enfermería y auxiliares en su preparación y asistencia.
La intubación traqueal es una técnica invasiva que consiste en la inserción de un tubo desde el exterior hasta la tráquea permitiendo la permeabilidad de la vía aérea superior.
La intubación orotraqueal y la traqueostomía son las técnicas más utilizadas para preservar la vía aérea del paciente en situaciones de paro cardiorespiratorio o dificultad respiratoria. La cricotirotomía es el último recurso en situaciones de vía aérea difícil en que no es posible realizar otra técnica.
Las indicaciones para la realización de una intubación traqueal son:
- Parada cardiorespiratoria (PCR)
- Insuficiencia respiratoria aguda grave manifestada con hipoxemia de Pa O250 mmHg y pH< 7.25 (acidosis respiratoria) y/o fatiga de los músculos respiratorios, disnea y taquipnea mayor de 35 respiraciones/min.
- Disminución del nivel de conciencia con nivel de Glasgow <8
- Capacidad pulmonar vital baja, es decir, el paciente mueve poco volumen de aire inspirado en cada respiración (< de 7-8 cc de aire/kg de peso del paciente)
1. LA INTUBACION OROTRAQUEAL
La intubación orotraqueal es una técnica invasiva de control de la vía aérea que consiste en la inserción de un tubo endotraqueal desde la boca hasta la tráquea, a nivel de carina. Para ello, el médico intensivista normalmente opta como procedimiento de elección la secuencia rápida de intubación (SRI). El objetivo de la SRI es conseguir el aislamiento de la vía aérea y el acceso a la vía aérea inferior con la mayor rapidez posible y con el mínimo riesgo de complicaciones.
El esquema de la secuencia rápida de intubación es el siguiente:
- Planificación y preparación
- Preinducción
- Preoxigenación (<5min)
- Considerar premedicación (<3min) - Fase de apnea (duración 1 min)
- Inducción (parálisis e hipnosis simultánea)
- Posición del paciente y presión cricoidea
- Laringoscopia
- Paso del tubo
Comprobación de la posición del tubo
En la fase de preparación será donde el médico responsable debe tomar la elección de utilizar la SRI o alguna de las modalidades alternativas para el control de la vía aérea con técnicas de actuación diferentes, como podrían ser la intubación inmediata o las técnicas para la vía aérea difícil.
La intubación inmediata se realiza en casos de paro cardíaco o respiratorio, en el paro inminente con respiración agónica o hipotensión profunda acompañada de inconsciencia, o en el coma profundo con abolición de reflejos de la vía aérea. En esta clase de intubación no se requiere preoxigenación, no se administra premedicación ni inducción, yendo directamente a la laparoscopia.
1.1. Personal y material necesario para la técnica
El personal óptimo para la intubación orotraqueal es de un médico y dos enfermeras (o una enfermera y una auxiliar), aunque siempre estará en función del estado hemodinámico del paciente y del personal disponible en la unidad. No se trata de una técnica estéril, pues el tubo se introduce por la cavidad bucal que no es estéril, pero sí que debe ser un procedimiento lo más aséptico posible. Todo el personal debe ir provisto de mascarilla, gorro y guantes, si es posible el médico guantes estériles.
Material necesario:
- Fuente de oxígeno con caudalímetro
- Bolsa de resucitación (AMBÚ) con mascarilla y una alargadera conectada al caudalímetro.
- Sistema de aspiración, sondas largas de aspiración y sonda de Yankauer.
- Talla estéril
- Tubo endotraqueal de diferentes tallas, a petición del médico.
- Laringoscopio con pala
- Fiador o guía semirrígida
- Lubricante (Silko-spray)
- Pinzas de Magil
- Tubo Guedel adecuado a la medida del paciente
- Jeringa de 10 cc
- Manómetro indicador de la presión del neumotaponamiento
- Sistema de fijación del tubo
- Humidificación (si es necesario)

|
Imagen 25: Manómetro o neumomanómetro
|
|
Imagen 26: Laringoscopio Fuente: https://pixabay.com/
|
1.2. Planificación y preparación
Antes de proceder a la intubación hay una serie de comprobaciones y montajes que se deben realizar:
- Comprobación del correcto funcionamiento del sistema de aspiración.
- Montaje del respirador y check list. Existen varios respiradores en el mercado. Es importante estar familiarizado con el funcionamiento y montaje del equipo presente en cada unidad ya que cada respirador tiene unas especificaciones diferentes. Todos los respiradores han de pasar por un sistema de revisión (check list) para revisar el normal desempeño de sus funciones.
- (Opcional) Montaje del sistema de humidificación activa
- Preparación de los fármacos inductores. Colocación de vía periférica si no es portador.
- Comprobación del correcto funcionamiento del laringoscopio a través de la verificación de la bombilla
- Comprobar que no existen fugas, rotura o deformidad del neumotaponamiento del tubo endotraqueal inflando su balón
- Lubricar el tubo endotraqueal (previa comprobación del globo del neumotaponamiento).
- Retirar prótesis dental, si fuera portador.
1.3. Montaje del respirador
En el montaje del respirador se debe asegurar en primer lugar la correcta conexión a la red eléctrica y la conexión a los gases mediante las tomas de aire comprimido y oxígeno, asegurar que no existan fugas.
En algunos respiradores es necesario el montaje de la toma espiratoria, se debe instalar la válvula espiratoria y el sensor de flujo, asegurando un correcto ensamble de ambas piezas.
|
Válvula espiratoria |
|
Sensor de flujo |

|
Imagen 27: Montaje del sensor de flujo y válvula espiratoria |
Se conectará un filtro antibacteriano en la rama espiratoria y en la rama inspiratoria, donde se conecta la tubuladura de acceso al paciente. Ésta puede ser una tubuladura seca, que se conectará en su pieza en Y con un humidificador pasivo (o nariz artificial), o una tubuladura calefactable indicada para humidificación activa. (Ver punto 1.1.3. Humidificación)
Realizar el test de funcionamiento del aparato y el test de fugas, tal como indique el fabricante.
1.4. Fármacos inductores
El término inducción hace referencia a la acción de inducir sedación y pérdida de conciencia en el paciente para poder llevar a cabo la intubación traqueal. El primer fármaco que se debe administrar es un opiáceo, seguido de un sedante y de un relajante muscular.
Los opiáceos proporcionan la analgesia necesaria para mitigar los efectos de respuesta neurovegetativa que puede provocar la laringoscopia y su respuesta hemodinámica. El fentanilo es el opiáceo de primera elección, en dosis de 1-2µg/Kg. Es más liposoluble que la morfina, por lo que produce menor liberación de histamina y proporciona mayor estabilidad hemodinámica.
Se recomienda la administración de los opiáceos 3 minutos antes de la sedación, mientras se realiza la acción de preoxigenación del paciente.
Los medicamentos que se han empleado para inducción de la sedación se pueden agrupar de la siguiente manera:
- barbitúricos (tiopental)
- sedantes no barbitúricos (propofol, etomidato y benzodiacepinas)
- anestésicos disociativos (ketamina).
Las características de los inductores de la sedación más utilizados en la SRI se describen en la Tabla 3:
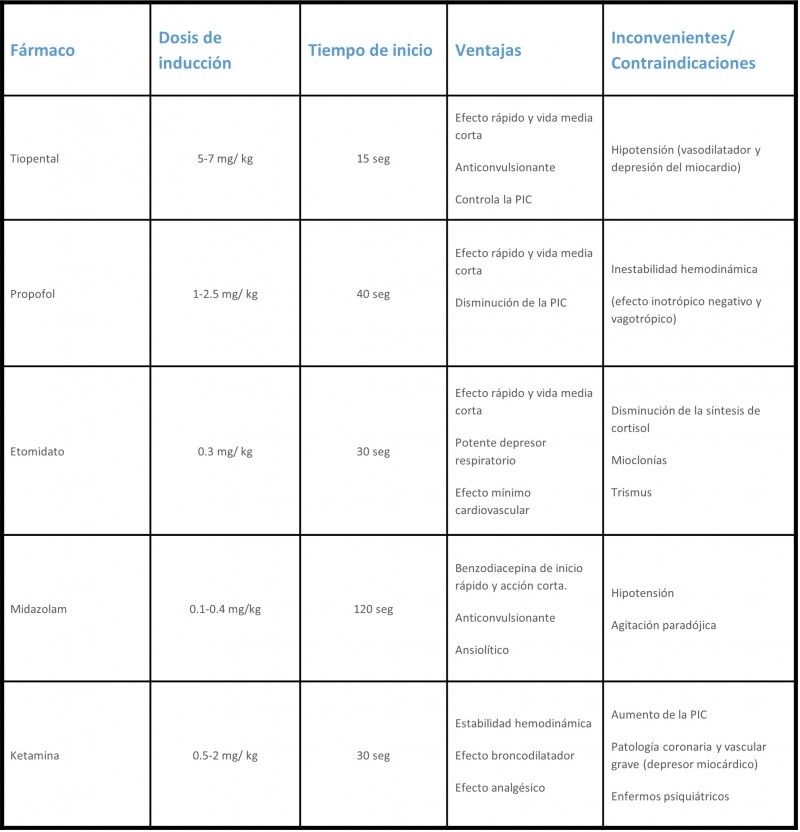
Tabla 3: Tabla adaptada de las principales características de los inductores más utilizados en la SRI
Además de las características farmacocinéticas y farmacodinámicas de cada inductor, los factores hemodinámicos del paciente como el gasto cardíaco, la volemia o la redistribución del flujo en situaciones de shock también influyen en la acción del fármaco. Por tanto, ningún fármaco es de elección universal en la SRI, sino que dependerá del estado del paciente.
Los relajantes musculares son fármacos que bloquean la transmisión colinérgica, actuando sobre la placa motora provocando parálisis muscular. Las características idóneas que debe cumplir son que debe tener un inicio de acción rápido, con un breve tiempo de recuperación, con efectos hemodinámicos mínimos y ausencia de efectos sistémicos indeseables.
Los relajantes musculares son fármacos que producen un bloqueo de la transmisión colinérgica actuando sobre la placa motora y provocando una parálisis muscular. Las características que un relajante muscular debe cumplir para el propósito de la intubación son que debe tener un inicio de acción rápido, con un breve tiempo de recuperación, con efectos hemodinámicos mínimos y ausencia de efectos sistémicos indeseables.
Se dividen en relajantes musculares despolarizantes y no despolarizantes.
Entre los despolarizantes únicamente se puede disponer de la Succinilcolina, un agente bloqueante de la placa motora mediante su unión con los receptores colinérgicos.
Los relajantes musculares no despolarizantes más utilizados son el cisatracurio y el rocuronio. Estos fármacos se unen a los receptores colinérgicos a nivel de la membrana postsináptica.
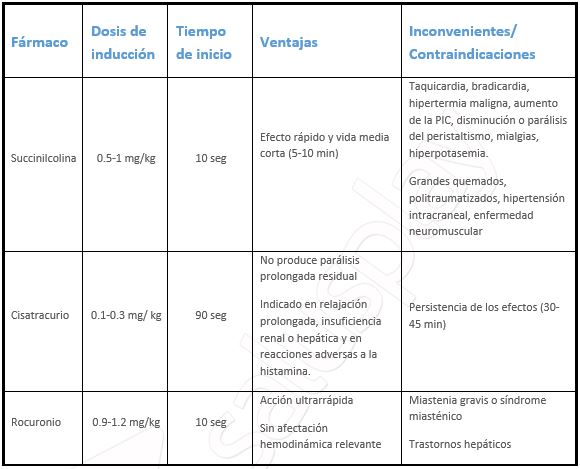
Tabla 4: Principales características de los relajantes musculares más utilizados en la SRI
Los estudios indican que los relajantes musculares no despolarizantes son los bloqueantes de elección en la SRI por la gran cantidad de efectos adversos que puede presentar la succinilcolina.
1.5. Intervención de enfermería en el procedimiento de intubación. Ejemplo de protocolo de intubación endotraqueal.
- Lavado higiénico de manos.
- Colocarse los guantes no estériles.
- Colocar al paciente en decúbito supino y alinear el cuello.
- Comprobar que la cavidad bucal esté libre de secreciones y restos alimenticios, aspirar si es necesario. Si el contenido es muy denso se puede utilizar la sonda Yankauer.
- Colocar el tubo de Guedel del tamaño adecuado y ventilar al paciente con el balón de resucitación AMBÚ con mascarilla durante unos minutos hasta recuperar la saturación adecuada.
- Cuando el médico lo indique, administrar los fármacos para la inducción a la sedoanalgesia y relajación. Es recomendable tener cerca soluciones expansoras del plasma para poder administrar en caso de requerirse.
- Cuando el efecto de los fármacos sea evidente el médico retira el AMBÚ y el tubo Guedel y procede a la laringoscopia y paso del tubo.
- El médico continúa con el deslizamiento del tubo endotraqueal hacia la parte derecha de la boca, introduciendo con suavidad a través de las cuerdas vocales. En esta maniobra puede ser necesario realizar la maniobra de Sellick, que consiste en presionar el cartílago cricoides para aumentar la exposición de la laringe y utilizar la pinza de Magil para la orientación del tubo hacia las cuerdas. En caso de dificultad, se valora tubo de calibre inferior o uso de fiador (previamente preparados por enfermería). Si la intubación se torna complicada puede procederse a la intubación con broncoscopio, mediante técnica de Fastrach u otras técnicas de intubación difícil.
- Tras colocar el tubo endotraqueal, inflar el balón del neumotaponamiento con la jeringa y comprobar con el neumomanómetro su presión.
- Observar la cavidad bucal por si hubiera habido arrancamiento de piezas dentales.
- Inmediatamente con el fonendoscopio mediante auscultación pulmonar y gástrica se comprueba la correcta posición del tubo, y se revisa la expansión pulmonar. Fijar el tubo con la cinta y marcar con un rotulador en la señal numérica que quede a nivel de los dientes superiores para posteriores comprobaciones de que continúe en el lugar correcto sin que haya habido desplazamientos.
- Conectarlo al filtro bacteriológico y al circuito. Iniciando el médico la ventilación mecánica según los parámetros que requiera el paciente.
- Retirarse los guantes y realizar un lavado higiénico de manos.
- Ponerse guantes no estériles para retirar y recoger el material y proceder a su limpieza y desinfección.
- Se solicita una placa de tórax de comprobación.
- Durante todo el procedimiento la enfermera debe vigilar el estado hemodinámico del paciente, el nivel de sedoanalgesia y los parámetros del respirador (volúmenes y presiones), además de estar atenta a posibles complicaciones y responder a ellas en el menor tiempo posible.
Las posibles complicaciones intraoperatorias y postoperatorias de la intubación endotraqueal se registran en la Tabla 5:
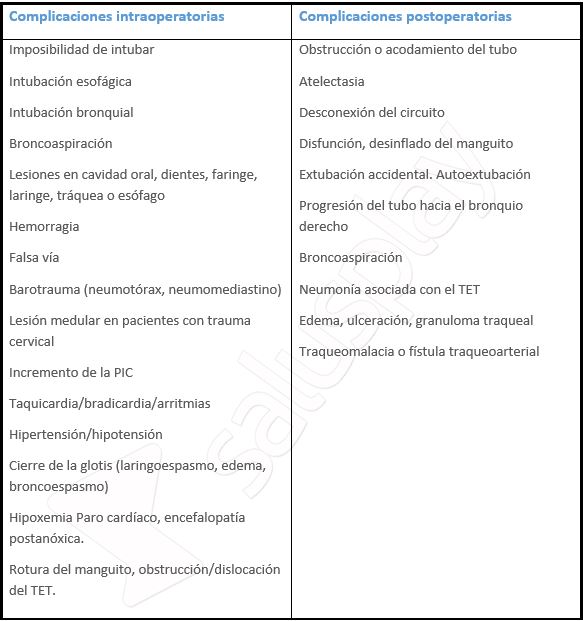
Tabla 5: Tabla adaptada de las principales complicaciones intraoperatorias y posoperatorias de la intubación endotraqueal
1.6. Fiador, guía de Eschman y Frova
Estos dispositivos son significativos en situaciones de intubación difícil o complicaciones con el TET, por lo que es importante estar familiarizados con ellos.
El fiador o guía es una pieza metálica y semirrígida de unos 50 cm de largo que se introduce en el TET para proporcionarle la forma y adecuada facilitando la intubación. Se debe lubricar antes de introducirlo en el TET.
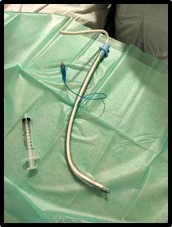
Imagen 28: Tubo endotraqueal con guía o fiador.
La guía de Eschman es elástica y semirrígida de unos 60 cm de largo. En los últimos 3.5 cm de su extremo distal tiene una angulación de unos 40°. Se utiliza como guía en las intubaciones difíciles. Se introduce en la tráquea y a través de ella (como en una técnica de Seldinger) se introduce el TET.
La Frova, o intercambiador, como su nombre indica se utiliza para el recambio de TET. Es un tubo hueco y semirrígido de 70 cm que, además posee un adaptador extraíble, para poder oxigenar a través de él. Se introduce a través del TET, se extrae éste y se introduce el nuevo tubo. También puede utilizarse como guía en la intubación difícil.
1.7. Válvula de PEEP
La válvula PEEP es una pieza que mantiene una presión positiva y por tanto un volumen al final de la expiración, con el objetivo de abrir (reclutar) alvéolos que, de otra manera, permanecerían cerrados, y de esta manera proteger del daño pulmonar.

|
Imagen 29: Válvula de PEEP |
Se coloca en el AMBÚ entre el balón y la mascarilla. Algunas son ajustables a presiones entre 1,5 y 20 cm de 2O, con la posibilidad de aplicación desde neonatos hasta adultos.
2. TRAQUEOSTOMÍA
La traqueostomía es un procedimiento quirúrgico con el objetivo de establecer una vía aérea artificial segura mediante la apertura de un orificio en la parte anterior de la tráquea, denominado traqueostoma, por donde se inserta la cánula traqueal.
Las indicaciones para la realización de una traqueostomía son la IRA con necesidad de VM prolongada, la obstrucción de la vía aérea superior, la imposibilidad del manejo de secreciones y el traumatismo cráneo-facial grave.
Las ventajas que supone la traqueostomía en relación con la intubación endotraqueal son que proporciona un mayor bienestar al paciente, posibilita la dieta oral, el paciente puede movilizar mejor las secreciones por su corto recorrido ayudando a la permeabilidad de la vía aérea, no tiene riesgos de acodamiento o movilización, y mejora el destete debido a la disminución del espacio muerto.
El procedimiento puede ser mediante la traqueostomía quirúrgica abierta o la traqueostomía percutánea.
La traqueostomía percutánea es la técnica de elección en un porcentaje muy elevado de la necesidad en UCI ya que es una técnica más rápida y segura, y además no precisa de traslado del paciente a quirófano.
2.1. Personal, material necesario y preparación para la técnica
El personal óptimo para la realización del procedimiento de traqueostomía percutánea son dos médicos, una enfermera y una auxiliar de enfermería.
El material necesario para la realización de la traqueostomía percutánea es:
- 2 batas estériles, 2 gorros, 2 mascarillas y guantes estériles.
- Kit de traqueostomía percutánea. Dispone de: la cánula de traqueostomía, un introductor de calibre 14G, un dilatador, una guía, jeringa de 10cc y un bisturí con mango.
- Fórceps de Griggs.
- Lubricante en spray.
- Gasas estériles
- Antiséptico
- Jeringa de 10 cc.
- Sistema de aspiración con sondas de un solo uso y Yankauer.
- Cinta para sujetar la cánula.
- Laringoscopio
- AMBÚ
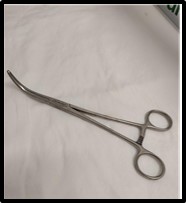
|
Imagen 30: Fórceps de Giggs |
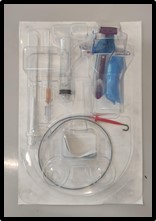
|
Imagen 31: Kit de traqueostomía para técnicade Griggs
|
2.2. Planificación y preparación
- No se trata de un procedimiento de emergencia por lo que requiere la firma del consentimiento informado, ya sea del paciente, si su situación lo permite, o del familiar.
- Si el paciente es alimentado mediante sonda nasogástrica, la nutrición enteral se parará mínimo 6 horas antes de la intervención y la sonda nasogástrica quedará en conectada a una bolsa en declive con intención de vaciar el contenido gástrico y de ese modo reducir la posibilidad de broncoaspiración.
- Disponer de todo el material estéril y no estéril preparado. Acercar el carro de paro al box, por si se produce alguna complicación y precisara de la reintubación del paciente.
- Preparar la medicación prescrita por el médico. Al igual que para la intubación endotraqueal el paciente debe estar sedoanalgesiado y relajado.
- Tener disponible tanto soluciones de cristaloides como expansores del volumen, por si se produce hipotensión durante la fase de anestesia.
- Comprobar el correcto funcionamiento de las vías venosas o colocación de nuevas vías de acceso.
- Revisar el correcto funcionamiento del laringoscopio, la aspiración y la bolsa de resucitación AMBÚ dejándola conectada a la toma de oxígeno con flujo de 15 litros.
- Monitorización contínua de saturación de oxígeno, presión arterial y frecuencia cardíaca.
- Se retira la almohada de la cabeza del paciente. Se coloca una tabla rígida en la espalda del paciente y un rodillo debajo de sus hombros.
- Se realiza la limpieza y desinfección del cuello del paciente.
2.3. Intervención de enfermería en el procedimiento de traqueostomía percutánea.
- Lavado de manos higiénico y colocación de guantes no estériles y mascarilla.
- Ayuda a los médicos a vestirse de forma estéril con bata y guantes estériles.
- Abrir tallas o sábana estéril que el médico colocará encima del paciente.
- Abrir el set de traqueostomía, fórceps de Griggs, jeringa de 10 cc y gasas (que se impregnarán de antiséptico con lo que el médico realizará una nueva desinfección de la zona).
- Lubricar la cánula de traqueostomía. El médico comprobará el correcto funcionamiento del balón de neumotaponamiento.
- Aspiración de secreciones bronquiales y de cavidad bucal.
- El médico encargado de la vía aérea, con ayuda de la laringoscopia retira el tubo endotraqueal, desinflando el balón de neumotaponamiento, hasta dejarlo en la laringe por encima de las cuerdas vocales, donde infla de nuevo el balón. De esta forma se deja libre la zona de vía aérea infraglótica.
- El médico encargado del procedimiento inicia la intervención. Existen diferentes técnicas de traqueostomía percutánea dependiendo de la forma de dilatación de la abertura, siendo las más utilizadas en nuestro país la técnica de Griggs y la técnica de dilatadores progresivos.
- Mediante una técnica de Seldinger, se enclava el introductor entre el cartílago cricoides y el primer cartílago traqueal o entre el primer y segundo cartílago traqueal. Se introduce la guía alambre por el introductor y éste se retira.
- En la técnica de dilatadores progresivo la dilatación se realiza a través de la utilización progresiva de 7 dilatadores cuyo tamaño se va incrementando de los 12 a los 36 Fr. El dilatador de mayor calibre permite la entrada de la cánula hasta su posición definitiva.
- Con la técnica de dilatación simple con fórceps de Griggs, se utiliza una pinza especial acanalada que se introduce sobre el alambre guía dentro de la luz traqueal. En esta posición, la pinza se abre creando la estoma a través del cual se introduce la cánula.
- Una vez insertada la cánula se infla el balón de neumotaponamiento y se realiza una aspiración de secreciones a través de la cánula para eliminar posibles restos hemáticos y secreciones.
- Conectar el AMBÚ y comprobar la correcta posición de la cánula mediante auscultación y observando los movimientos del tórax en la respiración. A continuación, se acoplan las tubuladuras del respirador a la cánula ajustando los parámetros de FiO2 y PEEP requeridos y se retira el tubo endotraqueal.
- Se fija la cánula con la cinta y se protege la estoma con gasas estériles.
- Se solicita una placa de tórax de comprobación.
- Durante todo el procedimiento la enfermera debe vigilar el estado hemodinámico del paciente, el nivel de sedoanalgesia y los parámetros del respirador (volúmenes y presiones), además de estar atenta a posibles complicaciones y responder a ellas en el menor tiempo posible.
- A continuación, se recoge todo el material utilizado, se retira el rodillo de los hombros y la tabla rígida, dejando al paciente en posición semi-Fowler.
- Mantener al paciente en reposo las siguientes 4-6 horas.
- Por último, registrar el procedimiento e incidencias en la historia clínica del paciente.
- Pasadas entre 4 y 6 horas se puede reiniciar la NE.
2.4. Complicaciones de la traqueostomía percutánea.
Las posibles complicaciones intraoperatorias y posoperatorias de la traqueostomía percutánea se registran en la Tabla 6:
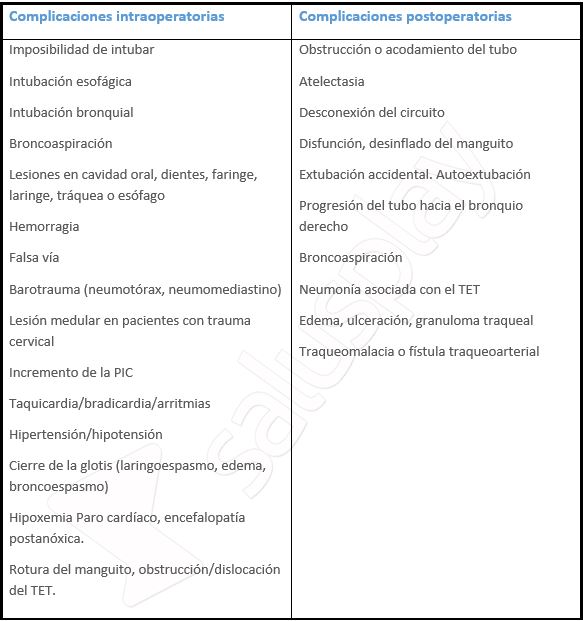
Tabla 6: Tabla adaptada de las complicaciones de la traqueostomía percutánea
3. CRICOTIROTOMÍA
La cricotirotomía (también llamada punción de emergencia de la vía aérea) es una técnica de emergencia médica para asegurar la vía aérea en situaciones de riesgo vital. Normalmente utilizada cuando no hay posibilidad de control de la vía aérea mediante la intubación orotraqueal o la traqueotomía.
Al ser una vía de pequeño tamaño es menos traumática, más reversible y transitoria que la traqueostomía, pero una vez superada la situación de riesgo vital, si la causa persiste, deberá ser reemplazada.
Es una técnica muy poco utilizada por los avances en los nuevos dispositivos para el manejo de la vía aérea, pero es importante estar familiarizado con ella por ser un recurso fiable en situaciones de compromiso vital.
Las indicaciones para la realización de una cricotirotomía son:
- Dificultad en la intubación por anormalidades anatómicas de la vía aérea, hemorragia masiva en la cavidad oral, hiperplasia obstructiva de la amígdala lingual o hematoma masivo de lengua.
- Traumatismo maxilofacial grave
- Obstrucción de la vía aérea superior (cuerpo extraño, edema, ingestión de cáusticos, etc.).
Está contraindicada en pacientes de peso inferior a 40 kg debido a que la membrana es muy pequeña o en situaciones en que la zona se encuentra comprometida (estenosis subglótica, sección de la tráquea, hematoma del cuello posquirúrgico…)
La tasa de complicaciones de la cricotirotomía es elevada alcanzando el 40%, sobre todo en los casos de emergencias, normalmente debido al trauma (hemorragias, hematomas…) o a inadecuada colocación de la cánula (enfisema subcutáneo, neumomediastino, falsa vía…)
El procedimiento hospitalario para la cricotirotomía puede ser quirúrgica o percutánea, siendo en UCI la percutánea la de elección.
Consisten en un procedimiento con técnica Seldinger: se realiza una punción en la membrana cricotiroidea, a través de la aguja se introduce la guía metálica en dirección caudal y se retira el trocar de punción. Se realiza una pequeña incisión vertical con bisturí por debajo de la guía para agrandar el orificio. A continuación, se pasa el dilatador y, sobre éste, la cánula. Se retira guía y dilatador. Se acomoda la cánula y se fija con una cinta alrededor del cuello.
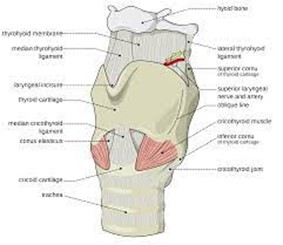
|
Imagen 32: Localización de la membrana cricotiroidea Fuente: Larynx_external_en.svg |
BIBLIOGRAFÍA
- Casabona I, Santos R, Lillo M. Historia y evolución de la ventilación mecánica. [Internet]; 2017. Disponible en: https://fcsalud.ua.es/es/portal-de-investigacion/documentos/monografias-libros-y-capitulos-2016/historia-y-evolucion-de-la-ventilacion-mecanica.pdf.
- Dräger. https://www.draeger.com/Library/Content/technology-for-life-br-9070355-en.pdf. [Online].
- García-Talavera, I., Lobato, S. D., Bolado, P. R., Villasante, C. Músculos respiratorios. Arch Bronconeumol [Internet]. 1992; 28(5), 239-246. Disponible en: https://www.sciencedirect.com/science/article/abs/pii/S0300289615313351
- Mena, E. C., & Bolton, R. M. Aparato respiratorio. Mediterráneo [Internet] 1999; 27, 185-189. Disponible en: https://d1wqtxts1xzle7.cloudfront.net/36915107/Aparato_Respiratorio_Fisiologia_y_Clinica_5%C2%AA_Ed.pdf?1425936221=&response-content-disposition=inline%3B+filename%3DAparato_Respiratorio_Fisiologia_y_Clinic.
- Turchetto E.S, Tusman G. Respiratorio. En: Ceraso D.H. Terapia Intensiva. 4º Edición. Buenos Aires. Médica Paramericana; 2007. p.175-359.
- Clemente F.J. Iniciación a la Ventilación Mecánica: Aplicaciones y Cuidados. 2º Edición. Formación Continuada Logoss; 2006.
- Sánchez T., Concha I. Estructura y Funciones del sistema respiratorio. Neumol Pediatr [Internet]. 2018; 13 (3): p. 101-106. Disponible en: https://neumologia-pediatrica.cl/index.php/NP/article/view/212
- García E., Sandoval J.C., Díaz L.A., Salgado J.C. Ventilación mecánica invasiva en EPOC y asma. Med Intensiva [Internet].2011; 35(5): p.288-298. Disponible en: https://medintensiva.org/es-ventilacion-mecanica-invasiva-epoc-asma-articulo-S0210569110002871
- Goñi R., Yoldi E., Casajús L., et al. Fisioterapia respiratoria en la unidad de cuidados intensivos: Revisión bibliográfica. Enferm Intensiva [Internet]. 2018; 29 (4): p.169-181. Disponible en: https://www-sciencedirect-com.sabidi.urv.cat/science/article/pii/S1130239918300580
- Colaianni N., Castro M. Terapia nasal de alto flujo en la insuficiencia respiratoria aguda hipoxémica por SARS-CoV-2. Rev Patol Respir [Internet]. 2020; 23 (3): p. 99-107. Disponible en: https://www.revistadepatologiarespiratoria.org/descargas/PR_23-3_99-107.pdf
- Guérin C., Reignier J., Richard JC., et al. Posicionamiento en decúbito prono en el síndrome de dificultad respiratoria aguda grave. N Engl J Med [Internet]. 2013; 368: p.2159-2168. Disponible en: https:// www.nejm.org/doi/full/10.1056/nejmoa1214103
- Thompson B.T., Chambers R.C., Liu K.D. Síndrome de distrés respiratorio agudo. N Engl J Med [Internet]. 2017; 377: p. 562-572. Disponible en: https://www.nejm-org.sabidi.urv.cat/doi/10.1056/NEJMra1608077?uri_ver=Z39.88-2003&rfr_id=ori:rid:crossref.org&rfr_dat=cr_pub0pubmed
- Colaboradores de Wikipedia. Relación ventilación-perfusión [Internet]. Wikipedia, La enciclopedia libre, 2021. Disponible en: https://es.wikipedia.org/w/index.php?title=Relaci%C3%B3n_ventilaci%C3%B3n-perfusi%C3%B3n&oldid=134126240.
- Colaboradores de Wikipedia. Sistema de control de la respiración [Internet]. Wikipedia, La enciclopedia libre; 2021 feb 18, 12:52 UTC [cited 2021 abr 15]. Disponibleen: https://es.wikipedia.org/w/index.php?title=Sistema_de_control_de_la_respiraci%C3%B3n&oldid=133321088.
- Aristizábal-Salazar, R. E., Calvo-Torres, L. F., Valencia-Arango, L. A., Montoya-Cañon, M., Barbosa-Gantiva, O., Hincapié-Baena, V. Equilibrio ácido-base: el mejor enfoque clínico. Revista Colombiana de Anestesiología, [Internet]; 2015 43(3), 219-224. Disponible en:https://www.sciencedirect.com/science/article/pii/S0120334715000441
- Cruz Mena E, Moreno B. Aparato Respiratorio: Fisiología y Clínica, cuarta edición. [Internet]Publicación Técnica Mediterráneo, Santiago de Chile. 1999. Disponible en:http://www.untumbes.edu.pe/vcs/biblioteca/document/varioslibros/0562.%20Aparato%20respiratorio.%20Fiaiolog%C3%ADa%20y%20cl%C3%ADnica.pdf
- Colaboradores de Wikipedia. Hipoxia. Wikipedia, La enciclopedia libre [Internet]; 2021 [fecha de consulta: 16 de abril del 2021]. Disponible en https://es.wikipedia.org/w/index.php?title=Hipoxia&oldid=133783721.
- Colaboradores de Wikipedia. Hipercapnia. Wikipedia, La enciclopedia libre [Internet] 2020. Disponible en https://es.wikipedia.org/w/index.php?title=Hipercapnia&oldid=131748438.
- Masclans, J. R., Pérez-Terán, P., Roca, O. Papel de la oxigenoterapia de alto flujo en la insuficiencia respiratoria aguda. Medicina Intensiva [Internet] 2015; 39(8), 505-515. https://www.sciencedirect.com/science/article/abs/pii/S0210569115001217
- Arraiza Gulina, N. Guía rápida y póster de dispositivos de oxigenoterapia para enfermería. [Internet] 2015. Disponible en: https://academica-e.unavarra.es/handle/2454/18478
- Palacio Herrero, C. Intervención de la enfermería en la cámara hiperbárica.2015. Disponible en: https://repositorio.unican.es/xmlui/handle/10902/7470
- Vásquez Teran A, Díaz Rodríguez S, Alarcón Hinojosa M, Iza Niza A, Herrera Bastidas G, Casa Tipán J. Cuidados de Enfermería al inicio de Ventilación Mecánica Invasiva en la Unidad de Cuidados Intensivos. CAMbios-HECAM [Internet]. 14may2020 [citado 24abr.2021]; 18(2):106-15. Disponible en: https://revistahcam.iess.gob.ec/index.php/cambios/article/view/558
- Aristizábal-Salazar, R. E., Calvo-Torres, L. F., Valencia-Arango, L. A., Montoya-Cañon, M., Barbosa-Gantiva, O., Hincapié-Baena, V. Equilibrio ácido-base: el mejor enfoque clínico. Rev Colomb Anestesiol. [Internet] 2015; 43(3), 219-224. Disponible en: https://www.sciencedirect.com/science/article/pii/S0120334715000441
- Mugarra, G. Dispositivos para la ventilación de urgencia no quirúrgica. Manejo de la vía aérea. Disponible en: https://sofos.scsalud.es/sofosdocs/Urgencias/MVAA2015_5/modulos/3/MVAA%20M3%20T1.pdf
- Elsevier Connect. Inserción de la mascarilla laríngea de intubación Fastrach. (MLF). 2017. Disponible en: https://www.elsevier.com/es-es/connect/medicina/insercion-de-la-mascarilla-laringea-de-intubacion-fastrach-mlf
- Colaboradores de Wikipedia. Intubación traqueal. Wikipedia, la enciclopedia libre. 23 de abril de 2021. Disponible en: https://en.wikipedia.org/w/index.php?title=Tracheal_intubation&oldid=1019436227 .
- Melgar, A. B., Galván, M. J., Gandullo, E. V., Hidalgo, A. G. Manejo del paciente traqueostomizado, cánulas y aplicación de fármacos inhalados. Manual de diagnóstico y terapéutica en neumología. 3º edición. Neumosur, [Internet] 2016; 293-299. Disponible en:https://www.neumosur.net/files/publicaciones/ebook/25-TRAQUEOSTOMIZADO-Neumologia-3_ed.pdf
- Gutiérrez Muñoz Fernando R.. Insuficiencia respiratoria aguda. Acta méd. peruana [Internet]. 2010 Oct; 27(4 ): 286-297. Disponible en:
- http://www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S1728-59172010000400013&lng=es.
- Hernández-López GD, Zamora GSE, Gorordo SLA, et al. Síndrome de insuficiencia respiratoria aguda. Rev Hosp Jua Mex. [Internet] 2015;82(1). Disponible en: https://www.medigraphic.com/cgi-bin/new/resumen.cgi?IDARTICULO=57596
- Carpio, C., D. Romera, J. Fernández-Bujarrabal. "Insuficiencia respiratoria aguda." Medicine-Programa de Formación Médica Continuada Acreditado 10.63. [Internet] 2010; 4332-4338. Disponible en: https://dialnet.unirioja.es/servlet/articulo?codigo=3316690
- Palencia-Herrejón, E., Borrallo-Pérez, J., Pardo-Rey, C., & de la SEMICYUC, G. D. Intubación del enfermo crítico. Med Intensiva. [Internet] 2005; 32(Supl. 1), 3-11. Disponible en: https://www.medintensiva.org/es-pdf-13116121
- Rooco, C., Guzmán, J. Manejo de la vía aérea por acceso infraglótico: ventilación jet y cricotirotomía. Rev Chil Anest [Internet] 2010; 39, 158-66. Disponible en: http://www.sachile.cl/upfiles/revistas/4ce1456608bc9_rocco.pdf
- Moya, C. Sistemas de humidificación en ventilación mecánica. Mirada de un terapeuta respiratorio. Teoría y praxis investigativa, 2008; 3(2), 73-82. Disponible en: https://Dialnet-SistemasDeHumidificacionEnVentilacionMecanicaMirad-3701012.pdf
- Quintana Carrasco, J. K. Manejo fisioterapéutico de humidificación en ventilación mecánica invasiva, 2018. Disponible en: https://core.ac.uk/download/pdf/230598397.pdf
- Dávila Cabo de Villa Evangelina, López González Rosendo, Márquez Ercia Fernando, Hernández Dávila Carlos. Intubación de secuencia rápida. Medisur [Internet]. 2015 Ago ; 13( 4 ): 533-540. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1727-897X2015000400010&lng=es.
- González, M. G. Procedimiento de traqueostomía percutánea: control y seguimiento de enfermería. Enfermería intensiva [Internet]. 2009; 20(2), 69-75. Disponible en: https://www.sciencedirect.com/science/article/abs/pii/S1130239909711484
- Hernández, C. P., Santos, M. M., Huelva, A. B. Traqueostomía: Indicaciones, técnica y complicaciones. Intubación. Disponible en: https://seorl.net/PDF/Laringe%20arbor%20traqueo-bronquial/110%20-%20TRAQUEOTOM%C3%8DA%20INDICACIONES,%20T%C3%89CNICA%20Y%20COMPLICACIONES.%20INTUBACI%C3%93N.pdf
- Melgar, A. B., Galván, M. J., Gandullo, E. V., Hidalgo, A. G. Manejo del paciente traqueostomizado, cánulas y aplicación de fármacos inhalados. Manual de diagnóstico y terapéutica en enumología. 3º edición. Neumosur [Internet] 2016; 293-299. Disponible en: https://www.neumosur.net/files/publicaciones/ebook/25-TRAQUEOSTOMIZADO-Neumologia-3_ed.pdf
- Por I., Ramchandani A., Moreno M. Ventilación Mecánica: Conocimientos básicos. https://especialidades.sld.cu/enfermeriaintensiva/files/2014/04/vent_mecanic_princ_basic.pdf
- Gutiérrez Muñoz Fernando. Ventilación mecánica. Acta méd. peruana [Internet]. 2011 Abr; 28 (2): 87-104. Disponible en: http://www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S1728-59172011000200006&lng=es.
- Sánchez, J. I., Lozano, R. M., Tortosa, F. C., Morales, M. R., Dormal, F. P., & Amorós, A. L. PROBLEMAS PSICOLÓGICOS EN PACIENTES SOMETIDOS A VENTILACIÓN MECÁNICA. Enfermería Global [Internet] 2002; 1. Disponible en: https://digitum.um.es/digitum/bitstream/10201/23857/1/680-3168-3-PB.pdf
- Hernández-López GD, Zamora GSE, Gorordo SLA, et al. Síndrome de insuficiencia respiratoria aguda. Rev Hosp Jua Mex. 2015;82(1). Disponible en: https://www.medigraphic.com/cgi-bin/new/resumen.cgi?IDARTICULO=57596
- Rodriguez-Buenahora Ruben Dario, Ordoñez-Sánchez Sergio Alexander, Gómez-Olaya Jimmy Leandro, Camargo-Lozada Marly Esperanza. Decúbito prono en el Síndrome de Dificultad Respiratoria Aguda, de la fisiología a la práctica clínica. Medicas UIS [Internet]. 2016 Aug; 29 (2): 81-101. Disponible en: http://www.scielo.org.co/scielo.php?script=sci_arttext&pid=S0121-03192016000200009&lng=en.
- Martinón-Torres, F., Martinón-Sánchez, J. M. Toracocentesis y drenaje pleural. An Pediatr Contin [Internet] 2003; 1(3), 159-165. Disponible en: https://www.elsevier.es/es-revista-anales-pediatria-continuada-51-articulo-toracocentesis-drenaje-pleural-S1696281803716084
- Estrada Masllorens, J. M., Galimany Masclans, J., Sarria Guerrero, J. A. Drenaje torácico cerrado. Sistema de recogida no reutilizable: Pleur-evac®. Nursing [Internet] 2012; vol. 30, num. 6, p. 54-58. Disponible en: http://diposit.ub.edu/dspace/handle/2445/33264
- Iñiguez, F. Terapia inhalatoria en los pacientes con ventilación mecánica domiciliaria. Neumol Pediátr, [Internet] 2012; 87. Disponible en: https://www.researchgate.net/profile/Fernando-Iniguez/publication/308715130_Terapia_inhalatoria_en_los_pacientes_con_Ventilacion_Mecanica_Domiciliaria/links/57ec76b108ae92eb4d265ba5/Terapia-inhalatoria-en-los-pacientes-con-Ventilacion-Mecanica-Domiciliaria.pdf
- Retuerto Platero, C. Guía de cuidados de enfermería al paciente adulto en terapia de oxigenación por membrana extracorpórea (ECMO) 2016. Disponible en: https://core.ac.uk/download/pdf/211101545.pdf
- Lema, B. D., Riu, P., Casan, P. Tomografía por impedancia eléctrica. Estandarización del procedimiento para su aplicación en neumología. Arch. Bronconeumol. [Internet] 2006; 42(6), 299-301. Disponible en: https://medes.com/publication/29610
- Riera J., Riu P.J., Casan P., Masclans J.R. Tomografía de impedancia eléctrica en la lesión pulmonar aguda. Med. Intensiva [Internet]. 2011 nov; 35(8): 509-517. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0210-56912011000800009&lng=es.
- Monsalve-Naharro José Ángel, Domingo-Chiva Esther, García Castillo Sergio, Cuesta-Montero Pablo, Jiménez-Vizuete José María. Óxido nítrico inhalado en pacientes adultos con síndrome de distrés respiratorio agudo. Farm Hosp. [Internet]. 2017 Abr; 41( 2 ): 292-312. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1130-63432017000200292&lng=es.
- López, M. R., Canzobre, S. R. Ferreiro, A. P. Protocolo de manejo del paciente con terapia de óxido nítrico. Enfermería en cardiología: revista científica e informativa de la Asociación Española de Enfermería en Cardiología, [Internet] 2017; (72), 56-62. Disponible en: https://dialnet.unirioja.es/servlet/articulo?codigo=6308145
- López, L. R. El decúbito prono en el Síndrome de Distrés Respiratorio del Adulto: cuidados de enfermería. Enferm Intensiva [Internet] 2002; 13(4), 146-154. Disponible en: https://dialnet.unirioja.es/servlet/articulo?codigo=636868
- Iñiguez, F. Terapia inhalatoria en los pacientes con ventilación mecánica domiciliaria. Neumol Pediátr. 2012; 87. Disponible en: https://www.researchgate.net/profile/Fernando-Iniguez/publication/308715130_Terapia_inhalatoria_en_los_pacientes_con_Ventilacion_Mecanica_Domiciliaria/links/57ec76b108ae92eb4d265ba5/Terapia-inhalatoria-en-los-pacientes-con-Ventilacion-Mecanica-Domiciliaria.pdf
- Estrada Masllorens, J. M., Falcó Pegueroles, A. M., Moreno Arroyo, M. C. Drenaje torácico cerrado. Procedimiento y cuidados de enfermería a propósito de un caso. Nursing [Internet] 2012, vol. 30, num. 5, p. 50-57. Disponible en: https://core.ac.uk/download/pdf/16208296.pdf
