La informació i la comunicació dels professionals als familiars d'un pacient crític és un dels aspectes més importants de l'assistència en les Unitats de Cures Intensives, i forma part del propi acte assistencial. Cal adquirir habilitats de comunicació per aconseguir que la informació serveixi de relació d'ajuda amb la família, sobretot en la comunicació de males notícies, inherent a la pràctica de la medicina en general, i de la medicina intensiva en particular.
Segons la definició de Carl Rogers, filòsof humanista nord-americà, la relació d'ajuda és el tipus de relació entre dues persones, en la qual la que pretén ajudar tracta de fer sorgir de l'altra els recursos i les capacitats que posseeix, però que es troben latents a causa de la situació de crisi que està vivint, per tal que afronti els problemes de la forma més adequada i resolutiva possible.
Els pilars sobre els quals es construeix aquesta relació d'ajuda són el respecte absolut a la persona, el que implica absència de prejudicis per part de la persona que vol ajudar, empatia, autenticitat i congruència entre el que es diu, com es diu i de quina forma es diu.
Les tècniques de comunicació poden aprendre, però la relació que establim amb el pacient i amb la família varia segons la nostra trajectòria professional i el nostre bagatge vital. També és distinta la relació que s'estableix entre metge-pacient, o entre infermera-pacient i familiars. La relació amb la infermera sol ser molt més propera, pel simple fet que hi ha més contacte físic i moltes més hores compartides.
L'objectiu de la comunicació amb la família no només és transmetre un missatge, sinó servir d'ajuda en la presa de decisions, i en l'elaboració del procés del dol en el cas d'un desenllaç fatal. Per tant, ha de ser una comunicació empàtica, autèntica i realitzada amb respecte, forjada en un marc de confiança dins de tota la relació assistencial. Ha d'atendre les necessitats immediates dels familiars, en un context de relació d'ajuda psicològica, creant un clima de confiança i empatia.
El model clàssic d'entrevista de donació consta de dues fases ben diferenciades; al principi, l'objectiu és comunicar la defunció, per seguir amb l'obtenció del consentiment per a la donació d'òrgans i teixits.
Amb la comunicació de la mort d'un ésser estimat, es produeix una resposta emocional intensa a les famílies; entren en una situació de crisi vital deguda a la pèrdua que acaben de patir, i que desembocarà inevitablement en l'inici d'un dol. A més, la persona es troba en un estat de confusió i desorientació, que li impedeix la presa de decisions. A hores d'ara necessiten sentir-se acompanyats, escoltats i compresos; necessiten expressar sentiments i emocions, i nosaltres hem d'establir les bases d'una relació d'ajuda, deixant tot el temps que necessitin per integrar la notícia, perquè fins que la família no recupera el control emocional no es pot plantejar l'opció de la donació.
Cridem crisi a "una situació en què un succés incontrolable, imprevisible, inesperat i massiu provoca en el subjecte un impacte incapacitant a nivell cognitiu, afectiu i motor, acompanyat de la pèrdua de control de la situació i de la capacitat d'adoptar respostes eficaces".
En l'actualitat, la majoria de les persones moren en un hospital; un lloc hostil i on la família es troba envoltada d'estranys, i l'inici del dol es produeix en un context en què els professionals sanitaris apareixem com a espectadors. Hem de ser molt respectuosos tant amb el temps que necessitin per assumir la pèrdua, com amb les manifestacions del "seu" dol, que comporta un conjunt de reaccions físiques, intel·lectuals, emocionals, conductuals i espirituals, que seran diferents per a cada persona segons la seva situació personal i la capacitat que tingui de manejar emocions, i dependents en gran mesura de com s'hagi produït la pèrdua.
"L'experiència de les pèrdues és part de l'experiència humana i es pateix al llarg de la vida, i ens dóna l'oportunitat d'ajudar a altres quan pateixen tràngols similars".
En tot procés de dol és comú l'aparició de fases (negació, ira, negociació, depressió i acceptació. Kübler Ross) que hem de conèixer per adaptar la nostra relació d'ajuda, la informació i la comunicació amb la família. La negació de la mort és un indicador de l'inici del dol; és un mecanisme fisiològic de defensa, davant del qual nosaltres podem facilitar l'expressió de sentiments amb expressions com: "¿li puc ajudar?", "és normal que pensi així".
Al llarg d'aquest curs, hem vist situacions en què el procés de morir està íntimament lligat al procés de la donació. L'abordatge, tant de l'entrevista prèvia com de l'entrevista per a la sol·licitud dels òrgans, difereix molt del context en que es trobi el pacient. La comunicació amb les famílies és completament diferent davant la possibilitat d'instaurar una LTSV en un donant potencial, o en el cas d'orientar les cures intensives per a la donació, o davant un potencial donant en asistòlia no controlada. La principal diferència rau en el temps en què els professionals que atenen el pacient han pogut preparar a la família, en previsió d'un desenllaç fatal, i de la relació que s'ha establert durant el temps en què hem assistit a la família i al pacient. Així i tot, i atenent als tipus de donació que hem estudiat (DA i ME), quan la mort es produeix per alguna patologia cardiorespiratòria, la família comprèn millor la defunció. No obstant això, en el cas de pacients en mort cerebral s'afegeix la dificultat de comprendre el fenomen de la mort, ja que el fet d'identificar evidència de vida (batec cardíac, signes de respiració, calor corporal) els genera dubtes i desconfiança.
La paraula "mort" s'utilitza davant l'evidència que no poden, o no "volen" comprendre la situació; s'ha d'introduir aquest concepte mitjançant expressions que condueixin a evidenciar-: "el seu cervell ja no viu", "això és el final", "desgraciadament no ha donat el resultat esperat". Cal tenir en compte que, de la compressió de la mort i del nivell de confiança que hàgim obtingut en la nostra relació amb la família, dependrà en gran manera l'acceptació de la sol·licitud per a la donació.
1. L'ENTREVISTA.
L'entrevista per a l'obtenció del consentiment familiar per a la donació d'òrgans s'estructura en una sèrie de fases successives i independents, que no han de barrejar-se entre si: inici, comunicació de la mort, sol·licitud del consentiment a la donació i finalització. Cal assegurar-se que la família ha comprès el fet de la mort abans de passar a la sol·licitud del consentiment per a la donació.
El professional que intervé en l'entrevista sol pertànyer a l'equip que ha tingut al pacient a càrrec seu, generalment un intensivista, al costat de l'equip coordinador de trasplantaments (metge i infermera), que són els encarregats de sol·licitar el consentiment per a la donació. En qualsevol cas, el professional ha de preparar-minuciosament l'entrevista, sigui quina sigui la seva finalitat; i encara que cada família, situació i entrevista és diferent, s'ha de seguir una metodologia, planificant-la el màxim possible, i intentant no barrejar les fases que hem descrit anteriorment.
Per preparar l'entrevista, és important planificar on es realitzarà, organitzar els recursos materials i humans necessaris, i informar-se sobre la família i el mort, per definir la forma en la qual els comunicarem la mort. Cal reduir al màxim la necessitat d'improvisació, que pot influir en el resultat de l'entrevista.
El primer pas és comprovar la voluntat de la víctima, accedint al registre d'últimes voluntats, com a part de les comprovacions que s'han de realitzar prèvies a la donació segons recull l'article 9 del RD 1723/2012.
Pot ser necessari parlar amb els professionals que han atès el potencial donant, si no són els mateixos professionals que realitzen l'entrevista prèvia per comunicar la mort, per recollir informació sobre la malaltia de base i la causa de la mort. En qualsevol cas, el professional responsable del pacient és qui comença l'entrevista, serà l'encarregat de comunicar la mort, i presentarà amb nom i cognoms a l'equip de coordinadors, sense revelar encara la seva condició de coordinadors de trasplantaments, excepte en aquells casos en els quals la família és qui sol·licita la donació des del primer moment.
És important saber qui han estat acompanyant el pacient, què parentiu els uneix, si ha sorgit algun problema durant l'ingrés, recollir impressions d'altres professionals (sobretot amb el personal d'infermeria que és qui té un tracte més directe amb la família), i saber si és necessari comptar amb mediadors culturals, traductors, o referents religiosos.
L'entrevista prèvia s'ha de realitzar sempre, sense prejutjar el resultat, a excepció d'aquells casos en què se sap amb certesa que el trasplantament no es podrà realitzar.
Hem de comunicar amb temps als familiars directes la importància que acudeixin tots a centre per rebre la informació de la situació i pronòstic del pacient. Frases com: "millor que vinguin, és millor que jo l'hi expliqui" reforcen la importància de comptar amb la presència de tota la família.
No s'ha de limitar el nombre de familiars que participin en l'entrevista, i és convenient identificar aquells membres que puguin tenir més influència en la decisió del grup, als que exerceixen el paper de líder, per no deixar-los aïllats en el moment de la informació i la presa de decisions.
Reunirem als familiars en un lloc tranquil, amb privacitat, sense interrupcions i sense posar límits de temps, i prop del donant, ja que la petició habitual és que vulguin veure-ho. Hem de comptar també amb material destinat al suport i benestar dels familiars (mocadors de paper, aigua, un telèfon, infusions de til·la, cadires suficients ...)
Per superar aquesta primera fase hem de dedicar temps, establint en aquest moment una relació d'ajuda, amb tècniques de comunicació i d'escolta activa (parafrasejar, resums de la informació, reflexions de sentiments, maneig adequat dels silencis, etc.). Fer ús de preguntes obertes, fer aclariments per a l'obtenció d'informació, i una bona comunicació no verbal (to de veu, contacte ocular, contacte físic per confortar, etc.) aconsegueixen un clima de confiança i respecte, fent que els familiars percebin al professional sanitari com una persona honesta, competent, creïble i propera. Però encara aquest no és el moment d'argumentar aspectes positius per a la donació: el nivell d'afectació emocional i cognitiu és tan alt que és difícil plantejar-los que prenguin una decisió sobre la donació.
Per facilitar el control emocional, la nostra actuació ha d'anar orientada a proporcionar suport, fent que la persona se senti acompanyada, escoltada i compresa, facilitant l'expressió de sentiments i emocions: por, tristesa, angoixa, i per què no, enuig.
La comunicació de la mort d'un ésser estimat produeix una resposta emocional intensa a familiars i cercles pròxims, i el nostre suport psicològic ha de ser immediat, per tal d'alleujar els primers signes de sofriment i facilitar la posterior presa de decisions.
És important saber reconduir l'entrevista amb la família, i anar introduint la possibilitat de la donació. No s'ha d'iniciar la sol·licitud de donació fins a tenir evidències clares que la família ha comprès que el seu ésser estimat ha mort. En aquest moment, solen aparèixer preguntes com: "i ara què fem?", "¿Ja no podem fer res?", I tot i que sembla el moment ideal per a sol·licitar la donació, encara cal deixar passar un temps, i plantejar preguntes obertes com: "què els agradaria fer?", que són una forma de sondejar el seu estat emocional.
Fins que la intensitat de les emocions no disminueix per sota de llindar de recuperació, la persona no recupera la capacitat per a la presa de decisions, per tant, fins que la família no arribi a aconseguir aquest control emocional, i han entès i assumit la mort del seu familiar, el coordinador de trasplantaments no pot ni ha de continuar amb la següent fase.
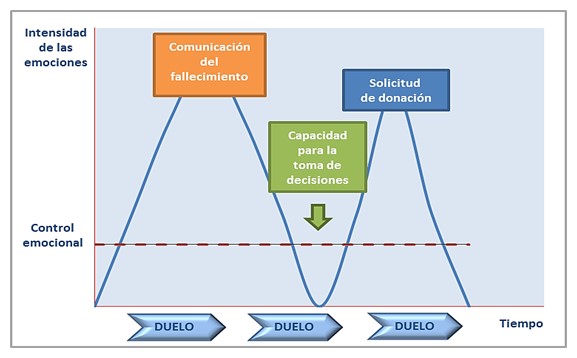
Font: Cures Intensives Orientats a la Donació d'Òrgans. Recomanacions. ONT
Un cop comunicada la mort pel intensivista, el coordinador assumeix la direcció de l'entrevista, interessant-se pels problemes i necessitats immediates de la família, i oferint les ajudes necessàries. El professional que ha comunicat la mort pot abandonar l'habitació si ho desitja.
Amb les famílies immerses en una espiral de sentiments, i encara que sembla que no és el moment adequat, és precisament en aquest moment tan difícil quan es planteja l'opció de la donació: "només pot ser aquest moment".
La sol·licitud de donació és la baula més feble en el complex procés del trasplantament d'òrgans, ja que la família es troba en un moment de xoc emocional, i la nostra actuació estarà limitada per la decisió que prenguin. Sense consentiment familiar per a l'obtenció d'òrgans del potencial donant no hi ha trasplantament.
Aquest moment s'ha definit com: "la pregunta més difícil feta en el pitjor moment a la família més desolada", tot i que dependrà de la nostra capacitat de comunicació i empatia ajudar a la família per, d'alguna manera, positivitzar la pèrdua: "no demanem òrgans, els oferim l'opció de donar".
La sol·licitud del consentiment per a la donació la realitza el coordinador de trasplantaments, que disposa d'eines i habilitats suficients per a poder realitzar aquesta petició en aquest moment difícil i dolorós, i proporcionar als familiars serenitat i tranquil·litat. En realitzar la sol·licitud s'han d'evitar tecnicismes i eufemismes, s'ha de fer de forma directa i sense embuts; el missatge ha de ser clar, senzill i amb frases ben estructurades. S'ha de plantejar com una opció, un dret, un privilegi, o una forma d'ajudar els altres.
És molt important preguntar a la família l'opinió que tenia (o podria tenir) el mort respecte a la donació d'òrgans. Els coordinadors tenen la ferma convicció que s'estan fent el que es deu, i que no hi ha un altre moment per fer-ho. És cert que és un moment difícil per als familiars, però també ho és per als entrevistadors.
No es tracta de demanar òrgans, sinó que es tracta de descarregar el pes de la decisió de la família, indagant en aspectes com si "ja havien parlat del tema amb la persona morta", o si coneixien la seva opinió; o preguntant què creuen que hauria decidit ell / a, amb preguntes com: "¿saben si el mort era contrari a la donació dels seus òrgans?", o "¿saben si el mort havia redactat el document de voluntats anticipades?". Aquesta informació es pot complementar amb arguments, ja organitzats i adequats a l'estat emocional de la família, basats en la solidaritat, en la generositat, en l'amor, en la valentia: "desgraciadament, ell / ella ja no necessita els seus òrgans"," ell / ella ho hauria fet ".

A partir d'aquest moment, els familiars poden respondre de diverses maneres a la nostra sol·licitud, i és quan el professional s'ha de centrar en el que diuen els familiars i com ho diuen, i no és el moment d'argumentar per intentar convèncer-los davant una possible negativa.
Hem de demostrar que són escoltats, i les seves raons són compreses i acceptades. I una vegada que coneixem els seus arguments, el coordinador disposa d'eines per fer que la donació sigui una possibilitat real, utilitzant tècniques de reversió de la negativa:
- Demanar a la família que exposi les seves raons per a la negativa, que es poden analitzar i rebatre utilitzant raons solidàries: "Qualsevol de nosaltres els podem necessitar".
- S'ha de respectar el temps que la família necessita per integrar tota la informació, deixant de banda la donació, sense insistir en la mateixa durant una estona, però mantenint el contacte, i abordant arguments rellevants per a la família.
- A vegades és necessari deixar tot sol a la família perquè no se sentin pressionats en la presa de decisions. Els explicarem on ens poden localitzar, tant per comunicar-nos la seva decisió, com si necessiten que els aclarim qualsevol dubte.
El límit de l'entrevista el marca la família quan emet senyals que no es progressa, es perd l'empatia, o no els està proporcionant cap benefici i sí fa que augmenti el seu dolor continuar amb el tema. Independentment de quin hagi estat el resultat de l'entrevista, s'ha d'acabar amb senyals de condol i afecte, mantenint la relació d'ajuda fins a l'últim moment.
Si la família decideix no donar, s'ha de mostrar disponibilitat per oferir qualsevol tipus d'ajuda (tràmits funeraris, trucada telefònica a altres familiars, oferir una sala de dol, etc.), i ha de manifestar-se que la seva decisió serà respectada, no s'ha de culpabilitzar o utilitzar conceptes de responsabilitat social per fer canviar d'opinió a la família.
Segons publica l'ONT en la seva Memòria d'Activitat de Donació i Trasplantament, en 2019 es van realitzar 2.668 entrevistes per obtenir el permís per a la donació d'òrgans i teixits, de les quals 366 es van resoldre amb la negativa de la família.
Segons aquest informe, els principals motius que indueixen el rebuig a la donació són:
- Incomprensió de la diagnosi de ME per part dels familiars.
- Desconeixement del desig en vida del potencial donant, o que el mort va manifestar en vida seva negativa expressa a la donació.
- Desig de la família de conservar el cos íntegre. Por a la mutilació.
- Certes creences religioses.
- Percepció de mala qualitat en l'atenció rebuda per part de l'equip sanitari: informació inadequada o insuficient, manca de suport, manca de competència tècnica, conflictes entre el personal i la família, comportament fred i falta d'humanitat, enfocament utilitari, o manca de privacitat .
- Experiències negatives prèvies en un procés de donació.
Si s'autoritza la donació, els sentiments que es generen a la família són de satisfacció, de gratitud, motivació, consol, alleujament, orgull i benestar. Agrair la donació, uns dies després mitjançant una trucada telefònica genera una opinió positiva sobre la donació, i tanca formalment la relació establerta amb la família.
Hem de resoldre tots els dubtes i preguntes ens sol·licitin sobre el procés de la donació, amb especial atenció a les etapes del procés, i als temps de l'inici de l'extracció, durada aproximada, i la restauració del cadàver. Se'ls informarà també que, de vegades, és necessària la implantació de catèters o empelts per a la preservació dels òrgans, per a això han de signar un altre document de consentiment.
El document de consentiment per a l'obtenció d'òrgans i teixits queda registrat al costat de la resta de documentació del potencial donant, i es comunica a l'ONT l'obtenció d'aquest consentiment (familiar, representant legal o judicial si escau). Igualment, es registren les entrevistes en les quals el resultat ha estat una negativa a la donació.
Finalment, en acabar l'entrevista, es pregunta a la família si desitgen rebre informació escrita sobre l'evolució dels trasplantaments realitzats, sense donar cap possibilitat de localització i / o identificació dels receptors.
A vegades, "algú" envia una carta d'agraïment, sempre respectant l'anonimat dels receptors.
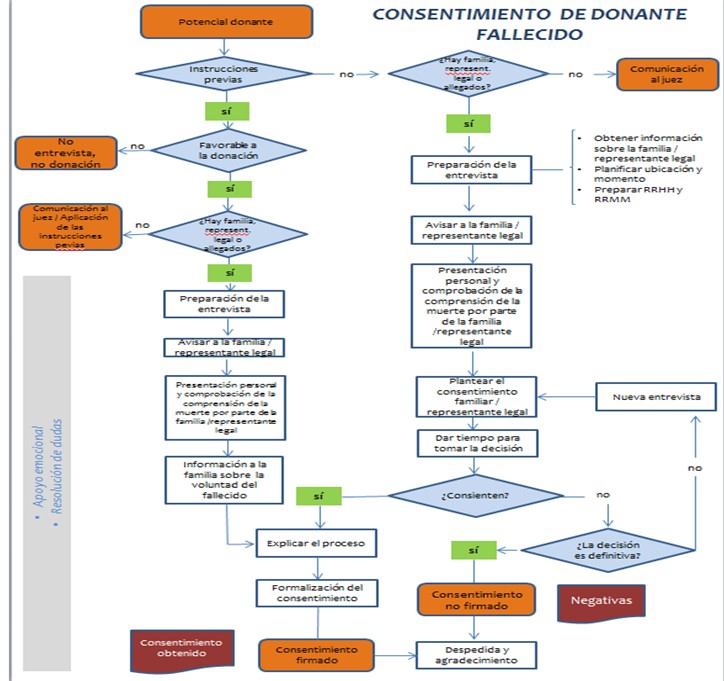
Font: Procés de Consentiment a la donació de mort. ONT
