La capnografia ha arribat a ser un procediment estàndard per al monitoratge del pacient que rep anestèsia, tot i així el monitoratge del CO₂ hauria d'estar igual de considerada a l'àmbit prehospitalari com a signe vital de l'estat ventilatori del pacient, sent una eina que pot ajudar a dirigir el tractament immediat. A més, cada vegada hi ha més evidència científica que subratlla la importància de monitorar ambdues, ventilació i oxigenació en el pacient crític o traumàtic, donant suport a protocols que inclouen aquest paràmetre vital.
Com hem vist, són diversos els camps on la capnografia podria ser de gran utilitat; procediments sota sedació, a l'emergència extrahospitalària i en el cuidatge del pacient crític, així com per a la confirmació de la posició del TET i en la valoració de l'efectivitat de la reanimació cardiopulmonar, entre altres usos exposats a continuació.
1. PACIENT SEDOANALGESIAT
Als anys 50 els capnògrafs van ser utilitzats de manera experimental durant l'anestèsia per mesurar el CO₂ espirat; no va ser fins als anys 80 que el seu ús va ser estès, principalment a la pràctica anestèsica.
La capnografia ha estat utilitzada principalment per anestesistes per prevenir la hipòxia; la capnografia ens ajuda a identificar situacions de ventilació que poden donar lloc a hipòxia si no són corregides.
L'EtCO₂ és l'únic valor que ens dóna informació sobre la via aèria, la respiració i la circulació. La presència d’una ona normal ens indica que la via és permeable i que el pacient està respirant.
A diferència de la pulsioximetria, el capnograma es manté estable mentre el pacient es mou i és fiable en situacions de hipoperfusió. Mentre l'oximetria de pols mesura la saturació d'O₂ a la sang, no proveeix informació de l'estat ventilatori. La capnografia proveeix l'estat ventilatori monitorant el CO₂, el qual pot portar a una identificació més ràpida de compromís respiratori, essent l'indicador més ràpid de compromís respiratori comparat amb el mesurament de SpO2, identificant de manera precoç els esdeveniments adversos relacionats amb els procediments de sedació com l'apnea o l'obstrucció de via aèria superior.
Cal tenir en compte que l'oxigen suplementari pot emmascarar símptomes de compromís circulatori.
El monitoratge de l'EtCO₂ s'ha fet servir principalment en les unitats de reanimació postoperatòries per a la detecció de la depressió respiratòria i per tant la hipoventilació induïda per la sedació severa en pacients adults i pediàtrics, així com també en els serveis d'urgències per a la detecció d'hipoventilació. durant procediments sota sedació i en procediments diagnòstics o terapèutics sota sedació en què la via aèria pot estar compromesa, també en la sedació conscient.
La depressió respiratòria provoca una reducció de la ventilació alveolar degut a la disminució de la freqüència respiratòria o volum tidal. El resultat, és un augment a la PaCO₂. Per definició, hipoventilació és hipercapnia arterial.
L'obstrucció de via aèria superior o apnea obstructiva està basada en la pèrdua de capnograma juntament amb 3 factors més: absència de moviment de la paret toràcica, absència de sorolls respiratoris a l'auscultació i l'absència d'estridor o sons de via aèria superior.
També s'ha observat que és útil per al monitoratge de pacients que usen Analgèsia Controlada pel Pacient (PCA), ja que alerta de manera precoç de la depressió respiratòria.
Tradicionalment, la valoració respiratòria del pacient es realitza mitjançant pulsioximetria, mesurant el percentatge d'oxihemoglobina saturada a la sang, encara que no ens dóna informació sobre la freqüència respiratòria, profunditat, apnea o valors de CO₂. La pulsioximetria ens dóna informació sobre l'oxigenació, però no valora la ventilació.
És comú que en els procediments sota sedació s'administri oxigen suplementari per augmentar les reserves d'oxigen del pacient abans i durant la sedació per prevenir la desaturació durant la hipoventilació, podent emmascarar el deteriorament respiratori del pacient. És per aquest motiu que la desaturació és considerat un signe tardà de compromís respiratori en pacients que hipoventilen.
L'EtCO₂ ha demostrat detectar la hipoventilació abans de canvis en les constants vitals, SatO₂ o observacions clíniques, afegint seguretat al procediment. Així doncs, la capnografia es considera l'indicador més precoç de compromís respiratori i pot identificar esdeveniments adversos associats a procediments de sedació i analgèsia incloent apnea, obstrucció de via aèria superior, laringoespasme, broncoespasme i depressió respiratòria.
Un EtCO₂ superior a 70 mmHg en pacients sense hipoventilació crònica indica fallada respiratori. Les guies de l'American Academy of Pediatrics' recomanen l'ús de l'EtCO₂ durant la sedació profunda.
2. CONFIRMACIÓ DE LA POSICIÓ DEL TET
Possiblement és la indicació més utilitzada, fonamentalment per la seva rellevància i evidència científica.
En diferents estudis publicats els darrers anys s'assegura que la metodologia clínica habitualment emprada per confirmar la posició del tub endotraqueal (TET) consta d'auscultació epigàstrica i pulmonar, observació de moviments toràcics o presència de baf a l'interior del tub, s'han de complementar amb mètodes més objectius com la capnografia, on la correcta col·locació del TET es constata pel manteniment dels nivells capnometria i un capnograma normal al llarg del temps.
El mesurament del CO₂ és un “standard of care” per a la confirmació de la posició del TET segons l'American Society of Anasthesiologists i the American Heart Association, sent el Gold Standard per a la confirmació del mateix a causa de l'alta sensibilitat i especificitat a la PCR, així com la confirmació de l'efectivitat de la ventilació amb dispositius supraglòtics.
El capnograma que es visualitza després de la intubació orotraqueal (IOT) confirma si el TET està posicionat a la tràquea..
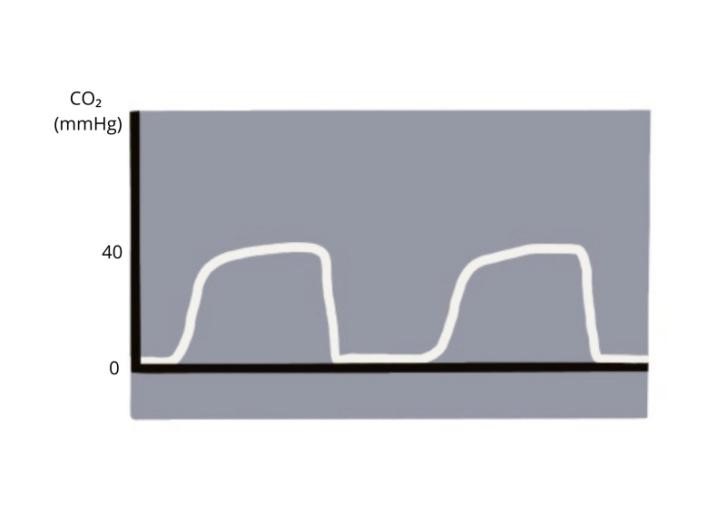
Imatge 15. Visualitzar un capnograma normal després de la IOT confirma que el TET està posicionat en tràquea.
Un altre dels errors típicament comesos és la intubació selectiva, que consisteix en l'exagerada introducció del TET generalment al bronqui principal dret, amb la qual cosa es deixa sense ventilar el pulmó contralateral. S'ha confirmat que en aquesta mena d'errors la capnometria no és un signe predictiu de curta latència, ja que en el 80% dels casos es manté estable o amb alteracions escassament notables. D'altra banda, el capnograma pot presentar un cert patró obstructiu a les fases II i III pel fet que es troba recolzat a la paret del bronqui.
A més, la capnografia facilita la precoç identificació del desplaçament del TET o de la desconnexió del ventilador durant els trasllats o canvis posturals, així com obstruccions, fugues o acodaments del circuit. Es pot fer servir com el “safety check” durant la inserció de traqueotomies percutànies o en el canvi del tub d'aquesta. El desplaçament del TET es reflecteix com un important descens de l'EtCO₂. En cas de desconnexió, per l'absència de lectura de CO₂ s'observarà el valor 0.
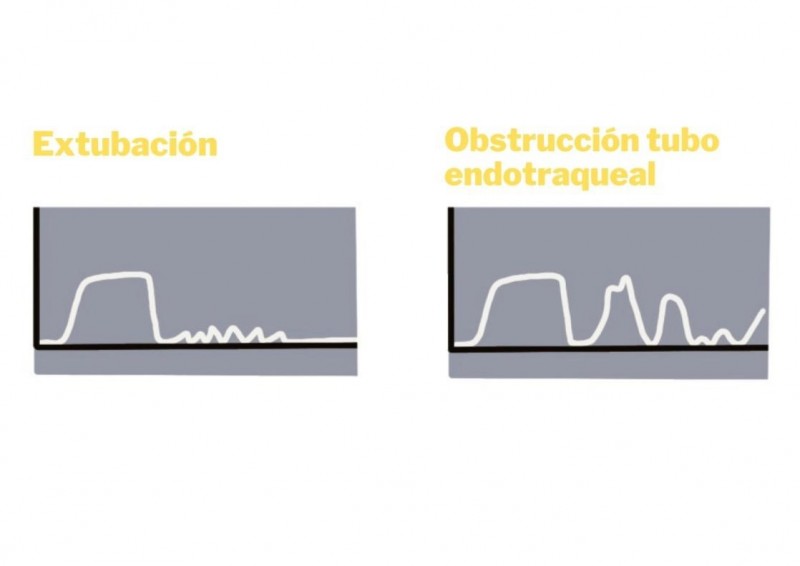
Imatge 16. La desaparició de l'ona quadrada o el descens important de l'EtCO₂ reflecteix el desplaçament, la desconnexió o l'obstrucció del TET.
La definició estàndard d'apnea és l'absència de respiració durant 10 segons o més. La capnografia per si sola no proveeix la diferenciació del tipus d'apnea, ja que hi ha diverses causes d'apnea com la parada cardíaca o respiratòria, per fallada de l'equip, via respiratòria auxiliar desplaçada o apnea del son obstructiva, però independentment de l'etiologia, el pacient està en parada respiratòria.

Imatge 17. El descens proper al 0 de l'EtCO₂ i absència d'ona indica apnea.
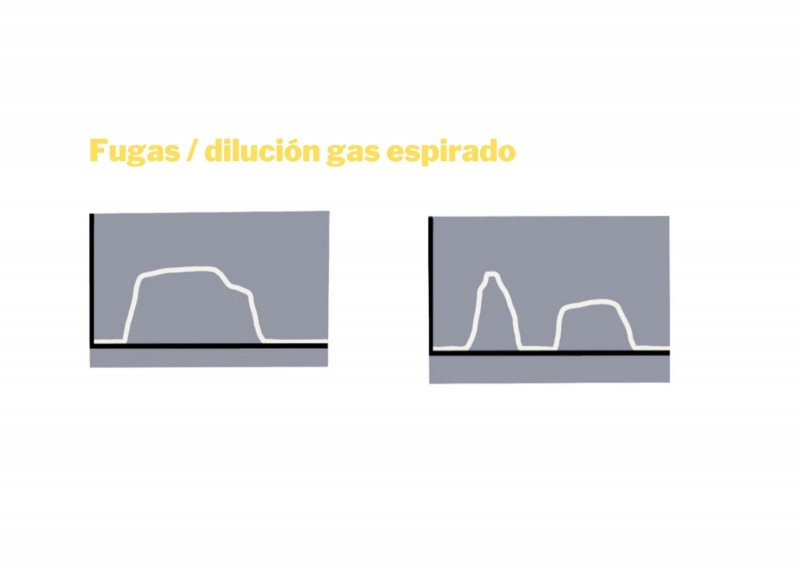
Imatge 18. Alteracions a l'ona quadrada en pacient IOT suggereix fuites o dilució del gas espirat.
L'absència de capnograma després de la IOT suggereix que el TET està posicionat en esòfag, ja que indica l'absència de ventilació, i aquest és el millor mètode objectiu per a la detecció de la intubació en esòfag comparat amb altres mètodes.

Imatge 19. L´absència d´ona quadrada després de la IOT suggereix que el TET està posicionat en esòfag.
L'escàs CO₂ residual al tracte digestiu alt provocaria l'aparició d'una ona irregular mínima i decreixent fins a arribar a zero en poc temps. Aquesta ona mínima que pot aparèixer és degut a la presència de CO₂ de la via aèria superior i de l'esòfag, tot i que el CO₂ és eliminat de manera ràpida durant la ventilació a l'estómac.
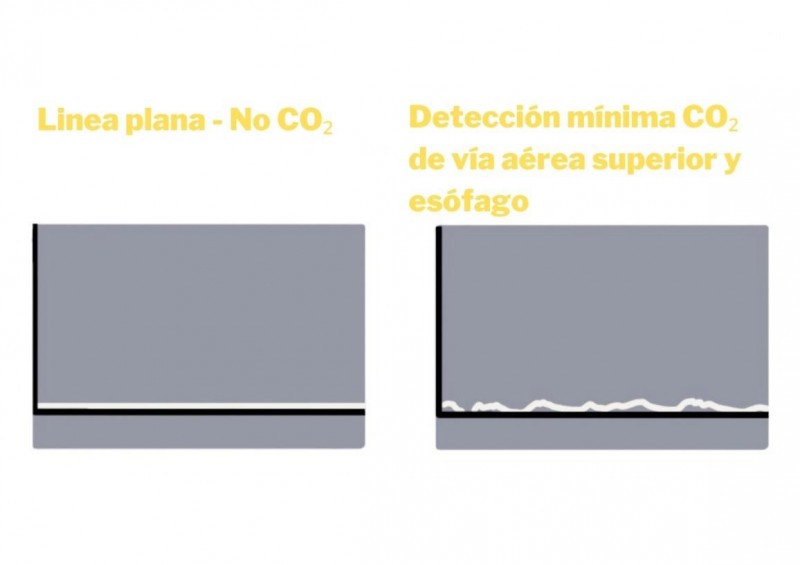
Imatge 20. L'absència d'ona o la presència de línia plana després de la IOT suggereix que el TET està posicionat en esòfag.
Exemple d'intubació esofàgica posterior a ventilació amb bossa autoinflable. La bossa autoinflable empeny el gas alveolar en esòfag i estómac:
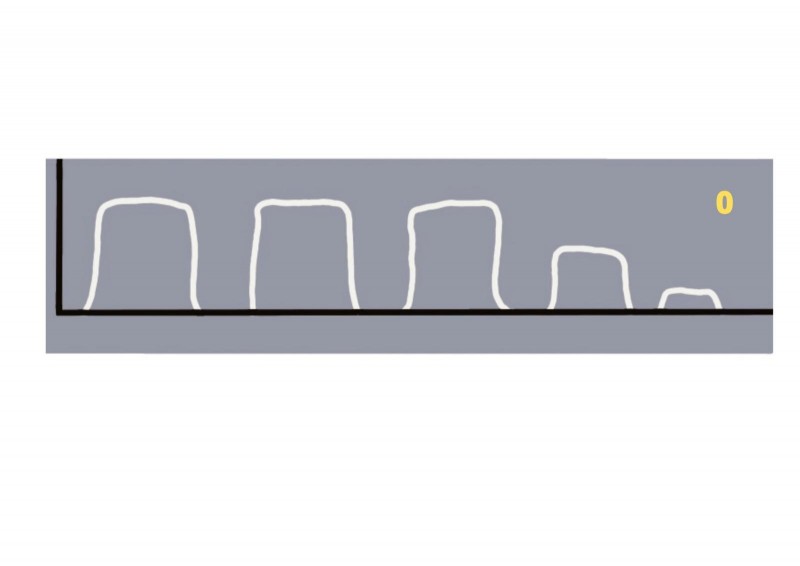
Imatge 21. Ona quadrada descendent després de rentar el CO2 insuflat amb bossa autoinflable a l'esòfag i estómac.
És important remarcar que ingestes prèvies de begudes carbonatades, afavoreixen la presència de CO₂ a l'estómac, podent-se observar un EtCO₂ de 38 mmHg amb ventilació esofàgica i poden ser necessàries almenys 6 respiracions perquè l'EtCO₂ disminueixi a 0.
No obstant això, les formes d'ona de CO₂ produïdes com a resultat tenen una forma anormal i per tant podria detectar-se abans per capnografia que per capnometria.
2.1. Intubació nasotraqueal
El monitoratge de la capnografia també és útil en casos d'intubació nasotraqueal a cegues. El registre del CO₂ espirat a l'extrem proximal facilita el guiatge del tub cap a la laringe durant la intubació nasotraqueal a cegues en el pacient que respira espontàniament. A mesura que el tub s’allunya de la laringe els valors d’EtCO₂ disminueixen.
3. ASSEGURAR LA CORRECTA VENTILACIÓ AMB RESSUSCITADOR MANUAL
Centenars de pacients són intubats o ventilats amb bossa autoinflable amb reservori (o coneguts també com a ambú, de l'anglès Airway Mask Bag Unit) cada any. Tot i no estar exposat a un risc potencial com la intubació esofàgica, són vulnerables a les conseqüències de la sobre-o infra-ventilació.
La ventilació amb bossa autoinflable és un dels mètodes més comuns de ventilació a la parada cardiorespiratòria (PCR), parada respiratòria i trauma, freqüentment usat pel personal format en suport vital bàsic (SVB).
Per assegurar que la tècnica de segellat de la mascareta és correcta i no hi ha pèrdues d'aire, igual que per assegurar que el volum emprat a cada embolada és el que necessita el pacient, evitant la hiper o hipoventilació i fins i tot l'apnea accidental, es recomana l'ús de la capnografia.

Imatge 22. El capnògraf s'ha de situar el més proximal al TET per disminuir l'espai mort al màxim.
4. VALORACIÓ DE LA FR I ALTERACIONS DEL PATRÓ VENTILATORI
L'EtCO₂ i la freqüència respiratòria tenen una relació inversa:
Hipoventilació; una disminució de la profunditat o la freqüència respiratòria disminueix l'eliminació de CO₂ i per tant s'acumularà, obtindrem valors alts d'EtCO₂.
Hiperventilació; Un augment de la profunditat o la freqüència respiratòria augmenta l'eliminació de CO₂, per tant, obtenim valors baixos d'EtCO₂.
4.1. Hipoventilació
Es defineix com l'acumulació de CO₂ com a resultat d'eliminació insuficient del subproducte. La freqüència respiratòria pot no variar, però sovint es veu disminuïda.
Pot resultar durant freqüències normals de respiració, amb ritme respiratori lent (bradipnea) o per volum corrent insuficient (hipopnea).
El patró o ritme de respiració es usualment regular. La forma o morfología del capnograma és normal amb un ràpid increment a la fase II, pendent creixent, gradual, suau i perllondada, que depen de l’esforç de la fase III i un descens abrupte cap a la línea basal de la inspiració. Observarem nivells d’EtCO₂ elevats per sobre de 45 mmHg en presencia de perfusió, circulació i metabolismo normal.
Causes d’hipoventilación són: disminució de la freqüència respiratòria, disminució del volum corrent, compressions toráciques durante RCP, síndrome d’hipoventilació i obesitat i l’ús de farmacs o drogues que deprimeixen el sistema nerviós central.
4.2. Hiperventilació
Es defineix com un nivell baix de CO₂, resultat de l'eliminació excessiva a través de respiració profunda o ràpida o d'acidosi metabòlica.
La freqüència respiratòria pot variar, però sovint es veu incrementada. El patró o ritme de respiració és usualment regular. La forma o morfologia del capnograma és normal amb un ràpid increment a la fase II, pendent decreixent gradual, suau i potser escurçada o maximitzada durant fase III i un descens abrupte a la línia basal durant la inhalació. Observarem la disminució de valors d'EtCO₂, per sota de 35 mmHg a la presència de perfusió, circulació i metabolisme normal.
Causes d'hiperventilació són: ansietat, crisis de pànic, exercici excessiu, augment de la freqüència respiratòria, augment del volum corrent o dolor.
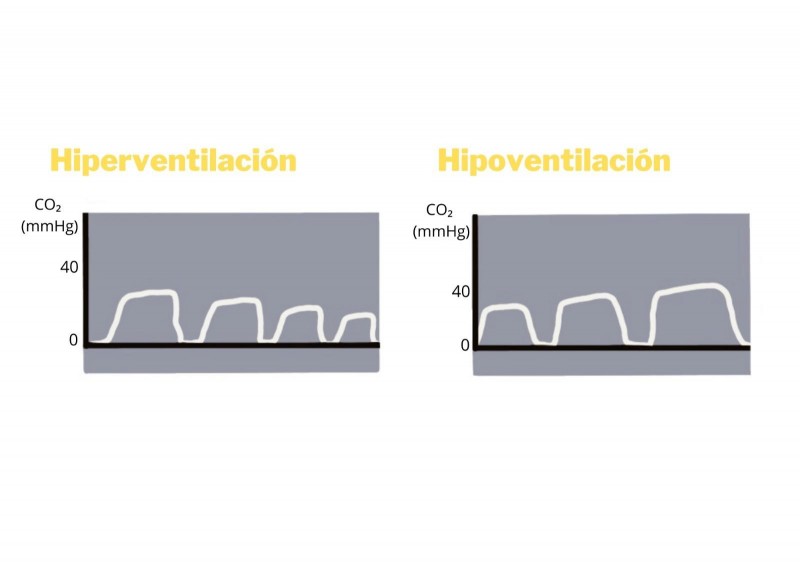
Imatge 23. Hiperventilació, disminució gradual del valor de l'EtCO₂. Hipoventilació, augment gradual del valor de l'EtCO₂.
5.CONTROL DE LA TERAPIA RESPIRATORIA
És imprescindible que tot pacient sotmès a ventilació mecànica invasiva (VMI) i no invasiva (VMNI) es mantingui estretament monitorat, ja que són múltiples els efectes adversos que es poden presentar a nivell respiratori, cardiovascular, neurològic, renal i digestiu, atribuïbles en gran part a la pressió positiva intratoràcica que exerceix el suport ventilatori mecànic.
El pacient que manté respiració espontània però necessita un suport ventilatori mitjançant VMNI també ha d'estar monitorat amb capnografia..
5.1. Efecte rebreathing
El patró característic de reinhalació de CO₂ és un increment o elevació a la fase I o línia basal. Algunes causes potencials de reinhalació inclouen la retenció d'aire en pacients amb antecedents d'asma o malaltia pulmonar obstructiva crònica, la reinhalació de gas exhalat o una disfunció de la vàlvula inspiratòria del respirador o la vàlvula de la bossa autoinflable.

Imatge 24. Efecte rebreathing, elevació de la línia basal degut a la retenció d'aire.
5.2. Osca en la plateau alveolar
Succeeix en pacients amb ventilació mecànica que assisteixen al respirador; fan esforç per respirar. Amb un esforç inspiratori feble, certa quantitat de gas és inspirada del circuit del respirador i passa al capnòmetre generant una osca o esquerda a la fase III.

Imatge 25. Esquerda o osca a la fase III, indica que el pacient assisteix al respirador.
5.3. Weaning
La capnometria s’ha fet servir també per a realitzar el weaning en pacients amb ventilació mecànica, ja que canvis entre EtCO₂ i PaCO₂ poden determinar el moment òptim per la extubació.
6. CONTROL DEL PACIENT AMB PATOLOGIA RESPIRATORIA
6.1. Pacient amb patologia respiratòria obstructiva
Tot i que el valor numèric és important - la capnometria-, les característiques de l'ona o capnograma donen informació rellevant sobre ventilació alveolar i perfusió. L'alçada, longitud, freqüència o forma són representatius de la qualitat de la respiració.
Per exemple, una respiració superficial tindrà poca altura al capnograma, períodes d'apnea tindran la línia basal allargada i vies aèries obstructives tindran un patró conegut comunment com a “aleta de tauró”.
El patró d'aleta de tauró és degut a obstrucció/broncoespasme; el pacient exhala mitjançant una obstrucció de la via aèria provocant una elevació gradual d'EtCO₂ a causa de la barreja d'aire alveolar amb aire de l'espai mort.
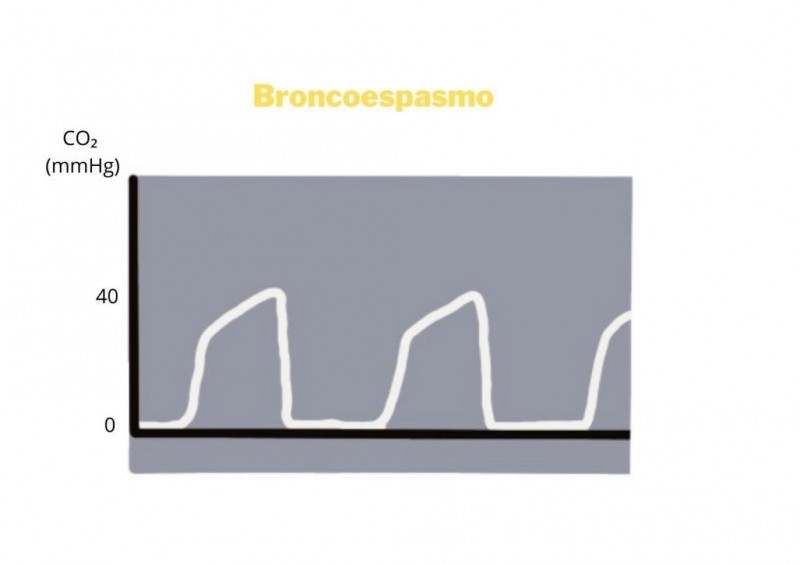
Imatge 26. Capnograma amb la fase III inclinada, patró anomenat com a aleta de tauró. Indica broncoespasme.
Es pot observar que l’altiplà alveolar o fase III comença a convertir-se en un pendent l'angle d'inclinació del qual serà directament proporcional a la gravetat del quadre clínic, a causa de l'alentiment a la sortida de l'aire de l’alvèol degut al broncoespasme.
L'asma és una malaltia caracteritzada per hiperreactivitat bronquial, exsudats inflamatoris i mucositat obstructiva; els bronquiols s'estrenyen impedint el flux aeri a les vies respiratòries, especialment durant l'espiració.
La manera tradicional de valorar la severitat d'aguditzacions asmàtiques inclou tests de valoració, espirometria, GSA i monitoratge de SpO2 i FR; totes tenen limitacions: Els tests de valoració es basen en informació subjectiva i poden ser limitats a certs grups d'edat; l'espirometria aporta un valor objectiu d'obstrucció de via aèria, però requereix coordinació i cooperació amb el pacient però pot ser no factible en pacients pediàtrics o en situacions d'insuficiència respiratòria aguda, la gasometria arterial és dolorosa i difícil de fer en nens i la SpO₂ aporta informació sobre l'oxigenació, però no sobre la ventilació.
D'altra banda, la valoració de la dispnea mitjançant capnografia no requereix esforços i no és invasiva, pot ser valorada de manera contínua i de manera objectiva. D'aquesta manera podem confirmar l'eficàcia o no del tractament pautat.
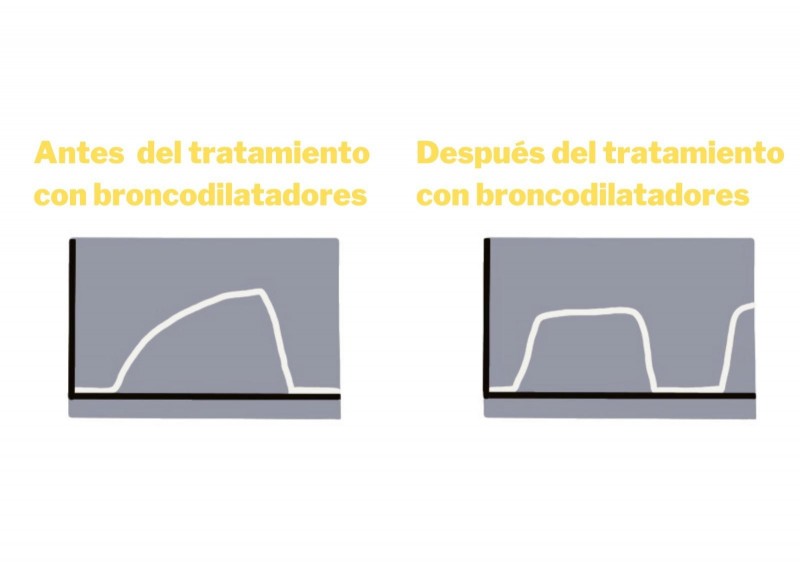
Imatge 27. Patró d'aleta de tauró (broncoespasme) que millora després de l'administració de broncodilatadors.
El capnograma dóna informació del grau d'obstrucció de la via aèria en pacients asmàtics intubats i no intubats.
Al començament de les aguditzacions asmàtiques (crisi lleu), el pacient manté una taquipnea compensadora que provoca una hiperventilació i per tant una petita caiguda de l'EtCO₂.
Quan l'exacerbació empitjora (crisi moderada), els nivells de CO₂ augmenten i presenten valors falsament normals, ja que el pacient es cansa i és incapaç de ventilar de manera adequada.
Finalment, quan ens trobem davant d'una crisi greu, la taquipnea ha desaparegut per donar pas a una bradipnea per esgotament, fet que provoca que el pacient hipoventili i per tant acumulació i elevació de l'EtCO₂.
El tractament ha de ser monitorat no només per paràmetres clínics, sinó també amb valors objectius com l'estabilització de l'EtCO₂ i la normalització de l'aleta de tauró a ona quadrada.
Pacients amb MPOC retenidors mostren una elevació de l'EtCO₂. És rellevant remarcar que aquests pacients tenen un gradient més gran PaCO₂-EtCO₂ a causa de l'augment de l'espai mort fisiològic a causa de la seva patologia pulmonar crònica.
6.2. Pacient amb insuficiència cardíaca
En diversos estudis s'ha observat que l'ona del capnograma permet diferenciar els pacients amb MPOC versus pacients sense la malaltia. L'anàlisi de l'ona es pot utilitzar per monitorar la resposta del tractament en pacients amb asma, MPOC i insuficiència cardíaca congestiva (ICC); ambdues es presenten amb simptomatologia semblant, amb dificultat respiratòria, però amb diferent origen i per tant diferent maneig; l'obstrucció al flux que pateix el pacient MPOC dóna lloc a obstrucció del flux a l'exhalació mentre que la ICC és d'origen cardíac que pot omplir de líquid els pulmons, restringint volum pulmonar, moviment i intercanvi alveolar.
En pacients que acudeixen per dispnea al servei d'urgències, el precoç i el correcte diagnòstic pot ser tot un repte; l'examinació física, radiografia de tòrax, electrocardiograma i analítica de sang estàndard sovint no són suficients per diferenciar si la causa de la dispnea és d'origen cardíac o pulmonar , amb el conseqüent tractament més adient.

Imatge 28. Exemples de patró de capnograma segons la causa de la dispnea.
Els resultats obtinguts suggereixen que automatitzar el capnograma té el potencial de ser útil en serveis d'urgències com a eina no invasiva, a temps real, sense esforç requerit i diagnòstica per diferenciar l'origen de la dispnea basant-se en el capnòmetre, en el valor; el pacient MPOC es caracteritza per la hipoventilació, retenció de CO₂ i alts nivells de PaCO₂, mentre que, a la ICC, es caracteritza pel pobre intercanvi alveolar, i per tant menor CO₂.
En aquest mateix estudi es va demostrar que els pacients amb nivells d'EtCO₂ baixos eren pacients la dispnea dels quals era d'origen cardíac, comparat amb els pacients amb origen pulmonar que l'EtCO₂ era més gran. Arribaren també a la conclusió que l'EtCO₂ era millor mètode que la SpO₂ per tal de poder diferenciar entre causa obstructiva pulmonar o cardíaca.
Tot i els diversos estudis realitzats, no s'ha pogut establir un valor òptim per diferenciar-los, encara que la combinació de la capnografia quantitativa i la fracció N-terminal del BNP (NT-proBNP) juntament amb la valoració clínica és la millor manera de diferenciar la dispnea de causa cardíaca de la respiratòria al servei d'urgències hospitalari. La capnografia quantitativa i el mesurament del NT-proBNP poden millorar la diferenciació i el tractament de la dispnea aguda en les primeres hores de la seva aparició.
7. MANIOBRES DE REANIMACIÓ CARDIOPULMONAR
El monitoratge de l'EtCO₂ és útil per valorar l'efectivitat de les maniobres de ressuscitació cardiopulmonar (RCP) així com la recuperació espontània de la circulació durant la PCR. De fet, a la Guia europea del Resuscitation Council per a suport vital avançat del 2010, es recomana l'ús del capnograma a la RCP per:
- La confirmació correcta de col·locació del TET
- Valoració de la qualitat del massatge cardíac
- Indicador primerenc de recuperació de circulació espontània o ROSC (de l'anglès Return Of Spontaneous Circulation)
- Pronòstic de reanimació.
7.1. La confirmació correcta de la col·locació del TET.
Es ressalta la importància de mantenir un capnograma després de la intubació.
7.2. Valoració de la qualitat del massatge cardíac.
El massatge cardíac òptim no aconsegueix assolir una despesa cardíaca superior al 30%, per això se solen observar valors relativament baixos d'EtCO₂ durant les maniobres de RCP.
Poden presentar-se fluctuacions de fins a 10 mmHg al llarg d'una RCP degut a la ineficàcia de les compressions toràciques, bé per desconeixement de la tècnica, bé per fatiga del reanimador i en la majoria de les ocasions els nivells d'EtCO₂ es recuperen canviant de reanimador.
L'EtCO₂ ens permet tenir informació sobre l'efectivitat dels esforços a la reanimació que fins ara no teníem disponible; no és invasiu, és fàcil aplicar al pacient intubat i la teoria del seu ús durant la RCP és senzilla. Durant la compressió toràcica, el flux sanguini cap als pulmons és baix, de manera que pocs alvèols estan perfosos. S'ha demostrat que l'EtCO₂ es correlaciona bé amb la despesa cardíaca durant la reanimació.
Per tant, l'EtCO₂ es pot fer servir per valorar l'efectivitat dels intents de reanimació i per tant orientar canvis a tècniques que podrien millorar la supervivència.
En conclusió, a millor qualitat de maniobres de reanimació, més despesa cardíaca, per tant, més EtCO₂.
La causa de l'aturada, el ritme inicial i el ràpid inici de RCP poden afectar potencialment el valor de l'EtCO₂: podem afirmar que pacients amb PCR d'origen respiratori tenen valors més alts d'EtCO₂ en el moment de la IOT que els pacients amb fibril·lació ventricular (FV) o taquicàrdia ventricular sense pols (TVSP)).
7.3. Indicador precoç de recuperació de la circulació (ROSC)
Nivells d'EtCO₂>16 mmHg es relacionen amb major supervivència, considerant òptims valors d'EtCO₂>20 mmHg. Valors inferiors a 10mmHg requereix reavaluar i modificar les maniobres de RCP. Diversos estudis han demostrat que un ràpid increment d'EtCO₂ durant la RCP s'ha associat a retorn de circulació espontània, fins i tot prèvia a l'aparició d'un registre electrocardiogràfic o acompanyat de pols carotidi.
Tot i així, els valors d'EtCO₂ obtinguts just en el moment després de la IOT no es correlacionen amb el pronòstic de la recuperació espontània de la circulació; aquest fet pot ser explicat pel fet que, durant el moment d'aturada respiratòria, la producció de CO₂ i despesa cardíaca continuen després de l'aturada respiratori, mentre que a l'aturada per FV o TVSP l'EtCO2 cau a valors propers al zero a causa de la caiguda sobtada de la despesa cardíaca.
En cas d'augment sobtat de valors d'EtCO₂, les compressions han de ser aturades i el ritme cardíac avaluat; en cas contrari, les compressions haurien de continuar.
7.4. Pronòstic de reanimació
L'EtCO₂ pot tindre un pronòstic de reanimació; s'ha observat que un EtCO₂
Un estudi ofereix la nemotècnica per a l'ús de la capnografia a la parada cardiorespiratòria, anomenada PQRST:
- P- Posició del tub. Confirmació de la posició del tub endotraqueal, molt més fiable que altres mesures
- Q- Qualitat (Quality) de les compressions. Ens aporta feedback sobre la qualitat de la RCP
- R- ROSC. Augments sobtats en el valor suggereix recuperació de circulació espontània, disminuint les interrupcions de la RCP
- S-Estratègia (Strategy) per al tractament. Valors i tendències en conjunció amb altres investigacions (ecografia) poden donar assistència al tractament
- T- Finalització (Termination) de la reanimació. Valors i tendències durant el temps poden ser usades en associació amb altres mesures (valors
8. PREDICCIÓ DE LA RESPOSTA A FLUIDS
L'EtCO₂ és útil per predir la resposta a fluids en pacients intubats i amb xoc sèptic amb el test de l'elevació passiva de cames; si l'EtCO₂ augmenta amb l'elevació passiva de cames, el pacient serà candidat a respondre a un volum més gran de fluids.
Com ja hem observat anteriorment, en condicions estables de ventilació pulmonar i producció sistèmica de CO₂, l'EtCO₂ reflecteix el flux sanguini pulmonar, per la qual cosa la seva variació es pot utilitzar per estimar la despesa cardíaca: una disminució en la despesa cardíaca produeix la caiguda dels valors d'EtCO₂ (en condicions respiratòries normals i controlada) de forma proporcional, i ens alerta de possibles hipovolèmies sobtades, com trencament d'aneurisma, trencament esplènic o tromboembòlia pulmonar.
L'augment de la despesa cardíaca amb l'increment del flux sanguini pulmonar augmenta l'EtCO₂. Un EtCO₂ major a 30 mmHg reflecteix una despesa cardíaca >4 L/min (IC > 2L/min).
La disminució de la despesa cardíaca manté la morfologia de la corba de capnografia i l’altiplà de la fase III, però amb un valor inferior.
9. SOSPITA DE TEP
Hem comentat que alteracions o millora en l'oxigenació, la ventilació o el flux sanguini seran reflectits en la lectura de l'EtCO₂; així doncs, la capnografia pot ajudar a diagnosticar el TEP, així com a excloure'l.
Caigudes sobtades dels nivells d'EtCO₂ poden ser deguts a l'augment de l'espai mort; al TEP pot contribuir a disminuir l'oxigenació i nivells baixos d'EtCO₂, malgrat l'augment compensatori de la freqüència respiratòria.
Investigacions recents han suggerit que la diferència entre EtCO₂ i PaCO₂ és considerada diagnòstica per al TEP, ja que els alvèols afectats no participen en l'intercanvi de gas, l'aire exhalat d'aquests alvèols no perfosos seran baixos en CO₂, i per tant en un EtCO₂ disminuït.
Pel que fa al capnograma, la fase I es prolonga a causa de l'augment de l'espai mort, el pendent de la fase II disminueix a causa de la mala perfusió pulmonar i la fase III mostra un altiplà de morfologia habitual, però aconseguint un EtCO₂ molt menor degut a la menor quantitat d'alvèols fent l'intercanvi gasós.
A mesura que la mida del TEP augmenta, dóna lloc a una reducció de la despesa cardíaca amb la consegüent disminució d'EtCO₂.
10. MONITORATGE RESPIRATORI EN EL TRAUMATISME CRANEOENCEFÀLIC
En els pacients amb traumatisme cranioencefàlic (TCE) greu, el dany cerebral secundari pot ser resultat d'episodis d'hipotensió i hipòxia sistèmics.
El flux sanguini cerebral (FSC) pot caure perillosament les primeres hores després d'un TCE greu a causa d'hipotensió sistèmica, i conjuntament a una mala ventilació hi ha el risc de disminuir l'aportació d'O₂ al cervell.
El CO₂ és un gran vasodilatador, així que la hiperventilació (disminució del CO₂) causa vasoconstricció cerebral i podria disminuir encara més el FSC contribuint a la menor aportació de O₂ cerebral i conseqüentment provocant isquèmia.
Així doncs, la hiperventilació profilàctica PaCO₂ >25mmHg (per evitar l'augment de PIC a les primeres hores després d'un TCE greu) no es recomana. La hiperventilació es recomana com a mesura temporal per a la reducció de la pressió intracranial elevada.
Hi ha prou evidència que la hiperventilació amb hipocàpnia associada (PaCO₂
Així doncs, els pacients s'han de mantenir als rangs de respiració normal (EtCO₂ 35-40 mmHg) i la hiperventilació s'ha de reservar a la presència de signes d'herniació cerebral i s'ha de monitorar amb capnografia.
També és recomanat el seu ús en el monitoratge prehospitalari de pacients amb TCE greu, el seguiment i fins i tot el trasllat d'aquest especialment els que reben la hiperventilació com a tractament degut a la hipertensió intracranial.
11. ESTATS METABÒLICS ALTERATS
Les condicions hipermetabòliques perilloses, com la hipertèrmia maligna, la crisi tirotòxica i la sepsi greu poden detectar-se mitjançant el monitoratge del CO₂.
L'augment de les taxes metabòliques provoca una producció més gran de CO₂, fet que provoca un conseqüent augment d'EtCO₂. Per tant, un augment sobtat d'EtCO₂ ens ha d'alarmar de manera primerenca una imminent crisi metabòlica.
La capnografia permet també valorar la resposta al tractament de la hipotèrmia (a baixa temperatura corporal ens trobarem amb valors baixos d'EtCO₂), tant accidental com terapèutica, detectar de manera primerenca acidosi metabòliques en pacients amb gastroenteritis aguda, especialment en nens, així com quadres de deshidratació i cetoacidosi diabètica.
11.1. Hipertèrmia maligna
Una de les complicacions rares de l'anestèsia és la hipertèrmia maligna; s'observaria un dramàtic augment de l'EtCO₂ que es pot observar anteriorment que en el canvi de la temperatura.
Ja l'any 1984, es va publicar a la Revista Anaesthesics que durant la presència de ventilació alveolar adequada, augments de l'EtCO₂ (entre 3 i 4 vegades superior al normal) durant l'administració d'anestèsia era degut a hipertèrmia maligna. El diagnòstic precoç va donar lloc a un tractament immediat i efectiu.
11.2. Sepsi
Quan hi ha hipoperfusió tissular, els nivells de lactat augmenten i en conseqüència apareix acidosi làctica. La resposta fisiològica del cos és augmentar la freqüència respiratòria per atenuar l'acidosi metabòlica. Hi ha una relació inversa entre els nivells de lactat en sang i l'EtCO₂; a mesura que augmenta el lactat, el CO₂ disminueix.
Així doncs, estudis recents han analitzat l'ús de la capnografia a la sepsi; els nivells d'EtCO₂ han demostrat ser predictors de mortalitat en pacients amb sepsi severa i xoc sèptic; s'ha observat en diversos estudis que nivells inferiors d'EtCO₂ de 25mmHg estan estretament relacionats amb nivells de lactat >4 mmol/L.
EINA DE TRIATGE EN LA SEPSIS
El lactat és un marcador metabòlic que reflecteix hipoperfusió tissular. Així, doncs, l'EtCO₂ pot ser útil com a eina de triatge en pacients amb sospita de sepsi. Com més lactat (més hipoperfusió), menor valor d'EtCO₂. Tot i que no s'ha pogut establir un valor òptim en la ressuscitació del pacient sèptic, la correcció dels nivells d'EtCO₂ pot reflectir una millora de la situació del pacient i una resposta correcta al tractament.
Pel que fa a l'ús de la capnografia com a eina de triatge, en un abstract de la Universitat de Florida amb una petita mostra de pacients en un servei d'urgències, on es va demostrar que l'EtCO₂ podria ser sensitiu (encara no específic) indicador de malaltia o lesió: 1 de cada 6 pacients (16,6%) amb constants vitals normals i EtCO2 normal, 1 era ingressat; 1 de cada 2 pacients (50%) amb constants vitals normals i EtCO₂ alterat era ingressat.
També s'ha suggerit com a eina de triatge en incidents de múltiples víctimes (IMV) podria ser usat com a ràpid i efectiva valoració en cas de víctimes per exposició química.
11.3. Cetoacidosi diabètica
L'EtCO₂ es pot fer servir també en el maneig de la cetoacidosi diabètica. S'ha demostrat que l'EtCO₂ proporciona una estimació acurada de la PaCO₂, permetent-ne el continu monitoratge i valorant la tendència i resposta al tractament sense necessitat d'analítiques de control seriades.
11.4. Deshidratació en gastroenteritis aguda
Diversos estudis demostren que hi ha una relació estadísticament significativa entre l'EtCO₂ i la concentració de bicarbonat (HCO3) en plasma en pacients amb gastroenteritis i deshidratació, interessant a la pràctica clínica ja que estalviaria la repetició de venopuncions en nens de difícil accés vascular així com la repetició d'analítiques seriades.
El CO₂ obtingut mitjançant capnografia proporciona un paràmetre útil per determinar l’estat metabòlic de pacients pediàtrics amb gastroenteritis i deshidratació associada. Permet també valorar l'estimació de la correcció d'aquesta acidosi després de l'ús de teràpia endovenosa.
12. CONVULSIONS
L'ús de la capnografia també ha estat útil en el maneig de convulsions a la infància i el monitoratge respiratori de les mateixes, tant en la convulsió activa com en l'estat postcrític.
En diversos estudis s'ha demostrat que la capnografia és més sensitiva que la pulsioximetria a predir la tendència a prop la insuficiència respiratòria als estats postcrítics.
13. EINA DE SEGURETAT PER AL TRANSPORT DEL PACIENT CRÍTIC
Diversos estudis han documentat la importància de monitorar el CO₂ en pacients crítics o politraumàtics durant el transport del mateix, ja sigui en ambulància o helicòpter cap a un servei d'urgències o altres àrees de l'hospital. Aquests pacients solen estar intubats amb ventilació mecànica. Ambdues guies de suport vital avançat en adults i pediàtric recomanen encaridament el monitoratge de l'EtCO₂ durant el transport.
Un canvi sobtat en els nivells de CO₂ poden indicar greus condicions com el desplaçament del TET, desconnexió amb el respirador o pèrdua del flux sanguini pulmonar. Tot i això, els pacients no intubats també es poden beneficiar de la monitoratge del CO₂, ja que es tracta d'un pacient més vulnerable ja que el fet de no estar intubat està subjecte a canvis sobtats en l'estat ventilatori que poden passar desapercebuts.
En un estudi, la capnografia va facilitar més dades rellevants que l'oximetria de pols en pacients traumàtics durant el trasllat, donant lloc a la recomanació de l'ús del capnògraf per part dels autors en pacients de trauma menor fins i tot per al trasllat d'aquest.
BIBLIOGRAFÍA
- Jabre P, Jacob L, Auger H, Jaulin C, Monribot M, Aurore A, et al. Capnography monitoring in nonintubated patients with respiratory distress ☆. Am J Emerg Med [Internet]. 2009;27(9):1056–9. Available from: http://dx.doi.org/10.1016/j.ajem.2008.08.017
- Johnson A, Schweitzer D. Time to Throw Away Your Stethoscope? Capnography: Evidence-Based Patient Monitoring Technology. J Radiol Nurs [Internet]. 30(1):25–34. Available from: http://dx.doi.org/10.1016/j.jradnu.2010.12.003
- Nagler J, Krauss B. Capnographic Monitoring in Respiratory Emergencies. Clin Pediatr Emerg Med [Internet]. 2009;10(2):82–9. Available from: http://dx.doi.org/10.1016/j.cpem.2009.03.004
- Özgür N, Alp Ş, Pamukçu G, Ferhat İ, Kurto G, Havva Ş. American Journal of Emergency Medicine The accuracy of mainstream end-tidal carbon dioxide levels to predict the severity of chronic obstructive pulmonary disease exacerbations presented to the ED. 2014;32:408–11.
- Delerme S, Freund Y, Renault R, Devilliers C, Castro S, Chopin S, et al. Concordance between capnography and capnia in adults admitted for acute dyspnea in an ED. Am J Emerg Med [Internet]. 2010;28(6):711–4. Available from: http://dx.doi.org/10.1016/j.ajem.2009.04.028
- Do CAM, Davids N, Villers LC, Wampler DA. Clinical Reviews CAPNOGRAPHY FOR THE NONINTUBATED PATIENT IN THE EMERGENCY. J Emerg Med [Internet]. 2013;45(4):626–32. Available from: http://dx.doi.org/10.1016/j.jemermed.2013.05.012
- Hisamuddin N, Ab N. The use of capnometry to predict arterial partial pressure of CO 2 in non-intubated breathless patients in the emergency department. 2010;315–20.
- Anaesthesia E. co2 and the end- expiratory fractional concentration of carbon dioxide
- Anderson MR, Chapter I, Xavier S, Nurse S, Xavier S. Capnography: Considerations for Its Use in the Emergency Department. 2006;(April):149–53.
- Cinar O, Acar YA, Arziman İ, Kilic E. Can mainstream end-tidal carbon dioxide measurement accurately predict the arterial carbon dioxide level of patients with acute dyspnea in ED. 2012;358–61.
- Pantazopoulos C, Xanthos T. REVIEW A Review of Carbon Dioxide Monitoring During Adult Cardiopulmonary Resuscitation. Hear Lung Circ [Internet]. 2015;24(11):1053–61. Available from: http://dx.doi.org/10.1016/j.hlc.2015.05.013
- Howe TA, Jaalam K, Ahmad R, Sheng CK, Rahman NHNA. Contributions. JEM [Internet]. 2011;41(6):581–9. Available from: http://dx.doi.org/10.1016/j.jemermed.2008.10.017
- Mieloszyk RJ, Member S, Verghese GC, Deitch K, Cooney B, Khalid A, et al. Automated Quantitative Analysis of Capnogram Shape for COPD – Normal and.2014;61(12):2882–90.
- Hunter CL, Silvestri S, Ralls G, Papa L. Prehospital end-tidal carbon dioxide differentiates between cardiac and obstructive causes of dyspnoea. 2015;453–6.
- Mn JP, Msn TA, Msn MC, Egging D, Rn MS, Ed GWMSN, et al. EMERGENCY NURSING RESOURCE : THE USE OF. YMEN [Internet]. 2011;37(6):533–6. Available from: http://dx.doi.org/10.1016/j.jen.2011.04.013
- Haven N, Health O, Uni- S, Ave H, Haven N. Quantitative End-Tidal Carbon Dioxide in Acute Exacerbations of Asthma. 2008;829–32.
- Turle S, Sherren PB, Nicholson S, Callaghan T, Shepherd SJ. Availability and use of capnography for in-hospital cardiac arrests in the United Kingdom. Resuscitation [Internet]. 2015;94:80–4. Available from: http://dx.doi.org/10.1016/j.resuscitation.2015.06.025
- Guirgis FW, Williams DJ, Kalynych CJ, Hardy ME, Jones AE, Dodani S, et al. American Journal of Emergency Medicine End-tidal carbon dioxide as a goal of early sepsis therapy. Am J Emerg Med [Internet]. 2014;32(11):1351–6. Available from: http://dx.doi.org/10.1016/j.ajem.2014.08.036
- Dony P, Dramaix M, Boogaerts JG. Hypocapnia measured by end-tidal carbon dioxide tension during anesthesia is associated with increased 30-day mortality rate ☆. J Clin Anesth [Internet]. 2017;36:123–6. Available from: http://dx.doi.org/10.1016/j.jclinane.2016.10.028
- Ward KR, Menegazzi JJ, Zelenak RR, Sullivan RJ, McSwain NE. A comparison of chest compressions between mechanical and manual CPR by monitoring end-tidal Pco2 during human cardiac arrest. Ann Emerg Med [Internet]. 1993 Apr 1 [cited 2017 Mar 1];22(4):669–74. Available from: http://www.annemergmed.com/article/S0196064405818451/fulltex
- Hemnes AR, Newman AL, Rosenbaum B, Barrett TW, Zhou C, Rice TW, et al. Bedside end-tidal CO2 tension as a screening tool to exclude pulmonary embolism. Eur Respir J. 2010;35(4):735–41.
- Hunter CL, Silvestri S, Dean M, Falk JL, Papa L. End-tidal carbon dioxide is associated with mortality and lactate in patients with suspected sepsis. Am J Emerg Med [Internet]. 2013;31(1):64–71. Available from:http://dx.doi.org/10.1016/j.ajem.2012.05.034
- Corbo J, Bijur P, Lahn M, Gallagher EJ. Concordance Between Capnography and Arterial Blood Gas Measurements of Carbon Dioxide in Acute Asthma. Ann Emerg Med [Internet]. 2017 Mar 10;46(4):323–7. Available from: http://dx.doi.org/10.1016/j.annemergmed.2004.12.005
- Garcia E, Abramo TJ, Okada P, Guzman DD, Reisch JS, Wiebe RA. Capnometry for noninvasive continuous monitoring of metabolic status in pediatric diabetic ketoacidosis. Crit Care Med. 2003;31(10):2539–43.
- Abramo TJ, Wiebe RA, Scott S, Goto CS, McIntire DD. Noninvasive capnometry monitoring for respiratory status during pediatric seizures. Crit Care Med. 1997 Jul;25(7):1242–6.
- Strafford M. End-tidal monitoring. 1984;39:1000–3.
- Zang Z, Yan J, Xu H, Liang F, Yang T, Wang D, Gao F. The value of changes in end-tidal carbon dioxide pressure induced by passive leg raising test in predicting fluid responsiveness in mechanically ventilated patients with septic shock. Chin J Intern Med [Internet]. 2013;52:8.646-650.
- Toupin F, Clairoux A, Deschamps A, Lebon J-S, Lamarche Y, Lambert J, et al. Assessment of fluid responsiveness with end-tidal carbon dioxide using a simplified passive leg raising maneuver: a prospective observational study. Can J Anaesth [Internet]. 2016;63:1033–41. Available from: http://www.ncbi.nlm.nih.gov/pubmed/27307176
- Xiao-ting W, Hua Z, Da-wei L, Hong-min Z, Huai-wu H, Yun L, et al. Changes in end- tidal CO2 could predict fluid responsiveness in the passive leg raising test but not in the mini-fluid challenge test: A prospective and observational study. J Crit Care [Internet]. 2015 Oct [cited 2017 Mar 14];30(5):1061–6. Available from: http://linkinghub.elsevier.com/retrieve/pii/S0883944115003275
- Klemen P. Combination of Quantitative Capnometry, N-Terminal Pro-brain Natriuretic Peptide , and Clinical Assessment in Differentiating Acute Heart Failure from Pulmonary Disease as Cause of Acute Dyspnea in Pre-hospital Emergency Setting : Study of Diagnostic Acc. 2009;133–42.
- Brown LH, Gough JE, Seim RH. Can Quantitative Capnometry Differentiate Between Cardiac and Obstructive Causes of Respiratory Distress? Chest. 1998;113(2):323–6
- Masimo.com. [citado el 21 de noviembre de 2020]. Disponible en: https://www.masimo.com/siteassets/us/documents/pdf/lab7849a_whitepaper_emerging_uses_of_capnometry_in_emergency_medicine.pdf
- Krauss B, Hess DR. Capnography for procedural sedation and analgesia in the emergency department. Ann Emerg Med. 2007;50(2):172–81
- Capnography - Capnography [Internet]. Capnography.com. [citado el 15 de octubre de 2020]. Disponible en: http://www.capnography.com
- Barrado Muñoz L, Barroso Matilla S, Patón Morales G, Sánchez Carro J. Capnografía, la evolución en la monitorización del paciente crítico. Zona TES [Internet]. 2013; (1): 16- 23. Disponible en: http://www.zonates.com/es/revista-zona-tes/menurevista/numeros-anteriores/vol-2--num-1--enero-marzo-2013/articulos/capnografia,- la-evolucion-en-la-monitorizacion-del-paciente-critico.aspx
- Díez-Picazo LD, Barrado-Muñoz L, Blanco-Hermo P, Barroso-Matilla S, Espinosa Ramírez S. La capnografía en los servicios de emergencia médica. Semergen [Internet]. 2009; 35(3): 138-43. doi: 10.1016/S1138-3593(09)70721-X.
- Soar J, Nolan JP, Böttiger BW, Perkins GD, Lott C, Carli P, et al. European Resuscitation Council Guidelines for Resuscitation 2015. Section 3. Adult advanced life support. Resuscitation [Internet]. 2015; 95: 100-47. doi: 10.1016./j.resuscitation.2015.07.016
- Mecanismos que originan insuficiencia respiratoria [Internet]. Ffis.es. [citado el 17 de noviembre de 2020]. Disponible en: http://www.ffis.es/volviendoalobasico/24mecanismos_que_originan_insuficiencia_respiratoria.html
- Williams Jiménez Y. Capnografía en emergencias. Lex Artis ad Hoc. International Scientific Journal [Internet]. 2013; (2): 19-25. Disponible en: http://docplayer.es/35111356-Capnografia-en-emergencias-williams-jimenez-yaraenfermera-hospital-clinico-san-carlos-unidad-de-cirugia-cardiaca-y-vascular.html
- Kodali BS. Capnography outside the operating rooms. Anesthesiology. 2013;118(1):192–201.
- Rodera, S., 2020. Capnografía. [Internet] Sociedad Argentina de Emergencias. Available at: <https://www.sae-emergencias.org.ar/wp-content/uploads/2020/08/Capnograf%C3%ADa-1.pdf> [Accessed 10 January 2021].
- Soar J, Nolan JP, Böttiger BW, Perkins GD, Lott C, Carli P, et al. European Resuscitation Council Guidelines for Resuscitation 2015. Section 3. Adult advanced life support. Resuscitation [Internet]. 2015; 95: 100-47. doi: 10.1016./j.resuscitation.2015.07.016
- Capnography education lesson 2: Basic principles - translations [Internet]. Medtronic.com. [citado el 17 de noviembre de 2021]. Disponible en: https://www.medtronic.com/covidien/en-us/clinical-education/catalog/capnography-education-video-series-lesson-2-basic-principles/video-translations.html
- Solana García MJ, López López R, Adrián Gutiérrez J, Peñalba Cítores A, Guerrero Soler M, Marañón Pardillo R. Utilidad del empleo de la capnografía en la gastroenteritis aguda. An Pediatr (Barc). 2008;68(4):342–5.
- Long B, Koyfman A, Vivirito MA. Capnography in the emergency department: A review of uses, waveforms, and limitations. J Emerg Med. 2017;53(6):829–42.
- CapnoAcademy. How capnography can be used to identify sepsis - CapnoAcademy [Internet]. Capnoacademy.com. 2015 [citado el 19 de diciembre de 2020]. Disponible en: https://www.capnoacademy.com/2015/11/30/how-capnography-can-be-used-to-identify-sepsis/
- De noviembre de 18 y. 19. XI Curso de Cuidados de Enfermería al Paciente Neurocrítico [Internet]. Neurotrauma.net. [citado el 7 de enero de 2021]. Disponible en: https://www.neurotrauma.net/pic2014/uploads/LRP/XICurso_CEPAN_PIC2014.pdf
- Infermeravirtual.com. [citado el 7 de enero de 2021]. Disponible en: https://www.infermeravirtual.com/files/media/file/97/Sistema%20respiratorio.pdf?1358605430
