Segons Pagtricia Benner, infermera nord-americana i pionera a descriure la trajectòria professional de la infermera de "principiant" a "experta", el saber pràctic (que és el que s'adquireix quan la infermera es troba implicada en una situació determinada) i el teòric (adquirit amb el coneixement científic) s'uneixen per formar el coneixement clínic, que és fruit de l'experiència clínica.
Per tant, a major experiència, més coneixement clínic.
La seva teoria defineix nou dominis de la pràctica infermera en la cura del pacient crític, i que són aplicables al tema del nostre curs: cura del pacient donant d'òrgans, entès com a pacient crític.
- Diagnosticar i controlar les funcions fisiològiques de suport vital en pacients inestables.
- Controlar una crisi mitjançant l'habilitat pràctica.
- Proporcionar mesures de confort als pacients crítics.
- Tenir cura a la família del pacient.
- Prevenir els perills per causes tecnològiques.
- Afrontar la mort: aplicar cures i participar en la presa de decisions.
- Comunicar la seva perspectiva en situacions de crisi i discutir-les.
- Assegurar la qualitat de les cures.
- Posseir el coneixement pràctic de lideratge clínic, i la formació i el consell dels altres.
Al llarg d'aquest curs hem vist que el procés de donació d'òrgans és complex i que generalment es desenvolupa en una Unitat de Cures Intensives, en el qual intervé un equip multidisciplinari, dins el qual el paper del professional d'infermeria és fonamental, garantint la cura integral del pacient, participant en la detecció del potencial donant, si validació i manteniment, aplicant cures destinades a assegurar la viabilitat dels òrgans i teixits a trasplantar, reconeixent les alteracions fisiopatològiques que es produeixen en la situació de mort i anticipant-se a elles per evitar complicacions, fins a l'obtenció dels òrgans i teixits al quiròfan, per continuar amb les cures en el pacient un cop trasplantat.
El professional d'infermeria també és peça clau en la cura a les famílies, establint una relació d'ajuda, facilitant la comunicació, brindant-los el suport necessari, acompanyant-los en el procés del dol i cuidant el pacient fins al final, amb la dignitat i el respecte que mereix.
A més, els professionals d'infermeria, generalment de l'àrea de crítics, formen part de l'equip de coordinadors de trasplantaments, i les funcions són:
- Detecció dels possibles donants d'òrgans i teixits.
- Participar en l'entrevista per a l'obtenció del consentiment per a la donació.
- Manteniment del donant fins a l'hora de l'extracció.
- Participar en l'obtenció del permís judicial en els casos que es necessiti.
- Participar en la logística de localització dels receptors.
- Coordinació entre equips extractors i assignació de l'òrgan.
1. PLA DE CURES EN EL DONANT POTENCIAL EN MORT ENCEFÀLICA.
En el moment que se certifica el diagnòstic de mort encefàlica, l'objectiu del tractament del pacient crític canvia, passant de ser terapèutic a dirigir-se a l'optimització de la funció dels òrgans per ser trasplantats, i comença el manteniment del potencial donant, on totes les cures d'infermeria aniran encaminats a assegurar que els òrgans es conservin en condicions òptimes per a ser trasplantats amb èxit. Al mateix temps, s'ha de mantenir el pla de cures d'infermeria habituals, assegurant el confort i la dignitat del pacient.
El professional d'infermeria és qui passa més hores al costat de la família del pacient durant tot el procés de malaltia. A hores d'ara, ha d'establir una relació d'ajuda amb ells, romanent al seu costat en la mesura del possible, responent a les preguntes que ens puguin plantejar i facilitant-los poder estar a prop del seu familiar. Hem de mostrar comprensió i empatia cap a la situació que estan vivint, i hem de ser conscients que, d'alguna manera, la nostra actitud pot influir en la decisió que prenguin sobre la donació.
En un primer moment del procés, el professional d'infermeria participa en la preparació i realització de proves diagnòstiques del possible donant durant l'avaluació de viabilitat d'òrgans i teixits.
- El professional d'infermeria participa en l'elaboració o revisió de la història clínica (incloent-hi la informació que ens proporciona la família), i en l'exploració física per detectar lesions compatibles amb malignitat, cicatrius, signes de drogoaddicció, etc., i en la recollida i registre de dades antropomètriques del potencial donant: pes, talla, perímetre toràcic i abdominal, i la longitud de l'estèrnum.
- Realitzar una primera bateria de proves complementàries, com són anàlisis de sang ordinària (hemograma, coagulació i bioquímica amb perfil de cada òrgan a valorar per a trasplantament: perfil renal, hepàtic, cardíac, pancreàtic i pulmonar (gasometria estàndard), determinació del grup sanguini, cribratge serològic, i determinació d'antígens d'histocompatibilitat (HLA). Extracció de proves de microbiologia: urinocultiu, hemocultius i cultiu d'esput, que es repetiran el dia de la donació. I determinació de marcadors tumorals davant la sospita o signes de malignitat.
- Si cal la realització d'una biòpsia: preparar i col·laborar en l'obtenció de la mostra segons el protocol establert a la unitat.
- Si es realitzen altres proves complementàries com radiografies, ecografies o TAC, se seguiran els protocols establerts en cada unitat de crítics, pel que fa al transport o preparació del pacient.
Una vegada que s'han realitzat les proves de viabilitat dels òrgans, i si no hi ha contraindicacions absolutes per a la donació d'òrgans i teixits, s'ha de certificar la mort encefàlica del pacient: coma arreactiu profund (Glasgow 3). Per a això, sempre cal fer una exploració neurològica rigorosa, al costat d'un període d'observació determinat.
El professional d'infermeria no només participa en la realització de les proves necessàries en el diagnòstic de ME, sinó que és qui pot detectar aquests primers canvis o alteracions en el pacient que ens indiquen que el procés de mort és imminent. És important, per tant, que conegui les proves a realitzar i els seus resultats.
- El professional d'infermeria ha de fer una valoració del Glasgow segons estigui indicat, i participa en la valoració dels reflexos troncoencefàlics: fotomotor, corneal, nauseós, tusígeno, oculocefálico i oculovestibular, registrant en el curs d'infermeria dels resultats obtinguts.
- Realitza, al costat de l'intensivista o neuròleg, el test d'atropina: injectant 0,04 mg / kg de Sulfat d’Atropina per un accés venós pel qual no s’infonguin fàrmacs cronotròpics (Dopamina, dobutamina, etc.).
- Realitza, al costat de l'intensivista o neuròleg, el test d'apnea amb el pacient connectat a ventilació mecànica: es cursa gasometria arterial prèvia per comprovar que el pH, el pO2 i el PCO2 estan en rang adequat. Es pre-oxigena al pacient amb FiO2a el 100% durant 15-20 minuts. Passat aquest temps, es desconnecta de la ventilació mecànica, col·locant una cànula a prop de la carina amb oxigen al 100%, ja 6-8 litres / minut, i es cursen gasos arterials seriats post desconnexió de la ventilació mecànica fins a arribar PCO2 > 60 mmHg o pO2
- Si el pacient està monitorat amb BIS, o té monitorada la PIC o PPC, ha de registrar en la gràfica els valors obtinguts, i comunicar a l'equip mèdic els canvis significatius que es produeixin.
- El professional d'infermeria col·labora en la realització d'altres proves diagnòstiques: electroencefalograma, potencials evocats, arteriografia, angiografia, angiogammagrafía, i sonografia Doppler transcranial, segons els protocols establerts a la unitat.
Un cop instaurada i certificada la ME del pacient, els canvis fisiopatològics que apareixen converteixen el potencial donant en un "pacient crític inestable", i obliguen a un monitoratge estricte i específica, la qual cosa permet identificar l'aparició d'inestabilitat hemodinàmica precoçment i tractar-la, per evitar el deteriorament dels òrgans.
El monitoratge inclou les constants vitals (línia d'ECG, pulsioximetria, freqüència respiratòria, tensió arterial invasiva i PVC), monitoratge avançat (PCP i GC), temperatura corporal (axil·lar o central), i paràmetres respiratoris, tots ells amb registres horaris com a mínim. Caldrà també realitzar glucèmies seriades, així com el monitoratge de la volèmia, anàlisi de sang i altres mostres (control d'electròlits i de l'àcid-base).
Quan s'estableix el "manteniment del donant", es realitzen una sèrie de procediments i teràpies encaminades a contrarestar les alteracions fisiopatològiques que es produeixen en el procés de ME, ja que ha perdut la seva capacitat de resposta fisiològica, i depèn completament del nostre maneig i tractament.
Manteniment de la funció respiratòria. Amb la pèrdua de la respiració espontània, serà necessària la ventilació mecànica en el potencial donant per mantenir una ventilació i oxigenació adequades: pH entre 7,35 i 7,45, PaO2 > 100 mmHg, PACO2 entre 35 i 45 mmHg i Sat O2 entre 95 i 100%. Es recomana que la PEEP no superi els 5 CMH2O i la FiO2 pot augmentar el necessari per prevenir / corregir la hipòxia.
Les activitats d'infermeria aniran encaminades a assegurar la correcta oxigenació i ventilació del donant, amb monitoratge contínua de la Sat O2 amb pulsioximetria contínua i control gasomètric seriat (segons ordre mèdica). Les cures d'infermeria seran els mateixos que s'apliquen al pacient crític connectat a ventilació mecànica:
- Manteniment de la permeabilitat de la via aèria, evitant acordaments del tub orotraqueal o tubuladures. Humidificació adequada del sistema.
- Aspiració de secrecions traqueobronquials amb tècnica estèril. Protocol Pneumònia Zero. Registre i control de l'aspecte i quantitat de les secrecions.
- Control del pneumotaponament del tub orotraqueal amb manòmetre, i elevació de la capçalera del llit a 30º.
- Comprovar la correcta col·locació del tub endotraqueal, canviant la subjecció i posició cada 24 hores.
- Aspiració i higiene de la cavitat orofaringe.
Manteniment de la funció cardiovascular. Les alteracions cardiovasculars que es produeixen en la ME poden ser la causa de la deterioració dels òrgans a trasplantar, i per tant és necessari conèixer-les, i fer un control estricte: durant la fase d'enclavament apareix crisi hipertensiva i bradiarrítmies transitòries, acompanyades d'hipotensió greu i fins i tot asistòlia; després de l’herniació apareix hipotensió per lesió de centre vasomotor, amb vasodilatació progressiva, derivant en xoc neurogènic.
- En la fase hipertensiva, les cures d'infermeria aniran encaminats a l'administració correcta de β-bloquejantes d'acció curta (Esmolol) en combinació amb vasodilatadors com urapidil, Nitroprussiat o Nicarpidino, comprovant que la pressió arterial i la freqüència cardíaca es troben dins dels valors establerts: Pressió arterial mitjana: 60 - 110 mmHg
Pressió arterial sistòlica:> 100 mmHg
Freqüència cardíaca:> 100 ppm
Control i registre de l'electrocardiograma continu (monitoratge) per detectar les taquiarrítmies que acompanyen aquesta fase: supraventriculars, ventriculars i bradiarrítmies transitòries.
- Preparar material de RCP (carro de parades) per a una possible actuació. Ajudar a la cardioversió segons criteri mèdic.
- Analitzar altres causes que poden desencadenar les taquiarrítmies i tractar-les: hipotèrmia, alteracions metabòliques o electrolítiques, hipoxèmia, etc.
- La bradicàrdia es tracta amb Adrenalina (no respon a l’Atropina), la TSPV es tracta amb Amiodarona, i la TV amb Lidocaïna. El professional d'infermeria ha d'assegurar la correcta administració dels fàrmacs, vigilant la permeabilitat de la via i assegurant la perfusió contínua.
- Caldrà registrar i comunicar qualsevol tipus d'arrítmia, posant especial atenció al segment ST i l'onda T que poden desencadenar arrítmies d'origen ventricular i bloquejos AV.
La hipotensió arterial és l'alteració més constant en els donants en ME. La causa és multifactorial: lesió de centre vasomotor, pèrdua d'aigua per la instauració de la diabetis insípida neurogènica, hipotèrmia severa que a més comporta disminució de la despesa cardíaca, i el deteriorament en si de la funció cardíaca.
- La primera mesura del tractament per a la hipotensió és la reposició de volum (col·loides o cristal). Si un cop corregida, obtenint una PCP de8-14 mmHg i PVC entre 10-12 mmHg (
- Les cures d'infermeria aniran dirigits a la reposició de la volèmia amb l'administració de la seroteràpia pautada, amb mesuraments estrictes de la PA, PVC i PCP, ja que infusions de líquids a fluxos alts o en excés, poden ocasionar edema agut de pulmó.
- Per a la reposició hídrica seran necessaris catèters de gran calibre (núm 14-16) o la inserció d'accessos venosos centrals.
- El professional d'infermeria ha d'assegurar la correcta administració de catecolamines, amb les degudes precaucions inherents al fàrmac, vigilant la permeabilitat de la via, assegurant la perfusió contínua i col·locant connexions en I (si fos necessari) per evitar hipotensions brusques en els canvis d'infusió.
- Serà necessari el control de la diüresi horari, realitzant un balanç hídric cada 6 hores, registrant i notificant a l'intensivista situacions d’oligúria o poliúria. Es cursaran analítiques de sang segons pauta per a control electrolític.
- El professional d'infermeria ha de vigilar l'estat d'hidratació del donant: estat de la pell, signe del plec, mucoses hidratades, freqüència cardíaca adequada, pressió sanguínia ortoestàtica, etc.
Manteniment de la funció de termoregulació. Amb la destrucció de l'hipotàlem anterior es perd la funció de centre termoregulador, i apareix una hipotèrmia brusca: la temperatura corporal tendeix a igualar-se a la temperatura ambient, i un cop instaurada és difícil revertir-la, de manera que el millor tractament és la prevenció.
Aquesta hipotèrmia pot provocar greus complicacions: deteriorament de la funció cardíaca arribant a l'asistòlia, empitjorament de la funció hepàtica i renal, i fins i tot l'aparició de coagulopaties en hipotèrmies greus.
- És prioritari mantenir o restituir la temperatura coporal del donant: temperatura> 35º C, sent ideal 37ºC.
- La temperatura ambiental s'ha de mantenir entre 22 i 24 ºC. El professional d'infermeria ha de prendre la temperatura horària, amb termòmetres que registrin menys de 35ºC.
- Un cop instaurada la hipotèrmia, cal escalfar al donant: administració de sèrums calents (37ºC), col·locació de mantes tèrmiques o d'alumini, escalfar els gasos inspirats entre 40º i 46ºC (escalfadors a la ventilació mecànica) i aplicant llums de calor directes al donant.
- Observar periòdicament el color, la temperatura i la humitat de la pell.
Manteniment de la funció endocrí-metabòlica i control hidroelectrolític. L'alteració més important i comú és la diabetis insípida neuronal, que apareix per falta de secreció d'hormona antidiürètica (ADH) secundari a la necrosi de la pituïtària.
- Al principi, l'objectiu és reposar la volèmia. El sèrum d'elecció dependrà de la situació hidroelectrolítica en què es trobi el donant, sent la primera opció l'administració de cristal isotònics (Ringer Lactat).
- És necessari el control horari de la diüresi. Si supera els 200 ml / h es planteja el tractament amb Vasopresina o Desmopresina. Amb l'administració de Vasopresina serà necessari el control de l'ECG pels possibles canvis electrocardiogràfics que produeix.
- Si el donant es troba oligúrico (
- La poliúria intensa provoca canvis en la volèmia i alteracions electrolítiques: hipernatrèmia, hipopotassèmia, hipocalcèmia, hipomagnasemia i hipofosfatèmia.
- El professional d'infermeria realitzarà ionogrames seriats per determinar les pèrdues de ions, i la reposició hídrica i d'electròlits adequats.
- Es realitza control estricte de la línia d'ECG per controlar l'aparició d'arrítmies secundàries, que provocarien inestabilitat cardiovascular.
La hiperglucèmia és una altra alteració freqüent. La causa és multifactorial: administració de líquids amb glucosa o dextrosa, el mateix alliberament de catecolamines, el tractament amb corticoides i la hipotèrmia. Pot aparèixer també resistència a la insulina, que deriva en acidosi metabòlica i cetosi, amb una diüresi osmòtica amb poliúria, que contribueix a la deshidratació del donant
- Caldrà perfusió contínua endovenosa d'insulina ràpida (Actrapid), amb monitoratge de l’horari fins a regularitzar la glucèmia (
- El professional d'infermeria controlarà l'estat d'hidratació del donant, amb registre d'entrada i sortida de líquids, i l'ajust necessari de les infusions.
Manteniment de l'hemostàsia. Les lesions neurològiques greus poden produir alteracions de la coagulació, per l'alliberament de tromboplastina des del teixit lesionat. Aquestes alteracions de la coagulació poden ser inespecífiques, sense importància clínica, o arribar a desenvolupar una CID (coagulació intravascular disseminada).
- La funció d'infermeria és la detecció i notificació de sagnats intensos per zones de lesió o inserció de catèters, detecció de sagnats en llençol, i els sagnats característics de la CID: quan és d’evolució lenta poden aparèixer símptomes de trombosi venosa o d'embòlia pulmonar. A la CID greu, de ràpida evolució, els llocs de punció cutània sagnen persistentment, apareix equimosis en els llocs d'injeccions parenterals, i pot haver-hi una hemorràgia digestiva greu.
- El professional d'infermeria serà l'encarregat de l'administració de plasma, plaquetes o concentrats d'hematies, segons prescripció mèdica i seguint els protocols de centre, prèvia verificació del grup RH i verificant la identificació del donant.
Prevenció de la infecció. El potencial donant d'òrgans, entès com a pacient crític, presenta multitud de factors predisposants que poden afavorir l'aparició d'infecció / sèpsia, el que repercutiria negativament en els òrgans del trasplantament. Aquests focus són:
- Ventilació mecànica prolongada. Risc de broncoaspiració.
- Possibles traumatismes toràcics, abdominals, cranials, en les extremitats, etc.
- Presenten un risc potencial d'aparició d'úlceres per pressió (UPP).
- Presència de múltiples catèters i sondes.
El personal d'infermeria és determinant en la prevenció de l'aparició de la infecció, elaborant el pla de cures adequat i realitzant les manipulacions de catèters, aspiració de secrecions, etc., així com la presa de mostres necessàries, amb la tècnica el més asèptica possible, complint tots els protocols per a la profilaxi de la infecció del pacient crític: ITU Zero, Pneumònia Zero, Bacterièmia Zero, etc.
- Higiene: es manté la rutina establerta en la unitat pel que fa a la higiene el pacient, amb la neteja general i canvi de llençols quan calgui; higiene de la boca per torn o a demanda; higiene dels orificis naturals amb sondes o tubs inserits, i les cures de la pell (hidratació) per prevenir l'aparició d'úlceres per pressió (no s'ha d’hidratar la pell el dia de l'explantament / extracció), i controlar el color, la temperatura i la humitat de la pell.
Hem de mantenir la dignitat del pacient durant tot el procés, cuidant el seu aspecte extern i respectant la seva intimitat.
- Es realitzen els canvis posturals indicats segons la patologia de base, per prevenir l'aparició d'UPP i mantenir la integritat de la pell.
- Es realitzarà la cura asèptica dels punts d'inserció de catèters (arterials i venosos), així com de les ferides que pogués presentar.
- Si el donant no és portador de nutrició enteral, la sonda nasogàstrica ha d'anar connectada a borsa en declivi per facilitar el drenat per gravetat, i evitar la broncoaspiració.
Pel que fa a la cura dels ulls per al manteniment de les còrnies, les cures d'infermeria són especialment importants, i aniran dirigits a evitar que les còrnies no s'assequin ni es lesionin: les parpelles del donant es mantindran tancats, i s'aplicaran col·liris o solucions lubricants (llàgrimes artificials).
En general, els donants d'òrgans en mort encefàlica necessiten exhaustives cures d'infermeria, que es realitzen a la Unitat de Cures Intensives. El treball d'infermeria en aquest tipus de casos gairebé és a contrarellotge, per detectar i corregir les alteracions fisiològiques que es produeixen, i garantir la viabilitat dels òrgans. Això produeix un desgast, tant físic com emocional, ja que hem de tractar a una persona clínicament morta, però amb les característiques d'una amb vida.
"Es considera que el manteniment d'un pacient d'aquestes característiques equival, en el que a temps dedicat per part de l'equip d'infermeria es refereix, al de 6-8 pacients crítics que puguin estar ingressats en aquestes unitats".
2. PLA DE CURES AL DONANT POTENCIAL PER CRITERIS CARDIORESPIRATORIS (ASISTÒLIA).
Hem vist al llarg d'aquest curs, que el maneig del donant en asistòlia no controlada es realitza, majoritàriament, en l'atenció extrahospitalària i en els serveis d'urgències. Per tant, ens centrarem en aquells donants que presenten l'asistòlia o bé després de la retirada del completament suportat vital (Maastrich III), o bé en aquells donants que pateixen una PCR tot esperant que s'instauri la mort encefàlica (Maastrich IV), per ser aquells pacients ingressats a la Unitat de Cures Intensives.
Si hi ha la decisió de LTSV, el professional d'infermeria ha de comprovar que la família ha entès la informació correctament, deixant un temps per a l'elaboració del dol abans de sol·licitar el permís per a la donació d'òrgans i teixits. Si la família o el pacient no permeten la donació, es continuaran amb les cures a la fi de la vida.
Tant si l'asistòlia apareix després de la retirada del suport vital, com en el cas d’asistòlia esperant la instauració d'EM, l'estudi de viabilitat dels òrgans i els criteris d'exclusió / inclusió per a la donació d'òrgans, es realitzen prèviament a la sol·licitud per a la donació a la família. El coordinador de trasplantaments i el metge responsable del pacient revisaran la història clínica i s'han d'assegurar que no hi ha contraindicacions absolutes per a la donació, realitzant les proves pertinents, sent el paper d'infermeria el mateix que hem vist en l'apartat anterior.
El professional d'infermeria responsable del pacient avalua permanentment l'estat del pacient i les seves constants vitals, per mantenir l'estabilitat hemodinàmica que permeti el manteniment òptim dels òrgans a trasplantar. S'ha d'assegurar una correcta oxigenació i perfusió, un equilibri hidroelectrolític i hormonal adequat, mantenir la normotèrmia i proporcionar les cures necessàries per prevenir l'aparició d'infeccions.
Durant la seva estada a l'UCI es proporcionen les cures integrals al pacient: higiene diària (no s'ha d’hidratar la pell el dia de l'explantament o extracció), higiene de la boca, elevació del capçal del llit a 30º, cures oculars, etc.
A més, en aquest tipus de donants és molt necessari proporcionar les cures a la fi de la vida orientades al confort, amb una sedoanalgèsia correcta, evitant el dolor, l'ansietat, el sofriment, i així poder assegurar una mort digna.
Si la família atorga el permís per a la donació, se'ls informarà de la necessitat de la canulació arterio-venosa i l'administració de medicació destinada a la preservació dels òrgans, i que es realitzarà prèviament a l'extubació i mort del pacient.
La canulació es pot realitzar al quiròfan o en la pròpia UCI. El personal d'infermeria ha de verificar el material: catèters i bomba de perfusió, així com comprovar que els sèrums es troben a la nevera a la temperatura adequada (4ºC), i col·labora en la tècnica de canulació segons les seves competències. Es realitza amb la tècnica Seldinger i el material necessari serà:
Catèter de doble pilota tipus Porges amb introductor, de 20 French.
- Catèter de pilota únic tipus Foley semirígid.
Un cop realitzada la canulació i cursats les anàlisis necessàries, es retirarà el suport vital. L’extubació és un moment molt dur per a la família, i se'ls ofereix la possibilitat de romandre al costat del seu familiar, tant en els moments previs com en els posteriors, explicant-los la necessitat d'una actuació ràpida si fos necessari. En tot moment es respectaran les creences religioses de la família i pacient, i es facilitaran tots els mitjans per a això (contacte amb el guia espiritual, oferir la capella de centre, etc.).
El personal d'infermeria s'encarregarà de:
- Incrementar les mesures de confort administrant la sedació i analgèsia prescrita.
- Mantenir un ambient apropiat i íntim per a la família: se suspendran totes les alarmes possibles i es retirarà el monitoratge que suposi incomoditat al pacient.
- Retirar el suport vasoactiu.
- Tractar les situacions de malestar, mal, agitació, etc. que apareguin.
Un cop extubat, s'han de controlar rigorosament els temps i les constants vitals: tensió arterial, freqüència cardíaca, freqüència respiratòria, Sat d'O2 i diüresi. En aquest moment s'inicia l'administració dels fàrmacs destinats a millorar la perfusió dels òrgans sotmesos a la isquèmia calenta (300 U / kg d'heparina sòdica EV, i 20 mg. De fentolamina EV per prevenir el vasoespasme).
És important explicar a la família que l'administració d'aquests fàrmacs no té com a objectiu accelerar la mort, sinó millorar la funció dels òrgans.
Un cop certificada la mort amb els criteris que hem estudiat, comença la infusió dels líquids de preservació, amb una bomba peristàltica a la velocitat màxima que permeti la llum del catèter. Quan deixa d'aparèixer contingut hemàtic en el catèter, es connecta a la bossa de sèrums per crear un circuit tancat.
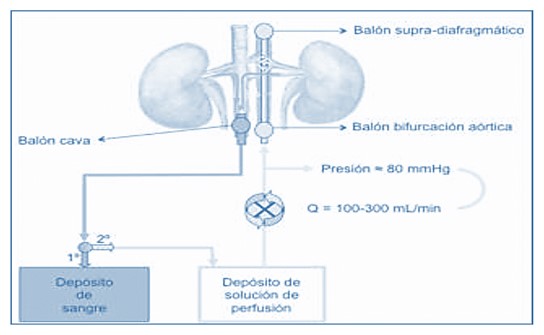
Font: Donació en asistòlia a Espanya: situació actual i recomanacions. Document de consens nacional 2012.
Juntament amb el registre de les constants vitals es registrarà:
- L'hora de la retirada del suport vital.
- L'hora d'inici de la hipoperfusió (TAS
- L'hora en què es declara la mort.
- L'hora d'inici de la perfusió de líquids.
- El temps total d'isquèmia calenta.
- El temps total d'isquèmia calenta veritable.
- El temps d'isquèmia freda.
El trasllat del donant a quiròfan es realitza seguint el protocol establert en el centre pel que fa a pacient crític, continuant amb la perfusió in situ durant el trajecte, i acompanyat pel coordinador de trasplantaments i una infemera d'UCI, que traslladarà la informació a la infermera de quiròfan.
Un cop al quiròfan, es procedirà a l'extracció dels òrgans amb les tècniques que hem estudiat.

Des dels inicis de la donació i trasplantaments d'òrgans i teixits, la professió infermera s'ha preocupat per adquirir els coneixements necessaris que li permetin actuar en tot el procés de donació.
En l'actualitat, el professional d'infermeria juga un important paper dins de l'equip multidisciplinari que formen les Unitats de Trasplantaments, ja que posseeix els coneixements, l'experiència clínica i l'habilitat en la gestió necessaris per a participar de manera activa en tot el procés d'una donació i trasplantament d'òrgans.
"El professional de la infermeria és ideal per a aquest lloc de treball, no hauria d'haver-hi un altre."
Esteban Molano Álvarez, professional de la infermeria i coordinador de trasplantaments.
BIBLIOGRAFIA
- Abradelo de Usera M, Muela A, Aldabó Pallás T, et al. Donación en asistolia en España: Situación actual y recomendaciones. Documento de consenso nacional 2012 [Internet] 2012. Disponible en: http//www.ont.es.
- Actividad de donación y trasplante. España 2019. Memorias ONT [Internet]. Disponible en:http://www.ont.es/infesp/Memorias
- Alonso M, Álvarez Miranda M, Álvarez Vázquez M, et al. El modelo español de coordinación y trasplantes. ONT [Internet]. Madrid: Grupo Aula Médica SL; 2008. Disponible en: http//www.ont.es
- Álvarez Rrodríguez J. Coordinación del equipo de trasplantes. Revistas científicas. [Internet] 1999. Disponible en:http://revistas.ucm.es
- Aristizabal AM, Caicedo LA, Martínez JM, et al. Xenotrasplantes, una realidad cercana a la práctica clínica: revisión de la literatura. Cirugía española [Internet] 2017; 95 (2): 62-72. Disponible en:http://www.elsevier.es.
- Benítez Hernández P. Cuidados de enfermería al paciente donante de órganos y tejidos en muerte encefálica. Revisión bibliográfica [Internet]. Universidad de la Laguna, 2020. Disponible en:https://riull.ull.es/xmlui/bitstream/handle
- Cano Ochando E, Nistal Villan E. Avances y retos en investigación en el trasplante de órganos. Fundación Ramón Areces. Revista-fra [Internet]; (22): 104-117. Disponible en:https://www.fundacionareces.es/recursos/doc/portal/2019/12/27
- Carnevale Romina P. La impresora de órganos. Ficciones y realidades de la producción de tejidos artificiales. Química Viva [Internet]. 2010; 9(2): 76-85 Disponible en: https://www.redalyc.org/articulo.oa
- César Juárez ÁA, Olivos Meza A, Landa Solís C, et al . Uso y aplicación de la tecnología de impresión y bioimpresión 3D en medicina. Rev. Fac. Med. [Internet] 2018; 61 (6): 43-51. Disponible en: http://www.scielo.org.mx/scielo.
- Ciria R, Garrote D, Briceño J, et al. Donación en asistolia. Medicina clínica monográfico [Internet] 2012; 13 (1): 7–11. Disponible en:http//www.elsevier.es
- Consideraciones éticas en el trasplante de donante vivo. Comité de Bioética de Catalunya [Internet] 2012.Disponible en: http://canalsalut.gencat.cat
- Cuidados Intensivos orientados a la donación de órganos. Recomendaciones. Grupo de trabajo SEMICYUC-ONT [Internet] 2017. Disponible en: http//www.ont.es
- De Frutos MA, Daga D, Ruiz P, Requena MV. Donantes de órganos. Visto en:www.sld.cu/galerias/pdf/sitios/pdguanabo/transp.pdf
- d´Empaire G, de d´Empaire ME, Encinoso J. Limitación de medidas terapéuticas en los pacientes críticos. Gac Méd [Internet] 2002; 110 (1): 92-109. Disponible en:http://ve.scielo.org/scielo.php
- Díaz A. Número total de trasplantes de córnea realizados en España 2011-2017. Visto en: es.statista.com
- Documento de Consenso del Grupo de Estudio de la Infección en el Trasplante (GESITRA) perteneciente a la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) y la Organización Nacional de Trasplantes (ONT) sobre los Criterios de Selección del Donante de Órganos Sólidos en relación a las Enfermedades Infecciosas 2019. Disponible en Google.
- Donación cruzada. Programa nacional de donación renal cruzada en España. ONT. Versión 6.0. 2015. Visto en google
- Dueñas Jurado JM. Protocolos clínicos de actuación ante el proceso de donación y extracción de órganos y tejidos para transplante en donación en muerte encefálica. Cuadernos de Medicina Forense [Internet] 2015; 21 (1-2): 34-42. Disponible en: http//scielo.isciii.es
- Elizalde J, Lorente M. Coordinación y donación. Anales Sis San [Internet] 2006; 29 (2): 35-43. Disponible en: http://scielo.isciii.es/scielo.php
- Escalante Cobo JL, del Rio Gallegos F. Preservacion de órganos. Med Intens. [Internet] 2009; 33 (6): 282-292. Disponible en: http//scielo.isciii.es
- Escudero D. Diagnóstico de muerte encefálica. Med. Intensiva [Internet] 2009; 33 (4): 185-195. Disponible en: http://scielo.isciii.es/scielo.php
- Escudero D, Otero J. Medicina intensiva y donación de órganos. ¿Explorando las últimas fronteras? Med. Intensiva [Internet] 2015; 39 (6): 366-374. Disponible en: http//www.medintensiva.org.
- Eslava Abaurrea ON, Ciganda Cenoz M, Ameztoy Echenique X. Donación en asistolia Maastricht III, concepto, manejo y cuidados de Enfermería en las Unidades de Cuidados Intensivos. Ocronos-editorial científico-técnica. [Internet] 2019. Disponible en:https://revistamedica.com/donacion-en-asistolia-maastricht-iii-cuidados-enfermeria-uci/
- Fernández R, Baigorri F, Artigas A. Limitación del esfuerzo terapéutico en Cuidados Intensivos. ¿Ha cambiado en el siglo XXI? Medicina Intensiva [Internet] 2005; 29: 338-41. Disponible en: http://www.sciencedirect.com
- Fleta Asín B., Gonzalvo Liarte MC, Cía Gómez P. Quimerismo: origen e implicaciones médicas. Revista Clínica española [Internet] 2006, 206 (7): 340-342. Disponible en: http://www.revclinesp.es
- Gómez Marinero P, Alonsso M, de la Concepción M, et al. Manual de donación de órganos para profesionales sanitarios. Disponible en:Http://www.bibliotecadigitalcecova.com.
- González J. Últimos avances en el trasplante de órganos. Avances en salud [Internet] 2020. Health Tech spain.es. Disponible en: https://healthtechspein.es Guía de buenas prácticas en el proceso de la donación de órganos. Ministerio de Sanidad, Política Social e Igualdad. Visto en google
- Gutiérrez E, Amado A. Selección del donante y criterios de viabilidad de los órganos: expansión de los criterios de donación. Rev Soc Esp Enferm Nefrol [Internet] 2007; 10 (2): 15-25. Disponible en:http://scielo.isciii.es/scielo.php?
- Historia del trasplante. CUCAIBA. Centro único coordinador de ablación e implante de la provincia de Buenos Aires. Ministerio de salud. Disponible en:http://www.cucaiba.gba.gov.ar/?page_id=166
- https://www.lavanguardia.com/historiayvida/mas-historias/20171130/47311455485/8-avances-que-marcaron-la-historia-de-los-trasplantes.html
- Ley Orgánica 3/2021 de 24 de marzo, de regulación de la eutanasia. BOE núm 72 de 25 de marzo de 2021. Visto en google.
- López Hernández E, Jaramillo Magaña JJ, Solís H. Alteraciones fisiopatológicas en la muerte encefálica: su importancia para decisiones de manejo y donación de órganos. Gac. Méd. Méx [Internet] 2004; 140 (2): 199-209. Disponible en:http://www.scielo.org.mx/scielo.php?
- López Mediavilla R. El cuidado de la familia en el proceso de donación y trasplante de órganos. Revisión narrativa. Trabajo de fin de grado de enfermería. 2018. Visto en google
- Martí Manyalich V. Evolución del procuramiento de órganos en el mundo. Revista médica clínica las Condes [Internet] 2010; 21 (2): 145-151. Disponible en: https://www.elsevier.es
- Martínez Sesma A, Zabalza Ollo M. Cuidados de enfermería en el mantenimiento del donante potencial de órganos en muerte encefalica. Enfermería intensiva [Internet] 2001; 12 (1):10-20. Disponible en: http;//www.elsevier.es
- Miñambres García E, et al. Protocolo Nacional de mantenimiento del potencial donante en muerte encefálica. SEMICYUC-ONT. [Internet] 2020. Disponible en: http://www.ont.es
- Pérez Villares JM. Donación en asistolia. Cuad. med. forense [Internet] 2015; 21(1-2): 43-49. Disponible en:http://scielo.isciii.es/scielo.php
- Plan estratégico en donación y trasplante de órganos. 2018-2022. Sistema español de donación y trasplante. Ministerio de Sanidad, Consumo y Binestar Social y ONT. Visto en Google
- Plan de acción para la mejora de la donación y el trasplante de órganos. “Plan donación cuarenta”. ONT. 2008. Visto en Google.
- Proceso de consentimiento a la donación de fallecido. Programa marco de calidad y seguridad. ONT y Ministerio de Sanidad, Consumo y Bienestar Social. Visto en Google.
- Proceso de entrevista para el planteamiento de cuidados intensivos orientados a la donación de órganos. Programa marco de calidad y seguridad. ONT y Ministerio de Sanidad, Consumo y Bienestar Social. Visto en Google.
- Proceso de empaquetado y etiquetado. Programa marco de calidad y seguridad. Organización nacional de trasplante y Ministerio de Sanidad, Consumo y Bienestar Social. Visto en Google.
- Proceso de extracción y preservación en donantes en muerte encefálica. Programa marco de calidad y seguridad. Organización nacional de trasplante y Ministerio de Sanidad, Consumo y Bienestar Social. Visto en Google.
- Promoción de la donación tras la muerte cardiaca controlada (donantes tipo III Maastrich). Visto en Google.
- Quesada Ballesteros A. Cuidados de enfermería en un potencial donante de órganos. Mantenimiento en UCI. Disponible en: https://www.concursos.formacionalcala.es/ganadores
- Real Padilla MJ, García Fernández JM, Nuño Calderón MC, et al. Donantes con criterios expandidos por edad. Enfermería docente [Internet]2011; 93:4-6. Visto en: http://www.index-f.com/edocente/93pdf/93-004.pdf
- Royo Vergara R. Análisis de la actuación de enfermería en la donación en asistolia controlada tipo III de Maastrich en la Unidad de Cuidados Intensivos. Elaboración de un algoritmo de actuación enfermero. Trabajo de fin de grado de enfermería. 2015-2016. Disponible en:https://academica-e.unavarra.es/xmlui/bitstream/handle
- Sanz J. Cirugía plástica en la antigüedad. Historias de la historia. [Internet] 2019. Disponible en: http://historiasdelahistoria.com
- Solar P, Ovalle R, Simian E, Escobar J, Beca JP. Tres factores que influyen en la actitud de las personas ante la donación de órganos. Rev Chil Cir [Internet]. 2008; 60 (3): 262-267. Disponible en:https://scielo.conicyt.cl/scielo.php
- Ucio P. Introducción a la figura del coordinador de trasplante intrahospitalario dentro del sistema de Salud Pública. Visto en:http://masteralianza.ont.es/download/tesinas_master_2019/Jazmin%20Ovelar.pdf
