Según Pagtricia Benner, enfermera estadounidense y pionera en describir la trayectoria profesional de la enfermera de “principiante” a “experta”, el saber práctico (que es el que se adquiere cuando la enfermera se encuentra implicada en una situación determinada) y el teórico (adquirido con el conocimiento científico) se unen para formar el conocimiento clínico, que es fruto de la experiencia clínica.
Por tanto, a mayor experiencia, mayor conocimiento clínico.
Su teoría define nueve dominios de la práctica enfemera en el cuidado del paciente crítico, y que son aplicables al tema de nuestro curso: cuidado del paciente donante de órganos, entendido como paciente crítico.
- Diagnosticar y controlar las funciones fisiológicas de soporte vital en pacientes inestables.
- Controlar una crisis mediante la habilidad práctica.
- Proporcionar medidas de confort a los pacientes críticos.
- Cuidar a la familia del paciente.
- Prevenir los peligros por causas tecnológicas.
- Afrontar la muerte: aplicar cuidados y participar en la toma de decisiones.
- Comunicar su perperstiva en situaciones de crisis y discutirlas.
- Asegurar la calidad de los cuidados.
- Poseer el conocimiento práctico de liderazgo clínico, y la formación y el consejo de los demás.
A lo largo de este curso hemos visto que el proceso de donación de órganos es complejo y que generalmente se desarrolla en una Unidad de Cuidados Intensivos, en el que interviene un equipo multidisciplinar, dentro del cual el papel del profesional de enfermería es fundamental, garantizando el cuidado integral del paciente, participando en la detección del potencial donante, en su validación y mantenimiento, aplicando cuidados destinados a asegurar la viabilidad de los órganos y tejidos a trasplantar, reconociendo las alteraciones fisiopatológicas que se producen en la situación de fallecimiento y anticipándose a ellas para evitar complicaciones, hasta la obtención de los órganos y tejidos en el quirófano, para continuar con los cuidados en el paciente una vez trasplantado.
El profesional de enfermería también es pieza clave en el cuidado a las familias, estableciendo una relación de ayuda, facilitando la comunicación, brindándoles el apoyo necesario, acompañándolos en el proceso del duelo y cuidando al paciente hasta el final, con la dignidad y el respeto que merece.
Además, los profesionales de enfermería, generalmente del área de críticos, forman parte del equipo de coordinadores de trasplantes, y cuyas funciones son:
- Detección de los posibles donantes de órganos y tejidos.
- Participar en la entrevista para la obtención del consentimiento para la donación.
- Mantenimiento del donante hasta la hora de la extracción.
- Participar en la obtención del permiso judicial en los casos que se necesite.
- Participar en la logística de localización de los receptores.
- Coordinación entre equipos extractores y asignación del órgano.
1. PLAN DE CUIDADOS EN EL DONANTE POTENCIAL EN MUERTE ENCEFÁLICA
En el momento que se certifica el diagnóstico de muerte encefálica, el objetivo del tratamiento del paciente crítico cambia, pasando de ser terapéutico a dirigirse a la optimización de la función de los órganos para ser trasplantados, y comienza el mantenimiento del potencial donante, donde todos los cuidados de enfermería irán encaminados a asegurar que los órganos se conserven en condiciones óptimas para ser trasplantados con éxito. Al mismo tiempo, debe mantenerse el plan de cuidados de enfermería habituales, asegurando el confort y la dignidad del paciente.
El profesional de enfermería es quien pasa más horas junto a la familia del paciente durante todo el proceso de enfermedad. En estos momentos, debe establecer una relación de ayuda con ellos, permaneciendo a su lado en la medida de lo posible, respondiendo a las preguntas que nos puedan plantear y facilitándoles el poder estar cerca de su familiar. Debemos mostrar comprensión y empatía hacia la situación que están viviendo, y debemos ser conscientes que, de algún modo, nuestra actitud puede influir en la decisión que tomen sobre la donación.
En un primer momento del proceso, el profesional de enfermería participa en la preparación y realización de pruebas diagnósticas del posible donante durante la evaluación de viabilidad de órganos y tejidos.
- El profesional de enfermería participa en la elaboración y/o revisión de la historia clínica (incluyendo la información que nos proporciona la familia), y en la exploración física para detectar lesiones compatibles con malignidad, cicatrices, signos de drogadicción, etc., y en la recogida y registro de datos antropométricos del potencial donante: peso, talla, perímetro torácico y abdominal, y la longitud del esternón.
- Realizar una primera batería de pruebas complementarias, como son análisis de sangre ordinarios (hemograma, coagulación y bioquímica con perfil de cada órgano a valorar para trasplante: perfil renal, hepático, cardíaco, pancreático y pulmonar (gasometría estándar), determinación del grupo sanguíneo, cribado serológico, y determinación deantígenos de histocompatibilidad (HLA). Extracción de pruebas de microbiología: urinocultivo, hemocultivos y cultivo de esputo, que se repetirán el día de la donación. Y determinación de marcadores tumorales ante la sospecha o signos de malignidad.
- Si es necesario la realización de una biopsia: preparar y colaborar en la obtención de la muestra según el protocolo establecido en la unidad.
- Si se realizan otras pruebas complementarias como radiografías, ecografías o TAC, se seguirán los protocolos establecidos en cada unidad de críticos, en cuanto al transporte o preparación del paciente.
Una vez que se han realizado las pruebas de viabilidad de los órganos, y si no hay contraindicaciones absolutas para la donación de órganos y tejidos, se debe certificar la muerte encefálica del paciente: coma arreactivo profundo (Glasgow 3). Para ello, siempre es necesario realizar una exploración neurológica rigurosa, junto a un periodo de observación determinado.
El profesional de enfermería no solo participa en la realización de las pruebas necesarias en el diagnóstico de ME, sino que es quien puede detectar esos primeros cambios o alteraciones en el paciente que nos indican que el proceso de muerte es inminente. Es importante, por tanto, que conozca las pruebas a realizar y sus resultados.
- El profesional de enfermería debe realizar una valoración del Glasgow según esté indicado, y participa en la valoración de los reflejos troncoencefálicos: fotomotor, corneal, nauseoso, tusígeno, oculocefálico y oculovestibular, registrando en el curso de enfermería los resultados obtenidos.
- Realiza, junto al intensivista o neurológo, el test de atropina: inyectando 0,04 mg/Kg de Sulfato de Atropina por un acceso venoso por el que no se infundan fármacos cronotropos (Dopamina, Dobutamina, etc.).
- Realiza, junto al intensivista o neurólogo, el test de apnea con el paciente conectado a ventilación mecánica: se cursa gasometría arterial previa para comprobar que el pH, el pO2 y el pCO2 están en rango adecuado. Se pre-oxigena al paciente con FiO2 al 100% durante 15-20 minutos. Pasado este tiempo, se desconecta de la ventilación mecánica, colocando una cánula cerca de la carina con oxígeno al 100%, y a 6-8 litros/minuto, y se cursan gases arteriales seriados post desconexión de la ventilación mecánica hasta alcanzar pCO2 > 60 mmHg o pO2 < 50 mmHg.
- Si el paciente está monitorizado con BIS, o tiene monitorizada la PIC y/o PPC, debe registrar en la gráfica lo valores obtenidos, y comunicar al equipo médico los cambios significativos que se produzcan.
- El profesional de enfermería colabora en la realización de otras pruebas diagnósticas: electroencefalograma, potenciales evocados, arteriografía, angiografía, angiogammagrafía, y sonografía Doppler transcraneal, según los protocolos establecidos en la unidad.
Una vez instaurada y certificada la ME del paciente, los cambios fisiopatológicos que aparecen convierten al potencial donante en un “paciente crítico inestable”, y obligan a una monitorización estricta y específica, lo que permite identificar la aparición de inestabilidad hemodinámica precozmente y tratarla, para evitar el deterioro de los órganos.
La monitorización incluye las constantes vitales (línea de ECG, pulsioximetría, frecuencia respiratoria, tensión arterial invasiva y PVC), monitorización avanzada (PCP y GC), temperatura corporal (axilar o central), y parámetros respiratorios, todos ellos con registros horarios como mínimo. Será necesario también realizar glucemias seriadas, así como la monitorización de la volemia, análisis de sangre y otras muestras, (control de electrolitos y del ácido-base).
Cuando se establece el “mantenimiento del donante”, se realizan una serie de procedimientos y terapias encaminadas a contrarrestar las alteraciones fisiopatológicas que se producen en el proceso de ME, ya que ha perdido su capacidad de respuesta fisiológica, y depende completamente de nuestro manejo y tratamiento.
1.1. Mantenimiento de la función respiratoria
Con la pérdida de la respiración espontánea, será necesaria la ventilación mecánica en el potencial donante para mantener una ventilación y oxigenación adecuadas: pH entre 7,35 y 7,45, PaO2 > 100 mmHg, PaCO2 entre 35 y 45 mmHg y Sat O2 entre 95 y 100%. Se recomienda que la PEEP no supere los 5 cmH2O y la FiO2 puede aumentarse lo necesario para prevenir/corregir la hipoxia.
Las actividades de enfermería irán encaminadas a asegurar la correcta oxigenación y ventilación del donante, con monitorización continua de la Sat O2 con pulsioximetría continua y control gasométrico seriado (según orden médica). Los cuidados de enfermería serán los mismos que se aplican al paciente crítico conectado a ventilación mecánica:
- Mantenimiento de la permeabilidad de la via aérea, evitando acodamientos del tubo orotraqueal y/o tubuladuras. Humidificación adecuada del sistema.
- Aspiración de secreciones traqueobronquilaes con técnica estéril. Protocolo Neumonía Zero. Registro y control del aspecto y cantidad de las secreciones.
- Control del neumotaponamiento del tubo orotraqueal con manómetro, y elevación del cabecero de la cama a 30º.
- Comprobar la correcta colocación del tubo endotraqueal, cambiando la sujeción y posición cada 24 horas.
- Aspiración e higiene de la cavidad orofaringe.
1.2. Mantenimiento de la función cardiovascular
Las alteraciones cardiovasculares que se producen en la ME pueden ser la causa del deterioro de los órganos a trasplantar, y por tanto es necesario conocerlas, y realizar un control estricto: durante la fase de enclavamiento aparece crisis hipertensiva y bradiarrtimias transitorias, acompañadas de hipotensión grave e incluso asistolia; tras la herniación aparece hipotensión por lesión del centro vasomotor, con vasodilatación progresiva, derivando en shock neurogénico.
- En la fase hipertensiva, los cuidados de enfermería irán encaminados a la administración correcta de β-bloqueantes de acción corta (Esmolol) en combinación con vasodilatadores como Urapidilo, Nitroprusiato o Nicarpidino, comprobando que la presión arterial y la frecuencia cardiaca se encuentran dentro de los valores establecidos: Presión arterial media: 60 – 110 mmHg
Presión arterial sistólica: > 100 mmHg
Frecuencia cardiaca: > 100 ppm
Control y registro del electrocardiograma continuo (monitorización) para detectar las taquiarrtimias que acompañan esta fase: supraventriculares, ventriculares y bradiarrimias transitorias.
- Preparar material de RCP (carro de paradas) para una posible actuación. Ayudar en la cardioversión según criterio médico.
- Analizar otras causas que pueden desencadenar las taquiarrtimias y tratarlas: hipotermia, alteraciones metabólicas y/o electrolíticas, hipoxemia, etc.
- La bradicardia se trata con Adrenalina (no responde a la Atropina), la TSPV se trata con Amiodarona, y la TV con Lidocaína. El profesional de enfermería debe asegurar la correcta administración de los fármacos, vigilando la permeabilidad de la vía y asegurando la perfusión continua.
- Será necesario registrar y comunicar cualquier tipo de arritmia, poniendo especial atención al segmento ST y la onda T que pueden desencadenar arritmias de origen ventricular y bloqueos A-V.
La hipotensión arterial es la alteración más constante en los donantes en ME. La causa es multifactorial: lesión del centro vasomotor, pérdida de agua por la instauración de la diabetes insípida neurogénica, hipotermia severa que además comporta disminución del gasto cardiaco, y el deterioro en sí de la función cardiaca.
- La primera medida del tratamiento para la hipotensión es la reposición de volumen (coloides o cristaloides). Si una vez corregida, obteniendo una PCP de 8–14 mmHg y PVC entre 10–12 mmHg (< 8 mmHg en el donante de pulmón), el donante sigue hipotenso, será necesario iniciar tratamiento con inotrópicos; el fármaco de elección es la Dopamina. La Noradrenalina se utiliza asociada a la Dopamina para mejorar el flujo renal.
- Los cuidados de enfermería irán dirigidos a la reposición de la volemia con la administración de la sueroterapia pautada, con mediciones estrictas de la TA, PVC y PCP, ya que infusiones de líquidos a flujos altos o en exceso, pueden ocasionar edema agudo de pulmón.
- Para la reposición hídrica serán necesarios catéteres de gran calibre (nº 14-16) o la insercción de accesos venosos centrales.
- El profesional de enfermería debe asegurar la correcta administración de catecolaminas, con las debidas precauciones inherentes al fármaco, vigilando la permeabilidad de la vía, asegurando la perfusión continua y colocando conexiones en Y (si fuera necesario) para evitar hipotensiones bruscas en los cambios de infusión.
- Será necesario el control de la diuresis horario, realizando un balance hídrico cada 6 horas, registrando y notificando al intensivista situaciones de oliguria o poliuira. Se cursarán analíticas de sangre según pauta para control electrolitico.
- El profesional de enfermería debe vigilar el estado de hidratación del donante: estado de la piel, signo del pliegue, mucosas hidratadas, frecuencia cardiaca adecuada, presión sanguínea ortoestática, etc.
1.3. Mantenimiento de la función de termorregulación
Con la destrucción del hipotálamo anterior se pierde la función del centro termorregulador, y aparece una hipotermia brusca: la temperatura corporal tiende a igularse a la temperatura ambiente, y una vez instaurada es difícil revertirla, por lo que el mejor tratamiento es la prevención.
Esta hipotermia puede provocar graves complicaciones: deterioro de la función cardiaca llegando a la asistolia, empeoramiento de la función hepática y renal, e incluso la aparición de coagulopatías en hipotermias graves.
- Es prioritario mantener o restituir la temperatura coporal del donante: temperatura > 35º C, siendo ideal 37ºC.
- La temperatura ambiental debe mantenerse entre 22 y 24 ºC. El profesional de enfermería debe tomar la temperatura horaria, con termómetros que registren menos de 35ºC.
- Una vez instaurada la hipotermia, es necesario calentar al donante: administración de sueros calientes (37ºC), colocación de mantas térmicas o de aluminio, calentar los gases inspirados entre 40º y 46ºC (calentadores en la ventilación mecánica) y aplicando lámparas de calor directas al donante.
- Observar periódicamente el color, la temperatura y la humedad de la piel.
1.4. Mantenimiento de la función endocrino-metabólica y control hidroelectrolítico
La alteración más importante y común es la diabetes insípida neuronal, que aparece por falta de secreción de hormona antidiurética (ADH) secundario a la necrosis de la pituitaria.
- En un principio, el objetivo es reponer la volemia. El suero de elección dependerá de la situación hidroelectrolítica en la que se encuentre el donante, siendo la primera opción la administración de cristaloides isotónicos (Ringer Lactato).
- Es necesario el control horario de la diuresis. Si supera los 200 ml/h se plantea el tratamiento con Vasopresina o Desmopresina. Con la administración de Vasopresina será necesario el control del ECG por los posibles cambios electrocardiográficos que produce.
- Si el donante se encuentra oligúrico (< 50 ml/h) con PVC y presión arterial correctas, será necesario la administración de diuréticos: Furosemida y Manitol.
- La poliuria intensa provoca cambios en la volemia y alteraciones electrolíticas: hipernatremia, hipopotasemia, hipocalcemia, hipomagnasemia e hipofosfatemia.
- El profesional de enfermería realizará ionogramas seriados para determinar las pérdidas de iones, y la reposición hídrica y de electrolitos adecuados.
- Se realiza control estricto de la línea de ECG para controlar la aparición de arritmias secundarias, que provocarían inestabilidad cardiovascular.
La hiperglucemia es otra alteración frecuente. La causa es multifactorial: administración de líquidos con glucosa o dextrosa, la propia liberación de catecolaminas, el tratamiento con corticoides y la hipotermia. Puede aparecer también resistencia a la insulina, que deriva en acidosis metabólica y cetosis, con una diuresis osmótica con poliuria, que contribuye a la deshidratación del donante
- Será necesario perfusión continua endovenosa de insulina rápida (Actrapid), con monitorización horaria hasta regularizar la glucemia (< 150 mg/dl), y la disminución del aporte de glucosa exógena. Una vez regulada la glucemia, se puede continuar con pauta móvil de insulina subcutánea.
- El profesional de enfermería controlará el estado de hidratación del donante, con registro de entrada y salida de líquidos, y el ajuste necesario de las infusiones.
1.5. Mantenimiento de la hemostasia
Las lesiones neurológicas graves pueden producir alteraciones de la coagulación, por la liberación de tromboplastina desde el tejido lesionado. Estas alteraciones de la coagulación pueden ser inespecíficas, sin importancia clínica, o llegar a desarrollar una CID (coagulación intravascular diseminada).
- La función de enfermería es la detección y notificación de sangrados intensos por zonas de lesión o insercción de cateteres, detección de sangrados en sábana, y los sangrados característicos de la CID: cuando es deevolución lenta pueden aparecer síntomas de trombosis venosa y/o de embolia pulmonar. En la CID grave, de rápida evolución, los sitios de punción cutánea sangran persistentemente, aparece equimosis en los lugares de inyecciones parenterales, y puede haber una hemorragia digestiva grave.
- El profesional de enfermería será el encargado de la administración de plasma, plaquetas o concentrados de hematíes, según prescripción médica y siguiendo los protocolos del centro, previa verificación del grupo RH y verificando la identificación del donante.
1.6. Prevencion de la infección
El potencial donante de órganos, entendido como paciente crítico, presenta multitud de factores predisponentes que pueden favorecer la aparición de infección/sepsis, lo que repercutiría negativamente en los órganos del trasplante. Estos focos son:
- Ventilación mecánica prolongada. Riesgo de broncoaspiración.
- Posibles traumatismos torácios, abdominales, craneales, en las extremidades, etc.
- Presentan un riesgo potencial de aparición de úlceras por presión (UPP).
- Presencia de múltiples catéteres y sondas.
El personal de enfermería es determinante en la prevención de la aparición de la infección, elaborando el plan de cuidados adecuado y realizando las manipulaciones de catéteres, aspiración de secreciones, etc., así como la toma de muestras necesarias, con la técnica lo más aséptica posible, cumpliendo todos los protocolos para la profilaxis de la infección del paciente crítico: ITU Zero, Neumonía Zero, Bacteriemia Zero, etc.
- Higiene: se mantiene la rutina establecida en la unidad en cuanto a la higiene del paciente, con el aseo general y cambio de sábanas cuando sea preciso; higiene de la boca por turno o a demanda; higiene de los orificios naturales con sondas o tubos insertados, y los cuidados de la piel (hidratación) para prevenir la aparición de úlceras por presión (no se debe hidratar la piel el día del explante/extracción), y controlar el color, la temperatura y la humedad de la piel.
Debemos mantener la dignidad del paciente durante todo el proceso, cuidando su aspecto externo y respetando su intimidad.
- Se realizan los cambios posturales indicados según la patología de base, para prevenir la aparición de UPP y mantener la integridad de la piel.
- Se realizará la cura aséptica de los puntos de inserción de catéteres (arteriales y venosos), así como de las heridas que pudiera presentar.
- Si el donante no es portador de nutrición enteral, la sonda nasogástrica debe ir conectada a bolsa en declive para facilitar el drenado por gravedad, y evitar la broncoaspiración.
En cuanto al cuidado de los ojos para el mantenimiento de las córneas, los cuidados de enfermería son especialmente importantes, e irán dirigidos a evitar que las córneas no se sequen ni se lesionen: los párpados del donante se mantendrán cerrados, y se aplicarán colirios o soluciones lubricantes (lágrimas artificiales).
En general, los donantes de órganos en muerte encefálica necesitan exahustivos cuidados de enfermería, que se realizan en la Unidad de Cuidados Intensivos. El trabajo de enfermería en este tipo de casos casi es contrarreloj, para detectar y corregir las alteraciones fisiológicas que se producen, y garantizar la viabilidad de los órganos. Ésto produce un desgaste, tanto físico como emocional, ya que tenemos que tratar a una persona clínicamente muerta, pero con las características de una con vida.
“Se considera que el mantenimiento de un paciente de estas características equivale, en lo que a tiempo dedicado por parte del equipo de enfermería se refiere, al de 6-8 pacientes críticos que puedan estar ingresados en estas unidades”.
2. PLAN DE CUIDADOS EN EL DONANTE POTENCIAL POR CRITERIOS CARDIORRESPIRATORIOS (ASISTOLIA)
Hemos visto a lo largo de este curso, que el manejo del donante en asistolia no controlada se realiza, mayoritariamente, en la atención extrahospitalria y en los servicios de urgencias. Por tanto, nos centraremos en aquellos donantes que presentan la asistolia o bien tras la retirada del soprte vital (Maastrich III), o bien en aquellos donantes que sufren una PCR en espera de que se instaure la muerte encefálica (Maastrich IV), por ser aquellos pacientes ingresados en la Unidad de Cuidados Intensivos.
Si existe la decisión de LTSV, el profesional de enfermería debe comprobar que la familia ha entendido la información correctamente, dejando un tiempo para la elaboración del duelo antes de solicitar el permiso para la donación de órganos y tejidos. Si la familia o el paciente no permiten la donación, se continuarán con los cuidados al final de la vida.
Tanto si la asistolia aparece tras la retirada del soporte vital, como en el caso de asistolia esperando la instauración de ME, el estudio de viabilidad de los órganos y los criterios de exclusión/inclusión para la donacion de órganos, se realizan previamente a la solicitud para la donación a la familia. El coordinador de trasplantes y el médico responsable del paciente revisarán la historia clínica y se asegurarán de que no hay contraindicaciones absolutas para la donación, realizando las pruebas pertinentes, siendo el papel de enfermería el mismo que hemos visto en el apartado anterior.
El profesional de enfermería responsable del paciente realiza una evaluación permanente del estado del paciente y sus constantes vitales, para mantener la estabilidad hemodinámica que permita el mantenimiento óptimo de lo órganos a trasplantar. Se debe asegurar una correcta oxigenación y perfusión, un equilibrio hidroelectrolítico y hormonal adecuado, mantener la normotermia y proporcionar los cuidados necesarios para prevenir la aparición de infecciones.
Durante su estancia en la UCI se proporcionan los cuidados integrales al paciente: higiene diaria (no se debe hidratar la piel el día del explante o extracción), higiene de la boca, elevación del cabecero de la cama a 30º, cuidados oculares, etc.
Además, en este tipo de donantes es muy necesario proporcionar los cuidados al final de la vida orientados al confort, con una sedoanalgesia correcta, evitando el dolor, la ansiedad, el sufrimiento, y así poder asegurar una muerte digna.
Si la familia otorga el permiso para la donación, se les informará de la necesidad de la canulación arterio-venosa y la administración de medicación destinada a la preservación de los órganos, y que se realizará previamente a la extubación y fallecimiento del paciente.
La canulación se puede realizar en el quirófano o en la propia UCI. El personal de enfermería debe verificar el material: catéteres y bomba de perfusión, así como comprobar que los sueros se encuentran en el frigorífico a la temperatura adecuada (4ºC), y colabora en la técnica de canulación según sus competencias. Se realiza con la técnica Seldinger y el material necesario será:
- Catéter de doble balón tipo Porges con introductor, de 20 French.
- Catéter de balón único tipo Foley semirrígido.
Una vez realizada la canulación y cursados los análisis necesarios, se retirará el soporte vital. La extubación es un momento muy duro para la familia, y se les ofrece la posibilidad de permanecer junto a su familiar, tanto en los momentos previos como en los posteriores, explicándoles la necesidad de una actuación rápida si fuese necesario. En todo momento se respetarán las creencias religiosas de la familia y paciente, y se facilitarán todos los medios para ello (contacto con el guía espiritual, ofrecer la capilla del centro, etc.).
El personal de enfermería se encargará de:
- Incrementar las medidas de confort administrando la sedación y analgesia prescrita.
- Mantener un ambiente apropiado e íntimo para la familia: se suspenderán todas las alarmas posibles y se retirará la monitorización que suponga incomodidad al paciente.
- Retirar el soporte vasoactivo.
- Tratar las situaciones de malestar, dolor, agitación, etc. que aprezcan.
Una vez extubado, se deben controlar rigurosamente los tiempos y las constantes vitales: tensión arterial, frecuencia cardiaca, frecuencia respiratoria, Sat de O2 y diuresis. En este momento se inicia la administración de los fármacos destinados a mejorar la perfusión de los órganos sometidos a la isquemia caliente (300 U/Kg de heparina sódica EV, y 20 mgr. de Fentolamina EV para prevenir el vasoespasmo).
Es importante explicar a la familia que la administración de estos fármacos no tiene como objetivo acelerar la muerte, sino mejorar la función de los órganos.
Una vez certificada la muerte con los criterios que hemos estudiado, comienza la infusión de los líquidos de preservación, con una bomba peristáltica a la velocidad máxima que permita la luz del catéter. Cuando deja de aparecer contenido hemático en el catéter, se conecta a la bolsa de sueros para crear un circuito cerrado.
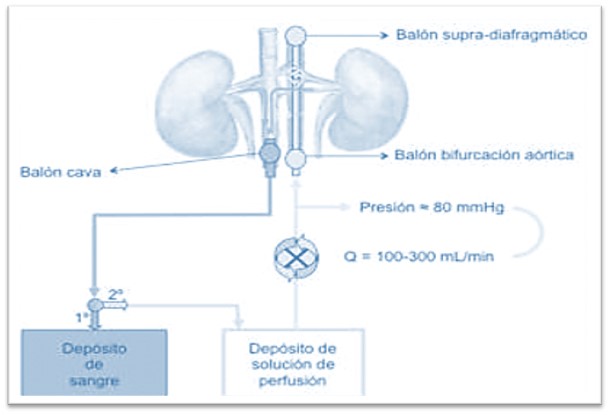
Fuente: Donación en asistolia en España: situación actual y recomendaciones. Documento de consenso nacional 2012.
Junto con el registro de las constantes vitales se registrará:
- La hora de la retirada del soporte vital.
- La hora de inicio de la hipoperfusión (TAS < 60 mmHg y/o Sat O2 < 80%).
- La hora en la que se declara la muerte.
- La hora de inicio de la perfusión de líquidos.
- El tiempo total de isquemia caliente.
- El tiempo total de isquemia caliente verdadera.
- El tiempo de isquemia fría.
El traslado del donante al quirófano se realiza siguiendo el protocolo establecido en el centro en cuanto a paciente crítico, continuando con la perfusión in situ durante el trayecto, y acompañado por el coordinador de trasplantes y una enfemera de UCI, que trasladará la información a la enfermera de quirófano.
Una vez en el quirófano, se procederá a la extracción de los órganos con las técnicas que hemos estudiado.

Desde los inicios de la donación y trasplantes de órganos y tejidos, la profesión enfermera se ha preocupado por adquirir los conocimientos necesarios que le permitan actuar en todo el proceso de donación.
En la actualidad, el profesional de enfermería juega un importante papel dentro del equipo multidisciplinar que forman las Unidades de Trasplantes, ya que posee los conocimientos, la experiencia clínica y la habilidad en la gestión necesarios para participar de forma activa en todo el proceso de una donación y trasplante de órganos.
“El profesional de la enfermería es ideal para este puesto, no debería haber otro.”
Esteban Molano Álvarez, profesional de la enfermería y coordinador de trasplantes.
BIBLIOGRAFÍA
- Abradelo de Usera M, Muela A, Aldabó Pallás T, et al. Donación en asistolia en España: Situación actual y recomendaciones. Documento de consenso nacional 2012 [Internet] 2012. Disponible en: http//www.ont.es.
- Actividad de donación y trasplante. España 2019. Memorias ONT [Internet]. Disponible en: http://www.ont.es/infesp/Memorias
- Alonso M, Álvarez Miranda M, Álvarez Vázquez M, et al. El modelo español de coordinación y trasplantes. ONT [Internet]. Madrid: Grupo Aula Médica SL; 2008. Disponible en: http//www.ont.es
- Álvarez Rrodríguez J. Coordinación del equipo de trasplantes. Revistas científicas. [Internet] 1999. Disponible en: http://revistas.ucm.es
- Aristizabal AM, Caicedo LA, Martínez JM, et al. Xenotrasplantes, una realidad cercana a la práctica clínica: revisión de la literatura. Cirugía española [Internet] 2017; 95 (2): 62-72. Disponible en: http://www.elsevier.es.
- Benítez Hernández P. Cuidados de enfermería al paciente donante de órganos y tejidos en muerte encefálica. Revisión bibliográfica [Internet]. Universidad de la Laguna, 2020. Disponible en:https://riull.ull.es/xmlui/bitstream/handle
- Cano Ochando E, Nistal Villan E. Avances y retos en investigación en el trasplante de órganos. Fundación Ramón Areces. Revista-fra [Internet]; (22): 104-117. Disponible en: https://www.fundacionareces.es/recursos/doc/portal/2019/12/27
- Carnevale Romina P. La impresora de órganos. Ficciones y realidades de la producción de tejidos artificiales. Química Viva [Internet]. 2010; 9(2): 76-85 Disponible en: https://www.redalyc.org/articulo.oa
- César Juárez ÁA, Olivos Meza A, Landa Solís C, et al . Uso y aplicación de la tecnología de impresión y bioimpresión 3D en medicina. Rev. Fac. Med. [Internet] 2018; 61 (6): 43-51. Disponible en: http://www.scielo.org.mx/scielo.
- Ciria R, Garrote D, Briceño J, et al. Donación en asistolia. Medicina clínica monográfico [Internet] 2012; 13 (1): 7–11. Disponible en:http//www.elsevier.es
- Consideraciones éticas en el trasplante de donante vivo. Comité de Bioética de Catalunya [Internet] 2012.Disponible en: http://canalsalut.gencat.cat
- Cuidados Intensivos orientados a la donación de órganos. Recomendaciones. Grupo de trabajo SEMICYUC-ONT [Internet] 2017. Disponible en: http//www.ont.es
- De Frutos MA, Daga D, Ruiz P, Requena MV. Donantes de órganos. Visto en: www.sld.cu/galerias/pdf/sitios/pdguanabo/transp.pdf
- d´Empaire G, de d´Empaire ME, Encinoso J. Limitación de medidas terapéuticas en los pacientes críticos. Gac Méd [Internet] 2002; 110 (1): 92-109. Disponible en: http://ve.scielo.org/scielo.php
- Díaz A. Número total de trasplantes de córnea realizados en España 2011-2017. Visto en: es.statista.com
- Documento de Consenso del Grupo deEstudio de la Infección en el Trasplante(GESITRA)pertenecientealaSociedadEspañola de Enfermedades Infecciosas y MicrobiologíaClínica(SEIMC)ylaOrganizaciónNacionaldeTrasplantes(ONT)sobrelosCriteriosdeSelección del DonantedeÓrganosSólidosen relaciónalasEnfermedadesInfecciosas 2019. Disponible en Google.
- Donación cruzada. Programa nacional de donación renal cruzada en España. ONT. Versión 6.0. 2015. Visto en google
- Dueñas Jurado JM. Protocolos clínicos de actuación ante el proceso de donación y extracción de órganos y tejidos para transplante en donación en muerte encefálica. Cuadernos de Medicina Forense [Internet] 2015; 21 (1-2): 34-42. Disponible en: http//scielo.isciii.es
- Elizalde J, Lorente M. Coordinación y donación. Anales Sis San [Internet] 2006; 29 (2): 35-43. Disponible en: http://scielo.isciii.es/scielo.php
- Escudero D. Diagnóstico de muerte encefálica. Med. Intensiva [Internet] 2009; 33 (4): 185-195. Disponible en: http://scielo.isciii.es/scielo.php
- Escudero D, Otero J. Medicina intensiva y donación de órganos. ¿Explorando las últimas fronteras? Med. Intensiva [Internet] 2015; 39 (6): 366-374. Disponible en: http//www.medintensiva.org.
- Eslava Abaurrea ON, Ciganda Cenoz M, Ameztoy Echenique X. Donación en asistolia Maastricht III, concepto, manejo y cuidados de Enfermería en las Unidades de Cuidados Intensivos. Ocronos-editorial científico-técnica. [Internet] 2019. Disponible en: https://revistamedica.com/donacion-en-asistolia-maastricht-iii-cuidados-enfermeria-uci/
- Fleta Asín B., Gonzalvo Liarte MC, Cía Gómez P. Quimerismo: origen e implicaciones médicas. Revista Clínica española [Internet] 2006, 206 (7): 340-342. Disponible en: http://www.revclinesp.es
- González J. Últimos avances en el trasplante de órganos. Avances en salud [Internet] 2020. Health Tech spain.es. Disponible en: https://healthtechspein.es
- Gutiérrez E, Amado A. Selección del donante y criterios de viabilidad de los órganos: expansión de los criterios de donación. Rev Soc Esp Enferm Nefrol [Internet] 2007; 10 (2): 15-25. Disponible en: http://scielo.isciii.es/scielo.php?
- Historia del trasplante. CUCAIBA. Centro único coordinador de ablación e implante de la provincia de Buenos Aires. Ministerio de salud. Disponible en: http://www.cucaiba.gba.gov.ar/?page_id=166
- https://www.lavanguardia.com/historiayvida/mas-historias/20171130/47311455485/8-avances-que-marcaron-la-historia-de-los-trasplantes.html
- López Hernández E, Jaramillo Magaña JJ, Solís H. Alteraciones fisiopatológicas en la muerte encefálica: su importancia para decisiones de manejo y donación de órganos. Gac. Méd. Méx [Internet] 2004; 140 (2): 199-209. Disponible en: http://www.scielo.org.mx/scielo.php?
- Martí Manyalich V. Evolución del procuramiento de órganos en el mundo. Revista médica clínica las Condes [Internet] 2010; 21 (2): 145-151. Disponible en: https://www.elsevier.es
- Miñambres García E, et al. Protocolo Nacional de mantenimiento del potencial donante en muerte encefálica. SEMICYUC-ONT. [Internet] 2020. Disponible en: http://www.ont.es
- Pérez Villares JM. Donación en asistolia. Cuad. med. forense [Internet] 2015; 21(1-2): 43-49. Disponible en: http://scielo.isciii.es/scielo.php
- Plan estratégico en donación y trasplante de órganos. 2018-2022. Sistema español de donación y trasplante. Ministerio de Sanidad, Consumo y Binestar Social y ONT. Visto en Google
- Plan de acción para la mejora de la donación y el trasplante de órganos. “Plan donación cuarenta”. ONT. 2008. Visto en Google.
- Quesada Ballesteros A. Cuidados de enfermería en un potencial donante de órganos. Mantenimiento en UCI. Disponible en: https://www.concursos.formacionalcala.es/ganadores
- Real Padilla MJ, García Fernández JM, Nuño Calderón MC, et al. Donantes con criterios expandidos por edad. Enfermería docente [Internet]2011; 93:4-6. Visto en: http://www.index-f.com/edocente/93pdf/93-004.pdf
- Royo Vergara R. Análisis de la actuación de enfermería en la donación en asistolia controlada tipo III de Maastrich en la Unidad de Cuidados Intensivos. Elaboración de un algoritmo de actuación enfermero. Trabajo de fin de grado de enfermería. 2015-2016. Disponible en:https://academica-e.unavarra.es/xmlui/bitstream/handle
