6. TRACTAMENT ANTIBIÒTIC EMPÍRIC A UCI
Primer de tot, hem de tenir en compte que, els antibiòtics són els fàrmacs d'ús més freqüent. Tal com descriu el seu nom, els antibiòtics són agents antibacterians, per tant, cal tenir alguns conceptes clars sobre els bacteris, ja que són els personatges als quals volem fer front.
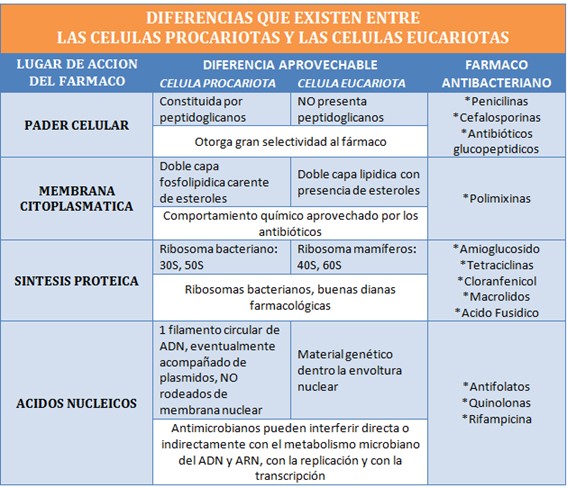
Començarem fent èmfasi en les diferències estructurals significatives que hi ha entre les cèl·lules bacterianes procariotes i les cèl·lules eucariotes de l'hoste, ja que aquestes diferències són aprofitades pels antibiòtics per exercir una toxicitat selectiva sobre els bacteris patògens i al mateix temps produir el mínim d'efectes col·laterals possibles. Recordem que és una cèl·lula eucariota i una procariota:
CEL. EUCARIOTA: Són totes aquelles cèl·lules que tenen el seu material hereditari fonamental (la seva informació genètica) tancat dins d'una doble membrana, l'embolcall nuclear, que delimita un nucli cel·lular.
CEL. PROCARIOTA: Es diu procariotes a les cèl·lules sense nucli cel·lular diferenciat, és a dir, el material genètic es troba dispers en el citoplasma, reunit en una zona anomenada nucleoide.
Ara que ja recordem que és una cèl·lula eucariota i una procariota passem a veure les principals diferències estructurals, les quals seran aprofitades pels antibiòtics per fer front a la malaltia.
Us deixo QR perquè pugueu descobrir aquestes cèl·lules en el seu interior:
CÈL·LULA PROCARIOTA CÈL·LULA EUCARIOTA


Ja que coneixem el bàsic sobre els microorganismes als quals farem front revisem alguns conceptes que ens ajudaran a entendre millor les nostres armes, els antibiòtics:
antibiòtic: Substàncies químiques que tenen la capacitat d'inhibir el creixement o matar bacteris, sent prou no tòxics per a l'hoste. Utilitzats com a agents quimioterapèutics en el tractament de malalties infeccioses. En resum: Agents antibacterians.
Poden ser classificats com:
▪ Bacteriostàtics: inhibeixen el creixement bacterià, no maten els bacteris.
▪ Bactericides: maten als bacteris.
▪ QUIMIOTERÀPIA ANTIBACTERIANA: utilització de fàrmacs per combatre malalties infeccioses. Aquests fàrmacs tenen una toxicitat selectiva davant bacteris patògens i produeixen els mínims efectes col·laterals possibles.
▪ ESPECTRE D'ACTIVITAT ANTIBACTERIANA: activitat antibacteriana que té cada antibiòtic.
No tots els antibiòtics serveixen per tots els bacteris, cada fàrmac actua sobre cert tipus de bacteris, parlem de:
▪ ANTIBIÒTICS D'AMPLI ESPECTRE: quan l'antibiòtic és actiu sobre moltes espècies bacterianes
▪ ANTIBIÒTICS D'ESPECTRE REDUÏT: quan l'antibiòtic és actiu només davant d'una o unes poques espècies bacterianes
Mirem per la seva classificació:


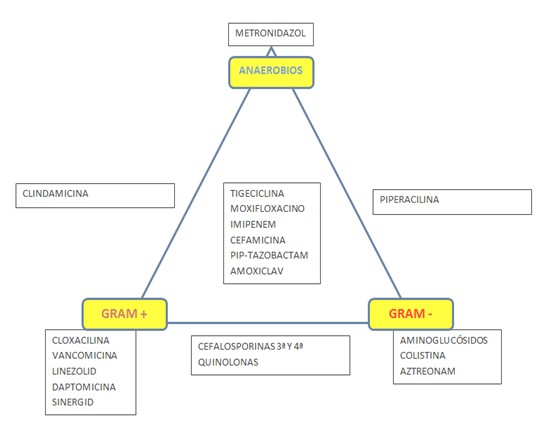
Les grans famílies d'antimicrobians
- Sulfonamides i trimetoprima
- Fluoroquinolones
- β-lactàmics: Penicil·lines, Cefalosporines, Carbapenemes, Monobactames
- Aminoglicòsids
- Tetraciclines
- Cloranfenicol
- Macròlids
- Lincosamidas: Clindamicina, Lincomicina
- Glicopèptids: Vancomicina, Teicoplanina
- Estreptogramines: Synercid
- Oxazolidinones: Linezolid
- Rifampicines
- Antituberculosos
Hi ha diversos esquemes que resulten molt útils si els tens en ment, entre ells el que més utilitzo us sonarà probablement, aquí us ho deixo:
Tipus d'ATB:
Penicil·lines i derivats:
(Benzilpenicil·lines: benzilpenicil·lina (penicil·lina G); fenoximetilpenicilina (penicil·lina V).
Isoxazolilpenicil·lina: cloxacil·lina
Aminopenicil·lines: amoxicil·lina; ampicil·lina.
Ureidopenicil·lines: piperacil·lina.
▪Gram +, especialment cocos gram + sobretot quan parlem d'amoxicil·lina, cloxa.
▪ Bé per a embarassades (sempre consultar per si de cas).
▪Ampli espectre
▪Malament: existeixen resistències. Molts no tenen forma oral, només parenteral (via oral: AMOX, amoxiclav, cefuroxima ...)
▪Antiestafilocócicas: cloxa
▪Antipseudomonas: piperacil·lina (quan s'associa a tazobactam, combinació molt usada en infeccions abdominals i per pseudomones multiresistents).
Cefalosporines:
1ª generació: cefadroxil, cefalexina, cefazolina sòdica.
2ª generació: cefaclor, cefuroxima, CEFONICIDA, cefoxitina, cefminox.
3ª generació: cefixima, cefpodoxima proxetil, cefditoreno pivoxil, cefotaxima, ceftazidima, ceftriaxona.
4a generació: cefepima.
5ª generació: ceftarolina fosami, ceftobiprole medocaril, ceftolozano.
- Deriven de la penicil·lina, per la qual cosa no s'hauria d'utilitzar en al·lèrgics a la mateixa.
- El seu espectre varia segons la generació: 3ª i 4ª són d'ampli espectre (gram - i + (sobretot BGN). Les primeres generacions van més contra cocos gram +, i al pujar de generació afectarà més a gram -.
- Ampli espectre
- No eficaç contra Anaerobis, enterococs, Listeria o intracel·lulars.
- Hi ha una tàctica en infeccions que no requereixen ingrés i degudes a un gram - com certes pielonefritis en la qual se li pot donar a Urgències una dosi IV de ceftriaxona i posteriorment prescriure cap a casa cefuroxima 14 dies.
- 3ª: ceftriaxona, ceftazidima.
- 'BO PER enterobacteris, NO PER Pseudomonas!
- Cefuroxima (2ªG): bo per a ORL, bronquitis, pell, teixits tous, Itu, meningitis, pneumococ, gonococ.
Carbapenemes:(Imipenem, meropenem, ertapenem)
- Molt ampli espectre (gram +, - i anaerobis). Bons per a pell, teixits tous, pneumònies, abdomen, genitouro.
- Només d'ús hospitalari. Per infeccions nosocomials / greus.
- Indueix betalactamases. No usar en al·lèrgics a penicil·lina. Embaràs: nivell BC
- Meropenem: el millor carbapenem si hi ha insuficiència renal
- Ertapenem: no per pseudomona, Acinetobacter, Clostridium difficile.
- Imipenem: important epilèpsia en ancians.
- No eficaç en pseudomona multiresistent!
MONOBACTÀMICS: (aztreonam)
- Exclusiu per BGN i aerobis
- Parenterals i molt selectius
- aminoglucòsids:
BGN i estafilococs no MRSA
- Nefro i ototòxics. teratogènics
- Via parenteral, no oral.
- Si no té criteris d'ingrés o si creus que no seria adequat mantenir molt de temps el seu efecte per la seva nefro i ototoxicitat se li pot donar (igual que a cefalosporines de 3a o 4ªG) una sèrie de dosis "generoses" inicials que després ràpidament es retiren i es continua amb altres ATB per BGN, especialment pel fet que els aminoglucòsids tenen un efecte MOLT RÀPID.
Macròlids: (Azitromicina, claritromicina, eritromicina i roxitromicina)
- Destacat per ser un rescat a al·lèrgics a penicil·lina.
- Gram + i bestioles intracel·lulars (mycoplasma, clamídia ...)
- Embarassades: risc B / C
- Eritromicina: cura ja que és un important inhibidor enzimàtic (inhibeix el citP450).
- Via oral. Cert efecte antiinflamatori.
Quinolones:
Primera generació: àcid nalidíxic i àcid pipemídic.
Segona generació: norfloxacina, ciprofloxacina, ofloxacina, pefloxacina.
Tercera generació: lomefloxacina i levofloxacina.
Quarta generació: gatifloxacina i moxifloxacina.
- Ampli espectre, gram + i -.
- Destaca el "comodí" que serveix per a gairebé tot (la qual cosa fa que les seves resistències estiguin pujant com l'escuma) que és la levofloxacina. El Ciprofloxacino ja està tenint ampliar resistències pel seu ús indiscriminat i dispensació oral.
- Teratogènic
- Ciprofloxacina: arriba bones concentracions en la pròstata a diferència d'altres ATB (pel que és molt usat en prostatitis i infeccions urinàries de l'home o complicades de dona).
- Levo: el comodí d'avui dia. Bo per pell, teixits tous, ITUs complicades, pneumònies, pielonefritis, prostatitis, sinusitis ...
- Ajustar si funció renal (ClCr) menor a 50.
Tetraciclines:
1ª Generació: tetraciclina clorhidrat.
2ª Generació: doxiciclina, minociclina.
3ª Generació: oxitetraciclina, Tigeciclina.
- El típic ATB per gèrmens "ESTRANYS" o de quadres "atípics" o relacionats amb el "CAMP".
- molt teratogènic
- importants resistències
- bacteriostàtics
Sulfamides: (Trimetoprim) -sulfametoxazol, conegut com cotrimoxazol; (Trimetoprim) -sulfadiazina, conegut com cotrimacina; sulfacetamida; sulfadiazina argèntica
- Ampli espectre
- Generalment de segona o tercera opció (de 1a opció en el cas de Nocardia). La infecció per Nocardia (Nocardiosi) és un trastorn que afecta els pulmons, la pell o el cervell. En persones d'altra banda sanes, això es pot presentar com una infecció local. No obstant això, en persones amb sistemes immunitaris debilitats, es pot disseminar a tot el cos.
- Bacteriostàtics
- Molt teratogènics.
Cotrimoxazol (trimetoprim + sulfametoxazol):
- ampli espectre
- Important en la prevenció i tractament d'infeccions oportunistes de VIH
- molt teratogènic
- Bo per infeccions urinàries, respiratòries, intestinals.
Fosfomicina
- Bactericida
- El rei de les ITUs (cistitis lleus en dones)
- Cocos +, BGN, anaerobis (excepte bacterioides)
- Ajustar en Insuficiència renal.
- Bé en embaràs
Glucopèptids (Vancomicina):
- Endocarditis, pell i teixits tous, infecció òssia, respiratòria, colitis pseudomembranosa (única indicació de donar vancomicina via oral)
- Cocos Gram +
- Molt selectius
- Intravenosos
- Compte amb la Insuficiència renal. Important NEFROTOXIC ITAT.
- No usar en pneumònies perquè s'inhibeix amb el surfactant
Oxazolidinones (Linezolid):
- Bé per parts toves i pulmó, meningitis i encefalitis.
- Bo per infeccions de pell, teixits tous, pneumònia, biofilms, meningitis o encefalitis. Pot quedar-se curt en cas de bacterièmies a l'ésser bacteriostàtic, pel que caldria canviar-lo per vanc o dapto.
- Gram +
- No tertogènic en murins
- Molt selectiu i molt car, poques resistències, només via iv
Tigeciclina:
- Indicacions: Infeccions complicades de pell i teixits tous, excepte les de peu diabètic i infeccions complicades intraabdominals a ads. i nens ≥ 8 anys.
- Ampli espectre (Gram +, -, anaerobis)
- teratogen
- bacteriostàtic
- No cobreix pseudomona
Daptomicina:
- Indicacions: Tt. d'infeccions complicades de pell i parts toves, en endocarditis infecciosa de la banda dcho. (EID) per Staphylococcus aureus. Amb bacterièmia per S. aureus (BSA) quan està associada amb EID.
- Activa només enfront de Gram +.
- Es pot usar en embaràs generalment
- Molt selectius.
- Bactericida
- No s'ha de fer servir en pneumònies, ja que s'inhibeix amb el surfactant pulmonar.
Després d'aquest recordatori dels antibiòtics veurem ara que hem de tenir en compte a l'UCI.
Els pacients crítics ingressats en serveis de medicina intensiva presenten unes característiques especials (gravetat, agents patògens, alteració d'òrgans o sistemes) que justifiquen l'ocupació dels antibiòtics de forma diferencial al d'altres pacients hospitalitzats. La influència i l'impacte dels antibiòtics s'observa en els pacients que els reben (resposta clínica, evolució) i en l'ecosistema que envolta el pacient (flora hospitalària). Aquest impacte és especialment visible en els pacients crítics i en la flora endèmica de les unitats de cures intensives.
Els antimicrobians són fàrmacs utilitzats amb gran freqüència en els serveis o unitats de cures intensives (UCI). En l'última dècada s'ha demostrat que l'administració precoç d'antimicrobians amb espectre adequat influeix a curt termini en una evolució favorable dels pacients crítics, mentre que, a llarg termini, els antimicrobians afavoreixen l'aparició de flora emergent i condicionen canvis en les resistències en aquells patògens que formen part de l'ecosistema dels hospitals.
Al llarg dels anys, s'ha proposat un conjunt de normes i estratègies per millorar i optimitzar la seva ocupació, el que en conjunt rep el nom de política d'antibiòtics. Per desenvolupar en un hospital un programa de política d'antibiòtics cal la participació de tot el personal sanitari, tant la d'aquells dedicats al control i la vigilància de les infeccions relacionades amb l'assistència sanitària (abans anomenades infeccions nosocomials) com la dels dedicats a la seva prevenció o tractament.
Elegir els antibiòtics empírics utilitzant protocols terapèutics consensuats, cal tenir protocols i descriure unes normes per a la utilització dels antibiòtics en la unitat de crítics.
Decàleg de normes de política d'antibiòtics en pacients crítics
- Utilitzar antibiòtics només quan hi ha la sospita clínica o microbiològica d'una infecció.
- Obtenir mostres dels teixits infectats abans d'iniciar un tractament amb antibiòtics.
- Elegir els antibiòtics empírics utilitzant protocols terapèutics consensuats.
- Obtenir una resposta ràpida de laboratori de microbiologia.
- Seleccionar un tractament dirigit quan es conegui l'etiologia de la infecció.
- Monitorar l'eficàcia del tractament.
- Vigilar l'aparició dels efectes secundaris o flora emergent multiresistent.
- Limitar la durada del tractament en funció de la resposta clínica o microbiològica.
- Responsabilitzar a un metge intensivista del control, la vigilància i el tractament de les infeccions.
- Corresponsabilitzar a tot l'equip mèdic de la necessitat de compliment de les normes de la política d'antibiòtics.
Processos infecciosos enfront dels quals és aconsellable disposar de protocols terapèutics específics.
- Pneumònia comunitària greu també afegir COVID 19
- meningitis aguda
- encefalitis
- Sèpsia d'origen urinari
- pneumònia nosocomial
- Infecció urinària relacionada amb sonda uretral
- meningitis postquirúrgica
- peritonitis postquirúrgica
- Infecció relacionada amb catèter.
- Sèpsia greu sense focalitat.
Vegem ara els principals microorganismes més freqüents a UCI:
Principals microorganismes involucrats en les infeccions comunitàries més freqüents:




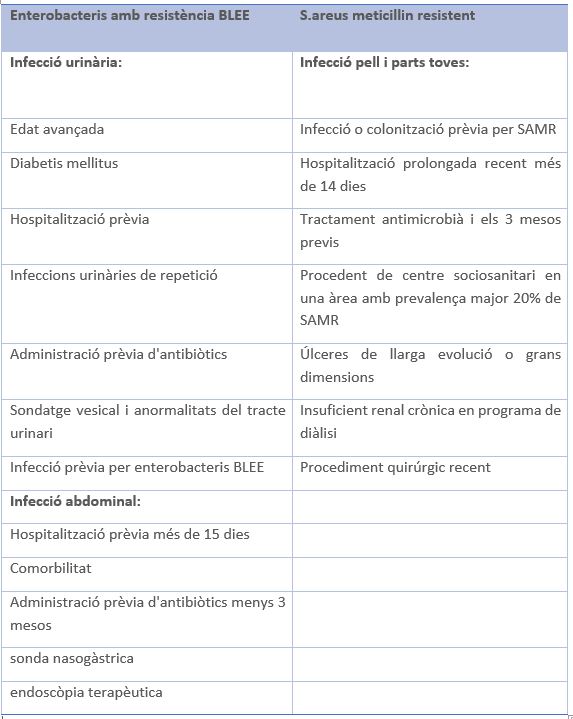
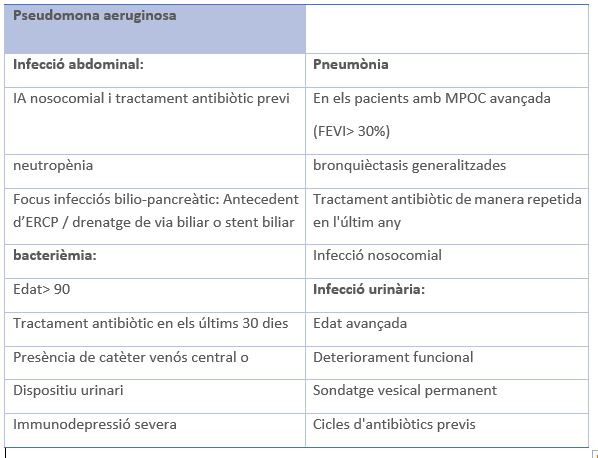
A la següent taula s'observa els principals factors de risc per a microorganismes amb resistència antimicrobiana: