La ventilació mecànica (VM) és un recurs terapèutic de suport vital que consisteix a assistir mecànicament total o parcialment la funció de ventilació pulmonar espontània del sistema respiratori. És necessària en aquelles persones la funció respiratòria és ineficaç o inexistent per al sosteniment de la vida.
Per aconseguir aquesta assistència respiratòria de ventilació es requereix un ventilador mecànic i d'una via aèria artificial.
El ventilador mecànic és el dispositiu que s'empra per assistir o reemplaçar el treball de sistema respiratori i per a això es pot programar en funció de les necessitats de cada pacient i anar variant els seus paràmetres depenent de la seva evolució. La funció principal del ventilador mecànic és proporcionar un volum d'aire (ventilar), amb una proporció determinada d'oxigen (FiO2), per unitat de temps (minut). Mitjançant la programació de diferents paràmetres es podran adequar els matisos per establir les condicions òptimes de la ventilació.
A excepció d'algunes situacions concretes, no es considera en si un instrument terapèutic o curatiu, sinó una mesura de suport temporal mentre es soluciona el problema que produeix la incapacitat del sistema respiratori.
1. OBJECTIUS DEL VM.
Els principals objectius de la ventilació mecànica són tres:
- Millorar l'intercanvi gasós
- Evitar la injúria pulmonar
- Disminuir el treball respiratori
Per tal d'explicar aquests objectius es dividiran en objectius fisiològics i objectius clínics.
Els objectius amb finalitat de millorar el procés fisiològic tenim:
- Per donar aportació o regular l'intercanvi gasós pulmonar: en aquest cas pot ser per a normalitzar la ventilació alveolar o per aconseguir i mantenir un nivell d'oxigenació arterial acceptable.
- Per augmentar el volum pulmonar: la fi que s'intenta aconseguir és l'expansió pulmonar i aconseguir o mantenir un augment de la Capacitat Residual Funcional (CRF) a través de la pressió positiva a la fi de l'expiració.
- Per reduir o controlar el treball respiratori: amb intenció de posar en repòs els músculs respiratoris en situacions de risc de claudicació, que podria portar a la parada respiratòria.
Els objectius amb finalitat de millorar la clínica impliquen:
- Revertir la hipoxèmia: augmentant la PaO2. Es pot arribar a l'objectiu augmentant la ventilació i oxigenació alveolar, el volum pulmonar o disminuint el consum d'oxigen.
- Revertir l'acidosi respiratòria: per a això s'ha de corregir l’acidèmia.
- Prevenir o revertir les atelèctasis: en situacions de postoperatori o en presència de malalties neuromusculars on hi ha risc d'insuflació pulmonar incompleta.
- Revertir la fatiga dels músculs respiratoris: mitjançant el repòs dels músculs respiratoris.
- Permetre la sedació o bloqueig neuromuscular: en els processos quirúrgics o quan el pacient és incapaç de ventilar espontàniament.
- Disminuir el consum d'oxigen sistèmic o miocardi: per exemple, en el xoc cardiogènic o en la Síndrome de Destret Respiratori Agut (SDRA) quan el treball respiratori o un altre esforç físic disminueixen l'aportació d'oxigen al cor que ja es troba compromès.
- Disminuir la pressió intracranial: a través de la hiperventilació controlada per produir vasoconstricció cerebral i d'aquesta manera disminuir la PIC.
- Estabilitzar la paret toràcica: per a proveir una adequada ventilació i expansió pulmonar en situacions de trauma toràcic sever.
2. INDICACIONS DE LA VMI.
Com s'ha indicat anteriorment la VMI és una eina de suport respiratori, no es tracta d'un procediment terapèutic o curatiu, per tant, s'ha de tenir en compte que la decisió d’intubar i ventilar un pacient ha de considerar-se en funció de la seva tendència evolutiva i de la capacitat de revertir la causa que provoca la insuficiència respiratòria. Per tant, el metge intensivista és l'encarregat de valorar cada cas com a únic, tenint en compte els principis bàsics de bioètica (autonomia, beneficència, no maleficència i justícia), les característiques del pacient i la qualitat de vida després del tractament.
La principal indicació per a l'ús de VMI són els pacients amb insuficiència respiratòria que no responen a la terapèutica conservadora, és a dir, l'oxigenoteràpia, els broncodilatadors, els antiinflamatoris, l'optimització de la funció cardíaca o la fisioteràpia respiratòria.
A la Insuficiència respiratòria hipoxèmica, normalment presentada en pacients amb patologies agudes amb col·lapse o ocupació d'espais alveolars, l'objectiu de la VMI és assegurar una FiO2 coneguda no tòxica i permetre l'aplicació de pressió. Amb això es pretén incrementar el volum pulmonar, el reclutament alveolar i la reducció del shunt. Tot això per revertir la hipoxèmia i assolir nivells de saturació d'oxigen majors de 90-92% i PaO2> 60-70 mmHg i d'aquesta manera assegurar l'aportació adequada d'oxigen als teixits.
En la insuficiència respiratòria hipercàpnica la ventilació alveolar està disminuïda a causa de la disminució del volum minut respiratori o l'augment de l'espai mort, provocant acidosi respiratòria o acidosi mixta. Aquesta situació s'observa en pacients que presenten hipoventilació amb falla de bomba respiratòria (augment de les resistències de les vies aèries, disminució de la distensibilitat del pulmó o de la paret toràcica, increment de l'esforç respiratori provocat per autoPEEP), pacients amb patologies de sistema nerviós central amb disminució de l'activitat de centre respiratori i pacients amb alteracions de la funció neuromuscular o dels músculs respiratoris. Quan aquesta situació es manté en el temps sobrevé la fatiga muscular i els pacients poden presentar deteriorament de la respiració o apnea i compromís del sensori. En una proporció elevada aquests pacients poden beneficiar-se de l'ús de Ventilació mecànica no invasiva (VMNI) evitant d'aquesta manera les complicacions relacionades amb la ventilació invasiva, de manera que la VMI és l'últim recurs quan hi ha incapacitat de mantenir el tractament conservador.
En les situacions d'insuficiència respiratòria hipercàpnica provocades per intoxicacions tractables amb antagonistes, en crisi asmàtica aguda o edema pulmonar cardiogènic, on la situació clínica pot revertir de forma ràpida, la intubació traqueal es demora fins que la clínica sigui insostenible.
Una altra indicació és en situacions de requeriment de sedació o relaxació muscular, com en el cas d'una cirurgia o en el postoperatori de pacients sotmesos a gran cirurgia, cirurgia en pacients amb compromís funcional respiratori, cirurgia en malalts amb compromís hemodinàmic i cirurgia en pacients amb desequilibri metabòlic o nutricional important.
Al seu torn, la VMI està indicada com a suport cardiovascular a causa que en situacions d'estrès fisiològic la demanda d'oxigen dels músculs respiratoris representa un alt percentatge del consum total. La VM aporta una redistribució de l'aportació d'oxigen a la musculatura miocardíaca i a altres òrgans vitals, disminuint la precàrrega i postcàrrega del ventricle esquerre.
La necessitat de VMI vindrà indicada més pels signes de dificultat respiratòria que en els paràmetres d'intercanvi gasós o mecànica pulmonar. S'han de valorar principalment els següents criteris:
- Estat mental: agitació, confusió, Glasgow <8, coma
- Treball respiratori excessiu: Taquipnea (freqüència respiratòria> 35 / min), tiratge, ús de músculs accessoris, signes facials.
- Fatiga de músculs inspiratoris: asincronia toracoabdominal, paradoxa abdominal.
- Esgotament general del pacient: impossibilitat de descans o somni.
- Inestabilitat hemodinàmica. Freqüència cardíaca major de 130 / min o arrítmies greus relacionades amb hipoxèmia o acidosi.
3. EL VENTILADOR MECÀNIC
El ventilador mecànic és el dispositiu que s'usa per assistir o reemplaçar el treball ventilatori del sistema respiratori.
Hi ha una gran varietat de ventiladors. A causa dels grans avenços científics i tecnològics els ventiladors mecànics han anat evolucionant, millorant així les seves prestacions el que ha suposat un canvi en la manera de ventilar als pacients, aconseguint una menor mortalitat i morbiditat associada a la VM.
Actualment, gairebé la totalitat de les UCIs estan proveïdes de ventiladors de tercera generació dotats de microprocessadors. Aquests disposen de gran quantitat de funcions i maneres ventilatòries, monitoratge continu dels paràmetres respiratoris del pacient i sistema d'alarmes per reduir els riscos de la ventilació.
3.1. Components d'un ventilador mecànic
- Panell de programació: permet a l'operador programar i introduir els valors per optimitzar la ventilació al pacient. En els ventiladors més avançats el panell de programació està integrat en una pantalla gràfica que, al seu torn, a través de diferents sensors (de flux i de pressió) recull la informació, processa les dades i les mostra en forma de dades numèriques i gràfics.
- Sistema electrònic: és un conjunt de processadors electrònics, controlats pel microprocessador, que s'ocupa de vigilar i controlar les funcions disponibles, memoritzar les dades i realitzar la conversió analògica / digital d'aquests.
- Sistema pneumàtic: és el conjunt d'elements que controlen el flux de gasos durant la inspiració i l'expiració, realitzen la barreja d'aire i oxigen, administren els volums i mesuren les pressions. Compost per les fonts de gasos (una d'aire comprimit i una altra d'oxigen), un sistema de mescla i un mecanisme de control de flux.
- Sistema de subministrament elèctric: la xarxa elèctrica és la principal font elèctrica i, a més, molts fabricants han integrat una bateria interna que permet el seu funcionament normal en situacions de fallada elèctrica.
- Sistema de subministrament de gasos: els gasos són brindats al ventilador mitjançant dues fonts externes, una font de subministrament d'aire comprimit i una font d'oxigen. Alguns ventiladors d'última generació tenen integrats una font generadora d'aire comprimit, i altres models tenen la possibilitat de treballar amb òxid nitrós i altres gasos medicinals.
- Circuit al pacient: conegut com "tubuladures", connecta al pacient amb el ventilador. En VMI compta amb dues branques, una inspiratòria d'entrada al pacient i una expiratòria de sortida del pacient cap a la vàlvula expiratòria del ventilador, ambdues unides a una peça en I a l'extrem proximal al pacient.
- Sistema d'alarmes: les alarmes eviten l'exposició del pacient als riscos de la ventilació mecànica. Han de ser programats pel metge en funció de l'estat, característiques i capacitats del pacient.
3.2. Funcionament bàsic del Ventilador Mecànic
El ventilador mecànic administra una pressió, no la genera, per la qual cosa ha d'anar connectat a una font de gas (aire medicinal i oxigen) que entra al sistema a una pressió constant de 50 PSI (lliures per polzada quadrada. 14, lliures = 1 bar), que es redueix internament mitjançant un limitador i un regulador de pressió a valors entre 8-10 PSI i es barreja. Finalment sortirà un gas barrejat amb una fracció d'oxigen inspiratòria programable i regulable als requeriments del pacient. Un sensor de flux inspiratori controla que l'aire inspirat aporti la FiO2 programada. A través de la branca inspiratòria arriba el flux d'aire al pacient i comença la branca expiratòria, quan arriba l'aire al ventilador ho fa a través de la vàlvula expiratòria que proporciona les dades per definir la pressió basal del cicle respiratori.
En el cicle ventilatori del ventilador es distingeixen tres fases:
1.- Insuflació: L'aparell genera una pressió sobre un volum de gas i després de l'obertura de la vàlvula inspiratòria el mobilitza insuflant-lo al pulmó (volum corrent) a costa d'un gradient de pressió entre els alvèols i el flux inspiratori. La pressió alveolar va augmentant a mesura que els alvèols es van insuflant fins al final de la inspiració que s'aconsegueix la pressió alveolar màxima o pressió pic que està en relació amb la resistència total respiratòria.
2.- Meseta: El gas introduït es manté durant un temps regulable (pausa inspiratòria) a l'interior del pulmó per facilitar la seva distribució per unitats alveolars. La pressió mesura en la via aèria o pressió “meseta” correspon a la pressió alveolar i depèn de la compliance pulmonar.
3.- Deflació: S'inicia amb l'obertura de la vàlvula expiratòria i ocorre de forma passiva depenent només de la retracció elàstica del pulmó insuflat. Els respiradors incorporen una vàlvula que pot mantenir una pressió positiva a la fi de l'espiració o PEEP (Positive End Expiratory Pressure).
4. PARÀMETRES VENTILATORIS.
La programació dels diferents paràmetres de ventilació mecànica té la funció, al costat de la d'oxigenar i de tractar, la de protegir als pacients de la possible lesió associada, que suposa la pròpia ventilació en el parènquima pulmonar.
Es poden dividir en paràmetres de ventilació, paràmetres d'oxigenació, paràmetres de mecànica pulmonar i alarmes.
4.1. Paràmetres de ventilació
- Modalitat ventilatòria: és el primer paràmetre que s'ha de programar. Dependrà de la situació i necessitats del pacient. Per triar la modalitat respiratòria s'ha de tenir en compte el tipus de ventilació que necessita el pacient, aquesta pot ser controlada, assistida, suportada o espontània. (Veure apartat 5)
- Volum corrent o volum tidal: és el volum de gas que mobilitza una persona respirant en repòs, aproximadament correspon a 500 ml. El volum tidal inicial es pot calcular a partir del pes corporal, i correspon a 6-8 ml / kg, encara que pot variar tenint en compte els requeriments metabòlics i la mecànica pulmonar. Per exemple, en pacients MPOC (patologia restrictiva) s'usen valors més baixos de volum corrent per prevenir el risc de barotrauma i evitar la sobredistensió alveolar.
- Volum minut: és el resultat del volum tidal per la freqüència respiratòria en un minut. La caiguda del volum minut pot ser degut a la fuita de gas per alguna connexió de les tubuladures, fugida a nivell del pneumotaponament del tub traqueal o per desconnexió.
- Freqüència respiratòria: la freqüència respiratòria normal oscil·la entre 8 i 15 rpm en repòs. Es pot ajustar la freqüència respiratòria per regular la PaCO2. En pacients amb pulmons sans si augmentem la freqüència respiratòria s'aconsegueix eliminar més CO2, en canvi a menor freqüència respiratòria el retindrem.
4.2. Paràmetres d'oxigenació
- FiO2: la fracció inspirada d'oxigen en l'aire és la proporció en què es troba l'oxigen que es subministra dins el volum inspirat. La FiO2 de l'aire ambient a nivell de la mar és del 21%. En el ventilador mecànic es pot programar des d'una concentració del 21% fins al 100%.
4.3. Paràmetres de mecànica pulmonar
- Relació entre inspiració i expiració (I: E):en un cicle respiratori normal l'expiració requereix el doble de temps que el temps que ocupa la inspiració, això representa una relació I: E d’1: 2. En situacions de patologies obstructives es perllonga el temps espiratori per tal de disminuir l'atrapament aeri. En canvi, en patologies restrictives amb problemes tant d'entrada com de sortida de l'aire s'igualen els temps inspiratoris i espiratoris (1: 1). La inversió de la relació I: I (2: 1) es proposa per augmentar la pressió pulmonar per tal de redistribuir l’aire a zones mal ventilades afavorint el reclutament alveolar, el que millora l'estat hipòxic en situacions greus de SDRA.
- Temps inspiratori: defineix el temps en què el ventilador requereix per lliurar el volum d'aire o arribar a la pressió programada a la inspiració. Si es programa un temps inspiratori molt curt pot provocar disconfort al pacient, en canvi si és molt llarg pot dificultar el temps d'expiració no permetent la sortida completa de gas subministrat a la inspiració provocant autoPEEP.
- Flux inspiratori: és la quantitat de gas en litres per minut que el ventilador aporta al pacient amb les inspiracions. En condicions normals és de 40-60 l / min.
- Pressions respiratòries: La pressió pic indica la pressió màxima exercida en el pulmó a la inspiració. La pressió “meseta” (o Plateau) correspon a la pressió alveolar a la fi de la inspiració amb una pausa inspiratòria de almenys 0.5 segons. La pressió a la fi de l'espiració correspon a la pressió residual a l'acabar la respiració, en condicions normals correspon a la pressió atmosfèrica o la PEEP.
- Sensibilitat o Trigger: és el mecanisme amb el qual, mitjançant uns sensors de volum o de flux, el ventilador detecta l'esforç inspiratori del pacient en relació a la sensibilitat programada. Quan detecta l'esforç inspiratori s'obre la vàlvula inspiratòria i comença la insuflació brindant el suport ventilatori programat.
- Pressió de suport: proporciona una assistència a la respiració espontània del pacient mitjançant l'aplicació programada de pressió positiva en la inspiració, sense cap limitació de volum o temps.
- Rampa: és el temps, en segons, d'augment de pressió durant la inspiració permetent variar la intensitat del flux en el començament de la inspiració.
- PEEP: la pressió positiva a la fi de l'espiració consisteix en el manteniment d'una petita quantitat de volum a la fi de l'espiració amb l'objectiu d'evitar el col·lapse alveolar i reclutar alvèols. Els valors normals es mantenen entre 5-10 cm H2O.
- AutoPEEP o PEEP intrínsec: és la pressió positiva alveolar resultant de l'atrapament aeri produït per una resistència a la via aèria que dificulta la sortida de l'aire espirat.
- Autoflow: és un ajust addicional en les modalitats controlades per volum. Regula automàticament el flux d'inspiració i la pressió d'inspiració per proporcionar el volum tidal establert a la pressió d'inspiració més baixa possible. Amb això es redueixen les pressions màximes de les vies respiratòries.
4.4. Alarmes
La correcte calibratge del ventilador mecànic abans de l'inici del seu ús ens assegura la correcta informació de les alarmes. Tota alarma ha d’identificar i valorada. L'objectiu principal de la programació de les alarmes és l'avís de qualsevol alteració que es produeixi en els paràmetres que hem programat en el ventilador, mal funcionament de l'equip o alteracions del pacient.
Les principals alarmes que s'han d'identificar són:
- Volum corrent o volum minut alt: indica que el volum que realitza el pacient supera el límit d'alarma superior prefixat. Pot ser degut al fet que el sensor de flux no està calibrat o és defectuós o perquè el pacient hiperventila.
- Volum minut sota: indica que el volum que realitza el pacient és inferior al límit d'alarma inferior prefixat. Pot ser degut a que hi ha presència de fuites important en el circuit, que el pacient està desconnectat o extubat, que el pacient hipoventila, que el sensor de flux no està calibrat o és defectuós.
- Pressió a la via aèria alta: la pressió pic sobrepassa el límit superior de l'alarma. Pot ser degut a que hi ha una asincronia entre el ventilador i el pacient, hi ha presència de secrecions, el pacient està tossint, recolzament de la tubuladura o que ha aparegut alguna complicació en la mecànica ventilatòria (pneumotòrax).
- Pressió de via respiratòria baixa: la pressió no arriba a la pressió pic o la PEEP programades. Les causes més comunes són la desconnexió de la màquina, fuites o extubació.
- Pressió limitada: si la pressió exercida en el pulmó sobrepassa al límit programat el ventilador finalitza de forma immediata aquesta inspiració i alerta de manera sonora. Pot ser causat per la presència d'un tap mucós en el tub traqueal, el pacient mossega el tub o hi ha algun recolzament al circuit o tub.
- Apnea: el temps entre una respiració i la següent passa del temps programat. Alguns ventiladors, quan s'activa l'alarma d'apnea, passen automàticament d'una modalitat espontània a una controlada de seguretat per garantir una ventilació mínima al pacient.Segons l'edat i condició del pacient el temps d'apnea es programa de 10 a 20 segons. Pot ser a causa de fatiga muscular o sedació del pacient.
- Freqüència respiratòria alta: la freqüència total és major al límit establert. Pot ser degut a treball respiratori excessiu.
- Freqüència respiratòria baixa: disminució de la freqüència respiratòria espontània del pacient per sota dels límits establerts. Pot ser degut a una mala calibració del trigger, que el pacient presenta debilitat muscular o efecte residual de la sedació i inicia poques respiracions per minut.
5. MODALITATS VENTILATÒRIES DE LA VMI.
Hi ha dos tipus de respiracions en els pacients ventilats mecànicament:
Respiracions mandatàries (obligatòries): el respirador lliura el volum establert
Independentment de la mecànica pulmonar i esforços respiratoris del pacient. La durada de la inspiració i l'espiració depenen de la freqüència respiratòria i de la relació I / I establertes. El respirador lliura el volum a qualsevol preu i si hi ha resistències en via aèria altes o la compliance és baixa es produiran pressions elevades.
Respiracions espontànies: són iniciades pel pacient i el respirador sol "ajuda" perquè el volum inspirat sigui més gran. El respirador es comporta aquí com un generador de pressió.
A la pràctica clínica actual hi ha establerts quatre patrons ventilatoris per excel·lència, encara que amb els ventiladors actuals es poden realitzar combinacions entre els diferents paràmetres per ajustar millor la ventilació als requeriments del pacient.
5.1. Ventilació mecànica assistida/controlada (A/C)
És una tècnica de suport ventilatori total on es controlen els paràmetres següents: volum corrent, freqüència respiratòria, relació I / E i FiO2.
Si el pacient és passiu en les respiracions el ventilador estableix cadascuna de les respiracions a la freqüència i volum programats. (Controlada)
En situacions en què el pacient és actiu en la respiració produeix un esforç inspiratori (Trigger) que el ventilador assisteix proporcionant un volum d'aire fins a arribar al volum corrent programat. Si el pacient no inicia les respiracions mínimes programades llavors el ventilador proporciona la diferència. Si el pacient inicia més respiracions de les programades la freqüència real és l'establerta pel pacient. En aquesta modalitat s'ha de programar la sensibilitat del Trigger.
Aquesta modalitat té l'avantatge que proporciona una assistència ventilatòria total al pacient i per tant es determina el patró ventilatori que requereix el pacient. Per contra, pel fet que es poden crear discordances entre el pacient i el ventilador cal la sedació i / o paràlisi del pacient que pot desencadenar en atròfia muscular i altres complicacions associades.
5.2. Ventilació mandatària intermitent (SIMV)
És una tècnica de suport ventilatori parcial on s'alternen les ventilacions mandatàries amb les ventilacions espontànies del pacient, on les ventilacions espontànies no són assistides en volum sinó amb una pressió de suport.
Les ventilacions poden estar sincronitzades o no sincronitzades.
Els paràmetres que s'han de programar són la freqüència respiratòria mandatària i el volum tidal d'aquestes i la pressió de suport a les respiracions espontànies.
Els avantatges que proporciona la SIMV són que, al permetre el pacient realitzar un treball respiratori, ajuda a prevenir l'atròfia muscular i permet ser usat per al deslletament del ventilador.
En canvi, si els paràmetres de flux i sensibilitat no estan ben programats pot provocar fatiga per excés de treball respiratori i hipercàpnia.
5.3. Pressió suport ventilatori (PS)
És l'aplicació d'una pressió positiva programada a un esforç inspiratori espontani, el que genera un volum variable. Cal que el pacient tingui el seu estímul respiratori intacte.
Els paràmetres que es programen són la pressió suport i la sensibilitat del Trigger.
Els pacients ventilats amb aquesta modalitat han de ser minuciosament vigilats, ja que la pressió suport aportada és constant, sense importar l'esforç respiratori del pacient, de manera que si varia les condicions del pacient pot generar complicacions, tant per hiperventilació com hipoventilació.
5.4. Pressió positiva contínua en les vies aèries (CPAP)
És l'aplicació d'una pressió positiva constant en les vies aèries durant el cicle respiratori espontani. No proporciona assistència inspiratòria, de manera que el pacient ha de tenir el seu estímul espontani actiu. Proporciona el mateix efecte fisiològic que la PEEP.
L'objectiu de la seva aplicació és millorar l'oxigenació. Està indicada en la Síndrome de Destret Respiratori Agut (SDRA) i en l’Edema Pulmonar Agut (EAP) cardiogènic.
Com a desavantatges va a disminuir la despesa cardíaca, pot produir sobredistensió i barotrauma.
6. SEDACIÓ, ANALGÈSIA I BLOQUEIG NEUROMUSCULAR EN PACIENTS VENTILATS.
A la ventilació mecànica s'insufla a l'interior dels pulmons del pacient un flux d'aire amb una força i velocitat determinades, quan la inspiració del pacient no coincideix amb el cicle inspiratori del ventilador es produeix una "lluita" entre els dos, aquesta situació es denomina desadaptació. Aquesta asincronia amb el ventilador pot produir agitació o inquietud, sudoració, taquicàrdia, hipertensió o taquipnea al pacient, en definitiva, empitjorament de la sentència respiratori, inestabilitat hemodinàmica i, per això, major risc de complicacions. Aquesta situació de desadaptació comporta la necessitat de l'ús de sedació, analgèsia i a vegades fins i tot relaxació muscular en perfusió contínua o infusió en bolo.
Els fàrmacs més consumits per aquest efecte a l'UCI són:
Sedants:
Midazolam: benzodiazepina amb efecte ansiolític, hipnòtic, sedant i anticonvulsionant. L'inici d'acció se situa entre 1-3 minuts i el seu efecte té una vida entre 0.5-2 hores, depenent de la dosi administrada i de l'ús conjunt amb altres fàrmacs depressors. La dosi d'infusió s'estableix inicialment en 0.1 mg / kg / hora. Produeix hipotensió i depressió respiratòria per la qual cosa s'ha de tenir un control estret si s'administra en pacients ventilats amb modalitats de suport parcial.
Propofol: agent hipnòtic intravenós característic pel seu inici d'acció ultraràpida, entre 15-45 segons. La recuperació del pacient després de la seva administració és ràpida i suau. Produeix hipotensió, depressió respiratòria, disminueix el flux sanguini cerebral i, per tant, la PIC. La seva presentació és una emulsió amb base d'oli de soja i derivats de l'ou, el que augmenta el risc de contaminació i de reaccions al·lèrgiques. La infusió contínua inicial és a raó d'1 mg / kg / hora.
Dexmedetomidina: és un potent i altament selectiu agonista dels adrenoreceptors alfa2 que brinda sedació i analgèsia, molt utilitzat en pacients que desperten de la sedació amb agitació o deliri. La infusió contínua inicial és a raó de 0,2-0,7 mcg / kg / hora.
Analgèsics:
Morfina: de la família dels opiacis purs. Els seus efectes analgèsics tenen una vida mitjana de dues hores. Altres efectes són depressió respiratòria, broncoconstricció, efecte antitussigen, miosi, nàusees, vòmits i inhibició del peristaltisme intestinal. El temps d'inici de l'efecte analgèsic és d'entre 0.5-1 min.
Fentanil: és un derivat opiaci d'efecte analgèsic i sedant. L'efecte inicial es desenvolupa en 60 a 90 segons i té una durada de 45 a 60 minuts després de la infusió d'un bolo de 5-10 mcg / kg.
Relaxant muscular:
Cisatracuri: és un agent bloquejant neuromuscular no despolaritzant. Bloqueja la placa motora i produeixen paràlisi muscular. Produeix relaxació muscular completa sense efectes sobre SNC, per tant, el pacient entra en apnea estant conscient. És imprescindible haver iniciat la inducció anestèsica i l'assistència respiratòria. Cal tenir en compte que l'ús de relaxants musculars dificulta el deslletament. La dosi inicial de 0,1 a 0,2 mg / kg, i una dosi de manteniment de 0,05 a 0,07 mg / Kg. El seu efecte s'inicia als 5 a 7 minuts.
7. COMPLICACIONS DE L'VMI
La ventilació mecànica invasiva és una tècnica agressiva, no exempta de complicacions, alguna d'elles molt greu que pot portar a la mort del pacient. És important la vigilància contínua de l'estat hemodinàmic del pacient, signes o símptomes de desconfort o agitació del pacient i dels paràmetres i alarmes ventilatòries.
Les principals complicacions es divideixen en quatre grups: les complicacions relacionades amb la via aèria artificial, les complicacions relacionades amb l'aplicació de la ventilació mecànica, les complicacions que poden sorgir en l'extubació i els possibles efectes psicològics del pacient.
7.1. Complicacions relacionades amb la via artificial
Els riscos relacionats amb la via aèria artificial són:
L'obstrucció del tub traqueal: les raons més freqüents són per recolzament del tub per una mala posició, perquè el pacient mossega el tub orotraqueal o per taps mucosos. En el cas de mossegada del tub possiblement estigui relacionat amb una mala sedoanalgèsia o agitació del pacient, pot ser necessari valorar augmentar la sedació, afegir algun fàrmac per a l'agitació si estar en procés de despertar, com la Dexmedetomidina o la col·locació d'un tub de Guedel o obreboques. Els taps mucosos normalment són provocats per una inadequada humidificació de l'aire inspirat, o per la presència de secrecions molt espesses o hemàtiques. En aquests casos, s'ha d'adequar la humidificació, si és possible mitjançant humidificació activa, aspirar les secrecions amb la freqüència adequada i, a vegades serà necessari un recanvi de tub o cànula traqueal.
L’autoextubació: és la sortida accidental o intencionada del pacient de la via aèria artificial. És rellevant assegurar una bona fixació del tub i la comprovació del pneumotaponament. S'ha de valorar la reintubació o la possibilitat d'iniciar un altre tipus d'oxigenoteràpia no invasiva depenent de l'estat del pacient.
Intubació selectiva: es pot produir durant el procés d'intubació, en les maniobres d'higiene bucal o en les mobilitzacions del pacient. Els moviments d’hiperflexió i hiperextensió produïts durant les mobilitzacions de canvis posturals o higiene poden provocar un desplaçament del tub endotraqueal de fins a 4 cm, causant atelèctasi del pulmó no ventilat (normalment serà el pulmó esquerre)
7.2. Complicacions relacionades amb la ventilació mecànica.
Les complicacions relacionades amb la ventilació mecànica es poden dividir en: complicacions tècniques, complicacions associades a la pressió positiva exercida pel ventilador, atelèctasis, infeccions relacionades amb la VM i toxicitat per O2.
Complicacions tècniques
El ventilador mecànic és una màquina i com a tal pot fallar. És important tenir al dia les revisions indicades pel fabricant, realitzar sempre, abans de la connexió amb el pacient, les revisions del ventilador i disposar d'una borsa de ressuscitació AMBU prop del pacient.
Complicacions associades a la pressió positiva
La complicació més greu i la que s'acompanya de major mortalitat és el barotrauma, però també es relaciona la pressió positiva a complicacions d'altres òrgans.
Barotrauma: produït per la sortida d'aire de l'arbre respiratori en produir-se una sobredistensió a conseqüència de l'excessiva pressió exercida pel ventilador. L'aire migra cap als teixits circumdants, si el teixit afectat és la cavitat pleural es produeix un pneumotòrax, si és a la zona del mediastí provoca un neumomediastí i si el teixit afectat és el teixit subcutani resulta l'emfisema subcutani. Actualment, amb la disposició dels ventiladors d'última generació, és una complicació evitable mitjançant el monitoratge de la pressió “meseta”. Per evitar el barotrauma la pressió “meseta” ha de ser inferior a 35 cmH2O.
Pneumotòrax: La sortida de l'aire es dirigeix cap a l'espai pleural que va augmentant en cada respiració augmentant la pressió pleural impedint l'expansió i retracció del pulmó. Aquest augment de pressió intratoràcica comprimeix el cor, desplaçant, provocant una disminució brusca de la despesa cardíaca i hipotensió. Si no se soluciona de forma ràpida la causa evoluciona cap a insuficiència cardíaca severa seguida de xoc i parada cardiorespiratòria. Els indicis d'un pneumotòrax són la desaturació brusca, augment sobtat de les pressions del ventilador, l'elevació asimètrica de tòrax, taquicàrdia i hipotensió. De vegades es requereix la inserció d'un tub pleural per drenar el pneumotòrax (Veure apartat de drenatge toràcic).
Neumomediastí: El neumomediastí es produeix per la fuga d'aire de l'alvèol, principalment per ruptura cap a l'interstici pulmonar, posteriorment es continua amb les beines broncovasculares i hili fins arribar al mediastí. El signe més freqüent és l'emfisema subcutani, principalment en coll i àrea supraclavicular, el signe d’Hamman (crepitació a l'auscultació a l'àrea esternal, sincrònica amb el batec cardíac i variable amb els cicles respiratoris o posició del pacient) i, a vegades, s'observa una T invertida en l'ECG. La manera d'actuació és mitjançant la solució del problema causal (disminuir la pressió meseta) i actitud conservadora amb vigilància de la seva evolució.
Emfisema subcutani: és la presència d'aire en el teixit subcutani, normalment de tòrax i coll. El signe més evident d'emfisema és crepitació a la palpació de la zona en empènyer l'aire a través de la roba. Pot aparèixer també tumefacció no dolorosa a la palpació. En casos no greus l'emfisema es reabsorbeix de forma espontània, però en casos greus serà necessari realitzar diverses incisions a la pell per ajudar a la sortida de l'aire.
Afectació d'altres òrgans: amb l'augment excessiu de la pressió intratoràcica es poden veure compromesos els grans vasos intratoràcics provocant el fracàs del ventricle esquerre. A nivell renal es pot produir retenció hídrica per la disminució del flux sanguini que arriba als ronyons. A nivell gàstric l'augment de pressió pot provocar distensió i disminució de la motilitat. I a nivell neurològic pot produir un augment de la PIC.
Atelectàsia
L’atelectàsia correspon a una zona pulmonar no ventilada. Pot ser a causa del col·lapse alveolar o per l'ocupació d'aquest. Els factors corresponents a la ventilació mecànica que afavoreixen la seva aparició són:
- L'acumulació de secrecions i impossibilitat d’expectoració del pacient.
- Distribució no uniforme de l'aire insuflat a la inspiració.
Per a la prevenció d'aquesta complicació és important una humidificació adient per tal de fluïdificar les secrecions, l'aspiració de secrecions per tal que no es produeixi acumulació d'aquestes, realitzar canvis posturals i mesures de fisioteràpia respiratòria, si el pacient ho permet i l'aplicació de PEEP profilàctica per evitar el col·lapse alveolar.
Infeccions relacionades amb la VM
La necessitat de suport ventilatori mitjançant una via aèria artificial suprimeix tots els mecanismes de defensa propis de la mucosa nasal i faríngia, en els pacients sedats suprimeix el reflex tussigen afavorint l'acumulació de secrecions amb el risc afegit de contaminació i posterior infecció.
Les infeccions respiratòries més freqüents relacionades amb la VM són la pneumònia, la traqueobronquitis i la sinusitis.
Les principals tècniques per al diagnòstic d'infeccions en pacients intubats són:
- Hemocultius.
- Cultiu del líquid pleural. L'obtenció de la mostra es realitza mitjançant una toracocentesi.
- Presa de mostres de secrecions respiratòries. L'obtenció de la mostra es realitza mitjançant aspiració de secrecions endotraqueals utilitzant una sonda d'aspiració estèril amb un parany col·lectora per recollir la mostra aspirada (BAS).
- Rentat broncoalveolar (BAL). Aquesta tècnica la realitza el metge per mitjà d'un fibrobroncoscopi.
Toxicitat per O2
L'oxigen administrat com a tractament s'ha de considerar com un fàrmac, i com a tal pot causar efectes secundaris importants. Els signes de toxicitat poden aparèixer quan la FiO2 de l'aire inspirat supera el 60% durant un període superior a 24 hores.
L'ús de FiO2 elevades i mantingudes en el temps produeix, per sobreproducció de radicals lliures d'O2, la destrucció cel·lular del teixit pulmonar, alteracions en els mecanismes de defensa, atelèctasis per reabsorció, hipercàpnia, dany de l'epiteli bronquial i bronquitis hiperòxica.
La prevenció de la intoxicació per O2 consisteix a controlar l'administració, fent servir la FiO2 mínima necessària per mantenir saturacions d'oxigen entre 92-93%, l'ús de la PEEP també ajudarà en el propòsit.
Efectes psicològics
Els pacients connectats a ventilació mecànica estan sotmesos a una sèrie de factors estressants com aïllament, dependència del ventilador i de personal de l’UCI, manca de mobilitat, incapacitat per comunicar-se, procediments invasius, sorolls i alarmes, etc. Aquesta situació pot provocar l'aparició d'alteracions psicològiques que compliquen la ventilació mecànica i la seva retirada.
Aquestes alteracions poden ser des d’agitació, ansietat o apatia a por, depressió o delírium. El delirium és una síndrome orgànica cerebral agut secundari a substàncies tòxiques o metabòlits, o anòxia cerebral. Transcorre amb desorientació progressiva en temps, espai i persona, associat amb un grau variable d'afectació cognitiva.
La severitat de la malaltia, la privació de la son i la deprivació sensorial són factors etiològics d'alteracions psicològiques en el pacient d'UCI.
Les intervencions d'infermeria per evitar en la mesura possible aquesta complicació consisteixen en:
- La millora de l'ambient: reduir els senyals sonors, sorolls exteriors, minimitzar les intervencions nocturnes per ajudar a períodes adequats de son, dotar l'habitació d'objectes que facilitin l'orientació (rellotges, calendaris, objectes personals)
- Ajudar en la comunicació: mitjançant tècniques de llenguatge no verbal i l'ús d'imatges o símbols es pot millorar la comunicació entre els pacients dependents de VM i els seus familiars o el personal sanitari, reduint d'aquesta manera l'estrès i la sensació d'aïllament.
- Afavorir l'acompanyament familiar i la seva ajuda en la cura del pacient en el possible.
- Entrenament bio-feedback: consisteix en tècniques de relaxació que disminueixen l'ansietat i la dispnea, afavorint així la retirada del VM o l'adaptació a aquest.
- Medicació psicotròpica: la instauració d'una perfusió de Dexmedetomidina en el període de deslletament té una efectivitat estudiada sobre el delirium.
8. RETIRADA DE LA VM
Quan s'aprecien signes de resolució del factor causant de la necessitat de ventilació mecànica es valora la seva retirada. Aquest procés pot denominar-se deslletament o weaning. Es defineix com la transició que transcorre des de la decisió de retirada del suport respiratori fins a l’extubació en pacients que romanen connectats a VM un temps superior a 24 hores. Es pot dividir en: fase de suport ventilatori total, fase de suport ventilatori parcial (o etapa de transició), fase de ventilació espontània i, finalment, l’extubació. No tots els pacients passen per les tres fases, depenent del temps de ventilació artificial i de la patologia de base.
Per iniciar el weaning el metge intensivista ha de revisar periòdicament l'estat hemodinàmic i respiratori del pacient. Ha de presentar estabilitat hemodinàmica, sense requeriment de drogues vasoactives (es permet en dosis baixes i estables), absència d'insuficiència cardíaca descompensada o arrítmies amb repercussió hemodinàmica i haurà de tenir un adequat intercanvi gasós (PaO2 ≥ 60 mmHg amb FiO2 ≤ 0,4 i PEEP ≤ 5 a 8cm H2O) i ser capaç d'iniciar els esforços inspiratoris.
Les complicacions i riscos de la VM augmenten de manera proporcional als dies de VM, de manera que s'ha d'evitar perllongar la ventilació més de l'estrictament necessari.
Els paràmetres mínims ventilatoris que ha de complir el pacient per iniciar el deslletament es representen en la següent taula (Taula 8):

Taula 7: Taula adaptada de Paràmetres i valors mínims per al deslletament
En pacients que han estat connectats per un llarg període de temps, diversos dies o setmanes, amb requeriments de sedació o relaxació, presenten debilitat dels músculs respiratoris pel que necessiten una retirada gradual del ventilador. El weaning s'inicia amb la interrupció progressiva de la sedació, seguint el protocol de la unitat.
8.1. Tècniques de deslletament
S'inicia el weaning intercalant períodes de ventilació amb suport total amb suport parcial (normalment en modalitat de Pressió suport), posteriorment es manté únicament amb ventilació de suport parcial, quan manté un bon patró respiratori amb un suport de 8 cmH2O s'inicien els períodes de desconnexió amb respiració espontània, per acabar amb respiració espontània i l'extubació.
La reducció gradual de la pressió suport es pot utilitzar com a tècnica de deslletament. Consisteix en la disminució gradual del suport ventilatori en 2-4 cm H2O cada 4 hores, segons tolerància del pacient i mecànica respiratòria, fins a aconseguir valors de PS
La prova de respiració espontània és un mètode d'interrupció de la ventilació mecànica d'entre 30 minuts a 2 hores, en què el pacient amb respiració espontània queda connectat pel tub o cànula traqueal directament a una font d'oxigen (oxigen en T) o rebent pressió positiva contínua en la via aèria (CPAP) a 5 cm H2O, o amb ventilació de PS inferior a 7 cm H2O. Aquests pacients han de ser monitorats i vigilats de forma contínua per detectar possibles signes d'intolerància o fallada respiratòria, en aquest cas s'ha d’interrompre la prova.
Quan el pacient es troba connectat a O2T s'ha de monitorar el volum corrent mitjançant l'espirometria.
Els pacients que no presentin signes d'intolerància i puguin mantenir la seva autonomia ventilatòria 48 hores seran avaluats per a la seva extubació.
Els criteris d'interrupció del deslletament són:
- Gasomètrics: disminució de la saturació d'oxigen, pH arterial <7.30
- Hemodinàmics: Hipertensió (+ 20 mmHg sobre el basal), taquicàrdia, xoc
- Neurològics: disminució del nivell de consciència, agitació
- Respiratoris: Taquipnea, signes d'augment de la feina respiratori, respiració paradoxal.
Si el pacient compleix algun d'aquests criteris durant la prova d'interrupció de la VM ha de ser reconnectat a la ventilació mecànica i romandre 24 hores en una manera ventilatòria adequat a la seva tolerància i comoditat. Es pot realitzar un nou intent a les 24 hores, després de la revisió de les possibles causes d'intolerància i repòs de la musculatura.
8.2. Extubació
Els criteris principals per a l’extubació són que mantingui una bona mecànica ventilatòria transcorregudes 48 hores en oxigen en T i que el pacient sigui capaç de mobilitzar i expectorar les secrecions mitjançant una tos efectiva.
Entre 4 i 6 hores abans es retira l'aportació de nutrició enteral i es col·loca la sonda nasogàstrica en declivi. Previ a l'extubació es col·loca el pacient en posició semi-Fowler amb una angulació superior a 30 ° i es realitza l'aspiració de secrecions traqueals i de la cavitat bucal. Aquestes accions es realitzen per prevenir futures infeccions i evitar l'aspiració de contingut gàstric cap als pulmons.
La tècnica d’extubació o decanulació consisteix en la retirada de la via aèria artificial. És una tècnica que realitza conjuntament la infermera amb el metge. Es retira la fixació del tub o cànula, i paral·lelament el desinflat del pneumotaponament es realitza una aspiració traqueal de secrecions mentre es retira la via artificial. Es col·loca un VMK amb FiO2 a 15 litres que es va disminuint gradualment mantenint valors de saturació adequats al pacient. En el cas de la decanulació s'uneixen les vores de l’estoma amb punts de sutura de tela adhesiva (Stery Strip) i es clou amb gases estèrils. En condicions normals, a 48 hores l’estoma ja estarà tancat.
L’extubació no està exempta de complicacions, entre les més habituals es troba la inflamació i edema laringi que desencadena en l'obstrucció de la via aèria, la manifestació clínica és l'estridor laringi. A vegades es recomana l'ús de corticoesteroides preventius minuts abans de l'extubació. També es pot fer servir el test de permeabilitat en pacients sotmesos a VM perllongada. Consisteix a mesurar el volum corrent espiratori a través del tub traqueal amb la pilota inflat, i a continuació desinflar la pilota i mesurar de nou el volum corrent expiratori. Si hi ha escapament aeri al voltant del tub traqueal correspon a l'existència d'espai lliure entre el tub i la tràquea, i, per tant, el volum corrent espiratori serà menor que el volum corrent inspiratori,
En casos de fallada en l'extubació s'haurà de procedir a la reintubació o recanulació del pacient. Les causes més probables de reintubació són la fatiga muscular i la incapacitat de mobilitzar secrecions.
9. CURES D'INFERMERIA A LA VMI
El paper d'infermeria és crucial per a l'evolució favorable dels pacients sotmesos a VM. S'ha de tenir en compte que un pacient ventilat i sedat té totes les seves necessitats descobertes.
Els objectius de les cures d'infermeria van destinats a la seguretat del pacient, la comoditat física i psíquica del pacient i prevenir complicacions.
9.1. Higiene ocular
La higiene ocular s'ha de realitzar per torn mitjançant el rentat amb sèrum fisiològic de tots dos ulls. En pacients amb deshidratació es poden emprar llàgrimes artificials. Els pacients amb sedació profunda requereixen de l'ús de pomades lubrificants. I en cas de signes de conjuntivitis o altres infeccions oculars es seguirà el tractament prescrit per l'oftalmòleg.
9.2. Higiene bucal i nasal
Important abans de qualsevol manipulació en la cavitat bucal el control de la pressió del pneumotaponament per prevenir la NAVM.
La higiene bucal es recomana realitzar-se cada 6-8 hores, depenent del protocol de centre. S'inicia amb l'aspiració de secrecions de la cavitat bucal i subglòtica, s'aplica el col·lutori antisèptic (clorhexidina 2%) amb hisop amb esponja un sol ús, i es conclou amb una nova aspiració de secrecions. Per a la higiene bucal l'aspiració no necessita ser amb tècnica estèril. Es completa amb l'administració de lubricant o protector labial, tenint especial cura en les comissures i el canvi de fixació del tub endotraqueal intentant canviar el punt de suport.
A la higiene nasal, com també per a la bucal, ha d'haver-hi una comprovació prèvia del pneumotaponament. Es recomana el seu ús en situacions de necessitat (secrecions mucoses, hemàtiques o nutrició en les fosses nasals), ja que és una tècnica que pot resultar traumàtica per a la mucosa. Es realitza l'aspiració de secrecions en les dues coanes, el rentat nasal amb sèrum fisiològic seguit d'una nova aspiració. Es pot aplicar una pomada protectora i es completa amb el canvi de fixació de la sonda nasogàstrica, intentant canviar el punt de pressió.
9.3. Higiene pulmonar
Quan les secrecions són molt espesses o hemàtiques, i s'ha constituït un tap de moc que està obstruint la via aèria, pot ser necessari un rentat bronquial. Consisteix a introduir per la via aèria un màxim de 10 cc de sèrum fisiològic, per tal de fluïdificar les secrecions, es manté uns segons el pacient connectat a la ventilació mecànica o insuflar dues o tres ventilacions amb AMBU, i s’aspiren les secrecions. Si el pacient porta un HME és necessari canviar el sistema d'humidificació per humidificació activa.
El rentat broncoalveolar (BAL) és una tècnica invasiva, realitzada pel metge intensivista o endoscopista, amb l'ajuda del fibrobroncoscopi. La tècnica consisteix en la instil·lació de sèrum salí en bitlles de 20-50 ml fins al volum total desitjat a través del canal intern del broncofibroscopi, després encaixar-lo en el bronqui triat. Després de cada instil·lació, s'aspira amb la mateixa xeringa amb la pressió adequada per no col·lapsar les parets bronquials. Com es va comentar és una tècnica per identificar el patogen que provoca la pneumònia i determinar el fàrmac adequat. La infermera realitza l'assistència al metge i vigilància de constants hemodinàmiques i de confort (sedació / analgèsia) del pacient.
9.4. Fisioteràpia respiratòria
La fisioteràpia respiratòria és una eina d'infermeria molt útil per a la prevenció de l'acumulació de secrecions (atelèctasis, taps de moc, etc.) millorant i facilitant la seva eliminació, aconseguir un patró respiratori més eficaç, rehabilitar la funció pulmonar, frenar la professió de la malaltia i disminuir l'atrapament aeri.
Existeixen 5 tècniques: la percussió (clapping), vibració, drenatge postural, tos artificial i l'espirometria incentivada.
Percussió
Aquesta tècnica, també anomenada clapping, consisteix en l'aplicació d'una sèrie de cops amb els palmells de les mans buides i els dits junts, de poca intensitat i ràpids, a la zona posterior del tòrax del pacient, des del final de les costelles fins la zona escapular. Mitjançant aquesta tècnica s’atrapa l'aire amb les mans i s'origina una vibració a la paret del tòrax amb la intenció de mobilitzar les secrecions que poguessin estar adherides a la mucosa bronquial, també augmenta la contractibilitat i el to muscular millorant la ventilació i estimula la circulació sanguínia millorant la relació V / Q.
Està contraindicat en pacients amb pneumotòrax, tuberculosi, abscés o embòlia pulmonar, hemorràgia alveolar, pacients asmàtics (pot produir broncoconstricció) o amb fractures costals.
Vibració
Pot ser aplicat amb les mans o amb un vibrador. La tècnica manual es realitza mitjançant la col·locació de les mans planes sobre la paret toràcica i realitzant moviments rítmics de vibració durant l'espiració i interrompent el moviment en la inspiració. Amb això s'aconsegueix augmentar la velocitat de l'aire espirat afavorint l'adhesió de les secrecions i la seva eliminació.
Drenatge postural
Aquesta tècnica consisteix en la col·locació del pacient en una posició que faciliti el flux de secrecions amb el favor de la gravetat, des de les ramificacions de menor calibre cap als bronquis principals i, d'aquesta manera, facilitar la seva expectoració i expulsió de secrecions.
El tractament va dirigit a drenar àrees específiques del pulmó, basant-se en l'anatomia de l'arbre bronquial i dels segments pulmonars afectats.
El drenatge postural millora la seva efectivitat acompanyada de tècniques complementàries com el clapping o la vibració.
En pacients amb atelèctasi és recomanable el canvi postural en decúbit lateral deixant el pulmó afectat a la part superior.
La posició de Trendelemburg no està indicada en pacients ventilats o amb nutrició enteral contínua, ja que augmenta el risc de broncoaspiració. També està contraindicat en pacients amb malalties cardíaques, hipertensió arterial o processos intracranials.
La sedestació del pacient és una altra alternativa molt beneficiosa per a la mecànica pulmonar del pacient, de manera que es recomana de forma precoç sempre que l'estat del pacient ho permeti.
Tos artificial
Aquesta tècnica s'utilitza en pacients intubats o traqueostomitzats. La tècnica consisteix a fer una hiperinsuflació amb AMBU, mantenint durant uns instants la borsa comprimida, per després deixar-la anar bruscament.
Amb això es pretén evitar el col·lapse pulmonar, reexpandir els alvèols col·lapsats, millorar l'oxigenació i distensibilitat pulmonar i millorar el moviment de secrecions.
Està contraindicada en pacients amb deteriorament hemodinàmic, PIC augmentada i risc de pneumotòrax. A causa de l'augment de pressió exercida en el pulmó pot generar barotrauma.
Espirometria incentivada
És una tècnica molt útil per millorar l'expansió pulmonar i la mobilització i eliminació de secrecions.
Es realitza amb l'ajuda d'un dispositiu anomenat espiròmetre incentivador. Existeixen de 2 tipus: espiròmetre de flux i de volum.
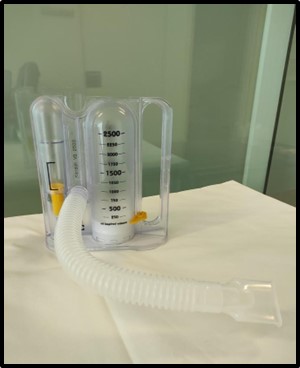
Imatge 34: Espiròmetre Incentivador
L'espirometria incentivada està dissenyada per estimular el pacient a realitzar inspiracions prolongades, lentes i profundes, mitjançant la utilització de dispositius que proporcionen al pacient un feedback visual sobre la seva execució. El dispositiu proporcionarà informació del flux o del volum de l'aire. Estan formats per una o diverses càmeres marcades mètricament, que contenen un disc o boles de plàstic que s'eleven amb la inspiració del pacient.
Els objectius que es busquen amb el seu ús són millorar la ventilació pulmonar, augmentat el volum pulmonar, millorar l'intercanvi gasós, desadherir secrecions per ajudar en la seva expectoració i expandir els alvèols col·lapsats i, d'aquesta manera, prevenir i reduir atelectasies.
Per tant, està indicat en pacients amb risc d’atelèctasis, pacients sotmesos a cirurgia abdominal, cardíaca i cirurgia en pacients MPOC i amb disfunció diafragmàtica. Està contraindicat en pacients amb tòrax inestable, amb pneumotòrax, alcalosi respiratòria, infart agut de miocardi, broncoespasme o pacients amb capacitat vital inferior a 10 ml / kg.
Per al seu ús el pacient ha de fixar els seus llavis al voltant del broquet, segellant-. Ha de realitzar una inspiració profunda i lenta, i mantenir la inspiració màxima el major temps possible. S'ha d'evitar les respiracions brusques, que no aconsegueixen l'objectiu desitjat d'expansió pulmonar i distribució del volum. Els espiròmetres incentivadors com el de la figura disposen d'un indicador que ha de mantenir-se entre els marcadors, revelant la força i velocitat realitzada en la inspiració i així evitar les inspiracions brusques.
En el moment en què finalitza la inspiració ha de deixar anar el filtre i expirar normalment. Depenent de l'estat i necessitats del pacient s'ajustaran les repeticions.
Per finalitzar s'ha de realitzar el registre de l'exercici indicant el volum o flux assolit per analitzar l'evolució.
9.5. Cures de la via aèria artificial
Les cures de la via aèria artificial van dirigits principalment a evitar lesions de pell o mucoses i moviments no controlats del tub que poden comportar riscos.
Per evitar lesions cutànies provocades per la pressió exercida pel tub s'han de realitzar canvis periòdics del punt de pressió al llavi o comissures labials. I la mateixa prevenció es realitza amb els punts de pressió exercits per la fixació. Es poden col·locar gases, àcids grassos o apòsits hidrocol·loides (tipus Confeel®).
Les mobilitzacions no desitjades del tub podrien ocasionar una intubació selectiva o l'extubació accidental del tub. S'ha d'assegurar una correcta fixació del tub, un bon control del pneumotaponament i evitar que el pes de la tubuladura sigui suportat per l'adreçador. Si el pacient és portador de cànula traqueal és fins i tot més important, ja que la pressió que exercirà la punta de la cànula a la paret posterior de la tràquea pot provocar un trencament o una fístula traqueoesofàgica.
La pressió del pneumotaponament es controla amb el manòmetre, s'ha de mantenir amb una pressió no menor de 20 cm H2O, ja que augmenta el risc d'infeccions sobretot de NAVM, ni major de 35 cm H2O, ja que pot provocar isquèmia o úlceres de la mucosa traqueal. Mínim s'haurà de comprovar un cop per torn, quan es realitzi la higiene bucal o nasal i quan es tingui constància de fugida.
9.6.Vigilància dels ventiladors
Hi ha d'haver un control exhaustiu de les alarmes, sempre que es presenti una alarma s'ha d'inspeccionar el perquè d'aquesta i actuar en conseqüència.
Quan s'inicia el torn hem de comprovar la modalitat, el volum, les pressions i els límits establerts, verificar que corresponen a l'ordre mèdica i realitzar el registre. Mai s'han de variar els paràmetres si no es coneix les conseqüències que podria comportar.
Vigilar l'estat de les tubuladures, si hi ha presència de secrecions o condensació en aquestes han de ser reemplaçades.
9.7. Control de vitals i nivell de consciència
Les principals constants vitals que s'han de monitorar i controlar són la freqüència respiratòria, la freqüència cardíaca, la temperatura corporal, la tensió arterial i la saturació d'oxigen.
El control de la freqüència respiratòria és sobretot important en pacients amb suport ventilatori parcial i espontani. La taquipnea és indicativa d'augment de treball respiratori i fatiga muscular i la bradipnea de situacions de baix nivell de consciència o per efectes de la sedació, que poden portar a la hipoventilació.
La freqüència cardíaca ens pot indicar situacions d'hipoxèmia i acidosi. A més, alguns fàrmacs també poden tenir com a efectes secundaris alteracions del ritme cardíac. Hem de considerar que la vigilància ha de ser encara més estricta en pacients amb patologies cardíaques associades. S'ha de vigilar la correcta col·locació dels elèctrodes i reemplaçar-los si es troben en mal estat.
El control de la temperatura també té molta importància, ja que l'augment de la temperatura corporal comporta una major demanda d'oxigen i, per tant, els requeriments ventilatoris del pacient augmenten. A més, pot ser un símptoma d'infecció associada, de manera que és possible la necessitat de cultius per a la detecció de l'agent causant. Depèn del protocol de centre i de l'estat del pacient, però és recomanable el seu registre cada dues hores.
L'augment de la temperatura sol anar acompanyat d'un augment de la freqüència cardíaca. Si hi ha un augment de la freqüència cardíaca sense estar acompanyat de l'augment de la temperatura pot ser indicatiu de disminució de la PCO2, pneumotòrax o xoc.
La tensió arterial és una constant vital que es veu afectada per múltiples factors, la pressió exercida pel VM, els fàrmacs, el nivell de consciència o agitació, etc. Per això sempre està indicada la col·locació d'un catèter arterial per aconseguir un monitoratge continu. Si no fos possible la canalització de la via arterial llavors s'hauria d'adequar el monitoratge amb pressió no invasiva (PNI) a un ritme en concordança amb l'estat del pacient.
La pulsioximetria ha d'estar present de forma constant, ajustant les alarmes inferiors a les necessitats del pacient. Hem de vigilar la correcta col·locació del sensor i realitzar el canvi de dit de tant en tant per evitar lesions.
A part de les constants que es poden monitorar també s'ha d'estar alerta de signes visibles de mala perfusió com cianosi distal o livideses.
Els estats d'agitació també augmenten els requeriments d'oxigen, a més de comportar riscos associats, com l’autoextubació o lesions per contusió, el que fa important la vigilància i actuació davant aquest. En ocasions amb l'acompanyament i la comunicació tranquil·litzadora és suficient i en altres ocasions és necessari l'ús de fàrmacs (Dexmedetomidina, haloperidol ...) o augment de la sedació.
Per avaluar l'estat de sedació o consciència ha diferents escales específiques per al pacient crític: escala de Ramsay, escala d'agitació-sedació de Richmon (RASS), escala de l'avaluació d'activitat motora (MAAS).
9.8. Hidratació i nutrició
S'ha de garantir una adequada nutrició i hidratació del pacient sotmès a ventilació mecànica adaptant l'aportació nutricional i de líquids a cada pacient. El pacient crític està sotmès a un estat hipermetabòlic per la qual cosa l'aportació nutricional ha d'establir de manera precoç. En el pacient intubat pot realitzar-se mitjançant sonda nasogàstrica amb Nutrició Enteral (NE) o amb nutrició parenteral (NPT), sent més aconsellable i fisiològica la NE.
Hi ha una gran varietat de nutricions enterals, cadascuna amb característiques nutricionals diferents (fibra, proteïnes, calories, glucosa ...). El metge intensivista és l'encarregat de valorar, segons l'estat metabòlic del pacient, quin tipus de nutrició requereix i en quina dosi. La infermera s'encarrega de control de la tolerància a la nutrició per part del pacient (vòmits, retenció gàstrica, reflux gastroesofàgic ...) i de la permeabilitat i correcta col·locació de la sonda nasogàstrica. S'ha de tenir especial cura en les lesions i úlceres que pot provocar la pressió de la sonda nasogàstrica sobre la mucosa de les fosses nasals. És recomanable el canvi d'equip de NE cada 24 hores per a la prevenció de contaminació i infeccions.
L'inici i progrés de la dosi de NE, el control de retenció gàstrica i de la permeabilitat de la sonda estan subjectes al protocol de centre.
La hidratació del pacient pot realitzar-se mitjançant l'administració aigua per la sonda nasogàstrica o de forma parenteral mitjançant sèrums.
El control de diüresi es realitza de forma horària, mitjançant l’urinometre, un dispositiu mètric connectat a la sonda vesical que indica el dèbit urinari. Normalment es realitza un control horari tant de volum com de l'aspecte de l'orina (clara, colúrica, hemàtica ...).
Hi ha d'haver un registre estricte de les entrades (sèrums, NE, aigua per SNG, dissolucions de fàrmacs, perfusions ...) i sortides (orina, sudoració, vòmits, retenció, deposicions ...) amb el que cada 24 hores es calcula el balanç hídric, dada que pot ser útil per valorar la necessitat de restricció o admissió de líquids al pacient.
9.9. Seguretat, confort físic i psicològic
Quant a la seguretat s'ha de verificar l'estat i funcionament de l'equip de suport (borsa de reanimació AMBU, equip de succió, manteniment del carro d'aturades i desfibril·lador ...)
Els pacients crítics són pacients, en la gran majoria dels casos, amb mobilitat reduïda, enllitats, o calmats amb gran dependència en necessitats de confort, seguretat i higiene.
L'escala de valoració del risc d'úlceres per pressió (Escala de Braden), o l'escala de valoració del risc de caiguda (Escala de Morse), són recursos vàlids per a la prevenció de riscos.
Les úlceres per pressió són una de les complicacions evitables amb major incidència a l'UCI i és responsabilitat d'infermeria seva prevenció i cura. Es recomana que tot pacient crític, i sobretot si està sedat i connectat a un VM, l'ús de matalassos dinàmics que alternen de forma constant els punts de pressió del pacient enllitat. Els canvis posturals cada 4 hores (si l'estabilitat del pacient ho permet) també és un recurs amb evidència en la prevenció de les UPP, a l'igual que l'ús d'àcids grassos en els punts de pressió (sacre, talons, turmells ..) . Hi ha d'haver vigilància i registre de l'evolució i tractament de totes les úlceres.
D'altra banda, s'ha estudiat molt les mesures adequades per a la prevenció d'infeccions nosocomials, bacterièmia per catèter, infecció urinària per sonda vesical, pneumònia associada a ventilació mecànica. Tots aquests paquets de mesures preventives s'explicaran més profundament en un tema específic.
Altres accions que ajuden a la seguretat del pacient són la higiene diària i hidratació amb crema corporal i / o oli d'àcids grassos, on es valoraran possibles lesions o signes o símptomes de complicacions (livideses, petèquies, etc.), a més del confort per la neteja i control d'arrugues als llençols que puguin provocar lesió.
Els efectes psicològics que provoca l'ingrés del pacient crític a l'UCI s'han comentat en l'apartat de complicacions de la VM. És molt important tenir-los en compte per ajudar a millorar el confort del pacient a més del seu pronòstic.
BIBLIOGRAFIA
- Casabona I, Santos R, Lillo M. Historia y evolución de la ventilación mecánica. [Internet]; 2017. Disponible en:https://fcsalud.ua.es/es/portal-de-investigacion/documentos/monografias-libros-y-capitulos-2016/historia-y-evolucion-de-la-ventilacion-mecanica.pdf.
- Dräger. https://www.draeger.com/Library/Content/technology-for-life-br-9070355-en.pdf. [Online].
- García-Talavera, I., Lobato, S. D., Bolado, P. R., Villasante, C. Músculos respiratorios. Arch Bronconeumol [Internet]. 1992;, 28(5), 239-246. Disponible en:https://www.sciencedirect.com/science/article/abs/pii/S0300289615313351
- Mena, E. C., & Bolton, R. M. Aparato respiratorio. Mediterráneo [Internet] 1999; 27, 185-189. Disponible en: https://d1wqtxts1xzle7.cloudfront.net/36915107/Aparato_Respiratorio_Fisiologia_y_Clinica_5%C2%AA_Ed.pdf?1425936221=&response-content-disposition=inline%3B+filename%3DAparato_Respiratorio_Fisiologia_y_Clinic.
- Turchetto E.S, Tusman G. Respiratorio. En: Ceraso D.H. Terapia Intensiva. 4º Edición. Buenos Aires. Médica Paramericana; 2007. p.175-359.
- Clemente F.J. Iniciación a la Ventilación Mecánica: Aplicaciones y Cuidados. 2º Edición. Formación Continuada Logoss; 2006.
- Sánchez T., Concha I. Estructura y Funciones del sistema respiratorio. Neumol Pediatr [Internet]. 2018; 13 (3): p. 101-106. Disponible en:https://neumologia-pediatrica.cl/index.php/NP/article/view/212
- García E., Sandoval J.C., Díaz L.A., Salgado J.C. Ventilación mecánica invasiva en EPOC y asma. Med Intensiva [Internet].2011; 35(5): p.288-298. Disponible en:https://medintensiva.org/es-ventilacion-mecanica-invasiva-epoc-asma-articulo-S0210569110002871
- Goñi R., Yoldi E., Casajús L., et al. Fisioterapia respiratoria en la unidad de cuidados intensivos: Revisión bibliográfica. Enferm Intensiva [Internet]. 2018; 29 (4): p.169-181. Disponible en:https://www-sciencedirect-com.sabidi.urv.cat/science/article/pii/S1130239918300580
- Colaianni N., Castro M. Terapia nasal de alto flujo en la insuficiencia respiratoria aguda hipoxémica por SARS-CoV-2 .Rev Patol Respir [Internet]. 2020; 23 (3): p. 99-107. Disponible en:https://www.revistadepatologiarespiratoria.org/descargas/PR_23-3_99-107.pdf
- Guérin C., Reignier J., Richard JC., et al. Posicionamiento en decúbito prono en el síndrome de dificultad respiratoria aguda grave. N Engl J Med [Internet]. 2013; 368: p.2159-2168. Disponible en: https://www.nejm.org/doi/full/10.1056/nejmoa1214103
- Thompson B.T., Chambers R.C., Liu K.D. Síndrome de distrés respiratorio agudo. N Engl J Med [Internet]. 2017; 377: p. 562-572. Disponible en:https://www.nejm-org.sabidi.urv.cat/doi/10.1056/NEJMra1608077?uri_ver=Z39.88-2003&rfr_id=ori:rid:crossref.org&rfr_dat=cr_pub0pubmed
- Colaboradores de Wikipedia. Relación ventilación-perfusión [Internet]. Wikipedia, La enciclopedia libre, 2021. Disponible en:https://es.wikipedia.org/w/index.php?title=Relaci%C3%B3n_ventilaci%C3%B3n-perfusi%C3%B3n&oldid=134126240.
- Colaboradores de Wikipedia. Sistema de control de la respiración [Internet]. Wikipedia, La enciclopedia libre; 2021 feb 18, 12:52 UTC [cited 2021 abr 15]. Disponibleen: https://es.wikipedia.org/w/index.php?title=Sistema_de_control_de_la_respiraci%C3%B3n&oldid=133321088.
- Aristizábal-Salazar, R. E., Calvo-Torres, L. F., Valencia-Arango, L. A., Montoya-Cañon, M., Barbosa-Gantiva, O., Hincapié-Baena, V. Equilibrio ácido-base: el mejor enfoque clínico. Revista Colombiana de Anestesiología, [Internet]; 2015 43(3), 219-224. Disponible en:https://www.sciencedirect.com/science/article/pii/S0120334715000441
- Cruz Mena E, Moreno B. Aparato Respiratorio: Fisiología y Clínica, cuarta edición. [Internet]Publicación Técnica Mediterráneo, Santiago de Chile. 1999. Disponible en: http://www.untumbes.edu.pe/vcs/biblioteca/document/varioslibros/0562.%20Aparato%20respiratorio.%20Fiaiolog%C3%ADa%20y%20cl%C3%ADnica.pdf
- Colaboradores de Wikipedia. Hipoxia. Wikipedia, La enciclopedia libre [Internet]; 2021 [fecha de consulta: 16 de abril del 2021]. Disponible enhttps://es.wikipedia.org/w/index.php?title=Hipoxia&oldid=133783721.
- Colaboradores de Wikipedia. Hipercapnia. Wikipedia, La enciclopedia libre [Internet] 2020. Disponible enhttps://es.wikipedia.org/w/index.php?title=Hipercapnia&oldid=131748438.
- Masclans, J. R., Pérez-Terán, P., Roca, O. Papel de la oxigenoterapia de alto flujo en la insuficiencia respiratoria aguda. Medicina Intensiva [Internet] 2015; 39(8), 505-515.https://www.sciencedirect.com/science/article/abs/pii/S0210569115001217
- Arraiza Gulina, N. Guía rápida y póster de dispositivos de oxigenoterapia para enfermería. [Internet] 2015. Disponible en:https://academica-e.unavarra.es/handle/2454/18478
- Palacio Herrero, C. Intervención de la enfermería en la cámara hiperbárica.2015. Disponible en:https://repositorio.unican.es/xmlui/handle/10902/7470
- Vásquez Teran A, Díaz Rodríguez S, Alarcón Hinojosa M, Iza Niza A, Herrera Bastidas G, Casa Tipán J. Cuidados de Enfermería al inicio de Ventilación Mecánica Invasiva en la Unidad de Cuidados Intensivos. CAMbios-HECAM [Internet]. 14may2020 [citado 24abr.2021]; 18(2):106-15. Disponible en:https://revistahcam.iess.gob.ec/index.php/cambios/article/view/558
- Aristizábal-Salazar, R. E., Calvo-Torres, L. F., Valencia-Arango, L. A., Montoya-Cañon, M., Barbosa-Gantiva, O., Hincapié-Baena, V. Equilibrio ácido-base: el mejor enfoque clínico.Rev Colomb Anestesiol. [Internet] 2015; 43(3), 219-224. Disponible en:https://www.sciencedirect.com/science/article/pii/S0120334715000441
- Mugarra, G. Dispositivos para la ventilación de urgencia no quirúrgica. Manejo de la vía aérea. Disponible en:https://sofos.scsalud.es/sofosdocs/Urgencias/MVAA2015_5/modulos/3/MVAA%20M3%20T1.pdf
- Elsevier Connect. Inserción de la mascarilla laríngea de intubación Fastrach. (MLF). 2017. Disponible en:https://www.elsevier.com/es-es/connect/medicina/insercion-de-la-mascarilla-laringea-de-intubacion-fastrach-mlf
- Colaboradores de Wikipedia. Intubación traqueal. Wikipedia, la enciclopedia libre. 23 de abril de 2021. Disponible en: https://en.wikipedia.org/w/index.php?title=Tracheal_intubation&oldid=1019436227 .
- Melgar, A. B., Galván, M. J., Gandullo, E. V., Hidalgo, A. G. Manejo del paciente traqueostomizado, cánulas y aplicación de fármacos inhalados. Manual de diagnóstico y terapéutica en neumología. 3º edición. Neumosur, [Internet] 2016; 293-299. Disponible en: https://www.neumosur.net/files/publicaciones/ebook/25-TRAQUEOSTOMIZADO-Neumologia-3_ed.pdf
- Gutiérrez Muñoz Fernando R.. Insuficiencia respiratoria aguda. Acta méd. peruana [Internet]. 2010 Oct; 27(4 ): 286-297. Disponible en:
- http://www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S1728-59172010000400013&lng=es.
- Hernández-López GD, Zamora GSE, Gorordo SLA, et al. Síndrome de insuficiencia respiratoria aguda. Rev Hosp Jua Mex. [Internet] 2015;82(1). Disponible en:https://www.medigraphic.com/cgi-bin/new/resumen.cgi?IDARTICULO=57596
- Carpio, C., D. Romera, J. Fernández-Bujarrabal. "Insuficiencia respiratoria aguda." Medicine-Programa de Formación Médica Continuada Acreditado 10.63. [Internet] 2010; 4332-4338. Disponible en:https://dialnet.unirioja.es/servlet/articulo?codigo=3316690
- Palencia-Herrejón, E., Borrallo-Pérez, J., Pardo-Rey, C., & de la SEMICYUC, G. D. Intubación del enfermo crítico. Med Intensiva. [Internet] 2005; 32(Supl. 1), 3-11. Disponible en:https://www.medintensiva.org/es-pdf-13116121
- Rooco, C., Guzmán, J. Manejo de la vía aérea por acceso infraglótico: ventilación jet y cricotirotomía. Rev Chil Anest [Internet] 2010; 39, 158-66. Disponible en:http://www.sachile.cl/upfiles/revistas/4ce1456608bc9_rocco.pdf
- Moya, C. Sistemas de humidificación en ventilación mecánica. Mirada de un terapeuta respiratorio. Teoría y praxis investigativa, 2008; 3(2), 73-82. Disponible en:https://Dialnet-SistemasDeHumidificacionEnVentilacionMecanicaMirad-3701012.pdf
- Quintana Carrasco, J. K. Manejo fisioterapéutico de humidificación en ventilación mecánica invasiva, 2018. Disponible en:https://core.ac.uk/download/pdf/230598397.pdf
- Dávila Cabo de Villa Evangelina, López González Rosendo, Márquez Ercia Fernando, Hernández Dávila Carlos. Intubación de secuencia rápida. Medisur [Internet]. 2015 Ago ; 13( 4 ): 533-540. Disponible en:http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1727-897X2015000400010&lng=es.
- González, M. G. Procedimiento de traqueostomía percutánea: control y seguimiento de enfermería. Enfermería intensiva [Internet]. 2009; 20(2), 69-75. Disponible en:https://www.sciencedirect.com/science/article/abs/pii/S1130239909711484
- Hernández, C. P., Santos, M. M., Huelva, A. B. Traqueostomía: Indicaciones, técnica y complicaciones. Intubación. Disponible en:https://seorl.net/PDF/Laringe%20arbor%20traqueo-bronquial/110%20-%20TRAQUEOTOM%C3%8DA%20INDICACIONES,%20T%C3%89CNICA%20Y%20COMPLICACIONES.%20INTUBACI%C3%93N.pdf
- Melgar, A. B., Galván, M. J., Gandullo, E. V., Hidalgo, A. G. Manejo del paciente traqueostomizado, cánulas y aplicación de fármacos inhalados. Manual de diagnóstico y terapéutica en enumología. 3º edición. Neumosur [Internet] 2016; 293-299. Disponible en:https://www.neumosur.net/files/publicaciones/ebook/25-TRAQUEOSTOMIZADO-Neumologia-3_ed.pdf
- Por I., Ramchandani A., Moreno M. Ventilación Mecánica: Conocimientos básicos. https://especialidades.sld.cu/enfermeriaintensiva/files/2014/04/vent_mecanic_princ_basic.pdf
- Gutiérrez Muñoz Fernando. Ventilación mecánica. Acta méd. peruana [Internet]. 2011 Abr; 28( 2 ): 87-104. Disponible en:http://www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S1728-59172011000200006&lng=es.
- Sánchez, J. I., Lozano, R. M., Tortosa, F. C., Morales, M. R., Dormal, F. P., & Amorós, A. L. PROBLEMAS PSICOLÓGICOS EN PACIENTES SOMETIDOS A VENTILACIÓN MECÁNICA. Enfermería Global [Internet] 2002; 1. Disponible en: https://digitum.um.es/digitum/bitstream/10201/23857/1/680-3168-3-PB.pdf
- Hernández-López GD, Zamora GSE, Gorordo SLA, et al. Síndrome de insuficiencia respiratoria aguda. Rev Hosp Jua Mex. 2015;82(1). Disponible en: https://www.medigraphic.com/cgi-bin/new/resumen.cgi?IDARTICULO=57596
- Rodriguez-Buenahora Ruben Dario, Ordoñez-Sánchez Sergio Alexander, Gómez-Olaya Jimmy Leandro, Camargo-Lozada Marly Esperanza. Decúbito prono en el Síndrome de Dificultad Respiratoria Aguda, de la fisiología a la práctica clínica. Medicas UIS [Internet]. 2016 Aug; 29 (2): 81-101. Disponible en:http://www.scielo.org.co/scielo.php?script=sci_arttext&pid=S0121-03192016000200009&lng=en.
- Martinón-Torres, F., Martinón-Sánchez, J. M. Toracocentesis y drenaje pleural. An Pediatr Contin [Internet] 2003; 1(3), 159-165. Disponible en:https://www.elsevier.es/es-revista-anales-pediatria-continuada-51-articulo-toracocentesis-drenaje-pleural-S1696281803716084
- Estrada Masllorens, J. M., Galimany Masclans, J., Sarria Guerrero, J. A. Drenaje torácico cerrado. Sistema de recogida no reutilizable: Pleur-evac®. Nursing [Internet] 2012; vol. 30, num. 6, p. 54-58. Disponible en:http://diposit.ub.edu/dspace/handle/2445/33264
- Iñiguez, F. Terapia inhalatoria en los pacientes con ventilación mecánica domiciliaria. Neumol Pediátr, [Internet] 2012; 87. Disponible en:https://www.researchgate.net/profile/Fernando-Iniguez/publication/308715130_Terapia_inhalatoria_en_los_pacientes_con_Ventilacion_Mecanica_Domiciliaria/links/57ec76b108ae92eb4d265ba5/Terapia-inhalatoria-en-los-pacientes-con-Ventilacion-Mecanica-Domiciliaria.pdf
- Retuerto Platero, C. Guía de cuidados de enfermería al paciente adulto en terapia de oxigenación por membrana extracorpórea (ECMO) 2016. Disponible en:https://core.ac.uk/download/pdf/211101545.pdf
- Lema, B. D., Riu, P., Casan, P. Tomografía por impedancia eléctrica. Estandarización del procedimiento para su aplicación en neumología. Arch. Bronconeumol. [Internet] 2006; 42(6), 299-301. Disponible en:https://medes.com/publication/29610
- Riera J., Riu P.J., Casan P., Masclans J.R. Tomografía de impedancia eléctrica en la lesión pulmonar aguda. Med. Intensiva [Internet]. 2011 nov; 35(8): 509-517. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0210-56912011000800009&lng=es.
- Monsalve-Naharro José Ángel, Domingo-Chiva Esther, García Castillo Sergio, Cuesta-Montero Pablo, Jiménez-Vizuete José María. Óxido nítrico inhalado en pacientes adultos con síndrome de distrés respiratorio agudo. Farm Hosp. [Internet]. 2017 Abr; 41( 2 ): 292-312. Disponible en:http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1130-63432017000200292&lng=es.
- López, M. R., Canzobre, S. R. Ferreiro, A. P. Protocolo de manejo del paciente con terapia de óxido nítrico. Enfermería en cardiología: revista científica e informativa de la Asociación Española de Enfermería en Cardiología, [Internet] 2017; (72), 56-62. Disponible en:https://dialnet.unirioja.es/servlet/articulo?codigo=6308145
- López, L. R. El decúbito prono en el Síndrome de Distrés Respiratorio del Adulto: cuidados de enfermería. Enferm Intensiva [Internet] 2002; 13(4), 146-154. Disponible en:https://dialnet.unirioja.es/servlet/articulo?codigo=636868
- Iñiguez, F. Terapia inhalatoria en los pacientes con ventilación mecánica domiciliaria. Neumol Pediátr. 2012; 87. Disponible en:https://www.researchgate.net/profile/Fernando-Iniguez/publication/308715130_Terapia_inhalatoria_en_los_pacientes_con_Ventilacion_Mecanica_Domiciliaria/links/57ec76b108ae92eb4d265ba5/Terapia-inhalatoria-en-los-pacientes-con-Ventilacion-Mecanica-Domiciliaria.pdf
- Estrada Masllorens, J. M., Falcó Pegueroles, A. M., Moreno Arroyo, M. C. Drenaje torácico cerrado. Procedimiento y cuidados de enfermería a propósito de un caso. Nursing [Internet] 2012, vol. 30, num. 5, p. 50-57. Disponible en: https://core.ac.uk/download/pdf/16208296.pdf
