La VMNI es defineix com una modalitat de suport ventilatori amb pressió positiva que no necessita accés artificial a la via aèria.
Avui dia és una intervenció de primera línia en pacients seleccionats amb agudització greu de la malaltia pulmonar obstructiva crònica (MPOC), edema agut de pulmó cardiogènic greu i insuficiència respiratòria hipercàpnica per evitar les conseqüències de morbiditat i mortalitat associades a la intubació
Els fonaments de la VMNI es divideixen en:
- Efectes ventilatoris: Reducció de la capacitat residual funcional (CRF). L'aplicació de pressió positiva contínua en la via aèria (CPAP) o pressió a la fi de l'espiració (PEEP) aconsegueix el reclutament dels alvèols col·lapsats o hipoventilats, incrementant el volum inspiratori i estabilitzant el volum espiratori final. Amb tot això s'aconsegueix una millora en la relació V / Q que al seu torn afavoreix l'eliminació de CO2.
- Força muscular respiratòria: es produeix un efecte de repòs muscular efectiu a l'increment de la pressió positiva juntament amb la sincronització entre pacient i ventilador. En conseqüència, s'aconsegueix una reducció del consum d'oxigen per part dels músculs respiratoris, disminuint també la freqüència i intensitat de la contracció muscular.
Els factors que influiran en l'èxit de la VMNI són que el pacient i el respirador s'adaptin adequadament, que se seleccioni correctament la modalitat ventilatòria i el nivell de pressió positiva i que la interfície s'adapti correctament a la cara del pacient realitzant un control continu de fuites.
1. MODES VENTILATORIS A VMNI
Les maneres ventilatòries limitades per pressió són les més utilitzades en la Unitat de Cures Intensives. La variable independent és la pressió, mentre que el volum dependrà de la mecànica respiratòria i de la pressió programada.
Mentre que la CPAP està indicada per millorar l'oxigenació, la BIPAP està més orientada a millorar l'activitat muscular inspiratòria, la hipoventilació i l'acidosi respiratòria combinada amb hipoxèmia.
1.1. CPAP (Pressió positiva contínua en la via aèria)
En aquesta modalitat de VMNI s'aplica una pressió positiva a la via aèria de forma contínua, igual en la inspiració que en l'expiració, reclutant als alvèols parcialment col·lapsats i millorant l'oxigenació. La finalitat de la CPAP és superar la PEEP intrínseca o autoPEEP, i així disminuir l'esforç inspiratori que el pacient ha de superar per assistir la respiració.
1.2. BIPAP (Bilevel Positive Airway Pressure)
El pacient respira entre dos nivells de pressió preestablerts, a la fase inspiratòria s'anomena IPAP o PS, i en la fase expiratòria s'anomena EPAP, sent la diferència entre tots dos la pressió de suport ventilatori.
És la modalitat més utilitzada sobretot en MPOC reaguditzada, asma bronquial, edema agut de pulmó (EAP), pneumònia, post-extubació, lesió pulmonar aguda (LPA) i síndrome de destret respiratori agut (SDRA), tot i que hi ha una elevada taxa de fracàs tant en la pneumònia greu com en el SDRA. Es divideix al seu torn en tres maneres:
Mode S (espontani): El ventilador cicla les respiracions respectant el ritme del pacient. Quan el pacient és capaç d'activar el trigger el respirador envia l'aportació d'aire necessari per aconseguir la pressió establerta, per tant, el respirador no assegurarà una freqüència respiratòria mínima. És una manera disparat per flux, limitat per pressió i ciclat per flux.
Mode S/T (espontani/timed): si el pacient no arriba a realitzar la freqüència respiratòria mínima determinada la màquina iniciarà una respiració, però mentre el pacient mantingui un patró respiratori adequat es mantindrà la freqüència marcada pel pacient. És una manera disparada per flux o per temps, limitat per pressió i ciclat per flux.
Mode T (timed): el respirador cicla entre IPAP i EPAP sobre la base de la freqüència respiratòria programada pel respirador i la proporció de temps inspiratori seleccionat. És una manera disparada per temps, limitat per pressió i ciclat per temps.
En les modalitats ventilatòries per VMNI limitades per volum la variable independent és el volum, mentre que la pressió dependrà del volum programat i de la mecànica pulmonar.
1.3. Manera controlada
El ventilador cicla les respiracions amb una freqüència respiratòria i relació I / E programats i amb un volum tidal determinat, adequat per a una ventilació òptima del pacient i compensar les fuites (10-12 l / kg de pes del pacient).
1.4. Mode assistit / controlat
És la manera més usat, ja que permet al pacient marcar la seva freqüència respiratòria activant el trigger. Es programa una freqüència respiratòria de seguretat, de manera que si el pacient no manté una freqüència respiratòria mínima el ventilador enviarà una respiració amb el volum tidal programat. Per tant, els paràmetres que es programen són la freqüència respiratòria de seguretat, el volum tidal, la relació I / E i el trigger (normalment entre -0.5 i -1 cmH2O).
2. MATERIAL NECESSARI
L'equipament consta de quatre components: la interfície, l'arnés, la tubuladura i el ventilador mecànic.
2.1. Interfase
L'elecció d'el dispositiu d'accés a la via aèria és essencial per assegurar la tolerància del pacient a la VMNI. Les més utilitzades són les màscares facials o les mascaretes nasals, encara que també hi ha altres dispositius com el sistema Hemlet o la màscara facial total.
En processos aguts on es precisa la generació de pressions altes en les vies aèries són més eficaces les mascaretes facials, reservant les nasals per a tractaments prolongats. Les diferents cases comercials disposen de plantilles per adequar la talla del dispositiu que millor s'adapti al pacient. En cas de dubte entre dues talles sempre s'ha de triar la menor.
Mascaretes nasals: d'elecció en pacients que necessiten tractament a llarg termini o ventilació domiciliària. Cobreix nas fins al llavi superior i hi ha disposició de diferents mides i materials, fins i tot hi ha la possibilitat de producció personalitzada. Els avantatges que proporciona són que permet parlar, menjar i expectorar, provoquen menys sensació de claustrofòbia i són de fàcil col·locació, a més disminueixen l'espai mort. El seu principal inconvenient és la fugida aèria per la boca i la major resistència a l'aire.
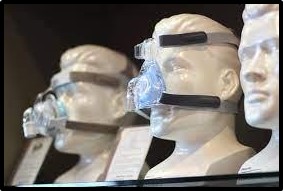
Imatge 35: Mascareta nasal
Font: https://www.flickr.com/photos/ 11921146 @ N03 / 6835825332
Mascaretes facials (oronasals): es recolzen des del dors del nas i galtes fins a la barbeta per sota el llavi inferior. Consta d'un cos rígid i transparent amb un connector estàndard per a la tubuladura i els mecanismes de fixació a l'arnès. La part de la mascareta en contacte amb la cara del pacient es compon d'una silicona tova, que algunes cases comercials omplen de gel, fa efecte segellat per evitar les fuites.

Imatge 36: Mascareta facial o oronasal
Font: https://www.flickr.com/photos/ 11921146 @ N03 / 6835827644
Disposen d'una vàlvula antiasfixia que permet el malalt continuar respirant espontàniament en cas de mal funcionament del respirador, i de subjeccions d'alliberament ràpid en casos de necessitat d'accés ràpid a la via aèria.
Algunes màscares tenen adaptades o se li pot adaptar una vàlvula d'espiració Plateau (vàlvula anti-rebreathing), que evita o redueix el nivell de CO2 reinspirat.
El principal avantatge és el control de fuites per boca. Com a inconvenients hi ha la sensació de claustrofòbia, la mala tolerància per la pressió exercida a la cara, l'augment de l'espai mort, la impossibilitat de menjar o expectorar i el risc d'aspiració.
2.2. Arnés
Accessori per mantenir la interfase en la seva posició correcta i pressió adequada. Pot estar constituït per un sistema simple de cintes amb Velcro ® o fixacions ràpides amb sistema de clips, o per una gorra de tela. La tensió de l'arnés ha de ser proporcionada, que permeti el pas d'un dit entre l'arnés i la pell.
2.3. Tubuladura
Tub flexible i lleuger però resistent a l'oclusió, amb una mínima resistència al pas el flux d'aire garantint així pressions estables. Pot estar composta per un o dos segments. A les tubuladures d'un segment l'aire inspirat i espirat comparteixen la mateixa línia per al flux d'aire inspirat i espirat. En canvi, en les tubuladures de dos segments el flux inspiratori arriba al pacient per un segment i el flux espiratori surt per l'altre segment.
Les tubuladures poden tenir vàlvules expiratòries, depenent del model de ventilador. Aquesta s'acobla al connector rotatori de la mascareta.
2.4. Ventilador
Constituïts per una turbina interna que genera un flux d'aire que serà insuflat al pacient. Els d'última generació poden funcionar en mode pressió o volum amb la possibilitat de variació entre múltiples modalitats ventilatòries, permeten monitorar les corbes respiratòries i estan dotats d'un mòdul mesclador de gasos per a proporcionar una FiO2 exacta al pacient.
Podem distingir entre:
Els ventiladors específics de VMNI corregeixen la fugida intencionada a través de les vàlvules expiratòries de la interfície o la tubuladura. Funcionen amb una sola tubuladura.
Els ventiladors convencionals de VMNI compensen la fugida no intencionada, és a dir, la que es produeix entre la interfície i la pell. Funcionen amb tubuladura de dos segments pel que no es necessita vàlvula expiratòria.
Ventiladors de transport. (Oxylog® i Carina®). Utilitzen la tubuladura d'un segment i disposen d'una vàlvula expiratòria integrada en el seu circuit.
2.5. Altres dispositius complementaris:
Humidificador: Pot consistir en una safata d'aigua que es col·loca sota el respirador o d'un escalfador-humidificador que s'intercala en el circuit. La seva utilitat rau en el fet que el flux continu de gasos resseca la mucosa del pacient incrementant la resistència de la via aèria i causant l'alliberament de mediadors inflamatoris augmentant la dispnea, el treball respiratori, el flux turbulent o la intolerància a la màscara.
Filtre antibacterià: constitueixen una barrera física i química que redueix la incidència d'infeccions nosocomials en pacient amb ventilació mecànica.
3. INDICACIONS I CONTRAINDICACIONS DEL VMNI
3.1. Indicacions
- En pacients que respiren de forma espontània amb insuficiència respiratòria aguda identificada per criteris clínics, com dispnea, taquipnea o ús de musculatura accessòria, i criteris fisiològics mitjançant gasometria amb hipoxèmia, hipercàpnia o acidosi respiratòria.
- En pacients amb IRA refractària a tractament amb mesures convencionals, oxigenoteràpia i tractament farmacològic específic.
- Pacients que han patit fracàs en l'extubació o aquells pacients amb ordre de no intubar.
- En pacients amb suport ventilatori domiciliari amb agudització d'insuficiència respiratòria crònica hipercàpnica.
- Els pacients immunodeprimits que desenvolupen infiltrats pulmonars i insuficiència respiratòria aguda hipoxèmica, ja que la VMNI sembla reduir la necessitat d'intubació i, amb això, la morbimortalitat associada.
3.2. Contraindicacions
Contraindicacions absolutes a la VMNI:
- Les situacions en què hi ha indicació directa d'intubació orotraqueal i connexió a VM invasiva
- Pacients amb inestabilitat hemodinàmica amb TA
- IAM agut no controlat o arrítmies ventriculars potencialment letals.
- Obnubilació profunda, estupor o coma no atribuïble a narcosi per CO2.
- Pacients en què es presenti la impossibilitat d'ajustar la mascareta causa de lesions, traumatismes, cremades facials externes o alteracions anatòmiques que impossibiliten el segellat facial.
- Pacients traqueostomitzats.
- Pacients amb obstrucció fixa de la via aèria superior.
- Negativa del pacient.
Contraindicacions relatives a la VMNI:
- Pacients amb hemorràgia digestiva alta activa.
- Cirurgia esofàgica o gàstrica recent.
- Pacients que presentin secrecions abundants o vòmits.
- Pacients amb pH
4. CURES D'INFERMERIA
4.1. Col·locació de l'arnès i interfície
En primer lloc, col·locar l'arnès per la part superior del cap, portant les tires cap avall per la part posterior, a continuació, fixar els clips o tires de Velcro inferiors amb la interfície mantenint la tira superior al mig del cap, permetent el pas d'un dit entre les tires i la pell, ajustem de la mateixa manera les tires inferiors. De vegades l'arnès disposa de dues tires superiors que se cenyiran després de les inferiors. La màscara ha de quedar ajustada a la cara evitant fuites.
En cas de descol·locació de la màscara la recol·locació mai s'ha de fer mitjançant fricció, sinó que s'han de desfer les fixacions i iniciar el procés.
No s'ha de prémer de manera excessiva la interfície, en el cas que persisteixin les fuites és possible que necessiti el canvi d'interfície.
4.2. Complicacions de la interfase
Les complicacions més freqüents associades a la interfase són:
- Lesions cutànies: Sempre s'ha d'individualitzar l'elecció de la interfase. La pell del pacient ha d'estar neta i hidratada (no utilitzar olis o vaselines), si és possible protegir amb encoixinat (apòsits hidrocol·loides) sobre les zones de màxima pressió. Evitar moviments inadequats de la mascareta que provoquin desplaçaments o mala col·locació d'aquesta. És recomanable utilitzar el que es coneix com a "interfase dinàmica", que consisteix en la utilització de diferents interfases amb el mateix pacient.
- Fuites: Apareixen en el 100% dels casos. A causa de la pèrdua de volum minut poden induir a hipoventilació i hipòxia secundària. La utilització de ventiladors que compensin les fuites ajuda a corregir fins a cert punt aquesta complicació. També poden derivar en lesions oculars per la irritació del flux d'aire directament sobre l'ull. Una causa comuna de fuites és que el pacient sigui portador de sonda nasogàstrica, mitjançant la fixació de la sonda amb apòsit hidrocol·loide sobre la pell pot corregir la fugida.
- La intolerància del pacient a la teràpia: Hi pot haver un rebuig per part del pacient, que es troba conscient. De vegades una explicació senzilla o permetre al pacient col·locar la mascareta pot tranquil·litzar el pacient. En altres ocasions serà necessari un canvi d'interfície.
4.2. Tècnica de ventilació amb VMNI en pacients aguts
Abans d'iniciar la VMNI s'han de tenir en compte 3 aspectes:
- Per garantir l'èxit de la ventilació no invasiva és imprescindible que el pacient col·labori.
- Es tracta d'una situació d'emergència, no d'urgència, per la qual cosa es disposa de temps per realitzar alguns preparatius que puguin ajudar a l'acceptació per part del pacient.
- S'ha de tenir preparat al mínim un pulsioxímetre per al monitoratge d'oxigen i freqüència cardíaca del pacient.
S'ha de tenir en compte l'estrès sofert pel pacient davant d'una situació de tractament amb VM provocat per l'aïllament físic, la restricció en la comunicació que suposa la mascareta, la immobilitat, la dependència a la màquina i l'equip que l'assisteix. Per això és important emprar alguns minuts en l'explicació i suport al pacient.
La preparació dels elements per iniciar de VMNI consisteix en:
- Encendre el monitor amb els sensors de saturació, tensió arterial, freqüència cardíaca i respiratòria i electrocardiograma.
- Connectar el ventilador a la xarxa elèctrica i font d'oxigen (si ho requereix). Comprovar les alarmes.
- Connectar el filtre antibacterià entre la sortida d'aire del cos del ventilador i la tubuladura assegurant-se que el filtre sigui adequat per al flux d'aire programat.
- Connectar la tubuladura a la vàlvula espiratòria o la mascareta. En el cas que el model disposi de vàlvula expiratòria assegurar-se que la llum de l'orifici de sortida no es redueixi o s'obstrueixi. Cal evitar que la sortida d'aquest orifici quedi dirigida cap al pacient.
- Establir els paràmetres ventilatoris indicats pel metge.
Un cop el pacient està informat i en conformitat amb el tractament iniciarem la ventilació seguint els següents passos:
- Posar al pacient al llit a 45º d'inclinació.
- Ensenyar la màscara al pacient i acoblar-la a la cara, sense l'arnès i amb el ventilador apagat. Comprovarem que la mida de la màscara és l'adequat i el pacient es pot anar adaptant a la sensació.
- Connectar el respirador amb els paràmetres inicials durant uns minuts, encara sense l'arnès, subjectant la màscara amb la mà fins que es noti una sincronització entre el pacient i la màquina.
- Subjectar la màscara amb l'arnès i adaptar la màscara a la cara del pacient de la forma més confortable possible. Comprovarem que no hi ha fuites.
4.3. Monitoratge del pacient amb VMNI amb IRA
Mitjançant observació directa al personal d'infermeria ha de supervisar la resposta del pacient a la VMNI de manera estricta durant els 30-60 primers minuts, i acurada especialment les primeres 48 hores.
Infermeria s'encarrega d'ajustar la mascareta evitant les fuites, mantenir la posició correcta del pacient, si cal realitzar l'aspiració de secrecions i identificar indicis de fatiga muscular, de deteriorament neurològic o aparició de complicacions.
Comprovar l'adaptació del pacient al ventilador comprovant els canvis en la freqüència i profunditat de la respiració, l'existència d'escurçament de la respiració i ús de musculatura accessòria i la simetria del moviment de tòrax.
Hi ha d'haver un monitoratge continu i registre de freqüència cardíaca, saturació d'oxigen, tensió arterial, electrocardiograma i diüresi, i de les dades del VM, modalitat, FiO2, PEEP i volum tidal.
S'ha de realitzar una gasometria arterial una hora abans d'iniciar la VMNI i una hora o dues després de l'inici de la teràpia. A partir d'aquí es realitzaran controls gasomètrics per indicació mèdica.
Si és possible realitzar desconnexions de la VMNI de 30 minuts cada 3-4 hores. Beneficiar-se d'aquest temps per hidratar al pacient, realitzar la higiene bucal amb clorhexidina i rentat de fosses nasals amb solució aquosa.
Per prevenir les pneumònies per broncoaspiració és important mantenir al pacient en Fowler o semi-Fowler, valorar la necessitat d'aspiració de secrecions i comprovar la tolerància a la nutrició enteral en el cas.
Controlar els punts de pressió i la necessitat de recanvi dels encoixinats o apòsits.
4.4. Retirada de la VMNI
La durada i retirada de la VMNI dependrà del pacient, la patologia que ha provocat la seva utilització i la resposta i tolerància a la VMNI.
En situacions d'IR hipercàpnica es manté la teràpia durant 12-24h de forma contínua o fins a la correcció de l'acidosi respiratòria, amb desconnexions de 30 minuts cada 3 o 4 hores amb ulleres nasals o mascareta Venturi per mantenir saturacions al voltant de 90%.
Posterior a les 24h s'iniciaran períodes de descans més llargs fins a mantenir la ventilació només durant les hores de son.
La retirada es produirà quan la situació que va produir el fracàs respiratori hagi revertit i el pacient es mantingui alerta, eupneic i després d'un període mínim de 8 hores sense VMNI no es produeixi acidosi respiratòria.
S'ha de pensar en el fracàs de la VMNI quan no hi hagi millora de l'estat mental del pacient, de la dispnea o treball respiratori, o de la gasometria de les 2 hores posteriors al seu inici. A l'igual que en casos d'intolerància a la VMNI o inestabilitat hemodinàmica. En aquests casos s'ha de valorar la necessitat d'intubació endotraqueal i inici de la VMI.
BIBLIOGRAFIA
- Casabona I, Santos R, Lillo M. Historia y evolución de la ventilación mecánica. [Internet]; 2017. Disponible en:https://fcsalud.ua.es/es/portal-de-investigacion/documentos/monografias-libros-y-capitulos-2016/historia-y-evolucion-de-la-ventilacion-mecanica.pdf.
- Dräger. https://www.draeger.com/Library/Content/technology-for-life-br-9070355-en.pdf. [Online].
- García-Talavera, I., Lobato, S. D., Bolado, P. R., Villasante, C. Músculos respiratorios. Arch Bronconeumol [Internet]. 1992;, 28(5), 239-246. Disponible en:https://www.sciencedirect.com/science/article/abs/pii/S0300289615313351
- Mena, E. C., & Bolton, R. M. Aparato respiratorio. Mediterráneo [Internet] 1999; 27, 185-189. Disponible en: https://d1wqtxts1xzle7.cloudfront.net/36915107/Aparato_Respiratorio_Fisiologia_y_Clinica_5%C2%AA_Ed.pdf?1425936221=&response-content-disposition=inline%3B+filename%3DAparato_Respiratorio_Fisiologia_y_Clinic.
- Turchetto E.S, Tusman G. Respiratorio. En: Ceraso D.H. Terapia Intensiva. 4º Edición. Buenos Aires. Médica Paramericana; 2007. p.175-359.
- Clemente F.J. Iniciación a la Ventilación Mecánica: Aplicaciones y Cuidados. 2º Edición. Formación Continuada Logoss; 2006.
- Sánchez T., Concha I. Estructura y Funciones del sistema respiratorio. Neumol Pediatr [Internet]. 2018; 13 (3): p. 101-106. Disponible en:https://neumologia-pediatrica.cl/index.php/NP/article/view/212
- García E., Sandoval J.C., Díaz L.A., Salgado J.C. Ventilación mecánica invasiva en EPOC y asma. Med Intensiva [Internet].2011; 35(5): p.288-298. Disponible en:https://medintensiva.org/es-ventilacion-mecanica-invasiva-epoc-asma-articulo-S0210569110002871
- Goñi R., Yoldi E., Casajús L., et al. Fisioterapia respiratoria en la unidad de cuidados intensivos: Revisión bibliográfica. Enferm Intensiva [Internet]. 2018; 29 (4): p.169-181. Disponible en:https://www-sciencedirect-com.sabidi.urv.cat/science/article/pii/S1130239918300580
- Colaianni N., Castro M. Terapia nasal de alto flujo en la insuficiencia respiratoria aguda hipoxémica por SARS-CoV-2 .Rev Patol Respir [Internet]. 2020; 23 (3): p. 99-107. Disponible en:https://www.revistadepatologiarespiratoria.org/descargas/PR_23-3_99-107.pdf
- Guérin C., Reignier J., Richard JC., et al. Posicionamiento en decúbito prono en el síndrome de dificultad respiratoria aguda grave. N Engl J Med [Internet]. 2013; 368: p.2159-2168. Disponible en: https://www.nejm.org/doi/full/10.1056/nejmoa1214103
- Thompson B.T., Chambers R.C., Liu K.D. Síndrome de distrés respiratorio agudo. N Engl J Med [Internet]. 2017; 377: p. 562-572. Disponible en:https://www.nejm-org.sabidi.urv.cat/doi/10.1056/NEJMra1608077?uri_ver=Z39.88-2003&rfr_id=ori:rid:crossref.org&rfr_dat=cr_pub0pubmed
- Colaboradores de Wikipedia. Relación ventilación-perfusión [Internet]. Wikipedia, La enciclopedia libre, 2021. Disponible en:https://es.wikipedia.org/w/index.php?title=Relaci%C3%B3n_ventilaci%C3%B3n-perfusi%C3%B3n&oldid=134126240.
- Colaboradores de Wikipedia. Sistema de control de la respiración [Internet]. Wikipedia, La enciclopedia libre; 2021 feb 18, 12:52 UTC [cited 2021 abr 15]. Disponibleen: https://es.wikipedia.org/w/index.php?title=Sistema_de_control_de_la_respiraci%C3%B3n&oldid=133321088.
- Aristizábal-Salazar, R. E., Calvo-Torres, L. F., Valencia-Arango, L. A., Montoya-Cañon, M., Barbosa-Gantiva, O., Hincapié-Baena, V. Equilibrio ácido-base: el mejor enfoque clínico. Revista Colombiana de Anestesiología, [Internet]; 2015 43(3), 219-224. Disponible en:https://www.sciencedirect.com/science/article/pii/S0120334715000441
- Cruz Mena E, Moreno B. Aparato Respiratorio: Fisiología y Clínica, cuarta edición. [Internet]Publicación Técnica Mediterráneo, Santiago de Chile. 1999. Disponible en: http://www.untumbes.edu.pe/vcs/biblioteca/document/varioslibros/0562.%20Aparato%20respiratorio.%20Fiaiolog%C3%ADa%20y%20cl%C3%ADnica.pdf
- Colaboradores de Wikipedia. Hipoxia. Wikipedia, La enciclopedia libre [Internet]; 2021 [fecha de consulta: 16 de abril del 2021]. Disponible enhttps://es.wikipedia.org/w/index.php?title=Hipoxia&oldid=133783721.
- Colaboradores de Wikipedia. Hipercapnia. Wikipedia, La enciclopedia libre [Internet] 2020. Disponible enhttps://es.wikipedia.org/w/index.php?title=Hipercapnia&oldid=131748438.
- Masclans, J. R., Pérez-Terán, P., Roca, O. Papel de la oxigenoterapia de alto flujo en la insuficiencia respiratoria aguda. Medicina Intensiva [Internet] 2015; 39(8), 505-515.https://www.sciencedirect.com/science/article/abs/pii/S0210569115001217
- Arraiza Gulina, N. Guía rápida y póster de dispositivos de oxigenoterapia para enfermería. [Internet] 2015. Disponible en:https://academica-e.unavarra.es/handle/2454/18478
- Palacio Herrero, C. Intervención de la enfermería en la cámara hiperbárica.2015. Disponible en:https://repositorio.unican.es/xmlui/handle/10902/7470
- Vásquez Teran A, Díaz Rodríguez S, Alarcón Hinojosa M, Iza Niza A, Herrera Bastidas G, Casa Tipán J. Cuidados de Enfermería al inicio de Ventilación Mecánica Invasiva en la Unidad de Cuidados Intensivos. CAMbios-HECAM [Internet]. 14may2020 [citado 24abr.2021]; 18(2):106-15. Disponible en:https://revistahcam.iess.gob.ec/index.php/cambios/article/view/558
- Aristizábal-Salazar, R. E., Calvo-Torres, L. F., Valencia-Arango, L. A., Montoya-Cañon, M., Barbosa-Gantiva, O., Hincapié-Baena, V. Equilibrio ácido-base: el mejor enfoque clínico.Rev Colomb Anestesiol. [Internet] 2015; 43(3), 219-224. Disponible en:https://www.sciencedirect.com/science/article/pii/S0120334715000441
- Mugarra, G. Dispositivos para la ventilación de urgencia no quirúrgica. Manejo de la vía aérea. Disponible en:https://sofos.scsalud.es/sofosdocs/Urgencias/MVAA2015_5/modulos/3/MVAA%20M3%20T1.pdf
- Elsevier Connect. Inserción de la mascarilla laríngea de intubación Fastrach. (MLF). 2017. Disponible en:https://www.elsevier.com/es-es/connect/medicina/insercion-de-la-mascarilla-laringea-de-intubacion-fastrach-mlf
- Colaboradores de Wikipedia. Intubación traqueal. Wikipedia, la enciclopedia libre. 23 de abril de 2021. Disponible en: https://en.wikipedia.org/w/index.php?title=Tracheal_intubation&oldid=1019436227 .
- Melgar, A. B., Galván, M. J., Gandullo, E. V., Hidalgo, A. G. Manejo del paciente traqueostomizado, cánulas y aplicación de fármacos inhalados. Manual de diagnóstico y terapéutica en neumología. 3º edición. Neumosur, [Internet] 2016; 293-299. Disponible en: https://www.neumosur.net/files/publicaciones/ebook/25-TRAQUEOSTOMIZADO-Neumologia-3_ed.pdf
- Gutiérrez Muñoz Fernando R.. Insuficiencia respiratoria aguda. Acta méd. peruana [Internet]. 2010 Oct; 27(4 ): 286-297. Disponible en:
- http://www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S1728-59172010000400013&lng=es.
- Hernández-López GD, Zamora GSE, Gorordo SLA, et al. Síndrome de insuficiencia respiratoria aguda. Rev Hosp Jua Mex. [Internet] 2015;82(1). Disponible en:https://www.medigraphic.com/cgi-bin/new/resumen.cgi?IDARTICULO=57596
- Carpio, C., D. Romera, J. Fernández-Bujarrabal. "Insuficiencia respiratoria aguda." Medicine-Programa de Formación Médica Continuada Acreditado 10.63. [Internet] 2010; 4332-4338. Disponible en:https://dialnet.unirioja.es/servlet/articulo?codigo=3316690
- Palencia-Herrejón, E., Borrallo-Pérez, J., Pardo-Rey, C., & de la SEMICYUC, G. D. Intubación del enfermo crítico. Med Intensiva. [Internet] 2005; 32(Supl. 1), 3-11. Disponible en:https://www.medintensiva.org/es-pdf-13116121
- Rooco, C., Guzmán, J. Manejo de la vía aérea por acceso infraglótico: ventilación jet y cricotirotomía. Rev Chil Anest [Internet] 2010; 39, 158-66. Disponible en:http://www.sachile.cl/upfiles/revistas/4ce1456608bc9_rocco.pdf
- Moya, C. Sistemas de humidificación en ventilación mecánica. Mirada de un terapeuta respiratorio. Teoría y praxis investigativa, 2008; 3(2), 73-82. Disponible en:https://Dialnet-SistemasDeHumidificacionEnVentilacionMecanicaMirad-3701012.pdf
- Quintana Carrasco, J. K. Manejo fisioterapéutico de humidificación en ventilación mecánica invasiva, 2018. Disponible en:https://core.ac.uk/download/pdf/230598397.pdf
- Dávila Cabo de Villa Evangelina, López González Rosendo, Márquez Ercia Fernando, Hernández Dávila Carlos. Intubación de secuencia rápida. Medisur [Internet]. 2015 Ago ; 13( 4 ): 533-540. Disponible en:http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1727-897X2015000400010&lng=es.
- González, M. G. Procedimiento de traqueostomía percutánea: control y seguimiento de enfermería. Enfermería intensiva [Internet]. 2009; 20(2), 69-75. Disponible en:https://www.sciencedirect.com/science/article/abs/pii/S1130239909711484
- Hernández, C. P., Santos, M. M., Huelva, A. B. Traqueostomía: Indicaciones, técnica y complicaciones. Intubación. Disponible en:https://seorl.net/PDF/Laringe%20arbor%20traqueo-bronquial/110%20-%20TRAQUEOTOM%C3%8DA%20INDICACIONES,%20T%C3%89CNICA%20Y%20COMPLICACIONES.%20INTUBACI%C3%93N.pdf
- Melgar, A. B., Galván, M. J., Gandullo, E. V., Hidalgo, A. G. Manejo del paciente traqueostomizado, cánulas y aplicación de fármacos inhalados. Manual de diagnóstico y terapéutica en enumología. 3º edición. Neumosur [Internet] 2016; 293-299. Disponible en:https://www.neumosur.net/files/publicaciones/ebook/25-TRAQUEOSTOMIZADO-Neumologia-3_ed.pdf
- Por I., Ramchandani A., Moreno M. Ventilación Mecánica: Conocimientos básicos. https://especialidades.sld.cu/enfermeriaintensiva/files/2014/04/vent_mecanic_princ_basic.pdf
- Gutiérrez Muñoz Fernando. Ventilación mecánica. Acta méd. peruana [Internet]. 2011 Abr; 28( 2 ): 87-104. Disponible en:http://www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S1728-59172011000200006&lng=es.
- Sánchez, J. I., Lozano, R. M., Tortosa, F. C., Morales, M. R., Dormal, F. P., & Amorós, A. L. PROBLEMAS PSICOLÓGICOS EN PACIENTES SOMETIDOS A VENTILACIÓN MECÁNICA. Enfermería Global [Internet] 2002; 1. Disponible en: https://digitum.um.es/digitum/bitstream/10201/23857/1/680-3168-3-PB.pdf
- Hernández-López GD, Zamora GSE, Gorordo SLA, et al. Síndrome de insuficiencia respiratoria aguda. Rev Hosp Jua Mex. 2015;82(1). Disponible en: https://www.medigraphic.com/cgi-bin/new/resumen.cgi?IDARTICULO=57596
- Rodriguez-Buenahora Ruben Dario, Ordoñez-Sánchez Sergio Alexander, Gómez-Olaya Jimmy Leandro, Camargo-Lozada Marly Esperanza. Decúbito prono en el Síndrome de Dificultad Respiratoria Aguda, de la fisiología a la práctica clínica. Medicas UIS [Internet]. 2016 Aug; 29 (2): 81-101. Disponible en:http://www.scielo.org.co/scielo.php?script=sci_arttext&pid=S0121-03192016000200009&lng=en.
- Martinón-Torres, F., Martinón-Sánchez, J. M. Toracocentesis y drenaje pleural. An Pediatr Contin [Internet] 2003; 1(3), 159-165. Disponible en:https://www.elsevier.es/es-revista-anales-pediatria-continuada-51-articulo-toracocentesis-drenaje-pleural-S1696281803716084
- Estrada Masllorens, J. M., Galimany Masclans, J., Sarria Guerrero, J. A. Drenaje torácico cerrado. Sistema de recogida no reutilizable: Pleur-evac®. Nursing [Internet] 2012; vol. 30, num. 6, p. 54-58. Disponible en:http://diposit.ub.edu/dspace/handle/2445/33264
- Iñiguez, F. Terapia inhalatoria en los pacientes con ventilación mecánica domiciliaria. Neumol Pediátr, [Internet] 2012; 87. Disponible en:https://www.researchgate.net/profile/Fernando-Iniguez/publication/308715130_Terapia_inhalatoria_en_los_pacientes_con_Ventilacion_Mecanica_Domiciliaria/links/57ec76b108ae92eb4d265ba5/Terapia-inhalatoria-en-los-pacientes-con-Ventilacion-Mecanica-Domiciliaria.pdf
- Retuerto Platero, C. Guía de cuidados de enfermería al paciente adulto en terapia de oxigenación por membrana extracorpórea (ECMO) 2016. Disponible en:https://core.ac.uk/download/pdf/211101545.pdf
- Lema, B. D., Riu, P., Casan, P. Tomografía por impedancia eléctrica. Estandarización del procedimiento para su aplicación en neumología. Arch. Bronconeumol. [Internet] 2006; 42(6), 299-301. Disponible en:https://medes.com/publication/29610
- Riera J., Riu P.J., Casan P., Masclans J.R. Tomografía de impedancia eléctrica en la lesión pulmonar aguda. Med. Intensiva [Internet]. 2011 nov; 35(8): 509-517. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0210-56912011000800009&lng=es.
- Monsalve-Naharro José Ángel, Domingo-Chiva Esther, García Castillo Sergio, Cuesta-Montero Pablo, Jiménez-Vizuete José María. Óxido nítrico inhalado en pacientes adultos con síndrome de distrés respiratorio agudo. Farm Hosp. [Internet]. 2017 Abr; 41( 2 ): 292-312. Disponible en:http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1130-63432017000200292&lng=es.
- López, M. R., Canzobre, S. R. Ferreiro, A. P. Protocolo de manejo del paciente con terapia de óxido nítrico. Enfermería en cardiología: revista científica e informativa de la Asociación Española de Enfermería en Cardiología, [Internet] 2017; (72), 56-62. Disponible en:https://dialnet.unirioja.es/servlet/articulo?codigo=6308145
- López, L. R. El decúbito prono en el Síndrome de Distrés Respiratorio del Adulto: cuidados de enfermería. Enferm Intensiva [Internet] 2002; 13(4), 146-154. Disponible en:https://dialnet.unirioja.es/servlet/articulo?codigo=636868
- Iñiguez, F. Terapia inhalatoria en los pacientes con ventilación mecánica domiciliaria. Neumol Pediátr. 2012; 87. Disponible en:https://www.researchgate.net/profile/Fernando-Iniguez/publication/308715130_Terapia_inhalatoria_en_los_pacientes_con_Ventilacion_Mecanica_Domiciliaria/links/57ec76b108ae92eb4d265ba5/Terapia-inhalatoria-en-los-pacientes-con-Ventilacion-Mecanica-Domiciliaria.pdf
- Estrada Masllorens, J. M., Falcó Pegueroles, A. M., Moreno Arroyo, M. C. Drenaje torácico cerrado. Procedimiento y cuidados de enfermería a propósito de un caso. Nursing [Internet] 2012, vol. 30, num. 5, p. 50-57. Disponible en: https://core.ac.uk/download/pdf/16208296.pdf
