La VMNI se define como una modalidad de soporte ventilatorio con presión positiva que no precisa acceso artificial a la vía aérea.
Actualmente es una intervención de primera línea en pacientes seleccionados con agudización grave de la enfermedad pulmonar obstructiva crónica (EPOC), edema agudo de pulmón cardiogénico grave e insuficiencia respiratoria hipercápnica para evitar las consecuencias de morbilidad y mortalidad asociadas a la intubación
Los fundamentos de la VMNI se dividen en:
- Efectos ventilatorios: Reducción de la capacidad residual funcional (CRF). La aplicación de presión positiva continua en la vía aérea (CPAP) o presión al final de la espiración (PEEP) consigue el reclutamiento de los alvéolos colapsados y/o hipoventilados, incrementando el volumen inspiratorio y estabilizando el volumen espiratorio final. Con todo ello se consigue una mejoría en la relación V/Q que a su vez favorece la eliminación de CO2.
- Fuerza muscular respiratoria: se produce un efecto de reposo muscular efectivo al incremento de la presión positiva junto con la sincronización entre paciente y ventilador. En consecuencia, se consigue una reducción del consumo de oxígeno por parte de los músculos respiratorios, disminuyendo también la frecuencia e intensidad de la contracción muscular.
Los factores que influirán en el éxito de la VMNI son que el paciente y el respirador se adapten adecuadamente, que se seleccione correctamente la modalidad ventilatoria y el nivel de presión positiva y que la interfaz se adapte correctamente al rostro del paciente realizando un control continuo de fugas.
1. MODOS VENTILATORIOS EN VMNI
Los modos ventilatorios limitados por presión son los más utilizados en la Unidad de Cuidados Intensivos. La variable independiente es la presión, mientras que el volumen dependerá de la mecánica respiratoria y de la presión programada.
Mientras que la CPAP está indicada para mejorar la oxigenación, la BIPAP está más orientada a mejorar la actividad muscular inspiratoria, la hipoventilación y la acidosis respiratoria combinada con hipoxemia.
1.1. CPAP (Presión positiva continua en la vía aérea)
En esta modalidad de VMNI se aplica una presión positiva en la vía aérea de forma continua, igual en la inspiración que en la espiración, reclutando a los alvéolos parcialmente colapsados y mejorando la oxigenación. La finalidad de la CPAP es superar la PEEP intrínseca o autoPEEP, y con ello disminuir el esfuerzo inspiratorio que el paciente debe superar para asistir la respiración.
1.2. BIPAP (Bilevel Positive Airway Pressure)
El paciente respira entre dos niveles de presión preestablecidos, en la fase inspiratoria se denomina IPAP o PS, y en la fase espiratoria se denomina EPAP, siendo la diferencia entre ambos la presión de soporte ventilatorio.
Es la modalidad más utilizada sobre todo en EPOC reagudizada, asma bronquial, edema agudo de pulmón (EAP), neumonía, posextubación, lesión pulmonar aguda (LPA) y síndrome de distrés respiratorio agudo (SDRA), aunque hay una elevada tasa de fracaso tanto en la neumonía grave como en el SDRA. Se divide a su vez en tres modos:
Modo S (espontáneo): El ventilador cicla las respiraciones respetando el ritmo del paciente. Cuando el paciente es capaz de activar el trigger el respirador envía el aporte de aire necesario para alcanzar la presión establecida, por tanto, el respirador no asegurará una frecuencia respiratoria mínima. Es un modo disparado por flujo, limitado por presión y ciclado por flujo.
Modo S/T (espontáneo/timed): si el paciente no llega a realizar la frecuencia respiratoria mínima determinada la máquina iniciará una respiración, pero mientras el paciente mantenga un patrón respiratorio adecuado se mantendrá la frecuencia marcada por el paciente. Es un modo disparado por flujo o por tiempo, limitado por presión y ciclado por flujo.
Modo T (timed): el respirador cicla entre IPAP y EPAP en base a la frecuencia respiratoria programada por el respirador y la proporción de tiempo inspiratorio seleccionado. Es un modo disparado por tiempo, limitado por presión y ciclado por tiempo.
En las modalidades ventilatorias para VMNI limitadas por volumen la variable independiente es el volumen, mientras que la presión dependerá del volumen programado y de la mecánica pulmonar.
1.3. Modo controlado
El ventilador cicla las respiraciones con una frecuencia respiratoria y relación I/E programados y con un volumen tidal determinado, adecuado para una ventilación óptima del paciente y compensar las fugas (10-12 l/kg de peso del paciente).
1.4. Modo asistido/controlado
Es el modo más usado pues permite al paciente marcar su frecuencia respiratoria activando el trigger. Se programa una frecuencia respiratoria de seguridad, de forma que si el paciente no mantiene una frecuencia respiratoria mínima el ventilador enviará una respiración con el volumen tidal programado. Por tanto, los parámetros que se van a programar son la frecuencia respiratoria de seguridad, el volumen tidal, la relación I/E y el trigger (normalmente entre -0.5 y -1 cmH2O).
2. MATERIAL NECESARIO
El equipamiento consta de cuatro componentes: la interfase, el arnés, la tubuladura y el ventilador mecánico.
2.1. Interfase
La elección del dispositivo de acceso a la vía aérea es esencial para asegurar la tolerancia del paciente a la VMNI. Las más utilizadas son las mascarillas faciales o las mascarillas nasales, aunque también existen otros dispositivos como el sistema Hemlet o la máscara facial total.
En procesos agudos donde se precisa la generación de presiones altas en las vías aéreas son más eficaces las mascarillas faciales, reservando las nasales para tratamientos prolongados. Las diferentes casas comerciales disponen de plantillas para adecuar la talla del dispositivo que mejor se adapte al paciente. En caso de duda entre dos tallas siempre se debe elegir la menor.
Mascarillas nasales: de elección en pacientes que van a precisar tratamiento a largo plazo o ventilación domiciliaria. Cubre la nariz hasta el labio superior y hay disposición de diferentes tamaños y materiales, incluso hay la posibilidad de producción personalizada. Las ventajas que proporciona son que permite hablar, comer y expectorar, provocan menos sensación de claustrofobia y son de fácil colocación, además disminuyen el espacio muerto. Su principal inconveniente es la fuga aérea por la boca y la mayor resistencia al aire.
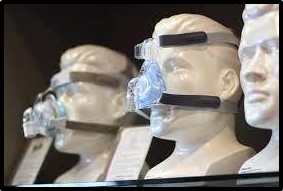
|
Imagen 35: Mascarilla nasal Fuente: https://www.flickr.com/photos/11921146@N03/6835825332 |
Mascarillas faciales (oronasales): se apoyan desde el dorso de la nariz y mejillas hasta la barbilla por debajo del labio inferior. Consta de un cuerpo rígido y transparente con un conector estándar para la tubuladura y los mecanismos de fijación al arnés. La parte de la mascarilla en contacto con la cara del paciente se compone de una silicona blanda, que algunas casas comerciales rellenan de gel, hace efecto sellado para evitar las fugas.

|
Imagen 36: Mascarilla facial u oronasal Fuente: https://www.flickr.com/photos/11921146@N03/6835827644 |
Disponen de una válvula antiasfixia que permite al enfermo continuar respirando espontáneamente en caso de mal funcionamiento del respirador, y de sujeciones de liberación rápida en casos de necesidad de acceso rápido a la vía aérea.
Algunas mascarillas tienen adaptadas o se le puede adaptar una válvula de espiración Plateau (válvula anti-rebreathing), que evita o reduce el nivel de CO2 reinspirado.
La principal ventaja es el control de fugas por boca. Como inconvenientes está la sensación de claustrofobia, la mala tolerancia por la presión ejercida en la cara, el aumento del espacio muerto, la imposibilidad de comer o expectorar y el riesgo de aspiración.
2.2. Arnés
Accesorio para mantener la interfase en su posición correcta y presión adecuada. Puede estar constituido por un sistema simple de cintas con Velcro® o fijaciones rápidas con sistema de clips, o por un gorro de tela. La tensión del arnés debe ser proporcionada, que permita el paso de un dedo entre el arnés y la piel.
2.3. Tubuladura
Tubo flexible y ligero pero resistente a la oclusión, con una mínima resistencia al paso del flujo de aire garantizando así presiones estables. Puede estar compuesta por uno o dos segmentos. En las tubuladuras de un segmento el aire inspirado y espirado comparten la misma línea para el flujo de aire inspirado y espirado. En cambio, en las tubuladuras de dos segmentos el flujo inspiratorio llega al paciente por un segmento y el flujo espiratorio sale por el otro segmento.
Las tubuladuras pueden tener válvulas espiratorias, dependiendo del modelo de ventilador. Ésta se acopla al conector rotatorio de la mascarilla.
2.4. Ventilador
Constituidos por una turbina interna que genera un flujo de aire que será insuflado al paciente. Los de última generación pueden funcionar en modo presión o volumen con la posibilidad de variación entre múltiples modalidades ventilatorias, permiten monitorizar las curvas respiratorias y están dotados de un módulo mezclador de gases para proporcionar una FiO2 exacta al paciente.
Podemos distinguir entre:
Los ventiladores específicos de VMNI corrigen la fuga intencionada a través de las válvulas espiratorias del interfaz o la tubuladura. Funcionan con una sola tubuladura.
Los ventiladores convencionales de VMNI compensan la fuga no intencionada, es decir, la que se produce entre la interfaz y la piel. Funcionan con tubuladura de dos segmentos por lo que no se necesita válvula espiratoria.
Ventiladores de transporte. (Oxylog® y Carina®). Utilizan la tubuladura de un segmento y disponen de una válvula espiratoria integrada en su circuito.
2.5. Otros dispositivos complementarios:
Humidificador: Puede consistir en una bandeja de agua que se coloca debajo del respirador o de un calentador-humidificador que se intercala en el circuito. Su utilidad radica en el hecho de que el flujo continuo de gases reseca la mucosa del paciente incrementando la resistencia de la vía aérea y causando la liberación de mediadores inflamatorios aumentando la disnea, el trabajo respiratorio, el flujo turbulento o la intolerancia a la máscara.
Filtro antibacteriano: constituyen una barrera física y química que reduce la incidencia de infecciones nosocomiales en paciente con ventilación mecánica.
3. INDICACIONES Y CONTRAINDICACIONES DE LA VMNI
3.1. Indicaciones
- En pacientes que respiran de forma espontánea con insuficiencia respiratoria aguda identificada por criterios clínicos, como disnea, taquipnea o uso de musculatura accesoria, y criterios fisiológicos mediante gasometría con hipoxemia, hipercapnia o acidosis respiratoria.
- En pacientes con IRA refractaria a tratamiento con medidas convencionales, oxigenoterapia y tratamiento farmacológico específico.
- Pacientes que han sufrido fracaso en la extubación o aquellos pacientes con orden de no intubar.
- En pacientes con soporte ventilatorio domiciliario con agudización de insuficiencia respiratoria crónica hipercápnica.
- Los pacientes inmunodeprimidos que desarrollan infiltrados pulmonares e insuficiencia respiratoria aguda hipoxémica, pues la VMNI parece reducir la necesidad de intubación y, con ello, la morbimortalidad asociada.
3.2. Contraindicaciones
Contraindicaciones absolutas a la VMNI:
- Las situaciones en que hay indicación directa de intubación orotraqueal y conexión a VM invasiva
- Pacientes con inestabilidad hemodinámica con TA
- IAM agudo no controlado o arritmias ventriculares potencialmente letales.
- Obnubilación profunda, estupor o coma no atribuible a narcosis por CO2.
- Pacientes en los que se presente la imposibilidad de ajustar la mascarilla debido a lesiones, traumatismos, quemaduras faciales externas o alteraciones anatómicas que imposibiliten el sellado facial.
- Pacientes traqueostomizados.
- Pacientes con obstrucción fija de la vía aérea superior.
- Negativa del paciente.
Contraindicaciones relativas a la VMNI:
- Pacientes con hemorragia digestiva alta activa.
- Cirugía esofágica o gástrica reciente.
- Pacientes que presenten secreciones abundantes o vómitos.
- Pacientes con pH
4. CUIDADOS DE ENFERMERÍA
4.1. Colocación del arnés e interfaz
En primer lugar, colocar el arnés por la parte superior de la cabeza, llevando las tiras hacia abajo por la parte posterior, a continuación, fijar los clips o tiras de Velcro inferiores con la interfaz manteniendo la tira superior en medio de la cabeza, permitiendo el paso de un dedo entre las tiras y la piel, ajustamos de igual manera las tiras inferiores. En ocasiones el arnés dispone de dos tiras superiores que se ceñirán después de las inferiores. La máscara debe quedar ajustada a la cara evitando fugas.
En caso de descolocación de la máscara la recolocación nunca debe realizarse mediante fricción, sino que se deben deshacer las fijaciones e iniciar el proceso.
No se debe apretar de manera excesiva la interfaz, en el caso de que persistan las fugas es posible que precise el cambio de interfaz.
4.2. Complicaciones de la interfase
Las complicaciones más frecuentes asociadas a la interfase son:
- Lesiones cutáneas: Siempre se debe individualizar la elección de la interfase. La piel del paciente debe estar limpia e hidratada (no utilizar aceites o vaselinas), si es posible proteger con almohadillado (apósitos hidrocoloides) sobre las zonas de máxima presión. Evitar movimientos inadecuados de la mascarilla que provoquen desplazamientos o mala colocación de esta. Es recomendable utilizar lo que se conoce como “interfase dinámica”, que consiste en la utilización de diferentes interfases con el mismo paciente.
- Fugas: Aparecen en el 100% de los casos. Debido a la pérdida de volumen minuto pueden inducir a hipoventilación e hipoxia secundaria. La utilización de ventiladores que compensen las fugas ayuda a corregir hasta cierto punto esta complicación. También pueden derivar en lesiones oculares por la irritación del flujo de aire directamente sobre el ojo. Una causa común de fugas es que el paciente sea portador de sonda nasogástrica, mediante la fijación de la sonda con apósito hidrocoloide sobre la piel puede corregir la fuga.
- La intolerancia del paciente a la terapia: Puede haber un rechazo por parte del paciente, que se encuentra consciente. En ocasiones una explicación sencilla o permitir al paciente colocarse la mascarilla puede tranquilizar al paciente. En otras ocasiones será necesario un cambio de interfaz.
4.2. Técnica de ventilación con VMNI en pacientes agudos
Antes de iniciar la VMNI se deben tener en cuenta 3 aspectos:
- Para garantizar el éxito de la ventilación no invasiva es imprescindible que el paciente colabore.
- Se trata de una situación de emergencia, no de urgencia, por lo que se dispone de tiempo para realizar algunos preparativos que puedan ayudar a la aceptación por parte del paciente.
- Se debe tener preparado al menos un pulsioxímetro para la monitorización de oxígeno y frecuencia cardíaca del paciente.
Se debe tener en cuenta el estrés sufrido por el paciente ante una situación de tratamiento con VM provocado por el aislamiento físico, la restricción en la comunicación que supone la mascarilla, la inmovilidad, la dependencia a la máquina y el equipo que la asiste. Por ello es importante emplear algunos minutos en la explicación y soporte al paciente.
La preparación de los elementos para iniciar de VMNI consiste en:
- Encender el monitor con los sensores de saturación, tensión arterial, frecuencia cardíaca y respiratoria y electrocardiograma.
- Conectar el ventilador a la red eléctrica y fuente de oxígeno (si lo requiere). Comprobar las alarmas.
- Conectar el filtro antibacteriano entre la salida de aire del cuerpo del ventilador y la tubuladura asegurándose de que el filtro sea adecuado para el flujo de aire programado.
- Conectar la tubuladura a la válvula espiratoria o a la mascarilla. En el caso de que el modelo disponga de válvula espiratoria asegurarse de que la luz del orificio de salida no se reduzca o se obstruya. Hay que evitar que la salida de este orificio quede dirigida hacia el paciente.
- Establecer los parámetros ventilatorios indicados por el médico.
Una vez el paciente está informado y en conformidad con el tratamiento iniciaremos la ventilación siguiendo los siguientes pasos:
- Poner al paciente en la cama a 45º de inclinación.
- Enseñar la máscara al paciente y acoplarla a la cara, sin el arnés y con el ventilador apagado. Comprobaremos que el tamaño de la máscara es el adecuado y el paciente se puede ir adaptando a la sensación.
- Conectar el respirador con los parámetros iniciales durante unos minutos, todavía sin el arnés, sujetando la máscara con la mano hasta que se note una sincronización entre el paciente y la máquina.
- Sujetar la máscara con el arnés y adaptar la máscara a la cara del paciente de la forma más confortable posible. Comprobaremos que no hay fugas.
4.3. Monitorización del paciente con VMNI con IRA
Mediante observación directa el personal de enfermería debe supervisar la respuesta del paciente a la VMNI de forma estricta durante los 30-60 primeros minutos, y cuidadosa especialmente las primeras 48 horas.
Enfermería se encarga de ajustar la mascarilla evitando las fugas, mantener la posición correcta del paciente, si es preciso realizar la aspiración de secreciones e identificar indicios de fatiga muscular, de deterioro neurológico o aparición de complicaciones.
Comprobar la adaptación del paciente al ventilador comprobando los cambios en la frecuencia y profundidad de la respiración, la existencia de acortamiento de la respiración y uso de musculatura accesoria y la simetría del movimiento del tórax.
Debe haber una monitorización continua y registro de frecuencia cardíaca, saturación de oxígeno, tensión arterial, electrocardiograma y diuresis, y de los datos del VM, modalidad, FiO2, PEEP y volumen tidal.
Se debe realizar una gasometría arterial una hora antes de iniciar la VMNI y una hora o dos después del inicio de la terapia. A partir de aquí se realizarán controles gasométricos por indicación médica.
Si es posible realizar desconexiones de la VMNI de 30 minutos cada 3-4 horas. Beneficiarse de este tiempo para hidratar al paciente, realizar la higiene bucal con clorhexidina y lavado de fosas nasales con solución acuosa.
Para prevenir las neumonías por broncoaspiración es importante mantener al paciente en Fowler o semi-Fowler, valorar la necesidad de aspiración de secreciones y comprobar la tolerancia a la nutrición enteral en el caso.
Controlar los puntos de presión y la necesidad de recambio de los almohadillados o apósitos.
4.4. Retirada de la VMNI
La duración y retirada de la VMNI dependerá del paciente, la patología que ha provocado su utilización y la respuesta y tolerancia a la VMNI.
En situaciones de IR hipercápnica se mantiene la terapia durante 12-24h de forma continua o hasta la corrección de la acidosis respiratoria, con desconexiones de 30 minutos cada 3 o 4 horas con gafas nasales o mascarilla Venturi para mantener saturaciones en torno a 90%.
Posterior a las 24h se iniciarán períodos de descanso más largos hasta mantener la ventilación únicamente durante las horas de sueño.
La retirada se producirá cuando la situación que produjo el fracaso respiratorio haya revertido y el paciente se mantenga alerta, eupneico y tras un período mínimo de 8 horas sin VMNI no se produzca acidosis respiratoria.
Se debe pensar en el fracaso de la VMNI cuando no haya mejoría del estado mental del paciente, de la disnea o trabajo respiratorio, o de la gasometría de las 2 horas posteriores a su inicio. Al igual que en casos de intolerancia a la VMNI o inestabilidad hemodinámica. En estos casos se debe valorar la necesidad de intubación endotraqueal e inicio de la VMI.
BIBLIOGRAFÍA
- Casabona I, Santos R, Lillo M. Historia y evolución de la ventilación mecánica. [Internet]; 2017. Disponible en: https://fcsalud.ua.es/es/portal-de-investigacion/documentos/monografias-libros-y-capitulos-2016/historia-y-evolucion-de-la-ventilacion-mecanica.pdf.
- Dräger. https://www.draeger.com/Library/Content/technology-for-life-br-9070355-en.pdf. [Online].
- García-Talavera, I., Lobato, S. D., Bolado, P. R., Villasante, C. Músculos respiratorios. Arch Bronconeumol [Internet]. 1992; 28(5), 239-246. Disponible en: https://www.sciencedirect.com/science/article/abs/pii/S0300289615313351
- Mena, E. C., & Bolton, R. M. Aparato respiratorio. Mediterráneo [Internet] 1999; 27, 185-189. Disponible en: https://d1wqtxts1xzle7.cloudfront.net/36915107/Aparato_Respiratorio_Fisiologia_y_Clinica_5%C2%AA_Ed.pdf?1425936221=&response-content-disposition=inline%3B+filename%3DAparato_Respiratorio_Fisiologia_y_Clinic.
- Turchetto E.S, Tusman G. Respiratorio. En: Ceraso D.H. Terapia Intensiva. 4º Edición. Buenos Aires. Médica Paramericana; 2007. p.175-359.
- Clemente F.J. Iniciación a la Ventilación Mecánica: Aplicaciones y Cuidados. 2º Edición. Formación Continuada Logoss; 2006.
- Sánchez T., Concha I. Estructura y Funciones del sistema respiratorio. Neumol Pediatr [Internet]. 2018; 13 (3): p. 101-106. Disponible en: https://neumologia-pediatrica.cl/index.php/NP/article/view/212
- García E., Sandoval J.C., Díaz L.A., Salgado J.C. Ventilación mecánica invasiva en EPOC y asma. Med Intensiva [Internet].2011; 35(5): p.288-298. Disponible en: https://medintensiva.org/es-ventilacion-mecanica-invasiva-epoc-asma-articulo-S0210569110002871
- Goñi R., Yoldi E., Casajús L., et al. Fisioterapia respiratoria en la unidad de cuidados intensivos: Revisión bibliográfica. Enferm Intensiva [Internet]. 2018; 29 (4): p.169-181. Disponible en: https://www-sciencedirect-com.sabidi.urv.cat/science/article/pii/S1130239918300580
- Colaianni N., Castro M. Terapia nasal de alto flujo en la insuficiencia respiratoria aguda hipoxémica por SARS-CoV-2. Rev Patol Respir [Internet]. 2020; 23 (3): p. 99-107. Disponible en: https://www.revistadepatologiarespiratoria.org/descargas/PR_23-3_99-107.pdf
- Guérin C., Reignier J., Richard JC., et al. Posicionamiento en decúbito prono en el síndrome de dificultad respiratoria aguda grave. N Engl J Med [Internet]. 2013; 368: p.2159-2168. Disponible en: https:// www.nejm.org/doi/full/10.1056/nejmoa1214103
- Thompson B.T., Chambers R.C., Liu K.D. Síndrome de distrés respiratorio agudo. N Engl J Med [Internet]. 2017; 377: p. 562-572. Disponible en: https://www.nejm-org.sabidi.urv.cat/doi/10.1056/NEJMra1608077?uri_ver=Z39.88-2003&rfr_id=ori:rid:crossref.org&rfr_dat=cr_pub0pubmed
- Colaboradores de Wikipedia. Relación ventilación-perfusión [Internet]. Wikipedia, La enciclopedia libre, 2021. Disponible en: https://es.wikipedia.org/w/index.php?title=Relaci%C3%B3n_ventilaci%C3%B3n-perfusi%C3%B3n&oldid=134126240.
- Colaboradores de Wikipedia. Sistema de control de la respiración [Internet]. Wikipedia, La enciclopedia libre; 2021 feb 18, 12:52 UTC [cited 2021 abr 15]. Disponibleen: https://es.wikipedia.org/w/index.php?title=Sistema_de_control_de_la_respiraci%C3%B3n&oldid=133321088.
- Aristizábal-Salazar, R. E., Calvo-Torres, L. F., Valencia-Arango, L. A., Montoya-Cañon, M., Barbosa-Gantiva, O., Hincapié-Baena, V. Equilibrio ácido-base: el mejor enfoque clínico. Revista Colombiana de Anestesiología, [Internet]; 2015 43(3), 219-224. Disponible en:https://www.sciencedirect.com/science/article/pii/S0120334715000441
- Cruz Mena E, Moreno B. Aparato Respiratorio: Fisiología y Clínica, cuarta edición. [Internet]Publicación Técnica Mediterráneo, Santiago de Chile. 1999. Disponible en:http://www.untumbes.edu.pe/vcs/biblioteca/document/varioslibros/0562.%20Aparato%20respiratorio.%20Fiaiolog%C3%ADa%20y%20cl%C3%ADnica.pdf
- Colaboradores de Wikipedia. Hipoxia. Wikipedia, La enciclopedia libre [Internet]; 2021 [fecha de consulta: 16 de abril del 2021]. Disponible en https://es.wikipedia.org/w/index.php?title=Hipoxia&oldid=133783721.
- Colaboradores de Wikipedia. Hipercapnia. Wikipedia, La enciclopedia libre [Internet] 2020. Disponible en https://es.wikipedia.org/w/index.php?title=Hipercapnia&oldid=131748438.
- Masclans, J. R., Pérez-Terán, P., Roca, O. Papel de la oxigenoterapia de alto flujo en la insuficiencia respiratoria aguda. Medicina Intensiva [Internet] 2015; 39(8), 505-515. https://www.sciencedirect.com/science/article/abs/pii/S0210569115001217
- Arraiza Gulina, N. Guía rápida y póster de dispositivos de oxigenoterapia para enfermería. [Internet] 2015. Disponible en: https://academica-e.unavarra.es/handle/2454/18478
- Palacio Herrero, C. Intervención de la enfermería en la cámara hiperbárica.2015. Disponible en: https://repositorio.unican.es/xmlui/handle/10902/7470
- Vásquez Teran A, Díaz Rodríguez S, Alarcón Hinojosa M, Iza Niza A, Herrera Bastidas G, Casa Tipán J. Cuidados de Enfermería al inicio de Ventilación Mecánica Invasiva en la Unidad de Cuidados Intensivos. CAMbios-HECAM [Internet]. 14may2020 [citado 24abr.2021]; 18(2):106-15. Disponible en: https://revistahcam.iess.gob.ec/index.php/cambios/article/view/558
- Aristizábal-Salazar, R. E., Calvo-Torres, L. F., Valencia-Arango, L. A., Montoya-Cañon, M., Barbosa-Gantiva, O., Hincapié-Baena, V. Equilibrio ácido-base: el mejor enfoque clínico. Rev Colomb Anestesiol. [Internet] 2015; 43(3), 219-224. Disponible en: https://www.sciencedirect.com/science/article/pii/S0120334715000441
- Mugarra, G. Dispositivos para la ventilación de urgencia no quirúrgica. Manejo de la vía aérea. Disponible en: https://sofos.scsalud.es/sofosdocs/Urgencias/MVAA2015_5/modulos/3/MVAA%20M3%20T1.pdf
- Elsevier Connect. Inserción de la mascarilla laríngea de intubación Fastrach. (MLF). 2017. Disponible en: https://www.elsevier.com/es-es/connect/medicina/insercion-de-la-mascarilla-laringea-de-intubacion-fastrach-mlf
- Colaboradores de Wikipedia. Intubación traqueal. Wikipedia, la enciclopedia libre. 23 de abril de 2021. Disponible en: https://en.wikipedia.org/w/index.php?title=Tracheal_intubation&oldid=1019436227 .
- Melgar, A. B., Galván, M. J., Gandullo, E. V., Hidalgo, A. G. Manejo del paciente traqueostomizado, cánulas y aplicación de fármacos inhalados. Manual de diagnóstico y terapéutica en neumología. 3º edición. Neumosur, [Internet] 2016; 293-299. Disponible en:https://www.neumosur.net/files/publicaciones/ebook/25-TRAQUEOSTOMIZADO-Neumologia-3_ed.pdf
- Gutiérrez Muñoz Fernando R.. Insuficiencia respiratoria aguda. Acta méd. peruana [Internet]. 2010 Oct; 27(4 ): 286-297. Disponible en:
- http://www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S1728-59172010000400013&lng=es.
- Hernández-López GD, Zamora GSE, Gorordo SLA, et al. Síndrome de insuficiencia respiratoria aguda. Rev Hosp Jua Mex. [Internet] 2015;82(1). Disponible en: https://www.medigraphic.com/cgi-bin/new/resumen.cgi?IDARTICULO=57596
- Carpio, C., D. Romera, J. Fernández-Bujarrabal. "Insuficiencia respiratoria aguda." Medicine-Programa de Formación Médica Continuada Acreditado 10.63. [Internet] 2010; 4332-4338. Disponible en: https://dialnet.unirioja.es/servlet/articulo?codigo=3316690
- Palencia-Herrejón, E., Borrallo-Pérez, J., Pardo-Rey, C., & de la SEMICYUC, G. D. Intubación del enfermo crítico. Med Intensiva. [Internet] 2005; 32(Supl. 1), 3-11. Disponible en: https://www.medintensiva.org/es-pdf-13116121
- Rooco, C., Guzmán, J. Manejo de la vía aérea por acceso infraglótico: ventilación jet y cricotirotomía. Rev Chil Anest [Internet] 2010; 39, 158-66. Disponible en: http://www.sachile.cl/upfiles/revistas/4ce1456608bc9_rocco.pdf
- Moya, C. Sistemas de humidificación en ventilación mecánica. Mirada de un terapeuta respiratorio. Teoría y praxis investigativa, 2008; 3(2), 73-82. Disponible en: https://Dialnet-SistemasDeHumidificacionEnVentilacionMecanicaMirad-3701012.pdf
- Quintana Carrasco, J. K. Manejo fisioterapéutico de humidificación en ventilación mecánica invasiva, 2018. Disponible en: https://core.ac.uk/download/pdf/230598397.pdf
- Dávila Cabo de Villa Evangelina, López González Rosendo, Márquez Ercia Fernando, Hernández Dávila Carlos. Intubación de secuencia rápida. Medisur [Internet]. 2015 Ago ; 13( 4 ): 533-540. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1727-897X2015000400010&lng=es.
- González, M. G. Procedimiento de traqueostomía percutánea: control y seguimiento de enfermería. Enfermería intensiva [Internet]. 2009; 20(2), 69-75. Disponible en: https://www.sciencedirect.com/science/article/abs/pii/S1130239909711484
- Hernández, C. P., Santos, M. M., Huelva, A. B. Traqueostomía: Indicaciones, técnica y complicaciones. Intubación. Disponible en: https://seorl.net/PDF/Laringe%20arbor%20traqueo-bronquial/110%20-%20TRAQUEOTOM%C3%8DA%20INDICACIONES,%20T%C3%89CNICA%20Y%20COMPLICACIONES.%20INTUBACI%C3%93N.pdf
- Melgar, A. B., Galván, M. J., Gandullo, E. V., Hidalgo, A. G. Manejo del paciente traqueostomizado, cánulas y aplicación de fármacos inhalados. Manual de diagnóstico y terapéutica en enumología. 3º edición. Neumosur [Internet] 2016; 293-299. Disponible en: https://www.neumosur.net/files/publicaciones/ebook/25-TRAQUEOSTOMIZADO-Neumologia-3_ed.pdf
- Por I., Ramchandani A., Moreno M. Ventilación Mecánica: Conocimientos básicos. https://especialidades.sld.cu/enfermeriaintensiva/files/2014/04/vent_mecanic_princ_basic.pdf
- Gutiérrez Muñoz Fernando. Ventilación mecánica. Acta méd. peruana [Internet]. 2011 Abr; 28 (2): 87-104. Disponible en: http://www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S1728-59172011000200006&lng=es.
- Sánchez, J. I., Lozano, R. M., Tortosa, F. C., Morales, M. R., Dormal, F. P., & Amorós, A. L. PROBLEMAS PSICOLÓGICOS EN PACIENTES SOMETIDOS A VENTILACIÓN MECÁNICA. Enfermería Global [Internet] 2002; 1. Disponible en: https://digitum.um.es/digitum/bitstream/10201/23857/1/680-3168-3-PB.pdf
- Hernández-López GD, Zamora GSE, Gorordo SLA, et al. Síndrome de insuficiencia respiratoria aguda. Rev Hosp Jua Mex. 2015;82(1). Disponible en: https://www.medigraphic.com/cgi-bin/new/resumen.cgi?IDARTICULO=57596
- Rodriguez-Buenahora Ruben Dario, Ordoñez-Sánchez Sergio Alexander, Gómez-Olaya Jimmy Leandro, Camargo-Lozada Marly Esperanza. Decúbito prono en el Síndrome de Dificultad Respiratoria Aguda, de la fisiología a la práctica clínica. Medicas UIS [Internet]. 2016 Aug; 29 (2): 81-101. Disponible en: http://www.scielo.org.co/scielo.php?script=sci_arttext&pid=S0121-03192016000200009&lng=en.
- Martinón-Torres, F., Martinón-Sánchez, J. M. Toracocentesis y drenaje pleural. An Pediatr Contin [Internet] 2003; 1(3), 159-165. Disponible en: https://www.elsevier.es/es-revista-anales-pediatria-continuada-51-articulo-toracocentesis-drenaje-pleural-S1696281803716084
- Estrada Masllorens, J. M., Galimany Masclans, J., Sarria Guerrero, J. A. Drenaje torácico cerrado. Sistema de recogida no reutilizable: Pleur-evac®. Nursing [Internet] 2012; vol. 30, num. 6, p. 54-58. Disponible en: http://diposit.ub.edu/dspace/handle/2445/33264
- Iñiguez, F. Terapia inhalatoria en los pacientes con ventilación mecánica domiciliaria. Neumol Pediátr, [Internet] 2012; 87. Disponible en: https://www.researchgate.net/profile/Fernando-Iniguez/publication/308715130_Terapia_inhalatoria_en_los_pacientes_con_Ventilacion_Mecanica_Domiciliaria/links/57ec76b108ae92eb4d265ba5/Terapia-inhalatoria-en-los-pacientes-con-Ventilacion-Mecanica-Domiciliaria.pdf
- Retuerto Platero, C. Guía de cuidados de enfermería al paciente adulto en terapia de oxigenación por membrana extracorpórea (ECMO) 2016. Disponible en: https://core.ac.uk/download/pdf/211101545.pdf
- Lema, B. D., Riu, P., Casan, P. Tomografía por impedancia eléctrica. Estandarización del procedimiento para su aplicación en neumología. Arch. Bronconeumol. [Internet] 2006; 42(6), 299-301. Disponible en: https://medes.com/publication/29610
- Riera J., Riu P.J., Casan P., Masclans J.R. Tomografía de impedancia eléctrica en la lesión pulmonar aguda. Med. Intensiva [Internet]. 2011 nov; 35(8): 509-517. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0210-56912011000800009&lng=es.
- Monsalve-Naharro José Ángel, Domingo-Chiva Esther, García Castillo Sergio, Cuesta-Montero Pablo, Jiménez-Vizuete José María. Óxido nítrico inhalado en pacientes adultos con síndrome de distrés respiratorio agudo. Farm Hosp. [Internet]. 2017 Abr; 41( 2 ): 292-312. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1130-63432017000200292&lng=es.
- López, M. R., Canzobre, S. R. Ferreiro, A. P. Protocolo de manejo del paciente con terapia de óxido nítrico. Enfermería en cardiología: revista científica e informativa de la Asociación Española de Enfermería en Cardiología, [Internet] 2017; (72), 56-62. Disponible en: https://dialnet.unirioja.es/servlet/articulo?codigo=6308145
- López, L. R. El decúbito prono en el Síndrome de Distrés Respiratorio del Adulto: cuidados de enfermería. Enferm Intensiva [Internet] 2002; 13(4), 146-154. Disponible en: https://dialnet.unirioja.es/servlet/articulo?codigo=636868
- Iñiguez, F. Terapia inhalatoria en los pacientes con ventilación mecánica domiciliaria. Neumol Pediátr. 2012; 87. Disponible en: https://www.researchgate.net/profile/Fernando-Iniguez/publication/308715130_Terapia_inhalatoria_en_los_pacientes_con_Ventilacion_Mecanica_Domiciliaria/links/57ec76b108ae92eb4d265ba5/Terapia-inhalatoria-en-los-pacientes-con-Ventilacion-Mecanica-Domiciliaria.pdf
- Estrada Masllorens, J. M., Falcó Pegueroles, A. M., Moreno Arroyo, M. C. Drenaje torácico cerrado. Procedimiento y cuidados de enfermería a propósito de un caso. Nursing [Internet] 2012, vol. 30, num. 5, p. 50-57. Disponible en: https://core.ac.uk/download/pdf/16208296.pdf
