1. SISTEMA DE ASPIRACIÓN Y ASPIRACIÓN DE SECRECIONES
El sistema de aspiración consiste en un receptal o frasco recolector conectado a un sistema de vacío (normalmente con un caudalímentro para controlar la presión de vacío) mediante una alargadera, y otra alargadera libre donde se conectará la sonda de aspiración, la sonda Yankauer o otros dispositivos que precisen de sistema de vacío para su uso como, por ejemplo, el drenaje torácico o el fibrobroncoscopio.
El paciente portador de un tubo traqueal presenta en muchas ocasiones dificultad o incapacidad para la eliminación de secreciones debido a la inhibición farmacológica de la depuración mucociliar, la ineficacia de la tos, la miopatía en la musculatura respiratoria o la propia posición en decúbito supino que dificulta la movilización de las secreciones. Por todo ello es preciso aspirarlas con el fin de evitar su acumulación que podría provocar una oclusión del tubo, el aumento del trabajo respiratorio, atelectasias o infecciones pulmonares.
Para ello el personal de enfermería dispone de dos métodos de aspiración: el sistema de aspiración abierto y el sistema de aspiración cerrado.
Aspiración abierta: se refiere a la aspiración en la que, para realizar la técnica, se precisa abrir el circuito del respirador. Existen los conectores para fibrobroncoscopia y succión que poseen una puerta por donde introducir la sonda de succión, con los que no es necesario la desconexión del sistema. Se utilizan sondas de aspiración de un solo uso.
Aspiración cerrada: Aspiración de secreciones en pacientes sometidos a ventilación mecánica, en la que no se precisa desconectar el circuito del respirador. Facilita la ventilación mecánica y la oxigenación continua durante la aspiración y evita la pérdida de presión positiva. Se emplean sondas de aspiración de múltiples usos.
1.1. Técnica para el sistema de aspiración abierto. Ejemplo de protocolo.
- Iniciar con una adecuada higiene de manos
- Colocación de mascarilla y guantes
- Comprobar la presión de succión del sistema ocluyendo el extremo del tubo de succión. En adultos se recomienda una presión negativa de 120-150 mm Hg.
- Preoxigenar al paciente con FiO2 al 100%, en caso de estar conectado a VM, durante 30-60 segundos. En algunos respiradores existe la opción de “O2 succión” para esta ocupación.
- Conectar la sonda de aspiración en el tubo de succión, sin retirar la funda y mantenerla sujeta, de forma que no se pierda la esterilidad.
- Colocarse guantes estériles. Está la opción de colocarse guantes estériles en ambas manos o un único guante estéril en la mano dominante.
- Retirar la funda y coger la sonda por la parte proximal con la mano dominante.
- Introducir la sonda por el tubo traqueal, sin aspirar. En los pacientes con ventilación mecánica se puede introducir la sonda a través de la puerta del conector, o desconectando las tubuladuras desde su unión con el tubo, en ambos casos con la mano no dominante.
- Al alcanzar la carina con la sonda se notará una resistencia, en ocasiones el paciente toserá, entonces se debe retirar un centímetro y entonces empezar la aspiración. Para ello, con el dedo pulgar se presiona ocluyendo el orificio de control de la aspiración de la sonda de forma intermitente y en un tiempo no superior a 10-15 segundos para evitar dañar la mucosa o hipoxemia.
- Extraer la sonda sin rotación y aspirando de forma continua
- Oxigenar al paciente, si fuera necesario.
- Desechar la sonda utilizada y limpiar el tubo colector con agua estéril.
- Realizar una nueva higiene de manos.
1.2. Técnica para el sistema de aspiración cerrado. Ejemplo de protocolo
- Iniciar con una adecuada higiene de manos
- Colocación de mascarilla y guantes
- Comprobar la presión de succión del sistema ocluyendo el extremo del tubo de succión. En adultos se recomienda una presión negativa de 120-150 mm Hg.
- La sonda con sistema de aspiración cerrada debe ir conectada su parte proximal entre el tubo traqueal y la tubuladura, y su parte distal al tubo de succión.
- Preoxigenar al paciente con FiO2 al 100%, en caso de estar conectado a VM, durante 30-60 segundos. En algunos respiradores existe la opción de “O2 succión” para esta ocupación.
- Colocar una jeringa con suero salino en la entrada para el suero del sistema de aspiración (para lavar la sonda al terminar la aspiración)
- Introducir el catéter dentro del tubo: realizar una maniobra repetida de empujar el catéter y deslizar la funda de plástico que recubre la sonda hacia atrás, con el pulgar y el índice, hasta que se note resistencia o el paciente presente tos.
- Aplicar la aspiración mientras se retira el catéter.
Asegurarse de retirar completamente la sonda en el interior de la funda de plástico de modo que no obstruya el flujo aéreo. Verificar que la línea indicadora coloreada en el catéter es visible en el interior de la funda.
- Permitir al menos 30-60 segundos entre cada aspiración para permitir la ventilación y oxigenación.
- Inyectar la jeringa de suero en el catéter mientras se aplica aspiración para limpiar la luz interna
- Oxigenar al paciente, si fuera necesario.
- Realizar una nueva higiene de manos.
Tras la realización de la técnica de aspiración, ya sea con sistema abierto o cerrado, se debe registrar en la gráfica del paciente el aspecto y consistencia de las secreciones y si presenta posibles complicaciones.
2. HUMIDIFICACIÓN
Durante la respiración espontánea la nariz proporciona un mecanismo de humidificación y calentamiento de los gases inspirados esencial para la adecuada función mucociliar, pero si la respiración se realiza mediante una vía aérea artificial, ya sea la intubación endotraqueal o la traqueostomía, este mecanismo se pierde lo que puede provocar daño en el epitelio bronquial, atelectasias, sequedad en las secreciones y obstrucción del tubo traqueal. Por ello, es imprescindible suplir esta función mediante métodos artificiales.
Básicamente, existen dos formas de calentar y humidificar el aire inhalado en ventilación mecánica: la humidificación pasiva y la humidificación activa.
2.1. Humidificación pasiva (HME)
También denominados filtros intercambiadores de calor-humedad o nariz artificial están basados en la función de la humidificación anatómica de la nariz. Estos dispositivos facilitan la retención del calor y la humedad proporcionados en la fase espiratoria mediante una membrana o filtro, para poder acondicionar la próxima inspiración logrando mantener una temperatura alrededor de los 30°C y una humedad relativa del 100%, además algunos tienen función de filtro bacteriano.
Se coloca proximal al paciente, por delante de la pieza en “Y” del circuito. Se debe tener en cuenta que por su ubicación puede aumentar el espacio muerto y la resistencia del circuito, y, por tanto, aumentar el trabajo respiratorio del paciente.
Formados por finas capas de hojas de aluminio responsable de la condensación en respuesta a los cambios de temperatura. Algunos de estos dispositivos presentan una membrana higroscópica impregnada de calcio o litio, que son sustancias que absorben y ceden rápidamente el agua en forma de vapor o líquido.
La capacidad de entrega de humedad de los HME depende del volumen corriente, el tiempo inspirado, la frecuencia respiratoria y la temperatura del aire espirado por el paciente.
Está contraindicado, por disminuir su capacidad de acción, en las situaciones en que el volumen corriente espirado es inferior al 70% del programado, como en casos de fístulas pleurales o presencia de tubo traqueal sin balón, cuando la temperatura corporal es inferior a 32°C pues no se conseguirá ni el calor ni la humedad requeridos, cuando el volumen minuto es superior a 10 litros/minuto, pues hay una disminución de la humedad absoluta, o cuando hay presencia de secreciones abundantes o hemáticas.
Se recomienda su recambio cada 24 o 48 horas, aunque en ocasiones seleccionadas puede mantenerse hasta 7 días. Es importante su recambio en caso de contaminación por secreciones o condensación de agua, pues pueden obstruir el flujo de aire.
2.2. Humidificación activa
Los humidificadores activos son dispositivos compuestos por un calentador eléctrico dispuesto con un termostato, con base metálica en el cual se coloca un reservorio de agua conectado a un depósito de agua destilada. Al calentarse la base metálica el agua gana temperatura, por convección, produciendo vapor de agua. El flujo de aire que sale del respirador pasa por este depósito de agua y se humedece y calienta con el vapor, siguiendo su recorrido hasta el paciente. Se recomienda el sistema de alimentación de agua cerrado que mantiene un nivel de llenado constante y evita los cambios de temperatura en el reservorio de agua y la manipulación y apertura del circuito, que pueden provocar infecciones nosocomiales.
Algunos se caracterizan por ser autorregulados mediante un cable de calefacción o circuito con alambre caliente (tubuladuras calefactables), que mantiene el flujo de aire a una temperatura constante a lo largo del recorrido del circuito de entrada al paciente (tubuladura de la rama inspiratoria). Consta de dos sensores de temperatura, uno conectado en su extremo distal (en la salida del calentador), y otro conectado en el extremo proximal de la tubuladura inspiratoria a la entrada al paciente. Con ello se consigue entregar un flujo de aire con una humedad relativa de un 100% y una temperatura entre 34 y 38°C.
Existen diferentes dispositivos de humidificación activa, siendo el más usado en la UCI, por ser el más efectivo, el humidificador de cascada.
Ambos dispositivos presentan ciertas ventajas y desventajas que deberán tenerse en cuenta a la hora de elegir la humidificación más adecuada para el tipo de paciente, se representa en la Tabla 9:
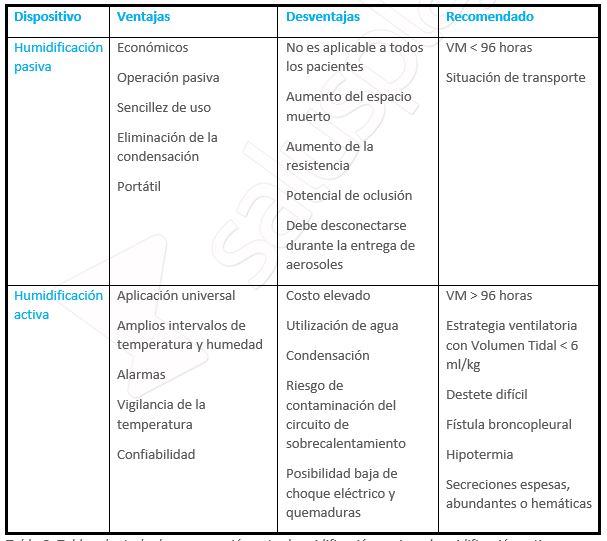
Tabla adaptada de comparación entre humidificación pasiva y humidificación activa
3. TORACOCENTESIS Y DRENAJE TORÁCICO
El acúmulo anormal de líquido o aire en el espacio intrapleural causa compresión pulmonar, con el consecuente aumento del trabajo respiratorio y la disminución de superficie para el intercambio gaseoso.
El espacio pleural está regido por la física de gases:
- La presión intrapleural es creada por la fuerza ejercida por las moléculas de gas al moverse y colisionar con sus paredes.
- Si dos zonas se comunican el gas se moverá de la zona de mayor presión a la zona de menor presión hasta igualar las presiones.
- Cuando el volumen del recipiente disminuye la presión aumenta, y cuando el volumen del recipiente aumenta la presión disminuye.
La diferencia de presión entre la presión intrapulmonar (alveolar) y la presión intrapleural se denomina presión transpulmonar y es determinante para la respiración. La diferencia de presión de 4 cmH2O genera la fuerza que mantiene los pulmones expandidos y adheridos a la pared torácica. Con la entrada de aire o líquido al espacio pleural la presión transpulmonar se modifica provocando el colapso pulmonar.
La entrada de aire al espacio pleural se denomina neumotórax, origina un colapso pulmonar de mayor o menor magnitud. Los factores causantes pueden ser:
- Traumático: la causa del neumotórax es por un traumatismo, abierto o cerrado, que provoca una lesión en la pleura provocando la entrada de aire. Puede clasificarse, a su vez, en iatrogénicos si es causado por un procedimiento médico, o no iatrogénico.
- Espontáneo: no hay presencia de traumatismo previo. Se clasifica en primario, en caso de no haber una patología pulmonar subyacente, o secundario, en caso de haber una neumopatía previa.
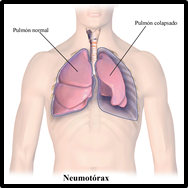
|
Imagen 37: Neumotórax Fuente: Blausen 0742 Pneumothorax.png |
Cuando se produce un neumotórax a tensión el tratamiento debe ser el drenaje torácico
El acúmulo de líquido en el espacio pleural se denomina derrame pleural y se conocen seis mecanismos posibles para su producción:
- Aumento de la presión hidrostática a nivel de los capilares de la circulación pulmonar (Insuficiencia cardíaca)
- Descenso de la presión oncótica en los capilares (hipoproteinemia)
- Aumento de la presión negativa del espacio pleural (atelectasia).
- Aumento de la permeabilidad capilar a nivel de la pleura (infección, neoplasia o causa inmunológica)
- Alteración del drenaje linfático (neoplasia, linfomas, traumatismos)
- Paso de líquido desde la cavidad peritoneal a través de los linfáticos diafragmáticos o defectos del diafragma (ascitis)
Los principales síntomas provocados por el derrame pleural son la disnea, dolor pleurítico y tos seca. Y su diagnóstico se puede comprobar con la radiografía de tórax, el TAC o una ecografía torácica.
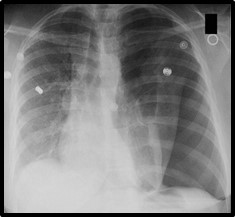
Imagen 38: Diagnóstico de neumotórax por radiografía de tórax
Fuente: Pneumothorax_CXR.jpg
En relación con la causa, cantidad y etiología del derrame pleural el manejo se realizará de las siguientes maneras:
- Trasudado: El tratamiento se debe centrar en la patología causante. En caso de ser muy abundante o producir disnea se procederá a la realización de una toracocentesis evacuadora.
- Exhudado: el manejo más apropiado es la toracocentesis evacuadora cuando se producen cantidades importantes. En caso de recidiva se coloca un drenaje torácico, fino o grueso en relación con la naturaleza del líquido.
- Empiema: cuando el líquido es purulento se debe realizar un drenaje torácico con tubo grueso e iniciar un tratamiento antibiótico específico para el germen causante. Si el derrame está encapsulado o hay presencia de tabicaciones se hará uso de fibrinolíticos tópicos (uroquinasa, estreptoquinasa) de forma directa mediante el tubo de drenaje.
- Quilotórax (líquido linfático): en casos leves se puede manejar mediante la toracocentesis evacuadora, si es más severo o recidivantes se colocará un drenaje torácico.
- Hemotórax: la elección es el drenaje torácico con tubo grueso si se estima un volumen superior a 300 ml.
3.1. Toracocentesis
La toracocentesis se define como la punción puntual sobre la pared torácica con el fin de retirar líquido o aire del espacio pleural. Se realiza mediante aguja fina o catéter sobre aguja.
Se clasifica en:
- Toracocentesis diagnóstica: para la obtención de una pequeña cantidad de líquido para realizar el diagnóstico de la etiología causante.
- Toracocentesis evacuadora o terapéutica: para realizar la retirada de líquido o aire del espacio pleural que puede suponer un riesgo para la vida. Se realiza mediante la técnica de catéter sobre aguja. Una vez insertado el catéter se coloca una llave de tres vías conectada al sistema de drenaje que se retira una vez drenado el líquido deseado.
3.2. Toracotomía o drenaje torácico
La toracotomía o drenaje torácico se define como la inserción de un tubo de drenaje para el mantenimiento del espacio pleural. Las técnicas utilizadas en la UCI pueden ser:
- Toracotomía con trocar. Inserción de un tubo de silicona, vinilo o látex, multifenestrado en su extremo distal y con marcas radiopacas (para facilitar su localización radiológicamente) y un trocar metálico y rígido en su interior (para facilitar la inserción). Existen diferentes tamaños de grosor y longitud, que se elegirá en función de la complexión del paciente (16-28F para adultos).
- Toracotomía con Pleurecath. Se realiza el drenaje mediante la inserción de un catéter fino (8-10 F) y largo, con una llave de tres vías en su extremo proximal y multifenestrado en su extremo distal, con marcas radiopacas.
En pacientes sometidos a VMI se debe retirar la PEEP durante el procedimiento. En caso de VMNI es recomendable su retirada temporal si la condición del paciente lo permite.
La toracotomía, indiferentemente del tubo de drenaje utilizado, se conectará a un sistema de drenaje (Pleure-evac). Nunca debe dejarse sin conectar pues se produciría una entrada de aire hacia la cavidad pleural.
El sistema de drenaje dispone de tres cámaras:
- Cámara recolectora: formada por tres columnas calibradas mediante las que podemos controlar el volumen, la velocidad y características del líquido drenado.
- Cámara de sello de agua: está conectada con la cámara recolectora y con la cámara de control de aspiración. Permite la salida de líquido y aire del tórax impidiendo su entrada y la visualización de la salida del aire del tórax del paciente mediante el burbujeo en la cámara. Dispone de una válvula de alta presión negativa para proteger al paciente de la aspiración de aire ambiente hacia la cavidad torácica y de una válvula de escape de presión positiva para evitar el neumotórax por tensión en caso de haber un aumento brusco de presión positiva en la cavidad torácica.
- Cámara de control de aspiración. En los sistemas actuales de drenaje “seco” se ha sustituido la cámara de aspiración por un regulador giratorio de succión, que inicialmente se encuentra prefijado a -20 cmH2O, pero puede ser ajustado de -10 cmH2O hasta -40 cmH2O, según prescripción médica. En caso de estar conectado al vacío dispone de un flotador que debe oscilar, indicando su correcto funcionamiento.

Imagen 39: Sistema de drenaje cerrado
Preparación del sistema de drenaje
Retirar el envoltorio y mantener el dispositivo derecho, bien mediante el soporte para el suelo, bien con los colgadores para sujetarlo a la cama.
Llenar la cámara de sellado hidráulico utilizando la jeringa de 50 ml sin émbolo y suero fisiológico estéril hasta alcanzar el nivel de 2 cm en la cámara (aproximadamente 70 cm de SF). El tinte azul que se mezcla con el agua nos ayuda a ver las fugas de aire y a valorar el nivel del agua.
Preparar el sistema de vacío si está indicado el drenaje con aspiración.
Cuidados del paciente portador de drenaje pleural
Cuidados post-implante:
Se realiza la oclusión del punto de inserción con gasas o apósito estériles, comprobando que el tubo se dirija hacia la parte anterior para evitar acodamientos.
Se realiza una comprobación radiológica mediante una radiografía de tórax.
En algunos protocolos se recomienda la colocación contralateral del sistema de drenaje al punto de inserción del tubo, con el fin de mantener una colocación anterior del tubo y evitar acodamientos.
Se conecta a la toma de vacío si está indicado por el médico.
En pacientes que presentan un derrame pleural o neumotórax muy abundante se debe asegurar un drenaje lento y progresivo. Para ello evitaremos la aspiración en las primeras horas o bien se pinzará el drenaje durante 15 minutos por cada 500 ml de drenaje.
Cuidados diarios:
Se debe llevar un registro diario de la cantidad y características drenado, marcando en la cámara de recogida el nivel y hora de la medición.
La cura del punto de punción se realizará de forma estéril de forma tópica con suero fisiológico y antiséptico, realizando un control de la correcta fijación del tubo, de signos de infección, exhudado y la presencia de enfisema subcutáneo. Se debe tener especial vigilancia en los acodamientos y posibles puntos de presión que puedan lesionar la piel del paciente.
Se debe mantener una vigilancia estricta sobre el buen funcionamiento del sistema de drenaje, del nivel de aspiración y controlar la permeabilidad del tubo.
Nunca se debe elevar el sistema de drenaje por encima del paciente, pues puede provocar el retorno del líquido drenado al interior de la cavidad torácica.
El tubo solo debe pinzarse en las situaciones de cambio de sistema de drenaje, para intentar localizar una fuga, si se pretende valorar la retirada del tubo o en el tratamiento con lavados con fibrinolíticos, en que debe pinzarse 2 horas tras la administración.
Retirada del drenaje torácico
La retirada del drenaje torácico se inicia con la liberación de la fijación. Se debe tener en cuenta si el paciente está respirando espontáneamente o mediante ventilación mecánica con presión positiva. Si el paciente se encuentra respirando de forma espontánea se procede a la retirada del tubo rápidamente durante la espiración. En cambio, si está sometido a VM el procedimiento se realiza en la inspiración. En ambos casos se cubre inmediatamente el punto de inserción con unas gasas impregnadas de una sustancia impermeabilizante (vaselina) o se sutura, dependiendo del calibre utilizado. Por último, se realiza un control radiológico para descartar posibles complicaciones en la retirada.
Complicaciones
Las principales complicaciones del drenaje torácico son:
Colocación incorrecta del tubo de drenaje. Puede ser debido a una mala inserción del tubo o por su desplazamiento. Puede provocar enfisema subcutáneo o celulitis.
Obstrucción del drenaje. Puede ser debido al acodamiento del tubo de drenaje o por acúmulo de restos hemáticos o fibrina.
- Puede ser debida a la rotura de un gran vaso. Se debe pinzar el tubo de inmediato y poner en conocimiento al médico.
Edema de reexpansión o “exvacuo”. Es debido a la expansión brusca del pulmón colapsado durante días. En casos extremos puede ser mortal. Se previene con el drenaje lento y progresivo, que se ha comentado anteriormente.
- Es una complicación infrecuente por lo que rara vez se utilizan antibióticos profilácticos.
4. AEROSOLTERAPIA EN EL PACIENTE CON VM
La forma más directa de tratamiento para un gran número de patologías respiratorias es de forma directa por la vía inhalatoria: corticoides, mucolíticos, broncodilatadores, antibióticos…En la actualidad disponemos de diferentes dispositivos para esta vía de tratamiento para el paciente ventilado.
La administración de tratamiento por vía inhalatoria en la VM cuenta con las siguientes ventajas:
- Administración directa del fármaco sobre el sitio de acción (epitelio bronquial y alveolar)
- El parénquima pulmonar ofrece una gran superficie de absorción.
- Efecto de la acción rápido (acceso rápido a la circulación sistémica)
- Escasas complicaciones.
- Con menor dosis se consigue un efecto semejante a la vía sistémica.
Los dispositivos de entrega de aerosoles para ventilación mecánica son: nebulizadores jet o neumáticos, ultrasónicos, de membrana vibrante y accesorios para el uso de inhaladores de dosis media (IDM) en la ventilación mecánica.
Si bien la vía de administración es directa, la pérdida de entrega del aerosol es alta. Con métodos estandarizados de administración se puede llegar a un porcentaje de entrega del 15%, no obstante, se ha demostrado que si se optimiza su aplicación la respuesta broncodilatadora es aceptable en dosis habituales.
4.1. Dispositivos
Nebulizadores jet
Los nebulizadores jet, o también denominados neumáticos, dirigen un flujo de aire de entre 5-10 l/min a través de una cámara reservorio donde se encuentra el fármaco.
La cámara reservorio está conectada a una fuente de gas comprimido, puede ser por una fuente externa (aire medicinal u oxígeno), o en el propio ventilador, si éste presenta la opción integrada de nebulización.
El gas es acelerado a través de un orificio estrecho que surge por encima del líquido, creando un gradiente de presión negativa responsable de convertir el fármaco en solución en aerosol.
El tamaño de la partícula resultante estará determinado por el flujo y la presión a la que está sometida la fuente de gas, consiguiendo un mayor porcentaje de partículas de entre 1 y 5 µm con de flujos de 10 l/min.
Nebulizadores ultrasónicos
Los nebulizadores ultrasónicos utilizan un cristal piezoeléctrico (capaz de generar una diferencia de potencial) que vibra a alta frecuencia generando ondas constantes. Estas ondas vibracionales son transmitidas a un depósito de líquido que interrumpe la tensión superficial del líquido provocando cavitación y aerosolización. Las partículas creadas serán más pequeñas cuanto más alta la frecuencia y, por consiguiente, más marcado su efecto. A continuación, estas partículas serán transportadas mediante el flujo de aire hasta los pulmones.
Las ventajas que presenta frente a los nebulizadores jet son que precisan de un espacio muerto pequeño, son silenciosos, no incrementan el volumen corriente y requieren menor tiempo de nebulización para la misma dosis. También tiene desventajas, son más costosos, el tamaño de las partículas que forma es muy heterogéneos (entre 2 y 12 µg) y que aumenta la temperatura del fluido, lo que puede deteriorar algunos fármacos.
Nebulizadores de membrana vibrante
Los nebulizadores de membrana vibrante son dispositivos que, al igual que los nebulizadores ultrasónicos, utilizan un cristal piezoeléctrico vibrante a alta frecuencia.
El cristal hace vibrar una membrana de alta precisión. Mediante una micro bomba se desplaza un pequeño volumen de líquido desde el reservorio hacia la membrana vibrante causando la aerosolización.
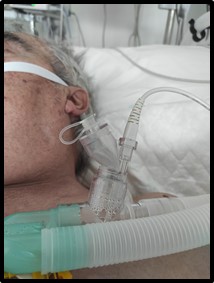
Imagen 40: Nebulizador de membrana vibrante
Inhaladores de dosis media (IDM)
Los inhaladores de dosis media (IDM), también denominados cánisters, son dispositivos presurizados que contienen fármacos disueltos o en suspensión junto a agentes tensoactivos, propelentes, conservantes y saborizantes.
Estos dispositivos tienen una válvula que, en ventilación mecánica, se inserta en los conectores o espaciadores a través de los que se realiza el disparo. El disparo proporciona siempre la misma dosis media de fármaco con partículas de entre 3 y 6 µm.
Existen diferentes tipos de adaptadores (en línea o en codo) para la conexión con el IDM, pero se ha comprobado que la dosis de entrega aumenta entre 4 y 6 veces más con el agregado de una cámara espaciadora.
4.2. Técnica para realizar nebulizaciones en VM
Antes de iniciar la nebulización se debe valorar la necesidad de aspiración secreciones de la vía aérea. Es recomendable situar el nebulizador por lo menos a 30 cm de la conexión en “Y” en la rama inspiratoria. Si es portador de HME se debe retirar. Si se usa una fuente externa aumentar el flujómetro hasta 8-10 l/min. Es recomendable programar los parámetros del respirador con volúmenes corrientes mayores a 500 ml y flujos inspiratorios menores a 60 l/min. Al finalizar la nebulización se retira el reservorio, se lava con agua estéril y se seca. Reconectar el HME y reprogramar el ventilador con los parámetros originales.
4.3. Técnica para utilizar IDM en VM
Antes de realizar la maniobra se debe valorar la necesidad de la aspiración de secreciones de la vía aérea, a continuación, agitar el cánister y conectar la válvula a la conexión o cámara espaciadora que debe estar ubicada entre la conexión en “Y” y la rama inspiratoria. Si es portador de HME se debe retirar. Es recomendable programar los parámetros del respirador con volúmenes corrientes mayores a 500 ml y flujos inspiratorios menores a 60 l/min. Activar el disparo coordinándolo con el inicio de la inspiración. Entre disparos deben transcurrir al menos 15 segundos, hasta cumplir con la dosis prescrita. Por último, retirar el IDM, reconectar el HME y reprogramar el ventilador con los parámetros originales.
4.4. Aerosolterapia en VMNI
En pacientes portadores de VMNI no necesaria la retirada de la interfase para la administración de inhaladores o nebulizaciones. Actualmente también existen diferentes dispositivos y conexiones para poder realizar la aerosolterapia en VMNI, incluso algunas mascarillas de VMNI disponen de un puerto para la realización de inhalaciones.
4.5. Factores que influencian en la entrega del aerosol
La entrega del aerosol a la vía aérea depende de múltiples factores. Éstos se pueden agrupar en factores dependientes del paciente, factores dependientes de las características físicas del aerosol y factores dependientes de los equipos empleados.
Factores dependientes del paciente
Patrón respiratorio. Los factores que considerar son: la edad, la frecuencia respiratoria, el volumen corriente, la relación tiempo inspiratorio/tiempo espiratorio, momento de entrega del aerosol en relación con el ciclo respiratorio y proporción del espacio muerto en relación con el volumen corriente.
Una inspiración lenta y profunda, seguida de una maniobra de apnea de 6-10 segundos incrementa el depósito de sedimentación de las partículas.
Anatomía de la vía aérea y la mecánica respiratoria. Las alteraciones anatómicas, las zonas de bifurcación de la vía aérea, las zonas de estenosis, el broncoespasmo o la presencia de secreciones o tapones mucosos provocan una Impactación de las partículas, lo que se traduce en una disminución en la entrega a nivel pulmonar.
Por otra parte, un flujo lento favorece el depósito por sedimentación, pero a su vez conlleva una menor entrega en las regiones distales.
Factores dependientes del aerosol
Tamaño de la partícula y gravedad: El tamaño óptimo de una partícula es aquel en que la influencia de la gravedad provoca el depósito por sedimentación en la zona del sistema respiratorio deseado. Si la partícula es demasiado pequeña tiende a quedar suspendida y puede ser exhalada.
Inercia: La inercia favorece que las partículas grandes (>10µm) mantengan la dirección en línea recta, aunque el flujo de gas cambie de dirección, por lo que éstas quedarán impactadas en la vía aérea superior mientras que las partículas pequeñas podrán alcanzar regiones más distales.
Temperatura y humedad: Cuando la temperatura del gas aumenta y la humedad se mantiene constante, las partículas del aerosol tienden a evaporarse en el gas. Por el contrario, si aumenta la humedad del gas y se mantiene la temperatura constante, debido a la capacidad higroscópica de las partículas, éstas captan el agua aumentando su tamaño.
Factores dependientes de los equipos:
Tipo de dispositivo generador del aerosol: hay diferentes dispositivos para la entrega de aerosoles y, aunque los diferentes sistemas se han demostrado eficientes cada uno de ellos está sujeto a limitaciones.
Tipo de medicamentos: Algunos fármacos únicamente están disponibles para ser nebulizados, como pueden ser la adrenalina o los mucolíticos.
Propelente: Mientras que para los nebulizadores la energía propulsora para la generación del aerosol proviene de una fuente de aire comprimido, para los IDM esta acción corresponde a los propelentes.
Dispositivo espaciador: El volumen de la aerocámara, su diseño y el sentido del flujo de los adaptadores ejercen una gran influencia sobre la fracción de depósito del medicamento.
4.6. Factores que influencian en la entrega del aerosol en VM
Los factores que influyen en el depósito pulmonar de un aerosol en los pacientes en VM se representan en la Tabla 10.
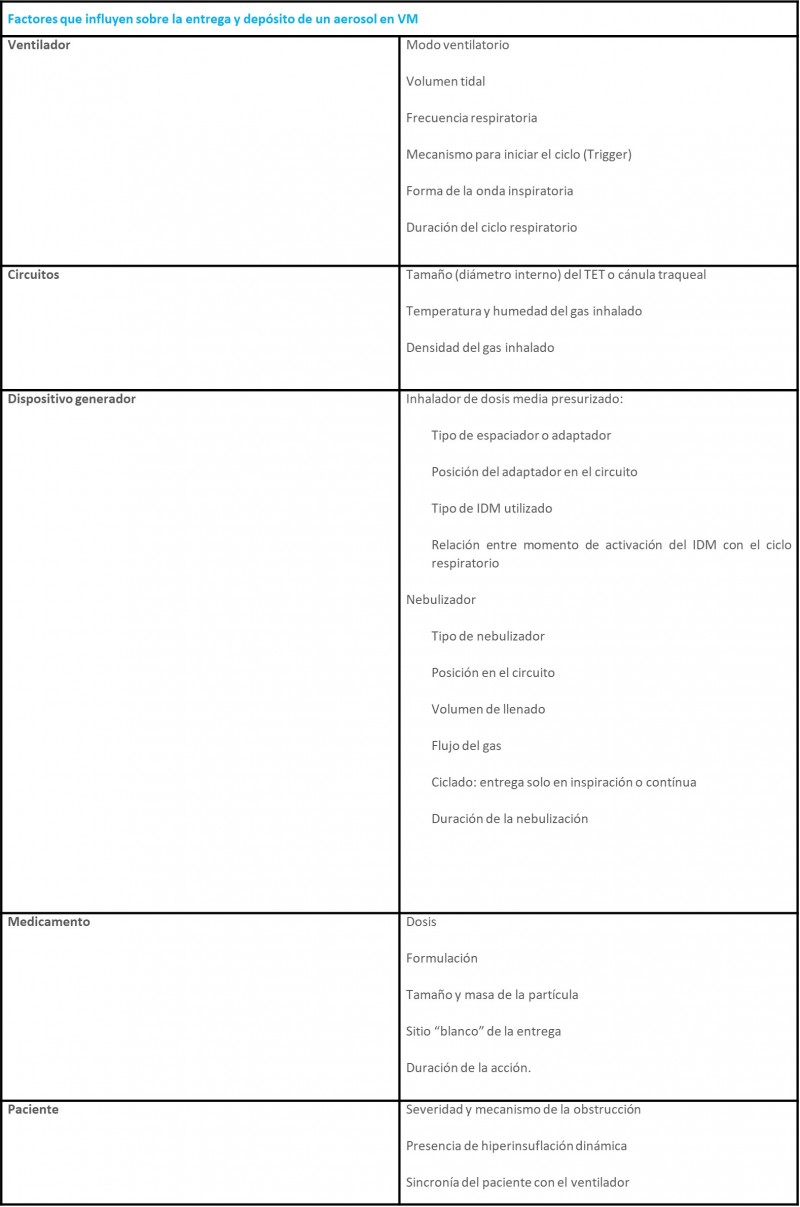
Tabla adaptada de los factores que influyen sobre la entrega y depósito de un aerosol en VM
BIBLIOGRAFÍA
- Casabona I, Santos R, Lillo M. Historia y evolución de la ventilación mecánica. [Internet]; 2017. Disponible en: https://fcsalud.ua.es/es/portal-de-investigacion/documentos/monografias-libros-y-capitulos-2016/historia-y-evolucion-de-la-ventilacion-mecanica.pdf.
- Dräger. https://www.draeger.com/Library/Content/technology-for-life-br-9070355-en.pdf. [Online].
- García-Talavera, I., Lobato, S. D., Bolado, P. R., Villasante, C. Músculos respiratorios. Arch Bronconeumol [Internet]. 1992; 28(5), 239-246. Disponible en: https://www.sciencedirect.com/science/article/abs/pii/S0300289615313351
- Mena, E. C., & Bolton, R. M. Aparato respiratorio. Mediterráneo [Internet] 1999; 27, 185-189. Disponible en: https://d1wqtxts1xzle7.cloudfront.net/36915107/Aparato_Respiratorio_Fisiologia_y_Clinica_5%C2%AA_Ed.pdf?1425936221=&response-content-disposition=inline%3B+filename%3DAparato_Respiratorio_Fisiologia_y_Clinic.
- Turchetto E.S, Tusman G. Respiratorio. En: Ceraso D.H. Terapia Intensiva. 4º Edición. Buenos Aires. Médica Paramericana; 2007. p.175-359.
- Clemente F.J. Iniciación a la Ventilación Mecánica: Aplicaciones y Cuidados. 2º Edición. Formación Continuada Logoss; 2006.
- Sánchez T., Concha I. Estructura y Funciones del sistema respiratorio. Neumol Pediatr [Internet]. 2018; 13 (3): p. 101-106. Disponible en: https://neumologia-pediatrica.cl/index.php/NP/article/view/212
- García E., Sandoval J.C., Díaz L.A., Salgado J.C. Ventilación mecánica invasiva en EPOC y asma. Med Intensiva [Internet].2011; 35(5): p.288-298. Disponible en: https://medintensiva.org/es-ventilacion-mecanica-invasiva-epoc-asma-articulo-S0210569110002871
- Goñi R., Yoldi E., Casajús L., et al. Fisioterapia respiratoria en la unidad de cuidados intensivos: Revisión bibliográfica. Enferm Intensiva [Internet]. 2018; 29 (4): p.169-181. Disponible en: https://www-sciencedirect-com.sabidi.urv.cat/science/article/pii/S1130239918300580
- Colaianni N., Castro M. Terapia nasal de alto flujo en la insuficiencia respiratoria aguda hipoxémica por SARS-CoV-2. Rev Patol Respir [Internet]. 2020; 23 (3): p. 99-107. Disponible en: https://www.revistadepatologiarespiratoria.org/descargas/PR_23-3_99-107.pdf
- Guérin C., Reignier J., Richard JC., et al. Posicionamiento en decúbito prono en el síndrome de dificultad respiratoria aguda grave. N Engl J Med [Internet]. 2013; 368: p.2159-2168. Disponible en: https:// www.nejm.org/doi/full/10.1056/nejmoa1214103
- Thompson B.T., Chambers R.C., Liu K.D. Síndrome de distrés respiratorio agudo. N Engl J Med [Internet]. 2017; 377: p. 562-572. Disponible en: https://www.nejm-org.sabidi.urv.cat/doi/10.1056/NEJMra1608077?uri_ver=Z39.88-2003&rfr_id=ori:rid:crossref.org&rfr_dat=cr_pub0pubmed
- Colaboradores de Wikipedia. Relación ventilación-perfusión [Internet]. Wikipedia, La enciclopedia libre, 2021. Disponible en: https://es.wikipedia.org/w/index.php?title=Relaci%C3%B3n_ventilaci%C3%B3n-perfusi%C3%B3n&oldid=134126240.
- Colaboradores de Wikipedia. Sistema de control de la respiración [Internet]. Wikipedia, La enciclopedia libre; 2021 feb 18, 12:52 UTC [cited 2021 abr 15]. Disponibleen: https://es.wikipedia.org/w/index.php?title=Sistema_de_control_de_la_respiraci%C3%B3n&oldid=133321088.
- Aristizábal-Salazar, R. E., Calvo-Torres, L. F., Valencia-Arango, L. A., Montoya-Cañon, M., Barbosa-Gantiva, O., Hincapié-Baena, V. Equilibrio ácido-base: el mejor enfoque clínico. Revista Colombiana de Anestesiología, [Internet]; 2015 43(3), 219-224. Disponible en:https://www.sciencedirect.com/science/article/pii/S0120334715000441
- Cruz Mena E, Moreno B. Aparato Respiratorio: Fisiología y Clínica, cuarta edición. [Internet]Publicación Técnica Mediterráneo, Santiago de Chile. 1999. Disponible en:http://www.untumbes.edu.pe/vcs/biblioteca/document/varioslibros/0562.%20Aparato%20respiratorio.%20Fiaiolog%C3%ADa%20y%20cl%C3%ADnica.pdf
- Colaboradores de Wikipedia. Hipoxia. Wikipedia, La enciclopedia libre [Internet]; 2021 [fecha de consulta: 16 de abril del 2021]. Disponible en https://es.wikipedia.org/w/index.php?title=Hipoxia&oldid=133783721.
- Colaboradores de Wikipedia. Hipercapnia. Wikipedia, La enciclopedia libre [Internet] 2020. Disponible en https://es.wikipedia.org/w/index.php?title=Hipercapnia&oldid=131748438.
- Masclans, J. R., Pérez-Terán, P., Roca, O. Papel de la oxigenoterapia de alto flujo en la insuficiencia respiratoria aguda. Medicina Intensiva [Internet] 2015; 39(8), 505-515. https://www.sciencedirect.com/science/article/abs/pii/S0210569115001217
- Arraiza Gulina, N. Guía rápida y póster de dispositivos de oxigenoterapia para enfermería. [Internet] 2015. Disponible en: https://academica-e.unavarra.es/handle/2454/18478
- Palacio Herrero, C. Intervención de la enfermería en la cámara hiperbárica.2015. Disponible en: https://repositorio.unican.es/xmlui/handle/10902/7470
- Vásquez Teran A, Díaz Rodríguez S, Alarcón Hinojosa M, Iza Niza A, Herrera Bastidas G, Casa Tipán J. Cuidados de Enfermería al inicio de Ventilación Mecánica Invasiva en la Unidad de Cuidados Intensivos. CAMbios-HECAM [Internet]. 14may2020 [citado 24abr.2021]; 18(2):106-15. Disponible en: https://revistahcam.iess.gob.ec/index.php/cambios/article/view/558
- Aristizábal-Salazar, R. E., Calvo-Torres, L. F., Valencia-Arango, L. A., Montoya-Cañon, M., Barbosa-Gantiva, O., Hincapié-Baena, V. Equilibrio ácido-base: el mejor enfoque clínico. Rev Colomb Anestesiol. [Internet] 2015; 43(3), 219-224. Disponible en: https://www.sciencedirect.com/science/article/pii/S0120334715000441
- Mugarra, G. Dispositivos para la ventilación de urgencia no quirúrgica. Manejo de la vía aérea. Disponible en: https://sofos.scsalud.es/sofosdocs/Urgencias/MVAA2015_5/modulos/3/MVAA%20M3%20T1.pdf
- Elsevier Connect. Inserción de la mascarilla laríngea de intubación Fastrach. (MLF). 2017. Disponible en: https://www.elsevier.com/es-es/connect/medicina/insercion-de-la-mascarilla-laringea-de-intubacion-fastrach-mlf
- Colaboradores de Wikipedia. Intubación traqueal. Wikipedia, la enciclopedia libre. 23 de abril de 2021. Disponible en: https://en.wikipedia.org/w/index.php?title=Tracheal_intubation&oldid=1019436227 .
- Melgar, A. B., Galván, M. J., Gandullo, E. V., Hidalgo, A. G. Manejo del paciente traqueostomizado, cánulas y aplicación de fármacos inhalados. Manual de diagnóstico y terapéutica en neumología. 3º edición. Neumosur, [Internet] 2016; 293-299. Disponible en:https://www.neumosur.net/files/publicaciones/ebook/25-TRAQUEOSTOMIZADO-Neumologia-3_ed.pdf
- Gutiérrez Muñoz Fernando R.. Insuficiencia respiratoria aguda. Acta méd. peruana [Internet]. 2010 Oct; 27(4 ): 286-297. Disponible en:
- http://www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S1728-59172010000400013&lng=es.
- Hernández-López GD, Zamora GSE, Gorordo SLA, et al. Síndrome de insuficiencia respiratoria aguda. Rev Hosp Jua Mex. [Internet] 2015;82(1). Disponible en: https://www.medigraphic.com/cgi-bin/new/resumen.cgi?IDARTICULO=57596
- Carpio, C., D. Romera, J. Fernández-Bujarrabal. "Insuficiencia respiratoria aguda." Medicine-Programa de Formación Médica Continuada Acreditado 10.63. [Internet] 2010; 4332-4338. Disponible en: https://dialnet.unirioja.es/servlet/articulo?codigo=3316690
- Palencia-Herrejón, E., Borrallo-Pérez, J., Pardo-Rey, C., & de la SEMICYUC, G. D. Intubación del enfermo crítico. Med Intensiva. [Internet] 2005; 32(Supl. 1), 3-11. Disponible en: https://www.medintensiva.org/es-pdf-13116121
- Rooco, C., Guzmán, J. Manejo de la vía aérea por acceso infraglótico: ventilación jet y cricotirotomía. Rev Chil Anest [Internet] 2010; 39, 158-66. Disponible en: http://www.sachile.cl/upfiles/revistas/4ce1456608bc9_rocco.pdf
- Moya, C. Sistemas de humidificación en ventilación mecánica. Mirada de un terapeuta respiratorio. Teoría y praxis investigativa, 2008; 3(2), 73-82. Disponible en: https://Dialnet-SistemasDeHumidificacionEnVentilacionMecanicaMirad-3701012.pdf
- Quintana Carrasco, J. K. Manejo fisioterapéutico de humidificación en ventilación mecánica invasiva, 2018. Disponible en: https://core.ac.uk/download/pdf/230598397.pdf
- Dávila Cabo de Villa Evangelina, López González Rosendo, Márquez Ercia Fernando, Hernández Dávila Carlos. Intubación de secuencia rápida. Medisur [Internet]. 2015 Ago ; 13( 4 ): 533-540. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1727-897X2015000400010&lng=es.
- González, M. G. Procedimiento de traqueostomía percutánea: control y seguimiento de enfermería. Enfermería intensiva [Internet]. 2009; 20(2), 69-75. Disponible en: https://www.sciencedirect.com/science/article/abs/pii/S1130239909711484
- Hernández, C. P., Santos, M. M., Huelva, A. B. Traqueostomía: Indicaciones, técnica y complicaciones. Intubación. Disponible en: https://seorl.net/PDF/Laringe%20arbor%20traqueo-bronquial/110%20-%20TRAQUEOTOM%C3%8DA%20INDICACIONES,%20T%C3%89CNICA%20Y%20COMPLICACIONES.%20INTUBACI%C3%93N.pdf
- Melgar, A. B., Galván, M. J., Gandullo, E. V., Hidalgo, A. G. Manejo del paciente traqueostomizado, cánulas y aplicación de fármacos inhalados. Manual de diagnóstico y terapéutica en enumología. 3º edición. Neumosur [Internet] 2016; 293-299. Disponible en: https://www.neumosur.net/files/publicaciones/ebook/25-TRAQUEOSTOMIZADO-Neumologia-3_ed.pdf
- Por I., Ramchandani A., Moreno M. Ventilación Mecánica: Conocimientos básicos. https://especialidades.sld.cu/enfermeriaintensiva/files/2014/04/vent_mecanic_princ_basic.pdf
- Gutiérrez Muñoz Fernando. Ventilación mecánica. Acta méd. peruana [Internet]. 2011 Abr; 28 (2): 87-104. Disponible en: http://www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S1728-59172011000200006&lng=es.
- Sánchez, J. I., Lozano, R. M., Tortosa, F. C., Morales, M. R., Dormal, F. P., & Amorós, A. L. PROBLEMAS PSICOLÓGICOS EN PACIENTES SOMETIDOS A VENTILACIÓN MECÁNICA. Enfermería Global [Internet] 2002; 1. Disponible en: https://digitum.um.es/digitum/bitstream/10201/23857/1/680-3168-3-PB.pdf
- Hernández-López GD, Zamora GSE, Gorordo SLA, et al. Síndrome de insuficiencia respiratoria aguda. Rev Hosp Jua Mex. 2015;82(1). Disponible en: https://www.medigraphic.com/cgi-bin/new/resumen.cgi?IDARTICULO=57596
- Rodriguez-Buenahora Ruben Dario, Ordoñez-Sánchez Sergio Alexander, Gómez-Olaya Jimmy Leandro, Camargo-Lozada Marly Esperanza. Decúbito prono en el Síndrome de Dificultad Respiratoria Aguda, de la fisiología a la práctica clínica. Medicas UIS [Internet]. 2016 Aug; 29 (2): 81-101. Disponible en: http://www.scielo.org.co/scielo.php?script=sci_arttext&pid=S0121-03192016000200009&lng=en.
- Martinón-Torres, F., Martinón-Sánchez, J. M. Toracocentesis y drenaje pleural. An Pediatr Contin [Internet] 2003; 1(3), 159-165. Disponible en: https://www.elsevier.es/es-revista-anales-pediatria-continuada-51-articulo-toracocentesis-drenaje-pleural-S1696281803716084
- Estrada Masllorens, J. M., Galimany Masclans, J., Sarria Guerrero, J. A. Drenaje torácico cerrado. Sistema de recogida no reutilizable: Pleur-evac®. Nursing [Internet] 2012; vol. 30, num. 6, p. 54-58. Disponible en: http://diposit.ub.edu/dspace/handle/2445/33264
- Iñiguez, F. Terapia inhalatoria en los pacientes con ventilación mecánica domiciliaria. Neumol Pediátr, [Internet] 2012; 87. Disponible en: https://www.researchgate.net/profile/Fernando-Iniguez/publication/308715130_Terapia_inhalatoria_en_los_pacientes_con_Ventilacion_Mecanica_Domiciliaria/links/57ec76b108ae92eb4d265ba5/Terapia-inhalatoria-en-los-pacientes-con-Ventilacion-Mecanica-Domiciliaria.pdf
- Retuerto Platero, C. Guía de cuidados de enfermería al paciente adulto en terapia de oxigenación por membrana extracorpórea (ECMO) 2016. Disponible en: https://core.ac.uk/download/pdf/211101545.pdf
- Lema, B. D., Riu, P., Casan, P. Tomografía por impedancia eléctrica. Estandarización del procedimiento para su aplicación en neumología. Arch. Bronconeumol. [Internet] 2006; 42(6), 299-301. Disponible en: https://medes.com/publication/29610
- Riera J., Riu P.J., Casan P., Masclans J.R. Tomografía de impedancia eléctrica en la lesión pulmonar aguda. Med. Intensiva [Internet]. 2011 nov; 35(8): 509-517. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0210-56912011000800009&lng=es.
- Monsalve-Naharro José Ángel, Domingo-Chiva Esther, García Castillo Sergio, Cuesta-Montero Pablo, Jiménez-Vizuete José María. Óxido nítrico inhalado en pacientes adultos con síndrome de distrés respiratorio agudo. Farm Hosp. [Internet]. 2017 Abr; 41( 2 ): 292-312. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1130-63432017000200292&lng=es.
- López, M. R., Canzobre, S. R. Ferreiro, A. P. Protocolo de manejo del paciente con terapia de óxido nítrico. Enfermería en cardiología: revista científica e informativa de la Asociación Española de Enfermería en Cardiología, [Internet] 2017; (72), 56-62. Disponible en: https://dialnet.unirioja.es/servlet/articulo?codigo=6308145
- López, L. R. El decúbito prono en el Síndrome de Distrés Respiratorio del Adulto: cuidados de enfermería. Enferm Intensiva [Internet] 2002; 13(4), 146-154. Disponible en: https://dialnet.unirioja.es/servlet/articulo?codigo=636868
- Iñiguez, F. Terapia inhalatoria en los pacientes con ventilación mecánica domiciliaria. Neumol Pediátr. 2012; 87. Disponible en: https://www.researchgate.net/profile/Fernando-Iniguez/publication/308715130_Terapia_inhalatoria_en_los_pacientes_con_Ventilacion_Mecanica_Domiciliaria/links/57ec76b108ae92eb4d265ba5/Terapia-inhalatoria-en-los-pacientes-con-Ventilacion-Mecanica-Domiciliaria.pdf
- Estrada Masllorens, J. M., Falcó Pegueroles, A. M., Moreno Arroyo, M. C. Drenaje torácico cerrado. Procedimiento y cuidados de enfermería a propósito de un caso. Nursing [Internet] 2012, vol. 30, num. 5, p. 50-57. Disponible en: https://core.ac.uk/download/pdf/16208296.pdf
