1. SÍNDROME DE DESTRET RESPIRATORI AGUT
La síndrome de destret respiratori agut (SDRA) és la forma més severa de la lesió pulmonar aguda (LPA). Es caracteritza per dispnea d'inici agut amb hipoxèmia i infiltrats pulmonars bilaterals compatibles amb edema pulmonar, però sense evidència de fallada cardíaca esquerra. Representen, aproximadament, el 5% dels pacients ingressats a l'UCI amb necessitat de ventilació mecànica.
Els criteris diagnòstics són:
- Relació PaO2 / FiO2 (PAFI)
- Presència d'opacitats bilaterals en la radiografia de tòrax
- Pressió capil·lar pulmonar (PCP) < 18 mmHg sense dades d'hipertensió de l'aurícula esquerra.
Es defineixen tres categories de gravetat, mútuament excloents, basades en el grau d'hipoxèmia i la relació d'PAFI:
- Lleu: PAFI entre 200-300 mmHg
- Moderat: PAFI entre 100-200 mmHg
- Greu: PAFI < 100 mmHg
Entre els factors de risc clínic que poden ocasionar el SDRA estan la lesió pulmonar directa, com la broncoaspiració, la infecció pulmonar, l'ofegament, la inhalació de tòxics i les lesions pulmonars indirectes provocada per una resposta inflamatòria sistèmica descontrolada.
Les principals causes són la sèpsia, la pneumònia, la pancreatitis, el traumatisme greu, l'embolisme gras i el consum de drogues. És l'evolució greu de la SARS-CoV-19, de la Grip A i d'altres pneumònies atípiques.
El SDRA es desenvolupa entre les 24 i les 72 hores posteriors al succés precipitant i evoluciona en tres fases: exhudativa, que transcorre les 24-48 hores, proliferativa primerenca o fibroproliferativa que ocupa des del segon dia fins al dia 7 i a partir de la primera setmana, la fase proliferativa tardana o fase de fibrosi.
L'edema intersticial del SDRA és a causa de l'augment de la permeabilitat de l'endoteli microvascular del pulmó provocat per la lesió local i sistèmica.
El dany alveolar, produït per citosines proinflamatòries i els neutròfils, provoca l'obertura de les unions intercel·lulars i, amb això, la disfunció de la regulació del líquid alveolar. La barrera alvèol-capil·lar és la responsable de la resistència del pas de proteïnes cap a la llum alveolar, a causa de la disfunció d'aquesta hi ha un pas de proteïnes cap a la llum, que al seu torn produeix un gradient de pressions que atreu aigua cap a l'espai alveolar.
Un altre mecanisme afectat per la lesió pulmonar és el canal iònic generant una acumulació d'electròlits a nivell alveolar i intracel·lular, el que també ajuda al flux de líquid cap a l'espai alveolar i intracel·lular, produint edema dels neutròcits i la mort cel·lular primerenca.
A la lesió pulmonar el neutròfil és la principal cèl·lula encarregada del procés inflamatori, el qual és atret cap al parènquima pulmonar on les endotoxines bacterianes l'activen i el tornen rígid. El neutròfil activat allibera proteases en l'espai intersticial que trenquen la matriu extracel·lular dels pneumòcits tipus 1 i 2, altres enzims trenquen les fibres de col·lagen de la paret vascular i alveolar, i en resposta compensatòria, s'activa un procés regeneratiu que deriva en fibrosi pulmonar.
L'alliberament de mediadors inflamatoris juntament amb l'alteració dels mecanismes de defensa del pulmó pot predisposar a complicacions subjacents com la pneumònia nosocomial o, fins i tot, la decisió multiorgànica.
El tractament està dirigit a conservar les funcions cel·lulars i fisiològiques mentre es resol el dany pulmonar agut. Les mesures terapèutiques es divideixen en farmacològiques i no farmacològiques.
Entre les mesures farmacològiques hi ha certa controvèrsia doncs no s'ha demostrat de forma significativa la disminució en la mortalitat amb cap dels tractaments estudiats. Entre ells trobem l'ús de corticoesteroides per atenuar la inflamació, però s'ha demostrat que pot ser perjudicial en certs subgrups després del dia 14 de tractament. Un altre agent utilitzat és l'òxid nitrós (ON) un vasodilatador endogen que s'administra de forma inhalada i augmenta l'oxigenació, però el seu efecte és transitori.
El bloqueig neuromuscular, per descomptat en pacients sedats, elimina l'esforç del pacient i millora la sincronia amb el ventilador mecànic, disminueix la pressió de la via aèria i millora la compliance toràcica.
Les mesures no farmacològiques per al tractament del SDRA són la ventilació mecànica amb paràmetres de protecció pulmonar, el posicionament en decúbit pron i el suport respiratori extracorpori (ECMO).
La ventilació mecànica protectora consisteix en l'ocupació de volums corrents baixos (4-6 ml / kg de pes predit), PEEP elevada, FiO2 elevades, mantenint una pressió Plateau 90% i evitar complicacions per l'augment de les pressions de la via aèria mantenint pressions Pic
D'altra banda, el posicionament en decúbit pron ha demostrat efectivitat en la disminució de la mortalitat en el SDRA, millorant l'oxigenació en el 50-70% dels pacients.
2. DECÚBIT PRON
El posicionament en decúbit pron és una tècnica no invasiva que ha demostrat la seva efectivitat en la millora de l'oxigenació en el pacient amb SDRA.
Els efectes que s'han observat i que justifiquen l'eficàcia del DP són l'increment de la capacitat residual funcional pulmonar, els canvis en la mobilitat diafragmàtica, l'ajuda en l'evacuació de les secrecions, la redistribució de la perfusió i la millora en la ventilació.
El DP redistribueix les pressions pleurals fent-les més uniformes i apropant el gradient de pressió a zero. Això ajuda que els volums pulmonars es distribueixin de forma més homogènia i, per tant, al reclutament alveolar en zones dorsals que, al seu torn, ajuda a la millora de la ventilació.
Millora la perfusió pulmonar a causa que la distribució de la perfusió és depenent de la gravetat i del gradient de pressió pleural, de manera que en els pacients amb SDRA que es troben en decúbit supí presenten la part ventral menys perfosa. Mitjançant el posicionament en decúbit pron es redistribueixen les forces que actuen sobre la perfusió fent que augmenti a la zona ventral i disminueixi en la dorsal, aconseguint un repartiment més homogeni del flux sanguini a tot el pulmó.
Per tant, la zona ventral que està millor ventilada rep un increment de flux sanguini i la zona dorsal, que està millor perfosa, millora la seva ventilació. En conseqüència, es produeix una millora en la relació V / Q amb el consegüent augment de l'oxigenació.
Això també permet uns paràmetres de ventilació mecànica menys agressius, amb disminució de la FiO2 i de la PEEP, disminuint d'aquesta manera el risc de barotrauma o de toxicitat per O2.
Generalment, no es produeixen canvis hemodinàmics en paràmetres de TAm, FC i PVC quan es canvia de posició supina a decúbit pron.
Les contraindicacions més rellevants són:
- Fractures vertebrals inestables amb tracció esquelètica
- PIC altes
- inestabilitat hemodinàmica
- grans cremats
- Ferides obertes en zona ventral o facial.
- Fractures pèlviques.
Després del sisè dia de la lesió pulmonar s'inicia el procés de destrucció alveolar i fibrosi, per la qual cosa es recomana un ús de la tècnica de forma precoç, entre el 4-6 dies.
Per raons que es desconeixen, entre el 17 i el 37% dels pacients no reaccionen al canvi de posició a DP, són els anomenats "no responedors". La resposta no és predictible, per la qual cosa si es col·loca un pacient en DC i no s'observen els beneficis en un curt espai de temps es retorna al pacient a decúbit supí, i es valoraran altres teràpies alternatives per al SDRA (NO inhalat, ECMO ...)
El temps que ha d'estar un pacient en decúbit pron és, encara avui, un tema controvertit, encara que els últims estudis realitzats a pacients de COVID recomanen una estada de 16h, després d'aquest temps es retorna el pacient al decúbit supí i es valora la necessitat d’un nou canvi de posicionament depenent de la resposta a l'oxigenació del pacient a la nova posició.
Les complicacions descrites en el DC són més relacionades amb el moment d'execució del canvi més pels canvis fisiològics per la postura. Entre elles trobem:
- extubació accidental
- Pèrdua d'accessos vasculars
- Danys neuromusculars per la postura
- Edemes facials i periorbitals
- UPP en punts de pressió.
- Regurgitació de la nutrició enteral.
2.1. Tècnica de pronació. Exemple de protocol.
Com s'ha comentat la majoria de les complicacions sorgeixen en el moment de pronació, per la qual cosa és responsabilitat d'infermeria reduir riscos mitjançant una adequada preparació.
S'ha de suspendre la nutrició enteral (si és portador), comprovar la permeabilitat de la sonda nasogàstrica i la retenció gàstrica mitjançant la col·locació d'una borsa en declivi, ajudant així al buidament gàstric per evitar broncoaspiracions.
Es recomana realitzar la higiene el pacient per la cara anterior i la hidratació de punts de pressió amb àcids grassos (alguns protocols indiquen la col·locació d'apòsits protectors). Es realitza la cura de ferides i vies d'accés comprovant la correcta fixació. Si cal es buiden les bosses col·lectores de drenatge i es valora la col·locació d’allargadors.
Col·locar la sonda vesical (pinçada) i drenatges toràcics o abdominals als peus del llit, entre les cames del pacient.
Es realitza la higiene ocular, i es lubriquen i clouen els dos ulls.
Es comprova la pressió del pneumotaponament, la fixació del tub i la folgança de les tubuladures, que no es trobin atrapades. Aspirar secrecions per tub traqueal i en cavitat bucal.
En relació a la posició de la via central es decideix el costat de gir del pacient. Normalment es decideix el gir cap al costat contrari de la posició del catèter central.
Es valora, al costat del metge intensivista la necessitat d'administració de bolus puntual de sedoanalgèsia i relaxació i d'augmentar la FiO2 durant l'execució.
Retirar els elèctrodes del monitor i desconnectar tots els cables de mesurament que no siguin imprescindibles, deixant la pulsioximetria.
L'execució es realitza entre 5 professionals (en situació ideal): El metge a la capçalera, és el responsable de la via aèria i la sonda nasogàstrica. El zelador i la infermera es col·loquen a la banda del llit on el pacient té col·locada la via central. A la banda oposada un segon zelador i l'auxiliar d'infermeria. (El personal variarà en funció de la corpulència del pacient i la disponibilitat de personal en la unitat).
S'ha de situar el braç contralateral a la inserció del catèter central amb el palmell de la mà cap amunt i sota el gluti, per evitar luxacions d'espatlla.
Es desplaça al pacient fins a l'extrem del llit contrari al sentit del gir, és a dir, on té inserit el catèter central. A continuació, es gira de manera que queda en decúbit lateral. Es col·loquen 3 coixins, una a zona escapular, una altra a la zona de cresta ilíaca i la tercera als turmells. A sobre del coixí del maluc es recomana la col·locació d'un xopador i un altre al cap per evitar que salivi o secrecions taquin els llençols.
El coixí de la zona escapular eleva el tòrax reduint el pes exercit pel cos sobre el pit i al costat l'elevació de la pelvis pel coixí col·locada a la cresta ilíaca allibera l'abdomen i el diafragma, de manera que s'afavoreix el moviment respiratori, a més d'evitar la hiperextensió de la columna lumbar.
El tercer coixí, situada sota dels turmells, mantindrà el peu alineat amb un angle de 90 °, evitant d'aquesta manera el "peu equí".
Es completa el gir per posicionar en decúbit pron sobre els coixins, si cal s'estiren els coixins per l'altre extrem per assegurar que no quedin arrugades, i s'acaba centrant al pacient i comprovant la correcta alineació corporal.
El cap i braços han de col·locar-se de forma fisiològica per evitar lesions neuromusculars, per això el cap es recolza sobre un costat lleugerament lateralitzat, pot ajudar la col·locació d'un rodet o tovallola sota el cap per evitar la hiperextensió i compressions sobre el tub endotraqueal. El braç situat cap a on va dirigida la cap es situa al llarg del cos en posició fisiològica, en rotació interna amb el palmell de la mà cap amunt i el colze i l'espatlla amb una lleugera flexió de 20-30 °. El braç contralateral es col·loca en sentit contrari, quedant la mà per sobre del cap en rotació externa amb el colze i l'espatlla flexionats 90 °.
Es reinicia el monitoratge mitjançant la col·locació contralateral dels elèctrodes, es comprova l'estat hemodinàmic i la correcta ventilació, la posició del tub i vies d'accés, es reinicien perfusions i nutrició, i es posiciona adequadament l’urinometre i drenatges.
Finalment, es posiciona el llit en anti-Trendelemburg amb 10-15 ° d'inclinació i es realitza el registre en la història clínica del pacient.
2.2. Cures específiques
S'han de realitzar canvis posturals de cap i braços cada 3 hores, és una tècnica que la realitza la infermera, si és possible amb ajuda del zelador o auxiliar. Per a això es desplaça el braç elevat de manera que queden els dos braços situats al llarg del cos. Es comprova l'inflat del pneumotaponament, s'aspira la cavitat bucal per eliminar l'excés de saliva. Es subjecta el tub endotraqueal i la sonda nasogàstrica amb la mateixa mà. S'eleva el cap amb l'altra mà, realitzant el gir d'aquesta amb un moviment coordinat. És preferible que l'auxiliar o zelador estiguin presents per elevar lleugerament al pacient des de la cintura escapular. Es canvia el xopador del cap, es posiciona de nou recolzant el cap al corró i s'eleva el braç corresponent.
Cada 6 hores o per torn, depenent del protocol de centre, es realitza la cura ocular, aixecant els apòsits realitzant la higiene d'aquests, lubricant-los i de nou ocloent-los. Es valorarà l'edema orbital i l'estat de les conjuntives.
La higiene general s'ha de fer coincidir amb el canvi a decúbit supí, evitant d'aquesta manera girs innecessaris que podrien comportar complicacions.
S'ha de tenir especial cura en la prevenció i vigilància de les UPP, fent una bona hidratació amb olis d'àcids grassos o col·locació d'apòsits de prevenció.
Igualment, s'ha de realitzar una vigilància estreta a les intoleràncies de la NE. L'ús d'opioides i relaxants musculars disminueixen el peristaltisme pel que és habitual el reflux gastroesofàgic o vòmits.
3. ÒXID NÍTRIC INHALAT
La teràpia amb òxid nítric (ON) inhalat és una tècnica incorporada a l'ús del pacient amb SDRA per tal de millorar l'oxigenació en pacients amb hipoxèmia severa.
L'ON és un radical lliure, que no té càrrega elèctrica la qual cosa li permet difondre lliurement a través de les membranes cel·lulars. Té capacitat vasodilatadora, relaxa la musculatura llisa vascular i regula el to vascular sistèmic i pulmonar.
A causa de la seva ràpida inactivació per l'hemoglobina no és possible la seva administració per via sistèmica, però, per via inhalatòria l'ON difon de l'alvèol a la circulació pulmonar produint vasodilatació a aquest nivell, per tant, es defineix com un vasodilatador pulmonar selectiu.
Té gran afinitat amb l'hemoglobina, formant la metahemoglobina i inactivant la seva acció, és reduïda per la metahemoglobina reductasa dels eritròcits i eliminada per via renal.
L'administració d'ON inhalat augmenta la relació ventilació / perfusió, millora l'oxigenació, redueix la PAP i redueix les demandes d'oxigen del ventricle dret.
Està indicada en pacients amb pressió pulmonar superior a 50% de la pressió arterial sistèmica mitjana o pressió pulmonar mitjana major de 25 mmHg, pacients amb cardiopatia congènita, pacients sotmesos a trasplantament cardíac i pacients amb SDRA amb hipoxèmia greu.
Està contraindicat en pacients amb deficiència de l'enzim metahemoglobina reductasa, pacients amb trastorns de la coagulació, hemorràgia intracranial o fallada cardíaca esquerre sever.
A la Imatge 40 es redacta l'esquema recomanat per l'ús de la teràpia amb òxid nítric inhalat en el SDRA.

Imatge 41: Esquema recomanat per a l'ús d'ON en el SDRA
Font: https://dx.doi.org/10.7399/fh.2017.41.2.10533.
4. ECMO. OXIGENACIÓ AMB MEMBRANA EXTRACORPÒRIA
Les tècniques de suport vital extracorpori fan referència a aquelles tècniques instrumentals amb capacitat de suplir total o parcialment la funció d'un òrgan determinat. La tècnica ECMO pot substituir la funció cardíaca o la funció respiratòria.
Consisteix en l'extracció de sang venosa de l'organisme, és impulsada mitjançant una bomba fins a l’oxigenador i és retornada al pacient oxigenada i lliure de CO2. Pot ser retornada a l'organisme per un accés venós, en aquest cas es realitza un suport respiratori exclusiu, o per un accés arterial, on tindria lloc un suport cardíac i respiratori.
L’ECMO VV (suport respiratori) la sang es drena i es retorna a sistema venós del pacient, de manera que el circuit està connectat en sèrie al cor i els pulmons. En canvi, en l’ECMO VA (suport respiratori-circulatori) el circuit transcorre en paral·lel.
Igual que la ventilació mecànica, la tècnica de suport amb ECMO no és una tècnica curativa per se, és a dir, realitza el suport de funció respiratòria o cardíaca a l'espera de la recuperació de l'òrgan afectat. Per tant, les indicacions que ha de complir el pacient per a beneficiar-se d'aquesta tècnica són:
- Pacients amb disfunció pulmonar o cardíaca greu en què ha fracassat el tractament convencional
- La disfunció ha de ser potencialment reversible.
Les indicacions d'ECMO com assistència respiratòria (ECMO VV) són:
- Insuficiència respiratòria aguda hipoxèmica greu o insuficiència respiratòria aguda hipercàpnica greu (PaCO2> 100 mmHg durant més de 6 hores).
- Pacients amb fallada precoç de l'empelt després d'un trasplantament pulmonar.
- Pacients en llista d'espera per a trasplantament pulmonar, en situació de gran deteriorament i amb necessitat d'intubació i ventilació mecànica.
4.1. Components de sistema
El sistema es compon dels següents components acoblats en sèrie:
Cànules: Fabricades amb poliuretà i reforçades amb anells d'acer inoxidable ràdio-opaques, flexibles i resistents al recolzament. La selecció de cànules es realitza en funció de la mida del pacient i del tipus de suport ECMO que es decideixi. Per assegurar el flux adequat i la menor resistència es tria el de major calibre possible.
Circuit: Connecten amb les cànules. Es componen d'una línia de drenatge venós i una línia de retorn arterial. Poden disposar o no d'un "pont", que és una connexió entre el costat arterial i el venós permetent fer recircular la sang.
Consola: Té la funció de control hemodinàmic i de subministrar la força electromotriu a la bomba. Registra la informació aportada pels sensors de seguretat i regula la velocitat de rotació de la bomba centrífuga.
Bomba centrífuga: Proporciona l'energia necessària per impulsar la sang.
Oxigenador de membrana: Es compon d'un espai gasós i un espai sanguini separats per una membrana, complint la transferència de gasos per difusió.
Mesclador oxigen aire: dispositiu que permet la regulació de la proporció d'oxigen / aire i el flux de gas que entra l'oxigenador. El control de l'oxigenació es realitza de forma directa subministrant major proporció d'oxigen pel mesclador, mentre que el control de CO2 es realitza variant el flux de gas, a l'augmentar el flux de gas s'augmenta l'eliminació de CO2 i viceversa.
Intercanviador de calor: La sang ha de ser escalfada abans de ser retornada al pacient, ja que va perdent calor en el trajecte del circuit, s'ha de recuperar la normotèrmia a 36 ° per evitar complicacions del ritme cardíac. Aquesta funció es realitza mitjançant el contacte directe amb un tub per on circula aigua calenta a temperatura controlable.
4.2. Complicacions del tractament amb ECMO
Les complicacions derivades del tractament amb ECMO sempre són greus i potencialment fatals per la qual cosa el personal mèdic i d'infermeria ha de tenir una adequada formació sobre el tractament i ha d'haver un seguiment i control continu del pacient. Les complicacions es divideixen en mecàniques i mèdiques.
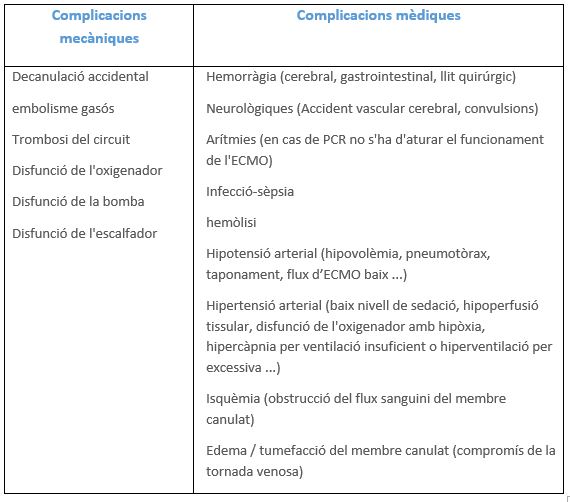
Taula 10: Taula adaptada de comparació entre humidificació passiva i humidificació activa
El pacient portador de tractament amb ECMO també és un pacient intubat, per tant, les cures d'infermeria són els mateixos que en el pacient sotmès a ventilació mecànica, tenint especial interès les possibles complicacions afegides de l'ECMO.
Per tal d'evitar la coagulació en les línies de sistema, el pacient serà portador d'una perfusió d'heparina. Especial cura durant les aspiracions tant per tub com a cavitat bucal pel risc de sagnat, minimitzant les actuacions. S'ha de complir un estricte control de l'anticoagulació, amb control analític seriat.
La posició del pacient ha de ser el decúbit supí amb el capçal lleugerament incorporat, i les mobilitzacions per a higiene i hidratació han de ser en bloc, preferentment girant cap al costat canulado.
Control estricte de possibles sagnats en residu gàstric o deposicions.
Col·locació de Neuromonitorització mitjançant el BIS, amb el control i registre horari.
Per realitzar la vigilància de possibles complicacions neurològiques es realitza el control pupil·lar dues vegades per torn.
Cura de la inserció de cànules amb la desinfecció cada 24 hores amb clorhexidina alcohòlica. Es recomana la utilització d'apòsits d'escuma per evitar les UPP provocades per les cànules. Vigilància d'edema en extremitat canulada o possible síndrome compartimental, control de polsos distals, temperatura i coloració, i comparar amb l'extremitat contralateral.
Pel que fa a les cures sobre el funcionament del sistema, igual que a la ventilació mecànica s'ha de realitzar un control de l'adequat funcionament de cada un dels components de sistema, control d'alarmes, verificar l'absència de coàguls, fibrina o aire a l’oxigenador o línies, tant d'entrada com de retorn.
Registre de paràmetres: Saturació venosa d'O2 (SatvO2), pressió de la cànula venosa i arterial, pressió interna de l'oxigenador, FiO2, litres / minut al cabalímetre, revolucions / min i flux.
5. TOMOGRAFIA D’IMPEDÀNCIA ELÈCTRICA (TIE)
La Tomografia d’impedància elèctrica (TIE) és una tècnica d'imatge, no invasiva i sense radiació, a partir de mesuraments elèctrics de superfície. Per aconseguir la imatge es situen els elèctrodes conductors en la pell del pacient voltant de la zona d'estudi i s'apliquen petites corrents d'alta freqüència i baixa intensitat, els elèctrodes adjacents capten les diferències de potencial i el tradueixen mitjançant un maquinari en una imatge. Es basa en el principi físic de la bioimpedància, que es defineix com l'oposició que presenten els teixits biològics al pas d'un corrent elèctric altern a través d'ells.La TIE s'ha descrit com un nou mètode de monitoratge en el pacient crític en ventilació mecànica a causa de la seva aplicabilitat per a la monitoratge de la ventilació i la perfusió pulmonar.
La informació que proporciona la TIE pot ser útil per:
- Valorar la funció pulmonar
- Monitorar el patró ventilatori
- Estudiar la ventilació i la perfusió d'una zona d'interès al tòrax
- Analitzar els canvis de morfologia a la via aèria superior
- Estimar el volum de fluids toràcics en pacients amb insuficiència cardíaca amb edema pulmonar agut.
- Intervenir la pressió en el circuit arterial pulmonar.
Aquesta informació és de gran utilitat en el maneig de pacients amb Lesió pulmonar aguda (LPA) o SDRA, que presenten un pulmó heterogeni amb zones de col·lapse alveolar, zones de sobredistensió, d'edema intersticial, etc., objectivant in situ els canvis realitzats en els paràmetres respiratoris per tal de millorar l'oxigenació i ventilació i evitar complicacions, i d'aquesta manera optimitzar els paràmetres de forma individualitzada.
BIBLIOGRAFIA
- Casabona I, Santos R, Lillo M. Historia y evolución de la ventilación mecánica. [Internet]; 2017. Disponible en:https://fcsalud.ua.es/es/portal-de-investigacion/documentos/monografias-libros-y-capitulos-2016/historia-y-evolucion-de-la-ventilacion-mecanica.pdf.
- Dräger. https://www.draeger.com/Library/Content/technology-for-life-br-9070355-en.pdf. [Online].
- García-Talavera, I., Lobato, S. D., Bolado, P. R., Villasante, C. Músculos respiratorios. Arch Bronconeumol [Internet]. 1992;, 28(5), 239-246. Disponible en:https://www.sciencedirect.com/science/article/abs/pii/S0300289615313351
- Mena, E. C., & Bolton, R. M. Aparato respiratorio. Mediterráneo [Internet] 1999; 27, 185-189. Disponible en: https://d1wqtxts1xzle7.cloudfront.net/36915107/Aparato_Respiratorio_Fisiologia_y_Clinica_5%C2%AA_Ed.pdf?1425936221=&response-content-disposition=inline%3B+filename%3DAparato_Respiratorio_Fisiologia_y_Clinic.
- Turchetto E.S, Tusman G. Respiratorio. En: Ceraso D.H. Terapia Intensiva. 4º Edición. Buenos Aires. Médica Paramericana; 2007. p.175-359.
- Clemente F.J. Iniciación a la Ventilación Mecánica: Aplicaciones y Cuidados. 2º Edición. Formación Continuada Logoss; 2006.
- Sánchez T., Concha I. Estructura y Funciones del sistema respiratorio. Neumol Pediatr [Internet]. 2018; 13 (3): p. 101-106. Disponible en:https://neumologia-pediatrica.cl/index.php/NP/article/view/212
- García E., Sandoval J.C., Díaz L.A., Salgado J.C. Ventilación mecánica invasiva en EPOC y asma. Med Intensiva [Internet].2011; 35(5): p.288-298. Disponible en:https://medintensiva.org/es-ventilacion-mecanica-invasiva-epoc-asma-articulo-S0210569110002871
- Goñi R., Yoldi E., Casajús L., et al. Fisioterapia respiratoria en la unidad de cuidados intensivos: Revisión bibliográfica. Enferm Intensiva [Internet]. 2018; 29 (4): p.169-181. Disponible en:https://www-sciencedirect-com.sabidi.urv.cat/science/article/pii/S1130239918300580
- Colaianni N., Castro M. Terapia nasal de alto flujo en la insuficiencia respiratoria aguda hipoxémica por SARS-CoV-2 .Rev Patol Respir [Internet]. 2020; 23 (3): p. 99-107. Disponible en:https://www.revistadepatologiarespiratoria.org/descargas/PR_23-3_99-107.pdf
- Guérin C., Reignier J., Richard JC., et al. Posicionamiento en decúbito prono en el síndrome de dificultad respiratoria aguda grave. N Engl J Med [Internet]. 2013; 368: p.2159-2168. Disponible en: https://www.nejm.org/doi/full/10.1056/nejmoa1214103
- Thompson B.T., Chambers R.C., Liu K.D. Síndrome de distrés respiratorio agudo. N Engl J Med [Internet]. 2017; 377: p. 562-572. Disponible en:https://www.nejm-org.sabidi.urv.cat/doi/10.1056/NEJMra1608077?uri_ver=Z39.88-2003&rfr_id=ori:rid:crossref.org&rfr_dat=cr_pub0pubmed
- Colaboradores de Wikipedia. Relación ventilación-perfusión [Internet]. Wikipedia, La enciclopedia libre, 2021. Disponible en:https://es.wikipedia.org/w/index.php?title=Relaci%C3%B3n_ventilaci%C3%B3n-perfusi%C3%B3n&oldid=134126240.
- Colaboradores de Wikipedia. Sistema de control de la respiración [Internet]. Wikipedia, La enciclopedia libre; 2021 feb 18, 12:52 UTC [cited 2021 abr 15]. Disponibleen: https://es.wikipedia.org/w/index.php?title=Sistema_de_control_de_la_respiraci%C3%B3n&oldid=133321088.
- Aristizábal-Salazar, R. E., Calvo-Torres, L. F., Valencia-Arango, L. A., Montoya-Cañon, M., Barbosa-Gantiva, O., Hincapié-Baena, V. Equilibrio ácido-base: el mejor enfoque clínico. Revista Colombiana de Anestesiología, [Internet]; 2015 43(3), 219-224. Disponible en:https://www.sciencedirect.com/science/article/pii/S0120334715000441
- Cruz Mena E, Moreno B. Aparato Respiratorio: Fisiología y Clínica, cuarta edición. [Internet]Publicación Técnica Mediterráneo, Santiago de Chile. 1999. Disponible en: http://www.untumbes.edu.pe/vcs/biblioteca/document/varioslibros/0562.%20Aparato%20respiratorio.%20Fiaiolog%C3%ADa%20y%20cl%C3%ADnica.pdf
- Colaboradores de Wikipedia. Hipoxia. Wikipedia, La enciclopedia libre [Internet]; 2021 [fecha de consulta: 16 de abril del 2021]. Disponible enhttps://es.wikipedia.org/w/index.php?title=Hipoxia&oldid=133783721.
- Colaboradores de Wikipedia. Hipercapnia. Wikipedia, La enciclopedia libre [Internet] 2020. Disponible enhttps://es.wikipedia.org/w/index.php?title=Hipercapnia&oldid=131748438.
- Masclans, J. R., Pérez-Terán, P., Roca, O. Papel de la oxigenoterapia de alto flujo en la insuficiencia respiratoria aguda. Medicina Intensiva [Internet] 2015; 39(8), 505-515.https://www.sciencedirect.com/science/article/abs/pii/S0210569115001217
- Arraiza Gulina, N. Guía rápida y póster de dispositivos de oxigenoterapia para enfermería. [Internet] 2015. Disponible en:https://academica-e.unavarra.es/handle/2454/18478
- Palacio Herrero, C. Intervención de la enfermería en la cámara hiperbárica.2015. Disponible en:https://repositorio.unican.es/xmlui/handle/10902/7470
- Vásquez Teran A, Díaz Rodríguez S, Alarcón Hinojosa M, Iza Niza A, Herrera Bastidas G, Casa Tipán J. Cuidados de Enfermería al inicio de Ventilación Mecánica Invasiva en la Unidad de Cuidados Intensivos. CAMbios-HECAM [Internet]. 14may2020 [citado 24abr.2021]; 18(2):106-15. Disponible en:https://revistahcam.iess.gob.ec/index.php/cambios/article/view/558
- Aristizábal-Salazar, R. E., Calvo-Torres, L. F., Valencia-Arango, L. A., Montoya-Cañon, M., Barbosa-Gantiva, O., Hincapié-Baena, V. Equilibrio ácido-base: el mejor enfoque clínico.Rev Colomb Anestesiol. [Internet] 2015; 43(3), 219-224. Disponible en:https://www.sciencedirect.com/science/article/pii/S0120334715000441
- Mugarra, G. Dispositivos para la ventilación de urgencia no quirúrgica. Manejo de la vía aérea. Disponible en:https://sofos.scsalud.es/sofosdocs/Urgencias/MVAA2015_5/modulos/3/MVAA%20M3%20T1.pdf
- Elsevier Connect. Inserción de la mascarilla laríngea de intubación Fastrach. (MLF). 2017. Disponible en:https://www.elsevier.com/es-es/connect/medicina/insercion-de-la-mascarilla-laringea-de-intubacion-fastrach-mlf
- Colaboradores de Wikipedia. Intubación traqueal. Wikipedia, la enciclopedia libre. 23 de abril de 2021. Disponible en: https://en.wikipedia.org/w/index.php?title=Tracheal_intubation&oldid=1019436227 .
- Melgar, A. B., Galván, M. J., Gandullo, E. V., Hidalgo, A. G. Manejo del paciente traqueostomizado, cánulas y aplicación de fármacos inhalados. Manual de diagnóstico y terapéutica en neumología. 3º edición. Neumosur, [Internet] 2016; 293-299. Disponible en: https://www.neumosur.net/files/publicaciones/ebook/25-TRAQUEOSTOMIZADO-Neumologia-3_ed.pdf
- Gutiérrez Muñoz Fernando R.. Insuficiencia respiratoria aguda. Acta méd. peruana [Internet]. 2010 Oct; 27(4 ): 286-297. Disponible en:
- http://www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S1728-59172010000400013&lng=es.
- Hernández-López GD, Zamora GSE, Gorordo SLA, et al. Síndrome de insuficiencia respiratoria aguda. Rev Hosp Jua Mex. [Internet] 2015;82(1). Disponible en:https://www.medigraphic.com/cgi-bin/new/resumen.cgi?IDARTICULO=57596
- Carpio, C., D. Romera, J. Fernández-Bujarrabal. "Insuficiencia respiratoria aguda." Medicine-Programa de Formación Médica Continuada Acreditado 10.63. [Internet] 2010; 4332-4338. Disponible en:https://dialnet.unirioja.es/servlet/articulo?codigo=3316690
- Palencia-Herrejón, E., Borrallo-Pérez, J., Pardo-Rey, C., & de la SEMICYUC, G. D. Intubación del enfermo crítico. Med Intensiva. [Internet] 2005; 32(Supl. 1), 3-11. Disponible en:https://www.medintensiva.org/es-pdf-13116121
- Rooco, C., Guzmán, J. Manejo de la vía aérea por acceso infraglótico: ventilación jet y cricotirotomía. Rev Chil Anest [Internet] 2010; 39, 158-66. Disponible en:http://www.sachile.cl/upfiles/revistas/4ce1456608bc9_rocco.pdf
- Moya, C. Sistemas de humidificación en ventilación mecánica. Mirada de un terapeuta respiratorio. Teoría y praxis investigativa, 2008; 3(2), 73-82. Disponible en:https://Dialnet-SistemasDeHumidificacionEnVentilacionMecanicaMirad-3701012.pdf
- Quintana Carrasco, J. K. Manejo fisioterapéutico de humidificación en ventilación mecánica invasiva, 2018. Disponible en:https://core.ac.uk/download/pdf/230598397.pdf
- Dávila Cabo de Villa Evangelina, López González Rosendo, Márquez Ercia Fernando, Hernández Dávila Carlos. Intubación de secuencia rápida. Medisur [Internet]. 2015 Ago ; 13( 4 ): 533-540. Disponible en:http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1727-897X2015000400010&lng=es.
- González, M. G. Procedimiento de traqueostomía percutánea: control y seguimiento de enfermería. Enfermería intensiva [Internet]. 2009; 20(2), 69-75. Disponible en:https://www.sciencedirect.com/science/article/abs/pii/S1130239909711484
- Hernández, C. P., Santos, M. M., Huelva, A. B. Traqueostomía: Indicaciones, técnica y complicaciones. Intubación. Disponible en:https://seorl.net/PDF/Laringe%20arbor%20traqueo-bronquial/110%20-%20TRAQUEOTOM%C3%8DA%20INDICACIONES,%20T%C3%89CNICA%20Y%20COMPLICACIONES.%20INTUBACI%C3%93N.pdf
- Melgar, A. B., Galván, M. J., Gandullo, E. V., Hidalgo, A. G. Manejo del paciente traqueostomizado, cánulas y aplicación de fármacos inhalados. Manual de diagnóstico y terapéutica en enumología. 3º edición. Neumosur [Internet] 2016; 293-299. Disponible en:https://www.neumosur.net/files/publicaciones/ebook/25-TRAQUEOSTOMIZADO-Neumologia-3_ed.pdf
- Por I., Ramchandani A., Moreno M. Ventilación Mecánica: Conocimientos básicos. https://especialidades.sld.cu/enfermeriaintensiva/files/2014/04/vent_mecanic_princ_basic.pdf
- Gutiérrez Muñoz Fernando. Ventilación mecánica. Acta méd. peruana [Internet]. 2011 Abr; 28( 2 ): 87-104. Disponible en:http://www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S1728-59172011000200006&lng=es.
- Sánchez, J. I., Lozano, R. M., Tortosa, F. C., Morales, M. R., Dormal, F. P., & Amorós, A. L. PROBLEMAS PSICOLÓGICOS EN PACIENTES SOMETIDOS A VENTILACIÓN MECÁNICA. Enfermería Global [Internet] 2002; 1. Disponible en: https://digitum.um.es/digitum/bitstream/10201/23857/1/680-3168-3-PB.pdf
- Hernández-López GD, Zamora GSE, Gorordo SLA, et al. Síndrome de insuficiencia respiratoria aguda. Rev Hosp Jua Mex. 2015;82(1). Disponible en: https://www.medigraphic.com/cgi-bin/new/resumen.cgi?IDARTICULO=57596
- Rodriguez-Buenahora Ruben Dario, Ordoñez-Sánchez Sergio Alexander, Gómez-Olaya Jimmy Leandro, Camargo-Lozada Marly Esperanza. Decúbito prono en el Síndrome de Dificultad Respiratoria Aguda, de la fisiología a la práctica clínica. Medicas UIS [Internet]. 2016 Aug; 29 (2): 81-101. Disponible en:http://www.scielo.org.co/scielo.php?script=sci_arttext&pid=S0121-03192016000200009&lng=en.
- Martinón-Torres, F., Martinón-Sánchez, J. M. Toracocentesis y drenaje pleural. An Pediatr Contin [Internet] 2003; 1(3), 159-165. Disponible en:https://www.elsevier.es/es-revista-anales-pediatria-continuada-51-articulo-toracocentesis-drenaje-pleural-S1696281803716084
- Estrada Masllorens, J. M., Galimany Masclans, J., Sarria Guerrero, J. A. Drenaje torácico cerrado. Sistema de recogida no reutilizable: Pleur-evac®. Nursing [Internet] 2012; vol. 30, num. 6, p. 54-58. Disponible en:http://diposit.ub.edu/dspace/handle/2445/33264
- Iñiguez, F. Terapia inhalatoria en los pacientes con ventilación mecánica domiciliaria. Neumol Pediátr, [Internet] 2012; 87. Disponible en:https://www.researchgate.net/profile/Fernando-Iniguez/publication/308715130_Terapia_inhalatoria_en_los_pacientes_con_Ventilacion_Mecanica_Domiciliaria/links/57ec76b108ae92eb4d265ba5/Terapia-inhalatoria-en-los-pacientes-con-Ventilacion-Mecanica-Domiciliaria.pdf
- Retuerto Platero, C. Guía de cuidados de enfermería al paciente adulto en terapia de oxigenación por membrana extracorpórea (ECMO) 2016. Disponible en:https://core.ac.uk/download/pdf/211101545.pdf
- Lema, B. D., Riu, P., Casan, P. Tomografía por impedancia eléctrica. Estandarización del procedimiento para su aplicación en neumología. Arch. Bronconeumol. [Internet] 2006; 42(6), 299-301. Disponible en:https://medes.com/publication/29610
- Riera J., Riu P.J., Casan P., Masclans J.R. Tomografía de impedancia eléctrica en la lesión pulmonar aguda. Med. Intensiva [Internet]. 2011 nov; 35(8): 509-517. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0210-56912011000800009&lng=es.
- Monsalve-Naharro José Ángel, Domingo-Chiva Esther, García Castillo Sergio, Cuesta-Montero Pablo, Jiménez-Vizuete José María. Óxido nítrico inhalado en pacientes adultos con síndrome de distrés respiratorio agudo. Farm Hosp. [Internet]. 2017 Abr; 41( 2 ): 292-312. Disponible en:http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1130-63432017000200292&lng=es.
- López, M. R., Canzobre, S. R. Ferreiro, A. P. Protocolo de manejo del paciente con terapia de óxido nítrico. Enfermería en cardiología: revista científica e informativa de la Asociación Española de Enfermería en Cardiología, [Internet] 2017; (72), 56-62. Disponible en:https://dialnet.unirioja.es/servlet/articulo?codigo=6308145
- López, L. R. El decúbito prono en el Síndrome de Distrés Respiratorio del Adulto: cuidados de enfermería. Enferm Intensiva [Internet] 2002; 13(4), 146-154. Disponible en:https://dialnet.unirioja.es/servlet/articulo?codigo=636868
- Iñiguez, F. Terapia inhalatoria en los pacientes con ventilación mecánica domiciliaria. Neumol Pediátr. 2012; 87. Disponible en:https://www.researchgate.net/profile/Fernando-Iniguez/publication/308715130_Terapia_inhalatoria_en_los_pacientes_con_Ventilacion_Mecanica_Domiciliaria/links/57ec76b108ae92eb4d265ba5/Terapia-inhalatoria-en-los-pacientes-con-Ventilacion-Mecanica-Domiciliaria.pdf
- Estrada Masllorens, J. M., Falcó Pegueroles, A. M., Moreno Arroyo, M. C. Drenaje torácico cerrado. Procedimiento y cuidados de enfermería a propósito de un caso. Nursing [Internet] 2012, vol. 30, num. 5, p. 50-57. Disponible en: https://core.ac.uk/download/pdf/16208296.pdf
