El envejecimiento activo es el proceso de optimización de las oportunidades de salud, participación y seguridad cuyo objetivo es mejorar la calidad de vida de las personas a medida que envejecen.
El envejecimiento saludable es el proceso continuo de fomentar y mantener la capacidad funcional, física y mental que permite el bienestar en la vejez.
2.1. ENVEJECIMIENTO ACTIVO
El envejecimiento activo fue adoptado por la Organización Mundial de la Salud (OMS) a finales de los años 90, con el objetivo de transmitir un mensaje más holístico y así reconocer los muchos otros factores que, junto con la salud, afectan al envejecimiento humano y a la población. En los últimos años, la acción sobre el envejecimiento se ha guiado por dos documentos de políticas internacionales: La Declaración Política y la Agenda Internacional de Madrid sobre el Envejecimiento y el Envejecimiento Activo: Un Marco de Políticas de la OMS. Ambos incluyen estándares internacionales de derechos humanos y los Principios de Independencia, Participación, Dignidad, Asistencia y Aspiraciones de las Naciones Unidas. Valoran positivamente el aumento global de la esperanza de vida y los recursos potenciales de las personas mayores. Destacan la importancia de mantener la salud durante estas etapas de la vida y los efectos beneficiosos de fomentar y promover la participación de las personas mayores. El último informe de la OMS sobre Envejecimiento y salud de 2015, que articula un marco para las intervenciones de salud pública contra el envejecimiento, introduce un cambio conceptual del envejecimiento activo al envejecimiento saludable, ya que enfatiza algo más que las estrategias de prevención de pérdidas relacionadas con la edad avanzada
sino también que mejoren la recuperación, la adaptación y el crecimiento psicosocial. Por lo tanto, al fijar el objetivo del envejecimiento en la estrategia de salud pública de la OMS, se considera el envejecimiento saludable en un sentido más amplio, que se basa en el curso de vida y las perspectivas funcionales.
2.2. ENVEJECIMIENTO SALUDABLE
El envejecimiento saludable se define como “el proceso de fomentar y mantener la capacidad funcional que permite el bienestar en la vejez”.
Los adultos mayores no forman un grupo único con las mismas necesidades, posibilidades y problemáticas. La experiencia de envejecer puede ser muy diferente, no solo en función de las características de la persona: sexo, edad, nivel socioeconómico, etc. sino también en base a muchos otros factores propios del entorno social en el que los mayores se integran.
Vivir un envejecimiento saludable requiere ser el protagonista de la propia vida y estar presente en todo lo que sucede alrededor, lo que permite mantener la capacidad de ser útiles y desarrollar la convivencia y la solidaridad.
La frecuencia e intensidad de la dependencia se pueden reducir mediante medidas sanitarias, prevención, seguimiento, control adecuado de las enfermedades y recuperación de la capacidad funcional. La mayoría de las personas mayores son mujeres y los sentimientos de soledad son más comunes. Para paliar este sentimiento es necesario el apoyo social, entendiendo el apoyo social como una red de relaciones que proporciona compañía, ayuda y alimento, como iniciador de conductas promotoras de la salud, porque reduce el impacto de los acontecimientos estresantes de la vida y, además, amortigua los efectos negativos. Es importante abordar el envejecimiento de manera proactiva y multidisciplinaria y elaborar propuestas que fortalezcan la participación de las personas mayores en el proceso de desarrollo e implementación de políticas públicas. La participación no se trata sólo de hablar y debatir. La participación debe significar avances concretos en la mejora y cambio de la realidad social de las personas mayores. La participación en la vida comunitaria es tan importante como la buena salud y los recursos adecuados para una vida digna. Las actividades encaminadas a promover un envejecimiento saludable pueden iniciarse de diferentes formas, pero todas tienen un objetivo básico: alcanzar la máxima capacidad funcional.
En su informe de 2015, la OMS usa los Objetivos de Desarrollo Sostenible (ODS) propuestos por las Naciones Unidas en el marco de la Agenda 2030. El ODS de “Hambre cero”, fija como principales objetivos la reversión de los patrones de malnutrición y de sedentarismo en la población, se priorizaron cuatro áreas de acción en las que trabajaría el sector:
- Un cambio en la forma en que vemos a las personas mayores y a las personas mayores.
- Crear un entorno adecuado para una persona mayor.
- Adaptar los sistemas de salud a las necesidades de las personas mayores.
- Creación de sistemas de mantenimiento a largo plazo.
El Decenio del Envejecimiento Saludable tiene como base la Estrategia mundial sobre el envejecimiento y la salud (2016-2030), que prevé la adopción de medidas multisectoriales para introducir un enfoque del envejecimiento saludable que abarque toda la vida, a fin de fomentar una vida más larga y saludable libre de discapacidad. Insta, para 2030, a reducir en un tercio la mortalidad prematura por enfermedades no transmisibles, mediante la prevención y el tratamiento, y promover la salud mental y el bienestar, las personas mayores serán el eje central del plan.
Entre algunas iniciativas propuestas para la mejora y el impulso del envejecimiento saludable se encuentra el Plan de atención integral a la fragilidad y promoción de la longevidad saludable en personas mayores de la comunidad de Madrid (2022-2025) en él se incluyen:
- Acciones dirigidas a mejorar la dieta para lograr y mantener un peso saludable.
La Subdirección General de Farmacia y Productos Sanitarios ha mejorado el acceso y la adquisición de dietoterápicos a través del suministro de éstos a hospitales del Servicio Madrileño de Salud (SERMAS) y a centros de asistencia social de titularidad pública dependientes de la Agencia Madrileña de Atención Social (AMAS). La Gerencia de Atención Primaria (GAP) dentro de su Cartera de Servicios Estandarizados (CSE) en el servicio de Atención a la persona mayor, con fragilidad o con deterioro funcional, incluyen el consejo sobre alimentación saludable.
o En los hospitales, los servicios de Geriatría, Medicina Interna, Endocrinología, Unidad de Disfagia y Consulta de Nutrición, realizan la valoración y control de los parámetros nutricionales en el adulto mayor, para la detección y abordaje de la sarcopenia, la malnutrición y los problemas de deglución adecuando las dietas individualmente según patologías. Asimismo, realizan educación sanitaria, recomendaciones dietéticas a familiares y prescripción de suplementos nutricionales si se precisan en hospitalización, consultas externas y a través del geriatra de enlace en pacientes institucionalizados en residencias.
o Los hospitales de apoyo, de media estancia y psiquiatría, realizan la valoración nutricional, el consejo nutricional, también implementan el Programa de Atención al Paciente con Disfagia y el Programa de Atención Farmacéutica al paciente con soporte nutricional. Además, el 66% de los hospitales de media estancia, cuentan con una Comisión de Nutrición Multidisciplinar donde revisan los menús por aporte nutricional y variedad en los platos.
o Tanto las Residencias como los Centros de Día contratados coinciden ambos en: - Elaboración de menús que garanticen la cantidad, calidad, el aporte calórico y dietético adecuado.
- Supervisión de menús por un médico o nutricionista.
- Selección adecuada de materias primas: productos frescos y de temporada limitando los alimentos ultra congelados y ultra procesados.
- Protocolos de alimentación e hidratación.
- Registro ingestas hídricas-hidratación oral. Las Residencias además incluyen el registro de alimentación oral y el registro de alimentación por sonda nasogástrica.
La Agencia Madrileña de Atención Social (AMAS) realiza tanto en sus Residencias y Centros de Mayores las siguientes actividades:
- Programa de alimentación y nutrición con consejo nutricional.
- Talleres y cartelería de “Coma sano y seguro”.
- Control de peso y talla, índice de masa corporal, pérdida porcentual de peso.
- Programa de Prescripción de Nutrición Enteral Domiciliaria(suplementación proteico-calórica).
El 80% de los ayuntamientos y el 81,8% de entidades prestadoras de servicios tienen actividades dirigidas a fomentar una alimentación saludable, mediante charlas presenciales, formaciones específicas y campañas informativas. Entre los contenidos figuran temas como recomendaciones generales sobre alimentación saludable, recomendaciones nutricionales en función de necesidades concretas y autovigilancia de aspectos concretos de salud.
En el Documento de consenso sobre prevención de la fragilidad en la persona mayor (2022) se recoge la evidencia recopilada por la Acción Conjunta ADVANTAGE, para facilitar la detección precoz de la fragilidad y el abordaje de la misma en el ámbito de atención primaria (AP), y facilitar la coordinación con otros niveles asistenciales y recursos comunitarios implicados en la atención de la persona mayor.
Este documento está dirigido a profesionales sanitarios, profesionales con competencias en gestión y decisión política y profesionales de otras áreas relacionadas con las personas mayores. El Grupo de Trabajo de prevención de fragilidad y caídas de la Estrategia de promoción de la salud y prevención (EPSP) considera que el documento va a contribuir a fomentar un envejecimiento saludable y a un sistema de cuidados centrados en la persona. Trata de contribuir a lograr un abordaje de la fragilidad homogéneo, mejorando su prevención, detección y manejo, donde también se contemplan aspectos nutricionales que previenen la situación vulnerable de los mayores.
Los predictores de un envejecimiento saludable están relacionados con factores del estilo de vida como el tabaquismo, el ejercicio y una dieta poco saludable. Existe evidencia limitada para evaluar el estilo de vida en personas mayores. Actualmente, vemos una negativa a reconocer la gravedad del problema de la desnutrición en poblaciones vulnerables como las personas frágiles y las personas con deterioro cognitivo. Cuando hablamos de estilos de vida no nos referimos a la eterna juventud, sino a factores que son necesarios para prevenir complicaciones y que confunden el posible impacto de las desigualdades en la implementación de estilos de vida saludables entre diferentes grupos de población. Las recomendaciones sobre el estilo de vida y la prevención de enfermedades para las personas mayores están influenciadas por los pensamientos de los profesionales de la salud sobre la situación de las personas mayores. Por otro lado, ellos mismos pueden tener una idea equivocada sobre su estado de salud real. Promover hábitos alimentarios saludables es importante para prevenir enfermedades degenerativas de la vejez, como la obesidad, la diabetes, la dislipidemia, la osteoporosis, las enfermedades cardiovasculares o el cáncer, que pueden prevenirse siguiendo un estilo de vida saludable desde una edad temprana. Los servicios sociales desempeñan un papel importante en la mejora de la calidad de los alimentos para las personas necesitadas, y en la distribución de alimentos y comidas preparadas, así como en actividades de apoyo social que proporcionan herramientas de autocuidado y motivación.
La nutrición es un aspecto clave de la prevención de enfermedades y está relacionada con una mayor esperanza de vida, lo que conduce a una mejor calidad de vida. Para crear programas dirigidos a promover estilos de vida saludables es necesario motivar a los pacientes incluyendo programas que incluyan actividad física y algunas recomendaciones dietéticas a incluir en el menú diario. Se deben incluir consejos sobre una adecuada alimentación basada en indicadores de buena calidad de la dieta y en la adherencia a la dieta mediterránea, como parte del consejo integral en estilo de vida.
La Sociedad Española de Nutrición Comunitaria (SENC) en diciembre de 2016, asume como principios básicos que una alimentación saludable sea nutritiva, disponible, aceptable, accesible a la mayoria de la población. acorde al entorno cultural, factible en cuanto a las recomendaciones, según su adopción confortable, justa y sostenible.
Para implementar las distintas estrategias, todos los profesionales implicados en el cuidado de las personas mayores deben estar capacitados para promover estos hábitos saludables. El plan terapéutico y de cuidados debe ser compartido por todos los profesionales que atienden a la persona mayor, ésta y las personas que la cuidan. Se debe proporcionar información adecuada, de manera que la persona pueda tomar las mejores decisiones en base a su autonomía, manteniendo el control de su vida independientemente de su estado de salud, estado funcional o entorno en el que viva.
2.2.1 Nutrición
Un correcto estado nutricional se encuentra estrechamente relacionado con la salud, la calidad de vida y el bienestar.
Las personas mayores son un grupo de riesgo de cambios en la situación nutricional, por ello es necesario dar consejos para prevenir la aparición de estos síndromes carenciales y nutricionales y para prevenir la obesidad, teniendo en cuenta las circunstancias de cada individuo, tipo de enfermedad, entorno social y grado de dependencia, que influyen en el cumplimiento de las recomendaciones de los profesionales de la salud.
Según los resultados obtenidos en el Estudio Fontactiv (2022), Prácticamente un 17% de la población mayor de 65 años en España no tiene el apetito regulado, es decir, no come en las horas estimadas para hacerlo (un 16% para las personas entre 65 y 74 años). Además, un 13% de nuestros mayores declaran no disfrutar comiendo, situación que también empeora a medida que aumenta la edad, y también de forma más acusada en el caso de las mujeres (un 17% aproximadamente se pronuncia en este sentido cuando tienen más de 75 años de edad). Los hombres, en general, disfrutan más que las mujeres comiendo, y ello en cualquiera de los dos intervalos de edad. Cuando a la persona se le pregunta si come por obligación, los resultados confirman los resultados anteriores, sobre todo, en el caso de las mujeres mayores de 75 años, donde el porcentaje de respuestas positivas es prácticamente del 24%, frente al 16% de los hombres y aumentando notablemente respecto al porcentaje observado entre los 65 y los 74 años de edad. En línea con lo anterior, un 37% de la población mayor de 65 años se sacia muy rápidamente cuando come, de nuevo mostrando una correlación positiva con la edad, y sobre todo en el caso de las mujeres (un 41% aproximadamente en el caso de las mujeres entre 65 y 74 años de edad; un 44% para las mujeres mayores de 75 años). En el caso de los hombres los porcentajes, aunque altos, son inferiores a los observados para el caso femenino: un 27% aproximadamente, cuando hablamos de edades comprendidas entre los 65 y 74 años, que aumenta al 34% aproximadamente cuando nos centramos en los hombres de 75 y más años. Aproximadamente el 12% de la población mayor de 65 años deja siempre comida en el plato, con porcentajes similares entre hombres y mujeres, y para ambos intervalos de edad.
Beneficios de una alimentación saludable:
- Evita la obesidad y sus complicaciones.
- Favorece el control de la tensión arterial.
- Contribuye a regular los niveles de glucosa.
- Retrasa la aparición de diabetes mellitus.
- Ayuda a regular los niveles de colesterol.
- Disminuye el riesgo de infarto de miocardio.
- Disminuye el riesgo de trombosis e infarto cerebral.
- Mejora la capacidad respiratoria.
- Evita la desnutrición.
- Reduce el riesgo de infecciones asociadas.
- Mejora la recuperación tras cirugía o fracturas.
- Reduce los reingresos hospitalarios.
- Mejora la funcionalidad de órganos y sistemas.
- Ayuda a mantener una vida más activa.
La prevención debe comenzar desde temprana edad adoptando un estilo de vida saludable, promoviendo una dieta variada con suficiente contenido energético y proteico, repartiendo las proteínas de los alimentos en partes iguales entre las tres comidas principales, ofreciendo 25-30 g de proteína de alta calidad por comida, que contiene aproximadamente 3 gramos de proteína, leucina para estimular la síntesis de proteínas y alimentos ricos en calcio y vitamina D; Mantener una actividad física adecuada a la edad mejora la capacidad funcional.
Debido a la menor reserva orgánica y a la fragilidad de las personas mayores, existe una relación recíproca entre nutrición y enfermedad, generando un círculo vicioso difícil de romper: las personas mayores desnutridas enferman y las personas mayores enfermas son las más desnutridas, motivo suficiente para promover un envejecimiento saludable y prevenir la fragilidad. Para cambiar hábitos poco saludables es necesario conocer la situación nutricional durante el envejecimiento, y aquí sorprende encontrar en diversas publicaciones que las personas mayores, que no tenían apetito, comían más grasas provenientes de dulces y refrescos, reducen el consumo proteínas tanto animales como vegetales y de fibra. La dieta de las personas mayores debe ser variada y contener nutrientes de todos los grupos de alimentos.
Las recomendaciones que se les den a la hora de elaborar los menús, deberán de contemplar las circunstancias personales, preferencias y gustos de cada persona mayor, ya que si no cumplimos estos requisitos podemos encontrarnos que las dietas son demasiado restrictivas, que conducen a la desnutrición y a la baja adherencia. Debemos evitar la restricción excesiva de determinados grupos de alimentos. De esta manera conseguimos un mejor cumplimiento dietético y reducimos el riesgo de una nutrición inadecuada, que puede provocar desnutrición. Para mejorar la prevención, el asesoramiento nutricional se debe realizar de la siguiente manera: lo antes posible para evitar efectos no deseados, el uso de suplementos nutricionales orales en personas dependientes e institucionalizadas ha demostrado ser beneficioso en términos de aumento de peso, consumo energético, deterioro funcional y duración media de la estancia hospitalaria, así como reducción de la mortalidad y de los costes sanitarios. Los profesionales de la salud deben trabajar con pacientes y cuidadores para promover hábitos.
El proyecto Food in later Proyect prestar especial atención a los aspectos sociales a la hora de elegir los alimentos. Muchos adultos mayores ven las actividades relacionadas con la comida como una forma de crear vínculos. Por tanto, es necesario evitar que las personas mayores coman solas. El espacio debe ser en ambientes relajantes y agradables.
Para promover hábitos saludables nutricionales es necesario desarrollar programas educativos dónde se incluya:
- Elaboración y conservación de los alimentos: cocinar a baja temperatura para evitar que haya una pérdida excesiva de nutrientes.
- Comer despacio y masticar bien el alimento para asegurar una correcta gestión y aprovechamiento del mismo.
- Fomentar actividades en grupo donde puedan desarrollar relaciones sociales y compartir experiencias relacionadas con su alimentación
- Facilitar programas de cocina y salud en medios de comunicación, junto a talleres realizados en centros de mayores, permite adquirir mayor capacidad para cocinar y planificar los alimentos para que la alimentación sea equilibrada.
- Promover la participación en programas de mejora de las habilidades informáticas a través de programas de formación que permitan el acceso a nuevas tecnologías.
El grupo de expertos PROT-AGE recomienda prescribir un suplemento proteico de 20 g después del entrenamiento, teniendo en cuenta que en los ancianos sanos se aconseja una ingesta de proteínas entre 1,0 y 1,2 g/kg de peso al día, que tiene que aumentar hasta 1,2-1,5 g/kg de peso al día en los sujetos con patología crónica. En los pacientes con patología grave, con traumatismos o con malnutrición marcada, se aconsejan ingestas de proteínas de 2,0 g/kg de peso al día. El músculo tiene un rol muy importante en metabolismo proteico, actuando como reservorio de aminoácidos sobre todo en situación de ingesta insuficiente Además, se encontró que la prevalencia de la desnutrición en personas no frágiles era sólo del 0,5%, en comparación con el 8,4% en personas frágiles. Los nutrientes que mostraron mayor asociación inversa con la sarcopenia y la fragilidad son las proteínas, la vitamina D, los antioxidantes y los ácidos grasos poliinsaturados de cadena larga.
Por otro lado en el estudio InCHIANTI el 53% de los sujetos definidos como frágiles mostraba una ingesta menor que los no frágiles, demostrando que la ingesta calórica menor de 21 kcal/kg se asocia con un aumento de casi el 25% del riesgo de tener fragilidad.
Los mayores beneficios para prevenir y manejar la fragilidad y la sarcopenia, se obtienen con una dieta rica en proteínas, valorando la necesidad de suplementos nutricionales cuando sea preciso, por ejemplo, en caso de malnutrición o pérdida de peso. La mayor evidencia es con suplementos hiperproteicos, que pueden incorporar beta-hidroxi-beta-metilbutirato (HMB) y/o leucina, preferentemente combinados con programas de ejercicio físico multicomponente. Aconsejar a pacientes con IMC > 35 kg/m2 una pérdida progresiva y moderada de peso de 0,5-1 kg/ semana o 8-10% del peso inicial a los 6 meses, para conseguir un IMC final entre 30-35, siempre combinado con ejercicio físico.
Hay que valorar la suplementación con vitamina D en personas mayores frágiles, en riesgo de malnutrición o con riesgo de caídas y con niveles séricos < 30 µg/ml (75 nmol/L), con dosis de 20 a 25 μg/día (800-1.00 UI/día).
2.2.1.1 Dieta mediterránea
Basado en estudios cualitativos, la dieta PREDIMED (Prevención con Dieta Mediterránea) es beneficiosa a la hora de evitar el riesgo de enfermedades cardiovasculares. La dieta mediterránea es un factor clave en la longevidad. Los estudios bioquímicos, clínicos y epidemiológicos han demostrado que una alta adherencia a la dieta mediterránea tradicional prolonga la vida y reduce la incidencia y la mortalidad de enfermedades cardiovasculares, cáncer, deterioro cognitivo relacionado con la edad y riesgo de enfermedades crónicas. Si sigues una dieta con añadido de aceite de oliva virgen extra o frutos secos. Es necesario insistir en dejar de fumar e incluir la necesidad de realizar ejercicio individual cada día. Este tipo de recomendaciones incluyen promover el descanso y la hidratación.
Declarada por la UNESCO como Patrimonio Inmaterial de la Humanidad, es sin duda el patrón que debe guiar la planificación de la alimentación.
La adherencia a la Dieta Mediterránea consigue reducir la incidencia de patologías crónicas y la mortalidad, por lo que es un referente como dieta más saludable.
La Dieta Mediterránea incluye el aceite de oliva como principal grasa saludable, el consumo mayoritario de alimentos de origen vegetal como son los cereales, verduras y hortalizas, frutas, legumbres y frutos secos, un consumo frecuente de pescado priorizando el pescado azul, hace hincapié en el consumo moderado de productos lácteos principalmente fermentados como yogur y queso, recomienda que la ingesta de alcohol sea moderada y reducir el consumo de carnes rojas y derivados. Aconseja añadir diferentes especias y condimentos para hacerla más palatable. Procurar que los alimentos sean principalmente frescos y de temporada, evitando los procesados.
2.2.2 Hidratación
La deshidratación es uno de los problemas de salud más comunes entre las personas mayores y es uno de los motivos más comunes de hospitalización en este grupo de edad. La Autoridad Europea de Seguridad Alimentaria (EFSA) recomienda entre 2 y 2,5 litros de agua al día para garantizar una hidratación adecuada en hombres y mujeres de edad avanzada sin enfermedades y evidencia que muchas de las personas de edad avanzada tienen restricción de líquidos y baja ingesta hídrica, se aconseja que la cantidad hídrica proceda, el 80% del consumo directo de agua, entre 1,6-2 litros de bebidas, y el 20% restante de alimentos sólidos. Como ya se ha señalado las personas mayores tienen una sensación de sed reducida debido a una respuesta más débil de los osmorreceptores y a una menor concentración de angiotensina I. Además, se sienten llenos después de beber pequeñas cantidades de agua; después de una hora de deshidratación, un adulto consume aproximadamente 10 ml/kg/peso, mientras que los ancianos consumen sólo aproximadamente 3 ml/kg/peso. Diferentes estudios transversales muestran que la prevalencia de deshidratación ronda el 20-30 %, actualmente no existe consenso sobre el método más adecuado para evaluar el estado de hidratación de las personas mayores. Es posible utilizar métodos no invasivos, como los cambios de bioimpedancia eléctrica en el peso corporal; según algunos autores, la determinación de la osmolaridad sérica es un método de referencia en el diagnóstico de la deshidratación. En cuanto a las diversas consecuencias del desequilibrio hídrico, la duración media de la hospitalización es de 4,6 días y la edad media es de 80,4 años. Para aumentar la concienciación sobre la importancia de prevenir la deshidratación, es necesario organizar campañas de salud dirigidas a las personas mayores durante la temporada de verano, sobre la importancia de una adecuada hidratación para prevenir los golpes de calor y el consiguiente mayor riesgo de deshidratación.
La Sociedad Española de Nutrición Comunitaria (SENC) propone la pirámide de la hidratación saludable para cubrir las necesidades hídricas y clasificar los diferentes tipos de bebidas.

Figura-1. Manual de manejo integral de la disfagia en centros sociosanitarios Volumen II. Abordaje desde la cocina y otros aspectos prácticos.2022.
Junto a la pirámide se establece un decálogo para facilitar el consumo de líquidos:
- Ingerir líquidos en cada comida y entre las mismas.
- Elegir el agua preferentemente al resto de bebidas, y a ser posible agua con un adecuado contenido en sales minerales.
- Aumentar el consumo diario de frutas, verduras y ensaladas.
- No esperar a tener sensación de sed para beber. Disponer de agua u otro líquido a mano.
- Mantener las bebidas a temperatura moderada, pues si están muy frías o muy calientes se suele beber menos.
- Niños y ancianos son colectivos que presentan mayor riesgo de deshidratación.
- Elegir las bebidas de acuerdo con el nivel de actividad física, necesidades de salud y estilo de vida.
- Aumentar la ingesta de líquidos en ambientes calurosos, situaciones de stress y antes, durante y después del ejercicio.
- Si está vigilando la ingesta calórica o el peso corporal consuma siempre agua y bebidas bajas en calorías.
- Diez raciones de líquidos al día es una buena referencia para una correcta hidratación (balance total). (1 ración = 200 a 250 ml).
Recomendaciones para incentivar la ingesta de líquidos:
- Favorecer la accesibilidad ofreciendo jarras, vasos o botellas para recordar la necesidad de una buena hidratación, especialmente a las personas mayores que están encamadas o pasan mucho tiempo sentadas.
- Promulgar actividades de educación en hidratación utilizando herramientas como Wáter First Toolkit para ayudar a las comunidades a planificar e implementar actividades y mensajes para promover el consumo de agua.
- Evitar el consumo de bebidas con diversos aromas y sales minerales, que por su sabor permiten un mayor consumo de líquidos. Insistir en el uso de corrientes de aire como alternativa al agua.
- Aconsejar a las personas mayores que beban agua evitando los momentos previos a acostarse, favoreciendo así el descanso nocturno que puede verse alterado por los posibles problemas de incontinencia urinaria. También aconsejar medidas a aquellos que tengan prescripción de diuréticos.
2.2.3 Alcohol y tabaquismo
Las personas mayores son más sensibles que los jóvenes a los efectos nocivos del exceso de alcohol y tabaco, porque metabolizan el alcohol y la nicotina más lentamente, y estas sustancias nocivas empeoran los síntomas de sus enfermedades degenerativas.
2.2.4 Ejercicio físico
La inmovilidad física y el sedentarismo se acentúa con la edad, resultando un aumento en la carga asistencial para los cuidadores y la familia. La masa muscular de las personas mayores disminuye paulatinamente debido al propio proceso de envejecimiento, la inmovilidad y el sedentarismo favorece esta pérdida, provocando en última instancia una disminución de la masa muscular y la incapacidad para realizar las actividades diarias disminuyendo la independencia. Mantener y mejorar la actividad física es otro factor importante para promover la autonomía. El aumento de la fuerza, la conservación de la masa muscular y la mejora de la capacidad aeróbica permiten la implementación de actividades integradas en el proceso alimentario: adquisición, preparación, procesamiento y consumo de alimentos. La condición física de las personas mayores es la base para crear un programa adaptado a esta situación.
Durante el ejercicio se produce la interacción de diferentes sistemas energéticos, ya que no funcionan de forma independiente, dependiendo de la intensidad del ejercicio, un sistema energético domina sobre los demás. Se puede decir que predominan las rutas aeróbicas en esfuerzos continuos de dos a tres minutos, y las rutas aeróbicas en unas pocas decenas de esfuerzos muy cortos, sin duda la habilidad que muestren en los ejercicios dará mejores resultado. La evidencia de los efectos positivos de una buena respiración y la aptitud muscular, proporciona tanto una sensación de bienestar como un nivel de confianza en uno mismo, por lo que es necesario reformular los consejos o recomendaciones de ejercicio en términos de fórmulas, basado en programas de entrenamiento que combinan el trabajo aeróbico o cardiovascular como mayoritariamente conocemos y el trabajo muscular o de fuerza.
La prescripción de ejercicio es un método sencillo, económico y muy eficaz para conseguir un envejecimiento saludable. Los profesionales de la salud deben estar capacitados para prescribirlo y recomendarlo.
El programa de entrenamiento es incluso para quienes no tienen experiencia con estos programas y tienen una capacidad funcional muy baja. Para conseguir que se convierta en un hábito y así visualizar los beneficios:
- Es necesario trabajar con las familias/cuidadores y el entorno para que estén en forma. Resolver dudas. El incumplimiento del programa es un riesgo que los profesionales tienen que afrontar.
- Cada paciente debe comenzar desde su estado inicial y progresar gradualmente. El lema es: “Comienza despacio, ya habrá tiempo de mejorar.”
- El programa de formación irá dirigida a aquellas personas que han sido valoradas y evaluadas por expertos.
- Considere la combinación de farmacoterapia y ejercicio físico, que suele ser muy común en esta población de pacientes.
- Evaluar la situación global del paciente, no sólo su diagnóstico de fragilidad.
- Abordar la intervención con un enfoque interdisciplinario para la intervención durante el proceso de rehabilitación funcional.
Algunos de estos síntomas suelen aparecer durante el ejercicio físico:
- Dolor musculo esquelético: Es normal sentir algunas molestias al principio, sobre todo a nivel muscular. Desaparecen a medida que la persona se adapta al ejercicio.
- Dificultades respiratorias. Es una reacción normal al iniciar un entrenamiento de intensidad moderada. Empezar con una intensidad baja disminuye esta dificultad.
- Fatiga: Notas que estás un poco cansado después de los ejercicios. Es normal. Al adaptarte, la sensación de cansancio desaparece, duermes y te sientes mejor.
- Miedo a caerse:Estas personas mejoran significativamente con el fortalecimiento muscular y el entrenamiento del equilibrio. Pequeñas mejoras reducen el riesgo de caídas y aumentan la confianza.
Se debe individualizar la actividad teniendo en cuenta las limitaciones funcionales, la comprensión de los ejercicios, la progresión de la enfermedad y se procurará que el ambiente sea confortable para poder motivar a la realización de los ejercicios.
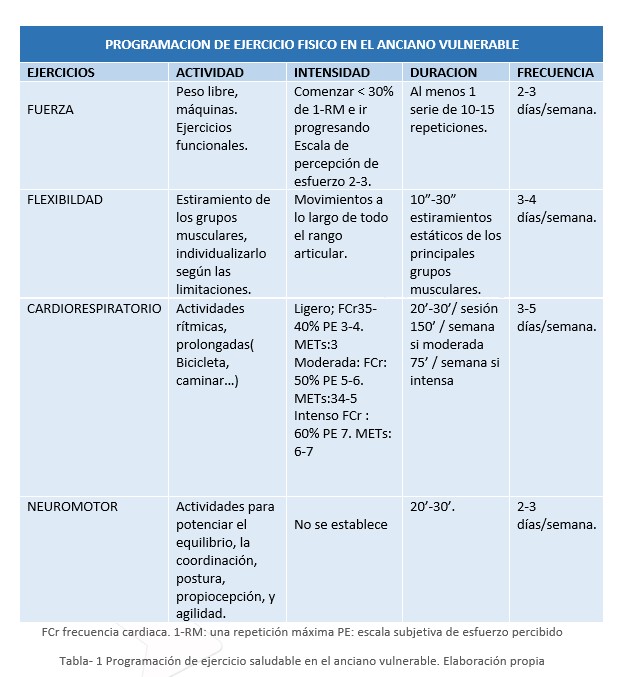
FCr frecuencia cardiaca. 1-RM: una repetición máximaPE: escala subjetiva de esfuerzo percibido
Tabla- 1 Programación de ejercicio saludable en el anciano vulnerable. Elaboración propia
Elaborar programas dirigidos a mejorar la fuerza y la resistencia para aumentar el tamaño de las fibras musculares.
En la actualidad se prescriben ejercicios incluidos en el programa Vivifrail.El proyecto Vivifrail es un programa de Promoción del Ejercicio físico que es referente internacional de intervención comunitaria y hospitalario para la prevención de la fragilidad y las caídas en las personas mayores.
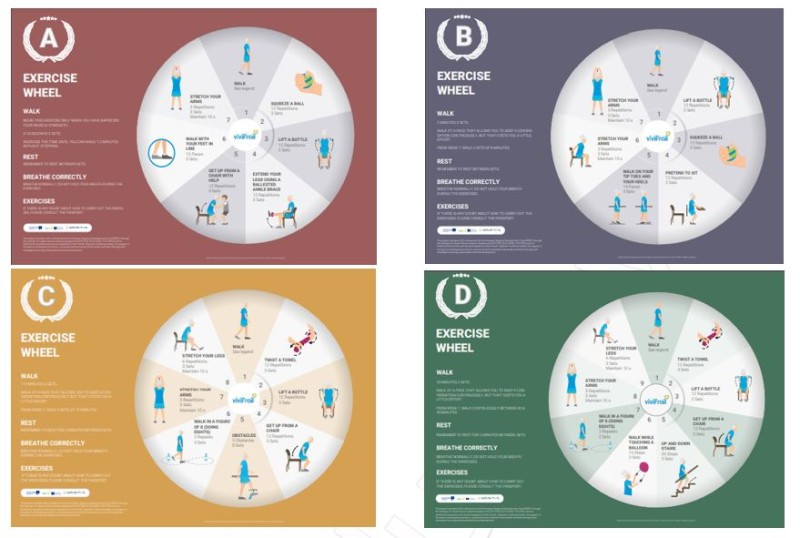
Figura-2. Vivifrail. Multicomponent physical exercise program to prevent frailty and the risk of falls. 2020
- Incluir ejercicios aeróbicos, seguimiento de fuerza para mantener y mejorar la condición cardiorrespiratoria y muscular, inmovilidad e indirectamente la composición corporal.
Una recomendación obligatoria es añadir a un determinado ejercicio un protocolo adecuado de calentamiento y enfriamiento, un calentamiento de 5 o 10 minutos, para que la aptitud cardiorrespiratoria de los músculos y el metabolismo para el ejercicio se produzcan de forma paulatina.
2.2.5 Descanso
Una mala higiene del sueño puede tener un gran impacto. Por higiene del sueño se entiende todas las medidas destinadas a lograr un sueño tranquilo y de alta calidad. Factores como la dieta, el medio ambiente o el estilo de vida también pueden influir. Las personas mayores que padecen enfermedades o problemas como apnea del sueño, síndrome de piernas inquietas, depresión, ansiedad, tos, dolor, etc. muy a menudo pueden sufrir trastornos del sueño. Cuando las personas mayores no descansan lo suficiente, suelen sufrir consecuencias como dificultad para realizar las actividades diarias, irritabilidad, fatiga, problemas de atención o memoria y un mayor riesgo de caídas.
Recomendaciones para mejorar el descanso de las personas mayores:
- Hacer gráficas apropiadas. Lo más importante para las personas mayores es establecer una rutina regular a lo largo del día. Las rutinas y horarios irregulares a la hora de acostarse dificultan que las personas mayores descansen lo suficiente.
- Acostarse demasiado temprano también puede ser un problema, porque las personas mayores suelen descansar un cierto número de horas y normalmente no mucho. Si se acuestan demasiado temprano, también se despiertan demasiado temprano, por lo que temprano en la mañana no pueden conciliar el sueño, levantarse, deambular, etc.
- No se recomienda irse a dormir inmediatamente después de cenar, especialmente si resulta difícil. Lo mejor es acostarse al menos dos horas después de cenar. Las comidas serán ligeras. Evitar las comidas copiosas y las bebidas refrescantes como el café o el té. Esto ayudará a sentirse más tranquilo y calmado antes de acostarse.
- Crear un ambiente adecuado y agradable: reservar una cama cómoda, evitar el ruido excesivo, una temperatura confortable sin demasiado calor ni demasiado frío, evitar la luz por la noche (lámparas, tablets, TV en el dormitorio, etc.).
- Evitar las siestas largas. Si has dormido o te has quedado dormido todo el día, es muy probable que no consigas conciliar el sueño por la noche. No duermas más de unos 20 minutos y no demasiado tarde.
- Pase tiempo al aire libre, especialmente por la mañana. Asimismo, hacer ejercicio en edades avanzadas, pero no antes de acostarse, evitándolo después de las 17:00 horas.
- Dormirse con sueño: Dormirse sin dormir sólo produce vueltas y vueltas en la cama, y en muchos casos, más ansiedad por no poder descansar, lo que empeora el problema.
2.2.6 Luz solar
Los adultos mayores son un grupo de riesgo de sufrir deficiencia de vitamina D. En la literatura se describe la poca ingesta de vitamina D y de exposición al sol, lo que sugiere un riesgo de deficiencia de vitamina D. La población adulta mayor es más susceptible a la privación no sólo de condiciones fisiológicas, sino también de factores socioculturales y económicos que contribuyen a la privación en términos de ingesta de alimentos y baja exposición al sol.
El cuerpo recibe vitamina D de dos fuentes: endógena y exógena. La primera se debe a la activación de este precursor dérmico tras la exposición a la radiación solar. La segunda, consumiendo alimentos que lo contienen: leche, yogur, margarina, pescados grasos, aceite de hígado de bacalao, pollo, ternera... Fuentes adicionales pueden ser los suplementos vitamínicos farmacológicos. Se estima que el 80% de la vitamina D que se encuentra en el cuerpo humano proviene de la síntesis cutánea de personas expuestas a cantidades suficientes de sol. Sin embargo, puede verse reducida por factores ambientales y/o individuales, en cuyos casos la necesidad de vitamina D depende del consumo de alimentos y suplementos que la contengan. Se debe enfatizar en los beneficios que se derivan de una exposición correcta exposición al sol haciendo hincapié en las precauciones que se deban de tener para realizar una adecuada protección de la piel.
Existen varias recomendaciones que se deben tener en cuenta cuando cualquier persona, pero especialmente la población sensible (niños y ancianos), se expone a la radiación solar:
- Evitar la exposición solar en las horas centrales del día.
- Intentar minimizar la zona de exposición usando camiseta y sombrero o visera y gafas de sol (los ojos son una parte especialmente sensible y son propensos a sufrir cataratas, afaquia, foto retinitis o conjuntivitis si no se protegen adecuadamente).
- Utilizar cremas protectoras los días nublados, ya que estos días son tan peligrosos como los soleados.
- Aplicar siempre productos que especifiquen que contienen alta protección si se va a estar expuesto al sol tanto en verano como en invierno. Especialmente para personas de cierta edad, cuyas defensas naturales de la piel se han debilitado.
- Emplear productos cosméticos que combinan protección solar con propiedades reafirmantes y reparadoras en los labios y el área de los ojos. El pH de estos productos debe ser 7, que corresponde a las características de la piel senil, y no 5,5-6, como en la cosmética tradicional.
- Una zona especialmente sensible es la piel del cuello, que si no se cuida aparecen los "Anillos de Venus".
- Utilizar lápices labiales con filtros solares. La mucosa del labio es particularmente sensible: al no tener glándulas sudoríparas y muy pocas glándulas sebáceas, su capacidad de secarse y deshidratarse, si ya es elevada en los jóvenes, se acentúa aún mucho más con los años.
- Beber mucha agua, incluso si no tiene sed. La sequedad es una tendencia natural de las pieles seniles, que debe compensarse tanto externamente con productos protectores reforzados con principios hidratantes como internamente bebiendo líquidos bajo el sol.
2.2.7 Contaminación ambiental
Según la Organización de las Naciones Unidas (ONU), el envejecimiento de la población, la lucha por la sostenibilidad y la prevención del cambio climático son dos de los mayores desafíos de la actualidad. Varios estudios sugieren que existe una relación y que la contaminación ambiental en particular, actúa como acelerador del envejecimiento. Según la Sociedad Española de Dermatología y Enfermedades Venéreas, “cuanta más exposición a pequeñas partículas, concentraciones de dióxido de nitrógeno y niveles elevados de ozono, más manchas y arrugas tiene la piel”. Según la OMS, la exposición a altos niveles de contaminación del aire puede provocar una serie de efectos adversos para la salud: mayor riesgo de infecciones respiratorias, enfermedades cardíacas, accidentes cerebrovasculares y cáncer de pulmón, que afectan en mayor medida a las poblaciones vulnerables.
Las acciones deben de ir dirigidas a crear conciencia sobre la elevada prevalencia de enfermedades causadas por la contaminación del aire ambiente y sus principales fuentes de emisión, y enfatizar la importancia de una acción nacional inmediata.
Los profesionales de la salud pública que trabajan a nivel de políticas pueden abogar por los beneficios para la salud de las políticas que afectan la contaminación del aire. A nivel clínico, los médicos, enfermeras y trabajadores de salud comunitarios pueden educar a sus pacientes sobre los riesgos para la salud de la contaminación del aire y los medios disponibles para protegerse o minimizar los efectos de la exposición a altos niveles de contaminación del aire (por ejemplo, reducir la actividad física en grupos de población vulnerables durante períodos agudos de alta contaminación del aire).
BIBLIOGRAFÍA
- Cuerda C, Álvarez J, Ramos P, Abánades JC, García de Lorenzo A, Gil P, De-la-Cruz JJ (2016) On behalf of the researchers of the DREAMS + 65 Study Prevalence of malnutrition in subjects over 65 of age in the Community of Madrid. The DREAMS + 65 Study. Nutr Hosp;33: 263-269.
- Álvarez-Hernández J, Planas Vila M, León-Sanz M, García De Lorenzo A, Celaya-Pérez S, García-Lorda P, et al. Prevalence and costs of malnutrition in hospitalized patients; the PREDyCES ® Study. [cited 2019 Jul 27]; Available from: http://www.nutricionhospitalaria.com/pdf/5986.pdf
- Salas-Salvadó J. Bonada i Sanjaume A, Trallero Casañas R, Engràcia saló i Solà M, Burgos Peláez R. Nutrición y dietética clínica. 4.ª Edición. Barcelona: Elsevier España; 2019. ISBN: 9788491135135. Disponible en: https://dialnet.unirioja.es/servlet/libro?codigo=736847
- Angulo J, el Assar M, Álvarez-Bustos A, Rodríguez-Mañas L. Physical activity and exercise: Strategies to manage frailty. Redox Biology [Internet]. 2020 Aug 1 [consultado 2023 Nov 15];35. Disponible en: https://doi.org/10.1016/j.redox.2020.101513.
- P. Jürschik Giménez. Factores asociados a desnutrición en las personas mayores que acuden a centros sanitarios y sociosanitarios. Nutr Hosp. 2008;23(6):619-629
- Sociedad española de geriatria. El Libro Blanco de la Nutrición de las Personas Mayores en España. 2019. IBSN 9788409133956
- Multicomponent physical exercise program to prevent frailty and the risk of falls. 2020.https://vivifrail.com/wp-content/uploads/2019/11/EN-4RUEDAS-web.pdf
- Organización Mundial de la Salud. Informe mundial sobre el envejecimiento y la salud. Ginebra. [Internet]. 2015; Disponible en: http://apps.who.int/iris/bitstre am/10665/186466/1/9789240694873_spa.pdf
- Bischoff SC, Austin P, Boeykens K, Chourdakis M, Cuerda C, Jonkers-Schuitema C, et al. ESPEN practical guideline: Home enteral nutrition. Clin Nutr [Internet]. 2022;41(2):468–88. Disponible en: http://dx.doi.org/10.1016/j.clnu.2021.10.018
- Janery Tafur C.Factores que afectan el estado nutricional del adulto mayor. Revista Latinoamericana de Hipertension · 2019; 13:360-366.
- Multidisciplinares S. DISFAGIA OROFARÍNGEA: [Internet]. Sociedadcentrorehabilitacion.com. [citado el 17 de septiembre de 2023]. Disponible en: http://sociedadcentrorehabilitacion.com/wp-content/uploads/2020/05/190313_disfagia_interactivo.pdf
- Ruiz MD, Artacho R, Quiles JL. Nutrición del adulto mayor. En: Gil A, Gil M, Maldonado J, Martínez de Victoria E. Tratado de nutrición, 3.ª ed. Madrid: Panamericana, 2017. Ruiz Torres A. Envejecimiento: causa, mecanismos y regulación.
- De Luis Román DA, Guerrero DB, García Luna PP, Oliveira Fuster G. Dietoterapia, nutrición clínica y metabolismo. Grupo Aula Médica, S.L.; 2017.
- Mongil RL, Antonio J, Trigo L, Ángela H, Ruiz VN. Alianzamasnutridos.es. [citado el 17 de septiembre de 2023]. Disponible en: https://www.alianzamasnutridos.es/uploads/cuadernos/pdf/811ba35b670d439c9a3eb2ee5fb2ed20.pdf
- SENPE, SEGG. Valoración nutricional en el anciano. Recomendaciones prácticas de los expertos en geriatría y nutrición. Galénitas-Nigra Trea. [Internet, consultado el 8 de Noviembre de 2023] Disponible en: https://www.segg.es/media/descargas/ Acreditacion%20de%20Calidad%20SEGG/Residencias/valoracion_nutricional_ anciano.pdf
- Mill-Ferreyra E, Cameno-Carrillo V, Saúl-Gordo H, Camí-Lavado MC. Estimación del índice de masa corporal con base en la circunferencia braquial, para pacientes con discapacidad permanente o transitoria. Med Fam Semer. 2018;44(5):304-9.
- Álvarez J, Montejo JG, García de Lorenzo A. Plan de eficacia nutricional. Cuaderno N.º 1. Herramientas de cribado nutricional para hospitales, residencias y comunidad. 2018. [Consultado el 8 de noviembre de 2023] Recuperado de: https://bit.ly/2TJuood
- Torres M L, López M, Megía C, Álvarez J, de la Cuerda C, León M, Burgos R. Cuaderno N.º 3.Hacia la desnutrición cero en la comunidad. 2018https://www.alianzamasnutridos.es/uploads/cuadernos/pdf/31ee933ace70596d550d2692b1e44045.pdf
- Francisco Martínez Valls J. Desnutrición en pacientes hospitalizados. Med Clin. 2004;123:220-1.
- Nestlé Nutrition Institute. Cribado Nutricional. Guía para rellenar el formulario Mini Nutritional Assessment®. Nestlé Nutrition Institute [Internet]. 2015;20. [Consultado el 15 de noviembre de 2023] Recuperado de: http://www.mna-elderly.com/forms/mna_guide_spanish.pdf
- Molina Luque R, Muñoz Díaz B, Martínez-de La Iglesia J, Romero-Saldaña M, et al. ¿Es válido el cribado nutricional de los ancianos a través del Mini Nutritional Assesment (MNA SF) en su versión corta adaptada al castellano? Nutr Hosp. 2019;36(2).
- Sociedad española de nutrición parenteral y enteral (SENPE). Consenso multidisciplinar sobre el abordaje de la desnutrición hospitalaria en España [Internet]. 2009;47. [Consultado el 15 de noviembre de 2021] Recuperado de: https://bit.ly/2VjkSsK
- Sociedad Española De Nutrición Comunitaria [Internet]. www.nutricioncomunitaria.org. Available from: https://www.nutricioncomunitaria.org/es/noticia/guia-de-alimentacion-saludablesenc
- Cederholm T, Jensen GL, Correia MITD, Gonzalez MC, Fukushima R, Higashiguchi T, et al. GLIM criteria for the diagnosis of malnutrition - A consensus report from the global clinical nutrition community. Clinical nutrition (Edinburgh, Scotland) [Internet]. 2019 [cited 2020 Feb 1];38(1):1–9. Available from: https://www.ncbi.nlm.nih.gov/pubmed/30181091
- Camina-Martín MA, de Mateo-Silleras B, Malafarina V, Lopez-Mongil R, Niño-Martín V, López-Trigo JA, et al. Valoración del estado nutricional en Geriatría: declaración de consenso del Grupo de Nutrición de la Sociedad Española de Geriatría y Gerontología. Rev Esp Geriatr Gerontol. 2016;51(1):52-7.
- Dapcich V, Salvador G, Ribas L, Pérez C, Aranceta J, Serra L. Guía de la alimentación
- Raimunda Montejano Lozoya. Factores asociados al riesgo nutricional en adultos mayores autónomos no institucionalizados. Nutr Hosp . (0212-1611).
- Casas-Herrero A, Antón-Rodrigo I, Zambom-Ferraresi F, Sáez De Asteasu ML, Martínez-Velilla N, Elexpuru-Estomba J et al. Effect of a multicomponent exercise programme (VIVIFRAIL) on functional capacity in frail community elders with cognitive decline: Study protocol for a randomized multicentre control trial. Trials [Internet]. 2019;20(1). Disponible en: https://doi.org/10.1186/s13063-019-3426-0
- Navarrete-Villanueva D, Gómez-Cabello A, Marín-Puyalto JL, Moreno A, Vicente-Rodríguez G et al. Frailty and Physical Fitness in Elderly People: A Systematic Review and Meta-analysis. Sport Med [Internet]. 2021;51:143-60. Disponible en: https://doi.org/10.1007/s40279-020-01361-
- El papel de la nutrición en el envejecimiento activo de la población | Fontactiv [Internet]. www.fontactiv.es. [cited 2023 Nov 15]. Available from: https://www.fontactiv.es/el-papel-de-la-nutricion-en-el-envejecimiento-activo-de-la-poblacion
- Organización Mundial de la Salud. Decenio del Envejecimiento Saludable 2020 2030. [Internet]. 2020. Disponible en: https://www.who.int/docs/default-source/deca de-of-healthy-ageing/final-decade-proposal/decade-proposal-final-apr2020-es.pdf?sfvrs n=73137ef_4 19
- Garrote A, Bonet R. La protección solar en las personas maduras. Offarm [Internet]. 2003 Jun 1 [cited 2023 Nov 14];22(6):62–8. Available from: https://www.elsevier.es/es-revista-offarm-4-articulo-la-proteccion-solar-personas-maduras-13049107
- Lamas M, et al. Vitamin D consumption sun exposure habits in the elderly from the city of santa fe. influence of socio cultural and economic factors. Actualización en Nutrición [Internet]. 2016;17:12–8. Available from: http://www.revistasan.org.ar/pdf_files/trabajos/vol_17/num_1/RSAN_17_1_12.pdf
- Recomendaciones dietéticas saludables y sostenibles complementadas con recomendaciones de actividad física para la población española come sano, muévete y cuida tu planeta diciembre 2022 [Internet]. Available from: https://www.aesan.gob.es/AECOSAN/docs/documentos/nutricion/RECOMENDACIONES_DIETETICAS.pdf
- Recomendaciones dietético nutricionales del Servicio Madrileño de Salud. Consejería de Sanidad. Mayo 2013. Disponible en: https://www.comunidad.madrid/hospital/ramonycajal/file/2632/download?token=RMpKw1-
- Grupo Colaborativo de la Sociedad Española de Nutrición Comunitaria (SENC). Guías alimentarias para la población española (SENC, diciembre 2016); la nueva pirámide de la alimentación saludable. Nutr Hosp. 2016;33 (8):1-48. Recuperado a partir de: http://scielo.isciii.es/pdf/nh/v33s8/guia.pdf
- Sociedad Española de Nutrición Comunitaria (SENC). Guía de la alimentación saludable para atención primaria y colectivos ciudadanos. Recomendaciones para una alimentación individual, familiar o colectiva saludable, responsable y sostenible. Recuperado a partir de: https://www.fesnad.org/resources/files/dipticoSENC.pdf
- Salas-Salvadó J, Mena-Sánchez G. El gran ensayo de campo nutricional PREDIMED. Nutr Clin Med. 2017;XI (1):1-8.
- Evidence-Based Recommendations for Optimal Dietary Protein Intake in Older People: A Position Paper From the PROT-AGE Study Group. Journal of the American Medical Directors Association (JAMDA). 2013;14(8):542-59. Recuperado a partir de: https://pubmed.ncbi.nlm.nih.gov/23867520/
- Guía para una hidratación saludable. La Declaración de Zaragoza. SENC, 2008. Rev Esp Nutr Comunitaria.2009;15(1):225-230
- Envejecimiento y salud [Internet]. Who.int. [citado el 22 de septiembre de 2023]. Disponible en: https://www.who.int/es/news-room/fact-sheets/detail/ageing-and-health
- Imserso.es. [citado el 22 de septiembre de 2023]. Disponible en: https://imserso.es/el-imserso/documentacion/publicaciones/documentos-interes/libro-blanco-atencion-personas-situacion-dependencia
- Bischoff SC, Austin P, Boeykens K, Chourdakis M, Cuerda C, Jonkers-Schuitema C, et al. ESPEN practical guideline: Home enteral nutrition. Clin Nutr [Internet]. 2022;41(2):468–88. Disponible en: http://dx.doi.org/10.1016/j.clnu.2021.10.018
- Janery Tafur C.Factores que afectan el estado nutricional del adulto mayor. Revista Latinoamericana de Hipertension · 2019; 13:360-366.
- Multidisciplinares S. DISFAGIA OROFARÍNGEA: [Internet]. Sociedadcentrorehabilitacion.com. [citado el 17 de septiembre de 2023]. Disponible en: http://sociedadcentrorehabilitacion.com/wp-content/uploads/2020/05/190313_disfagia_interactivo.pdf
- Ruiz MD, Artacho R, Quiles JL. Nutrición del adulto mayor. En: Gil A, Gil M, Maldonado J, Martínez de Victoria E. Tratado de nutrición, 3.ª ed. Madrid: Panamericana, 2017. Ruiz Torres A. Envejecimiento: causa, mecanismos y regulación.
- De Luis Román DA, Guerrero DB, García Luna PP, Oliveira Fuster G. Dietoterapia, nutrición clínica y metabolismo. Grupo Aula Médica, S.L.; 2017.
- Mongil RL, Antonio J, Trigo L, Ángela H, Ruiz VN. Alianzamasnutridos.es. [citado el 17 de septiembre de 2023]. Disponible en: https://www.alianzamasnutridos.es/uploads/cuadernos/pdf/811ba35b670d439c9a3eb2ee5fb2ed20.pdf
- SENPE, SEGG. Valoración nutricional en el anciano. Recomendaciones prácticas de los expertos en geriatría y nutrición. Galénitas-Nigra Trea. [Internet, consultado el 8 de Noviembre de 2023] Disponible en: https://www.segg.es/media/descargas/ Acreditacion%20de%20Calidad%20SEGG/Residencias/valoracion_nutricional_ anciano.pdf
- Mill-Ferreyra E, Cameno-Carrillo V, Saúl-Gordo H, Camí-Lavado MC. Estimación del índice de masa corporal con base en la circunferencia braquial, para pacientes con discapacidad permanente o transitoria. Med Fam Semer. 2018;44(5):304-9.
- Álvarez J, Montejo JG, García de Lorenzo A. Plan de eficacia nutricional. Cuaderno N.º 1. Herramientas de cribado nutricional para hospitales, residencias y comunidad. 2018. [Consultado el 8 de noviembre de 2023] Recuperado de: https://bit.ly/2TJuood
- Torres M L, López M, Megía C, Álvarez J, de la Cuerda C, León M, Burgos R. Cuaderno N.º 3.Hacia la desnutrición cero en la comunidad. 2018https://www.alianzamasnutridos.es/uploads/cuadernos/pdf/31ee933ace70596d550d2692b1e44045.pdf
- Francisco Martínez Valls J. Desnutrición en pacientes hospitalizados. Med Clin. 2004;123:220-1.
- Nestlé Nutrition Institute. Cribado Nutricional. Guía para rellenar el formulario Mini Nutritional Assessment®. Nestlé Nutrition Institute [Internet]. 2015;20. [Consultado el 15 de noviembre de 2023] Recuperado de: http://www.mna-elderly.com/forms/mna_guide_spanish.pdf
- Molina Luque R, Muñoz Díaz B, Martínez-de La Iglesia J, Romero-Saldaña M, et al. ¿Es válido el cribado nutricional de los ancianos a través del Mini Nutritional Assesment (MNA SF) en su versión corta adaptada al castellano? Nutr Hosp. 2019;36(2).
- Sociedad española de nutrición parenteral y enteral (SENPE). Consenso multidisciplinar sobre el abordaje de la desnutrición hospitalaria en España [Internet]. 2009;47. [Consultado el 15 de noviembre de 2021] Recuperado de: https://bit.ly/2VjkSsK
- Sociedad Española De Nutrición Comunitaria [Internet]. www.nutricioncomunitaria.org. Available from: https://www.nutricioncomunitaria.org/es/noticia/guia-de-alimentacion-saludablesenc
- Cederholm T, Jensen GL, Correia MITD, Gonzalez MC, Fukushima R, Higashiguchi T, et al. GLIM criteria for the diagnosis of malnutrition - A consensus report from the global clinical nutrition community. Clinical nutrition (Edinburgh, Scotland) [Internet]. 2019 [cited 2020 Feb 1];38(1):1–9. Available from: https://www.ncbi.nlm.nih.gov/pubmed/30181091
- Camina-Martín MA, de Mateo-Silleras B, Malafarina V, Lopez-Mongil R, Niño-Martín V, López-Trigo JA, et al. Valoración del estado nutricional en Geriatría: declaración de consenso del Grupo de Nutrición de la Sociedad Española de Geriatría y Gerontología. Rev Esp Geriatr Gerontol. 2016;51(1):52-7.
- Dapcich V, Salvador G, Ribas L, Pérez C, Aranceta J, Serra L. Guía de la alimentación
- Sennutricion.org. [citado el 17 de septiembre de 2023]. Disponible en: https://sennutricion.org/media/Docs_Consenso/Consenso_Multidisciplinar_Abordaje_Desnutricion_Esp_SENPE_2011.pdf
- Hernando-Requejo V. Nutrición y deterioro cognitivo. Hospital Nutr [Internet]. 2016; [Consultado el 15 de noviembre de 2023] Disponible en: https://scielo.isciii.es/pdf/nh/v33s4/11_original.pdf
- Grupo Nacional para el estudio y asesoramiento de úlceras por presión y heridas crónicas. DOCUMENTO TÉCNICO GNEAUPP No XII [Internet]. Gneaupp.info. 2016 [citado el 17 de septiembre de 2023]. Disponible en: https://gneaupp.info/wp-content/uploads/2014/12/59_pdf1.pdf
- Matía Martin P, Conde Montero E, Manzanedo Basilio L, Mazoteras Muñoz V, Pérez Barreno D. Nutrición y lesiones cutáneas, un binomio indiscutible [Internet]. Vegenathealthcare.es. 2021 [citado el 17 de septiembre de 2023]. Disponible en: https://www.vegenathealthcare.es/wp-content/uploads/2021/12/guianutricion_web.pdf
- Martínez García RM, Fuentes Chacón RM, Lorenzo Mora AM, Ortega RM. La nutrición en la prevención y curación de heridas crónicas. Importancia en la mejora del pie diabético. Nutr Hosp [Internet]. 2021 [citado el 17 de septiembre de 2023];38(SPE2):60–3. Disponible en: https://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0212-16112021000500014
- European Pressure Ulcer Advisory Panel, National Pressure Injury Advisory Panel and Pan Pacific Pressure Injury Alliance. Prevención y tratamiento de las lesiones/úlceras por presión. Guía de consulta rápida. (edición en español). Emily Haesler (Ed.). EPUAP/ NPIAP/PPPIA, 2019.
- Allard JP, Keller H, Jeejeebhoy KN, Laporte M, Duerksen DR, Gramlich L, Payette H, Bernier P, Davidson B, Teterina A, Lou W. Decline in nutritional status is associated with prolonged length of stay in hospitalized patients admitted for 7 days or more: A prospective cohort study. Clin Nutr. 2016 Feb;35(1):144-152. doi: 10.1016/j. clnu.2015.01.009. Epub 2015 Jan 21. PMID: 25660316.
- Perry D, Borchert K, Burke S, Chick K, Johnson K, Kraft W, Thompson S, et al. Pressure ulcers prevention and treatment protocol. Bloomington, MN: Institute for Clinical Systems Improvement; 2014.
- Wong A, Chew A, Wang CM, Ong L, Zhang SH, Young S. The use of a specialised amino acid mixture for pressure ulcers: a placebo-controlled trial. J Wound Care. 2014.
- Grada A, Phillips TJ. Nutrition and cutaneous wound healing . Clin Dermatol [Internet]. 2022;40(2):103–13. [citado el 17 de noviembre de 2023 Disponible en: http://dx.doi.org/10.1016/j.cindermatol.2021.10.002
- Munoz N, Posthauer ME, Cereda E, Schols JMGA, Haesler E. The Role of Nutrition for Pressure Injury Prevention and Healing: The 2019 International Clinical Practice Guideline Recommendations. Adv Skin Wound Care. 2020;33(3):123-136. doi: 10.1097/01.ASW.0000653144.90739.ad. PMID: 32058438.
- Cereda E, Klersy C, Serioli M, Crespi A, D’Andrea F, Perna S. A Nutritional Formula Enriched with Arginine, Zinc, and Antioxidants for the Healing of Pressure Ulcers A Randomized Trial. Annals of internal medicine. 2015;162:167-174.
- Bischoff SC, Austin P, Boeykens K, Chourdakis M, Cuerda C, Jonkers-Schuitema C, et al. ESPEN practical guideline: Home enteral nutrition. Clin Nutr [Internet]. 2022;41(2):468–88. Disponible en: http://dx.doi.org/10.1016/j.clnu.2021.10.018
- Leigh B, Desneves K, Rafferty J, Pearce L, King S, Woodward MC, Brown D, Martin R, Crowe TC. The effect of different doses of an arginine-containing supplement on the healing of pressure ulcers. J Wound Care. 2012 Mar;21(3):150-6. doi: 10.12968/ jowc.2012.21.3.150. PMID: 22399084.
- Cereda E, Gini A, Pedrolli C, Vanotti A. Disease-specific, versus standard, nutritional support for the treatment of pressure ulcers in institutionalized older adults: a randomized controlled trial. J Am Geriatr Soc. 2009 Aug;57(8):1395-402. doi: 10.1111/j.1532-5415.2009.02351.x. Epub 2009 Jun 25. PMID: 19563522.
- Volkert D, Beck AM, Cederholm T, Cruz-Jentoft A, Goisser S, Hooper L, Kiesswetter E, Maggio M, Raynaud-Simon A, Sieber CC, Sobotka L, van Asselt D, Wirth R, Bischoff SC. ESPEN guideline on clinical nutrition and hydration in geriatrics. Clin Nutr. 2019 Feb;38(1):10-47. doi: 10.1016/j.clnu.2018.05.024. Epub 2018 Jun 18. PMID: 30005900. [Consultado el 15 de noviembre de 2023] Recuperado de: https://www.espen.org/files/ESPEN-Guidelines/ESPEN_guideline_on_clincal_ nutrition_and_hydration_in_geriatrics.pdf
- Asociación Profesional de Enfermeras de Ontario. Valoración y manejo de las lesiones por presión para equipos interprofesionales. Tercera edición. 2016. [Consultado el 15 de noviembre de 2023] Recuperado de: https://rnao.ca/sites/rnao-ca/files/bpg/translations/D0027_ Manejo_LPP_2016_final.pdf
- Montalcini T, Moraca M, Ferro Y, Romeo S, Serra S, Raso MG, et al. Nutritional parameters predicting pressure ulcers and short-term mortality in patients with minimal conscious state as a result of traumatic and non-traumatic acquired brain injury. Journal of Translational Medicine [Internet]. 2015 Sep 17;13. Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4573301/
- Moreno-Guillamont E, Beltrán C, Castillo MA, Ferrero MI, Lopez AM, Navarro MC, et al.Manual del manejo integral de la disfagia en centros sociosanitarios. Volumen II Abordaje desde la cocina y otros aspectos prácticos. Valencia 2022. [citado el 22 de noviembre de 2023]Disponible en: https://inclusio.gva.es/documents/610693/370849908/manual+disfagia_volumen+II.pdf/e4689961-c2fb-069d-507a-d5f8ad3390e7?t=1682670085987
