La incontinencia es un problema de salud que afecta a la vida normal de las personas, condiciona la calidad de vida y puede llegar a reducir la autonomía de los sujetos. Este problema afecta a todas las esferas de la persona como a su salud, su vida social y la financiera. También las familias se verán afectadas cuando supone otro esfuerzo extra al ya complicado cuidado de personas dependientes.
La actual definición de la incontinencia urinaria (IU) según la Asociación Española de Urología es la siguiente: “Manifestación por parte del paciente de una pérdida involuntaria de orina, a través de la uretra, proveniente de la vejiga”. En esta definición se excluyen criterios como la cantidad de la pérdida de orina o el número de episodios sufridos al día.
En las personas mayores se dan una serie de cambios en su organismo que va a suponer una mayor vulnerabilidad a sufrir incontinencia, por ejemplo, los cambios en el aparato urinario, en el sistema nervioso y en otras estructuras como la próstata, la vagina o el suelo pélvico. Dicho esto, cabe reseñar que cuando una IU aparece en las personas mayores no puede aceptarse como un proceso normal del envejecimiento porque siempre será síntoma de una disfunción del tracto urinario o de alguna estructura anatómica relacionada con el proceso de la continencia.
Hay una serie de requisitos que deben cumplirse para que la persona no tenga escapes de orina, es decir, son requisitos para el mantenimiento de la continencia urinaria. Aunque muchos de ellos se dan por sentado en adultos sanos, en el caso de las personas mayores deben valorarse específicamente. Estos criterios son los siguientes:
- Almacenamiento adecuado del tracto urinario inferior.
- Vaciamiento adecuado del tracto urinario inferior.
- Motivación suficiente para ser continente.
- Capacidad cognitiva suficiente para percibir el deseo miccional e interpretarlo como tal.
- Movilidad y destreza suficientes para alcanzar el retrete.
- No existencia de barreras ambientales que limiten el acceso al retrete.
El hecho de que las personas mayores sean más vulnerables a desarrollar una incontinencia urinaria hace que en estas personas la prevalencia sea mayor. Es difícil calcular el número de personas afectadas por la IU porque sigue siendo algo embarazoso para la población reconocer este problema, debido a esto hay muchos casos que no han sido diagnosticados y que, por ende, no han sido tratados. Se calcula que puede afectar en torno al 15-30 % de los hombres y al 15-50 % de las mujeres mayores de 65 años. En realidad, el porcentaje va aumentando con la edad por lo que en personas de 65 años estará más próximo a cifras del 20 %. Es más frecuente en mujeres que en hombres, aunque a partir de los 75 años parece que la prevalencia se va igualando. Un dato a destacar es que en personas mayores institucionalizas ese porcentaje se dispara hasta el 80 %, pero hay que tener en cuenta que la media de edad en las residencias se sitúa en torno a los 80 años y que uno de los principales motivos de ingreso es la dependencia acompañada de incontinencia.
5.1 ETIOLOGÍA Y CLASIFICACIÓN
El mecanismo de la continencia es complejo porque hay muchas estructuras implicadas, y porque el entorno que rodea a la persona que puede ayudar o entorpecer el hecho de ir al baño, como la ausencia de barreras arquitectónicas o la presencia de cuidadores y productos de apoyo. Un déficit en cualquier eslabón de la continencia puede desencadenar un IU en los mayores.
Se conocen una serie de factores de riesgo para desarrollar una IU:
- Vejez: aumenta el riesgo por los cambios anatómicos y funcionales. Por ejemplo, menor enervación vesical y menos capacidad de almacenamiento y acomodación; recambio celular en la uretra por tejido fibroso que posee menos presión de cierre; crecimiento prostático y laxitud del suelo pélvico por debilidad muscular y fibrosis.
- Partos vaginales, especialmente los que han supuesto mucho esfuerzo
- Obesidad
- Los cambios en los niveles hormonales
- Histerectomía y otras intervenciones pélvicas
- Menopausia
- Diabetes
- Infecciones del tracto urinario
- Las enfermedades neurológicas
- El deterioro cognitivo y físico
- Tabaquismo
- Antecedentes familiares
- Cardiopatía genética e isquémica
- La incontinencia desarrollada durante la hospitalización
Mención especial merece el último punto que hace referencia a la incontinencia transitoria que es esa que dura menos de 4 semanas y que, en el contexto de una hospitalización, conlleva la imposibilidad de ir al WC y otros factores relacionados con la estancia en el hospital. En los adultos mayores la IU transitoria puede desembocar en una incontinencia permanente.
Las incontinencias pueden ser clasificadas por diferentes criterios, por ejemplo, según el tiempo de duración siendo temporales o crónicas; por la cantidad de orina perdida clasificándolas en ligeras, moderadas o graves; si son nocturnas o diurnas o ambas; por el número de episodios etcétera.
Sin embargo, hay una clasificación más clásica que las divide en grupos en función del tipo de cuadro que genera. La International Continence Society tiene desarrollados todos los tipos y subtipos, aquí se presentan los más habituales.
5.1.1 Incontinencia de esfuerzo
Su principal característica es que existe una pérdida involuntaria de pequeñas cantidades de orina, en ausencia de contracción del detrusor, debido a esfuerzos físicos. Es una pérdida involuntaria de pequeñas cantidades de orina con el esfuerzo: toser, reír, estornudar, cambios de posición... Ocurre porque el aumento de presión intrabdominal hace que la presión vesical supere la resistencia/presión de la uretra. Es decir, la fuerza ejercida sobre la vejiga es mayor que la fuerza de cierre de la uretra, por lo que mientras dura el esfuerzo se escapará la orina.
Esta pérdida de fuerza de cierre puede ser debida a la debilitación y laxitud de la musculatura del suelo pélvico que provoca una movilidad de la uretra superior. Además, a esto puede añadírsele una deficiencia de la musculatura lisa de la uretra o de la estriada del esfínter. Dependiendo de la fuerza y capacidad para retener la orina ante esfuerzos la IU de esfuerzo se clasifica:
- Grado 0: El paciente refiere pérdidas de orina con grandes esfuerzos, no demostrable en la exploración
- Grado I: Pérdidas con grandes esfuerzos. Pequeño descenso de cuello vesicouretral.
- Grado II: Pérdidas con esfuerzos medianos. Descenso del cuello vesicouretral de más de 2 cm.
- Grado III: Las pérdidas de orina son constantes ante cualquier modificación de la presión abdominal. Uretra abierta y cuello vesical sin contracción
Este tipo de incontinencia urinaria tiene su propio diagnóstico enfermero que es [00017] Incontinencia urinaria de esfuerzo y su definición es: pérdida súbita de orina al realizar actividades que aumentan la presión intrabdominal.
Los principales procesos fisiopatológicos que llevan a una IU de esfuerzo son los que provocan laxitud del suelo pélvico, como los partos múltiples y la obesidad, así como las intervenciones quirúrgicas pélvicas y ginecológicas.
Por último, decir que este tipo de incontinencia afecta más a mujeres que a hombres. En hombres prácticamente solo ocurren en sujetos prostatectomizados, siendo el resto de los factores de riesgo descritos los que provocan IU de esfuerzo en la mujer.
5.1.2 Incontinencia de urgencia
La IU de urgencia es el tipo de incontinencia más frecuente en personas mayores. Se clasifica dentro de las incontinencias por vejigas neurógenas, que son aquellas incontinencias en las que el estado patológico de la vejiga es provocado por trastornos del sistema nervioso.
La principal característica de IU de urgencia es la necesidad inminente y consciente de orinar que no puede posponerse, lo que provoca una pérdida de orina antes de poder alcanzar el inodoro.
La IU de urgencia sucede cuando se altera el control inhibitorio del sistema nervioso central, así que aparecen contracciones involuntarias del detrusor sin que sean inhibidas, por lo que finalmente superarán la resistencia de la uretra produciéndose la micción. A este fenómeno de aparición de contracciones involuntarias se le llama “hiperreflexia del detrusor”, y esta es su principal etiología, tanto es así que a esta IU se le conoce también como incontinencia por hiperactividad vesical.
La IU de urgencia tiene diagnóstico enfermero en la nomenclatura NANDA: [00019] Incontinencia urinaria de urgencia y se define como: emisión involuntaria de orina poco después de sentir una sensación intensa o urgencia de orinar.
Habitualmente son las patologías neurológicas las que provocarán esta incontinencia, entre ellas las principales son los accidentes cerebro vasculares, la enfermedad de Parkinson y las alteraciones medulares. Su origen también puede estar en patologías que provoquen una hipersensibilidad del detrusor como las infecciones urinarias, los procesos inflamatorios o las obstrucciones provocadas por tumores o litiasis.
Afecta tanto a hombres como a mujeres, pero entre los hombres ésta es la IU más frecuente.
5.1.3 Incontinencia por rebosamiento
La principal característica de la IU por rebosamiento es la incapacidad de la persona para evacuar la orina. En este caso, la orina se va a acumular en la vejiga provocando una distensión y aumentando la presión dentro de ella. Cuando la presión intravesical es muy elevada se producen pequeñas fugas de orina hasta que esta presión interna se iguala a la presión externa.
El origen de esta IU puede estar en dos puntos:
- Vejiga hipotónica o atónica: por lesiones medulares en la zona conocida como cola de caballo, a la altura de la S2 a S4 debido a lesiones traumáticas, tumorales, hernias discales, neuropatías, hipertensión o infecciones. En este caso, aunque el detrusor tiene cierta capacidad contráctil no es suficiente para vaciar la vejiga por lo que se acumulará orina.
- Detrusor acontráctil: en este caso la inervación que controla la micción está destruida por lo que el detrusor no se va a contraer.
Normalmente, la IU por rebosamiento suele estar relacionada con vejigas hipotónicas, así que la sintomatología acompañante será:
- Dificultad para iniciar la micción
- Sensación de micción incompleta
- Episodios de retención urinaria y, en ocasiones, ausencia de deseo miccional
- Escapes de orina de escaso volumen.
En general, las principales patologías que van a producir esta IU son la hiperplasia benigna de próstata, carcinoma prostático o estenosis uretral en hombres, y los cistoceles en las mujeres. También son habituales las patologías neurológicas: lesiones medulares (sacro o cola de caballo), neuropatía periférica y/o autonómica.
Tras la revisión en 2021 de los diagnósticos enfermeros, esta incontinencia se quedó sin diagnóstico NANDA. Sin embargo, dentro de un plan de cuidados podrían encajar los diagnósticos: [00322] Riesgo de retención urinaria definido como: susceptible de vaciado incompleto de la vejiga y [00023] Retención urinaria: Vaciado incompleto de la vejiga
5.1.4 Incontinencia funcional
La IU funcional es la pérdida de orina derivada de la incapacidad para ir al baño. En este caso el sistema anatómico y funcional que controla la micción está intacto, sin embargo, son las situaciones que llevan a una incapacidad para llegar al inodoro las que van a provocar la incontinencia.
Como se vio anteriormente, dentro de los criterios para mantenerse seco había algunos que no hacían referencia a la anatomía, y son justamente éstos los que intervendrán en la IU funcional. En concreto, la incapacidad física o mental (que impide encontrar el WC o recordar el procedimiento de orinar de manera correcta), las situaciones de falta de motivación como en la depresión o también la falta de colaboración, bien de los cuidadores o bien del propio usuario debido a ansiedad o trastornos de conducta. La ausencia de WC adaptados o producto de apoyo son otro motivo más para este tipo de incontinencia.
Mayoritariamente serán las barreras arquitectónicas las causantes de la incontinencia funcional.
En los diagnósticos NANDA ha desaparecido la incontinencia urinaria funcional, que ahora es sólo un diagnóstico médico, dejando como diagnóstico enfermero: [00297] Incontinencia asociada a la discapacidad y viene definido como: Pérdida involuntaria de orina no asociada a ninguna patología o problema relacionado con el sistema urinario.
5.2 DIAGNÓSTICO DE LAS IU
La incontinencia urinaria, atendiendo a su definición, será detectada por el propio paciente. Sin embargo, tanto en la valoración general de los profesionales de la salud como en la valoración geriátrica integral en ancianos, se va a preguntar por la incontinencia urinaria. Una vez la persona mayor o su cuidador nos confirme la existencia de escapes de orina procederemos a valorar la incontinencia para detectar los factores de riesgo asociados, el tipo de incontinencia y las dificultades que le suponen a la persona afectada.
En esta recogida de datos se hace imprescindible conocer la información de su historia clínica, así como sus antecedentes personales. Como se ha visto anteriormente, muchas patologías o procesos, como la hospitalización, pueden ser los desencadenantes de una IU. Por lo tanto, buscaremos antecedentes de deterioro cognitivo, deterioro de la movilidad, historial farmacológico, comorbilidades, caídas, ictus, restricciones físicas etcétera. En el caso de las mujeres es necesario también saber el número de embarazos y partos, multiparidad, tratamiento hormonal oral, si existe prolapso de órganos pélvicos, histerectomía y otros trastornos de la zona pélvica.
En la entrevista realizaremos también preguntas que irán encaminadas a conocer qué tipo de incontinencia sufre nuestro usuario:
- Síntomas asociados a la incontinencia: ¿Alguna vez siente un deseo repentino e incontrolable de ganas de orinar? ¿Cuántas veces orina durante el día? (más de 8 orientan a patología) ¿Cuál es el máximo tiempo que aguanta sin orinar? ¿Cuántas veces se le despiertan las ganas de orinar durante el sueño? ¿Limita voluntariamente la ingesta de líquidos? ¿Alguna vez va a orinar “por si acaso”?
- Síntomas que orientan al nivel de gravedad: ¿Se le escapan sólo unas gotas o se moja mucho? ¿Tiene que llevar algún sistema de protección para la incontinencia? ¿Cuál? ¿Cuántas veces se ha de cambiar en 24 h?
- Síntomas de IU de esfuerzo: ¿Se le escapa la orina al toser, reír, estornudar, levantar pesos?
- Síntomas de IU de urgencia: ¿Alguna vez se le escapa la orina cuando nota esta sensación repentina de ganas de orinar?
- Síntomas que orientan al déficit de vaciado vesical: ¿Tiene la sensación de que no vacía la vejiga completamente?
Una herramienta muy sencilla y barata, que además arroja mucha información, es el diario miccional. Se trata de unas tablas que pueden ser diarias o semanales donde la persona anotará cuántas veces ha tenido escapes, la cantidad, la situación en la que estaba, los síntomas que tuvo, el líquido ingerido entre otros parámetros. Aquí se muestra un ejemplo de un diario miccional de registro diario, pero en la literatura se encuentran distintos registros en función de los autores y ámbitos:
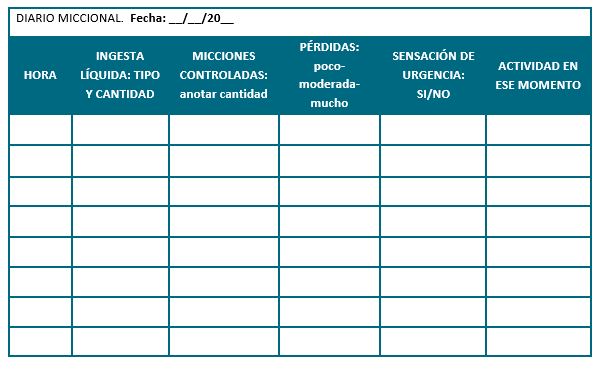
Figura 4: Tabla de registro de micción diaria. Elaboración propia.
Además de la valoración enfermera también se hacen valoraciones por parte de otros profesionales donde una red multidisciplinar tomará parte. Las exploraciones físicas y pruebas funcionales o de imagen aportarán también mucha información relevante para abordar el caso. Las principales áreas de exploración son:
- Examen físico: haciendo especial hincapié en encontrar masas abdominales o estructuras anormales. Se realizará:
o Examen rectal: para valorar el tamaño de la próstata en el caso de los hombres
o Examen vaginal: para valorar el suelo pélvico y observar si hay prolapsos. Destacan la prueba de Bonney-Kead-Marchetti para valorar la fuerza muscular del suelo pélvico, también el uso del perinómetro de Kegel o la valoración de la capacidad contráctil mediante escalas de Brink o de Laycock.
o Examen neurológico: para evaluar el sistema lumbo-sacro, la sensibilidad y reflejos a nivel sacro S2-S4. Hay que descartar cualquier enfermedad neurológica que afecte a la zona lumbosacra.
- Pruebas de laboratorio: analítica sanguínea general y de orina. Buscaremos parámetros alterados que orienten hacia patologías que provoquen incontinencia.
- Pruebas de imagen:
o Radiografía abdominal: puede encontrar litiasis vesicales
o Cistografía: a través de una sonda se introduce contraste en la vejiga para, una vez llena, utilizar rayos X para ver la presencia de tumores, cálculos u otras causas que motiven la IU
o Urografía intravenosa: en este caso el contraste es introducido por vía venosa y es eliminado renalmente. Mediante los rayos X puede verse los riñones, uréteres y vejiga, pudiendo objetivarse problemas morfológicos o funcionales de las vías urinarias altas.
o Ecografía: en el caso de las abdomino-pélvicas aportan datos sobre la dilatación de las vías urinarias altas, lesiones renales o presencia de masas en la zona pélvica. Cuando la ecografía se hace a nivel prostático y vesical pueden detectarse litiasis vesicales, medir la próstata, ver el volumen vesical y objetivar tumores tanto vesicales como prostáticos.
o Resonancia magnética
- Pruebas de visualización directa mediante citoscopia y uretroscopia
- Estudio urodinámico: son una serie de pruebas que se hacen a nivel ambulatorio para comprobar el funcionamiento de la vejiga y la uretra. El paciente estará tumbado y se le introduce un catéter a través de la uretra hasta la vejiga y otro catéter en el recto, estos irán conectado a un sensor externo que medirá el funcionamiento del aparato urinario. Se llenará la vejiga y se le pide al paciente que haga distintas maniobras (toser, hacer fuerza con el abdomen…) y se volcarán los datos de las presiones de las distintas estructuras en un gráfico. En concreto se mide: los escapes en la maniobra de esfuerzo, la fuerza del chorro miccional en una micción normal, el volumen residual mediante un sondaje post-miccional, la presencia de contracciones con el llenado vesical y la cantidad que se pierde con cada una de ellas, y la funcionalidad del vaciamiento vesical. El estudio urodinámico se reserva para casos concretos:
o Cuando el volumen residual sea mayor a 100ml
o Cuando hay infecciones del tracto urinario de manera repetida
o Ante hematurias frecuentes
o Cuando aparece IU tras cirugías pélvicas o problemas neurológicos
o Cuando mediante el resto de métodos no se ha podido llegar a la etiología de la IU
5.3 TRATAMIENTO Y CUIDADOS
El manejo de la IU es fundamental para el cuidado y el autocuidado de las personas porque de su éxito dependerá su calidad de vida. La primera cuestión que hay que tener en cuenta cuando tratamos una IU en personas mayores es que el tratamiento conservador siempre debe ser el primer abordaje terapéutico. El tratamiento conservador es seguro porque tiene muy bajo riesgo de producir efectos adversos y es eficaz en muchos casos, especialmente en la IU de esfuerzo, de urgencia y mixtas que no cursan con complicaciones.
La excepción al tratamiento conservador es la vejiga hiperactiva porque a ésta se le debe asociar tratamiento medicamentoso. Pero, en general, tanto en hombres como en mujeres mayores el tratamiento no farmacológico y no quirúrgico deben ser la primera opción terapéutica por su gran relación riesgo/beneficio. Este tratamiento conservador debe mantenerse al menos entre 8 y 12 semanas antes de valorar si ha sido eficaz o no.
Según la Asociación de Urología de España hasta el 70 % de las personas con incontinencia podrían curarse y el otro 30% mejoraría su clínica si se identifica a tiempo la IU, así como sus factores de riesgo y si se inicia precozmente una educación sanitaria.
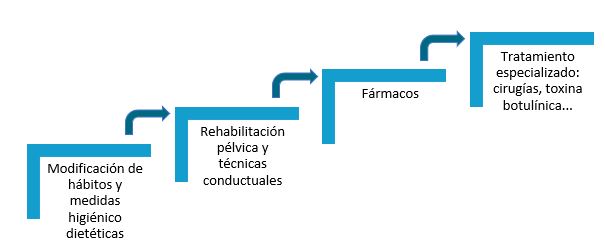
Figura 5: Fases del tratamiento de la IU. Adaptado de Abordaje de la incontinencia urinaria. Asociación Española de Urología. 2013
Las pautas del tratamiento deben respetar siempre los deseos y preferencias de los pacientes, y también deben adecuarse a los recursos disponibles. El tratamiento de la incontinencia requiere un abordaje multidisciplinar y debe abarcar todas las esferas que afecten al paciente.
Entre los más destacados tratamientos para la IU se encuentran:
- Medidas higiénico-dietéticas y la modificación de hábitos de vida: se trata de evitar todos los factores de riesgo de la incontinencia, tanto para evitar su aparición como para evitar que empeore cuando ya está instaurada. Además, la reducción de estos factores ayudará a su recuperación. Las principales medidas de cambio de hábitos de vidas son:
o Perder peso puede reducir las pérdidas de orina, sobre todo si existe obesidad moderada o mórbida
o Abandonar el tabaco: la tos crónica puede debilitar el esfínter
o Disminuir la ingesta de cafeína, porque aumenta la clínica y la presión del detrusor
o Mantener una ingesta hídrica adecuada. De hecho, un consumo insuficiente de líquidos podría aumentar la sintomatología de la IU. No se aconseja ingerir menos de 2 litros de líquido al día.
o Realizar ejercicio físico porque además de mantener el cuerpo preparado ante cualquier demanda de urgencia, favorece el fortalecimiento del suelo pélvico
o Evitar el estreñimiento
o Mantener una adecuada higiene genital y mantener cuidados de la piel por su alta vulnerabilidad ante el contacto con la humedad.
- Adaptación del entorno: es fundamental para evitar las IU funcionales y para las IU de urgencia. Se trata de modificar el entorno para que la persona con incontinencia sea capaz de usar el baño. Para ello se debe mantener una iluminación adecuada, evitar las barreras arquitectónicas, adaptadores para el inodoro, asideros, ropa fácil de poner y quitar, y todas aquellas medidas necesarias para hacer más segura la autonomía de la persona. En este apartado también se incluye la formación que debe darse a los cuidadores porque en ocasiones son ellos los que deben ayudar al correcto uso del baño.
- Control de los factores desencadenantes: se trata de mantener controladas las comorbilidades que pueden hacer que empeore la sintomatología de la IU. En este grupo se incluyen varias enfermedades como la insuficiencia cardiaca, insuficiencia renal, diabetes, enfermedades respiratorias, patologías neurológicas o el deterioro funcional, tanto físico como mental. Es importante también prestar atención a la polifarmacia y ajustar bien los tratamientos porque pueden actuar como agentes que empeoren la clínica.
- Programa de rehabilitación del suelo pélvico: el fortalecimiento de la musculatura del suelo pélvico va a ofrecer un mejor soporte a todas las estructuras ubicadas en la cavidad pélvica. Además, un suelo pélvico fuerte va a mejorar la movilidad de la uretra y la coordinación y fuerza de contracción de los músculos implicados en su cierre. En el caso de las mujeres, la rehabilitación de la musculatura pélvica debe ofrecerse siempre como primera línea de tratamiento. Un programa de ejercicios dirigido al fortalecimiento del suelo pélvico es el tratamiento monoterápico más efectivo en la disminución de episodios de incontinencia. Este programa de ejercicios debe ser lo más intensos posibles e, idealmente, supervisados por profesionales de la salud. Para valorar la eficacia de un programa de ejercicios debe realizarse durante un mínimo de 3 meses, de hecho, para comenzar a notar una mejoría de la sintomatología son necesarias entre 6 y 8 semanas de rehabilitación, y deben mantenerse los ejercicios de 3 a 6 meses para alcanzar la máxima eficacia. Además, esta rutina de ejercicios debe mantenerse durante toda la vida para que sus beneficios no desaparezcan. En ocasiones, se añaden otro tipo de productos a estos ejercicios como son el uso de conos vaginales, pesarios y la electroestimulación, esta última no parece añadir muchos efectos positivos y está circunscrita a unidades especializadas en urología funcional. En ocasiones también puede utilizarse el biofeedback, consistente en la utilización de instrumentos electrónicos o mecánicos para revelar al paciente información neuromuscular y así proporcionar un mecanismo por el que pueda aprenderse a aumentar la fuerza de contracción de la musculatura pélvica. Por último, en cuanto a las puérperas, es la gimnasia abdominal hipopresiva la que más efectos puede conseguir con un menor riesgo en comparación con los ejercicios estándares.
- Técnicas conductuales: estas tienen la ventaja de disminuir las pérdidas en la mayoría de las personas, además no tienen efectos secundarios y es compatible con otras técnicas y tratamientos. Como desventaja destaca que precisa de que el paciente esté cognitivamente conservado. Su objetivo es devolver a las personas un patrón normal de vaciamientos vesical y recuperar el control sobre la micción. La principal meta de estas técnicas aumentar progresivamente la capacidad de llenado de la vejiga y controlar el deseo voluntario de la micción mediante la inhibición de las contracciones del detrusor. Para poder diseñar una técnica conductual que se adapte al paciente se hace preciso conocer los patrones miccionales, para ello deberá rellenar el registro miccional tanto antes de empezar la terapia como durante la misma. No se debe olvidar que el refuerzo positivo siempre será necesario porque el estado anímico del paciente y su colaboración son esenciales para el éxito de estas técnicas. Hay distintos tipos de técnicas conductuales que pueden llevarse a cabo:
o Vaciamiento programado: consiste en establecer unas pautas de vaciado en intervalos de tiempo regular, normalmente cada 2-4 horas, para mantener a la persona seca evitando los escapes involuntarios porque la vejiga ha sido vaciada previa al escape. Es importante rellenar el registro miccional para ir ajustando los momentos ideales para el vaciamiento programado
o Doble vaciamiento: su objetivo es forzar una nueva micción tras haber miccionado. Para ello, después de la micción el hombre permanecerá de pie y la mujer sentada durante unos minutos hasta que se vuelva a evacuar orina. Con esta técnica se quiere evitar un volumen residual elevado, el volumen adecuado para evitar el aumento de frecuencia miccional y el riesgo de infección urinaria se sitúa por debajo de los 100 ml.
o Entrenamiento del hábito: es como una reeducación vesical que será efectiva en personas que, por distintas circunstancias, han perdido el hábito miccional, ya sea por un encamamiento prolongado, por una hospitalización o por cualquier otro fenómeno. Consiste en reforzarle positivamente cuando se mantiene seco mientras se le lleva al inodoro, cuando pide ayuda, cuando nota la necesidad de orinara y, en general, cuando hace todo lo posible por mantener la continencia y recuperar el control ya que el objetivo máximo es que el paciente aprenda a reconocer la necesidad de orinar.
- Tratamiento farmacológico: en algunas personas tienen efectos beneficiosos, pero suelen tener muchos efectos secundarios. Además, en personas mayores polimedicadas y con comorbilidades se hace muy complicado pautar un tratamiento efectivo que no conlleve efectos indeseados. El tratamiento farmacológico siempre será un complemento al resto de terapias conservadoras. Entre los fármacos más utilizados están: antimuscarínicos, medicamentos que actúan sobre canales de la membrana (antagonistas del calcio y otros), algunos antidepresivos, antagonistas de los receptores alfa-adrenérgicos, estrógenos, toxina botulínica inyectada en la pared de la vejiga y otros.
- Tratamiento quirúrgico: la mayoría suelen ser las operaciones conocidas como sling consistentes en colocar una malla que refuerce el suelo pélvico y la movilidad uretral, aunque también existen otras intervenciones menos habituales como colocación de esfínteres artificiales.
- Medidas paliativas: consiste en dispositivos que no evitan la incontinencia, pero si ayudan a la persona a estar seco el mayor tiempo posible. Aunque hay medidas como los colectores, los que más se utilizan son los absorbentes. Es importante resaltar que el uso de los absorbentes debe reservarse para casos en los que no existen tratamientos curativos y que su objetivo es mejorar la calidad de vida del usuario. Los absorbentes son productos de un solo uso cuya función es retener la orina en su interior para mantener la piel seca. Es importante que los absorbentes sean eficaces para alejar la humedad de la piel del usuario porque le aportará más confort y mantendrá la piel intacta, además deben ser confortables tanto en tamaño como forma, deben ser discretos y no producir irritaciones ni lesiones en la piel. El absorbente está compuesto por una capa interna, una capa intermedia y una capa externa. La capa interna está en contacto con la piel y debe protegerla pasando la humedad a la siguiente capa y es la responsable de la tolerancia al absorbente. La capa intermedia está compuesta por pula de celulosa con gran capacidad de absorción y retención, así se evita que la humedad retroceda hacia la piel y la mantiene alejada de ella. La capa externa es de polietileno, es impermeable y su función es evitar que la humedad salga hacia el exterior manteniendo la ropa seca. Los absorbentes pueden clasificarse según:
o Capacidad de absorción: disponemos del absorbente de goteo para 50-300ml; absorbente día para 600-900ml; absorbente noche para 900-1200ml y de absorbente supernoche para más de 1200ml.
o Forma y sistema de fijación: rectangulares, consistente en una compresa rectangular que suele sujetarse con una malla elástica; anatómico, con una forma especial consistente en dos piezas diferenciadas y también se sujetan mediante malla elástica; anatómico con elástico, en el que el núcleo de absorción es montado sobre un chasis, equipado con sistema de fijación reajustable, que permite ajustarlo al cuerpo sin ayuda de sistema de fijación adicionales, anatómico con cinturón en el que el núcleo de absorción es montado sobre un chasis, equipado con un cinturón reajustable, y absorbente tipo pants que está diseñado para parecerse a la ropa interior, de hecho en el ámbito clínico suele conocerse como braga-pañal.
o Por talla: los absorbentes rectangulares y anatómicos son de talla única, pero existen de distintas capacidades de absorción. En el resto de absorbentes suelen ir de la talla pequeña a la extra grande.

Imagen 4: Estructura habitual de los absorbentes para la IR
A modo de resumen, cuando tratamos una incontinencia es fundamental conocer los factores de riesgo, la historia clínica, el patrón miccional y los deseos y recursos de la persona que vamos a tratar. Siempre se mantiene la máxima de comenzar con el tratamiento más conservador y menos agresivo para ir, paulatinamente y a tiempo, aumentando la intensidad de los tratamientos. El equipo multidisciplinar y enfoque holístico es la principal clave del éxito junto a la implicación de la persona mayor y/o sus cuidadores. Para finalizar, en la figura 6 se muestran, a modo orientativo, los tratamientos más utilizados en cada una de las IU, sin olvidar que en todos los casos comenzaremos con consejos higiénico-dietéticos y modificación de los estilos de vida.
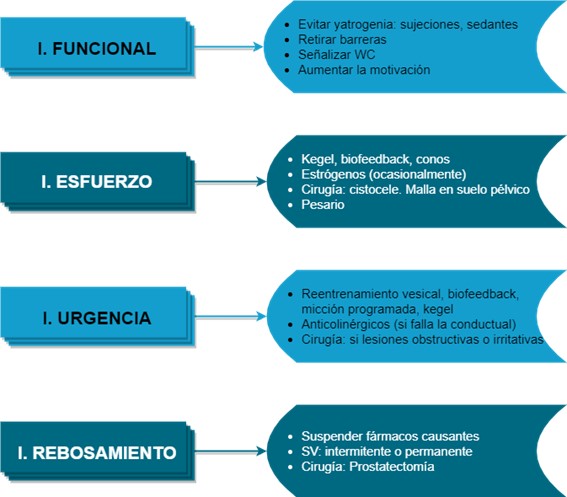
Figura 6: Principales tratamientos en las distintas incontinencias urinarias. Elaboración propia.
BIBLIOGRAFÍA
- Rodríguez-Molinero A, Narvaiza L, Gálvez-Barrón C, Cruz JJ de la, Ruíz J, Gonzalo N, et al. Caídas en la población anciana española: incidencia, consecuencias y factores de riesgo. Revista Española de Geriatría y Gerontología. 2015;50(6):274-80.
- Prieto LG. El ABC de los síndromes geriátricos 2019. Ciudad de México: Editorial Alfil; 2019.
- García Hernández M, Martínez Sellarés R. Enfermería y envejecimiento. Barcelona: Elsevier España; 2012.
- Guillén Llera F et al. Síndromes y cuidados en el paciente geriátrico. 2.ª ed. Barcelona: Elsevier Masson; 2008.
- IMSERSO [Internet]. El envejecimiento: de lo celular a lo funcional. Aspectos prácticos. Los cuadernos de la FIAPA; 2005 [citado 12 de julio de 2023]. Disponible en: https://www.infogerontologia.com/documents/patologias/celularfuncional.pdf
- Ganuza ZA, González-Torres MÁ, Gaviria M. El Delirium: Una revisión orientada a la práctica clínica. Revista de la Asociación Española de Neuropsiquiatría. 2012;32(114):247-59.
- Fundación M. Estudio de evaluación económica de la accidentabilidad de las personas mayores [Internet]. 2012. Disponible en: https://documentacion.fundacionmapfre.org/documentacion/publico/es/consulta/registro.do?id=140809
- Carballo-Rodríguez A, Gómez-Salgado J, Casado-Verdejo I, Ordás B, Fernández D, Carballo-Rodríguez A, et al. Estudio de prevalencia y perfil de caídas en ancianos institucionalizados. Gerokomos. 2018;29(3):110-6.
- Hoz FJE de la. Evaluación clínica de la incontinencia urinaria en la consulta ginecológica. Duazary. 2017;14(2):197.
- Acosta-Benito MÁ, Martín-Lesende I. Fragilidad en atención primaria: diagnóstico y manejo multidisciplinar. Atención Primaria. 1 de septiembre de 2022;54(9):102395.
- Inouye SK, Studenski S, Tinetti ME, Kuchel GA. Geriatric syndromes: Clinical, research, and policy implications of a core geriatric concept. JAmGeriatrSoc. 2007;55(5):780-91.
- Schwab WS. Geriatric syndromes: Letters to the editor. JAmGeriatrSoc. 2008;56(2):363-4.
- García FJ, Salinas J, Madrugal B, Cózar JM, Esteban M. Guía de atención a personas con incontinencia urinaria. Enero 2020. Vol. 1. Madrid: AEU. Asociación Española de Urología; 160 p.
- Romero A, Amores L, Alonso E, Olascoaga F, Fernández E. Guía de práctica clínica para la atención al adulto mayor hospitalizado con delirium. Medisur [Internet]. 2015 Jun [citado 11 de septiembre de 2023] ; 13( 3 ): 458-466. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1727-897X2015000300017&lng=es
- Trigo JAL, González CÁ, Gregorio PG, Gil PG, Andreu MM, García PG. Guía de buena práctica en Geriatría: Insomnio [Internet]. 2018. Disponible en: https://www.segg.es/media/descargas/GBPCG_Insomnio.pdf
- Hshieh TT, Yang T, Gartaganis SL, Yue J, Inouye SK. Hospital Elder Life Program: Systematic Review and Meta-analysis of Effectiveness. The American journal of geriatric psychiatry : official journal of the American Association for Geriatric Psychiatry. 1 de octubre de 2018;26(10):1015-33.
- Joo EY. How to Understand Sleep and Sleep Problems in Patients with Prader-Willi Syndrome? Journal of mucopolysaccharidosis and rare disease. 2015;1:35-9.
- Buitrago Sivianes S. Incontinencia en el anciano. Abordaje terapéutico y manejo de la incontinencia [Internet]. Madrid: IM&C; 2013. Disponible en: https://www.segg.es/media/descargas/Incontinencia_urinaria_ONTEX_Modulo2.pdf
- Redondo Limiñana L, Gallardo Bayón C, Lorenzo Urbina C. Manual sobre incontinencia urinaria. Madrid: IMC; 2016.
- Ontario RNA of. Prevención de caídas y disminución de lesiones derivadas de las caídas [Internet]. 2017. Disponible en: https://www.bpso.es/wp-content/uploads/2020/01/D0021_Prevencion_Caidas_2017.pdf
- Calenti JCM. Principios de geriatría y gerontología [Internet]. Madrid: McGraw-Hill España; 2006.
- Glaría B, Carmona JM, Valencia MG, Velilla N. Protocolo diagnóstico y manejo del delirium en el anciano. Medicine - Programa de Formación Médica Continuada Acreditado. 2018;12:3670-4.
- Obregón LM, Rodríguez LN, Cortiñas LT. Riesgos biológicos y psicológicos de inmovilización en pacientes geriátricos. Revista Archivo Médico de Camagüey. 2004;8(5):61-3.
- Organización Mundial de la Salud. Informe mundial sobre el envejecimiento y la salud. [Internet]. Ginebra; 2015 [citado 27 de agosto de 2023]. Disponible en: http://apps.who.int/iris/bitstream/10665/186466/1/9789240694873_spa.pdf
- Ministerio de Sanidad. Actualización del documento de consenso sobre prevención de la fragilidad en la persona mayor (2022). Madrid; 2022. [citado 27 de agosto de 2023]. Disponible en: https://www.sanidad.gob.es/areas/promocionPrevencion/envejecimientoSaludable/fragilidadCaidas/docs/ActualizacionDoc_FragilidadyCaidas_personamayor.pdf
- Organización Mundial de la Salud. Grupo Orgánico de Enfermedades No Transmisibles y Salud Mental, y Promoción de la Salud Envejecimiento. Departamento de Prevención de las Enfermedades No Transmisibles y Promoción de la Salud. Envejecimiento y Ciclo Vital. Envejecimiento activo: un marco político. Revista Española de Geriatría y Gerontología. 2002(37):74-105. [citado 17 de agosto de 2023]. Recuperado a partir de: https://www.elsevier.es/es-revista-revista-espanola-geriatriagerontologia-124-articulo-envejecimiento-activo-un-marcopolitico-13035694
