Por mucho que nuestra sociedad intente negarlo u ocultarlo, lo cierto es que la muerte es un acontecimiento importante e inevitable en las biografías de las personas, forma parte de nuestras vidas y, por tanto, todos queremos que suceda de la mejor manera posible. En las sociedades occidentales, las personas suelen morir en el ámbito de la atención sanitaria y son atendidas profesionalmente por quienes participan en el proceso. Por eso, como profesionales, también tenemos una responsabilidad ética y jurídica para garantizar la dignidad del proceso. Sin duda, una buena manera de avanzar en la conciencia colectiva es permitir, facilitar y animar a las personas a expresar, definir y especificar con antelación suficiente sus deseos y decisiones respecto a este proceso de morir dignamente. Se puede llevar a cabo de dos maneras:
- Planificación Anticipada de la Atención.
- Instrucciones previas.
Para poder entender estos conceptos que vamos a desarrollar a continuación, es importante compararlos:
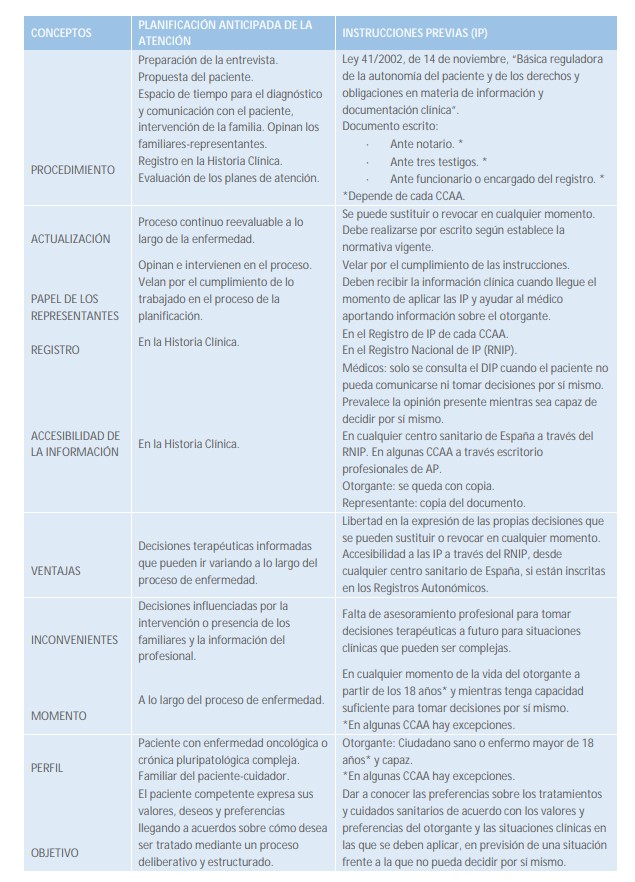

5. 1. PLANIFICACIÓN ANTICIPADA DE LA ATENCIÓN
La planificación anticipada de la atención (PAA) es un concepto y una estrategia para gestionar las decisiones de salud al final de la vida, que se originó en los Estados Unidos a mediados de la década de 90. Hoy en día, es una herramienta de trabajo integrada en muchos sistemas de salud del mundo de habla inglesa, especialmente en EE.UU., Australia, Nueva Zelanda, Canadá y Reino Unido.
La PAA es el resultado de una nueva relación clínica donde los profesionales junto con los pacientes, a lo largo de la relación terapéutica, teniendo en cuenta las preferencias, valores y deseos, van planificando actuaciones de cómo proceder ante posibles situaciones futuras que se presenten y decidir actividades cuando ocurran determinados eventos. Por tanto, es importante ver la atención sanitaria como un proceso continuo y planificado y no ocasional, esporádico o aleatorio.
Este proceso de comunicación y deliberación es voluntario y si el interesado lo permite, también deberán participar sus familiares, personas de confianza y, especialmente, aquellas designadas por él. Este proceso facilita la toma de decisiones para todos los involucrados, especialmente en el caso del representante, que puede actuar como un interlocutor eficaz. Por tanto, el objetivo final es tomar decisiones de salud que expresen los deseos y valores de una persona, incluso si una persona pierde temporal o permanentemente la capacidad de tomar decisiones.
El contenido de la planificación va a variar dependiendo de la situación actual de salud de la persona: desde la ausencia de síntomas, pasando por la etapa inicial de una enfermedad, hasta una enfermedad terminal.
Este plan conjunto debe ser registrado en la historia clínica del paciente, revisado periódicamente y siempre que se produzca algún cambio vital importante y comunicado a todos los profesionales, familiares y representantes previo consentimiento.
Mientras una persona sea capaz, seguirá tomando sus propias decisiones y sólo se tendrán en cuenta las preferencias recogidas en la planificación anticipada de la atención cuando la persona no pueda expresar su voluntad.
El marco jurídico de la PAA lo encontramos en la Ley 41/2002, de 14 de noviembre, básica reguladora de la autonomía del paciente y de derechos y obligaciones del paciente en materia de información y documentación clínica. (BOE nº 274 de 15/11/2022).
Existen suficientes evidencias para respaldar la necesidad de elaborar un documento de PAA como un proceso fundamental para mejorar los cuidados al final de la vida. Por lo tanto, es importante que todos los profesionales sanitarios que atienden a pacientes con enfermedades crónicas y potencialmente graves integren esta práctica de manera habitual en su trabajo. Es recomendable iniciar estas discusiones lo antes posible, ya que esto aumenta las posibilidades de que el paciente reciba un tratamiento que esté en línea con sus deseos y valores, lo que se traduce en una mejor calidad de vida. Además, esto reduce la carga emocional para los familiares y disminuye los costes asociados con intervenciones de salud innecesarias.
5.1.1. Características de la Planificación Anticipada de la Atención
La PAA presenta una serie de características que vamos a desarrollar a continuación:
- Voluntario.
La decisión de aceptar el ofrecimiento de los profesionales para realizar la planificación anticipada de la atención es voluntaria y libre. Nuestro papel como profesionales es facilitar, guiar y apoyar el proceso. Esto significa aclarar los valores, preferencias y deseos del paciente, y nunca imponer las opiniones de los demás, las de los familiares o sus representantes y por supuesto nuestras opiniones como profesionales.
- Informado.
Se debe informar a la persona sobre el propósito, limitaciones y consecuencias del proceso, cómo se registra y cómo se puede utilizar.
- Capacidad plena.
Uno de los principales objetivos del proceso es permitir que los profesionales, familiares, pacientes y representantes estén preparados cuando el paciente ya no sea capaz de tomar decisiones por sí mismo. Para poder realizarlo la persona debe tener suficiente capacidad de decisión, por este motivo, es importante iniciar el proceso de planificación temprano y no esperar hasta que la condición del paciente haya progresado y la capacidad de toma de decisiones ya esté afectada.
5.1.2. Contenidos de la Planificación Anticipada de la Atención.
Aunque es la persona con ayuda de los profesionales sanitarios, la que decide qué contenidos quiere incluir dependiendo de su cultura, edad, historia de vida, preferencias, etc., como se cita en la guía de apoyo para profesionales “Planificación anticipada de las decisiones” de la Junta de Andalucía, una planificación anticipada de la atención ideal, debe incluir lo siguiente:
- Valores relevantes.
Valorar la importancia que tiene para esa persona cuestiones como la autonomía para realizar ABVD como la alimentación, aseo, desplazarse, etc.
- Preferencias sanitarias de carácter general.
Qué decisiones sanitarias tomaría en caso de que se produzcan ciertas situaciones y no sea capaz de decidir. Preferencias sanitarias acerca del dolor, incapacidad, calidad de vida, deterioro cognitivo, dónde le gustaría morir (domicilio o Centro Sanitario) que, aunque no tienen carácter legal si son válidas para ayudar a tomar decisiones llegado el momento, teniendo en cuenta los intereses que ha manifestado anteriormente esta persona.
- Indicaciones sanitarias completas.
Las personas pueden manifestar ante situaciones clínicas concretas preferencias y deseos que los profesionales sanitarios sólo podremos realizar si están dentro del marco jurídico y de la buena práctica clínica. Hay tres tipos de decisiones:
- Rechazo de intervenciones.
o Legalmente vinculantes para todas las personas participantes (profesionales, representantes y familiares) si la planificación se ha registrado utilizando un documento de instrucciones previas.
o Igualmente vinculante para quienes participan (profesionales, representantes y familiares) si las indicaciones se han registrado en la Historia de Salud y atendiendo al procedimiento establecido en las normas legales de referencia.
o Si no se ha registrado mediante un documento de voluntades o en la Historia de Salud, entonces el vínculo legal es menos claro y directo, por lo que precisa de la interpretación que de dichas expresiones haga eventualmente la persona representante o sustituta con el debido apoyo profesional.
- Solicitud de instauración de intervenciones.
o No legalmente vinculantes si en el momento en que deban ser instauradas no tienen indicación clínica según criterio profesional, por lo que son consideradas fútiles (limitación del esfuerzo terapéutico). Esto es así incluso aunque dicha solicitud figure por escrito en documento de instrucciones previas.
o Si existe indicación clínica, entonces puede ser interpretada como expresión del consentimiento informado de la persona, que aun así deberá ser emitido entonces por su representante o sustituto en el caso de no haber dejado constancia de dicha solicitud en un documento de instrucciones previas.
- Donación de órganos y tejidos
o Legalmente vinculantes, siempre y cuando se cumplan los requisitos técnicos de extracción.
o Las preferencias expresas sobre la donación de órganos y/o tejidos son legalmente vinculantes independientemente de la opinión de la familia o representante.
- Otras cuestiones no sanitarias relacionadas con el proceso de muerte.
Decidir quién va a estar presente cuando fallezca, qué hacer con sus objetos personales, cómo quiere el funeral, lugar de enterramiento, incineración, etc.
- Expresión de sentimientos.
Facilitar a las personas expresar sentimientos para afrontar o resolver cuestiones en los momentos finales o difíciles de la vida. Para algunas personas resulta muy difícil, pero para otras son de gran ayuda poder decir: “lo siento”, “gracias”, “te perdono”, decir “adiós” puede resultar muy necesario.
- Designación de una persona representante.
o No es obligatorio designar una persona como representante, pero sí muy conveniente, ya que es imposible poder imaginar todas las posibles situaciones clínicas futuras que se puedan presentar. Es importante dejar por escrito quién va ser el representante y porqué, para evitar futuros conflictos.
o Los profesionales debemos orientar para ayudar a decidir quién es la persona más idónea para que sea el representante, no tiene porqué ser un familiar. Debe ser una persona de su entorno cercano, que esté disponible físicamente y con el que pueda cambiar impresiones acerca de sus valores, prioridades y preferencias. La persona elegida debe consentir y autorizar asumir dichas funciones.
o En el caso de que no se quiera informar a los familiares y entorno más cercano de la existencia de la planificación anticipada de la atención, es necesario dejarlo por escrito para prevenir conflictos futuros.
o La designación del representante para que sea legalmente vincularse tiene que hacerse mediante un documento de instrucciones previas o ante notario. Las decisiones que tome el representante prevalecerán sobre las de la familia o el cónyuge.
5.1.3. Beneficios de la Planificación Anticipada de la Atención.
A pesar de los beneficios que tiene la elaboración de un documento de PAA para todas las personas que intervienen en la toma de decisiones clínicas, son muy pocas las personas que lo llevan a la práctica.
- Beneficios para el paciente:
- Permite al paciente tomar el control de su proceso de toma de decisiones y convertirse en el eje y centro del mismo.
- Facilita la aclaración de preocupaciones y expresión de dudas.
- Mejora y aumenta la percepción de control, al darle más seguridad de que sus deseos, valores y preferencias serán respetados.
- Ayuda a reducir la angustia y disminuye la sensación de indefensión e incertidumbre.
- Fomenta la percepción de ser respetado por los profesionales sanitarios.
- Favorece la relación y comunicación con los profesionales.
- Facilita la comunicación con los seres queridos.
- Permite liberar a los seres queridos de la carga de tener que tomar determinadas decisiones, previniendo posibles sensaciones de culpa.
- Ayuda a expresar libremente los sentimientos.
- Beneficios para el representante:
- Conocer los deseos y preferencias del paciente, lo que le permite tener más claros los deseos y preferencias de la persona a la que representa.
- Facilitar la comunicación con el personal sanitario.
- Disminuir la angustia ante la incertidumbre de las decisiones que tendrá que tomar por su representado/a.
- Empatizar con la persona representada.
- En caso de posible conflicto con el resto de la familia estar empoderado.
- Facilitar la expresión de sentimientos.
- Aumentar la seguridad jurídica.
- Incrementar su seguridad y mejorar sus sentimientos acerca de las decisiones tomadas.
- Beneficios para la familia:
- Facilita la clarificación de decisiones en situaciones de incertidumbre y alto estrés emocional.
- Ayuda a prevenir posibles conflictos con profesionales sanitarios o representantes.
- Ayuda a controlar la ansiedad y reducir la angustia.
- Incrementa el sentimiento de solidaridad con los pacientes.
- Todos se sienten cómodos expresando sus sentimientos.
- Aumenta la sensación de hacer lo correcto y, por tanto, reduce la posible culpa.
- Facilita el proceso de duelo posterior: Previene el duelo patológico.
- Incrementa la protección jurídica.
- Aumenta la seguridad y mejora la comprensión de las decisiones que se toman.
- Beneficios para los profesionales:
- Integrar esta práctica clínica contribuye a mejorar la calidad de vida de las personas.
- Proporciona mayor protección ética y jurídica.
- Mejora la relación y la comunicación con los pacientes.
- Proporciona un marco más claro para la toma de decisiones, reduciendo la confusión sobre lo que se debe o no se debe hacer.
- Disminuye la complejidad de la toma de decisiones.
- Previene conflictos con familiares o representantes.
- Reduce la ansiedad y la posible culpa.
- Promueve la comprensión y actitudes ante la muerte.
La PAA debe registrarse en la historia clínica del paciente y estar disponible para todos los profesionales, aunque a día de hoy no en todas las comunidades autónomas hay un apartado específico para ello, lo que dificulta encontrar la información llegado el momento.
También puede registrarse en el documento de instrucciones previas que vamos a desarrollar a continuación.
5. 2. INSTRUCCIONES PREVIAS
Las instrucciones previas se fundamentan en el principio de autonomía de la persona, cuya voluntad ha de respetarse aun cuando se encuentre enferma.
Es un documento donde, de manera anticipada, la persona manifiesta su voluntad sobre determinados cuidados, tratamientos o una vez llegado el fallecimiento, sobre el destino de su cuerpo o sus órganos o sobre su propia vida, con el objetivo de que se cumpla cuando no pueda manifestarlo por sí mismo.
Diego Gracia en su libro “Planteamiento general de la bioética” ya decía que “hoy no existen desahucios ni desahuciados. Hay enfermos críticos, enfermos irreversibles, enfermos terminales, pero no hay enfermos desahuciados”.
Los documentos de instrucciones previas surgen de la necesidad de resolver planteamientos ético- jurídicos cuando la persona se encuentre en situaciones que le impidan manifestar su voluntad.
5.2.1. Referencia histórica
El cambio de paradigma se produce en la segunda mitad del siglo XX y fundamentalmente en los años 60, el desarrollo de la tecnología va a propiciar una medicina más intervencionista, eficaz y de control sobre los momentos finales de la vida.
En 1958 se abren en Estados Unidos las primeras UCI donde como consecuencia de la tecnificación de la medicina surgen los primeros casos de pacientes a los que se les mantiene durante meses o años, de forma artificial, en estado vegetativo e irreversible. Los familiares y amigos comienzan a plantearse la necesidad de retirar, o no instaurar estas medias de soporte vital, quieren participar en las decisiones. Se produce un debate social sobre la duración de la vida y las condiciones de muerte.
Luis Kutne, abogado de Chicago, elabora en 1967 el primer documento llamado living wills, que estuviera al alcance de cualquier persona, para expresar voluntades relativas a tratamientos médicos o de interrumpir un tratamiento en caso de enfermedad terminal. Posteriormente, La Natural Death Act (Acta acerca de muerte natural), en California, en 1976, legalizó por primera vez que una persona capaz y mayor de edad manifestara por escrito la aplicación o interrupción de tratamientos y voluntades al final de la vida. Este reconocimiento sentó jurisprudencia en varios casos en los Tribunales americanos. Los que tuvieron más repercusión fueron el caso de Ann Karen Quinlan en 1975, Joseph Saikiewicz en 1976, Charles Fox en 1990 y Nancy Cruzan en 1990, en todos ellos se reconocía la relevancia de la autonomía personal y el derecho de los pacientes a decidir sobre su vida, por sí mismos o bien por sus representantes o familiares, permitiéndose la interrupción del tratamiento de personas en estado vegetativo o en coma.
La Patient Self-Determination Act (Ley de autodeterminación del paciente), en 1991, autorizó a que todos los pacientes expresaran su voluntad sobre la atención médica que querían o no querían recibir, cuando no podían expresarse, con efecto en todo el territorio de los Estados Unidos.
A partir de ese momento surgen en Estados Unidos los llamados advanced directives, que recogían la voluntad de los pacientes, y que recogían las instrucciones de los futuros cuidados médicos en el caso de que la persona no pudiera expresar su voluntad. Comprendían dos tipos de documentos: el Living Will o testamento vital y el Health care proxi o el poder médico o poder que se otorga a un representante para cuidar la salud del otorgante. La aparición de estos documentos propició la regulación de los testamentos vitales, voluntades anticipadas e instrucciones previas en otras partes del mundo.
5.2.2. Marco normativo estatal
En los últimos tiempos las instrucciones previas han sido objeto de un gran desarrollo legislativo.
El principal fundamento jurídico lo encontramos en la Ley 14/1986 de 25 de abril, General de Sanidad, que, aunque no reconocía específicamente el derecho a las instrucciones previas, sí reconocía el derecho a la autonomía a través de la información, al consentimiento previo y al consentimiento por representación. En esta norma básica se disponen las bases para la creación del Sistema Nacional de Salud, en coordinación con los Servicios de Salud de las Comunidades Autónomas.
Posteriormente, el Convenio elaborado por el Consejo de Europa para la Protección de los Derechos Humanos y la Dignidad del Ser Humano con respecto a las aplicaciones de la Biología y la Medicina, conocido como “Convenio de Oviedo” del 4 de abril de 1997 y que fue ratificado por España el 23 de julio de 1999 entrando en vigor el 1 de enero de 2000, marcaría un antes y un después respecto al reconocimiento, en la legislación española, de la autonomía de los pacientes para tomar decisiones clínicas. Más concretamente en el artículo 9 dice que “serán tomados en consideración los deseos expresados anteriormente con respecto a una intervención médica por un paciente que, en el momento de la intervención, no se encuentre de expresar su voluntad”. Aquí establecen los pilares para el reconocimiento normativo de los llamados “testamentos vitales”.
Esta autonomía se fue desarrollando amparada en los derechos constitucionales:
- La Constitución Española (CE) de 1978 reconoce en los artículos 41 y 43 el derecho a la protección de la salud para todos los ciudadanos constituyendo la piedra angular de esta regulación.
- El artículo 137 de la CE dispone la división territorial del Estado en municipios, en provincias y Comunidades autónomas.
- El artículo 148 establece las competencias que pueden asumir las Comunidades Autónomas desarrollando el referido derecho.
- El artículo 149 establece las competencias del Estado.
Con posterioridad se promulgó la Ley que actualmente está en vigor: Ley 41/2002, de 14 de noviembre, básica reguladora de la autonomía del paciente y de los derechos y obligaciones en materia de información y documentación clínica, que incluye en el artículo 11 el documento de instrucciones previas, al que define como aquel mediante el cual una persona mayor de edad, capaz y libre, manifiesta anticipadamente su voluntad, para que esta se cumpla en el momento en que llegue a situaciones en cuyas circunstancias no sea capaz de expresarlo personalmente, sobre los cuidados y el tratamiento de su salud o, una vez llegado el fallecimiento, sobre el destino de su cuerpo o de sus órganos. En esta Ley se establecen las normas mínimas que regulan lo que hasta entonces se llamaba “testamento vital”, pasando a denominarse “instrucciones previas”. No establece la norma para formalizar el documento, solo que debe realizarse por escrito y cada servicio sanitario regulará las medidas sanitarias para garantizar el cumplimiento de las instrucciones previas de los pacientes. Se exige como requisito que el declarante sea mayor de edad, con capacidad plena y que actúe de forma libre. En ningún caso podrán aplicarse medidas contrarias a la lex artis o al ordenamiento jurídico. Este documento se puede revocar por escrito en cualquier momento.
Se crea el Registro nacional de instrucciones previas adscrito al Ministerio de Salud y Consumo: Real Decreto 124/2007, de 2 de febrero, que regula el Registro Nacional de Instrucciones Previas (RNIP) y el correspondiente fichero automatizado de datos de carácter personal, para posibilitar que las instrucciones previas otorgadas por los pacientes con los requisitos establecidos en cada Comunidad Autónoma, independientemente de donde se haya formalizado el documento, sean conocidas en todo el territorio nacional por los profesionales de la salud. El objetivo es constatar la existencia de las instrucciones previas registradas en los distintos registros autonómicos.
Las distintas autonomías fueron desarrollando la legislación autonómica, siendo una de las primeras Cataluña, con la Ley 21/2000, de 29 de diciembre, “sobre los derechos de información concerniente a la salud y la autonomía del paciente y a la documentación clínica”, que en el artículo 8 regulaba las “voluntades anticipadas”.
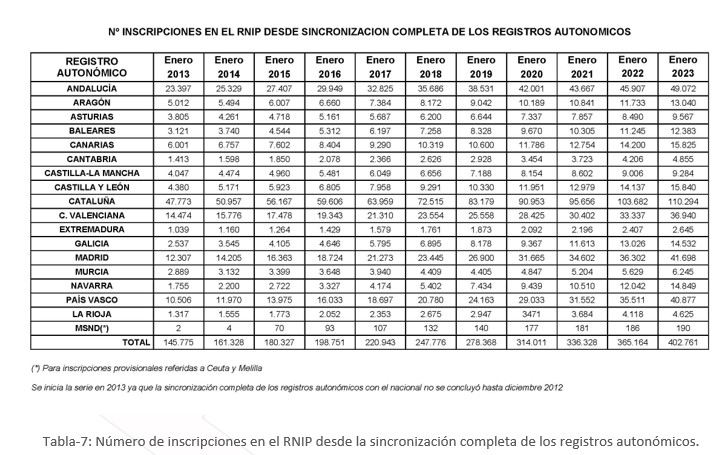
La cifra de inscripciones ha aumentado anualmente desde la sincronización completa del Registro, pero esta suma es muy baja a pesar del desarrollo legislativo.
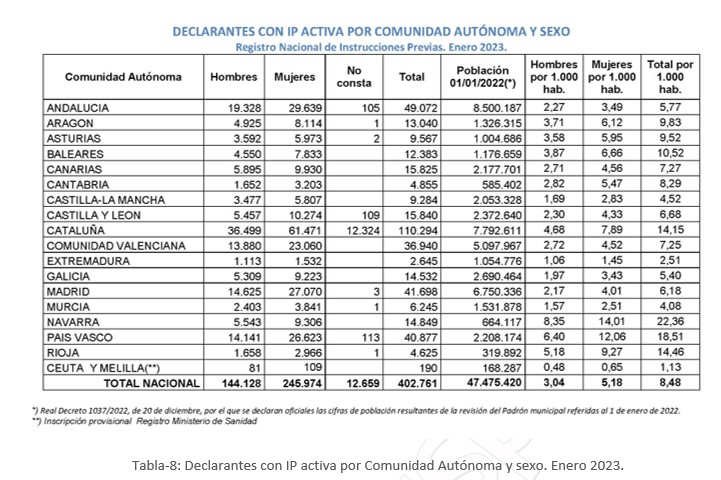
En cuanto al sexo de los declarantes por Comunidad Autónoma, la mayoría son mujeres.
5.2.3. Diferencias entre comunidades autónomas.
La legislación autonómica se fue desarrollando y la consecuencia ha sido la disparidad en diferentes planos de regulación, que ha dado lugar a que el funcionamiento varíe, pudiendo producirse una falta de equidad.
- Denominaciones.
Una de las diferencias más notables comienza con las distintas denominaciones, podemos encontrar hasta seis:
- Instrucciones previas: Asturias, Castilla y León, Galicia, La Rioja, Madrid, Murcia, Ceuta y Melilla y en la normativa general del estado.
- Voluntades anticipadas: Aragón, Cataluña, Islas Baleares, Castilla-La Mancha, País Vasco, Navarra y Comunidad Valenciana
- Manifestaciones anticipadas de voluntad: Canarias.
- Voluntades previas: Cantabria.
- Expresión anticipada de voluntades: Extremadura.
- Voluntades Vitales anticipadas: Andalucía.
De aquí en adelante hablaremos de instrucciones previas por ser la denominación que aparece en la Ley y ser la que se utiliza en mayor número de Comunidades Autónomas.
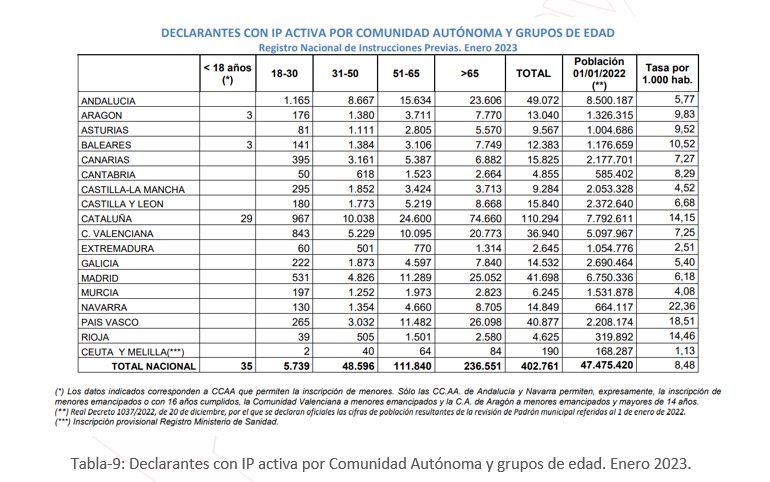
- Capacidad del otorgante.
En la mayoría de las Comunidades Autónomas la capacidad de otorgar solo se da en los mayores de edad con capacidad legal suficiente y que manifiesten libremente su voluntad. Sin embargo, Andalucía y Navarra permiten que los menores emancipados puedan otorgarlo o con 16 años cumplidos, la Comunidad Valenciana a menores emancipados y Aragón a menores emancipados y mayores de 14 años.
- Representante.
La Ley 41/2002 establece que “el otorgante del documento puede designar, además un representante para que además llegado el caso, sirva como interlocutor suyo con el médico o el equipo sanitario para procurar el cumplimiento de las instrucciones previas”. Andalucía, Aragón, Castilla-La Mancha, Cataluña, Comunidad Valenciana, Extremadura, Galicia, Murcia y Navarra siguen el criterio de la Ley estatal. Castilla y León establece que si son varios actuarán en orden de prelación y el resto determinan de forma inespecífica que pueden ser uno o varios.
En lo que parece que sí hay unanimidad, es en que su papel será el de interlocutor válido con el médico o equipo sanitario.
- Legislaciones autonómicas y formalización del acto.
En las legislaciones autonómicas se contemplen hasta tres posibilidades de formalización, ya sea ante notario, funcionario del registro o de la administración pública o ante tres testigos. Resulta llamativo que haya diferencias en todo lo relacionado con la formalización del acto. En el siguiente cuadro se recogen algunas de las características en las distintas Comunidades Autónomas:
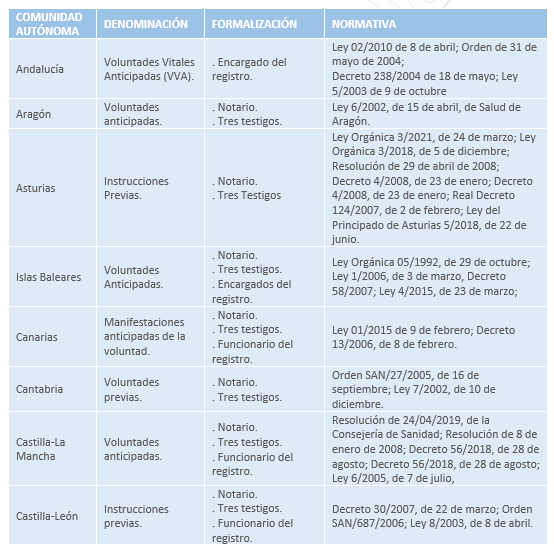
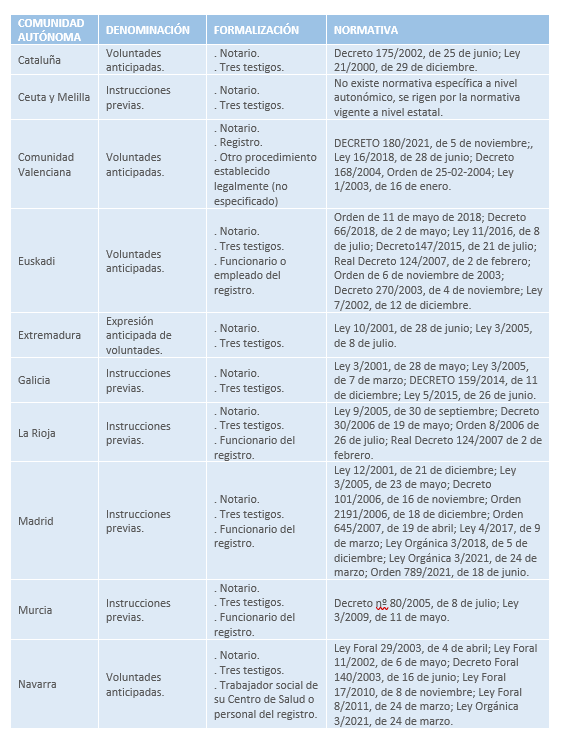
5.2.5. Las enfermeras y las instrucciones previas
Elaborar un documento de instrucciones previas no es un trámite burocrático, debe ser el resultado de un proceso de reflexión que se fundamenta en los valores, creencias e intereses personales de la persona que lo otorga. Este proceso debe estar sujeto a unos límites éticos bien definidos, como el respeto a la dignidad y autonomía del paciente.
Las enfermeras desempeñan un papel fundamental en el proceso de orientar a las personas sobre la importancia de elaborar documentos de instrucciones previas y aunque no es nada fácil tomar decisiones que afectan al final de la vida, tenemos la responsabilidad de ayudar, asesorar, informar y acompañar, dejando a un lado el paternalismo, respetando la voluntad y los deseos de las personas y haciendo que se respeten. Son los profesionales que realizan un cuidado holístico y abordaje integral en la esfera clínica, social, personal y familiar de los pacientes, lo que hace que sean los profesionales más indicados para fomentar estos procesos integrales facilitando la participación en la toma de decisiones.
Pueden contribuir significativamente a empoderar a los pacientes para que tomen decisiones informadas y reflexivas sobre su atención médica futura:
- Educar: Las enfermeras pueden educar a los pacientes sobre la existencia y la importancia de los documentos de instrucciones previas, asegurándose de que comprendan su propósito y beneficios.
- Facilitar la toma de decisiones: Las enfermeras pueden ayudar a los pacientes a reflexionar sobre sus preferencias de atención médica futura, brindándoles el apoyo necesario para expresar sus deseos de manera clara y completa.
- Asesorar: proporcionar orientación sobre el proceso de redacción y registro de las instrucciones previas, así como aclarar cualquier duda o inquietud que los pacientes puedan tener al respecto.
- Colaboración interdisciplinaria: trabajar en colaboración con otros profesionales de la salud para garantizar que los pacientes reciban la información necesaria y tomen decisiones informadas sobre sus instrucciones previas.
BIBLIOGRAFÍA
- Bioética y Personas Mayores N 4. INFORMES PORTAL MAYORES [Internet]. Csic.es. [citado el 17 de septiembre de 2023]. Disponible en: http://envejecimiento.csic.es/documentos/documentos/garcia-bioetica-01.pdf
- Navarro JAG, Moreiras GV, Torres JMÁ. Libro blanco de la nutrición de las personas mayores en España. 2019.
- Collière F. Promover la vida. Madrid. Aravaca, España: McGraw-Hill, Interamericana de España; 1993.
- Usanos RA, Soler IV, Moratalla AD, Maroto AM, del Yerro MJ, de la Torre Díaz FJ, et al. Bioética del cuidado en centros residenciales. Universidad Pontificia de Comillas; 2020.
- Torralba F. Hacia una bioética del cuidado. En: Bioética para una sociedad envejecida. Madrid: Universidad Pontificia de Comillas; 2022.
- BOE-A-2002-22188 Ley 41/2002, de 14 de noviembre, básica reguladora de la autonomía del paciente y de derechos y obligaciones en materia de información y documentación clínica [Internet]. Boe.es. [citado el 12 de mayo de 2023]. Disponible en: https://www.boe.es/eli/es/l/2002/11/14/41/con
- Antequera JM, Barbero J, Bátiz J, Bayés R, Casares M, Gérvas J, et al. Planificación anticipada de la asistencia médica: historia de valores, instrucciones previas, decisiones de representación. Fundación de Ciencias de la Salud; 2005.
- Celdrán M. Glosario sobre edadismo [Internet]. Fundacionlacaixa.org. 2023 [citado el 12 de diciembre de 2023]. Disponible en: https://fundacionlacaixa.org/documents/2278030/4827509/glosario_edadismo.pdf
- SEEGG. Documento Técnico Cuidado sin Sujeciones 2023 [Internet]. Segg.es. 2023 [citado el 12 de diciembre de 2023]. Disponible en: https://www.segg.es/media/descargas/Guia-Cuidado-sin-sujeciones.pdf
- Promoting safety: Alternative approaches to the use of restraints [Internet]. RNAO.ca. [citado el 17 de septiembre de 2023]. Disponible en: https://rnao.ca/bpg/guidelines/promoting-safety-alternative-approaches-use-restraints
- Registro Nacional de Instrucciones Previas [Internet]. Gob.es. [citado el 11 de 2023]. Disponible en: https://www.sanidad.gob.es/areas/profesionesSanitarias/rnip/home.htm
- Guillén DG, Antequera JM, Sendín JJR, Luengo JJA, Barbero BG, Bátiz J, et al. Ética en cuidados paliativos. Fundación de Ciencias de La Salud; 2006.
- Davis AJ, Tschudin V, De Raeve L. Ética en enfermería: Conceptos fundamentales de su enseñanza. Triacastela; 2009.
- Grande LF. Ética y enfermería. Universidad Pontificia Comillas; 2009.
- Roselló FT. Ética del cuidar: fundamentos, contextos y problemas. Editorial MAPFRE, DL; 2002.
- Orts AC. La ética. Grupo Planeta (GBS); 2013.
- Camps V. Tiempo de cuidados: otra forma de estar en el mundo. Arpa. 2021.
- BOE-A-2011-8403 Ley 10/2011, de 24 de marzo, de derechos y garantías de la dignidad de la persona en el proceso de morir y de la muerte [Internet]. Boe.es. [citado el 21 de septiembre de 2023]. Disponible en: https://www.boe.es/eli/es-ar/l/2011/03/24/10/con
- González-Bermejo D, Solano, Polache J, Mulet A, Barreda D, Soler-Company, E. Los Comités de Ética Asistencial y los Comités de Ética de la Investigación en España: organización, regulación y funciones. Rev OFIL·ILAPHAR [Internet]. 2020 [citado el 22 de septiembre de 2023];30(3):206–11. Disponible en: https://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1699-714X2020000300206
- Panificación Anticipada de las Decisiones [Internet]. Juntadeandalucia.es. [citado el 7 de noviembre de 2023]. Disponible en: https://www.juntadeandalucia.es/export/drupaljda/salud_5af1956a01d0a_planificacion_anticipada_de_decisiones_SSPA.pdf
- Boixadera Vendrell M, Marin IB, Pubill C, Mari R, Pellicer E, et al. Comisión Deontológica. El reto ético de las enfermeras en el respeto a la voluntad de la persona al final de la vida: la planificación de voluntades [Internet]. Coib.cat. [citado el 12 de febrero de 2023]. Disponible en: https://www.coib.cat/Rendering/Render/ca-ES/0ab2cc6d-8b69-485e-9194-e5c8946ad2f4
- Acreditación de comités de ética asistencial. Orden de 14 diciembre 1993 [Internet]. Gva.es. [citado el 1 de diciembre de 2023]. Disponible en: https://www.san.gva.es/documents/d/bioetica/catalunya18ordende14diciembre1#:~:text=Orden%20de%2014%20diciembre%201993%20LCAT%201993583,SANIDAD.%20Acreditaci%C3%B3n%20de%20Comit%C3%A9s%20de%20%C3%A9tica%20asistencial.
- Informe mundial sobre el edadismo. Pan American Health Organization; 2022.
- Jiménez MA. Tratado de Geriatría para residentes [Internet]. Segg.es. [citado el 2 de diciembre de 2023]. Disponible en: https://www.segg.es/tratadogeriatria/pdf/s35-05%2000_primeras.pdf
- Navarro-Michel M. Revista de Bioética y Derecho Perspectivas Bioéticas [Internet]. Isciii.es. [citado el 2 de diciembre de 2023]. Disponible en: https://scielo.isciii.es/pdf/bioetica/n45/1886-5887-bioetica-45-00231.pdf
- Burgueño AA. Falacias sobre sujeciones (contenciones) físicas [Internet]. 2015 [citado el 2 de diciembre de 2023]. Disponible en: http://file:///C:/Users/user/Downloads/Dialnet-FalaciasSobreSujecionesContencionesFisicas-5203947.pdf
- CEOMA, Iberdrola F. Guía para personas mayores y familiares. Desatar al anciano y al enfermo de Alzheimer [Internet]. Ceoma.org. 2005 [citado el 2 de diciembre de 2023]. Disponible en: https://ceoma.org/wp-content/uploads/2014/06/04_guia_para_personas_mayores.pdf
- CÓMO SE ELIMINAN LAS SUJECIONES [Internet]. Acpgerontologia.com. [citado el 2 de diciembre de 2023]. Disponible en: http://www.acpgerontologia.com/documentacion/eliminarsujecionescuidadosdignos.pdf
- BOE-A-2022-2221 Instrucción 1/2022, de 19 de enero, de la Fiscalía General del Estado, sobre el uso de medios de contención mecánicos o farmacológicos en unidades psiquiátricas o de salud mental y centros residenciales y/o sociosanitarios de personas mayores y/o con discapacidad [Internet]. Boe.es. [citado el 2 de diciembre de 2023]. Disponible en: https://www.boe.es/diario_boe/txt.php?id=BOE-A-2022-2221
- Bellver V, Fidel C, Serrano C, Ruiz L, Jos S, Serrano Ruiz-Calder M. INFORME DEL COMITÉ DE BIOÉTICA DE ESPAÑA SOBRE EL FINAL DE LA VIDA Y LA ATENCIÓN EN EL PROCESO DE MORIR, EN EL MARCO DEL DEBATE SOBRE LA REGULACIÓN DE LA EUTANASIA: PROPUESTAS PARA LA REFLEXIÓN Y LA DELIBERACIÓN Miembros Federico de Montalvo J skel inen (Presidente) Rogelio Altisent Trota (Vicepresidente) [Internet]. Cibir.es. [citado el 2 de diciembre de 2023]. Disponible en: https://www.cibir.es/files/biblioteca/2020-informe-eutanasia-cbe.pdf
- Alibés EB, Surribas B, Ainaud NC, Gasull Vilella M, Banti JL, et al. Las enfermeras y las voluntades anticipadas [Internet]. Windows.net. 2021 [citado el 2 de diciembre de 2023]. Disponible en: https://pbcoib.blob.core.windows.net/coib-publish/invar/3c45c44f-9173-4fe4-8892-0dc1622e6851
- Zamora Calvo MA, Castillo Ayala A. Aplicación del proceso deliberativo ante dilemas éticos: actuación del comité de ética asistencial en un caso clínico [Internet]. 2018 [citado el 2 de diciembre de 2023]. Disponible en: http://file:///C:/Users/user/Downloads/Dialnet-AplicacionDelProcesoDeliberativoAnteDilemasEticos-6278529.pdf
- Beaskoa U. Modelo de Cuidado Centrado en la Persona con reducción del uso de sujeciones físicas y químicas: conceptualización e implantación (Tesis Doctoral). Madrid, España; 2016.
- Júdez J, Gracia D. La deliberación moral: el método de la ética clínica. Med Clin (Barc) [Internet]. 2001 [citado el 2 de diciembre de 2023];117(1):18–23. Disponible en: https://www.elsevier.es/es-revista-neurologia-295-pdf-S0025775301719987
- Grande F, Guillén LG. Bioética: el estado de la cuestión. Madrid: Triacastela; 2011.
- Gómez Sancho M, Altisent Trota R, Bátiz Cantera J, Casado Blanco M, Ciprés Casanovas L, Gándara del Castillo Á, et al. Guía de Sedación Paliativa [Internet]. 2021 [citado el 3 de diciembre de 2023]. Disponible en: https://www.semg.es/images/2021/Documentos/Guia_de_Sedacion_Paliativa.pdf
- BOE-A-2021-4628 Ley Orgánica 3/2021, de 24 de marzo, de regulación de la eutanasia [Internet]. Boe.es. [citado el 3 de diciembre de 2023]. Disponible en: https://www.boe.es/buscar/doc.php?id=BOE-A-2021-4628
- Azcárraga PA, Peláez S, María M, Labrador V, Francisco C, Rubio J, et al. Manual de buenas prácticas en eutanasia [Internet]. Gob.es. [citado el 3 de diciembre de 2023]. Disponible en: https://www.sanidad.gob.es/eutanasia/docs/Manual_BBPP_eutanasia.pdf
- Mateos y de Cabo OI, Herranz González R, Aranda Lasheras MJ, Fouce Fernández G, Bermejo García L, Barrio Truchado E del, et al. La discriminación por edad de las personas mayores [Internet]. Imserso.es. 2022 [citado el 4 de diciembre de 2023]. Disponible en: https://imserso.es/documents/20123/0/2022_edadismo.pdf/d8f1085b-59d9-b83e-3ad7-87bb81af28e2
- Beauchamp T, Childress J. Informe Belmont [Internet]. Hhs.gov. 1979 [citado el 7 de diciembre de 2023]. Disponible en: https://www.hhs.gov/sites/default/files/informe-belmont-spanish.pdf
- Consejo Internacional de Enfermeras. CÓDIGO DE ÉTICA DEL CIE PARA LAS ENFERMERAS [Internet]. Enfermeriacomunitaria.org. 2021 [citado el 7 de diciembre de 2023]. Disponible en: https://www.enfermeriacomunitaria.org/web/attachments/article/2728/Co%CC%81digo%20de%20E%CC%81tica%20del%20CIE%20para%20las%20Enfermeras%202021.pdf
- Consejo General de Enfermería. Código Deontológico de la Enfermería Española [Internet]. Enfermeriasegovia.com. 1989 [citado el 7 de diciembre de 2023]. Disponible en: https://enfermeriasegovia.com/wp-content/uploads/2021/09/codigo_deontologico_es.pdf
- Baeza Monedero ME, Montero Errasquín B, Sánchez Corral J, Cruz Jentoft AJ. Uso de sondas de gastrostomía en mayores de 75años [Internet]. Elsevier.es. 2017 [citado el 7 de diciembre de 2023]. Disponible en: https://www.elsevier.es/es-revista-revista-espanola-geriatria-gerontologia-124-pdf-S0211139X16300257
- Delgado FM, Molina MM, Hospital Universitari Vall d’Hebron. Comité de Ética Asistencial, Robert FD. Para deliberar en los comités de ética. FUNDACIÓ DOCTOR ROBERT; 2009.
- Emanuel EJ, Emanuel LL. Four models of the physician-patient relationship. JAMA. 1992;267(16):2221–6.
- Feyto Grande, L. Ética profesional de la enfermería. Filosofía de la enfermería como ética del cuidado. PPC. 2000.
- Comisión de Bioética de Castilla y León. Guía de Adecuación del Esfuerzo Terapéutico [Internet]. Saludcastillayleon.es. 2019 [citado el 16 de diciembre de 2023]. Disponible en: https://www.saludcastillayleon.es/profesionales/es/bioetica/guias-bioetica-castilla-leon.ficheros/1519358-esfuerzo%20terapeutico.pdf
- Ministerio de Sanidad. Informe de Evaluación Anual 2022 sobre la prestación de ayuda a morir [Internet]. Gob.es. Diciembre 2023 [citado el 23 de diciembre de 2023]. Disponible en: https://www.sanidad.gob.es/eutanasia/docs/InformeAnualEutanasia_2022.pdf
