INFECCIÓN POR TRICOMONA (TRICOMONIASIS)
- Causa: infecciones de transmisión sexual (ITS), vaginitis producida por un protozoo flagelado (Trichomonas vaginalis), que se puede diagnosticar con un frotis en fresco, dada su movilidad. Muy sensible la prueba de amplificación de ácidos nucleicos (NAAT).
- Clínica:
- El 50 % de las mujeres y el 80 % de los hombres con infección por tricomonas no presentan síntomas.
- Cuando aparecen síntomas, estos pueden ir desde una irritación leve a una inflamación importante de la mucosa vaginal y del introito, junto con dispareunia y disuria. El cuello tiene aspecto rojizo (colpitis en fresa).
- Hay aumento del flujo, que se vuelve de color verde-amarillento y espumoso. Los síntomas suelen presentarse entre 5 y 28 días después de haber mantenido contacto sexual sin protección con una persona que tiene la infección. - Tratamiento: el tratamiento habitual es con metronidazol o tinidazol y debe tratarse a las personas con y sin síntomas y a sus parejas sexuales. Evitar relaciones sexuales mientras tanto.
- Complicaciones: las mujeres embarazadas con infección por tricomonas tienen mayor probabilidad de parto prematuro y de bajo peso del recién nacido. Aumenta el riesgo de contagio de otras ITS.
HERPES GENITAL
- Causa: ITS, producida por el virus del herpes simple de tipo 2 (VHS-2). También provocado por VHS-1 (labial), sobre todo en jóvenes o tras sexo oral.
Se puede contraer infección genital por herpes al mantener relaciones sexuales no protegidas por vía vaginal, anal u oral o por contacto genital estrecho con una persona que tiene la infección. - Clínica:
- El periodo de incubación es habitualmente entre 4 y 7 días, aunque puede variar entre 2 y 12 días.
- En la mayoría de las personas contagiadas el cuadro clínico clásico está ausente y la clínica es muy variable. La clínica típica de la primoinfección se caracteriza por dolor, picor, hormigueo, quemazón, disuria (más frecuente en mujeres) y síntomas generales (fiebre, cefalea, malestar general y mialgias).
- A la exploración se observan pápulas eritematosas y vesículas en los genitales externos o zonas anexas que pueden ser bilaterales y tienden a confluir formando úlceras, al tiempo que pueden aparecer nuevas lesiones. En la piel evolucionan a costras y a la curación es en 15-20 días, aunque durante 2-3 semanas pueden aparecer nuevas lesiones con similar evolución. Suelen palparse adenopatías regionales dolorosas.
- El virus permanece en los ganglios de forma indefinida. Puede contagiarse incluso en periodos asintomáticos. El herpes genital puede transmitirse a partir de lesiones cutáneo mucosas, pero también a través de secreciones en las que está presente el virus, aunque no haya lesiones ni otras manifestaciones clínicas aparentes.
- Son habituales las recurrencias. En estos casos, los síntomas suelen ser más leves y cortos. - Tratamiento: antivirales aciclovir, famciclovir o valaciclovir. No cura la enfermedad, aunque sí reduce la transmisión y las recurrencias. En estos casos, los síntomas suelen ser más leves y cortos.
- Prevención: el preservativo o el cuadrante de látex disminuyen el riesgo de transmitir o de adquirir la infección, pero no lo eliminan completamente; las zonas afectadas por herpes pueden encontrarse fuera de la zona protegida por el preservativo.
- Complicaciones:
- De alto riesgo si aparece en el embarazo o si hay un herpes genital activo al final del embarazo.
- Las vesículas causadas por el herpes genital pueden sangrar fácilmente y aumentan el riesgo de transmitir o contraer el VIH.
- En las personas con infección por el VIH que además contraen infección genital por el herpes genital, aun cuando no haya lesiones visibles, la probabilidad de transmitir la infección por el VIH es mayor.
VIRUS DEL PAPILOMA HUMANO (VPH)
- Causa: virus VPH, virus-ADN, de alta incidencia, con afinidad por el epitelio escamoso de la piel o de las mucosas.
Los subtipos se pueden clasificar en los siguientes:
- De bajo riesgo: los genotipos 6 y 11 son los responsables del 90 % de los condilomas acuminados o verrugas genitales.
- De alto riesgo: los genotipos 16 y 18 son responsables de aproximadamente el 70 % de los casos de cáncer de cuello uterino en el mundo, y de una fracción variable de los cánceres de vulva, vagina, pene, ano y orofaringe. Son condición necesaria pero no suficiente para la aparición de lesiones precancerosas de cérvix. Otros genotipos como el 31, 33, 45, 52 y 58 también se consideran de alto riesgo y pueden contribuir a la oncogénesis en menor medida. - Clínica: verrugas genitales o condilomas acuminados, aunque la mayoría de las infecciones son subclínicas o latentes. Se estima que un 75 % de la población sexualmente activa ha tenido infección por el VPH (la mayoría se eliminan espontáneamente) y solo un 1 % condilomas acuminados. La mayor parte de las infecciones en ambos sexos se relacionan con el inicio de la actividad sexual.
La mayoría se eliminan espontáneamente.
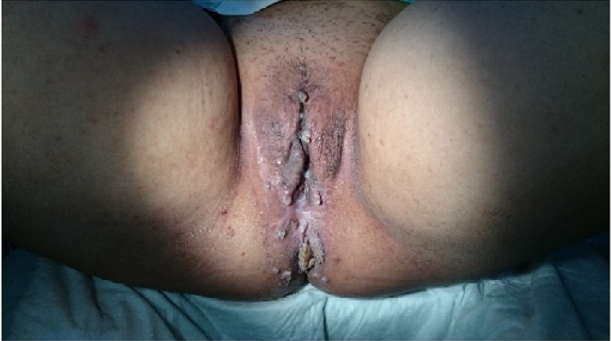
Imagen 1: Condilomas
Fuente: Rachman A, Hasan N. Giant Condyloma Acuminata in Indonesian Females with SLE under Immunosuppressant and Steroid Therapy. Case Reports Immunol. 2016;2016:4710979. doi: 10.1155/2016/4710979.
- Tratamiento: varios, aunque ninguno de ellos haya demostrado ser superior a los otros, como cirugía, crioterapia, pomadas (imiquimod), láser…
- Prevención: se puede prevenir con el uso del preservativo (no previene al 100%) y con la vacunación. Gardasil 9 protegen contra los genotipos de alto riesgo (16, 18, 31, 33, 45, 52 y 58) y de bajo riesgo (6 y 11).
CERVICITIS: CLAMIDIA Y GONORREA
Causa: la infección por clamidia es una infección de transmisión sexual (ITS) causada por la bacteria Chlamydia trachomatis. La gonorrea es una infección de transmisión sexual (ITS) causada por una bacteria llamada Neisseria gonorrhoeae (o gonococo).
La infección es más común en los jóvenes, en los hombres que tienen sexo con hombres (HSH) y en las personas con múltiples parejas sexuales que no utilizan las medidas adecuadas de prevención.
- Clínica: más del 70 % de las mujeres y del 50 % de los hombres con infección por clamidia no presentan síntomas. En el caso de la gonorrea, más del 50 % de las mujeres y del 10 % de los hombres no presentan síntomas. La infección en el recto y la garganta usualmente no produce ningún síntoma. Si aparecen, son leucorrea, sangrado asociado al coito, disuria.
Si se diagnostican, deberán realizarse pruebas para detectar otras infecciones de transmisión sexual como VIH, sífilis, gonorrea o por clamidia, en función de cual fuera la encontrada. - Tratamiento: antibióticos (doxiciclina). También ceftriaxona y azitromicina.
- Complicaciones: una mujer embarazada puede transmitir la infección a su hijo durante el parto. Esto puede causar infecciones oculares graves o infección pulmonar al recién nacido.
Existe riesgo de progresión a enfermedad inflamatoria pélvica (EIP). Las complicaciones en caso de no ser tratada pueden ser la esterilidad, el riesgo de embarazo ectópico y el dolor pélvico crónico. En varones, epididimitis y prostatitis.
Se realiza profilaxis ocular tópica para todos los recién nacidos con la finalidad de prevenir la conjuntivitis por ambas al pasar por el canal del parto.
También puede causar cervicitis el Mycoplasma genitalium, una bacteria transmitida por vía sexual que puede causar infecciones en el tracto genital. Los que afectan al aparato reproductor son: mycoplasma hominis y mycoplasma genitalium y 2 especies al género Ureaplasma: ureaplasma parvum, ureaplasma urealiticum. En mujeres, está asociado a cervicitis, enfermedad inflamatoria pélvica y complicaciones en el embarazo, mientras que en hombres provoca uretritis. Los síntomas suelen ser inespecíficos, lo que complica su diagnóstico. La prueba NAAT (PCR) es la más efectiva para su detección. El tratamiento es complicado por la creciente resistencia a antibióticos como la azitromicina.
SÍFILIS
- Causa: bacteria Treponema pallidum.
La infección es más común en hombres que tienen relaciones sexuales con otros hombres (HSH) y en personas con múltiples parejas sexuales que no utilizan las medidas adecuadas de prevención. - Clínica:
- Primoinfección (sífilis primaria): aparición de una úlcera no dolorosa, denominada chancro, en aquella parte del cuerpo que ha estado en contacto con la bacteria, generalmente 2-3 semanas después de tener relaciones sexuales con una persona infectada. El chancro es una úlcera única, superficial, dura, no dolorosa, de 1-2 cm, asalmonada, fondo gris y regular, bien delimitada, en cualquier zona de mucosa genital.
- Suele localizarse con más frecuencia en pene, vulva, vagina o ano. Ocasionalmente pueden aparecer úlceras en la boca o los labios que pueden ser dolorosas.
- Es posible que la úlcera pase desapercibida dependiendo de su localización. Puede tardar en curarse hasta 6 semanas y ser una importante vía de contagio para las parejas sexuales.
- Sífilis secundaria: si no se realiza tratamiento, la enfermedad progresa a esta fase debido a la proliferación de bacterias en la sangre. Suele producirse en 3-6 semanas después de la aparición de la úlcera de la sífilis primaria.
- Sus síntomas incluyen erupción cutánea, que a menudo afecta a las palmas de las manos y las plantas de los pies, inflamación localizada en la zona genital, manchas blancas en la boca y glándulas inflamadas.
- La sífilis secundaria es altamente transmisible para las parejas sexuales durante las relaciones sexuales no protegidas.
- Sífilis latente: cuando los síntomas de la sífilis secundaria han desaparecido, es posible que no se produzcan síntomas durante varios años, pero la infección está presente y puede detectarse a través de una analítica de sangre.
- Sífilis terciaria: aproximadamente 1 de cada 10 personas con sífilis no tratada desarrollará graves problemas neurológicos, osteoarticulares o cardiacos muchos años después de la infección. - Tratamiento: penicilina. Para las personas no embarazadas alérgicas a la penicilina la alternativa es tetraciclina o doxiciclina.
- Complicaciones: la sífilis puede transmitirse de madre a hijo durante el embarazo. Por otro lado, durante el embarazo puede provocar aborto. Cuanto más reciente es el contagio materno,másprobabilidades de infecciónal feto. Si no se trata, existe riesgo desífilis congénita (80-90 % de los casos). Provoca la muerte neonatal o, en caso de supervivencia, síntomas tempranos (antes de los 2 años) o tardíos como sordera, alteraciones neurológicas o convulsiones. Por eso se realiza cribado en el embarazo, con la primera serología.
LINFOGRANULOMA VENÉREO (LGV)
- Causa: bacteria Chlamydia trachomatis variedad L1-L3. La infección está presente en países tropicales y en los últimos años ha reaparecido en Europa.
- Clínica: puede ser asintomático. Si aparecen, puede verse una pequeña pústula indolora en la zona rectal o vulvar que posteriormente se convierte en una úlcera. Esta puede desaparecer en unos días sin tratamiento. También puede existir secreción rectal o por el pene. Entre 2 y 6 semanas después suele aparecer inflamación de los ganglios inguinales y formación de abscesos. Puede existir dolor abdominal o lumbar. En casos más avanzados pueden aparecer fístulas.
- Tratamiento: antibiótico. Doxiciclina, eritromicina o tetraciclina.
- Complicaciones: puede causar obstrucción del flujo linfático y edema crónico de los tejidos genitales. Su diagnóstico obliga a descartar otras ITS como sífilis, gonorrea y VIH.
BIBLIOGRAFÍA
- Fisterra: https://www.fisterra.com/guias-clinicas/diabetes-gestacional/
- Hospital Clínic, Hospital Sant Joan de Déu, Universitat de Barcelona:
https://medicinafetalbarcelona.org/protocolos/es/patologia-materna-obstetrica/infecciones-torch.html - Ministerio de Sanidad, Servicios Sociales e Igualdad:
https://portal.guiasalud.es/wp-content/uploads/2018/12/GPC_533_Embarazo_AETSA_compl.pdf - Guía de práctica clínica sobre lactancia materna: https://portal.guiasalud.es/wp-content/uploads/2018/12/GPC_560_Lactancia_Osteba_compl.pdf
- Guía para la atención a la muerte perinatal y neonatal:https://www.umamanita.es/wp-content/uploads/2015/06/Guia-Atencion-Muerte-Perinatal-y-Neonatal.pdf
- Guía rápida para llegar a ser un hospital IHAN:https://www.ihan.es/docs/documentacion-acreditacion/hospitales/Guia_rapida_Hosp-IHAN.pdf
- Programa formativo de la especialidad de Enfermería Obstétrico Ginecológica (Matrona): http://comatronas.es/contenidos/2017/11/Programa_formativo_matrona_V03.pdf
- Técnica de Lactancia Materna AEP.http://lactanciamaterna.aeped.es/tecnicas-de-lactancia-materna/
- Ministerio de Sanidad, Consumo y Bienestar Social:
https://www.mscbs.gob.es/ciudadanos/enfLesiones/enfTransmisibles/sida/homeITS.htm - Asociación Española para el Estudio de la Menopausia: https://aeem.es
- Ministerio de Sanidad, Servicios Sociales e Igualdad: https://portal.guiasalud.es/gpc/menopausia-postmenopausia/
- Sociedad Española de Oncología Médica: https://seom.org/info-sobre-el-cancer/endometrio?showall=1
- Asociación Española contra el Cáncer: https://www.aecc.es/es/todo-sobre-cancer/tipos-cancer/cancer-mama
- Centros para el Control y la Prevención de Enfermedades: https://www.cdc.gov/spanish/cancer/breast/basic_info/what-is-breast-cancer.htm
