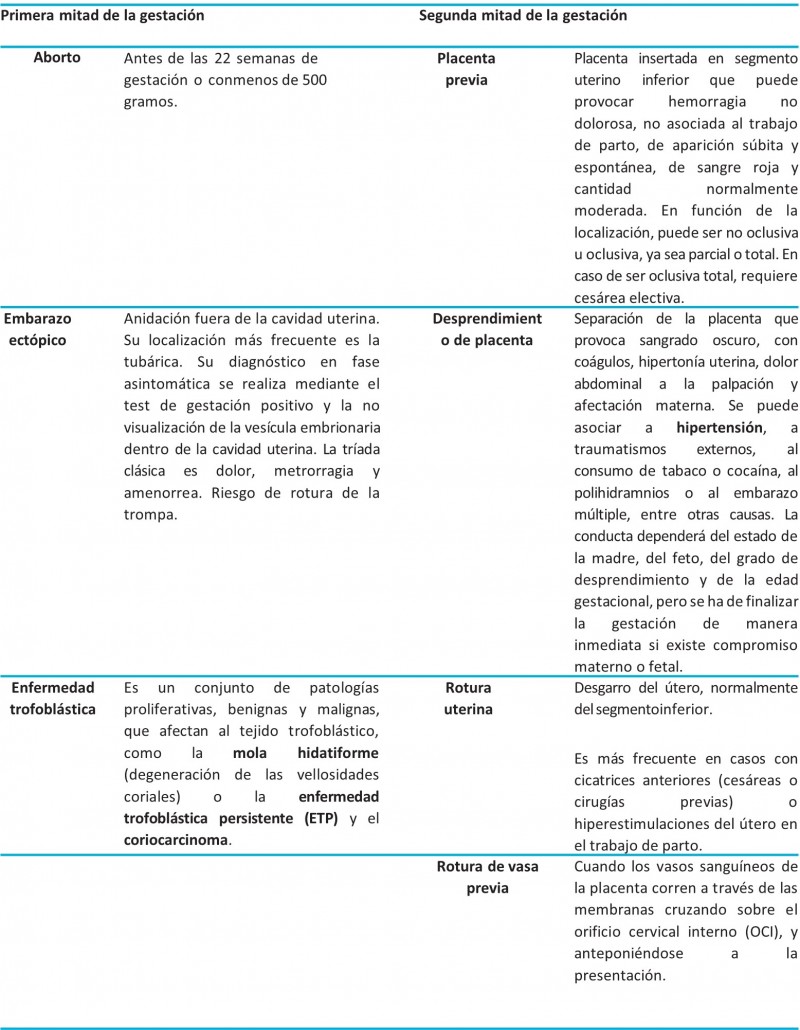
1. METORRAGIAS
La primera clasificación que debe hacerse es en función de las semanas en las que se produce el sangrado. De esta forma, existen metrorragias en la primera y en la segunda mitad de la gestación.
2. ESTADOS HIPERTENSIVOS DEL EMBARAZO
Los estados hipertensivos del embarazo son un conjunto de desórdenes que acontecen durante la gestación y cuyo nexo común es la hipertensión; posee un origen multisistémico, el cual se relaciona básicamente con un desarrollo anormal de la placenta y con la interacción de múltiples factores que llevan a daño endotelial. Puede aparecer hasta en un 10 % de los embarazos.
El diagnóstico de hipertensión en el embarazo se realiza cuando en 2 o más tomas separadas por 4-6 horas la paciente presenta una TA sistólica (TAS) ≥140 mmHg y/o una TA diastólica (TAD) ≥90 mmHg.
Se manejan también marcadores angiogénicos tanto en el diagnóstico y la predicción como en el manejo posterior de la preeclampsia (PE) y de los trastornos placentarios. Estos marcadores serían los siguientes:
- Incremento en los niveles de suero de sFlt-1 (receptor de tirosina quinasa 1 similar a la forma soluble), un antagonista del factor de crecimiento endotelial vascular.
- Reducción en los niveles del factor de crecimiento placentario (PlGF, por sus siglas en inglés).
Estos marcadores se relacionan a través del cociente sFlt-1/PlGF, ya que aumenta en mujeres con riesgo a desarrollar complicaciones derivadas de la insuficiencia placentaria, cuyos diagnósticos no solo incluyen la PE, sino también el del retraso en el crecimiento intrauterino (RCIU) o la muerte fetal.
La prevención se realiza mediante ácido acetilsalicílico (AAS), con dosis de 100-150 mg en mujeres de alto riesgo antes de la semana 16.
Clasificación
- Hipertensión crónica: está presente antes de la gestación o se diagnostica antes de la semana 20 de gestación.
- Hipertensión inducida por la gestación: después de las 20 semanas de gestación.
o Gestacional: hipertensión sin proteinuria después de las 20 semanas de gestación.
o Preeclampsia: se acompaña de proteinuria (>300 mg de proteínas en orina de 24 horas y/o ratio proteínas/ creatinina >30 mg/mmol en una muestra de orina en ausencia de infección urinaria o hay síntomas de afectación de órganos diana no atribuibles a otro diagnóstico).
o Eclampsia: si aparecen convulsiones de tipo gran mal o coma.
o Síndrome de HELLP: variante grave de la PE que se diagnostica por los siguientes criterios analíticos:
o Hemólisis: LDH ×2 veces el límite superior de normalidad (mayor de 600) o aumento de la bilirrubina.
o GOT o GPT × 2 veces el límite superior de normalidad.
o Plaquetas <100.000/μl
El síndrome se considera incompleto cuando falta alguno de los 3 criterios.
Los criterios de gravedad (preeclampsia severa) son los siguientes; se considera grave si cumple 1 o más:
- TA sistólica ≥160 mmHg y/o TA diastólica ≥110 mmHg en dos determinaciones separadas 6 horas, estando la paciente en reposo en cama.
- Proteinuria ≥2 gramos en orina de 24 horas.
- Oliguria ≤500 ml en 24 horas.
- Creatinina sérica >1,2 mg/dl.
- Alteraciones cerebrales o visuales (hiperreflexia con clono, cefalea severa, escotomas, visión borrosa, amaurosis).
- Edema de pulmón o cianosis.
- Dolor epigástrico o en hipocondrio derecho.
- Alteración de las pruebas funcionales hepáticas.
- Alteraciones hematológicas: trombocitopenia (coagulación intravascular diseminada (CID), hemólisis.
- Afectación placentaria con manifestaciones fetales (crecimiento intrauterino retardado, CIR).

Tratamiento de la hipertensión en el embarazo
- Reposo relativo. Dieta normocalórica, normoproteica y normosódica.
- Tratamiento farmacológico:
o Están indicados el labetalol (de primera elección), hidralacina, nifedipina o alfa-metildopa (si TAD >100 mmHg).
o Están contraindicados el atenolol, los inhibidores de la enzima convertidora de angiotensina (IECA= -pril), los bloqueantes de los receptores de angiotensina II (ARA II= -sartán) y los diuréticos.
- Preeclampsia grave:
o Iniciar el tratamiento hipotensor con cifras de TAS ≥160 mmHg o TAD ≥110 mmHg, con el fin de prevenir complicaciones cerebrovasculares y cardiovasculares.
o Administrar corticoides para acelerar la maduración fetal si fuera preciso (34 semanas o menos).
o Administrar sulfato de magnesio durante el parto y en las primeras 24 horas posparto.
- Eclampsia:
o Sulfato de magnesio, controlando siempre el reflejo rotuliano, la FR y la diuresis, >25-30 ml/h. En caso de intoxicación hay que administrar gluconato cálcico.
- El tratamiento definitivo es la finalización de la gestación. Por ello, se tendrá que contemplar en todos aquellos casos con grave afectación materno-fetal o a partir de las 37 semanas en los casos de preeclampsia leve, preferiblemente vía de parto vaginal.
3. DIABETES GESTACIONAL
Es toda diabetes mellitus que se detecta por primera vez durante el embarazo. La diabetes gestacional (DG) traduce una insuficiente adaptación a la insulinorresistencia que se produce durante el embarazo. Su frecuencia está en torno al 10 % de los embarazos. Se realiza cribado (O’Sullivan) a todas las gestantes entre las semanas 24 a 28 de gestación. Si hay factores de riesgo, se recomienda un cribado en el primer trimestre adicional.
Son factores de riesgo la edad igual o superior a 35 años, la obesidad (IMC >30 kg/m2), macrosomía en partos anteriores (>4 kg), los antecedentes personales de diabetes gestacional, las alteraciones del metabolismo de la glucosa o los antecedentes de diabetes en familiares de primer grado.
Diagnóstico de la diabetes gestacional
- Glucemia basal >125 mg/dl en dos ocasiones.
- Glucemia al azar >200 mg/dl y síntomas típicos de diabetes.
- Sobrecarga con 100 g de glucosa y determinación de glucemia al inicio, 1.ª, 2.ª y 3.ª hora. Es la más utilizada en la actualidad y la mejor validada. Se considera diagnóstica de DG si dos o más valores son iguales o superiores a lo normal. Si solamente un valor excede los límites, sería diagnosticada de intolerancia a la glucosa en el embarazo y se repetiría la prueba en 3 o 4 semanas.
- Sobrecarga con 75 g de glucosa y determinación de glucemia al inicio, 1.ª y 2.ª hora (Asociación Americana de Diabetes, ADA) o a las 2 horas solo (Organización Mundial de la Salud, OMS; National Institute for Health and Care Excellence, NICE).
Recomendaciones para la sobrecarga
- Es necesario realizarla por la mañana, en ayuno de aproximadamente 10-12 horas, tras una dieta que contenga una cantidad igual o superior a 150 g/día de hidratos de carbono los 3 días previos a la prueba y habiendo desarrollado una actividad física normal.
- Durante la prueba, es necesario mantenerse en reposo, sentada, y abstenerse de fumar.
Cuidados en la diabetes gestacional Objetivos de los controles:
- Glucemia basal capilar: 70-95 mg/dl.
- Glucemia posprandial (1.ª hora) capilar: 90-140 mg/dl.
- Glucemia posprandial (2.ª hora) capilar:
- Hemoglobina glucosilada HbA1c:
- Ausencia de cetonuria e hipoglucemia.
Alimentación:
- Aporte calórico diario adaptado al peso y a la actividad física.
- Reparto del contenido calórico en principios inmediatos, de tal manera que el 40-50 % deben ser hidratos de carbono, el 30-40 % grasas y el 20 % proteínas.
- Hidratos de carbono fundamentalmente complejos y con un índice glucémico bajo y las grasas mono o polinsaturadas.
- Ingesta abundante de fibra vegetal en forma de fruta y vegetales frescos.
- Durante la gestación y la lactancia deben tomarse lácteos en abundancia, los cuales deben ser desnatados en caso de sobrepeso u obesidad.
- Reparto de los hidratos de carbono en 6 tomas a lo largo del día.
Ejercicio:
- Ejercicio moderado, como puede ser caminar deprisa, durante un mínimo de 30 minutos diarios.
- Si al final de la gestación existen limitaciones físicas para realizarlo, deberían practicarse al menos 10 minutos de ejercicios en sedestación al menos 3 veces al día.
Fármacos:
- En caso de no conseguir control con dieta y ejercicio, se precisará insulina preferentemente humana (NPH y regular), aunque también podrían utilizarse los análogos lispro, aspart, detemir y glargina.
- En aquellas embarazadas con fetos grandes para la edad gestacional, incluso en los casos en que están dentro de los objetivos de control, es recomendable el tratamiento con insulina.
- Existen estudios con metformina con buenos resultados, aunque la insulina sigue siendo de elección.
Las complicaciones de la diabetes gestacional son la macrosomía fetal y, con ella, más cesáreas, ligero incremento de malformaciones, la muerte fetal (normalmente por mal control glucémico), el polihidramnios y la preeclampsia. Los neonatos tienen un mayor riesgo de hipoglucemia, hiperbilirrubinemia, hipocalcemia, hipomagnesemia, policitemia, dificultad respiratoria y/o cardiomiopatía.
Además, a las 6 semanas tras el parto o al finalizar la lactancia se practicará SOG con 75 g, para reclasificar a la paciente como normal, con glucemia basal alterada, intolerante a la glucosa o diabética.
4. AMENAZA DE PARTO PREMATURO
La amenaza de parto pretérmino se define clásicamente como la presencia de dinámica uterina regular asociada a modificaciones cervicales progresivas desde las 22 semanas hasta las 36,6 semanas de gestación. La amenaza de parto pretérmino puede tener un origen multifactorial. En la mayoría de los casos, se desconoce la causa desencadenante (causa idiopática).
Tratamiento de la amenaza de parto prematuro
- Tocólisis: atosiban (de elección), betamiméticos (ritrodina), calcioantagonistas (nifedipina). No se usan más allá de las 35-36 semanas.
- Maduración pulmonar fetal: entre las 24 semanas y las 34,6 semanas. betametasona 12 mg/24 h durante 2 días.
5. INFECCIONES DURANTE LA GESTACIÓN: TORCH, PARVOVIRUS B19, VARICELA Y VIH
TORCH es el acrónimo de un grupo de infecciones que pueden producir defectos congénitos graves cuando se adquieren durante la gestación, especialmente antes de las 20 semanas.
TORCH incluye: (T) toxoplasmosis, (O) otros agentes, los más frecuentes varicela, lúes y virus zika, (R) rubeola, (C) citomegalovirus, (H) herpes simple virus.
Aunque muchas de estas infecciones producen alteraciones fetales parecidas y pueden presentar anomalías ecográficas, cada una de ellas da lugar a una patología fetal específica.
El parvovirus B19 no produce defectos congénitos, pero puede producir anemia fetal grave.
Respecto a la varicela materna, cuando aparece en los 5 días previos al parto o en los 2 días subsiguientes (inicio de la viremia), el riesgo de varicela neonatal grave es muy alto, ya que la transmisión vertical (TV) es elevada (>50 %) y el recién nacido puede no tener todavía anticuerpos protectores de origen materno, los cuales van apareciendo progresivamente a partir de los 3-7 días del inicio del exantema; por eso se intenta posponer el parto 7 días.
Respecto al VIH, el riesgo es la TV, que, en ausencia de terapia y profilaxis materna, se produce en un 14-25 % de los casos en países desarrollados. La TV puede ser intrauterina (25-40 % de los casos) o intraparto (60-75 % de las ocasiones). La mujer debe poder escoger la interrupción voluntaria de la gestación, una vez informada.
Es necesario prevenir infecciones oportunistas y proporcionar las vacunas necesarias, así como realizar una analítica seriada para el estudio de la carga viral y de antígeno CD4 y descartar la toxicidad de los antirretrovirales. Debe establecerse la vía de parto más adecuada en cada caso, teniendo en cuenta la carga viral en la semana 34-36. En cualquier caso, se debe reducir la exposición del feto a la sangre o a las secreciones contaminadas en el momento del parto, ya sea mediante cesárea o parto vaginal.
Durante el puerperio se mantendrán las conductas siguientes:
- Madre: continuar o cesar el tratamiento, depende del estado inmunológico.
- Recién nacido: administrar profilaxis antirretroviral, zidovudina y, en nuestro medio, lactancia artificial. La lactancia materna aumenta el riesgo, por eso en nuestro medio se contraindica.
BIBLIOGRAFÍA
- Ministerio de Sanidad, Servicios Sociales e Igualdad: https://portal.guiasalud.es/wpcontent/uploads/2018/12/GPC_533_Embarazo_AETSA_compl.pdf
- Fisterra: https://www.fisterra.com/guias-clinicas/diabetes-gestacional/
- Hospital Clínic, Hospital Sant Joan de Déu, Universitat de Barcelona: https://medicinafetalbarcelona.org/protocolos/es/ patologia-maternaobstetrica/infecciones-torch.html
- Guía de práctica clínica sobre lactancia materna:
https://portal.guiasalud.es/wpcontent/uploads/2018/12/GPC_560_Lactancia_Osteba_compl.pdf - Guía para la atención a la muerte perinatal y neonatal:
https:// www.umamanita.es/wp-content/uploads/2015/06/Guia-Atencion-Muerte-Perinatal-y-Neonatal.pdf - Programa formativo de la especialidad de Enfermería Obstétrico Ginecológica (Matrona): http://comatronas.es/contenidos/2017/11/Programa_formativo_matrona_V03.pdf
- Guía rápida para llegar a ser un hospital IHAN: https://www.ihan.es/docs/documentacion-acreditacion/hospitales/Guia_rapida_Hosp-IHAN.pdf
