TEMA 1. FARMACOLOGÍA PRINCIPIOS BÁSICOS DE FARMACOLOGÍA
En Anestesia la precisión en la administración de los fármacos es el pilar en el que se sustenta. Los objetivos que todo anestesista busca son obtener una rápida y segura inducción, así como una pronta recuperación y sin consecuencias. Para conseguirlo deben lograr una dosis optima y administrarla de una manera precisa. En el campo de la anestesia la investigación está dirigida hacia la búsqueda de nuevos fármacos que por sus propiedades farmacológicas colaboren con los objetivos antes señalados, y el desarrollo de nuevos sistemas de administración que faciliten la obtención de concentraciones plasmáticas (CP) adecuadas, evitando la aparición de efectos adversos producidos por dosificaciones inadecuadas. Para lograr la consecución de los objetivos anteriormente nombrados, es imperativo conocer la farmacocinética (FC) y farmacodinámica (FD) de los fármacos a utilizar. Como enfermeras, debemos tener unas nociones básicas de dichos conceptos y las características principales de los fármacos más comúnmente utilizados en anestesia, así como, las situaciones en las que serán utilizados y con qué propósitos, para poder adelantarnos a posibles circunstancias que puedan acontecer y de esa forma brindar la atención adecuada a nuestros pacientes y a la vez facilitar y agilizar el proceso de la anestesia.
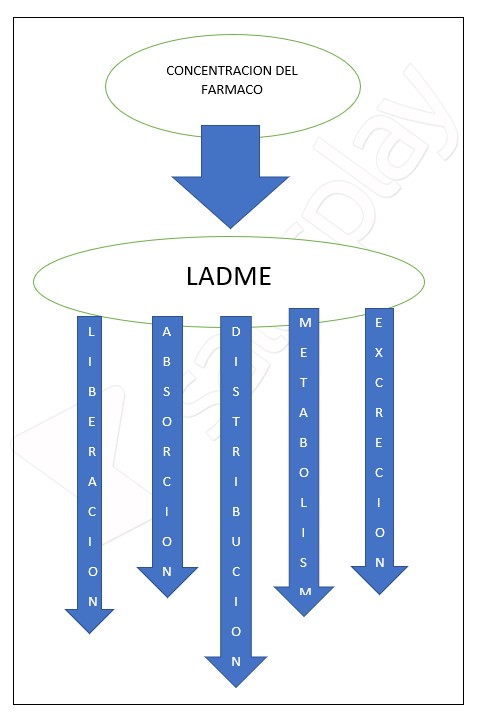
- Farmacocinética: “que hace el organismo con el fármaco”, o también podemos definirla como la relación que existe entre la dosis administrada y la concentración sanguínea y en otros tejidos, lo cual implica el estudio de los diferentes procesos de: liberación del principio activo, absorción, distribución, metabolismo y eliminación. Dichos procesos se engloban dentro del acrónimo LADME. La FC determina la concentración de los fármacos en el receptor y por lo tanto contribuye a la intensidad de la respuesta observada.
Modificaciones en la FC ayudan a explicar respuestas diferentes entre las personas, ya que pueden existir distintas situaciones fisiopatológicas que pueden alterar la FC del medicamento, entre las que nos encontramos: Peso, edad (en los niños se necesita mayor de dosis y contrariamente, en los ancianos por su contenido menor en masa muscular y tejido adiposo, además de un “agotamiento” fisiológicos de los procesos de biotransformación, dan lugar a la necesidad de dosis menores), estados patológicos (son numerosos los trabajos que señalan la modificación de la FC en la insuficiencia hepática renal, o en situaciones carenciales) y las variaciones interindividuales (las variaciones en la genética modifican la FC, como por ejemplo la porfiria). Por último, no nos podemos olvidar de las interacciones medicamentosas, las cuales también producen cambios en la FC.
El conocimiento de la farmacocinética de los fármacos ayuda en la elección de la vía de administración, forma farmacéutica, dosis e intervalo de difusión de estos, consiguiendo la concentración necesaria y, por consiguiente, el resultado esperado.
- Farmacodinámica: relación que existe entre la concentración plasmática y su efecto, en definitiva “lo que el fármaco hace en el organismo”. Específicamente hace referencia al análisis cuantitativo de la relación entre la concentración plasmática o en el sitio de acción y los efectos resultantes del medicamento en los procesos fisiológicos. El grado de estos efectos determina la eficacia, potencia y relación terapéutica del fármaco. Toda la farmacodinamia se sustenta en los llamados receptores, macromoléculas celulares a las que se unen los fármacos para ejercer su acción. Dependiendo de las características del receptor y el fármaco, obtendremos una determinada respuesta. Es importante saber que los fármacos como tales no crean acciones nuevas, sino que estimulan funciones propias de las células, tejidos u órganos. De la relación de los fármacos con los receptores obtenemos la clasificación de agonistas o antagonistas.
Fármaco agonista: son aquellos fármacos afines al receptor y que activan dichos receptores para obtener una respuesta (eficacia). Existen también agonistas parciales, los cuales, aun teniendo afinidad por el receptor, producen una respuesta en este menor que los agonistas.
Fármaco antagonista: son los fármacos afines a los receptores y que, por el contrario a los agonistas, estos impiden la unión con el receptor de los agonistas y por lo tanto la respuesta consiguiente. Dicho de otra manera, los antagonistas inhiben o disminuyen la acción de los agonistas. Este antagonismo puede ser reversible (con el paso del tiempo la inhibición desaparece) o irreversibles (la inhibición persiste en el tiempo).
Fármaco antagonista competitivo: al unirse con el receptor impide la unión del agonista.
Fármaco antagonista no competitivo: tanto el agonista como el antagonista pueden están unidos al receptor, pero el segundo disminuirá o inactivará los efectos del primero.
Fármaco competitivo reversible: se crea un equilibrio entre el agonista, antagonista y receptor, pudiendo este romperse al aumentar la dosis del fármaco agonista. Un ejemplo de esto lo encontramos con la morfina y la naloxona. Si administramos naloxona después de administrar la morfina, esta pierde su efecto, sin embargo, al aumentar la dosis de la morfina se contrarrestan los efectos de la naloxona y se volverán a apreciar los efectos de la morfina.
Según la teoría clásica de ocupación de los receptores, el efecto de los fármacos es directamente proporcional al número de receptores ocupados. Cuando todos los receptores estén ocupados alcanzara su efecto máximo (Emax) y aunque se administre más fármaco no aumentaran los efectos deseados, pero si podrán aparecer los efectos adversos. Normalmente los efectos farmacológicos se cuantifican mediante las llamadas curvas dosis-respuesta, las cuales expresan la relación entre la dosis del fármaco y el efecto farmacológico. De estas curvas obtenemos tres conceptos fundamentales para la administración de fármacos anestésicos: potencia, eficacia y pendiente de curva.
Potencia: Concentración de fármaco necesaria para obtener un efecto determinado. La baja potencia de un fármaco nos indica que hará falta una dosis más elevada que la necesaria de otro fármaco para conseguir el efecto deseado. La potencia viene regulada por la CE50 (concentración que produce el 50% de la máxima respuesta), de manera que cuanto menor sea este valor más potente será el fármaco y se necesitará en definitiva, una menor dosis.
Eficacia o actividad intrínseca: La capacidad de un fármaco de interactuar con un receptor de manera que genere un efecto o respuesta. La eficacia está directamente relacionada con la Emax, siendo menos efectivo el fármaco cuanto menor sea este valor. Esto nos indica que por más dosis que se administre no se podrá obtener más efecto. Como ejemplo de eficacia tenemos los diferentes medicamentos para la analgesia, algunos de los cuales no sirven para paliar el dolor intenso por mucha dosis que apliques, y que por lo tanto, no son indicados en el periodo perioperatorio.
Pendiente de curva: La pendiente de curva se relaciona directamente con el número de receptores que han de ser ocupados para producir un efecto determinado. De modo que un fármaco que necesite ocupar un gran número de receptores para conseguir algún efecto, su curva será más vertical. Una curva muy vertical implica que pequeños cambios en las dosis produzcan grandes cambios en las consecuencias terapéuticas, por lo que dichos fármacos precisaran de una muy ajustada dosificación. Los análisis de la pendiente de la curva resultan de gran ayuda para calcular “la ventana terapéutica”.
Ventana terapéutica: Es el rango de concentración plasmática comprendido entre la concentración efectiva mínima (CEM) y la concentración toxica mínima (CTM). Sin embargo, hay que tener en cuenta la variabilidad interindividual a la hora de marcar dichos límites, por lo que no podremos extrapolar los resultados del análisis de dichas curvas para todos los individuos por igual.
De la misma manera que ocurre con la farmacocinética, hay aspectos fisiopatológicos de cada individuo que producen variaciones en las respuestas de los receptores a los fármacos. Entre ellos se encuentran la edad, sexo y enfermedades.
Edad: Según las diferentes edades la dosis de fármacos varía. En el caso de los neonatos, las dosis deben ser significativamente inferiores a las de los niños. De igual modo ocurre en los ancianos, los cuales precisarán dosis menores que los adultos jóvenes.
Sexo: Numerosos estudios han constatado respuestas diferentes a los analgésicos entre hombres y mujeres, siendo la respuesta de las segundas de mayor intensidad. También existen comunicaciones que hablan de un mayor número de mujeres que de hombres que tras una anestesia general, poseen recuerdos de la intervención quirúrgica, lo cual nos sugiere una respuesta diferente entre ambos sexos a los hipnóticos.
Enfermedades: El caso más conocido es el de los cirróticos y su respuesta aumentada al remifentanilo.
Evidentemente los anestesistas poseen un conocimiento muchísimo más amplio de la farmacocinética y farmacodinamia y es gracias a ello, que realizan los cálculos precisos de qué y cuánto fármaco han de utilizar. En nuestro caso es importante tener unas nociones básicas que nos ayuden a desempeñar mejor nuestra labor como enfermera de anestesia, en el caso de realizarla.
BIBLIOGRAFÍA
- Conceptos básicos de Farmacocinética y Farmacodinamia en TIVA. Dr. Luciano Aguilera. Disponible en: http://www.sld.cu/galerias/pdf/sitios/anestesiologia/tiva_conceptos_basicos.pdf
- Burst suppression-MAC and burst suppression-CP50 as measures of cerebral effects of anaesthetics Pilge, S. et al. British Journal of Anaesthesia, Volume 112, Issue 6, 1067 – 1074
- Jaime Escobar, D. «Hipertermia maligna». Revista Médica Clínica Las Condes, vol. 22, n.o 3, mayo de 2011, pp. 310-15. DOI.org (Crossref),doi:10.1016/S0716-8640(11)70431-X.
- Recomendaciones para manejar una crisis de hipertermia maligna. Disponible en: https://www.mhaus.org/healthcare-professionals/managing-a-crisis/
- Morgan, G. Edward, et al. Anestesiología clínica. Editorial El Manual Moderno, 2007.
- Fichas técnicas del Centro de Información online de Medicamentos de la AEMPS – CIMA [base de datos en Internet]. Madrid, España: Agencia española de medicamentos y productos sanitarios (AEMPS) Disponible en:
https://sinaem4.agemed.es/consaem/fichasTecnicas.do?metodo=detalleForm - Estructura de los anestésicos locales. Disponible en: https://anestesiar.org/2010/anestesicos-locales-capitulo-ii-estructura-de-los-anestesicos-locales/
- Bloqueadores neuromusculares. Disponible en: https://es.wikipedia.org/wiki/Bloqueador_neuromuscular
- Fichas técnicas del Centro de Información online de Medicamentos de la AEMPS – CIMA [base de datos en Internet]. Madrid, España: Agencia española de medicamentos y productos sanitarios (AEMPS) Disponible en: https://cima.aemps.es/cima/dochtml/ft/82997/FT_82997.html
- Adenosina. Vademecum.es. Disponible en: https://www.vademecum.es/principios-activos-adenosina-c01eb10
- Tubos endotraqueales: revisión. Marina Busico, Laura Vega, Gustavo Plotnikow, Norberto Tiribel. Revista medicina intensiva 2013 - 30 Nº 1: 1-12.
- Blog de anestesia San Juan de Dios. Sitio Web. Disponible en : http://sanjuandediosanestesia.blogspot.com/2007/05/utilidad-del-introductor-eschmann-para.html
- Castañeda, M., et al. «Laringoscopio Óptico Airtraq®». Anales Del Sistema Sanitario de Navarra, vol. 32, n.o 1, abril de 2009. DOI.org (Crossref), doi:10.4321/S1137-66272009000100008.
- Botana, M., et al. «Intubación traqueal guiada por fibrobroncoscopio en pacientes con vía aérea difícil. Factores predictores del resultado». Medicina Intensiva, vol. 33, n.o 2, marzo de 2009, pp. 68-73. DOI.org (Crossref), doi:10.1016/S0210-5691(09)70684-9.
- Piepho, T., et al. «Evaluation of the Novel, Single-Use, Flexible AScope® for Tracheal Intubation in the Simulated Difficult Airway and First Clinical Experiences: Tracheal Intubation Using the AScope®». Anaesthesia, vol. 65, n.o 8, junio de 2010, pp. 820-25. DOI.org (Crossref), doi:10.1111/j.1365-2044.2010.06406.x.
- Glidescope Titanium, el último de una gran familia. Mariscal Flores, ML. 1, Castellanos González, R. 1, Martínez Hurtado, E. 2, Cuesta Martínez, R. 1. Disponible en: https://anestesiar.org/2015/glidescope-titanium-el-ultimo-de-una-gran-familia/
- Chaparro-Mendoza, Katheryne, et al. «Videolaringoscopios: ¿la solución para el manejo de la vía aérea difícil o una estrategia más? Revisión no sistemática». Revista Colombiana de Anestesiología, vol. 43, n.o 3, julio de 2015, pp. 225-33. DOI.org (Crossref), doi:10.1016/j.rca.2015.03.012.
- Castañeda Pascual, M., et al. «Comparación de las cánulas VAMA® y Berman® para la intubación fibroscópica orotraqueal en pacientes anestesiados». Revista Española de Anestesiología y Reanimación, vol. 60, n.o 3, marzo de 2013, pp. 134-41. DOI.org (Crossref), doi:10.1016/j.redar.2012.09.018.
