2.1 INTRODUCCIÓN
Los planes de mejora continua son estrategias fundamentales en el ámbito de la salud, orientadas a optimizar constantemente la calidad de los servicios y la atención brindada a los pacientes. Este enfoque sistemático y cíclico permite a las organizaciones sanitarias identificar áreas de mejora, implementar cambios basados en evidencia y evaluar los resultados de manera regular (17). La implementación de planes de mejora continua no solo se traduce en beneficios directos para los pacientes, sino que también mejora la eficiencia operativa, la satisfacción del personal y la sostenibilidad del sistema de salud.
En un entorno sanitario en constante evolución, los desafíos son numerosos y variados, desde la incorporación de nuevas tecnologías y tratamientos hasta la adaptación a cambios demográficos y regulatorios. Los planes de mejora continua permiten a las instituciones sanitarias responder de manera proactiva a estos desafíos, promoviendo una cultura de excelencia y aprendizaje permanente. Este enfoque es esencial para mantener la competitividad y relevancia en un sector donde la calidad de la atención y la seguridad del paciente son prioridades indiscutibles.
2.2 PRINCIPIOS DE LA MEJORA CONTINUA
La mejora continua se basa en la idea de que siempre es posible optimizar los procesos, productos y servicios. Este enfoque sistemático para la optimización implica varios principios fundamentales (18).

Figura 3. Principios del ciclo de Mejora Continua
a) Enfoque en el cliente
El principio central de la mejora continua es satisfacer y superar las expectativas de los clientes. En el contexto de la salud, esto se traduce en ofrecer una atención de calidad, segura y centrada en el paciente. Escuchar y comprender las necesidades y expectativas de los pacientes es crucial para orientar las mejoras de manera efectiva.
b) Ciclo PDCA (Plan-Do-Check-Act)
El ciclo PDCA, también conocido como el ciclo de Deming, es una herramienta esencial en la mejora continua. Este ciclo consta de cuatro etapas:
- Planificar (Plan): Identificar áreas de mejora, establecer objetivos y desarrollar un plan de acción.
- Hacer (Do): Implementar el plan de acción en un entorno controlado.
- Verificar (Check): Evaluar los resultados obtenidos y compararlos con los objetivos establecidos.
- Actuar (Act): Ajustar y estandarizar las soluciones exitosas, e integrar los aprendizajes en la práctica diaria.
Figura 4. Etapas del ciclo de Mejora Continua
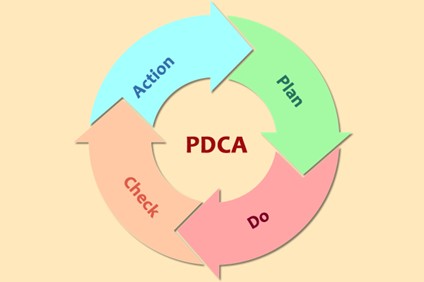
Disponible en: https://twproject.com/blog/deming-cycle-pdca-constant-improvement-quality/
c) Cultura de la calidad
Fomentar una cultura organizacional que valora la calidad y la mejora continua es esencial. Todos los miembros del equipo deben estar comprometidos con la excelencia y la búsqueda constante de mejoras. Esto implica capacitación continua, comunicación abierta y una actitud proactiva hacia el cambio.
d) Compromiso de las personas
La mejora continua es un esfuerzo colectivo que requiere la participación activa de todos los niveles de la organización. Cada miembro del equipo, desde la administración hasta el personal de primera línea, debe estar involucrado en identificar problemas y proponer soluciones. La colaboración y el trabajo en equipo son fundamentales para el éxito.
e) Decisiones basadas en evidencias
Las decisiones de mejora deben basarse en datos concretos y evidencia científica. Esto implica la recopilación y análisis sistemático de datos para identificar tendencias, evaluar el rendimiento y medir el impacto de las intervenciones. El uso de herramientas estadísticas y técnicas de análisis es crucial para fundamentar las decisiones.
f) Enfoque en procesos
La mejora continua se centra en optimizar procesos, no solo en resolver problemas individuales. Esto significa mapear y analizar los procesos actuales, identificar cuellos de botella y áreas de desperdicio, y rediseñar los flujos de trabajo para mejorar la eficiencia y la efectividad.
g) Mejora continua
La mejora continua abarca tanto cambios pequeños y graduales como innovaciones más significativas y radicales. Las mejoras incrementales (Kaizen) implican pequeños ajustes constantes, mientras que las mejoras radicales pueden requerir cambios fundamentales en la manera en que se realizan las operaciones.
h) Prevención de problemas
Un enfoque proactivo en la prevención de problemas es preferible a la corrección reactiva. Identificar y abordar las causas raíz de los problemas antes de que se conviertan en mayores es una parte integral de la mejora continua. Herramientas como el análisis de causa raíz y el diagrama de Ishikawa son útiles en este contexto.
i) Feedback y aprendizaje continuo
El feedback constante es esencial para la mejora continua. Recoger retroalimentación de los pacientes, el personal y otros interesados permite ajustar y perfeccionar las estrategias de mejora. Además, el aprendizaje continuo y la adaptación son necesarios para mantenerse al día con los avances y cambios en el entorno.
En resumen, los planes de mejora continua son herramientas esenciales para el desarrollo y la implementación de prácticas de salud más efectivas y eficientes. A través de un compromiso constante con la calidad y la innovación, las instituciones de salud pueden avanzar hacia la excelencia en el servicio, garantizando una atención más segura y satisfactoria para todos. Este enfoque proactivo y sistemático no solo mejora los resultados clínicos, sino que también fortalece la capacidad de respuesta del sistema de salud ante los retos presentes y futuros.
2.3 INTRODUCCIÓN A LA METODOLOGÍA LEAN
La metodología LEAN, tiene su origen en el sector de la manufactura, pero ha sido adoptada ampliamente por diferentes industrias, incluido el sector salud. Se centra principalmente en maximizar el valor para el cliente mediante la eliminación de desperdicios y la optimización de procesos. En el contexto de la investigación aplicada en el ámbito de la salud, esta metodología proporciona un enfoque estructurado y eficiente para mejorar continuamente los servicios y la atención al paciente (19).
La integración de LEAN en la investigación aplicada permite a las instituciones de salud identificar problemas específicos, diseñar soluciones prácticas y evaluar sus resultados de manera sistemática. Este enfoque no solo busca generar conocimiento teórico, sino también implementar mejoras concretas que puedan ser utilizadas directamente por los profesionales de la salud en su trabajo diario. La principal aportación de esta metodología es la identificación de ineficiencias y la implementación de cambios basados en evidencia, promoviendo una cultura de excelencia y aprendizaje continuo.
Figura 5. Etapas del proceso Lean Research
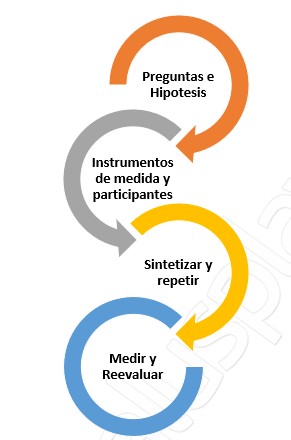
Al aplicar los principios de LEAN, los investigadores y profesionales de la salud pueden trabajar juntos para mapear procesos, identificar cuellos de botella, y eliminar actividades que no agregan valor. Esto se traduce en una atención más eficiente y efectiva, mejorando tanto la experiencia del paciente como la satisfacción del personal. Además, la metodología LEAN fomenta un enfoque colaborativo e interdisciplinario, esencial para abordar los complejos desafíos del entorno sanitario.
La implementación de LEAN en la investigación aplicada implica la utilización de herramientas específicas, como el ciclo PDCA (Plan-Do-Check-Act), los mapas de flujo de valor y los eventos Kaizen, mencionados en el apartado anterior (20). Estas herramientas ayudan a estructurar el proceso de mejora, garantizando que los cambios sean sostenibles y replicables. Al enfocar los esfuerzos en mejoras incrementales y radicales, LEAN permite a las organizaciones de salud adaptarse rápidamente a las necesidades cambiantes y mejorar continuamente la calidad de sus servicios.
En resumen, la metodología LEAN ofrece un marco robusto y eficaz para la investigación aplicada a la práctica en el ámbito de la salud. Al integrar los principios de LEAN en el proceso de investigación, las instituciones pueden desarrollar soluciones prácticas y basadas en evidencia que optimicen los procesos y mejoren la atención al paciente. Este enfoque no solo contribuye a la generación de conocimiento, sino que también asegura que las mejoras sean implementadas de manera efectiva y sostenible en la práctica clínica.
2.4 APLICACIÓN DE LEAN EN EL ENTORNO DE LA SALUD
La metodología LEAN, ha demostrado ser altamente efectiva en el sector de la salud al mejorar la eficiencia, reducir costos y aumentar la satisfacción del paciente y del personal sanitario. Su enfoque en la eliminación de desperdicios y la optimización de procesos se alinea perfectamente con los objetivos de los sistemas de salud modernos, que buscan ofrecer servicios de alta calidad de manera eficiente y sostenible (21). A continuación, se detallan las principales aplicaciones de LEAN en el entorno de la salud:
4.1. Mejora de procesos clínicos
- Optimización del flujo de pacientes: Reducir los tiempos de espera y mejorar el flujo de pacientes desde la admisión hasta el alta. Esto implica mapear el recorrido del paciente, identificar cuellos de botella y eliminar pasos innecesarios.
- Estandarización de procedimientos: Implementar protocolos estandarizados para procedimientos clínicos y administrativos. Esto reduce la variabilidad y los errores, asegurando una atención consistente y de alta calidad.
4.2. Gestión de recursos
- Reducción de inventarios: Aplicar técnicas de gestión de inventarios just-in-time para asegurar que los suministros médicos y medicamentos estén disponibles cuando se necesitan, sin exceso de stock que ocupe espacio y consuma recursos.
- Mantenimiento de equipos: Establecer programas de mantenimiento preventivo para los equipos médicos, reduciendo el tiempo de inactividad y evitando fallos inesperados.
4.3. Mejora de la calidad y Seguridad del paciente:
- Prevención de errores relacionados con la atención sanitaria: Utilizar herramientas LEAN como el análisis de causa raíz (RCA) para investigar incidentes de seguridad del paciente y desarrollar soluciones que prevengan errores futuros.
- Hojas de verificación y listas de control: Implementar listas de verificación para procedimientos críticos, como cirugías, para asegurar que se sigan todos los pasos necesarios y se minimicen los riesgos.
4.4. Participación del personal y cultura de mejora continua
- Capacitación y empoderamiento del personal: Proporcionar formación en principios y herramientas LEAN a todo el personal, empoderándolos para identificar problemas y sugerir mejoras. Fomentar una cultura en la que cada empleado se sienta responsable de la calidad y eficiencia del trabajo.
- Equipos interdisciplinarios de mejora: Formar equipos de trabajo que incluyan a profesionales de diferentes áreas para abordar problemas complejos desde múltiples perspectivas. Esto promueve la colaboración y la innovación.
4.5. Gestión de proyectos de mejora
- Eventos Kaizen: Organizar eventos Kaizen para abordar problemas específicos en un corto periodo de tiempo, involucrando a todo el equipo en la identificación de soluciones y la implementación de cambios inmediatos.
- Ciclo PDCA: Utilizar el ciclo PDCA (Plan-Do-Check-Act) para estructurar los proyectos de mejora, asegurando que los cambios sean planificados, ejecutados, evaluados y ajustados según sea necesario.
4.6. Optimización de la atención ambulatoria y hospitalaria
- Consultas y procedimientos ambulatorios: Rediseñar los procesos de las consultas ambulatorias para mejorar la eficiencia, reducir tiempos de espera y aumentar la capacidad de atención.
- Atención hospitalaria: Mejorar la coordinación entre diferentes departamentos, asegurando que los pacientes reciban la atención necesaria de manera oportuna y eficiente.
Se podría afirmar que la aplicación de la metodología LEAN en el entorno de la salud permite a las instituciones sanitarias mejorar significativamente la calidad y eficiencia de sus servicios. Al enfocarse en la eliminación de desperdicios, la estandarización de procesos y la participación activa del personal, LEAN facilita una cultura de mejora continua que beneficia tanto a los pacientes como a los profesionales de la salud. La implementación de LEAN no solo optimiza los recursos y reduce costos, sino que también mejora la experiencia del paciente y la seguridad, contribuyendo a un sistema de salud más sostenible y efectivo.
2.5 EJEMPLOS Y CASOS PRÁCTICOS
La aplicación de la metodología LEAN en el ámbito de la salud ha producido resultados exitosos en diversas instituciones alrededor del mundo. A continuación, se presentan algunos ejemplos y casos prácticos que ilustran cómo LEAN puede transformar los procesos de atención y mejorar la eficiencia y la calidad del servicio.
a) Royal Bolton Hospital (Reino Unido)
Este hospital implementó LEAN para mejorar el flujo de pacientes y reducir tiempos de espera en el servicio de urgencias. Realizaron un mapa de flujo de valor para analizar y rediseñar el proceso de atención en urgencias. Además, se realizaron eventos Kaizen para implementar mejoras rápidas.
El resultado fue que el tiempo de espera en urgencias se redujo de cuatro horas a menos de una hora en promedio. La eficiencia del personal mejoró y se produjo una mayor satisfacción del paciente.
b) ThedaCare (EE.UU.)
Esta empresa de salud buscó mejorar la calidad y la eficiencia en sus hospitales en el ámbito de urgencias, gestión de camas y quirófanos. Rediseñaron el proceso de admisión de pacientes, la gestión de inventarios y la programación de quirófanos.
Lograron reducir los tiempos de espera en urgencias en un 50%, mejorar la gestión de camas y reducir el tiempo de uso de los quirófanos, aumentando así la capacidad operativa.
c) Seattle Children's Hospital (EE.UU.)
Este hospital pediátrico utilizó LEAN para mejorar la seguridad del paciente y la eficiencia operativa. Se implementaron técnicas LEAN para estandarizar procesos clínicos, reducir errores y mejorar la comunicación entre equipos. Se realizaron eventos Kaizen y se utilizó el ciclo PDCA para guiar los proyectos de mejora.
Lograron reducir la tasa de errores médicos en un 50%. Los tiempos de espera para procedimientos quirúrgicos se redujeron significativamente. La eficiencia operativa y la satisfacción del personal mejoraron notablemente.
d) Intermountain Healthcare (EE.UU.)
Este centro implementó LEAN para mejorar la gestión de pacientes crónicos y la atención primaria. Rediseñaron los flujos de trabajo en clínicas de atención primaria, mejoraron la coordinación de cuidados y optimizaron la gestión de pacientes con patologías crónicas.
Consiguieron una atención coordinada que redujo las hospitalizaciones evitables y las visitas a urgencias, mejorando los resultados de salud de los pacientes crónicos. La eficiencia en las clínicas de atención primaria también mejoró.
e) Hospital Vall D’ Hebron (ESPAÑA)
Este hospital implementó principios Lean para reducir los tiempos de espera en la atención de pacientes. Utilizaron técnicas como el sistema de gestión visual en la sala de espera de su servicio de urgencias.
Estos ejemplos demuestran cómo la metodología LEAN puede ser aplicada exitosamente en el ámbito de la salud para mejorar la eficiencia, reducir costos y aumentar la calidad de la atención. La adopción de LEAN no solo beneficia a los pacientes al proporcionar una atención más rápida y segura, sino que también crea un entorno de trabajo más eficiente y satisfactorio para los profesionales de la salud.
BIBLIOGRAFÍA
- Castro Maldonado JJ, Gómez Macho LK, Camargo Casallas E, Castro Maldonado JJ, Gómez Macho LK, Camargo Casallas E. La investigación aplicada y el desarrollo experimental en el fortalecimiento de las competencias de la sociedad del siglo XXI. Tecnura. marzo de 2023;27(75):140-74.
- Fajardo Ramos E, Núñez Rodríguez ML, Henao Castaño ÁM. Percepción de docentes de Enfermería en torno a la investigación formativa. Perception of teachers Nursing surrounding training investigation [Internet]. 2022 [citado 25 de julio de 2024]; Disponible en: http://rua.ua.es/dspace/handle/10045/125387
- Vara Horna AA. Siete pasos para una Tesis exitosa. Desde la idea inicial hasta la sustentacion. [Internet]. 2010 [citado 25 de julio de 2024]. Disponible en: https://www.administracion.usmp.edu.pe/investigacion/files/7-PASOS-PARA-UNA-TESIS-EXITOSA-Desde-la-idea-inicial-hasta-la-sustentaci%C3%B3n.pdf
- 4Amezcua M. Investigación Aplicada en Cuidados de Salud. Index de Enfermería. diciembre de 2010;19(4):237-9.
- Diseños de investigación. Tipos de estudio. [Internet]. España: Universidad de Valencia [citado 25 de julio de 2024]. Disponible en: https://www.uv.es/invsalud/invsalud/disenyo-tipo-estudio.htm
- Ato M, López JJ, Benavente A. Un sistema de clasificación de los diseños de investigación en psicología. Anales de Psicología. octubre de 2013;29(3):1038-59.
- Lozada J. Investigación Aplicada: Definición, Propiedad Intelectual e Industria. CienciAmérica: Revista de divulgación científica de la Universidad Tecnológica Indoamérica. 2014;3(1):47-50.
- Castro M, Simian D. LA ENFERMERÍA Y LA INVESTIGACIÓN. Rev Med Clin Condes. 1 de mayo de 2018;29(3):301-10.
- Cabrera-Tenecela P. Nueva organización de los diseños de investigación. South American Research Journal. 14 de junio de 2023;3(1):37-51.
- Pérez Villamar J. El Positivismo y la Investigacion Cientifica. Revista Empresarial. 2015;9(35):29-34.
- Dagoberto PR, Jesús CS Shester, Marcela MM Leydis. Métodos de investigación cualitativa. Fundamentos y aplicaciones. Editorial Unimagdalena; 2020. 213 p.
- Rashid M, Caine V, Goez H. The Encounters and Challenges of Ethnography as a Methodology in Health Research. International Journal of Qualitative Methods. 9 de diciembre de 2015;14(5):1609406915621421.
- Macías GF. Metodología para la Investigación Cualitativa Fenomenológica y/o Hermenéutica. Revista Latinoamericana de Psicología Existencial UN ENFOQUE COMPRENSIVO DEL SER. 1 de octubre de 2018;(17):17-23.
- Corbin J, Strauss A. Basics of qualitative research: Techniques and procedures for developing grounded theory, 3rd ed. Thousand Oaks, CA, US: Sage Publications, Inc; 2008. xv, 379 p. (Basics of qualitative research: Techniques and procedures for developing grounded theory, 3rd ed).
- Taylor B, Francis K. Qualitative research in the health sciences: Methodologies, methods and processes. United Kingdom: Routledge; 2013.
- Ferreira González I, Urrútia G, Alonso-Coello P. Revisiones sistemáticas y metaanálisis: bases conceptuales e interpretación. Rev Esp Cardiol. 1 de agosto de 2011;64(8):688-96.
- Simon J. LA ME JORA CONTINUA EN EL SISTEMA SANITARIO: RESULTADOS DE LA l.a FASE DE IMPLANTACION DEL PLAN DE CALIDAD EN ESPAÑA (19864992). [citado 25 de julio de 2024]; Disponible en: https://www.sanidad.gob.es/biblioPublic/publicaciones/recursos_propios/resp/revista_cdrom/VOL68/68_5_535.pdf
- García P. M, Quispe A. C, Ráez G. L. MEJORA CONTINUA DE LA CALIDAD EN LOS PROCESOS. idata. 20 de marzo de 2014;6(1):089.
- Budía Alba A, Boronat-Tormo F, Vivas-Consuelo D, Barrachina Martínez I. Metodología Lean Healthcare. ¿ Es posible su sostenibilidad en un sistema público de salud? En: Revista Espanola de Economia de la Salud (Online). Contenidos e Informacion de Salud; 2017. p. 722-8.
- Cortina P. Sanidad Centrada En El Paciente | Artículo KAIZENTM [Internet]. 2023 [citado 27 de julio de 2024]. Disponible en: https://kaizen.com/es/insights-es/enfoque-centrado-paciente/
- Catalyst N. What Is Lean Healthcare. En 2018 [citado 27 de julio de 2024]. Disponible en: https://www.semanticscholar.org/paper/What-Is-Lean-Healthcare-Catalyst/14603dafd75aaebc1bb7e001362fa7138c5c2e0e
- Sánchez Luján BI. ¿Por qué publicar los resultados de una investigación educativa? 2023 [citado 27 de julio de 2024]. RECIE. Revista Electrónica Científica de Investigación Educativa. Disponible en: https://www.researchgate.net/publication/370780425_Por_que_publicar_los_resultados_de_una_investigacion_educativa
- Codina L. El modelo IMRyD de artículos científicos: ¿qué es y cómo se puede aplicar en humanidades y ciencias sociales? Hipertext.net. 25 de mayo de 2022;(24):1-8.
- Salamanca O. Cómo escribir un artículo científico. CES Medicina. agosto de 2020;34(2):169-76.
- Normas APA con plantilla y generador 2024 - Séptima edición [Internet]. 2024 [citado 27 de julio de 2024]. Disponible en: https://normasapa.in/
- Mulligan A, Hall L, Raphael E. Peer review in a changing world: An international study measuring the attitudes of researchers. Journal of the American Society for Information Science and Technology. 2013;64(1):132-61.
- Reyes-Carmona J. Revisión por pares en la publicación científica: recomendaciones desde ODOVTOS. Odovtos International Journal of Dental Sciences. diciembre de 2021;23(3):10-22.
- Revistas indexadas | Recursos Científicos [Internet]. [citado 27 de julio de 2024]. Disponible en: https://www.recursoscientificos.fecyt.es/revistas-indexadas
- Avanzas P, Bayes-Genis A, Pérez de Isla L, Sanchis J, Heras M. Consideraciones éticas de la publicación de artículos científicos. Rev Esp Cardiol. 1 de mayo de 2011;64(5):427-9.
- Petrone P. Principios de la comunicación efectiva en una organización de salud. Revista Colombiana de Cirugía. junio de 2021;36(2):188-92.
- Rubio Pérez I. ¿Cómo preparar una comunicación oral científica para un congreso? Cir Esp. 1 de febrero de 2023;101(2):133-5.
- Castro-Rodríguez Y. Características y consideraciones para la elaboración del póster académico en la Educación Superior. Educación Médica Superior [Internet]. 7 de febrero de 2022 [citado 27 de julio de 2024];36(1). Disponible en: https://ems.sld.cu/index.php/ems/article/view/3095
- Benoit Ríos CG, Ortiz Navarrete MA, Benoit Ríos CG, Ortiz Navarrete MA. Preparación de una exposición oral: ¿cómo resolver problemas desde un enfoque colaborativo? Conrado. diciembre de 2020;16(77):131-40.
- Rosado N, Benítez T, Arias MA. Leer, hablar y escribir en la universidad. Universidad del Norte; 2020. 191 p.
- Martínez Díaz JD, Ortega Chacón V, Muñoz Ronda FJ. El diseño de preguntas clínicas en la práctica basada en la evidencia: modelos de formulación. Enfermería Global. julio de 2016;15(43):431-8.
- Cooke A, Smith D, Booth A. Beyond PICO: The SPIDER Tool for Qualitative Evidence Synthesis [Internet]. 2012 [citado 27 de julio de 2024]. Disponible en: https://journals.sagepub.com/stoken/default+domain/BeyondPico_10.1177/1049732312452938/full
- Campos-Asensio C. Cómo elaborar una estrategia de búsqueda bibliográfica [Internet]. 2018 [citado 27 de julio de 2024]. Disponible en: https://www.elsevier.es/es-revista-enfermeria-intensiva-142-pdf-S1130239918300841
- Aguilera-Eguía R, Flores-Fernández C, Fuentes-Barría H, Aguilera-Eguía R, Flores-Fernández C, Fuentes-Barría H. Descriptores en ciencias de la salud, un vocabulario trilingüe. Complemento del artículo «¿Dónde y cómo busco información científica fiable y de calidad?. Parte V». Revista de la Sociedad Española del Dolor. agosto de 2019;26(4):252-252.
- Subirana M, Solà I, García JM, Guillamet A, Paz E, Gich I, et al. Importancia de las bases de datos en la búsqueda bibliográfica. Primer paso de una revisión sistemática. Enferm Clin. 1 de enero de 2002;12(6):296-300.
