1.1 Prólogo
El trasplante renal representa uno de los mayores avances de la medicina moderna, consolidándose como la mejor opción terapéutica para la enfermedad renal crónica en estadio terminal. Su impacto trasciende lo meramente clínico, ya que mejora significativamente la calidad de vida de los pacientes, reduce la morbimortalidad y supone una optimización de los recursos sanitarios en comparación con la terapia sustitutiva mediante diálisis. No obstante, el éxito de un trasplante renal depende de un abordaje multidisciplinar que engloba aspectos inmunológicos, quirúrgicos, nefrológicos y psicosociales, requiriendo una formación rigurosa y actualizada de todos los profesionales implicados.
Este módulo se erige como una herramienta fundamental para completar las competencias teóricas del presente máster, profundizando en los diversos aspectos del trasplante renal, desde sus bases fisiopatológicas hasta las estrategias terapéuticas y de seguimiento a largo plazo. A lo largo de sus capítulos, se abordan temas clave como la selección del donante y receptor, las técnicas quirúrgicas, el manejo de la inmunosupresión y la prevención del rechazo, así como las complicaciones más frecuentes que aparecen derivadas tanto de la cirugía como de la respuesta inmunitaria.
En el contexto global, el trasplante renal en España ocupa un papel destacado en la estrategia sanitaria, siendo el país líder mundial en donación y trasplante de órganos. Gracias a un modelo organizativo eficiente, basado en la coordinación nacional de trasplantes y la generosidad de la población, España ha logrado tasas de trasplante renal que superan a las de otros países, permitiendo una reducción significativa en las listas de espera y mejorando el pronóstico de los pacientes con insuficiencia renal crónica terminal.
La redacción de este escrito ha contado con el uso de referencias actualizadas, así como otra bibliografía anterior cuyo manejo es de aplicación habitual en las unidades de trasplante. Así mismo, se ha buscado una estructura que favorezca la comprensión y la aplicabilidad clínica, convirtiéndolo en un recurso valioso tanto para enfermeros experimentados en la nefrología como para profesionales en formación.
En un contexto en el que la medicina de trasplantes avanza de manera vertiginosa, la actualización constante es imperativa. Por ello, este último módulo no solo pretende ser una guía de referencia, sino también una invitación a la reflexión y el aprendizaje continuo. La excelencia en el cuidado del paciente trasplantado depende de la sinergia entre la ciencia, la tecnología y el compromiso de los profesionales de la salud. Confiamos en que este libro contribuya significativamente a este desafío.
1.2 Historia del trasplante renal
La historia del trasplante renal es un reflejo del progreso científico y médico en la lucha contra la insuficiencia renal terminal. Desde sus primeros intentos experimentales hasta la implementación de protocolos sofisticados en la actualidad, el trasplante renal ha evolucionado hasta convertirse en una terapia altamente efectiva. Con el avance de la investigación en bioingeniería de órganos y terapias inmunológicas personalizadas, se espera que el trasplante renal siga mejorando y ofreciendo nuevas oportunidades para los pacientes en el futuro. Sin embargo, la historia del trasplante renal es relativamente corta, pues apenas data de hace un siglo.
El primer trasplante renal exitoso tuvo lugar en el Hospital Peter Bent Brigham (PBBH) en Boston el 23 de diciembre de 1954. El cirujano Joseph Edward Murray (1919–2012) fue galardonado con el Premio Nobel de Medicina y Fisiología en 1990 por este hito. Esta intervención pionera enfrentó numerosos desafíos, requiriendo una planificación meticulosa y preparación para lo inesperado.
Los eventos descritos allanaron el camino para un logro que ha salvado innumerables vidas. Equipos posteriores de médicos y cirujanos han enfrentado y superado dificultades asociadas con el trasplante de órganos como el corazón, los pulmones, el hígado, las extremidades y la cara. Esta investigación se basó en entrevistas personales, documentos de fuentes primarias y otras publicaciones.
1.2.1 Avances previos al trasplante renal
Antes del desarrollo de la diálisis y el trasplante, la insuficiencia renal crónica era una enfermedad uniformemente fatal a mediados del siglo XX. El concepto de diálisis se propuso en la Universidad Johns Hopkins en 1913, cuando el farmacólogo John Jacob Abel (1857–1938) logró eliminar toxinas de animales mediante un intercambiador de diálisis. Sin embargo, mientras que su dispositivo tuvo éxito en animales, nunca lo obtuvo en humanos.
El médico holandés Willem Johan Kolff (1911–2009) se motivó a desarrollar un tratamiento para la insuficiencia renal tras presenciar la muerte de un joven por esta enfermedad. Durante la Segunda Guerra Mundial, ensambló una máquina de hemodiálisis rudimentaria en Holanda utilizando materiales como envolturas de salchicha, latas y partes de lavadoras. En 1945, logró salvar la vida de una mujer en insuficiencia renal terminal, consolidando así el inicio del tratamiento de diálisis en humanos.
En 1933, el cirujano ucraniano Yurii Voronoy realizó el primer intento documentado de trasplante renal en humanos. Sin embargo, el procedimiento no tuvo éxito debido a la incompatibilidad inmunológica entre donante y receptor. Y no fue hasta la década de 1950 cuando Jean Hamburger en Francia y Joseph Murray en Estados Unidos comenzaron a obtener resultados más alentadores en trasplantes renales entre gemelos idénticos, evitando el problema del rechazo inmunológico.
1.2.2 El equipo del Hospital Peter Bent Brigham
En 1942, el joven Jefe de Medicina del PBBH, Soma Weiss, falleció repentinamente. La vacante fue ocupada por George Widmer Thorn (1906–2004), quien estableció una unidad médica especializada en hipertensión y enfermedad renal. Thorn designó a John Putnam Merrill (1917–1984) para desarrollar un programa de diálisis y trasplante renal. Con la colaboración del pionero de la diálisis Willem Kolff, diseñaron la primera máquina de hemodiálisis en 1949: el dializador Kolff-Brigham.
Bajo la dirección de Thorn, se realizó un experimento en el que se conectó externamente un riñón de un paciente fallecido al antebrazo de una joven. Aunque la producción de orina fue mínima, el paciente se recuperó, lo que llevó a Merrill y su equipo a concluir que la diálisis podía sustituir las funciones excretoras del riñón, pero no sus funciones metabólicas. Esto impulsó la investigación en trasplante renal.
En 1951, el cirujano Joseph Edward Murray se unió al equipo del PBBH y asumió la responsabilidad del trabajo experimental en trasplante renal. Mediante estudios en modelos animales, identificó la necesidad de controlar el rechazo inmunológico del injerto para asegurar el éxito del trasplante en humanos.
1.2.3 El primer trasplante renal exitoso
En el otoño de 1954, Richard Herrick, un joven acusado de enfermedad renal crónica avanzada ingresó en el PBBH debido a una agudización de su enfermedad. Tras el diagnóstico de no reversibilidad y ante el mal pronóstico, se le propuso la remota posibilidad de recibir un trasplante de su hermano gemelo, Ronald. La alta similitud genética dejaba una esperanza de compatibilidad entre ambos hermanos, por lo que se procedió al intento.
Antes del trasplante, un mes antes de la intervención se llevó a cabo un trasplante de piel mínimamente invasivo bajo anestesia local. Si bien es cierto que el procedimiento fue bien tolerado, a los días comenzó a desarrollar un derrame pleural en el pulmón derecho y cardiomegalia significativa, lo que conllevó en una insuficiencia cardiaca de severa entidad. De hecho, se le llegaron a drenar alrededor de 350 ml.
Sin embargo, a pesar de su marcado empeoramiento de salud, el injerto de piel seguía teniendo éxito. Incluso, a la biopsia no se observaban signos de rechazo inmunológico, por lo que el procedimiento se programó para semanas después.
Aunque los equipos médicos y quirúrgicos llevaban años preparándose para este evento, hasta ahora solo se habían llevado a cabo procedimientos menores bajo anestesia local. Además, el precario estado de salud de Richard Herrick planteaba numerosas preocupaciones anestésicas, puesto que los pacientes con insuficiencia renal terminal rara vez eran sometidos a cirugías electivas de gran envergadura. Problemas como hipertensión no controlada, episodios recurrentes de insuficiencia cardíaca, derrame pleural, anemia crónica severa e hiperpotasemia, entre otros, representaban un desafío formidable para el equipo de anestesia. Más aún, la condición de joven sano del hermano donante planteaba una inquietud más al existir un segundo actor al que atender.
Así, los anestesistas Burnap y Vandam, encargados de presenciar la doble intervención, decidieron que Ronald, el hermano sano, sería nefrectomizado bajo anestesia general, pues si bien ninguna intervención está exenta de riesgos, en este paciente serían mínimos; por su parte, Richard sería intervenido mediante anestesia regional, dada la peor condición cardiovascular del paciente; más aún, al no haber experiencia previa en este tipo de intervenciones y desconocer su duración, el uso del catéter epidural permitiría alargar el estado de analgesia cuanto se requiriera.
Así, los cirujanos Joseph E. Murray y Hartwell-Harrison, junto a los anestesistas Vandam y Burnap, lideraron las cirugías del receptor y donante -respectivamente- que se llevaron a cabo de forma simultánea. Tras la nefrectomía del donante, el órgano fue inserto en el receptor, y tras casi hora y media de isquemia, la orina comenzó a salir de manera natural por el uréter.
Ilustración 1: Primer trasplante renal exitoso (Joel Babb, 1996)
Tras cuatro horas de intervención, se puso fin a esta, no sin antes presenciar complicaciones en Ronald, el donante. Debido a la extirpación del riñón intentando mantener la mayor cantidad de arteria renal posible, la aorta fue dañada y esto produjo un sangrado severo en el joven, requiriendo trasfusiones de sangre para compensar la hemorragia e, incluso, maniobras de resucitación.
En este contexto, el 23 de diciembre de 1954 se realizó el primer trasplante renal exitoso bajo la dirección de Joseph Edward Murray, quien recibió el Premio Nobel en 1990 no solo por dicho hito, sino por diversos avances en el campo del trasplante, rechazo y farmacología inmunosupresiva.
La historia de los pacientes protagonistas fue seguida de cerca debido a la repercusión del hecho. Richard pudo alargar su vida casi una década más, hasta que el 1963 muriera acusado de infecciones respiratorias. Durante este tiempo, se sometió al menos a dos intervenciones más para corregir los prolongados problemas de hipertensión derivados, refractarios al tratamiento. Por su parte, Ronald consiguió vivir hasta la edad de 79 años, falleciendo en 2010 tras someterse a cirugía cardiaca. Si bien es cierto que el pronóstico fue mejor que el de su hermano, también desarrolló problemas de hipertensión por el resto de su vida.
Más allá de la técnica quirúrgica, el principal desafío en los trasplantes de órganos ha sido la respuesta inmunológica del receptor. En los años 60, se introdujo la azatioprina como el primer inmunosupresor eficaz, seguida por la ciclosporina en los años 80. Estas terapias permitieron realizar trasplantes en pacientes sin donantes genéticamente idénticos, incrementando significativamente las tasas de éxito. En capítulos posteriores en este módulo desarrollaremos todos los aspectos relativos a la biología inmunitaria relacionada con el trasplante renal, el rechazo derivado, y aquellos fármacos inmunosupresores de mayor uso para combatirlo.
Los avances en técnicas quirúrgicas y protocolos de inmunosupresión han mejorado notablemente la sobrevida de los pacientes trasplantados. Asimismo, el establecimiento de registros nacionales de trasplante y la optimización de la compatibilidad HLA han facilitado una mejor asignación de órganos.
1.2.4 Historia del trasplante renal en España
España ha sido un referente en trasplantes renales desde sus primeras experiencias en la década de 1960. Los primeros trasplantes exitosos se llevaron a cabo en 1965 en el Hospital Clínic de Barcelona y la Fundación Jiménez Díaz de Madrid. Durante las décadas de 1970 y 1980, la actividad trasplantadora creció de manera gradual, beneficiándose de los avances en inmunosupresión y de la creación de unidades especializadas.
Los primeros intentos de trasplante renal en España se remontan a mediados de la década de 1960. En 1965, se realizaron los primeros trasplantes exitosos en el Hospital Clínic de Barcelona y en la Fundación Jiménez Díaz de Madrid, con equipos liderados por Antoni Caralps y Josep María Gilvernet en Barcelona, y Luis Hernando y Carlos Alférez en Madrid. Estas intervenciones se realizaron en un contexto de gran precariedad, ya que no existía un marco legal que regulara la donación y el trasplante de órganos, y los recursos sanitarios en el país eran limitados.
Durante los primeros años, la actividad trasplantadora fue escasa, con apenas una veintena de procedimientos anuales, y con un alto porcentaje de donaciones de vivo debido a la falta de estructura para la donación de fallecidos. Sin embargo, en la década de 1970, con la apertura de nuevos hospitales de la Seguridad Social y la creación de unidades de diálisis, la demanda de trasplantes comenzó a aumentar progresivamente.
Uno de los hitos más importantes en la historia del trasplante renal en España fue la aprobación de la Ley 30/1979 de 27 de octubre sobre extracción y trasplante de órganos, junto con el Real Decreto 426/1980 de 22 de febrero, que reguló la donación y trasplante en el país. Esta legislación estableció principios fundamentales como:
- La muerte encefálica como criterio legal para la extracción de órganos.
- El respeto a la voluntad del fallecido en cuanto a la donación de sus órganos.
- La independencia de los equipos de diagnóstico de muerte encefálica y los equipos trasplantadores.
- El carácter altruista de la donación y la prohibición de la comercialización de órganos.
- La garantía de anonimato del donante.
- La aplicación de criterios médicos en la asignación de órganos.
Esta ley permitió la expansión de los trasplantes y el desarrollo de una infraestructura más robusta para la obtención y distribución de órganos en todo el territorio nacional.
A pesar de los avances legislativos, la actividad trasplantadora en España se mantuvo limitada hasta finales de la década de 1980, pues el aumento paulatino de número de trasplantes anuales cayó brutalmente debido a la huelga general de médicos, que demostró las debilidades del sistema, hasta tal punto que el entonces ministro de sanidad Julián García Vargas llegó a la conclusión de que había que hacer algo, aunque no tuviera una solución clara. Fue en 1989 cuando se creó la Organización Nacional de Trasplantes (ONT), con el objetivo de optimizar la coordinación entre los hospitales, aumentar la eficiencia en la obtención de órganos y garantizar la equidad en la distribución de los mismos. A tal punto llegó el grado de simplificación de este organismo que su sede central se encontraba en un pequeño habitáculo dentro del recinto de Instituto de Salud Carlos III. Como decimos, su finalidad era principalmente permitir la coordinación entre hospitales, generando un sistema de información y alerta que permitiera detectar el mejor receptor a partir del riñón disponible, pudiendo enviarse este a cualquier punto de España fuera cual fuera la distancia.
Bajo la dirección de Rafael Matesanz, la ONT implementó un modelo de coordinación descentralizado pero interconectado, con la designación de coordinadores hospitalarios de trasplantes que facilitaron la detección y captación de donantes. En tan solo tres años, España pasó de estar en la media-baja en la donación de órganos en Europa a liderar el ranking mundial, posición que mantiene desde 1992. Como veremos posteriormente en lo referente a las estadísticas internacionales, España se encuentra -en valores absolutos- el tercer lugar, únicamente por detrás de dos superpotencias como son EEUU y China.
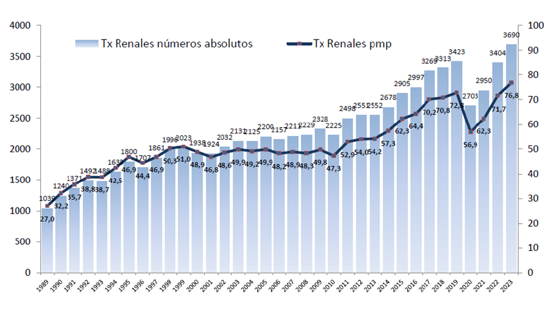
Ilustración 2: Progresión de la actividad de trasplante renal en España en cifras absolutas (barras) y por millón de habitantes (línea negra) desde 1989 hasta las últimas estadísticas existentes. Fuente: Matensanz R, 2024; disponible en: https://nefrologiaaldia.org/es-articulo-historia-del-trasplante-renal-en-espana-639
Desde la creación de la ONT, la actividad trasplantadora renal ha crecido de manera sostenida, pasando de 1.039 trasplantes en 1989 a 3.690 en 2023. España es el único país de tamaño medio-grande en el que hay más pacientes con insuficiencia renal crónica con un riñón trasplantado que en diálisis. Además, la supervivencia de los pacientes trasplantados a 10 años es superior en más de 20 puntos porcentuales respecto a países como Estados Unidos.
Uno de los factores clave en el éxito del trasplante renal en España ha sido la capacidad de adaptación del sistema a los cambios epidemiológicos y clínicos. Entre las estrategias adoptadas para aumentar el número de donantes se encuentran:
- Donación en asistolia: En 2008, España implementó un programa para la donación en asistolia controlada -Maastricht tipo III-, lo que permitió incrementar significativamente la disponibilidad de órganos.
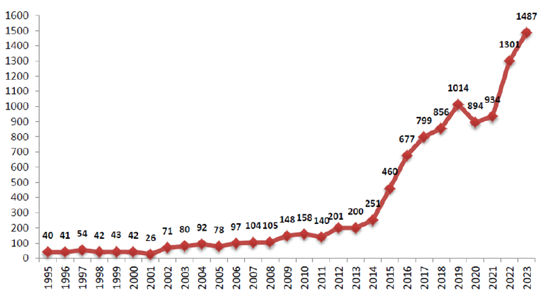
Ilustración 3: Actividad de trasplante renal con donación en asistolia desde 1995 en España. Se incluye la donación en asistolia no controlada, aunque esta última es residual por su peor pronóstico. Fuente: Matensanz R, 2024; disponible en: https://nefrologiaaldia.org/es-articulo-historia-del-trasplante-renal-en-espana-639
- Colaboración con los médicos de urgencias: La integración de los servicios de urgencias en la detección de donantes ha sido fundamental para optimizar el proceso de donación.
- El Programa PATHI: En 2015, la Organización Nacional de Trasplantes españolas desarrolló un sistema de priorización (programa para el acceso al trasplante para pacientes altamente sensibilizados [PATHI]) para aumentar las opciones de trasplante para pacientes con panel calculado de reactividad de anticuerpos (cPRAS) ≥98%, basado en la prueba cruzada virtual. Hasta la fecha, más de 1000 pacientes han sido incluidos, y cerca de 25%, trasplantados. Alrededor del 90% de los pacientes presentaron supervivencia superior a un año. Más adelante ahondaremos en las cuestiones referentes a los pacientes hiperinmunizados.
- El trasplante de donante vivo y el trasplante cruzado: Han mejorado el acceso al trasplante en pacientes sin donante fallecido compatible.
En el futuro, el trasplante renal en España seguirá evolucionando con la incorporación de nuevas tecnologías, como la perfusión de órganos con máquinas de preservación, la inmunomodulación personalizada y la bioingeniería de tejidos. La consolidación del modelo español de trasplantes dependerá de la continua colaboración entre los profesionales sanitarios, la investigación biomédica y la concienciación social sobre la importancia de la donación de órganos.
1.3 Estadísticas anuales
1.3.1 Informe internacional anual sobre la actividad en trasplantes y donación de órganos
El Observatorio internacional de Donación y Trasplante (GODT) publica anualmente un informe (“Global Report on Organ Donation and Transplantation”) en el que se recogen las estadísticas a modo descriptivo en lo que tiene que ver con el trasplante y la donación de órganos, no solo enfocado en el renal, sino en otros de suma importancia como el de pulmón o hígado, entre otros. El informe se basa en datos recopilados por la Organización Mundial de la Salud (OMS) y la Organización Nacional de Trasplantes de España (ONT), a través del Observatorio previamente nombrado.
A continuación se presentan resumidos algunos de los datos más representativos correspondientes al informe presentado a finales de 2024, referentes al ejercicio 2023, y que dan cuenta de la actividad global en el campo de trasplante:
Se han realizado más de 170000 trasplantes de órganos sólidos (se excluyen procesos hematológicos, como los progenitores hematopoyéticos), incrementando en aproximadamente un 10% los trasplantes del año anterior.
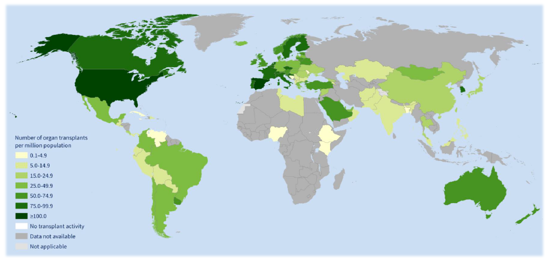
Ilustración 4: Número de trasplantes de órganos por millón de personas. Fuente: GODT & WHO
Alrededor del 65% de trasplantes corresponden a riñón -más frecuente- e hígado.

Tabla 1: En miles, número de trasplantes por órgano a nivel internacional durante el 2023
Se estima de la prevalencia de más de 45000 donantes fallecidos (donde alrededor de dos tercios murieron por causa neurológica, y el restante por cardiovascular, en términos generales). Países con mayor actividad: Estados Unidos (16.336 donantes), China (6.454 donantes), Brasil (3.759 donantes), y España (2.346 donantes).
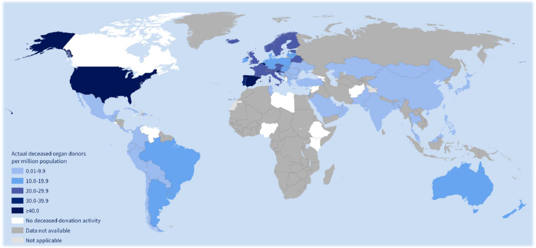
Ilustración 5: Donantes fallecidos de órgano por millón de personas. Fuente: GODT & WHO
Los trasplantes de donante vivo presentan una distribución similar a la de los donantes fallecidos, con prevalencia aún más marcada de trasplante renal y posteriormente de hígado. Excluyendo EEUU, cabe destacar cierta correlación entre mayor tendencia a realizar proporcionalmente este tipo de trasplante en países menos desarrollados, quizá por el hecho de que los sistemas de conservación y donación de órganos de fallecidos no estén tan implementados. En la siguiente imagen se observa cómo España, a pesar de ser el segundo país que presenta mayor número de trasplantes totales, no destaca en la donación de vivos. Así, países como Arabia Saudí, Turquía o Japón, entre otros, cuya actividad en trasplante global es reducida respecto a España, potencian más este tipo de trasplante.
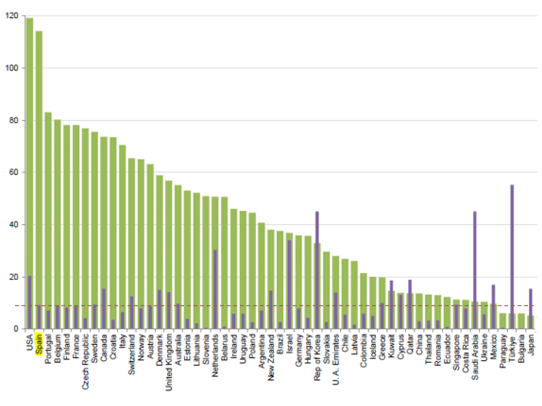
Ilustración 6: Número de trasplantes por millón de personas de donante fallecido (barra verde) y vivo (barra gris). La línea roja discontinua representa el número de trasplantes de donante vivo en España. Fuente: GODT
En lo que atañe específicamente al trasplante renal, las cifras son extrapolables respecto a lo comentado anteriormente en números totales: España se erige como una de las principales potencias mundiales en lo que respecta a trasplante renal, alcanzando valores totales superiores a 70 trasplantes renales por millón de persona, cifra únicamente superada por EEUU. El patrón de donación fallecido vs vivo sigue la tendencia anteriormente comentada, de un modo aún más marcado: siendo el país que más trasplanta por millón de habitantes desde donantes fallecidos, presenta una representatividad muy baja en lo que respecta a donante vivo.
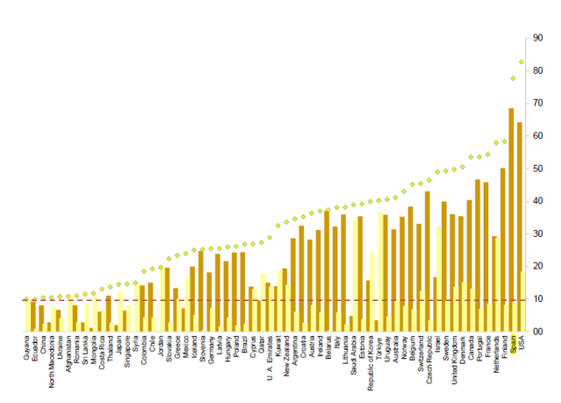
Ilustración 7: Número de trasplantes renales por millón de personas de donante fallecido (barra marrón) y vivo (barra amarilla). El rombo amarillo presenta datos totales agregados. La línea roja discontinua representa el número de trasplantes de donante vivo en España. Fuente: GODT
1.3.2 Registro español de diálisis y trasplante
El Registro Español de Enfermos Renales (REER) fue creado en el año 2006 gracias a la colaboración de la Sociedad Española de Nefrología (SEN), los Registros de Enfermos Renales de las Comunidades Autónomas (CCAA) y la Organización Nacional de Trasplantes (ONT). El REER es fruto de la integración de los datos aportados por los Registros de las CCAA y recoge información de todos los pacientes que reciben tratamiento renal sustitutivo (TRS) por enfermedad renal crónica (ERC) en las diecisiete CCAA y las dos Ciudades Autónomas de España.
El REER tiene como finalidad constituir un entorno cooperativo de conocimientos y experiencia sobre la ERC con necesidad de TRS que nos permita conocer tanto los principales aspectos epidemiológicos de la misma como los principales resultados de las diferentes opciones terapéuticas de la ERC. Además los datos proporcionados por los Registros Autonómicos e integrados en el REER permiten identificar áreas de mejora para continuar avanzando en el manejo de estos pacientes.
La calidad y seguridad del trasplante renal, como tratamiento de la ERC con necesidad de TRS, constituye uno de los principales retos del proceso de trasplante. El artículo 31 del RD1723/20121 especifica que es responsabilidad de la ONT, sin menoscabo de los convenios que pudieran establecerse con las asociaciones profesionales y científicas pertinentes, el desarrollo y mantenimiento de sistemas de información estatal que recojan, entre otros, las características y movimientos de los pacientes incluidos en lista de espera para trasplante, los datos que garanticen la trazabilidad de los órganos desde la donación hasta el trasplante, y las características y datos de seguimiento de los pacientes trasplantados.
El informe anual recoge los datos de incidencia, prevalencia, actividad de trasplantes, supervivencia y mortalidad de los enfermos renales crónicos. A continuación comentaremos los datos más relevantes respecto a la donación y trasplante.
Aunque el trasplante renal sigue siendo la modalidad de terapia renal sustitutiva menos habitual, su incremento sigue produciéndose año a año. Durante el ejercicio 2023 se incrementó un 21% el número de trasplantes totales.
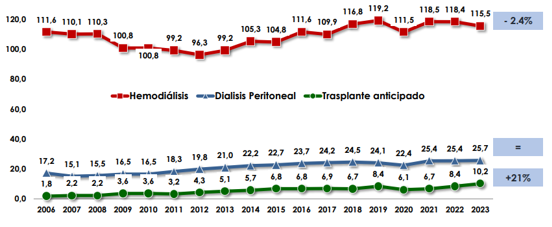
Ilustración 8: Evolución de la incidencia por modalidad de terapia renal sustitutiva por millón de personas. El cuadro de la derecha representa la evolución respecto al ejercicio anterior (2022). Fuente: REER & ONT; disponible en: https://www.ont.es/wp-content/uploads/2024/11/MEMORIA_REDYT_2023_prelim.pdf
La distribución por comunidades autónomas es bastante variable. Si bien es cierto que la hemodiálisis sigue siendo el tratamiento dominante de inicio en lo que se refiere a terapia renal sustitutiva, comenzamos a ver regiones (Cantabria, Cataluña) donde el peso del trasplante renal se equipara al de diálisis peritoneal. Más aún, la actividad en trasplante es tan activa que en la mayoría de comunidades autónomas más de la mitad de los enfermos renales que requieren TRS están trasplantados, lo cual es una muy grata noticia.
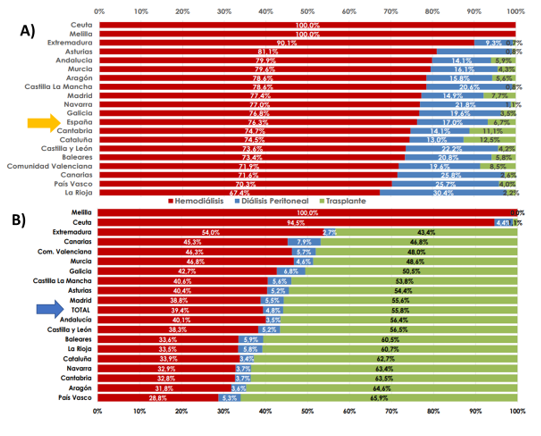
Ilustración 9: A) Distribución de TRS de inicio por CCAA en valores relativos; B) Distribución de TRS prevalente por CCAA en valores relativos. Fuente: ONT & REER; disponible en: https://www.ont.es/wp-content/uploads/2024/11/MEMORIA_REDYT_2023_prelim.pdf
En términos absolutos, el número de trasplantes totales y específicamente renales no deja de aumentar y sigue una evidente tendencia progresiva al alza. Tras el bache de la pandemia COVID, donde la actividad cayó -aunque cabe destacar que a niveles más altos de los registrados en la anterior década- año a año se sigue alcanzando un nuevo máximo en lo que se refiere a la actividad realizada (medida por millón de personas).
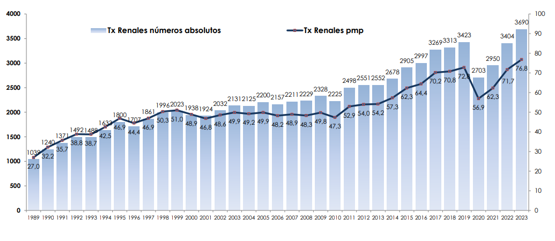
Ilustración 10: Evolución de la actividad de trasplante total y renal por millón de personas. Fuente: ONT & REER; disponible en: https://www.ont.es/wp-content/uploads/2024/11/MEMORIA_REDYT_2023_prelim.pdf
Finalmente, remarcar lo que comentábamos anteriormente como particularidad del éxito del trasplante en España. La progresión de donaciones procedentes de asistolia (principalmente controlada) aumenta año a año, lo que ha permitido incrementar significativamente el número total de trasplantes.
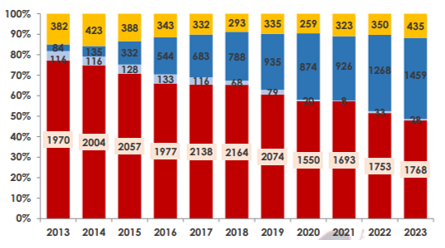
Ilustración 11: Actividad de trasplante en función del tipo de donante. En rojo, muerte encefálica; en azul oscuro y claro, donación en asistolia controlada y no controlada -respectivamente; en amarillo, donante vivo. Fuente: ONT & REER; disponible en: https://www.ont.es/wp-content/uploads/2024/11/MEMORIA_REDYT_2023_prelim.pdf
De hecho, es tan prolífica la actividad que en los últimos años la brecha entre pacientes en lista de espera renal a final de año e intervenciones que se llevan a cabo es prácticamente mínima, lo que nos hace interpretar que, si no hubiera aumento en la incidencia de pacientes que solicitan trasplante renal, en un año de actividad normal se lograría hacer desaparecer dicha lista de espera (cuidado con asemejar el número total de pacientes con TRS con los que están incluidos en la lista de espera; en próximos capítulos indicaremos los criterios).
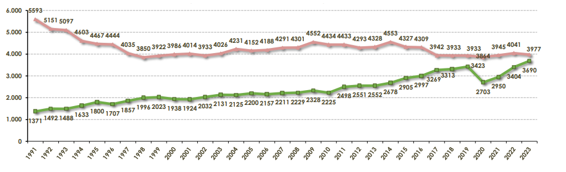
Ilustración 12: Evolución de la lista de espera para trasplante renal. En rosa, lista de espera renal al final del año; en verde, actividad en trasplante renal. Fuente: ONT & REER; disponible en: https://www.ont.es/wp-content/uploads/2024/11/MEMORIA_REDYT_2023_prelim.pdf
Sin embargo, un dato que choca bastante es la disparidad de actividad de trasplante y lista de espera estimada entre comunidades. Las diferentes tasas de donación influyen directamente en la oferta de órganos a trasplantar, pero también existe una notable variabilidad en la práctica clínica en aspectos clave, como la indicación de trasplante o la gestión de la lista de espera. Algunos estudios remarcan la necesidad de realizarse esfuerzos para reducir la desigualdad existente en el acceso al TH entre las distintas comunidades autónomas y entre los distintos centros de trasplante en la misma comunidad autónoma; sin embargo, la creación de listas únicas en el ámbito nacional está en entredicho.
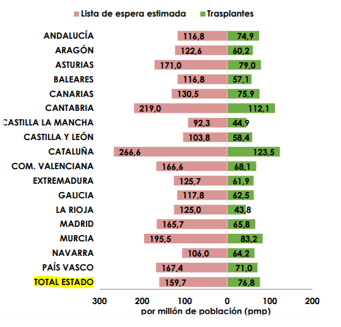
Ilustración 13: Comparativa autonómica de listas de espera y actividad de trasplante renal Fuente: ONT & REER; disponible en: https://www.ont.es/wp-content/uploads/2024/11/MEMORIA_REDYT_2023_prelim.pdf
Finalmente, es de recibo comentar que el éxito en el trasplante no solo se focaliza en la actividad total, sino en el resultado obtenido. Y es que menos del 3% de los pacientes pierden el riñón y requieren posteriormente la vuelta a alguna de las modalidades de diálisis.
1.4 Legislación reguladora del trasplante renal y la donación de órganos
El marco legal del trasplante renal en España es uno de los más avanzados y garantiza la equidad, seguridad y calidad en el proceso de donación y trasplante. A continuación, se detallan las principales normativas aplicables:
1. Ley 30/1979, de 27 de octubre, sobre extracción y trasplante de órganos: se trata de la ley principal que regula toda la actividad de trasplante. Esta ley establece algunos puntos de interés:
- Finalidad terapéutica: La extracción de órganos solo puede realizarse con fines terapéuticos y bajo estrictos criterios médicos y éticos.
- Garantías legales y sanitarias: Se regula la extracción, conservación y distribución de órganos para evitar el tráfico y garantizar la equidad en el acceso a los trasplantes. Se prohíben las compensaciones económicas o de cualquier otro tipo.
- Protección del donante vivo: Exige el consentimiento informado del donante y establece límites para evitar riesgos innecesarios. Debe ser mayor de edad, esté en pleno uso de sus facultades mentales, haya sido previamente bien informado, otorgue su consentimiento de forma explícita y libre, y se garantice su anonimato.
- Consentimiento presunto: Toda persona es considerada donante salvo que haya manifestado lo contrario en vida.
- Supervisión y control: Introduce mecanismos de supervisión para asegurar la correcta aplicación de la ley, facilitando la constitución de Organizaciones a nivel de Comunidad Autónoma y Nacional
2. Real Decreto 1825/2009, de 27 de noviembre, por el que se aprueba el Estatuto de la Organización Nacional de Trasplantes, organismo autónomo cuya regulación estaba incluida en la Ley 6/1997, al igual que el resto de Organismos y Administraciones públicas.
3. Real Decreto 1723/2012, de 28 de diciembre: Este real decreto desarrolla la Ley 30/1979 y establece el marco regulador de la donación, obtención, preservación, transporte y trasplante de órganos humanos. Refuerza la coordinación hospitalaria, garantizando la transparencia y eficacia del sistema español de trasplantes, consolidando su liderazgo internacional. Sus principales aspectos son:
- Organización y coordinación: Refuerza el papel de la Organización Nacional de Trasplantes (ONT) y las unidades hospitalarias en la gestión de la donación y trasplante.
- Seguridad y trazabilidad: Establece controles estrictos para garantizar la calidad y seguridad de los órganos trasplantados.
- Regulación del consentimiento: Mantiene el consentimiento presunto para donantes fallecidos y detalla el procedimiento del consentimiento informado para donantes vivos, respetando los derechos fundamentales de la persona.
- Protección del donante vivo: Refuerza los requisitos para la donación en vida, asegurando la voluntariedad y minimizando riesgos.
- Intercambio de órganos humanos con otros países: será objeto de autorización previa por parte del Ministerio de Sanidad (u órgano equivalente), a través de la ONT. Se podrá autorizar la entrada y salida de órganos humanos, existiendo más restricciones para el intercambio con terceros países que los propios de la Unión Europea, garantizando los requisitos éticos y cuestiones de trazabilidad.
- Trasplante de órganos: se profundiza aún más en las cuestiones de idoneidad del órgano y la trazabilidad del mismo. Desarrolla los sistemas de información relativos al tipo de órgano, donantes, receptores, seguimiento… así como notificación de eventos perjudiciales y reacciones adversas graves.
Por tanto, este Real Decreto ahonda aún más en las cuestiones relativas al trasplante y donación de órganos, buscando como decíamos garantizar la trazabilidad y aumentando el grado de detalle en las cuestiones relacionadas.
4. Real Decreto 1301/2006, de 10 de noviembre Regula la donación y trasplante de células y tejidos, complementando el marco legal existente sobre órganos. Incluye normativas sobre laboratorios de tejidos y la certificación de establecimientos dedicados a la obtención y procesamiento de material biológico.
5. Ley 41/2002, de 14 de noviembre, básica de autonomía del paciente Esta ley refuerza los derechos del paciente en el ámbito sanitario y regula el consentimiento informado, especialmente en el caso de donaciones en vida. Es un pilar fundamental en la garantía de los derechos de los donantes vivos y los receptores.
En el contexto de dicha ley existe una disposición adicional (segunda) en la que habla de manera explícita de este tema: […] el consentimiento informado del paciente y la documentación clínica, serán de aplicación supletoria en los proyectos de investigación médica, en los procesos de extracción y trasplante de órganos […] asegurando la autonomía del paciente también en lo relacionado a la donación y recepción.
6. Orden SSI/2396/2014, de 17 de diciembre. Establece las bases del Programa marco de calidad y seguridad para la obtención y trasplante de órganos humanos, así como los procedimientos de información para su intercambio con otros países. Con esta orden, se trata de reforzar la supervisión y mejorar la eficiencia del sistema de trasplantes en España.
Para ello, algunos de los puntos con los que cuenta son:
- Acreditación de centros: Para que un hospital sea autorizado como centro de trasplante, debe cumplir una serie de requisitos administrativos, técnicos y organizativos. La orden establece que los centros deben disponer de infraestructura adecuada para la extracción, conservación y trasplante; equipos multidisciplinares (nefrología, cirugía de trasplante, anestesia, inmunología…); protocolos de actuación basados en guías de buenas prácticas y estándares internacionales; y que esté coordinado directamente con la ONT para garantizar una gestión eficiente de los órganos disponibles.
- Normas de seguridad de trazabilidad: la Orden establece una serie de protocolos rigurosos de trazabilidad y control de la calidad como registro de donantes y receptores, protocolos de detección de infecciones y enfermedades transmisibles, sistemas de conservación y transporte, entre otros. Además, debe someterse a supervisión y auditoría periódica de los procedimientos para garantizar el cumplimiento de las normativas.
- Registro y control de actividad: Con el objetivo de mejorar la gestión del sistema de trasplantes y optimizar la distribución de órganos, la orden establece la obligatoriedad de notificar cada trasplante realizado a la ONT, mantener bases de datos actualizadas, evaluar periódicamente los resultados de los trasplantes, y cooperar con organismos internacionales
7. Normativa europea El modelo español de trasplantes se encuentra alineado con la normativa de la Unión Europea, garantizando estándares de seguridad, calidad y equidad en la donación y trasplante de órganos. A continuación, se detallan las principales directivas y regulaciones aplicables:
- Directiva 2010/53/UE sobre Normas de calidad y seguridad de los órganos humanos destinados a trasplante Esta directiva establece los requisitos fundamentales para la obtención, transporte y trasplante de órganos en la UE. Sus principales aspectos incluyen:
- Seguridad y trazabilidad: Obligación de garantizar la trazabilidad de los órganos desde el donante hasta el receptor.
- Selección y evaluación de donantes: Implementación de protocolos estrictos para evaluar la idoneidad de los órganos.
- Sistemas de notificación de reacciones adversas: Creación de mecanismos de vigilancia para detectar y reportar cualquier incidente relacionado con el trasplante.
- Directiva 2012/25/UE sobre procedimientos para el intercambio de órganos entre Estados Miembro. Esta normativa facilita la cooperación entre países de la UE en materia de trasplantes y regula los procesos de intercambio de órganos. Sus aspectos clave incluyen:
- Estandarización de la comunicación entre autoridades competentes de distintos países.
- Garantía de compatibilidad y calidad de los órganos destinados a trasplante en otro Estado Miembro.
- Refuerzo de la cooperación internacional en situaciones de urgencia o en casos de escasez de órganos compatibles.
- Reglamento (UE) 2017/746 sobre Productos Sanitarios para Diagnóstico In Vitro Este reglamento establece los requisitos para el diagnóstico de compatibilidad entre donantes y receptores, asegurando:
- Uso de técnicas avanzadas de tipificación para evitar el rechazo del trasplante.
- Control de calidad en los laboratorios que realizan pruebas de compatibilidad inmunológica.
Como puede observarse, la normativa europea no es sino un fiel reflejo de la que tenemos aquí. El modelo español es continuista respecto a las leyes comunes, lo que le permite establecer un marco de fácil comunicación con los Estados colindantes.
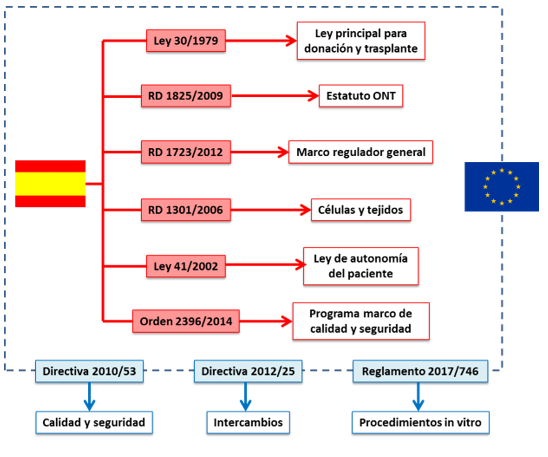
Ilustración 14: Cuadro resumen de la legislación estatal y europea relativa a la donación y trasplante de órganos
BIBLIOGRAFÍA
- Abbas, A. K., Lichtman, A. H., & Pillai, S. (2022). Inmunología Celular Y Molecular (10a ed.). Elsevier.
- Arias, L. F. (s/f). Enf_tubulointert. Kidney Pathology. Recuperado el 2 de marzo de 2025, de https://kidneypathology.com/Enf_tubulointerst.html
- Arias, M., Campistol, J. M., & Morales, J. M. (2012). Manual de trasplante renal.
- Arrunátegui, A. M., Ramón, D. S., Viola, L. M., Olsen, L. G., & Jaramillo, A. (2022). Aspectos técnicos y clínicos de la prueba cruzada de histocompatibilidad en el trasplante de órganos sólidos. Biomedica: Revista Del Instituto Nacional de Salud, 42(2), 391–413. https://doi.org/10.7705/biomedica.6255
- Caballero, F., & Matesanz, R. (2023). ABC de la Donación y Trasplante de Órganos Humanos.
- Crespo, M., Diekmann, F., Redondo-Pachón, D., & Sancho, A. (2023). Inmunosupresión en el Trasplante Renal. Nefrologiaaldia.org.
https://nefrologiaaldia.org/es-articulo-inmunosupresion-en-el-trasplante-renal-602 - Feifer, A., & Anidjar, M. (2007). Nefrectomía laparoscópica en donante vivo. EMC - Urología, 39(4), 1–12. https://doi.org/10.1016/s1761-3310(07)70058-0
- Gutiérrez de la Fuente, C., López Jiménez, V., Pérez Flores, I., Ruíz San Millán, J. C., & Sánchez Fructuoso, A. I. (2012). Trasplante renal. En G. Fernández Fresnedo (Ed.), Algoritmos en nefrología. Grupo Editorial Nefrología.
- Halloran, P. F. (2004). Immunosuppressive drugs for kidney transplantation. The New England Journal of Medicine, 351(26), 2715–2729.
- https://doi.org/10.1056/NEJMra033540
- Kukla, A., Ventura-Aguiar, P., Cooper, M., de Koning, E. J. P., Goodman, D. J., Johnson, P. R., Han, D. J., Mandelbrot, D. A., Pavlakis, M., Saudek, F., Vantyghem, M.-C., Augustine, T., & Rickels, M. R. (2021). Transplant options for patients with diabetes and advanced kidney disease: A review. American Journal of Kidney Diseases: The Official Journal of the National Kidney Foundation, 78(3), 418–428. https://doi.org/10.1053/j.ajkd.2021.02.339
- Leeson, S., & Desai, S. P. (2015). Medical and ethical challenges during the first successful human kidney transplantation in 1954 at Peter bent Brigham hospital, Boston. Survey of Anesthesiology, 59(3), 119.
https://doi.org/10.1097/sa.0000000000000131 - Liverman, R., Chandran, M. M., & Crowther, B. (2021). Considerations and controversies of pharmacologic management of the pediatric kidney transplant recipient. Pharmacotherapy, 41(1), 77–102. https://doi.org/10.1002/phar.2483
- López Del Moral, J. L. (2010). Regulatory bases of living-donor kidney transplantation. Nefrologia: publicacion oficial de la Sociedad Espanola Nefrologia, 30 Suppl 2, 23–29.
https://doi.org/10.3265/Nefrologia.pre2010.Nov.10688 - López-Hoyos, M., Ruiz-San Millán, J. C., San Segundo-Arribas, D., & Rodrigo-Calabria, E. (2021). Inmunobiología del Trasplante. Estudios inmunológicos del donante y del receptor del trasplante renal. Nefrologiaaldia.org.
https://nefrologiaaldia.org/es-articulo-inmunobiologia-del-trasplante-estudios-inmunologicos-del-donante-y-del-146 - Matensanz, R. (2024). La pequeña - gran historia del trasplante renal en España. Grupo Editorial Nefrología de la SEN.
- Matesanz, R. (2008). El modleo español de la coordinación de trasplantes. Aula Médica.
- McAlister, V. C. (2005). Clinical kidney transplantation: a 50th anniversary review of the first reported series. American Journal of Surgery, 190(3), 485–488. https://doi.org/10.1016/j.amjsurg.2005.04.016
- Meneghini, M., Bestard, O., & Grinyo, J. M. (2021). Immunosuppressive drugs modes of action. Best Practice & Research. Clinical Gastroenterology, 54–55(101757), 101757. https://doi.org/10.1016/j.bpg.2021.101757
- Ministerio de Sanidad, Global Observatory on Donation and Transplantation, & World Health Organization. (2023). International report on organ donation and transplantation activities.
- Ministerio de Sanidad, & Organización Nacional de Trasplantes. (2011). Guía de buenas prácticas en el modelo de donación de órganos.
- Ministerio de Sanidad, Organización Nacional de Trasplantes, Sociedad Española de Trasplante, & Grupo de Histocompatibilidad. (2024). Guía Española para el Trasplante Renal en Pacientes Altamente Sensibilizados con Anticuerpos anti‑HLA Donante‑Específicos.
- Nagendra, L., Fernandez, C. J., & Pappachan, J. M. (2023). Simultaneous pancreas-kidney transplantation for end-stage renal failure in type 1 diabetes mellitus: Current perspectives. World Journal of Transplantation, 13(5), 208–220. https://doi.org/10.5500/wjt.v13.i5.208
- Organización Nacional de Trasplantes, & Ministerio de Sanidad. (2024). Informe de actividad 2024.
- Pérez-Sáez, M. J., Francés, A., & Pascual-Santos, J. (2023). Técnicas quirúrgicas en donante vivo y fallecido. Complicaciones. Indicaciones de embolización y nefrectomía del injerto. Nefrologiaaldia.org.
https://nefrologiaaldia.org/es-articulo-tecnicas-quirurgicas-en-donante-vivo-y-fallecido-complicaciones-indica-309 - Pérez-Tamajón, L., & Hernández-Marrero, D. (2024). Evaluación del receptor de trasplante renal. Nefrologiaaldia.org.
https://www.nefrologiaaldia.org/es-articulo-evaluacion-del-receptor-de-trasplante-renal-62 - Roach, J. P., Bock, M. E., & Goebel, J. (2017). Pediatric kidney transplantation. Seminars in Pediatric Surgery, 26(4), 233–240.
https://doi.org/10.1053/j.sempedsurg.2017.07.006 - Semenova, Y., Bayanova, M., Rakhimzhanova, S., Altynova, S., Sailybayeva, A., Asanova, A., & Pya, Y. (2024). Understanding pediatric kidney transplant rejection: Its pathophysiology, biomarkers, and management strategies. Current Medicinal Chemistry, 31.
https://doi.org/10.2174/0109298673333693240806160544 - Thongprayoon, C., Hansrivijit, P., Leeaphorn, N., Acharya, P., Torres-Ortiz, A., Kaewput, W., Kovvuru, K., Kanduri, S. R., Bathini, T., & Cheungpasitporn, W. (2020). Recent advances and clinical outcomes of kidney transplantation. Journal of Clinical Medicine, 9(4), 1193. https://doi.org/10.3390/jcm9041193
- Vazquez Martul, E. (2018). Anatomía patológica del trasplante renal. Revista española de patología: publicación oficial de la Sociedad española de anatomía patológica y de la Sociedad española de citología, 51(2), 110–123. https://doi.org/10.1016/j.patol.2017.10.001
- Vijayan, M., & Pavlakis, M. (2017). Pregnancy and the kidney transplant recipient. Current Opinion in Nephrology and Hypertension, 26(6), 494–500.
https://doi.org/10.1097/mnh.0000000000000363
