El ictus es el trastorno brusco del flujo sanguíneo cerebral que altera de forma transitoria o permanente la función de una determinada región del encéfalo.
10.1 EPIDEMIOLOGÍA
En todo el mundo se producen casi 12 millones de casos de ictus y más 7 millones de fallecimientos, según los datos del último estudio Global Burden of Disease (GBD). Anualmente, cerca de 1,1 millones de europeos (191,9 por 100.000 personas) sufren un ictus, de las cuales entre un 20% y un 35% fallecen. Cerca de un tercio (30%) de las personas que sobreviven quedan en situación de dependencia funcional, siendo la primera causa de discapacidad en Europa.
Por otra parte, en España, el ictus o ACV es considerado por la OMS, como la primera causa de muerte en las mujeres y la segunda en los hombres.
Es uno de los responsables de la muerte prematura. También es el 2.ª causa de demencia. Recordad que la demencia vascular es la segunda más prevalente tras el Alzheimer.
En España, según datos de la Sociedad Española de Neurología (SEN), cada año se producen unos 90.000 nuevos casos de ictus y, en 2023, esta enfermedad fue la responsable del fallecimiento de más de 23.000 personas. Esto significa que una de cada cuatro personas (25%) que sufrió un ictus falleció por esta causa.
La edad es uno de los factores de riesgo junto con la hipertensión arterial o el colesterol alto. Pero el ictus no es una enfermedad exclusiva de personas mayores: aproximadamente un 15-20% de los pacientes tienen menos de 50 años e incluso ictus infantil.
Los estudios muestran en general una menor incidencia de ictus en la mujer, pero a partir de los 75 años ésta se iguala e incluso se incrementa en ellas. Las mujeres, presentan un peor pronóstico funcional. Ellas sufren más limitaciones físicas y psíquicas que finalmente repercuten con una mayor afectación, lo que a su vez potencia el riesgo de depresión post-ictus.
10.2 CLASIFICACIÓN
En general, los ictus se dividen en 2 grandes grupos:
- Isquémicos: representan el 80-85 % de ellos y se deben a la obstrucción del flujo sanguíneo.
- Hemorrágicos: representan el 15-20 %. Por extravasación de sangre al parénquima cerebral por causas no traumáticas.
En las siguientes tablas se desarrollan los subgrupos:
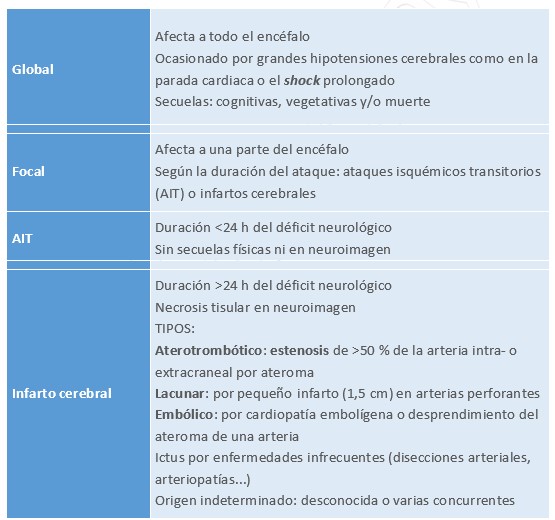
Tabla 34. Ictus isquémicos
Por extravasación de sangre al parénquima cerebral por causas
no traumáticas
Etiología más frecuente: HTA
Otras etiologías: malformaciones vasculares, diátesis hemorrágicas, anticoagulantes, tumores...
La clínica depende del volumen de sangrado y de la zona. Es similar a los infartos, aunque predomina la cefalea y la disminución de la conciencia

Tabla 35. Ictus hemorrágicos
10.3 ETIOLOGÍA
Son múltiples los factores de riesgo del ictus, sobre todo cabe destacar que muchos de ellos son modificables:
- Hipertensión arterial: la HTA es el principal factor de riesgo para los ictus, tanto para los isquémicos como para los hemorrágicos.
- Tabaquismo.
- Alcoholismo.
- Hipercolesterolemia.
- Procesos controlables: diabetes, arritmias, fármacos.
10.4CLÍNICA
Las manifestaciones varían en función del tipo de ictus y de la localización. Cabe recordar que las manifestaciones corporales serán contralaterales respecto al hemisferio cerebral afectado, por lo que si el ictus sucede en el hemisferio izquierdo la afectación será en el hemicuerpo derecho. Los signos/síntomas comunes más habituales son los siguientes:
- Inicio repentino, focales y unilaterales.
- Debilidad muscular en la hemicara y el brazo afectados, en ocasiones también la pierna.
Frecuentemente, entumecimiento de un lado corporal, pérdida de campo visual, cefalea, pérdida de equilibrio. La afasia aparece cuando el hemisferio afectado es el dominante.
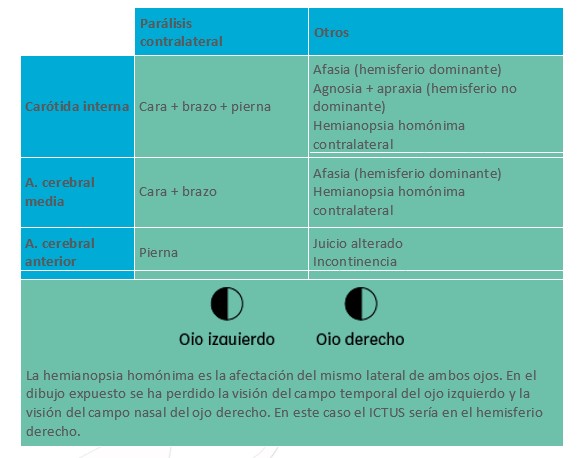
Tabla 36. Algunas diferencias según el vaso afectado
10.5 CÓDIGO ICTUS
Activar el Código Ictus: una serie de procedimientos, traslados, preparación del equipo especializado en ictus, etc. que se activa con la llamada a urgencias.
Objetivos principales:
- Confirmar el diagnóstico de ictus lo antes posible.
- Diferenciar isquémico vs hemorrágico.
- Determinar tratamiento agudo.
- Minimizar el tiempo puerta–tratamiento.
Activación:
- Quién: Cualquier profesional de urgencias o primaria que identifique un paciente con signos de ictus.
- Cómo: Alertar al equipo multidisciplinar (neurología, urgencias, radiología…).
10.6 EVALUACIÓN CLÍNICA
- Confirmar signos de ictus: FAST
- Escala de gravedad: NIHSS.
- TA: Puede estar elevada, importante para decidir tratamiento agudo.
- Glucemia: Hipoglucemia puede simular ictus y la hiperglucemia se asocia a peor pronóstico (Es frecuente en el ictus agudo por respuesta de estrés)..
- Frecuencia cardíaca y ritmo: Detectar fibrilación auricular.
- Temperatura: Fiebre → peor pronóstico
10.7ESCALAS EN EL ICTUS
La escala NIHSS (National Institutes of Health Stroke Scale) es una herramienta estandarizada utilizada para evaluar la gravedad de un accidente cerebrovascular (ACV), especialmente en la fase aguda. Permite cuantificar el déficit neurológico y orientar decisiones terapéuticas y pronósticas. Se utiliza principalmente en entornos hospitalarios y de emergencia.
Evalúa 11 ítems (nivel de conciencia, mirada, campos visuales, paresia facial, fuerza en extremidades, sensibilidad, ataxia, lenguaje, disartria y negligencia). Puntuación total 0–42.
No evalúa la presión arterial, glucemia ni constantes, solo déficit neurológico.
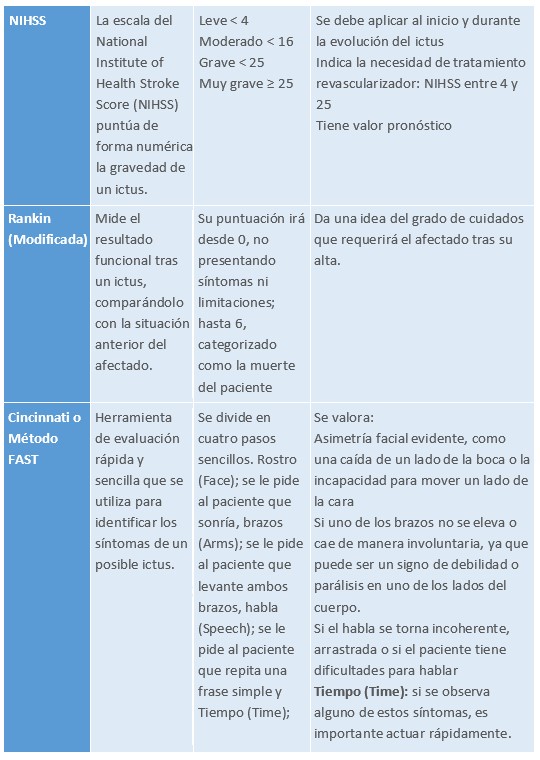
Tabla 37. Escalas en el ICTUS
10.8 TRATAMIENTO
10.8.1 Tratamiento Agudo
El objetivo principal es restaurar el flujo sanguíneo cerebral lo antes posible para minimizar la lesión neuronal.
10.8.1.1 Trombólisis intravenosa
Indicada en ictus isquémico agudo dentro de ≤4,5 horas desde el inicio de síntomas.
Se administra un fármaco trombolítico para disolver el coágulo y restaurar el flujo sanguíneo cerebral. Existen distintos agentes trombolíticos, siendo los más utilizados la alteplasa y la tenecteplasa, que se diferencian en su forma de administración y características farmacológicas.
Requisitos:
- Diagnóstico confirmado por TAC (descartar hemorragia).
- Sin contraindicación: hemorragia activa, cirugía reciente, presión arterial muy elevada no controlada, coagulopatías, plaquetas
Diferencia entre Alteplasa (rt-PA) y Tenecteplasa (TNK-tPA):
- Alteplasa (rt-PA): Amplia experiencia clínica y aprobada para trombólisis cerebral ≤4,5 h desde inicio de síntomas. Farmaco clásico. Infusión IV en dos pasos: 10% en bolo y 90% en perfusión 60 min. Con la limitación de requerir administración más lenta con riesgo de hemorragia (monitorización estricta durante la perfusión).
- Tenecteplasa (TNK-tPA): Variante modificada de rt-PA, con mayor especificidad por fibrina y mayor vida media. Bolo único IV, no requiere perfusión continua. Administración más sencilla y rápida. Menor riesgo de sangrado sistémico en algunos estudios. No es el estándar aprobado en todos los protocolos de ictus. No está implantado en todos los hospitales.
10.8.1.2 Trombectomía mecánica
- Indicada si hay oclusión de gran vaso (carótida interna, cerebral media, arteria basilar).
- Puede realizarse hasta 6 h desde el inicio, y en casos seleccionados hasta 24 h (Solo en pacientes seleccionados mediante estudios de perfusión cerebral que demuestran tejido cerebral viable y pequeño infarto establecido.
- Se realiza mediante catéter endovascular que extrae el trombo.
- Complementa o sustituye la trombólisis si está contraindicada.
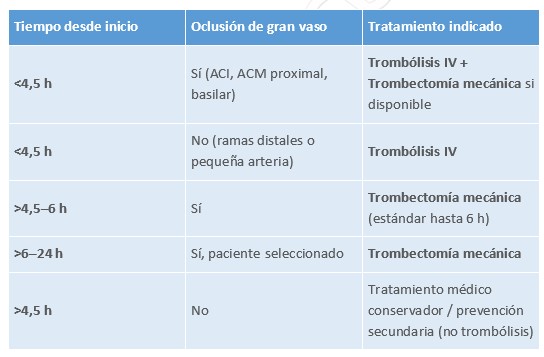
Tabla 38. Tratamiento agudo
10.8.1.3 Tratamiento Quirúrgico
En los ictus isquémicos de la carótida interna, el procedimiento que se lleva a cabo es la endarterectomía.
10.8.2 Cuidados fase aguda
En urgencias, es fundamental realizar un ECG y monitorización del ritmo cardíaco para detectar fibrilación auricular u otras arritmias que puedan ser la causa del evento. Debe garantizarse una hidratación adecuada, evitando la hipovolemia y utilizando sueros isotónicos (se desaconsejan los glucosados por el riesgo de agravar la hiperglucemia). Es imprescindible el control continuo del nivel de conciencia para identificar de forma precoz cualquier deterioro neurológico.
La camilla debe colocarse con la cabecera elevada a 30° para favorecer la perfusión cerebral y reducir el riesgo de aumento de la presión intracraneal. Deben evitarse maniobras que aumenten la presión intracraneal, como el Valsalva, la hiperflexión del cuello o la compresión venosa, manteniendo una posición neutra y segura de la cabeza.
Tras sufrir el ICTUS, el control de la TA, el control de la glucemia y la temperatura son esenciales. La hiperglucemia y la fiebre suelen ser habituales en los pacientes con ICTUS. Hay que controlar estos síntomas con antitérmicos e insulina para tenerlos en valores normales ya que aumentan de manera considerable la mortalidad.
10.8.2.1 Protocolo FeSS
El ensayo Quality in Acute Stroke Care (QASC) demostró que las intervenciones multidisciplinares dirigidas por enfermeras para el tratamiento de la fiebre, la hiperglucemia y las dificultades de deglución tras un ictus agudo mejoraban significativamente los resultados. Estos mostraron que la aplicación respaldada de los protocolos clínicos Fever, Sugar, Swallow (FeSS) dio lugar a una disminución del 16% de la muerte y la dependencia a los 90 días.
10.8.2.2 Rehabilitación temprana
Consiste en iniciar movilización y estímulos terapéuticos desde las primeras 24–48 h, siempre que el paciente esté hemodinámicamente estable.
Objetivo: prevenir complicaciones, recuperar funciones y mejorar pronóstico funcional.
Conseguir que el paciente reconozca su lado afectado; se inicia desde la fase aguda; Cuidados para evitar la desatención unilateral:
- Estimular y ayudar a integrar el miembro afectado progresivamente.
- Colocar los objetos en el lado parético para favorecer su uso.
- Ayudar al paciente a reconocer el lado parético para evitar accidentes.
- Evitar el hombro doloroso: ocurre por la desalineación corporal debido a la hemiplejia. Se puede evitar colocando el hombro sobre una almohada con el brazo en rotación externa, una abducción de 30º y el antebrazo y mano extendidos. Además, se recomienda el uso de cabestrillo en la sedestación o el uso de una mesa para apoyar el hombro. Los ejercicios que se recomendarán son movimientos de amplitud.
10.8.3 Prevenvión en el ICTUS
10.8.3.1 Prevención primaria del ICTUS:
- No consumir tabaco.Evitar la exposición pasiva al humo del tabaco.
- Cesar el consumo abusivo de alcohol (aquel que es >30gr al día) (pregunta EIR 22/23).
- Evitar la exposición crónica al estrés personal, familiar o laboral.
- Evitar el sobrepeso y la obesidad.
- Consumir dieta mediterránea suplementada con frutos secos y aceite de oliva virgen. En personas que han padecido enfermedad vascular puede ser recomendable una suplementación con pequeñas dosis de ácido fólico.
- Realizar actividad física moderada durante 150 minutos/semana o actividad vigorosa durante 75 minutos/semana.
10.8.3.1 Prevención secundaria en el ICTUS
- Antiagregantes plaquetarios (Aspirina, clopidogrel, dipiridamol)
Los antiagregantes plaquetarios se utilizan principalmente para prevenir nuevos eventos isquémicos en pacientes que han tenido un ictus isquémico o un accidente isquémico transitorio (AIT), y en aquellos con riesgo de sufrir un infarto cerebral debido a la formación de coágulos.
Indicaciones de los antiagregantes:
o Ictus isquémico (ACV isquémico): Se administran en la mayoría de los casos de ictus isquémico, especialmente en aquellos donde la causa del ictus es la obstrucción de una arteria por un coágulo de sangre. La aspirina es el fármaco más utilizado, aunque a veces se combina con dipiridamol (como en el tratamiento combinado con aspirina-dipiridamol), o con clopidogrel en algunos pacientes.
o Accidente isquémico transitorio (AIT): Después de un AIT, los antiagregantes se emplean para evitar que el coágulo vuelva a obstruir una arteria y cause un ictus completo.
- Anticoagulantes orales
Los anticoagulantes están indicados en casos de ictus donde se ha identificado un ritmo cardíaco anómalo, como la fibrilación auricular, o cuando existe riesgo de formación de coágulos dentro del corazón (por ejemplo, debido a la presencia de un trombo en una válvula cardiaca).
o AVK (Antagonistas de la vitamina K): Warfarina, acenocumarol.
Mecanismo: Inhiben la síntesis hepática de los factores de coagulación dependientes de vitamina K (II, VII, IX, X) y proteínas anticoagulantes C y S.
Indicaciones:
- Fibrilación auricular con riesgo de ictus.
- Prótesis valvulares mecánicas.
- Trombo intracardíaco.
Monitorización: INR (2–3 para FA, 2,5–3,5 para válvulas mecánicas).
o DOACs (Anticoagulantes orales directos).
Ejemplos: Dabigatrán (inhibidor directo de trombina), Apixabán, Rivaroxabán, Edoxabán (inhibidores del factor Xa).
Mecanismo: Bloquean directamente factores claves de la coagulación (trombina o factor Xa).
Indicaciones:
- Fibrilación auricular no valvular.
- Prevención de tromboembolismo venoso.
Indicaciones de los anticoagulantes:
- Ictus isquémico relacionado con fibrilación auricular:
La fibrilación auricular favorece la formación de coágulos en las aurículas, que pueden viajar al cerebro y causar un ictus. En estos casos se utilizan anticoagulantes orales, que pueden ser:
o AVK (warfarina).
o Anticoagulantes orales directos (DOACs) como apixabán, rivaroxabán, dabigatrán o edoxabán.
La elección depende de la presencia de valvulopatía: los DOACs se usan en fibrilación auricular no valvular, mientras que los AVK siguen siendo estándar si hay riesgo mayor o condiciones específicas.
- Ictus isquémico debido a trombo intracardíaco:
Si el ictus se origina por un trombo formado en el corazón (por insuficiencia cardiaca, miocardiopatía, aneurisma ventricular o valvulopatías), también se utilizan anticoagulantes para prevenir la formación de nuevos coágulos que puedan embolizar al cerebro.
- Prótesis valvulares cardíacas:
o Válvulas mecánicas: presentan un riesgo muy alto de formación de coágulos. En estos pacientes, los anticoagulantes orales directos (DOACs) están contraindicados porque no protegen adecuadamente frente a trombosis valvular y han mostrado mayor riesgo de eventos trombóticos.
o La anticoagulación estándar es con AVK (warfarina o derivados de la vitamina K), ajustando el INR según tipo y localización de la válvula (generalmente entre 2,5–3,5).
o Válvulas biológicas: el riesgo trombótico es alto solo inicialmente, por lo que se puede usar AVK temporalmente (por ejemplo, 3 meses tras la cirugía) y luego pasar a antiagregantes si el riesgo disminuye.
o Cuando no se puede usar anticoagulación con AVK:
o En casos donde los AVK no se pueden emplear (alergia grave, complicaciones hemorrágicas, falta de acceso a controles de INR), como último recurso se pueden usar antiagregantes, aunque son mucho menos efectivos para prevenir ictus cardioembólico en pacientes con válvulas mecánicas, por lo que se considera una opción subóptima y de riesgo aumentado.
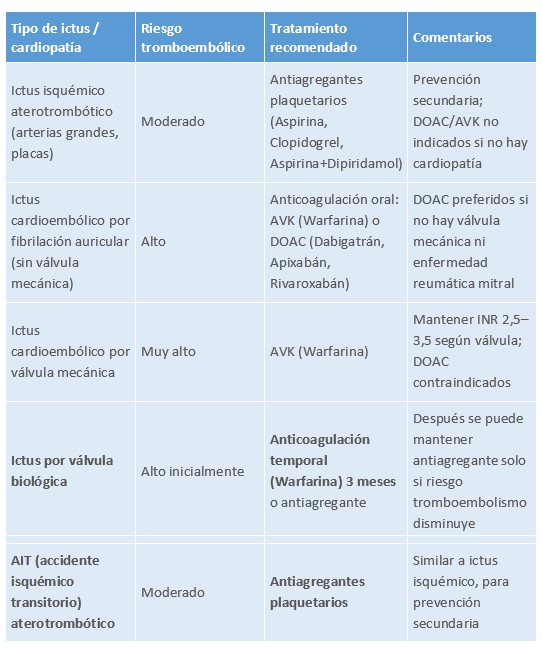
Tabla 39. Prevención secundaria en el ictus
Foramen oval permeable:
El foramen oval permeable (FOP) es una abertura en el corazón que conecta las dos aurículas, que normalmente debería cerrarse poco después del nacimiento. Sin embargo, en algunas personas, esta abertura no se cierra completamente, y esto da lugar a un foramen oval permeable. Aunque muchas personas con un FOP no tienen síntomas ni problemas, en algunos casos puede estar asociado a complicaciones, especialmente en situaciones de riesgo como el ictus.
Prevención secundaria en el foramen oval permeable:
En algunos casos, si el FOP se asocia con un alto riesgo de ictus o embolia, se puede considerar la cierre percutáneo del foramen oval utilizando un dispositivo especial. Este procedimiento, que se realiza a través de un catéter introducido en las venas de la pierna, implica colocar un dispositivo (generalmente un "oclusor") en el orificio para sellarlo de forma permanente. La intervención suele realizarse cuando el riesgo de nuevos eventos embólicos es elevado y no se controla con medicamentos. El tratamiento con anticoagulantes o antiagregantes plaquetarios puede ayudar a reducir el riesgo de eventos trombóticos.
10.9 Disfagia orofaríngea
La disfagia es la dificultad para pasar los líquidos y alimentos de la cavidad oral al esófago. En el caso de las disfagias postictus, hay mayor dificultad para la ingesta de líquidos que de sólidos.
La disfagia orofaríngea es una secuela muy habitual tras un ictus. En función del tipo de ictus, del tratamiento y de la evolución, la frecuencia de aparición de la disfagia oscila entre el 20 % y el 90 %.
El mayor riesgo de la disfagia es la aspiración, la desnutrición y la deshidratación. Todo paciente con ictus deber tener valorado el riesgo de disfagia antes de iniciar la ingesta oral y siempre antes del alta hospitalaria.
10.9.1 Cuidados de la disfagia orofaríngea
- Estado de alerta: valorar el estado de consciencia antes de iniciar la ingesta.
- Posición: sentado en posición recta, con los hombros y la cabeza ligeramente hacia adelante (si no hay contraindicación y el paciente lo tolera).
- Ambiente tranquilo, sin distracciones y con tiempo suficiente.
- Método: dar la comida en el lado sano de la boca, asegurar que no quedan restos en el lado parético y retirarlos si es preciso. Vigilar el movimiento de la glotis antes de la siguiente cucharada. Existen multitud de técnicas y, entre estas, las más sencillas son las estrategias posturales: barbilla al pecho, rotación de la cabeza al lado afectado y lateroflexión de la cabeza o el cuerpo al lado sano.
- Alimentos:
o Los líquidos serán espesados.
o La hidratación la haremos con agua gelificada y no con gelatina.
o Las consistencias “blandas” y de puré son las más seguras. El sabor será individualizado.
o No mezclar 2 texturas en un mismo bocado.
o Temperatura: preferible alimentos más fríos o más calientes que la temperatura ambiente, evitando siempre los alimentos fríos en aquellos pacientes con reflejos hipertónicos.
o Volumen: bolos pequeños. Se intensificarán las pequeñas tomas entre comidas, así como la hidratación.
- Indicación de alimentación enteral:
o Sonda nasogástrica (SNG) en pacientes con disfagia que requieran nutrición enteral durante el primer mes tras un ictus.
o Gastrostomía endoscópica percutánea (PEG) en aquellos pacientes con disfagia que necesiten alimentación enteral a largo plazo (más de 4 semanas).
Una de las maneras para evaluar el riesgo y la severidad de la disfagia es el método de exploración clínica volumenviscosidad (MECV-V). Se trata de dar al paciente distintos volúmenes y viscosidades mientras se monitoriza con un pulsioxímetro.
Se revisa si aparecen alteraciones en la seguridad o en la eficacia de la deglución, si ocurrieran no se pasaría a la siguiente cantidad ni viscosidad. Estas son las alteraciones a detectar:
Alteración de seguridad:
- Tos: indica aspiración.
- Cambios de voz: Indica penetración (voz húmeda);
- Desaturación: Descenso de saturación basal del 3%, indica aspiración.
Alteración de la eficacia:
- Sello labial
- Deglución fraccionada
- Residuo oral
- Residuo faríngeo

Gráfico 7. Pasos para el MECV-V
BIBLIOGRAFÍA
- Del Castillo Martín F, Baquero Artigao F, de la Calle Cabrera T, et al. Documento de consenso sobre etiología, diagnóstico y tratamiento de la otitis media aguda. Anales de Pediatría. 2012;77(5),345.e1-345.e8. doi: 10.1016/j.anpedi.2012.05.02
- Ministerio de Sanidad, Servicios Sociales e Igualdad. [Internet] Guías de Práctica Clínica en el SNS. Guía de Práctica Clínica sobre Glaucoma de Ángulo Abierto;2017. [citado 21 de marzo de 2021]. Recuperado a partir de: https://portal.guiasalud.es/wp-content/ uploads/2018/12/GPC_568_Glaucoma_AQUAS_compl.pdf
- Fuster Peiró MA, García Velasco MP, Gómez Vela ML, Herrera Barcia T, Lendínez Mesa A, Monleón Just M, Sánchez Martínez N. Guía de recomendaciones prácticas en Enfermería. Dolor neuropático periférico. Fontán Vinagre G, Guerrero Menéndez R, Monleón Just M (coordinadores). Madrid: Instituto de Investigación del Consejo General de Enfermería; 2024.
https://www.consejogeneralenfermeria.org/profesion/guias-clinicas/send/160-guias-clinicas/2870-dolor-neuropatico-periferico?utm_source=chatgpt.com - Latorre G, González García N, García Ull J, González Oria C, Porta Etessam J, Molina FJ, et al. Diagnóstico y tratamiento de la neuralgia del trigémino: documento de consenso del Grupo de Estudio de Cefaleas de la Sociedad Española de Neurología. Neurología. 2023 Jun;38(1):S37–52.
- Lassaletta L, Morales-Puebla JM, Altuna X, Arbizu Á, Arístegui M, Batuecas Á, et al. Parálisis facial: Guía de práctica clínica de la Sociedad Española de Otorrinolaringología y Cirugía de Cabeza y Cuello. Acta Otorrinolaringológica Española. 1010;71(2):99-118.
- Garzón-Giraldo MLD, Montoya-Arenas DA, Carvajal-Castrillón J. Perfil clínico y neuropsicológico: enfermedad de Parkinson/enfermedad por cuerpos de Lewy. Rev CES Med. 2015;29(2):255-270.
- Millán Calenti JC. Gerontología y Geriatría: valoración e intervención. Madrid: Editorial Médica Panamericana; 2010.
- Ministerio de Sanidad, Consumo y Bienestar Social. Sanidad [Internet]. Plan Integral de Alzheimer y otras Demencias (2019-2023); 2019. [citado 21 de marzo de 2021]. Recuperado a partir de: https://www.mscbs.gob.es/profesionales/saludPublica/docs/Plan_Integral_Alhzeimer_Octubre_2019.pdf
- Ministerio de Sanidad, Política Social e Igualdad [Internet]. Guías de práctica clínica en el SNS. Guía de Práctica Clínica sobre la Atención Integral a las Personas con Enfermedad de Alzheimer y otras Demencias; 2011. [citado 21 de marzo de 2021]. Recuperado a partir de: https://portal.guiasalud.es/gpc/guia-de-practica-clinica-sobre-la-atencion-integral-a-las-personas-con-enfermedad-de-alzheimer-y-otras-demencias/
- Olivares Romero J, Escamilla Sevilla F, editores. Recomendaciones de práctica clínica en la Enfermedad de Parkinson.
- [Internet] Sociedad Andaluza de Neurología. Grupo Andaluz de Trastornos del Movimiento. Barcelona: Editorial Glosa; 2017. [citado 21 de marzo de 2021]. Recuperado a partir de: https://portal.guiasalud.es/gpc/enfermedad-parkinson/
- Sociedad Española de Geriatría y Gerontología [Internet]. Tratado de Geriatría para residentes. [citado 21 de marzo de 2021]. Recuperado a partir de: https://www.segg.es/tratadogeriatria/main.html
- Sociedad Española de Geriatría y Gerontología [Internet].
- Manual del residente en Geriatría; 2011. [citado 21 de marzo de 2021]. Recuperado a partir de: https://www.segg.es/media/descargas/Acreditacion%20de%20Calidad%20SEGG/CentrosDia/ManualResidenteGeriatria-2.pdf
