La Sociedad Española de Cuidados Paliativos (SECPAL) indica 5 elementos fundamentales para definir al paciente con enfermedad terminal:
- Presencia de una enfermedad avanzada, progresiva e incurable.
- Falta de posibilidades razonables de respuesta al tratamiento.
- Presencia de numerosos problemas o síntomas intensos, múltiples, multifactoriales y cambiantes.
- Gran impacto emocional en paciente, familia y equipo terapéutico, muy relacionado con la presencia, explícita o no, de la muerte.
- Pronóstico de vida inferior a 6 meses.
Por su parte, la OMS define los cuidados paliativos como el enfoque que mejora la calidad de vida de pacientes y familias que se enfrentan a los problemas asociados con enfermedades amenazantes para la vida, a través de la prevención y el alivio del sufrimiento, por medio de la identificación temprana, la impecable evaluación y el tratamiento del dolor y otros problemas físicos, psicológicos y espirituales.
Los objetivos de los cuidados paliativos según la OMS son:
- Aliviar el dolor y otros síntomas.
- No alargar ni acortar la vida de las personas.
- Dar apoyo psicológico, social y espiritual a la persona enferma.
- Proporcionar sistemas de apoyo para que la vida sea lo más activa posible.
- Dar apoyo a la familia durante la enfermedad y el duelo.
Clásicamente, la atención al paciente con cáncer en fase terminal ha constituido la razón de ser de los cuidados paliativos, pero existen otras patologías que cumplen estas características, como el SIDA, las enfermedades de motoneurona o la insuficiencia orgánica específica (renal, cardiaca, hepática, etc.).
11.1 ESCALAS DE VALORACIÓN DEL PACIENTE PALIATIVO
Junto con la escala ECOG y el índice de Karnofsky ya vistos en el bloque I (ver apartado 6 “Escalas de valoración”), otro de los instrumentos para valorar al paciente paliativo más utilizados es el Cuestionario de Evaluación de Síntomas de Edmonton (ESAS).
El ESAS es un instrumento sencillo y de fácil realización, que afecta a todas las facetas de pacientes oncológicos y paliativos. Consiste en escalas visuales numéricas, presentadas para anotar en una hoja impresa, que exploran síntomas frecuentes de los enfermos de cuidados paliativos (dolor, astenia, anorexia, náuseas, somnolencia, ansiedad, depresión, dificultad para dormir, bienestar global y dificultad respiratoria, entre otros).
Evalúa el promedio de intensidad de diferentes síntomas en un periodo de tiempo determinado (24 horas, 48 horas, una semana…) según la condición del enfermo (hospitalizado, ambulatorio). Se pide al paciente que seleccione el número que mejor indique la intensidad de cada síntoma. Puede ser realizado por el paciente o por la persona cuidadora.
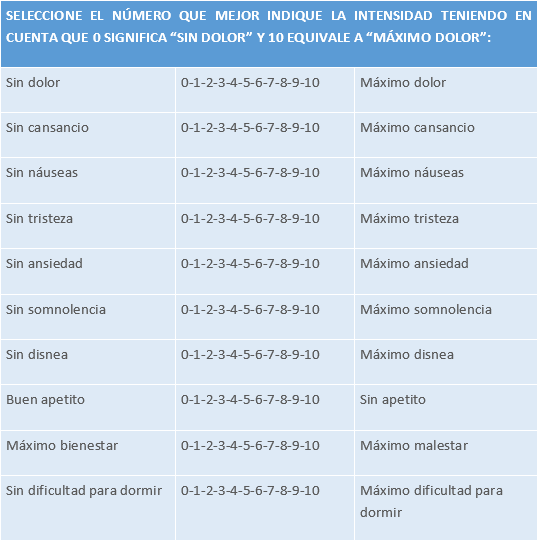
Tabla 10. Cuestionario de Evaluación de Síntomas de Edmonton
Fuente: Red de Cuidados Paliativos de Andalucía. Escalas más utilizadas en cuidados paliativos [Internet]. Sevilla: Consejería de Salud de la Junta de Andalucía. Red de Cuidados Paliativos de Andalucía; 2018 [citado 21 de abril de 2021]. Recuperado a partir de: https://www.redpal.es/wp-content/uploads/2018/12/Escalas-ma%CC%81s-utilizadas-en-CP.docx


Tabla 11: Test de Zarit
Fuente: Red de Cuidados Paliativos de Andalucía. Escalas más utilizadas en cuidados paliativos [Internet]. Sevilla: Consejería de Salud de la Junta de Andalucía. Red de Cuidados Paliativos de Andalucía; 2018 [citado 21 de abril de 2021]. Recuperado a partir de: https://www.redpal.es/wp-content/uploads/2018/12/Escalas-ma%CC%81s-utilizadas-en-CP.docx
Además, y debido a la importancia que tiene el cuidador principal en los pacientes paliativos, es preciso aludir al test de Zarit (imagen 11), un cuestionario que mide el grado de sobrecarga subjetiva de los cuidadores. Consta de 22 ítems relacionados con las sensaciones del cuidador cuando atiende a otra persona, cada uno de los cuales se puntúa en un gradiente de frecuencia que va desde 1 (nunca) a 5 (casi siempre). Es un cuestionario autoadministrado. Dependiendo del resultado obtenido, la interpretación será la siguiente:
- Menos de 47: no sobrecarga
- 47 a 55: sobrecarga leve
- Mas de 55: sobrecarga intensa
11.2 CUIDADOS A LA FAMILIA
La fase final de la vida de una persona implica alteraciones sociales, físicas y psicológicas en los propios pacientes, su familia y el entorno en el que viven. Ante estas situaciones, los familiares deben hacer frente a un doble reto: por un lado, satisfacer las necesidades físicas y emocionales del paciente, y, por otro, tratar de mantener el funcionamiento familiar con la máxima normalidad posible. Para poder llevar a cabo este papel, la familia tiene que sentirse integrada a la hora de tomar decisiones junto con el paciente y el equipo sanitario.
El trabajo de los equipos con las familias debe orientarse en 3 direcciones:
- Reducir el sufrimiento emocional.
- Enseñar a cuidar.
- Facilitar la capacidad de superar la pérdida de la persona querida.
Los cuidados que se prestan a la familia están relacionados con las respuestas a sus dudas y el alivio de sus temores:
- Información clara y realista sobre la enfermedad, los síntomas y los cuidados paliativos a prestar.
- Información sobre la asistencia continua al paciente a través de un equipo multidisciplinar. Se les explicará la función de cada uno de los miembros.
- Tendrán tiempo ilimitado para permanecer con el paciente, en intimidad.
- Participación en el cuidado. Pueden ayudar en la higiene, la alimentación, con masajes y con otras medidas para fomentar el bienestar.
- Deben prestar continuamente compañía y apoyo emocional, y deben saber que también contarán con el del personal médico.
- Pueden solicitar apoyo espiritual.
11.2.1 Cuidador principal
Dentro del grupo familiar, se debe identificar a uno de los miembros como cuidador principal. Este, además de encargarse de los cuidados y la atención del enfermo, será el punto fundamental de unión entre paciente, familia y equipo.
Sobre esta persona recaerá principalmente la labor del personal de Enfermería con respecto a la educación sanitaria. Con este fin, se analizarán previamente sus capacidades y se pedirá a posteriori que realice una demostración supervisada para comprobar la correcta realización. Se deben asignar las tareas y responsabilidades que impliquen al mayor número posible de familiares, para evitar la crisis de “claudicación familiar”. Hay que planificar con el cuidador sus periodos de descanso y distracción.
Las funciones del cuidador principal serán:
- Trabajar y comunicarse de forma eficiente con el paciente.
- Dar soporte al paciente en lo referente a sus problemas o necesidades espirituales.
- Ayudar al paciente a resolver sus asuntos pendientes.
- Trabajar con los profesionales sanitarios y pedirles ayuda cuando sea necesario.
- Delegar parte de las tareas o pedir ayuda al resto de familiares y amigos.
- Cuidar sus propias necesidades y sentimientos.
Los servicios llevados a cabo por el cuidador principal serán:
- Servicios de infraestructura básica: alojamiento, limpieza, compras, información, etc.
- Servicios directamente relacionados con la salud: compañía, transporte, vigilancia, aplicación de tratamiento, etc.
- Gestión del consumo de servicios sanitarios: trámites, pagos, información, compra de medicamentos, etc.
Estos cuidados suelen ser ejercidos fundamentalmente por mujeres, aunque la incorporación de la mujer al ámbito laboral ha hecho que disminuya su disponibilidad como cuidadoras familiares. Por otro lado, las mujeres que necesitan dichos cuidados reciben menos atenciones que los hombres, ya que estos carecen, normalmente, del entrenamiento, de las actitudes y del tiempo necesarios.
11.2.2 Apoyo al cuidador principal y familia
El apoyo a la familia y al cuidador principal es esencial porque para ellos supone un gran impacto emocional ver que se acerca el final de la vida de su ser querido. El apoyo debe basarse en una serie de puntos:
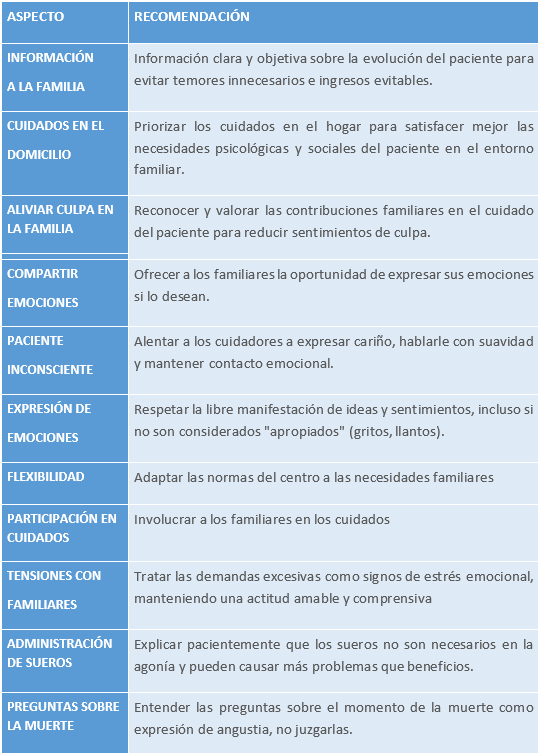

Tabla 12.
11.2.3 Claudicación familiar
Se define como la incapacidad de los miembros de la familia para ofrecer una respuesta adecuada a las múltiples demandas y necesidades del paciente.
Factores que facilitan la claudicación familiar:
- Tipo de familia: nuclear o extensa.
- Lugar de residencia: el medio rural acepta la muerte de una forma más natural y depende menos de centros hospitalarios.
- Trayectoria de la enfermedad.
- Experiencias anteriores.
- Vigencia de problemas no resueltos.
- Incomunicación en la familia, el pacto de silencio.
- El protagonismo de última hora.
11.2.4 El duelo
El proceso del duelo es una respuesta vital esencial del ser humano ante la inevitable experiencia de la pérdida. Es importante recordar que el duelo es una respuesta normal a la pérdida, y en modo alguno todo el mundo necesita una intervención o consejo de un experto para procesarlo correctamente.
El proceso de duelo afecta a toda la familia del paciente. Esto importa por varios motivos. En primer lugar, porque el planteamiento del equipo de cuidadores debe englobar a toda la familia inmediata (cónyuge e hijos) al diseñar el soporte del duelo, cuando este sea necesario. En segundo lugar, porque el proceso de duelo es progresivo, al igual que lo es la acomodación de la familia a la situación.
Durante una enfermedad como el cáncer, la pérdida casi nunca es brusca ni brutal, sino que se van produciendo pérdidas parciales y progresivas (de actividad física o sexual, de capacidad de relación con el entorno, de trabajar o de realizar aficiones o actividades de ocio, etc.). Durante este proceso la familia va haciendo ajustes, muchas veces imperceptibles y casi siempre progresivos, que le permiten ir adaptándose a las limitaciones que la enfermedad va imponiendo.
ETAPAS DEL DUELO NORMAL
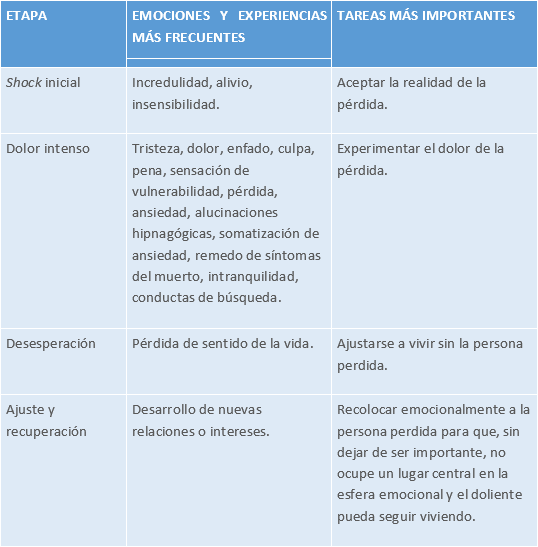
Tabla 13.
Fuente: Barreto P, de la Torre O, Pérez-Marín M. Detección de duelo complicado. Psicooncología. 2012; 9(2/3):355.
DUELO INADAPTADO:
El diagnóstico de enfermería de la Nanda sobre el “Duelo complicado” ha sido sustituido por “Duelo inadaptado” y se define como: trastorno que se produce después de la muerte de un ser querido, en el que la experiencia de angustia que acompaña al duelo no sigue las expectativas socioculturales.
Las mujeres, las personas con antecedentes de abuso infantil o con duelos no resueltos y aquellas que experimentan la muerte súbita de la pareja o una muerte violenta son individuos de riesgo para sufrir este tipo de duelo.
DUELO DISFUNCIONAL:
Fracaso o prolongación en el uso de respuestas intelectuales y emocionales mediante las que los individuos tratan de superar el proceso de modificación del autoconcepto provocado por la percepción de una pérdida.
FASES DEL DUELO A TRAVÉS DEL TIEMPO
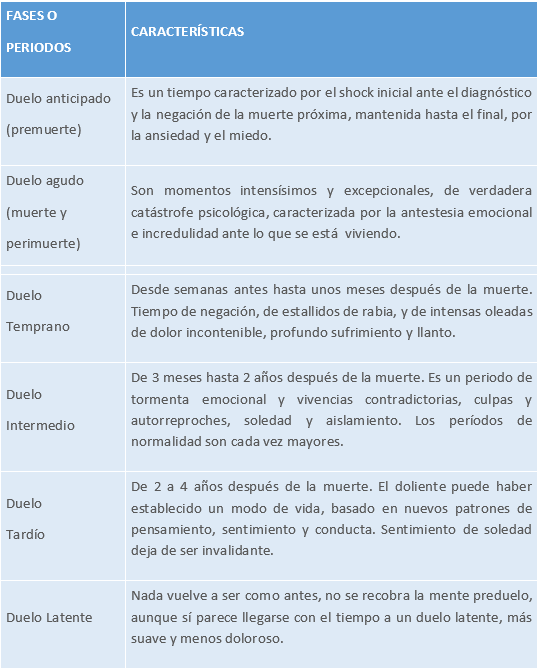
Tabla 14.
Fuente: Landa V, García JA, Moyano M, Molina B. Guía Clínica de cuidados primarios de duelo.
Finisterre, 2017. https://www.fisterra.com/guias-clinicas/cuidados-primarios-duelo/
PALABRAS QUE AYUDAN Y QUE NO AYUDAN EN EL DUELO SEGÚN LA GUÍA DE ATENCIÓN PRIMARIA SOBRE CUIDADOS PALIATIVOS DEL 2021
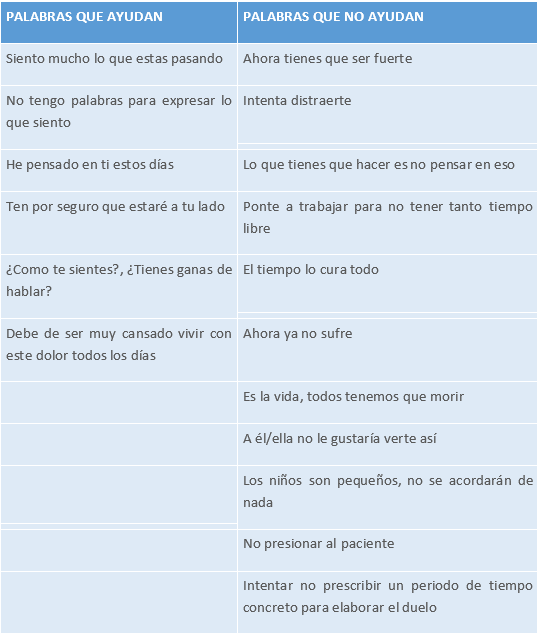
Tabla 15.
11.3 CUIDADOS DE ENFERMERÍA AL PACIENTE TERMINAL
11.3.1 Xerostomía
La xerostomía o boca seca es el síntoma más frecuente del moribundo. Afecta al 60-70 % de enfermos en fase terminal.
Los síntomas de la xerostomía son: molestias al tragar y al hablar, dificultad para comer y sensación de quemazón.
Las causas son múltiples: erosión de la mucosa bucal, radioterapia sobre cavidad oral, cirugía radical local, fármacos (opioides, antidepresivos tricíclicos, neurolépticos, benzodiazepinas, escopolamina), fiebre, deshidratación, ansiedad, etc.
- Estrategia terapéutica:
- Realizar una correcta higiene bucal.
- Los cuidados locales de la sequedad de labios y mucosa locales son más eficaces que la hidratación con sueros.
- Aumentar la ingesta de líquidos si los tolera. La manzanilla con limón tiene efecto anestésico local y estimulante de la saliva.
- Hidratar los labios con cacao.
- No usar antisépticos locales porque pueden resecar más la mucosa.
- En pacientes agónicos, humedecer la boca frecuentemente con agua en aerosol o con una gasa.
- Para aumentar la salivación: fruta fría, chicles sin azúcar, caramelos de limón sin azúcar, cubitos de hielo de manzanilla con limón, chupar trozos de piña natural (contiene bromelina: enzima proteolítica que limpia la boca; el azúcar que contiene no predispone a la aparición de cándidas), saliva artificial (puede tragarse), manzanilla con limón.
- Tratamiento farmacológico de elección: pilocarpina
11.3.2 Mucositis
La mucositis es una inflamación de la mucosa de la boca. Se manifiesta en forma de úlceras dolorosas que pueden sangrar y, debido a la neutropenia, infectarse. La estomatitis incluye también la inflamación de dientes, encías, etc.
- Estrategia terapéutica:
- Enjuagues bucales con agua oxigenada diluida en suero fisiológico (no usarlo más de dos días).
- No usar antisépticos tópicos como Oraldine®, que, por su contenido en alcohol, resecan mucho las mucosas y predisponen a la aparición de micosis.
- Aplicar anestésicos locales como lidocaína viscosa al 2 % (fórmula magistral) 15 minutos antes de las comidas. La lidocaína se puede tragar.
- Cambiar dieta a líquida o pastosa, a temperatura fría o ambiente. No colocar dentaduras postizas si molestan o no se adaptan bien.
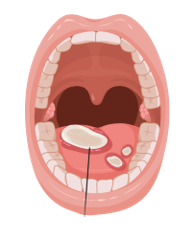
Imagen 12. Mucositis
ESCALA DE VALORACIÓN DE LA MUCOSITIS DE LA OMS
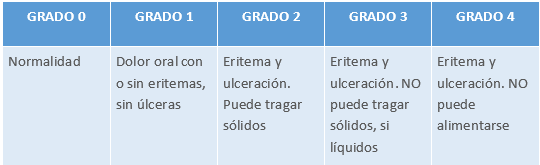
Tabla 16.
Fuente: de la Teja-Ángeles E, Niembro-Zermeño A, Durán-Gutiérrez LA. Mucositis oral. Acta Pediátrica de México. 2011;32(4):255-256.
11.3.3 Estreñimiento
Es un síntoma muy frecuente, ya que afecta a alrededor del 60 % de los pacientes terminales.
- Las causas de la constipación son multifactoriales:
- Causas debidas a la enfermedad de base: disminución de la ingesta de sólidos y líquidos, patología intrabdominal por cáncer asociada, paraplejia, etc.
- Causas asociadas a tratamientos farmacológicos: opiáceos, anticolinérgicos, fenotiacinas, antidepresivos tricíclicos, etc.
- Causas asociadas a la debilidad: encadenamiento, imposibilidad de llegar al inodoro cuando se presenta el estímulo, confusión, etc.
- Causas intercurrentes: hemorroides, fisuras anales, habituación a laxantes, etc.
- Molestias que puede ocasionar la constipación: sensación de distensión abdominal, flatulencia, mal sabor de boca, lengua saburral, retortijones, náuseas y vómitos. En pacientes muy deteriorados, puede ocasionar inquietud e incluso estado confusional. Por ello, es necesaria una exploración abdominal completa, que incluirá tacto rectal si lleva más de 72 horas sin deposición, con el objetivo de descartar impactación fecal.
- Estrategia terapéutica:
- Medidas generales: estimular la ingesta de líquidos (agua y zumos de fruta); estudiar las posturas, adaptando el WC y evitando el uso de cuñas; revisar el tratamiento farmacológico por si estuviera tomando fármacos que provocasen constipación.
11.3.4 Náuseas y vómitos
La causa más habitual es el uso de los opioides, seguida de la obstrucción intestinal parcial y la constipación. Otras causas son: hipercalcemia en pacientes con metástasis óseas masivas, la hipertensión intracraneal en pacientes con metástasis cerebrales, gastritis en pacientes en tratamiento con AINE.
La existencia de vómitos con un gran volumen sugiere estasis gástrica y se acompaña de otros síntomas como reflujo esofágico, plenitud epigástrica o hipo. Las causas son la reducción de la motilidad gástrica por fármacos o la obstrucción parcial intrínseca o extrínseca (tumor gástrico, hepatomegalia, ascitis, etc.).
- Estrategia terapéutica. Medidas generales:
- Valoración continua y proactiva de la sensación de náuseas (intensidad, factores desencadenantes).Recomendable utilizar una escala para valorar el nivel de náuseas.
- Si hay vómitos valorar características, sobre todo si hay cambios relevantes (aparición de vómito hemático, fecaloideo, etc.).
- Educar al entorno de cuidado para prevención de situaciones que provoquen náuseas y/o vómitos (ingesta, olores intensos, movilizaciones, etc.).
- Cuidar la higiene bucal, sobre todo si hay vómitos. Evitar medidas que provoquen más náuseas.
- Si la persona puede y desea ingerir algo que sean pequeñas cantidades, mejor líquidos fríos, sin colores u olores que desagraden, lo que podría generar más náuseas (evitar abrir las bandejas o recipientes delante de la persona enferma, dejar enfriar, etc.).
- Reducir o eliminar factores personales que puedan aumentar o desencadenar las náuseas (ansiedad, miedo, fatiga, incertidumbre).
- Valorar el uso de medidas no farmacológicas que puedan aliviar la sensación de náuseas como técnicas de relajación, imaginación simple dirigida, distracción etc.
- En algunos casos la sonda nasogástrica puede ser adecuada. Si está indicada, realizar los cuidados propios de la misma.
- Tratamiento farmacológico:
- Haloperidol (oral, subcutáneo): es de elección en vómitos de origen central (opioides) y por obstrucción intestinal.
- Metoclopramida (oral, subcutáneo): se asocia también a una acción central que determina en ocasiones reacciones extrapiramidales. Favorece el vaciamiento gástrico. Muy efectiva en el tratamiento de los vómitos producidos por el uso de morfina y por quimioterapia. Está contraindicada en casos de obstrucción intestinal.
- Domperidona (oral, rectal): de acción similar al anterior.
- Escopolamina (subcutánea, sublingual)
- Dexametasona: excelente antiemético en los vómitos que se presentan en pacientes con hipertensión intracraneal y en vómitos por compresión de vísceras huecas.
11.3.5 Anorexia
Es la incapacidad del paciente para comer normalmente. La causa principal es la propia carga tumoral, pero también influyen otros factores: miedo al vómito, saciedad precoz, estreñimiento, dolor, fatiga, alteraciones en la boca, hipercalcemia, ansiedad, depresión y efectos secundarios del tratamiento.
- Estrategia terapéutica. Medidas generales: en cuidados paliativos, es importante saber que la nutrición y la hidratación no son objetivos en sí mismos de la enfermedad terminal, sino que se deben orientar hacia el placer y el bienestar que pueden proporcionar al paciente.
- Preguntar al paciente lo que quiere comer y cuándo quiere hacerlo.
- Adaptar la textura a las posibilidades de cada enfermo.
- Comidas frecuentes, en cantidades pequeñas, que apetezcan al paciente.
- Presentación atractiva de los platos, uso de salsas, etc.
- Evitar los intentos de sobrealimentación por parte de la familia.
- La SNG solo se aconseja en problemas obstructivos altos.
- Los preparados hiperproteicos e hipercalóricos no son imprescindibles.
- Tratamiento farmacológico:
- Dexametasona (2-4 mg/diarios): efecto rápido, aunque no se mantiene durante mucho tiempo (4 semanas).
- Acetato de megestrol (Borea. 160 mg, 2-3 veces al día): tiene un efecto más lento, pero que se mantiene durante meses.
11.3.6 Caquexia
Estado de desnutrición severa debido a la disminución de la ingesta calórica y a una serie de anormalidades metabólicas, y que se manifiesta por astenia, anorexia, náuseas crónicas y pérdida de peso (superior al 10 %), con la consiguiente pérdida de masa muscular.
Existen varios estadios de caquexia por cáncer: precaquexia, caquexia y caquexia refractaria. La precaquexia se caracteriza por la presencia de signos clínicos y metabólicos tempranos, como anorexia e intolerancia a la glucosa que preceden a la pérdida de peso y masa muscular. El riesgo de progresión a caquexia varía y depende del tipo de cáncer, el estadio de la enfermedad el grado de inflamación sistémica, la ingesta y la respuesta al tratamiento antineoplásico. La caquexia refractaria puede ser el resultado de un cáncer muy avanzado o que no responde al tratamiento. En este estadio ya no es posible el control activo de la pérdida de peso y la esperanza de vida es inferior a 3 meses.
Por otro lado, la sarcopenia es una pérdida de masa muscular. En este caso, es frecuente la astenia; la fuerza puede estar disminuida y la capacidad funcional limitada. Tanto la caquexia como la sarcopenia conllevan un mayor riesgo de toxicidad relacionada con el tratamiento antineoplásico, una menor respuesta al tratamiento quirúrgicos y menores tasas de supervivencia.
Para prevenir la sarcopenia, respecto al ejercicio físico, se recomienda a los pacientes con cáncer un entrenamiento aeróbico, actividad física diaria y ejercicios de resistencia.
Además, se aconseja sistemáticamente una evaluación nutricional en una fase temprana del cáncer, seguido de una evaluación nutricional completa cuando exista riesgo de establecer una intervención nutricional.
- Malnutrition Universal Screening Tool (MUST) para la consulta externa.
- Nutrition Risk Screening 2002 (NRS-2002) para pacientes hospitalizados.
- Mini Nutritional Assessment Short Form (MNA-SF) para y la Herramienta de Detección de la Malnutrición (MST) para pacientes hospitalizados y ambulatorios.
- Evaluación Global Subjetiva Generada por el paciente (PG-SGA) es una herramienta que combina datos cualitativos y cualitativa y semicuantitativa; es válida y fiable para identificar la malnutrición como parte de una evaluación nutricional integral en pacientes oncológicos, tanto en ambulatorios y de agudos.
Por otra parte, la reducción de la masa muscular puede medirse mediante rayos X (DEXA), y TC en el nivel de la L3; el rendimiento físico puede evaluarse mediante escalas (ECOG, Karnofsky), dinamometría o velocidad de la marcha, y la inflamación sistémica puede estimarse mediante análisis de PCR y albúmina.
11.3.7 Deshidratación
La astenia y la debilidad muscular van produciendo una disminución progresiva de la ingesta de líquidos, que conduce a una lenta deshidratación. Se va generando una alteración en la osmolaridad y un desequilibrio hidroelectrolítico que contribuirá a una disminución del nivel de conciencia.
Se debe llevar a cabo un examen físico, en el que se valoren datos subjetivos y objetivos:
- Problemas gastrointestinales: sequedad de boca, disfagia, lengua agrietada, vómitos, diarrea, disminución de la producción de saliva, estreñimiento, etc.
- Signos cutáneos: descamación, disminución del sudor, signo del pliegue cutáneo, etc.
- Signos neurológicos: disminución del nivel de consciencia.
- Alteraciones cardiorrespiratorias: pulso rápido y débil, hipotensión ortostática.
- Problemas urinarios: oligoanuria.
- Otros: sed, hipotermia, hipertermia, ojos hundidos.
Cuidados de Enfermería:
- Control de constantes si se cree necesario.
- Administración de líquidos por vía oral que resulten apetecibles para el paciente. Si no es posible administrar líquidos por vía oral, existe controversia sobre la decisión de hidratar o no en las etapas finales de la vida. Si se decide hidratar, se hará vía subcutánea, mediante la hipodermoclisis, es decir, la infusión continua de líquidos en la capa subcutánea de la piel, donde hay un extenso sistema linfático y vasos sanguíneos a través de los cuales los líquidos pueden ser absorbidos.
- Cuidados de la boca.
- Educación a la familia.
- Invitación al paciente al consumo de verduras y de fruta.
Respecto a la hipodermoclisis (clisis o hidratación subcutánea):
Las principales formas de administración de fluidos por vía subcutánea son:
- Infusión continua en 24h a una velocidad de 40- 60 ml/h, lo cual limita la movilidad del paciente; no se deben administrar más de 3l en 24h.
- Infusión intermitente durante 12h a 80 ml/h, mejor tolerada tanto para el paciente como para los cuidadores
- Bolos de 500 ml en aproximadamente una hora, 2 o 3 veces al día. Normalmente bien tolerados y muy útiles para los pacientes más activos.
11.3.8 Disnea
Es la sensación subjetiva y desagradable de falta de aire. Solo el paciente puede expresar su intensidad y sus características.
- Causas:
- Debida a la enfermedad (cáncer).
- Debida a la debilidad (anemia).
- Debida a los tratamientos.
- Debida a la enfermedad de base.
Hay estímulos que pueden desencadenar o agravar la disnea, como lo son la ansiedad, el miedo, la rabia, etc., por lo que resulta muy conveniente tratar de identificarlos.
- Estrategia terapéutica. Medidas generales:
- Posición cómoda.
- Conservación de energía (ayudas para la deambulación).
- Introducir distractores.
- Presencia de una compañía tranquilizadora.
- Facilitar un ambiente abierto, tranquilo.
- Reforzar el entrenamiento muscular.
- Limitar el número de personas en la habitación.
- Evitar el estrés emocional.
- Favorecer corrientes de aire hacia la cara, mediante ventiladores, abanico
- Comunicación con el paciente: tranquilizadora, enseñar estrategias para disnea basal y para crisis, informar del significado, elaborar plan de cuidados que incluya la sedación
- Comunicación con la familia: enseñarles a actuar en situaciones de crisis
- Tratamiento farmacológico:
- Morfina: disminuye la frecuencia respiratoria y, por lo tanto, el trabajo respiratorio. Vía oral, SC, IV, IM o transdérmica. Cada 4 horas.
- Ansiolíticos: benzodiazepinas (lorazepam, vía sublingual).
- Corticides: prednisona, metilprednisolona (Urbason®), hidrocortisona (Actocortina®).
- Oxígeno: si se acompaña de hipoxia.
11.3.9 Tos
La tos persistente puede llegar a producir náusea, vómito, cefalea, insomnio, dolor muscular y cansancio.
- Causas:
- Tumorales: irritación, sangrado, etc.
- Concurrentes: enfermedades previas (asma, EPOC, reflujo gastroesofágico, insuficiencia cardiaca).
- Tratamientos: neumonitis, fármacos.
- Tipos de tos:
- Seca (no expulsa secreciones).
- Húmeda (expectora mucosidad).
- Productiva o no productiva. Puede expulsar o no secreciones.
- Estrategia terapéutica. Medidas generales:
- Explicación. Hablar con el enfermo.
- Humidificación de la habitación e hidratación vía oral.
- Drenaje bronquial, en la medida de lo posible y si el paciente tiene buena calidad.
- Tratamiento farmacológico:
- Antitusígenos: codeína.
- Mucolíticos: acetilcisteína.
- Expectorantes.
- Anticolinérgicos: hioscina.
- Si la tos es seca: nebulizaciones con suero fisiológico.
11.3.10 Hemoptisis
Es la expectoración de sangre procedente del árbol bronquial. El 20 % de los pacientes con cáncer de pulmón presentan hemoptisis, mientras que la hemoptisis masiva solo aparece en el 3 %.
La causa más frecuente en el paciente con cáncer avanzado es el propio tumor, generalmente localizado en los bronquios principales. Las metástasis pulmonares producen hemoptisis con menos frecuencia y más leves.
Puede ser escasa, moderada o masiva:
- Escasa o moderada: un episodio aislado puede no requerir tratamiento. Se le puede recomendar un hemostático por vía oral (ácido aminocaproico).
- Masivas (emisión de más de 200 ml de sangre en 24 horas): la intensidad de la hemoptisis puede no estar en relación con la gravedad, el pronóstico o la situación terminal del paciente.
- Estrategia terapéutica. Medidas generales:
- Permanecer con el paciente en todo momento.
- Mantener la calma.
- Posición cómoda, bien en decúbito lateral para evitar broncoaspiración, bien sentado.
- Si se puede, utilizar ropa de cama que no sea blanca.
- Retirar todos los fármacos que alteren la coagulación.
- Evitar situaciones que nos lleven a una hemoptisis masiva (aumento de la tos, alteraciones de la coagulación, signos o síntomas de infección respiratoria).
En caso de hemoptisis masiva: sedación urgente del paciente (morfina + midazolam) según prescripción médica, para evitar la angustia de la muerte inminente y el ahogo por encharcamiento pulmonar.
11.3.11 Hipo
- Causas:
- Por irritación directa sobre el centro del hipo (tumores, metástasis, etc.).
- Por irritación del nervio frénico.
- Irritación directa del diafragma por infecciones o tumores.
- Elevación diafragmática por ascitis o hepatomegalia.
- Dispepsia gástrica.
- Estrategia terapéutica. Tratamiento farmacológico:
- Clorpromazina (Largactil®): vía oral o intravenosa. Es un neuroléptico fenotiazínico que está indicado en el manejo y alivio del hipo intratable. Se pueden utilizar 25-50 mg, 3 o 4 veces al día.
11.3.12 Síntomas psicológicos
La percepción de muerte cercana produce en quien la sufre un impacto emocional, con un conjunto de respuestas fisiológicas, cognitivas y conductuales más o menos intensas. Es necesario conocer la situación psicológica del paciente, ver hasta qué punto piensa que necesita apoyo externo, analizar su problemática, ayudarlo a tomar sus propias decisiones y, a partir de su consentimiento, consultar a los familiares.
Cuidados y medidas no farmacológicas en relación con la ansiedad:
- Observar signos verbales y no verbales de ansiedad.
- Procurar un ambiente tranquilo y confortable (temperatura de la habitación, iluminación, ruidos, visitas).
- Permanecer con la persona para dar seguridad y reducir el miedo. Animar a la familia a permanecer con su ser querido transmitiendo calma y tranquilidad (coger de la mano, hablar con suavidad, etc.).
- Utilizar actitudes y herramientas de acompañamiento y apoyo emocional (empatía compasiva, escucha activa, presencia, acogimiento, etc.). Animar a la expresión de sentimientos y emociones.
- Explicar los procedimientos que se van a realizar, incluidas las posibles sensaciones que se han de experimentar durante el procedimiento.
- Resolver las dudas de la persona enferma en cada caso.
- Valorar el uso de masajes relajantes, técnicas de relajación, etc.
FÁRMACOS MÁS FRECUENTEMENTE UTILIZADOS EN PACIENTES CON ANSIEDAD
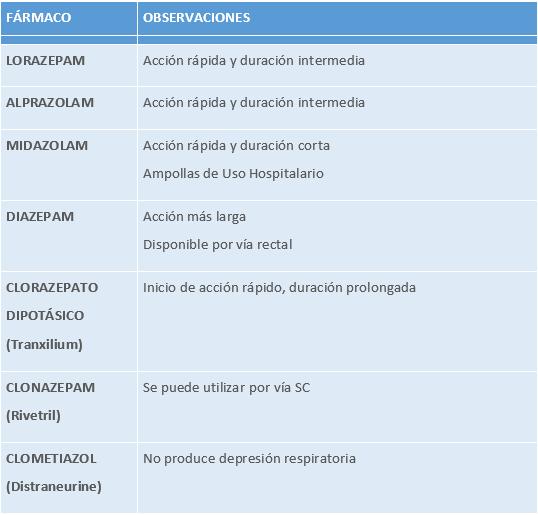
Tabla 17
Fuente: Guía de práctica clínica sobre atención paliativa al adulto en situación de últimos días [Internet]. Ministerio de Sanidad, Instituto Aragonés de Ciencias de la Salud, 2021 [citado 29 de diciembre de 2021]. Recuperado de: https://portal.guiasalud.es/gpc/atencion-paliativa-ultimos-dias/
Cuidados y medidas no farmacológicas en relación con el delirium:
- Observar la aparición de signos que puedan indicar delirium hipoactivo o con agitación. Descartar causas desencadenantes y reversibles (retención urinaria, fecalomas, dolor mal controlado, etc.).
- Procurar un ambiente tranquilo y confortable (temperatura de la habitación, iluminación, ruidos, visitas).
- Hablar a la persona con delirium con suavidad, explicando lo que se va a hacer.
- Evitar confrontación.
- Evitar medidas de restricción física.
- Animar a la familia a permanecer con su ser querido transmitiendo calma y tranquilidad (coger de la mano, hablar con suavidad, etc.).
FÁRMACOS MÁS FRECUENTEMENTE UTILIZADOS EN PACIENTES CON DELIRIUM:
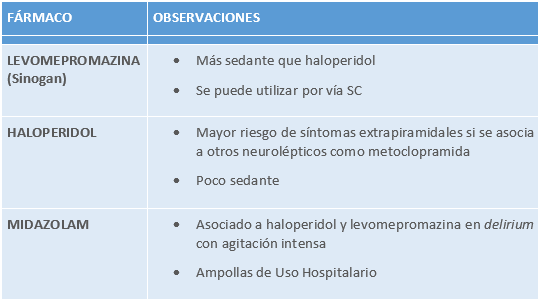
Tabla 18.
Fuente: Guía de práctica clínica sobre atención paliativa al adulto en situación de últimos días [Internet]. Ministerio de Sanidad, Instituto Aragonés de Ciencias de la Salud, 2021 [citado 29 de diciembre de 2021]. Recuperado de: https://portal.guiasalud.es/gpc/atencion-paliativa-ultimos-dias/
Las diferencias individuales (edad, experiencias anteriores, personalidad, recursos de afrontamiento, entorno social, etc.) van a determinar el proceso de adaptación de cada paciente. No se puede explicar ni entender el proceso de adaptación valorando al enfermo como sujeto aislado, sino en relación con su contexto y realidad. No hay una pauta de actuación correcta, válida y universal para todos los pacientes.
11.3.13 Fases psicológicas / Kübler Ross
Elisabeth Kübler-Ross es una psicóloga que reunió en un congreso en Chicago tanto a enfermos terminales como a sus cuidadores. Los puso unos frente a otros y, como resultado de este encuentro, desarrolló las etapas psicológicas del paciente terminal, aplicables también al equipo y a la familia, que son las siguientes:

Tabla 19.
- Negación y choque emocional. Frente al diagnóstico de la enfermedad y ante el pronóstico de muerte, la persona se niega a creer que el asunto tenga algo que ver con ella. El paciente suele asumir que en alguna parte se cometió un error, que los informes médicos están equivocados o que las pruebas clínicas se refieren a otra persona. La fase de negación suele llevar a los pacientes a buscar una segunda opinión, pero muy pronto esta fase se desvanece para dar paso a otra de indignación, hostilidad y rabia. Como mecanismo de defensa, puede ser útil. Solamente cuando se hace permanente o cuando es la única salvaguardia, puede transformarse en un problema. Actitud terapéutica: respetarla y no demolerla con argumentos lógicos.
- Ira e irritación. El paciente terminal se da cuenta de que su situación es realmente grave. El conocimiento de la enfermedad causa frustración, irritación y enojo. Se convierte en una persona irascible. Suele presentar resentimiento hacia quienes tienen salud. Las recriminaciones son características de esta fase, en la que el enfermo se culpabiliza de su situación o culpabiliza a la familia, al personal de Enfermería, al personal médico, etc. Cuando se producen explosiones de ira, el personal de Enfermería suele ser el que con más frecuencia sufre las consecuencias. En esta etapa, el enfermo toca el timbre constantemente, se queja de forma continua, alza la voz, etc. La mejor ayuda en estos casos es no tomarlo como algo personal, sino permitir al paciente que exprese sus sentimientos y dedicarle tiempo; pronto bajará la voz y reducirá sus airadas protestas.
- Negociación o pacto. Es la fase menos conocida, ya que casi los enfermos nunca verbalizan estos pactos. El paciente intenta alterar de algún modo su estado por la vía de un acuerdo que, generalmente, se establece con Dios. Así, se abre a una serie de promesas de cambiar, de mejorar, de hacer las cosas en lo sucesivo de modo diferente, que parecen ser la alternativa viable hacia su intenso deseo de mejorar. En realidad, el pacto es un intento de posponer los hechos, como premio a la “buena conducta”. A cambio de la curación, prometen cumplir diferentes promesas.
- Depresión. Ocurre cuando los acuerdos no alteran el panorama y las promesas no funcionan. Simultáneamente, el tiempo se acaba. El paciente suele remitirse entonces a una revisión de las cosas inconclusas del pasado y de las que no van a realizarse en el futuro. La traducción de todo esto es la desesperanza y, con ella, surge la fase depresiva y ansiosa. Durante esta fase, el paciente comienza con una ligera ansiedad. Posteriormente pasa a ser una ansiedad severa, con agitación, insomnio, tensión facial y anorexia. Y termina en una fase de pánico con disnea, palpitaciones, dolor en el pecho, miedo a la muerte, etc.
- Aceptación. Si el paciente permanece enfermo durante largo tiempo, seguramente logrará alcanzar esta última fase. En ella, acepta y reconoce que la muerte es inevitable. Esto disminuye el dolor y mejora el estado de ánimo. El paciente transmite sensación de paz, está tranquilo, no expresa dolores y desea que se le acompañe, aunque no habla de planes futuros. Es una aceptación serena de la muerte. El enfermo ya no quiere explicaciones, aunque la comunicación ha de mantenerse a toda costa, ya que el intercambio afectivo es más efectivo que las palabras. Cuando un enfermo hace el recorrido hasta aquí, el trabajo de los profesionales es muy gratificante, no solo desde el punto de vista profesional, sino también personal y humano.
11.3.14 Cuidados en situación de últimos días
Identificar cuando un paciente con enfermedad avanzada e irreversible se encuentra en situación de últimos días (SUD) (7-10 últimos días de vida) o de muerte inminente (horas o días) es imprescindible para tomar decisiones adecuadas y efectivas: Es el primer paso para unos cuidados de calidad al final de la vida.
RECONOCIMIENTO DE SITUACIÓN DE ÚLTIMOS DÍAS:
Recomendaciones:
- Evaluar siempre el pronóstico e identificar si se encuentra en una probable situación de últimos días, y dejar registro en la historia clínica.
- Apoyar el juicio clínico mediante los siguientes aspectos:
- Valoración de las posibles causas reversibles del deterioro, principalmente cuando no hay coherencia entre la evolución esperada y la aparición de síntomas.
- Monitorización de cambios en las necesidades físicas, psicosociales y espirituales de los pacientes.
- Evaluación de la situación funcional y velocidad de declive. Uso de escalas: PPS (Palliative Performance Scale)
o la ECOG.
- Consideración de las opiniones del resto del equipo interdisciplinar, y en caso de dudas contar con el apoyo de profesionales expertos.
- Evaluar los siguientes signos y síntomas:
- Cambios cardiovasculares: Hipotensión, oliguria, livideces.
- Cambios respiratorios: Respiración ruidosa (estertores), cambios en el patrón respiratorio: respiración de Cheyne-Stokes, apneas, disnea, respiración con movimiento mandibular.
- Cambios del estado físico: Debilidad profunda y progresiva, pérdida de la habilidad de cerrar los ojos, indiferencia hacia comida y bebida, dificultad para la deglución, incontinencia o retención urinaria.
- Cambios cognitivos y neurológicos: Disminución del nivel de alerta (desde somnolencia al coma), delirium hipoactivo o hiperactivo (con agitación).
- Cambios psicosociales y emocionales: Aislamiento, cambios en el estado de ánimo.
- Cambios en la experiencia espiritual.
- Investigar y descartar de forma proporcionada y teniendo en cuenta los valores y preferencias de paciente/allegados, posibles causas reversibles del deterioro: deshidratación, infección, toxicidad por opioides, retirada de esteroides, insuficiencia renal aguda, alteraciones metabólicas, y si es el caso, iniciar el tratamiento correspondiente.
- Una vez reconocida la situación de últimos días de vida, será necesario:
- Monitorizar diariamente las necesidades fisiológicas, psicosociales y espirituales de la persona.
- Priorizar el confort sobre la toma de constantes vitales.
- Conocer los valores, deseos y expectativas de la persona: investigar si se ha realizado una planificación
anticipada y compartida de la asistencia o documento de instrucciones previas.
- Actualizar el plan de cuidados con el equipo, paciente y allegados que evite procedimientos o tratamientos fútiles.
RECOMENDACIONES PARA LA COMUNICACIÓN E INFORMACIÓN CON PACIENTES EN SUD Y SUS FAMILIARES:

Tabla 20.
11.3.15 Cuidados en la agonía
La agonía se ha definido como el estado que precede a la muerte en aquellas enfermedades en que la vida se extingue gradualmente. Aparece en la mayoría de los pacientes con cáncer avanzado.
- Características de la agonía:
- Debilidad, encamamiento, incontinencia y disminución de la ingesta.
- Alteración del nivel de consciencia, con disminución progresiva que puede alternar con algún momento de lucidez.
- Alteración de las constantes vitales con tendencia progresiva a la hipotensión, la taquicardia y la oliguria. La
muerte se produce por fallo renal o insuficiencia cardiorrespiratoria.
- Síntomas diversos según la localización del tumor y sus complicaciones.
- Necesidad de estar acompañado.
- Signos clínicos de la agonía: Los signos que aparecen en la agonía, traducen el deterioro progresivo del estado general del paciente y de las funciones vitales: trastornos respiratorios (taquipnea, trabajo respiratorio, disminución de saturación de oxígeno, secreciones respiratorias), disminución del nivel de conciencia, astenia grave y dificultades para la deglución.
La Escala de Menten identifica ocho signos clínicos del paciente agónico. Los cinco primeros hacen referencia a la disminución del gasto cardíaco, manifestados como hipoperfusión tanto central como distal, así como de estasis sanguínea. Las apneas y la somnolencia son el resultado de la afectación del sistema nervioso central por la disminución del flujo sanguíneo.
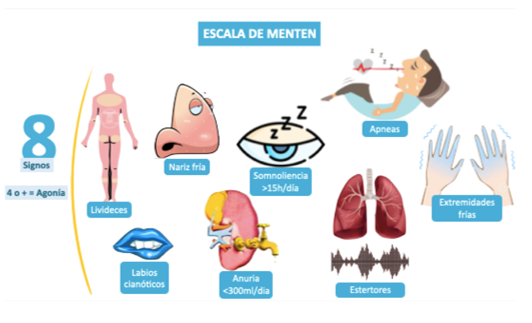
Imagen 13
La presencia de 1,2 o 3 criterios implican una situación preagónica.
La presencia de 4 criterios o más implica situación agónica (el 90% de estos pacientes fallecerán en 4 días).
- Cuidados de enfermería al paciente con estertores:
- Informar sobre las causas y dudas que puedan tener, incidiendo en que, aunque el ruido puede ser angustiante, es poco probable que cause molestias a la persona enferma por el bajo nivel de conciencia.
- Valorar la administración de líquidos IV no esenciales.
- Valorar la posición decúbito lateral o semiprono para facilitar el drenaje postural, posición lateralizada de la cabeza, colocando una toalla o empapador debajo de la boca para recoger las secreciones eliminadas.
- Valorar la necesidad de aspiración de secreciones en cavidad oral. Evitar incomodar a la persona enferma.
- Cuidar la higiene bucal, procurando que la cavidad oral esté lo más limpia posible de secreciones, evitando provocar disconfort.
- Valorar la administración de fármacos antisecretores: butilescopolamina.
- Signos de muerte:
- Cese de la respiración y de los latidos cardiacos durante varios minutos.
- Falta total de respuestas a estímulos externos.
- ECG plano (asistolia).
- Objetivos de la asistencia a la agonía:
- Comodidad del enfermo.
- Prevención de crisis: dejar instrucciones claras y medicamentos preparados para actuar en caso de dolor, estertores, etc.
- Prevención del recuerdo doloroso, entendido este como la imagen (el rojo de una hemorragia), el sonido (estertores), el comentario, etc., que podría posteriormente propiciar un duelo difícil.
- Cuidados de Enfermería en la agonía: en esta fase, el enfermo, aun sin estar informado, conoce perfectamente su situación. No hay que temer, pues, sus preguntas sobre ello. Se le ofrecerá el apoyo y los cuidados necesarios, sin adoptar actitudes de negación de la gravedad del estado. En estos momentos, es fundamental que el paciente no se sienta abandonado al creer que ya nada se puede hacer por él. Se debe mantener informada a la familia de la evolución esperada, sobre todo cuando el paciente está en el domicilio. De esta manera, se evitará el ingreso por temores innecesarios en el hospital. Si el paciente está en el hospital y se prevé un final inminente, hay que avisar a la familia. Cuando aparece la fase agónica, el profesional de Enfermería debe revisar los objetivos del tratamiento médico que tenía el paciente terminal para adaptarlos a la situación final: el dolor, la disnea, los estertores, la confusión/agitación, etc.
Se considera sedación en la agonía a la aplicación de fármacos que buscan la disminución profunda y previsiblemente irreversible de la conciencia en un enfermo cuya muerte se prevé muy próxima, es decir, cuando se encuentra en la fase de agonía. Con esta sedación se pretende evitar el sufrimiento del paciente en los últimos momentos de su vida, y conseguir una muerte confortable, sea en el hospital o en el domicilio.
Es importante distinguir la sedación en la agonía de la sedación paliativa, que es la administración de fármacos, en las dosis y combinaciones mínimas necesarias para reducir la consciencia del paciente con enfermedad avanzada o en fase terminal, con el fin de aliviar los síntomas refractarios.
Dichos síntomas refractarios son aquellos que no responden a un tratamiento paliativo correcto e intensivo sin comprometer el estado de consciencia, aplicado por profesionales bien entrenados y capacitados en un periodo razonable de tiempo. En la situación terminal cualquier síntoma puede volverse refractario a todo tipo de tratamiento; los más frecuentes son dolor, disnea, deterioro general manifiesto, sufrimiento psicológico intenso, delirium, hemorragia, náuseas, vómitos incoercibles y obstrucción intestinal.
Cuidados de enfermería en la sedación paliativa:
- Antes de la sedación:
- Se proporcionarán cuidados de confort y alivio de los síntomas físicos.
- Se intentará un adecuado acompañamiento facilitando las despedidas.
- En el medio hospitalario, se intentará proporcionar una habitación individual para preservar la intimidad durante el proceso de sedación y muerte.
- Se obtendrá el consentimiento expreso del paciente en la medida de lo posible; en los casos en que se considere maleficente se obtendrá el consentimiento verbal de la familia/allegados.
- Una vez iniciada la sedación y durante la misma:
- Asegurarse de que el paciente y la familia han sido correctamente informados acerca de la sedación paliativa y consienten su realización.
- Si el paciente está en su domicilio se valorarán las condiciones de salubridad adecuadas, identificando los factores de riesgo social y de salud para cumplir dichas condiciones.
- Se instruirá a los cuidadores en cuidados en situación de últimos días y se capacitará a los cuidadores en el manejo de vía subcutánea, uso de rescates si precisa y en todas las medidas de confort.
- Administrar rescates pautados para aliviar los síntomas que pudieran aparecer durante la sedación.
- Cuidar la vía por la que se administra la medicación para evitar complicaciones en la zona de infusión (flebitis, irritación, acodamiento, salida accidental del catéter, etc).
- Evaluar el nivel de sedación (escala RASS, Ramsay) y monitorizar los síntomas.
- Mantener en todo momento un proceso de comunicación continuada con el paciente y la familia, cuidando aspectos verbales y no verbales.
- Proporcionar unas condiciones ambientales adecuadas: luz tenue, temperatura adecuada, evitar estímulos auditivos desagradables o poco significativos para el enfermo, y procurar que el número de personas en la habitación permita la comodidad y siga los deseos del paciente.
- Mantener medidas de confort (higiene, cuidados de la piel y de la boca) reduciéndolas a las imprescindibles para evitar incomodar. Limitar los cambios posturales a los imprescindibles para proporcionar comodidad y evitarlos en las últimas horas de vida.
- Si hay estertores eliminar las secreciones que pudieran llegar a la boca, procurando comodidad. Se recomienda el decúbito lateral para facilitar la expulsión de secreciones. Evitar la aspiración profunda (puede provocar irritación y más secreciones).
FÁRMACOS MÁS FRECUENTEMENTE UTILIZADOS EN LA SEDACIÓN PALIATIVA
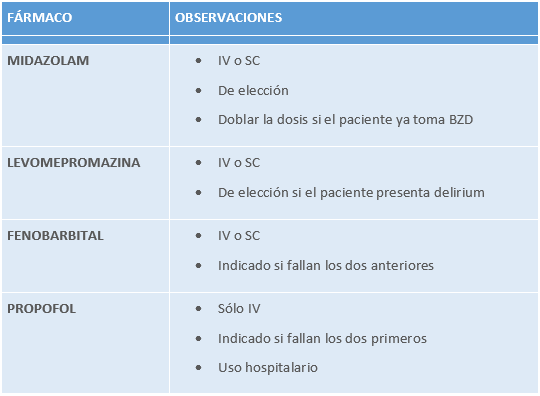
Tabla 21.
Fuente: Guía de práctica clínica sobre atención paliativa al adulto en situación de últimos días [Internet]. Ministerio de Sanidad, Instituto Aragonés de Ciencias de la Salud, 2021 [citado 29 de diciembre de 2021]. Recuperado de: https://portal.guiasalud.es/gpc/atencion-paliativa-ultimos-dias/
11.3.16 Adecuación del Esfuerzo Terapéutico (AET)
La AET consiste en ajustar las medidas diagnóstico terapéutica a la situación clínica y biográfica del paciente, evitando tanto la obstinación terapéutica como la omisión de cuidados adecuados. Se basa en la buena práctica clínica, considerando el beneficio real de las intervenciones y adaptando la atención a cada paciente.
La AET se sustenta en principios éticos fundamentales:
- No maleficencia: Evitar tratamientos con más riesgos que beneficios.
- Beneficencia: Suspender medidas fútiles que no aporten mejoras reales.
- Justicia: Uso eficiente de recursos según su impacto en la salud.
- Autonomía: Respetar las decisiones del paciente o sus representantes en la planificación de su atención.
La AET no solo se aplica en el final de la vida, sino en toda la práctica clínica, evitando intervenciones innecesarias o desproporcionadas. Se adapta a distintos perfiles:
- Pacientes con enfermedades avanzadas.
- Pacientes oncológicos en fase terminal.
- Pacientes críticos que requieren limitación del soporte vital.
Para una adecuada implementación, se deben seguir varios pasos:
- Evaluación continua: Revisar indicaciones, eficacia y proporcionalidad de los tratamientos.
- Recopilación de datos: Analizar la situación clínica y los valores del paciente.
- Comunicación efectiva: Informar al paciente y familiares de manera clara, realista y empática.
- Manejo emocional: Brindar apoyo en la toma de decisiones para reducir ansiedad y conflictos.
Este enfoque busca proporcionar cuidados óptimos y éticos, garantizando una atención centrada en la dignidad del paciente. Así pues, en función de la situación concreta de cada paciente, y de forma proporcionada, podrá́ estar indicado adecuar distintas medidas, tratamientos y pruebas complementarias, desde las más invasivas (maniobras de reanimación cardiopulmonar, ventilación mecánica invasiva, hemodiálisis, endoscopias, biopsias, ingresos en la Unidad de Cuidados Intensivos...) hasta las menos invasivas (uso de antibioterapia parenteral, sondas de alimentación, transfusiones, técnicas de imagen, extracción de analíticas...).
11.3.17 Eutanasia

Imagen 14. Conceptos básicos
Ni la sedación paliativa ni la de la agonía son una eutanasia encubierta. La sedación y la eutanasia tienen objetivos terapéuticos diferentes (así como procedimientos y resultados obtenidos diferentes). La sedación pretende aliviar el sufrimiento del enfermo sin acelerar la muerte, mientras que la eutanasia busca la muerte anticipada del paciente de forma deliberada mediante aplicación de fármacos a dosis letales.
La eutanasia puede definirse como “el acto deliberado de dar fin a la vida de una persona, producido por voluntad expresa de la propia persona y con el objeto de evitar un sufrimiento”. También se define como ayuda médica para morir. La eutanasia se puede solicitar desde el 25 de junio de 2021 (fecha de entrada en vigor de la Ley).
Pueden solicitar la eutanasia las personas que cumplan los siguientes requisitos:
- Edad (mayores de 18 años).
- Nacionalidad española o extranjeros con residencia legal en España o certificado de empadronamiento que acredite un tiempo de permanencia en España superior a 12 meses.
- Capacidad y libre consentimiento en el momento de la solicitud (decisión libre, autónoma e informada).
- Sufrir una enfermedad grave e incurable o un padecimiento grave, crónico e imposibilitante.
Existen dos situaciones en las que se puede solicitar la eutanasia:
- Padecimiento grave, crónico e imposibilitante: situación que hace referencia a limitaciones que inciden directamente sobre la autonomía física y actividades de la vida diaria, de manera que no permite valerse por sí mismo, así como sobre la capacidad de expresión y relación, y que llevan asociado un sufrimiento físico o psíquico constante e intolerable para quien lo padece, existiendo seguridad o gran probabilidad de que tales limitaciones vayan a persistir en el tiempo sin posibilidad de curación o mejoría apreciable. En ocasiones puede suponer la dependencia absoluta de apoyo tecnológico.
- Enfermedad grave e incurable: la que por su naturaleza origina sufrimientos físicos o psíquicos constantes e insoportables sin posibilidad de alivio que la persona considere tolerable, con un pronóstico de vida limitado, en un contexto de fragilidad progresiva.
Esta prestación de la ayuda para morir podrá producirse en dos modalidades:
1. La administración directa al paciente por parte del profesional sanitario competente de una sustancia a tal efecto. En esta modalidad la vía indicada para la administración de los medicamentos es la vía intravenosa.
- Ventajas: Facilidad de administración y la eficacia para lograr el fallecimiento del paciente en un corto espacio de tiempo, además de ser una vía de administración que se puede utilizar en la práctica totalidad de los casos.
- Inconvenientes: Dificultad para canalizar una vía venosa en el domicilio, por profesionales no habituados a realizar dicho procedimiento o por tratarse de pacientes frágiles y debilitados con dificultad habitual para acceder a una vía intravenosa.
PROCEDIMIENTO Y MEDICAMENTOS RECOMENDADOS:
- PREMEDICACIÓN. Se recomienda administrar premedicación intravenosa para disminuir el nivel de consciencia previamente a la inducción del coma. El medicamento recomendado es midazolam 5mg-20mg IV. La dosis de midazolam dependerá de la situación clínica del enfermo y de la toma habitual previa de benzodiacepinas.
- ADYUVANTE Los medicamentos inductores del coma pueden causar dolor cuando se administran por vía intravenosa. Para evitar este dolor se recomienda la administración previa de 40mg de lidocaína IV. La administración debe hacerse de forma lenta (en 30 segundos), para asegurar una adecuada impregnación de la vía venosa, y se puede infundir antes del Propofol o mezclada con éste.
- MEDICAMENTOS INDUCTORES DEL COMA. Tras la premedicación y el anestésico se administra el medicamento inductor del coma. El medicamento de elección es Propofol 1000 mg (IV). En segunda línea se utiliza el tiopental. La administración debe realizarse mediante inyección lenta durante 2.5-5 minutos. Antes de seguir con la administración de fármacos, el facultativo debe asegurarse que el coma se ha inducido correctamente y en caso de no cumplir las características, debe administrar otros 500 mg de Propofol.
- MEDICAMENTOS BLOQUEANTES NEUROMUSCULARES. Tras comprobar que el paciente está en un coma profundo, se administra el medicamento bloqueante neuromuscular. El bloqueante neuromuscular se administra siempre, incluso si el paciente ha muerto tras la administración de la medicación de inducción del coma. Los medicamentos de elección son atracurio 100 mg (IV), cisatracurio o rocuronio. La administración se hace mediante administración rápida (en bolo).
Tras la administración del bloqueante neuromuscular es recomendable lavar el sistema con 10 ml de solución de cloruro de sodio al 0,9% para asegurar que se ha administrado toda la medicación.
2. La prescripción o suministro al paciente por parte del profesional sanitario competente de una sustancia a tal efecto, de manera que pueda autoadministrársela para causar su propia muerte. Dentro de esta modalidad de prestación se pueden distinguir dos vías de administración:
- Administración oral. Es el paciente quien toma, él mismo, los medicamentos suministrados por el equipo asistencial.
Procedimiento y medicamentos recomendados
- PREMEDICACIÓN.
- Antieméticos: El primer paso es un paso preparatorio. Implica tomar un antiemético para minimizar el riesgo de vomitar el medicamento inductor del coma. Los medicamentos recomendados son metoclopramida y ondansetrón.
- Ansiolíticos: en caso de que el paciente lo requiera, 30-45 minutos antes de la administración del medicamento inductor del coma se podría administrar un ansiolítico. También puede valorarse pautarlos 24-48h antes de la eutanasia para disminuir la ansiedad en los días previos. Los medicamentos y las dosis recomendadas son los siguientes: Lorazepam 1-2mg vía oral; Diazepam 10-25mg vía oral, Midazolam 7.5-15mg vía oral.
- MEDICAMENTO INDUCTOR DEL COMA. El segundo paso es la toma de un medicamento inductor del coma que contenga pentobarbital: solución oral de pentobarbital 15g en 100ml. El período de tiempo entre la administración del medicamento inductor del coma y el momento de la muerte varía de persona a persona, pero, en la gran mayoría de los casos, tarda menos de 30 minutos. Sin embargo, a veces puede llevar más tiempo (2-3 horas).
De forma general se debe disponer una vía intravenosa en todos los pacientes antes de iniciar el proceso por si fuese necesario utilizarla.
Se recomienda ayuno de 6 horas y tomar una comida ligera como una infusión con tostadas, aproximadamente 1 hora antes de tomar el medicamento inductor del coma. La probabilidad de provocar el reflejo del vómito causado por la ingesta de una solución amarga se reduce teniendo algo de comida en el estómago. Esta comida no debe ser abundante ni de digestión difícil ya que ralentizaría la absorción del fármaco y por consiguiente todo el proceso.
Durante la ingestión del medicamento el paciente debe adoptar la posición estándar de Fowler, en una posición semisentada de aproximadamente 45-60º con las rodillas extendidas o flexionadas y permanecer sentado durante al menos 20 minutos, incluso si está inconsciente, para optimizar la absorción y prevenir la regurgitación.
- Administración intravenosa. En este caso es el paciente el que abre la llave de la bomba de infusión del medicamento inductor del coma, siendo así el propio paciente el que inicia el proceso.
En este caso la administración intravenosa se haría mediante infusión IV, de forma que fuese el paciente el que abriera la llave de la vía de entrada del medicamento inductor del coma, iniciando él mismo el proceso. Tras este paso, y una vez comprobado que el paciente está en coma profundo, será el profesional sanitario el que administre el medicamento bloqueante neuromuscular.
Los medicamentos para utilizar y pauta de administración son los mismos que se recogen en la modalidad de administración directa.
La muerte como consecuencia de la prestación de esta Ley tendrá la consideración legal de muerte natural a todos los efectos.
Hay que tener en cuenta que la eutanasia y los cuidados paliativos son compatibles, ya que la Ley de eutanasia establece como uno de los requisitos para recibir la prestación de ayuda para morir que la persona disponga por escrito de “la información que exista sobre su proceso médico, las diferentes alternativas y posibilidades de actuación, incluida la de acceder a cuidados paliativos integrales comprendidos en la cartera común de servicios y a las prestaciones que tuviera derecho de conformidad a la normativa de atención a la dependencia”.
Por tanto, no debiera culminarse la prestación sin haber informado previamente y facilitado el acceso, en su caso, a los cuidados paliativos.
11.3.18 Aspectos éticos de los cuidados paliativos
A continuación, se van a definir algunos conceptos utilizados frecuentemente en el ámbito de los cuidados paliativos como son:
- Pacto del silencio (anteriormente denominado conspiración del silencio): se define como el acuerdo implícito o explícito, por parte de familiares, allegados o profesionales, de alterar la información que se le da al paciente con el fin de ocultarle el diagnóstico o pronóstico y la gravedad de la situación. El pacto del silencio dificulta la adaptación del paciente a su enfermedad y dificulta la toma de decisiones.
- Modelo de decisiones compartidas es un estilo de relación mediante el cual el profesional aplica conocimientos científicos y habilidades de comunicación teniendo en cuenta los valores y preferencias del paciente para ayudarle y apoyarle en su decisión, siendo un modelo de relación clínica deliberativo. Se distingue, por tanto, del modelo clásico “paternalista” en el que el paciente era un agente pasivo.
- Agresividad terapéutica, se agrupa en tres áreas:
- Sobreutilización de QT cerca de la muerte.
- Mal uso de tratamientos y dispositivos en relación con visitas a urgencias e ingresos en unidades de cuidados intensivos.
- Escasa o tardía utilización de los programas de cuidados paliativos.
- Rechazo al tratamiento es un derecho de la persona de ahí que sea prioritario garantizar que ningún paciente en situación de enfermedad avanzada sea tratado en contra de su voluntad ni abandonado en su cuidado.
- Obstinación terapéutica: utilización de medios que no tienen más sentido que la prolongación de la vida biológica con escasas probabilidades de supervivencia sin dichos medios o bien de sobrevivir con una calidad de vida ínfima.
- Futilidad: se considera acción fútil, la que es ineficaz o perjudicial para obtener beneficio clínico, y no sólo fisiológico, o bien aquella cuyas cargas (sobre el ámbito afectivo, economía o sociedad), sean desproporcionadas para el beneficio esperable.
- Limitación del esfuerzo terapéutico: no instaurar o retirar medidas terapéuticas que no le aportarán un beneficio claro al percibirse una desproporción entre los fines y los medios terapéuticos.
- Actuaciones clínicas limitadas en el tiempo: consisten en un acuerdo entre el equipo sanitario y el paciente y la familia del paciente o cuidadores sobre el uso de ciertos tratamientos médicos durante un periodo definido. En caso de no conseguir los objetivos propuestos se suspenderá el tratamiento y se reorientarán los objetivos de la atención.
BIBLIOGRAFÍA
- Bayo Calero J, Manual Sociedad Española de Oncología Médica (SEOM) de prevención y diagnóstico precoz del cáncer. 2017. Sociedad Española de Oncología Médica (SEOM). Recuperado a partir de: https://seom.org/manual-prevencion//files/assets/common/downloads/manual-prevencion.pdf
- Fernández Fernández JA, Fernández García D, Martínez Isasi S. Urgencias oncohematológicas, 1.ª edición. Leioa: SalusPlay; 2018.
- Hinkle J, Cheever J, Suddarth D, Brunner L. Enfermería medicoquirúrgica, 14.ª edición. Barcelona: Wolters Kluwer; 2019.
- • Sociedad Española de Oncología Médica (SEOM). Las cifras del cáncer en España 2025 [Internet]. Madrid: Sociedad Española de Oncología Médica; 2025 (citado 29 de enero de 2025). Recuperado a partir de: https://seom.org/images/LAS_CIFRAS_DMC2025.pdf
- Wild CP, Weiderpass E, Stewart BW, editores. World Cancer Report: Cancer Research for Cancer Prevention [Internet]. Lyon, France: International Agency for Research on Cancer; 2020 [citado 21 de abril de 2021]. Recuperado a partir de: http://publications.iarc.fr/586
- COVID-19 en distintos entornos y grupos de personas. Centro de Coordinación de Alertas y Emergencias Sanitarias, Ministerio de Sanidad, 2021 [citado 29 de diciembre de 2021]. Recuperado a partir de: https://www.mscbs.gob.es/profesionales/saludPublica/ccayes/alertasActual/nCov/documentos/20210802_GRUPOSPERSONAS.pdf
- Instituto Nacional de Estadística (INE). Defunciones según la Causa de Muerte. [Internet]. Madrid: Instituto Nacional de Estadística (INE), 2024 (citado 29 de enero de 2025). Recuperado a partir de: https://www.ine.es/dyngs/Prensa/es/EDCM2023.htm#:~:text=En%20el%20primer%20semestre%20del,hombres%20y%20111.580%20de%20mujeres.
- Antimicrobial Prophylaxis for Adult Patients With Cancer-Related Immunosuppression: ASCO and IDSA Clinical Practice Guideline Update. Taplitz RA, Kennedy EB, Bow EJ, et al. Journal of Clinical Oncology : Official Journal of the American Society of Clinical Oncology. 2018;36(30):3043-3054. doi:10.1200/JCO.18.00374. Outpatient Management of Fever and Neutropenia in Adults Treated for Malignancy: American Society of Clinical Oncology and Infectious Diseases Society of America Clinical Practice Guideline Update. Taplitz RA, Kennedy EB, Bow EJ, et al. Journal of Clinical Oncology : Official Journal of the American Society of Clinical Oncology. 2018;36(14):1443-1453. doi:10.1200/JCO.2017.77.6211.
- ONS Guidelines™ for Cancer Treatment-Related Lymphedema. Armer JM, Ostby PL, Ginex PK, et al. Oncology Nursing Forum. 2020;47(5):518-538. doi: 10.1188/20.ONF.518-538.
- Lymphedema: Clinical Summary of the ONS Guidelines™ for Cancer Treatment-Related Lymphedema. Backler C, Beck M, Poage E. Clinical Journal of Oncology Nursing. 2020;24(5):566-570. doi: 10.1188/20.CJON.566-570.
- Interventions for Breast Cancer-Related Lymphedema: Clinical Practice Guideline From the Academy of Oncologic Physical Therapy of APTA. Davies C, Levenhagen K, Ryans K, Perdomo M, Gilchrist L. Physical Therapy. 2020;100(7):1163-1179. doi:10.1093/ptj/pzaa087.
- Management of Chronic Pain in Survivors of Adult Cancers: American Society of Clinical Oncology Clinical Practice Guideline. Paice JA, Portenoy R, Lacchetti C, et al. Journal of Clinical Oncology : Official Journal of the American Society of Clinical Oncology. 2016;34(27):3325-45. doi:10.1200/JCO.2016.68.5206.
- Fundación para la excelencia y la calidad de la oncología (ECO). Efectos secundarios de la quimioterapia. Madrid: Fundación para la excelencia y la calidad de la oncología (ECO); s. f. [citado 21 de abril de 2021].
- U.S. Department of Health and Human Services. Common Terminology Criteria for Adverse Events (CTCAE), version 5.0 [Internet]. Washington, D.C.: U.S. Department of Health and Human Services; 2017 [citado 21 de abril de 2021]. Recuperado a partir de: https://ctep.cancer.gov/protocoldevelopment/electronic_applications/docs/CTCAE_v5_Quick_Reference_5x7.pdf
- P0023_MANEJO Y GESTIÓN DE MEDICAMENTOS CITÓSTATICOS. UGC Farmacia HU Torrecárdenas. 2022. Disponible en: https://www.hospitaltorrecardenas.es/wp-content/uploads/2022/09/PROCEDIMIENTO-DE-MANEJO-Y-GESTIÓN-DE-MEDICAMENTOS-CITÓSTATICOS.pdf
- Albert-Marí A, Gil-Lemus MA, Conde-Estévez D, San José-Ruiz B, Jiménez-Pulido I, Esteban-Mensua MJ, Cercós-Lletí AC, Díaz-Carrasco MS. Clasificación del daño tisular de antineoplásicos: Consenso del Grupo Español de Farmacia Oncológica. Farm Hosp. 2021;45(4):198-203. Disponible en: https://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1130-63432021000400009
- Venous Access Ports: Indications, Implantation Technique, Follow-Up, and Complications. Walser EM. Cardiovascular and Interventional Radiology. 2012;35(4):751-64. doi:10.1007/s00270-011-0271-2.
- Totally Implantable Venous Access Devices: A Review of Complications and Management Strategies. Tabatabaie O, Kasumova GG, Eskander MF, et al. American Journal of Clinical Oncology. 2017;40(1):94-105. doi:10.1097/COC.0000000000000361.
- KDOQI Clinical Practice Guideline for Vascular Access: 2019 Update. Lok CE, Huber TS, Lee T, et al. American Journal of Kidney Diseases : The Official Journal of the National Kidney Foundation. 2020;75(4 Suppl 2):S1-S164. doi:10.1053/j.ajkd.2019.12.001.
- Domarus A, Farreras Valentí P, Rozman C, Cardellach López F. Medicina interna. Barcelona: Elsevier; 2020.
- Fernández López A, coordinadora. Cuidados paliativos. Proceso de atención integrado, 2.ª edición. Sevilla: Consejería de Salud y Familias de la Junta de Andalucía; 2007.
- Kasper DL, Braunwald E, Fauci AS, Hauser SL, Longo DL, Jameson JL, Isselbacher KJ. Harrison. Principios de medicina interna, 16.ª edición. México: McGraw-Hill - Interamericana; 2006.
- Red de Cuidados Paliativos de Andalucía. Escalas más utilizadas en cuidados paliativos [Internet]. Sevilla: Consejería de Salud de la Junta de Andalucía. Red de Cuidados Paliativos de Andalucía; 2018 [citado 21 de abril de 2021]. Recuperado a partir de: https://www.redpal.es/wp-content/uploads/2018/12/Escalas-ma%CC%81s-utilizadas-en-CP.docx
- Sociedad Española de Cuidados Paliativos (SECPAL). Guía de Cuidados Paliativos [Internet]. Madrid: Sociedad Española de Cuidados Paliativos (SECPAL); s. f. [citado 21 de abril de 2021]. Recuperado a partir de: http://www.secpal.com//Documentos/Paginas/guiacp.pdf
- Cancer pain management with opioids: Optimizing analgesia” [Internet]. Uptodate 2023. [Citado 11 Noviembre de 2023]. Recuperado a partir de: https://www-uptodate-com.m-hil.a17.csinet.es/contents/cancer-pain-management-with-opioids-optimizing-analgesia?search=cancer%20dolor&topicRef=2795&source=related_link#H30
- Guía de práctica clínica sobre atención paliativa al adulto en situación de últimos días [Internet]. Ministerio de Sanidad, Instituto Aragonés de Ciencias de la Salud, 2021 [citado 29 de diciembre de 2021]. Recuperado de: https://portal.guiasalud.es/gpc/atencion-paliativa-ultimos-dias/
- Landa V, García JA, Moyano M, Molina B. Guía Clínica de cuidados primarios de duelo. Finisterre, 2017 (citado 5 de enero de 2022). Recuperado de: https://www.fisterra.com/guias-clinicas/cuidados-primarios-duelo/
- Grupo de trabajo de la Guía de práctica clínica sobre cuidados paliativos. Guía de práctica clínica sobre cuidados paliativos [Internet]. Madrid: Plan Nacional para el SNS del MSC. Agencia de Evaluación de Tecnologías Sanitarias del País Vasco; 2008 [citado 21 de abril de 2021]. Recuperado a partir de: https://portal.guiasalud.es/wpcontent/uploads/2018/12/GPC_428_Paliativos_Osteba_compl.pdf
- Organización Mundial de la Salud. Control del cáncer: Cuidados paliativos. Guía de la OMS para desarrollar programas eficaces. Ginebra: Organización Mundial de la Salud [Internet]; 2007 [citado 21 de abril de 2021]. Recuperado a partir de: https://apps.who.int/iris/bitstream/handle/10665/44025/9789243547343_spa.pdf?sequence=1
- Sociedad Española de Cuidados Paliativos (SECPAL). Guía de Cuidados Paliativos [Internet]. Madrid: Sociedad Española de Cuidados Paliativos (SECPAL); s. f. [citado 21 de abril de 2021]. Recuperado a partir de: http://www.secpal.com//Documentos/Paginas/guiacp.pdf
- Ministerio de Sanidad. Manual de buenas prácticas en eutanasia, Madrid: Ministerio de Sanidad, 2022 [citado 31 de diciembre de 2022]. Recuperado a partir de: https://www.sanidad.gob.es/eutanasia/docs/Manual_BBPP_eutanasia.pdf
- Menten J, Hufkens K. Objectively observable signs of imminently dying in palliative patients. Palliat Med 2004; 18(4): 351.
