14.1 DEFINICIÓN Y CLASIFICACIÓN
La diabetes mellitus (DM) es una alteración metabólica multicausal caracterizada por hiperglucemia crónica asociada a alteraciones del metabolismo hidrocarbonado, lipídico y proteico que se manifiesta como consecuencia de defectos en la secreción, en la acción, o en ambas, de la hormona insulina (secretada en las células β del páncreas).
DIABETES MELLITUS
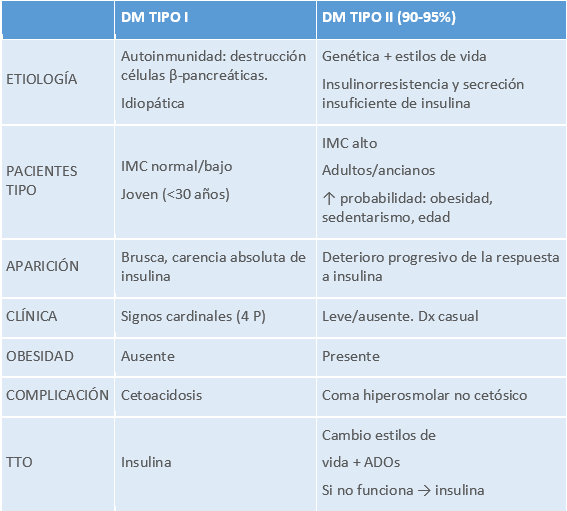
Tabla 1
- Diabetes gestacional: se diagnostica en el 2.º o 3.er trimestre del embarazo y se regresa a la normalidad tras el parto. Debe tenerse presente la posibilidad de este tipo de DM debido a la morbimortalidad fetal asociada. La posibilidad de desarrollar algún otro tipo de DM con posterioridad al parto (hay que reclasificar a la paciente) se eleva con la edad.
- Otros tipos específicos; dentro de este grupo existen subgrupos:
- Síndromes de diabetes monogénica:
. MODY(maturity-onset diabetes of the young) o diabetes del adulto de inicio juvenil. Es una alteración de la secreción de insulina. Autosómica dominante. Suele aparecer antes de los 25 años.
. Diabetes neonatal.
- LADA (Latent Autoinmune Diabetes in Adult) o diabetes autoinmunitaria latente del adulto. Presenta destrucción inmunológica de células Beta en personas adultas. Similar a DM Tipo I, pero en adultos.
- Enfermedades del páncreas (pancreatitis, fibrosis quística).
- Inducida por medicamentos (glucocorticoides), por agentes químicos o después de trasplante de órganos.
Se emplea el concepto de prediabetes (u homeostasis alterada de la glucemia) para casos que sin cumplir criterios de diabetes presentan niveles de glucosa demasiado altos para ser catalogados como normales. Engloba tres situaciones:
PREDIABETES
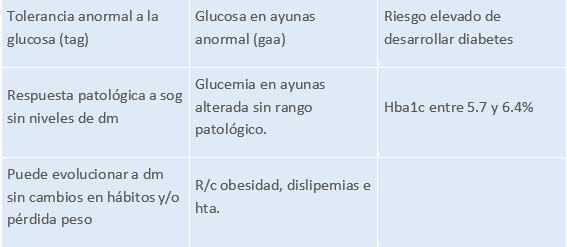
Tabla 2.
14.2 CLÍNICA Y DIAGNÓSTICO
La DM suele ser asintomática y detectarse en análisis rutinarios, aunque en ocasiones puede darse una cetoacidosis grave. Los patrones de presentación se clasifican de la siguiente manera:
- Presentación metabólica, forma clásica sobre todo en DM de tipo 1:
- Poliuria.
- Polidipsia.
- Polifagia.
- Pérdida de peso.
- Enuresis en niños.
- Si el déficit de insulina es grave: náuseas, vómitos, respiración de Kussmaul, deshidratación.
- Presentación no metabólica, en glucemias inferiores a 200-250 mg/dl la presentación metabólica es poco común, por lo que debe sospecharse por fenómenos asociados:
- Infecciones: sobre todo genitourinarias, respiratorias y periodontales.
- Complicaciones de la enfermedad:
. Retinopatía diabética.
. Dermopatía diabética.
. Patología vascular: claudicación intermitente, disfunción eréctil.
- Presentación asintomática: la forma más común de diagnóstico de DM de tipo 2 tras analíticas de control de servicios médicos laborales, compañías de seguros y chequeos.
14.2.1 Criterios para realizar cribado sistémico de DM
Es recomendable hacer un cribado sistemático de DM en cierto tipo de personas:
- > 35 años.
- Índice de masa corporal (IMC) >25 (o IMC ≥ 23 en asiáticos) y 1 o más factores de riesgo:
- Inactividad física.
- Familiares diabéticos en primer grado.
- Personas que han padecido algún episodio de pancreatitis aguda ( a los 3 meses) o aquellos con pancreatitis
crónica).
- Mujeres que han tenido recién nacido >4 kg o con diagnóstico de diabetes gestacional ( a las 4- 12 semanas
tras el parto, precisarán una nueva SOG con 75 g de glucosa para reevaluarlas con los criterios de mujer no
gestante).
- Presentan factores de riesgo cardiovascular:
- HTA >140/90 mmHg o en tratamiento.
- HDL 250 mg/dl.
- Niveles previos de Hb1c >5,7 % o TAG o GAA en análisis previos.
- Historia de enfermedad cardiovascular.
Se debe tener en cuenta para el cribado que algunos fármacos como esteroides, tiazidas, antirretrovirales o antipsicóticos (2ª generación) pueden incrementar el riesgo de diabetes mellitus.
CRIBADO DE DIABETES
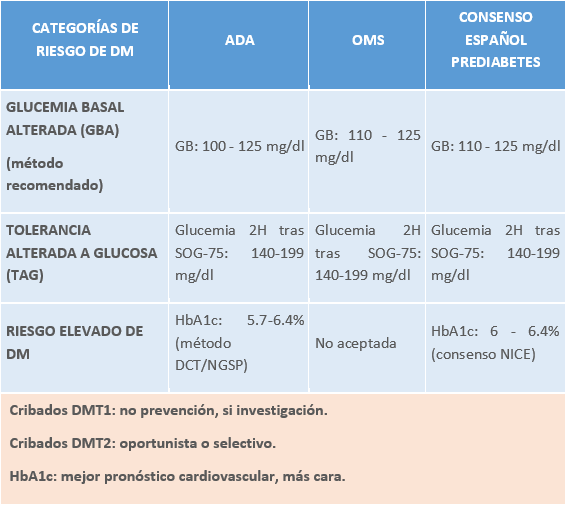
Tabla 3.
14.2.2 Diagnóstico
Para realizar el diagnóstico de la DM se necesita hacer determinación glucémica. Esta puede ser de 2 tipos:
- Glucemia basal: la obtenida tras ayuno nocturno de 8-12 h. Hay que conocer la procedencia de la muestra (venosa o capilar, sangre total, plasma o suero).
- Curva de glucemia o prueba de tolerancia a la glucosa oral (PTGO): se trata de administrar una cantidad de glucosa y obtener distintas muestras de sangre. Solo vale para realizar el diagnóstico, es decir, en los casos en los que ya esté establecido no se debe emplear. Según la Organización Mundial de la Salud (OMS), los criterios que hay que seguir son los siguientes:
- Administrar 75 g de glucosa disuelta en 375 ml de agua y tomada en 5-10 min.
- Extracciones sanguíneas a los 0 min y a los 120 min (opcionalmente a los 60 min y a los 90 min).
- Ayunas 12 h antes de la prueba, reposo físico y no fumar.
- Dieta libre los 3 días previos (no limitar los glúcidos a
- La persona no debe padecer enfermedad intercurrente, estar convaleciente o tomar medicación.
14.3 TRATAMIENTO
El tratamiento en la DM debe ser multifocal.
OBJETIVOS:
- Corregir los valores de glucosa para que se acerquen a la normalidad.
- Prevenir o retrasar el desarrollo de complicaciones.
- Tratar trastornos asociados (dislipemia y HTA).
- Evitar conductas de riesgo (fumar).
- Preservar la calidad de vida del paciente.
14.3.1 Dieta
Sobre las recomendaciones en la dieta, estas deben consensuarse con el paciente para poder alcanzar un régimen dietético que permita lograr los objetivos. Hay que componer una dieta que mantenga o alcance el peso normal. Se pueden distinguir 3 situaciones:
- DM de tipo 2 con exceso de peso: corregir el peso debe ser lo prioritario; producirá mejoras en la resistencia a la insulina, en el perfil lipídico y en la apnea del sueño. Se propugna reducir la cantidad de hidratos de carbono (menos de 100 g/día) en vez de la de grasas, pero hay que monitorizar la función renal y vigilar la posible cetosis. También reducir grasas saturadas y aumentar la ingesta de fibra.
- DM de tipo 2 con peso normal y reserva insulínica: se tiende a disminuir los hidratos de carbono y se propugna la dieta mediterránea como la base de alimentación.
- DM insulinopénica: se debe instruir al paciente sobre las cantidades de alimentos que hay que ingerir, ya que deben ir en relación con las dosis de insulina. Se habla de unidades-ración, que pueden ser intercambiadas en función de la comida.
Como consideraciones genéricas se deben mencionar las siguientes:
- El consumo de alcohol debe moderarse debido a su absorción por delante de otros nutrientes (no requiere insulina para ello) y a que en grandes cantidades se puede convertir en grasas, con lo que aumenta el riesgo de cetosis.
- Hay que prestar atención a ciertos productos etiquetados como bajos en azúcar o libres de azúcar, ya que las cantidades calóricas que aportan, fundamentalmente a base de hidratos de carbono (miel, jarabe de maíz) o grasas vegetales saturadas (aceite de coco o palma), podrían elevar las concentraciones de lípidos en sangre.
- Los edulcorantes de tipo natural aportan 4 kcal/g y los artificiales depende del tipo: los polioles (sorbitol, manitol, xilitol…) aportan 2,4 kcal/g y los sintéticos (aspartamo, sacarina, acesulfamo-K, sucralosa, ciclamato…) ninguna.
14.3.2 Ejercicio
Es un pilar importante en el tratamiento de la diabetes debido a sus efectos hipoglucemiantes y reductores de los factores de riesgo cardiovascular. Se deben tener en cuenta una serie de premisas:
- La recomendación básica (evidencia A) consiste en:
- 150 min a la semana.
- Ejercicios aeróbicos de intensidad moderada (70 % FC máxima).
- Al menos 3 días a la semana.
- En pacientes con factores de riesgo cardiovascular y >30-35 años sería conveniente realizar prueba de esfuerzo previa.
- No realizar ejercicio en ayunas, ni en el pico de acción de fármacos hipoglucemiantes.
- Cuando el paciente esté capacitado, puede ajustar la insulina (no administrar en zonas de roce que incrementarían su absorción) al tipo de ejercicio que realice, así como aportar de manera extra hidratos de carbono.
14.3.3 Teplizumab
Se ha demostrado que el uso del teplizumab puede retrasar el debut sintomático de la diabetes tipo 1 en individuos > 8 años que se encuentren en estadio 2 de esta enfermedad (el estadio 3 es el debut sintomático).
14.3.4 Insulina
Principal fármaco empleado en el control de la DM de tipo 1. En la DM de tipo 2 puede ser necesaria cuando el uso de antidiabéticos orales, la dieta y el ejercicio no sean suficientes. Puede clasificarse en función de 2 factores:
- Origen:
- Insulina humana: obtenida por ingeniería genética.
- Análogos de insulina: obtenidos por recombinación de ADN.
- Farmacocinética (ver tabla 4):
- Rápida (simple o regular): de aspecto transparente, se puede mezclar con otros tipos. Administración s.c. o i.v.
- Análogos de acción rápida (lispro, aspart y glulisina): efecto más rápido y corto que la rápida. Se puede inyectar justo antes, durante o después de la ingesta. Menor riesgo de hipoglucemia posprandial. Vía s.c. o i.v.
- Acción retardada (NPH y NPL): empleada en control basal de glucemia al poseer liberación más lenta. Vía s.c. Puede mezclarse con rápida.
- Análogos de acción retardada (glargina, detemir, degludec): su objetivo es mantener la insulinemia basal, ayudan a pacientes con riesgo de hipoglucemias (y de predominio nocturno) dado que suelen inyectarse una vez al día. Vía s.c. Se pueden poner junto a otras insulinas, pero no mezclarse con ellas.
- Premezcladas o bifásicas: son mezclas de rápida o análogo de acción rápida con retardadas o análogos de acción retardada con la ventaja de cubrir necesidades basales y prandiales. Existen diversas mezclas. Vía s.c.
CARACTERÍSTICAS DE LOS DIFERENTES TIPOS DE INSULINAS
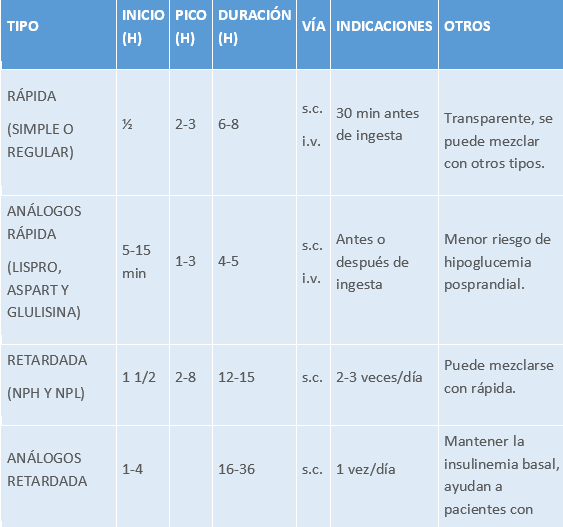
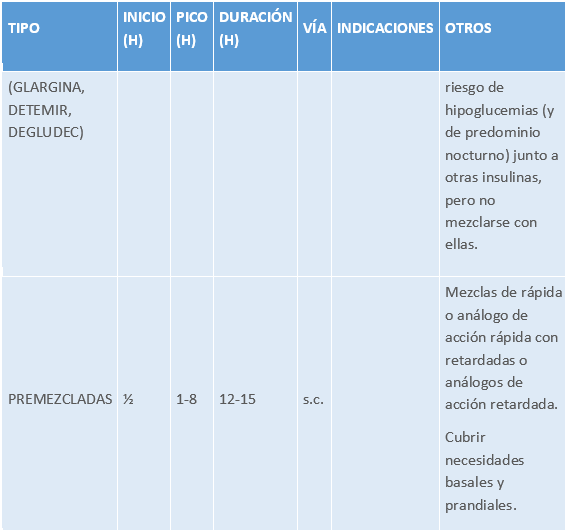
Tabla 4.
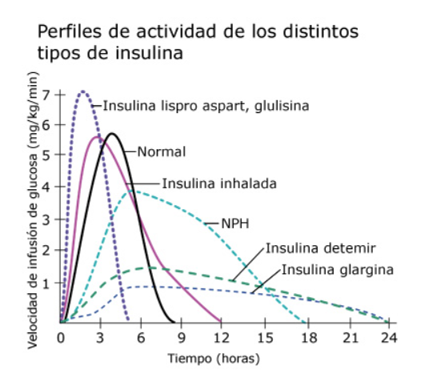
Imagen 3. Curvas de insulina
A la hora de manejar la insulina hay una serie de aspectos que conviene tener presentes:
- Zonas de inyección: la absorción varía dependiendo de:
- Lugar, de mayor a menor absorción: abdomen, deltoides, muslo, glúteo. Por tanto, insulinas prandiales en zonas de absorción rápida y basales en zonas de absorción lenta.
- Dosis: a mayor dosis, absorción más irregular.
- Riego sanguíneo de la zona: masajear la zona de inyección aumenta la absorción. Por el contrario, la vasoconstricción la reducen.
- Se debe rotar la zona de inyección.
- Conservación y consideraciones sobre la inyección:
- La insulina almacenada debe estar en frío entre 2-8 °C.
- La insulina en uso puede estar a temperatura ambiente (25-30 °C), protegida de luz y calor directo.
- La dosis depende del paciente y de las circunstancias, como base se calcula:
. DM de tipo 1 0,6-0,9 U/kg peso.
. DM de tipo 2 0,3-0,4 U/kg peso.
- Si se mezclan insulinas, cargar primero la rápida.
- Aguja nueva y estéril para cada inyección.
- Tamaño de aguja 6-8 mm para adultos y 4-5 mm para niños, si bien la tendencia actual es recomendar las de 4mm para todas las edades.
- Inyectar en tejido celular subcutáneo (no en músculo o en vaso sanguíneo).
- Variar ángulo según zona de inyección (pellizco optativo, con aguja de 4mm y siendo mayor de 6 años no es necesario el pellizco).
- No sacar la aguja inmediatamente.
- No masajear.
- Se puede inyectar la insulina de 2 maneras:
- Convencional: en DM de tipo 2 suele ser suficiente administrar 1 vez, y si se hiciera en 2 suelen inyectarse ⅔ de la dosis en el desayuno y ⅓ en la cena.
- Intensivo: suele ser de elección en DM de tipo 1. A su vez, puede ser:
. Pauta de inyección múltiple: requiere de 3-4 inyecciones según el control glucémico.
. Bomba de inyección s.c. de insulina: se administra insulina de forma continua, con una dosis basal y bolos previos a comidas. Deben realizarse controles de glucemia.
En ambos métodos es necesaria la monitorización de niveles de glucosa en sangre, a través de dispositivos de tiras reactivas (información puntual), o dispositivos de monitorización continua (sensores subcutáneos con lecturas a tiempo real). Debería realizarse una medición de cuerpos cetónicos si el valor de glucemia es igual o superior a 250 mg/dl de forma mantenida.
- El empleo de insulina puede conllevar una serie de efectos secundarios:
- Hipoglucemia: principal complicación, en especial en DM de tipo 1 con tratamiento intensivo. De causa variada (exceso de dosis, cambios en hábitos del paciente como deporte excesivo, baja ingesta de hidratos, etc.) se trata, si está consciente, con aporte oral de hidratos de carbono (2-3 terrones de azúcar, 150 ml de zumo de naranja) y, si está inconsciente, con glucosa hipertónica i.v. o glucagón i.m.
- Problemas locales como lipohipertrofia o lipodistrofias (pequeñas tumoraciones), que altera la absorción de la insulina (se deben rotar las zonas de inyección), o la lipoatrofia (desaparición de tejido celular subcutáneo), que ya es casi inexistente.
- Edema insulínico: edema generalizado presente en pacientes que han recibido corrección insulínica tras descompensación hiperglucémica. Benigno y con resolución pronta y espontánea.
- Hiperglucemia basal persistente, que puede aparecer de dos formas:
HIPERGLUCEMIA BASAL PERSISTENTE

Tabla 5.
14.3.5 Antidiabéticos orales (ADO)
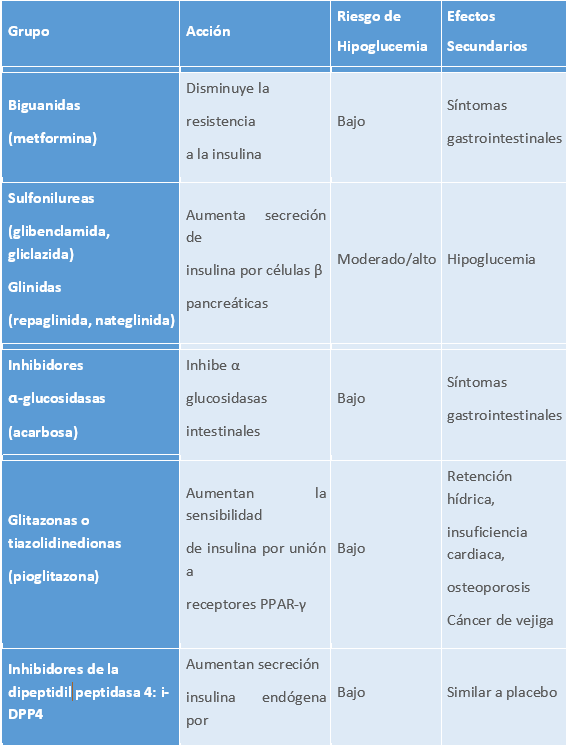
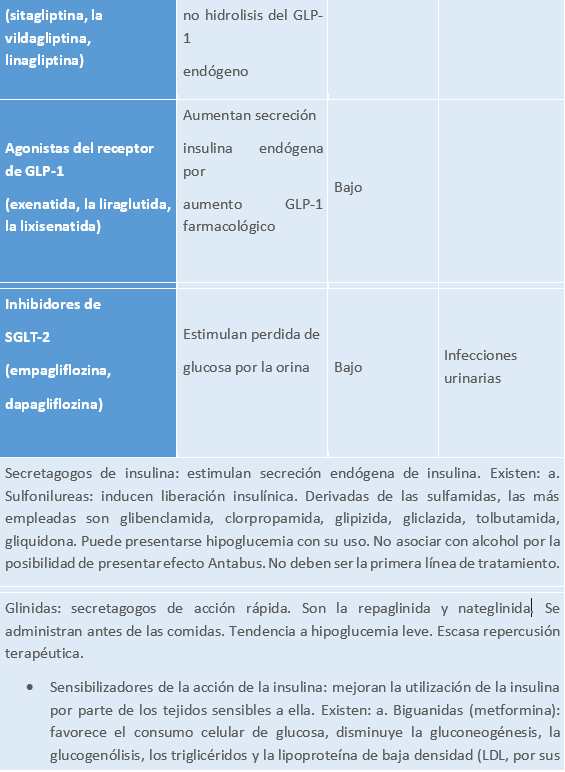

Tabla 6.
14.4 COMPLICACIONES AGUDAS
Son fundamentalmente las siguientes:
- Hipoglucemia: complicación más frecuente y principal factor a la hora del manejo de la DM. Según la tríada de Whipple existe hipoglucemia cuando:
- Hay un nivel bajo de glucemia plasmática.
- Hay síntomas clínicos indicativos de hipoglucemia.
- Se produce mejoría de los síntomas al elevarse la glucemia.
- Se puede producir por diversas causas: exceso de insulina o ADO, retrasos en la ingesta, ejercicio físico intenso o prolongado y consumo de alcohol. La clínica que se produce cursa con síntomas:
NIVELES DE HIPOGLUCEMIAS
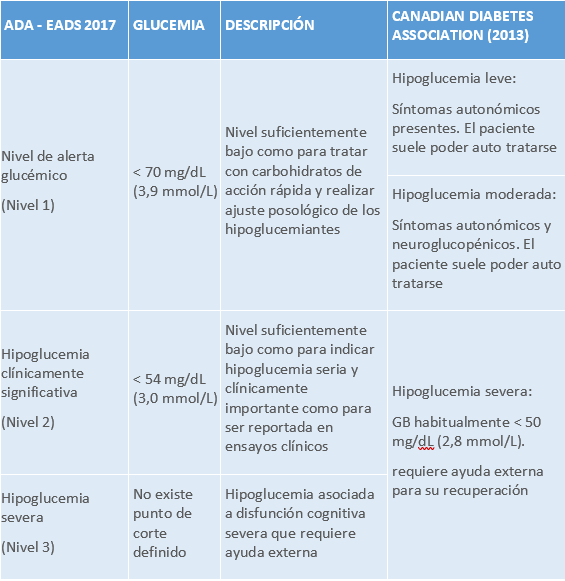
Tabla 7.
Entre los datos de laboratorio destacan hiperglucemia, cetonemia (cuyos valores se clasifican mmol/l, de forma que <0,6 es normal, entre 0,6 y 1,0 ligeramente elevado, 1,1 y 3,0 riesgo de cetoacidosis y >3 se debe acudir a Urgencias), cetonuria, acidosis metabólica, hiponatremia e hiperpotasemia.
- Adrenérgicos: por activación compensatoria del sistema nervioso simpático (SNS) con ansiedad, inquietud, irritabilidad, taquicardia, palidez, sudoración, náuseas y debilidad.
- Neuroglucopénicos: debido a la falta de glucosa en el sistema nervioso central (SNC). Son cefalea, hambre, lentitud, lenguaje incoherente, alteraciones visuales, somnolencia, confusión, desorientación y convulsiones.
- El tratamiento variará en función de:
- Si está consciente: aportar hidratos de carbono v.o., mejor en forma líquida (zumos, bebidas azucaradas…) y repetir en 15 min si persisten los síntomas.
- Si está inconsciente: no usar la v.o. y administrar glucagón i.m. o s.c. o solución hipertónica de glucosa i.v.
La mejor prevención es un buen control con ajuste de dieta y medicación.
COMPLICACIONES DM
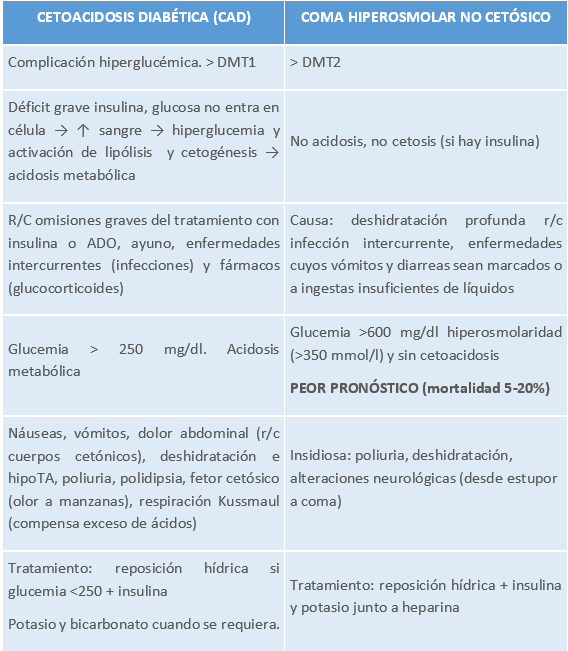
Tabla 8.
14.5 COMPLICACIONES CRÓNICAS
Representan la principal causa de morbimortalidad en la DM. Dependiendo del tiempo de evolución de la DM, y de su control, las complicaciones crónicas serán más o menos graves. El endotelio vascular es el sustrato más afectado por la hiperglucemia; se pueden diferenciar 2 grandes grupos:
MICROANGIOPATÍA DIABÉTICA:
La afectación se produce en capilares esenciales para la función del órgano. Son de especial relevancia:
- Retinopatía diabética: es la primera causa de ceguera en países occidentales. Más frecuente en DM de tipo 1, en diagnósticos tardíos de DM de tipo 2 no es infrecuente observar daño retiniano. Su presencia implica mayor probabilidad de complicaciones cardiovasculares.
Evoluciona desde una fase no proliferativa (existen pequeños micro aneurismas y hemorragias), hacia una proliferativa (en la que juega un papel importante el factor de crecimiento del endotelio vascular, con neoangiogénesis con tendencia al sangrado y posibilidad de hemovítreo y desprendimiento de retina). En ambas fases puede existir edema macular.
Se deben hacer controles oculares que incluyan revisión de fondo de ojo.
Las lesiones se tratan con fotocoagulación.
- Nefropatía diabética: Representa la principal causa de muerte en la microangiopatía diabética, y es factor de riesgo para complicaciones cardiovasculares. Su clínica incluye la tríada: proteinuria, HTA y deterioro progresivo de la función renal. Se clasifica en 5 estadios:
- Hiperfiltración.
- Silente.
- Lesión inicial (albuminuria elevada, antes microalbuminuria).
- Lesión progresiva (albuminuria muy alta, antes macroalbuminuria).
- Insuficiencia renal crónica establecida (ERC).
La prueba analítica de diagnóstico y seguimiento clásica era la determinación de albuminuria en orina de 24 h, pero cada vez más se emplea la relación albúmina-creatinina (RAC) en orina de primera hora de la mañana.
Hay que controlar la glucemia y la TA para evitar la progresión a ERC.
- Neuropatía diabética: se debe a una degeneración axonal y desmielinización (neuropatía mixta). Es una enfermedad heterogénea con distintas presentaciones clínicas, de las que la más frecuente es la polineuropatía simétrica distal con hipoestesias y parestesias (distribuciones en guante o calcetín) además de dolor y trastornos motores.
MACROANGIOPATÍA DIABÉTICA:
la afectación endotelial se localiza a nivel de arterias de mayor tamaño que irrigan órganos vitales como corazón o cerebro.
Entre las afecciones principales cabe destacar el accidente cerebrovascular, la enfermedad vascular periférica y la enfermedad arterial coronaria, que a su vez es la principal causa de mortalidad en la DM (síntomas de infarto como el dolor pueden enmascararse en pacientes diabéticos).
Se deben controlar la TA y la glucemia, así como los factores de riesgo asociados.
MIXTA:
Se considera pie diabético aquel que presenta una alteración anatómica o funcional causada por anomalías neurológicas y/o ciertos grados de enfermedad vascular periférica en diabéticos, y que supone mayor riesgo de padecer infección, ulceración o destrucción de tejidos profundos.
El monofilamento de Semmes-Weinstein es un monofilamento de nylon con el que se aplica una presión lineal sobre la base del primer dedo y en la cabeza del primer, tercer y quinto metatarsiano. El monofilamento es la prueba que de forma aislada tiene mayor valor predictivo de lesión.
Permite explorar la sensibilidad a la presión, siendo patológico que el paciente no la perciba en algún punto, indicando neuropatía. Este monofilamento al doblarse aplica una presión de 10 gr con independencia de la fuerza con la que lo aplique el explorador.
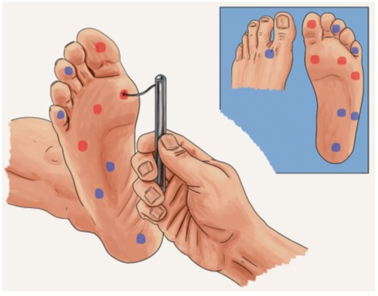
Imagen 4. Monofilamento de Semmes-Weinstein.
Las úlceras suelen generarse por determinados traumatismos menores repetidos, como uso de calzado inapropiado, caminar descalzo, o cambios en los apoyos que propicien la aparición de callos que sangren subcutáneamente y den lugar a una úlcera plantar. Existen varias formas de clasificar las úlceras, entre las que destaca la úlcerade Wagner:
- Grado 0: sin úlcera, pie de riesgo.
- Grado 1: úlcera superficial.
- Grado 2: úlcera profunda.
- Grado 3: úlcera aún más profunda, absceso.
- Grado 4: gangrena limitada.
- Grado 5: gangrena extensa.
14.6 CUIDADOS DEL PIE DIABÉTICO
El cuidado adecuado de los pies en personas con diabetes es esencial para prevenir complicaciones como ulceraciones, infecciones y amputaciones. Estas recomendaciones se basan en las últimas evidencias y en los documentos de consenso de la Sociedad Española de Diabetes (SED).
CUIDADOS GENERALES
- Higiene Diaria:
- Lavar los pies diariamente con agua tibia y jabón neutro.
- Secar cuidadosamente, especialmente entre los dedos, para evitar infecciones por hongos.
- Hidratación:
- Aplicar crema hidratante para mantener la piel suave y evitar grietas.
- No aplicar crema entre los dedos para prevenir maceración.
- Revisión Diaria:
- Inspeccionar los pies diariamente en busca de cortes, ampollas, últimas, enrojecimientos o signos de infección.
- Utilizar un espejo o pedir ayuda si no se puede revisar adecuadamente.
- Corte de Uñas:
- Cortar las uñas rectas y limarlas para evitar bordes afilados.
- Evitar el corte excesivo que pueda causar heridas.
- Evitar Andar Descalzo:
- No caminar descalzo ni siquiera en interiores para prevenir lesiones accidentales.
ELECCIÓN DEL CALZADO
- Calzado Apropiado:
- El calzado debe ser amplio, con punteras redondeadas, sin costuras internas que puedan causar fricción.
- Preferentemente con materiales suaves y flexibles.
- Espacio Adecuado:
- Debe haber un espacio de 1-2 cm entre el dedo más largo y la punta del zapato.
- Comprobar que el zapato ajuste bien al final del día, ya que los pies pueden estar más hinchados.
- Plantillas y Zapatos Terapéuticos:
- Los pacientes con deformidades en los pies o con antecedentes de últimas deben usar plantillas personalizadas o calzado terapéutico.
- Revisión del Calzado:
- Inspeccionar el interior del calzado antes de usarlo para asegurarse de que no haya objetos o zonas desgastadas que puedan causar heridas.
PREVENCIÓN DE LESIONES
- Evitar Fuentes de Calor Directo:
- No utilizar bolsas de agua caliente ni acercar los pies a estufas o radiadores para evitar quemaduras.
- Protección:
- Usar calcetines de algodón o fibras naturales sin costuras, y cambiarlos diariamente.
- Control de la Sensibilidad:
- Realizar exploraciones periódicas con monofilamento de Semmes-Weinstein para evaluar la sensibilidad.
ATENCIÓN MÉDICA Y PODOLÓGICA
- Consultas Periódicas:
- Realizar revisiones regulares con un profesional sanitario, especialmente si hay antecedentes de últimas o neuropatía.
- Signos de Alarma:
- Consultar de inmediato si hay cambios en la coloración de la piel, inflamación, heridas que no cicatrizan o dolor.
- Profilaxis Podológica:
- Los pacientes con riesgo elevado deben recibir cuidados podológicos regulares para el manejo de callosidades, deformidades y otros problemas que puedan favorecer la ulceración.
EDUCACIÓN AL PACIENTE
- Importancia del Autocuidado:
- Educar sobre la necesidad de cuidar los pies a diario.
- Reconocimiento de Signos de Riesgo:
- Instruir al paciente sobre cómo identificar cambios que requieran atención inmediata.
- Uso de Recursos:
- Facilitar información sobre clínicas de pie diabético, líneas de ayuda y herramientas educativas.
Estas recomendaciones están diseñadas para reducir el riesgo de complicaciones graves asociadas al pie diabético. Su implementación debe ser personalizada según las necesidades de cada paciente y supervisada por profesionales de la salud especializados.
14.7 CRIBADOS DE COMPLICACIONES EN PACIENTE DIABÉTICO
- Retinopatía diabética
- Inicio:
. En DM1: A partir de los 5 años del diagnóstico o al inicio de la pubertad, lo que ocurra primero.
. En DM2: En el momento del diagnóstico.
- Frecuencia:
. Si no hay retinopatía: Cada 2 años.
. Si se detecta retinopatía: Cada año o con mayor frecuencia según la gravedad.
- Nefropatía diabética
- Inicio:
. En DM1: A los 5 años del diagnóstico.
. En DM2: Desde el diagnóstico.
- Frecuencia: Evaluación anual utilizando el cociente albúmina/creatinina en orina.
- Pie diabético
- Inicio:
. En DM1: A partir de los 5 años del diagnóstico y al inicio de la pubertad.
. En DM2: Desde el diagnóstico.
- Frecuencia: Examen anual. En casos de riesgo aumentado o alto, cada 3-6 meses o cada 1-3 meses respectivamente.
- Dislipemias
- Inicio:
. En DM1: Evaluación al diagnóstico y a partir de los 10 años de edad.
. En DM2: Desde el diagnóstico.
- Frecuencia: Cada 5 años si no hay anomalías; anual si hay alteraciones lipídicas.
- Hipertensión arterial
- Inicio: Desde el diagnóstico en DM1 y DM2.
- Frecuencia: En cada consulta clínica mediante la medición de la presión arterial.
- Enfermedades autoinmunes asociadas (dm1)
- Tiroidea:
. Inicio: Al diagnóstico mediante TSH y anticuerpos tiroideos.
. Frecuencia: Cada 2 años si no hay síntomas ni autoanticuerpos.
- Enfermedad Celíaca:
. Inicio: Al diagnóstico mediante anticuerpos antiendomisio y antitransglutaminasa tisular.
. Frecuencia: Cada 2 años o con mayor frecuencia si hay sospecha clínica.
EDUCACIÓN SANITARIA PARA EL USO DE LA MONITORIZACIÓN CONTINUA DE GLUCOSA (MCG):
La Monitorización Continua de Glucosa (MCG) es una herramienta esencial en el manejo de la diabetes mellitus, ya que proporciona información en tiempo real sobre los niveles de glucosa, permitiendo una mejor toma de decisiones terapéuticas. La Sociedad Española de Diabetes (SED) destaca la importancia de la educación estructurada para maximizar los beneficios de la MCG.
- Puntos clave de la educación sanitaria en MCG:
- Interpretación de datos: Capacitar a los pacientes para comprender las lecturas de glucosa, identificar tendencias y reconocer patrones que puedan influir en el control glucémico.
- Gestión de alarmas: Enseñar a configurar y responder adecuadamente a las alertas de hipoglucemia e hiperglucemia, facilitando intervenciones tempranas.
- Calibración y mantenimiento: Instruir sobre la correcta calibración del dispositivo (si es necesario) y el mantenimiento adecuado para asegurar lecturas precisas.
- Integración con la terapia: Guiar en la adaptación de las dosis de insulina y otras intervenciones terapéuticas basadas en los datos proporcionados por la MCG.
- Consideraciones técnicas: Informar sobre las limitaciones del dispositivo, como el retraso entre los niveles de glucosa intersticial y sanguínea, y cómo manejarlas.
- Impacto psicológico: Abordar posibles ansiedades relacionadas con el monitoreo constante y promover un uso equilibrado de la información obtenida.
La SED enfatiza que una educación adecuada en el uso de la MCG puede mejorar significativamente el control glucémico y la calidad de vida de las personas con diabetes.
EDUCACIÓN SANITARIA PARA EL USO DE SISTEMAS DE INFUSIÓN SUBCUTÁNEA CONTINUA DE INSULINA (ISCI):
Los Sistemas de Infusión Subcutánea Continua de Insulina (ISCI), comúnmente conocidos como bombas de insulina, ofrecen una administración más precisa y flexible de insulina, mejorando el control glucémico en pacientes con diabetes tipo 1.
- Elementos esenciales de la educación en ISCI:
- Funcionamiento del dispositivo: Explicar el mecanismo de la bomba, incluyendo la programación de tasas basales y la administración de bolos.
- Cálculo de bolos: Enseñar a calcular las dosis de insulina para las comidas y correcciones, considerando factores como la ingesta de carbohidratos y los niveles actuales de glucosa.
- Manejo de la hipoglucemia: Proporcionar estrategias para prevenir y tratar episodios de hipoglucemia, incluyendo el uso de funciones de suspensión de insulina si el dispositivo lo permite.
- Cuidado del sitio de infusión: Instruir sobre la rotación de los sitios de inserción y el mantenimiento del equipo para prevenir infecciones y asegurar una absorción óptima de la insulina.
- Solución de problemas: Preparar a los pacientes para identificar y resolver problemas comunes, como obstrucciones en el catéter o fallos del dispositivo.
- Integración con MCG: Si se utiliza conjuntamente con un sistema de monitorización continua de glucosa, educar sobre la interpretación de los datos y la adaptación de la terapia en consecuencia.
La ADA y la Endocrine Society subrayan que una formación integral en el uso de las ISCI es crucial para maximizar sus beneficios y minimizar riesgos asociados.
14.8 GUÍA PARA LA INDICACIÓN, USO Y AUTORIZACIÓN DE DISPENSACIÓN DE MEDICAMENTOS SUJETOS A PRESCRIPCIÓN MÉDICA POR PARTE DE LAS/LOS ENFERMERAS/OS DE: DIABETES MELLITUS TIPO 1 Y 2 (BOE 5 JULIO 2022)




Tabla 9.
14.9 ABORDAJE DEL PIE DIABÉTICO. ESTRATEGIA DE DIABETES DEL SISTEMA NACIONAL DE SALUD

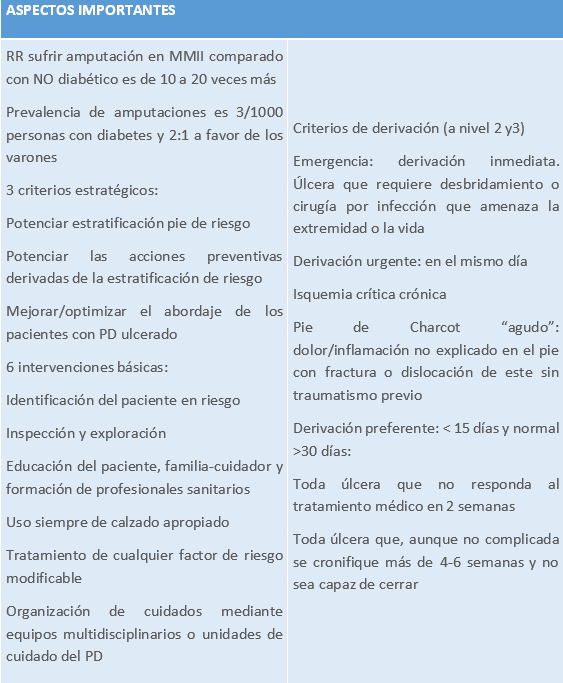
Tabla 10.
14.10 DIAGNÓSTICOS ENFERMERÍA
Es interesante comentar el diagnóstico 00179 Riesgo de glucemia inestable. Se recomienda su uso en situaciones en las que Enfermería pueda tener por sí misma un efecto notable en la prevención (si las concentraciones de glucosa son realmente anormales usar hiperglucemia o hipoglucemia)
Se recogen los siguientes puntos clave:
- Definición: Susceptible de variación de los niveles séricos de glucosa fuera de los niveles normales, que puede comprometer la salud.
- Factores de riesgo:
- Aumento/pérdida excesiva de peso
- Adherencia inadecuada al régimen de tratamiento
- Conocimiento inadecuado de la gestión de la enfermedad
- Gestión ineficaz de la medicación
- Estilo de vida sedentario
- Población de riesgo:
- Personas con: ascendencia africana, diversos antecedentes (diabetes gestacional, hipoglucemia, sobre peso antes del embarazo, familiares con DM)
- Mujeres embarazadas > 22 años.
BIBLIOGRAFÍA
- MECV-V: https://www.sciencedirect.com/science/article/abs/pii/S0009739X0771672X
- IDDSI: https://iddsi.org/IDDSI/media/images/Translations/IDDSI_Framework_Descritors_V2_LA_SPANISH_FINAL_July2020.pdf
- Fisterra:
- https://www-fisterra-com.m-hil.a17.csinet.es/ayuda-en-consulta/tecnicas-atencion-primaria/manejo-cuidado-estomas-digestivos-urinarios-colostomia-ileostomia-ureterostomia/
- https://www-fisterra-com.m-hil.a17.csinet.es/guias-clinicas/enfermedad-por-reflujo-gastroesofagico/ - UpToDate:
- https://www-uptodate-com.m-hil.a17.csinet.es/contents/small-intestinal-bacterial-overgrowth-clinical-manifestations-and-diagnosis?search=sibo&source=search_result&selectedTitle=2~150&usage_type=default&display_rank=2
- https://www-uptodate-com.m-hil.a17.csinet.es/contents/small-intestinal-bacterial-overgrowth-management?search=sibo&source=search_result&selectedTitle=1~150&usage_type=default&display_rank=1
- https://www-uptodate-com.m-hil.a17.csinet.es/contents/small-intestinal-bacterial-overgrowth-etiology-and-pathogenesis?search=sibo&source=search_result&selectedTitle=3~150&usage_type=default&display_rank=3 - Guía Práctica clínica sobre incontinencia fecal 2023: https://fascrs.org/ascrs/media/files/downloads/Clinical%20Practice%20Guidelines/clinical_practice_guideline_for_the_treatment_of_fecal_incontinence.pdf
- Escala RAFIS: https://pubmed.ncbi.nlm.nih.gov/26425269/
- Sociedad Española de Patología Digestiva: https://www.sepd.es/inicio
- Berman A, Snyder S. Kozier y Erb. Fundamentos de enfermería. Madrid: Pearson Educación; 2013.
- Domarus A, Farreras Valentí P, Rozman C, Cardellach López F. Medicina interna. Barcelona: Elsevier; 2020.
- Hinkle J, Cheever K. Brunner y Suddarth. Enfermería medicoquirúrgica. 14. ed. Barcelona: Wolters Kluwer; 2019.
- Martínez Gutiérrez R, Ordás Campos B, Martínez Isasi S, Fernández García D. Urgencias gastrointestinales. 1a ed. Leioa: Salusplay Editorial; 2018.
- Registered Nurse´s Association of Ontario. Apoyo a adultos que esperan o viven con una ostomía. 2ª ed. Toronto (ON): Registered Nurse´s Association of Ontario; 2019
- Berman A, Snyder S. Kozier y Erb. Fundamentos de enfermería. Madrid: Pearson Educación; 2013.
- Domarus A, Farreras Valentí P, Rozman C, Cardellach López F. Medicina interna. Barcelona: Elsevier; 2020.
- Hinkle J, Cheever K. Brunner y Suddarth. Enfermería medicoquirúrgica. 14. ed. Barcelona: Wolters Kluwer; 2019.
- Berman A, Snyder S. Kozier y Erb. Fundamentos de enfermería. Madrid: Pearson Educación; 2013.
- Domarus A, Farreras Valentí P, Rozman C, Cardellach López F. Medicina interna. Barcelona: Elsevier; 2020.
- Hinkle J, Cheever K. Brunner y Suddarth. Enfermería medicoquirúrgica. 14 ed. Barcelona: Wolters Kluwer; 2019.
- Resolución de 30 de junio de 2022, de la Dirección General de Salud Pública, por la que se validan las Guías para la indicación, uso y autorización de dispensación de medicamentos sujetos a prescripción médica por parte de las/los enfermeras/os de: Hipertensión, y la de: Diabetes mellitus tipo 1 y tipo 2. Disponible en: BOE-A-2022-11127 Resolución de 30 de junio de 2022, de la Dirección General de Salud Pública, por la que se validan las Guías para la indicación, uso y autorización de dispensación de medicamentos sujetos a prescripción médica por parte de las/los enfermeras/os de: Hipertensión, y la de: Diabetes mellitus tipo 1 y tipo 2.
