La esclerosis lateral amiotrófica (ELA) es una enfermedad de la motoneurona, siendo su principal característica la debilidad muscular, que evoluciona a parálisis afectando a múltiples regiones corporales. Por lo tanto, hablamos de neurodegeneración y atrofia muscular..
Las neuronas motoras o motoneuronas son un tipo de neuronas del sistema nervioso que se encuentran situadas en el cerebro y en la médula espinal. Tienen la función de producir los estímulos que provocan la contracción de los diferentes grupos musculares del organismo. Son imprescindibles por lo tanto para las actividades cotidianas que precisan contracción muscular: andar, hablar, mover las manos y en general todos los movimientos del cuerpo.
Se pueden distinguir dos tipos de motoneuronas:
- Primera motoneurona o motoneurona superior: Se encuentran en la corteza cerebral y emiten terminaciones nerviosas que forman el llamado sistema piramidal que conecta con la médula espinal.
- Segunda motoneurona o motoneurona inferior: Están situadas en el asta anterior de la médula espinal y emiten terminaciones nerviosas que llegan directamente a los músculos del organismo y provocan su contracción voluntaria.
La enfermedad aparece mayoritariamente a partir de los 50 años y tiene una esperanza de vida de 3 a 5 años tras el diagnóstico.
La etiología es desconocida. Un 10 % es hereditario y el resto se cree que pueden ser por exposiciones a metales pesados, productos químicos, radiaciones...
Aunque la mayoría de las personas mantienen el intelecto, un 10-15 % puede desarrollar demencia frontotemporal. Además 1 de cada 3 puede tener algún signo de deterioro cognitivo.
La clínica consta de:
- Atrofia y debilidad muscular.
- Fasciculaciones: cuando ocurren en la zona del bulbo, pueden dar lugar a problemas del habla, la masticación y la deglución.
- Calambres de inicio, generalmente en las piernas.
- Espasticidad, rigidez y espasmos flexores.
- Labilidad emocional.
- Cabe destacar que los ojos, los esfínteres y la sensibilidad cutánea no se ven afectados por la ELA.
14.1 DIAGNÓSTICO
La ELA es una enfermedad muy difícil de diagnosticar. Hasta la fecha, no hay una sola prueba o procedimiento para establecer definitivamente el diagnóstico de ELA. Es a través de un examen
clínico y una serie de pruebas de diagnóstico, que se descartan otras enfermedades que imitan a la ELA. Un diagnóstico diferencial completo incluye: El diagnóstico de la enfermedad requiere la presencia de signos de primera (debilidad muscular, espasticidad y rigidez, reflejos tendinosos aumentados, signo de Babinski positivo) y segunda motoneurona (debilidad muscular, atrofia muscular, fasciculaciones y calambres, reflejos tendinosos disminuidos o ausentes).
14.2 TRATAMIENTO
La ELA es una enfermedad de curso progresivo que actualmente no tiene cura, aunque algunos fármacos han resultado eficaces para reducir la progresión.
- Riluzol: fármaco que actúa bloqueando al glutamato y se utiliza para retrasar el avance de la enfermedad y prolongar la vida.
- Radicava: ha demostrado su efectividad para desacelerar los síntomas de esta enfermedad neurodegenerativa. Se trata de una infusión intravenosa que parece aportar un mayor beneficio en las primeras fases de la enfermedad, cuando acaba de ser diagnosticada y los síntomas de los pacientes son aún leves.
Sin embargo, la medida más importante es que el paciente realice seguimiento en un centro donde se disponga de unida de ELA. Esta es una unidad compuesta por múltiples especialistas: neurólogos, neumólogos, rehabilitadores, endocrinólogos, otorrinolaringólogos, psicólogos… Que consiguen un mejor tratamiento de las complicaciones que van surgiendo a lo largo de la enfermedad de forma precoz y efectiva.
14.3 ESCALA ALSFRS‑R (Amyotrophic Lateral Sclerosis Functional Rating Scale – Revised)
La ALSFRS‑R es la escala funcional de referencia para la valoración y el seguimiento de la esclerosis lateral amiotrófica (ELA). Permite cuantificar el grado de afectación funcional y monitorizar la progresión de la enfermedad a lo largo del tiempo.
Permite valorar la progresión, estimar el pronóstico y evaluar la respuesta a intervenciones terapéuticas y rehabilitadoras.
La escala evalúa 12 ítems, distribuidos en cuatro áreas funcionales:
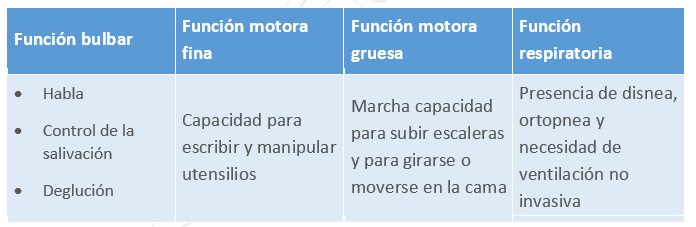
Cada ítem se puntúa de 0 a 4, donde:
- 4 indica función normal.
- 0 indica pérdida completa de la función evaluada.
- La puntuación total oscila entre 0 y 48 puntos.
Una puntuación más baja refleja mayor deterioro funcional y peor evolución de la enfermedad.
14.4 Ley ELA
- Reconocimiento de discapacidad. Agilización de los trámites de dependencia: Desde el momento del diagnóstico se reconoce un mínimo del 33% de discapacidad.
- Cuidados las 24 horas.
- Formación de cuidadores: Formación específica en los cursos para los cuidadores profesionales que trabajan en el Sistema de Dependencia con herramientas necesarias para atender a personas con enfermedades o procesos neurológicos de alta complejidad y curso irreversible como la ELA.
- Ayudas para los gastos: Se trata de un bono social eléctrico a fin de paliar los gastos que supone para una familia tener un miembro dependiente de una máquina conectada a la red las 24 horas y los 365 días del año. Se contemplan ayudas para el consumidor electro vulnerable.
- Apoyo a la investigación.
- Más financiación.
- Protección del cuidador: La Seguridad Social reconocerá y mantendrá la última base de cotización de los familiares o allegados que tengan que dejar su trabajo para atender a un enfermo de ELA "en situación de dependencia con un grado III, Gran Dependencia". Además, se les considerará "colectivo de atención prioritaria para la política de empleo".
- Igualdad de derechos.
- Plan Estatal de Atención sociosanitaria: La norma ELA contempla una reforma de la Ley de Cohesión y Calidad, pues el derecho a acceder a los servicios de rehabilitación (fisioterapia, logopeda...) de los pacientes dejará de estar justificado en la mejora esperable del enfermo o en su recuperación. El paciente de ELA no va a mejorar -en el sentido que recoge la ley de Cohesión-, sin embargo, el texto provisional de la regulación aclara que el acceso a estas prestaciones de rehabilitación deberán estar amparadas en "la mejora de la calidad de vida del enfermo, mejora de su autonomía y la reintegración en su medio", según establece el documento elaborado en la Comisión del Congreso.
- Extensible a otras enfermedades o procesos neurológicos de alta complejidad y curso irreversible.
BIBLIOGRAFÍA
- Del Castillo Martín F, Baquero Artigao F, de la Calle Cabrera T, et al. Documento de consenso sobre etiología, diagnóstico y tratamiento de la otitis media aguda. Anales de Pediatría. 2012;77(5),345.e1-345.e8. doi: 10.1016/j.anpedi.2012.05.02
- Ministerio de Sanidad, Servicios Sociales e Igualdad. [Internet] Guías de Práctica Clínica en el SNS. Guía de Práctica Clínica sobre Glaucoma de Ángulo Abierto;2017. [citado 21 de marzo de 2021]. Recuperado a partir de: https://portal.guiasalud.es/wp-content/ uploads/2018/12/GPC_568_Glaucoma_AQUAS_compl.pdf
- Fuster Peiró MA, García Velasco MP, Gómez Vela ML, Herrera Barcia T, Lendínez Mesa A, Monleón Just M, Sánchez Martínez N. Guía de recomendaciones prácticas en Enfermería. Dolor neuropático periférico. Fontán Vinagre G, Guerrero Menéndez R, Monleón Just M (coordinadores). Madrid: Instituto de Investigación del Consejo General de Enfermería; 2024.
https://www.consejogeneralenfermeria.org/profesion/guias-clinicas/send/160-guias-clinicas/2870-dolor-neuropatico-periferico?utm_source=chatgpt.com - Latorre G, González García N, García Ull J, González Oria C, Porta Etessam J, Molina FJ, et al. Diagnóstico y tratamiento de la neuralgia del trigémino: documento de consenso del Grupo de Estudio de Cefaleas de la Sociedad Española de Neurología. Neurología. 2023 Jun;38(1):S37–52.
- Lassaletta L, Morales-Puebla JM, Altuna X, Arbizu Á, Arístegui M, Batuecas Á, et al. Parálisis facial: Guía de práctica clínica de la Sociedad Española de Otorrinolaringología y Cirugía de Cabeza y Cuello. Acta Otorrinolaringológica Española. 1010;71(2):99-118.
- Garzón-Giraldo MLD, Montoya-Arenas DA, Carvajal-Castrillón J. Perfil clínico y neuropsicológico: enfermedad de Parkinson/enfermedad por cuerpos de Lewy. Rev CES Med. 2015;29(2):255-270.
- Millán Calenti JC. Gerontología y Geriatría: valoración e intervención. Madrid: Editorial Médica Panamericana; 2010.
- Ministerio de Sanidad, Consumo y Bienestar Social. Sanidad [Internet]. Plan Integral de Alzheimer y otras Demencias (2019-2023); 2019. [citado 21 de marzo de 2021]. Recuperado a partir de: https://www.mscbs.gob.es/profesionales/saludPublica/docs/Plan_Integral_Alhzeimer_Octubre_2019.pdf
- Ministerio de Sanidad, Política Social e Igualdad [Internet]. Guías de práctica clínica en el SNS. Guía de Práctica Clínica sobre la Atención Integral a las Personas con Enfermedad de Alzheimer y otras Demencias; 2011. [citado 21 de marzo de 2021]. Recuperado a partir de: https://portal.guiasalud.es/gpc/guia-de-practica-clinica-sobre-la-atencion-integral-a-las-personas-con-enfermedad-de-alzheimer-y-otras-demencias/
- Olivares Romero J, Escamilla Sevilla F, editores. Recomendaciones de práctica clínica en la Enfermedad de Parkinson.
- [Internet] Sociedad Andaluza de Neurología. Grupo Andaluz de Trastornos del Movimiento. Barcelona: Editorial Glosa; 2017. [citado 21 de marzo de 2021]. Recuperado a partir de: https://portal.guiasalud.es/gpc/enfermedad-parkinson/
- Sociedad Española de Geriatría y Gerontología [Internet]. Tratado de Geriatría para residentes. [citado 21 de marzo de 2021]. Recuperado a partir de: https://www.segg.es/tratadogeriatria/main.html
- Sociedad Española de Geriatría y Gerontología [Internet].
- Manual del residente en Geriatría; 2011. [citado 21 de marzo de 2021]. Recuperado a partir de: https://www.segg.es/media/descargas/Acreditacion%20de%20Calidad%20SEGG/CentrosDia/ManualResidenteGeriatria-2.pdf
