Consiste en identificar a pacientes desnutridos, en riesgo de desnutrición o con déficits nutricionales específicos, y/o en el seguimiento de las terapias nutricionales instauradas. No hay un indicador único que permita concluir el estado nutricional, por lo que se emplean diversos datos multiparamétricos, como datos clínicos y funcionales, medidas antropométricas y datos de laboratorio.
23.1 PARÁMETROS ANTROPOMÉTRICOS
Se emplean diferentes medidas en la valoración nutricional:
- Peso: indicador útil, aunque debe vigilarse la existencia de
edemas y/o ascitis que pueden influir en su medida. Se debe determinar el peso real y el habitual para ver la pérdida de peso: si es >5 % en 1 mes o >10 % en 3 meses, la posibilidad de desnutrición es alta. Tradicionalmente se han empleado fórmulas para calcular el peso ideal:
- Fórmula de Brocca: Peso = talla (cm) - 100
- Fórmula de Lorentz: utiliza un factor K con valor 4 (varón) o 2 (mujer): Peso = talla (cm) - 100 - (talla (cm) - 150) / K
- Talla: se debe determinar para poder calcular otras medidas, aunque en pacientes encamados o ancianos es difícil; existen medidas indirectas a través de ecuaciones aún no validadas en población española.
- Índice de masa corporal: relación entre peso y talla según la ecuación: IMC = peso (kg)/talla (m²). Su resultado da una serie de puntos de corte:
- <18,5: Infra peso.
- 18,5-24,9: Peso normal.
- 25-29,9: Sobrepeso.
- >30: Obesidad (con sus distintos grados).
- Estimaciones indirectas de reserva proteica: el conocimiento de la composición corporal a través de bioimpedancia ha relegado estas mediciones a un segundo plano:
- Pliegues cutáneos: el más usado ha sido el tricipital (también se utilizaron el bicipital, el subescapular y el suprailíaco).
- Perímetro braquial: medir la circunferencia media del brazo.
- Circunferencia muscular del brazo: correlaciona el perímetro braquial con el pliegue tricipital.
23.2 DATOS DE LABORATORIO
Se emplean diversos parámetros bioquímicos como indicadores del estado nutricional. Entre los más utilizados están los siguientes:
- Albúmina: principal indicador. Proteína con una vida media de 20 días. Puede verse alterado su valor por situaciones como intervenciones quirúrgicas, infecciones o por enfermedad hepática.
- Prealbúmina: con una vida media de 2-3 días, permite controlar cambios a corto plazo.
- Otras proteínas, como la proteína ligada al retinol y la transferrina, también se emplean para valorar cambios agudos en la situación nutricional.
23.3 TÉCNICAS DE CRIBADO NUTRICIONAL
Consisten en diferentes tipos de cuestionarios que combinan criterios de peso, ingesta y enfermedad. Los cuestionarios más importantes son los siguientes:
- Malnutrition Universal Screening Tool (MUST).
- Nutrition Screening Initiative (NSI) checklist: DETERMINE Your Nutritional Health.
- Mini Nutritional Assessment (MNA®). Herramienta con una parte de Cribado y otra de Evaluación para identificar adultos (de 65 años o más) desnutridos o en riesgo de desnutrición. Disponible en varios idiomas y con diversas formas de aplicación.
- Nutritional Risk Screening 2002 (NRS 2002). Se valoran los siguientes aspectos: pérdida de peso, ingesta, gravedad de la enfermedad e IMC.
- Herramientas de cribado hospitalario que usan bases de datos automatizadas:
- CONUT® es un método de screening informático hospitalario, útil para la prevención, detección precoz y seguimiento de la malnutrición clínica basado en dos parámetros bioquímicos (albúmina sérica y colesterol total plasmático) y la cifra de linfocitos plasmático.
- Albúmina.
- Colesterol total.
- Determinación del número de linfocitos.
- INFORNUT® - incluye los siguientes parámetros:
. Datos de filiación: sexo, edad
. Analíticos: albúmina, linfocitos y colesterol
MÉTODO CONUT
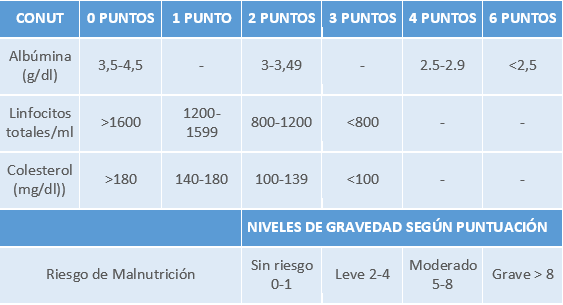
Tabla 24.
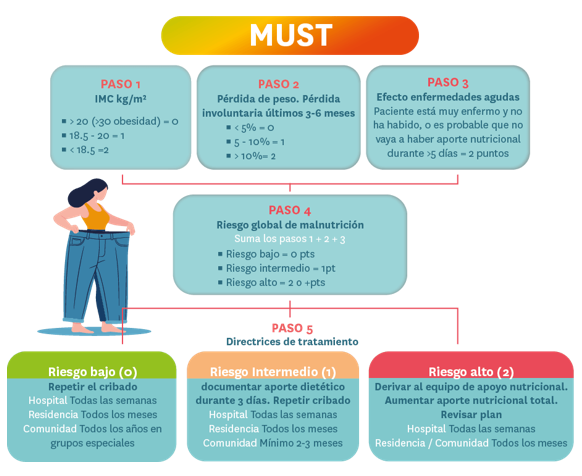
Infografía 2.

Infografía 3.

Infografía 4.
23.4 PROPUESTA GLIM
La Global Leadership Initiative (GLIM), una iniciativa a la que pertenecen la mayoría de las sociedades científicas de nutrición busca aunar consensos sobre malnutrición y en 2019 publicó sus conclusiones:
- Lo primero en la valoración del estado nutricional debe ser el cribado (mediante alguna de las técnicas mencionadas, MUST, NRS 2002, CONUT®).
- Utilización de diferentes criterios:
- Fenotípicos: pérdida de peso, IMC bajo, ↓ masa muscular.
- Etiológicos: ↓ ingesta, existencia de inflamación.
Según esta propuesta, en el diagnóstico de desnutrición deberían combinarse al menos un criterio fenotípico y otro etiológico.
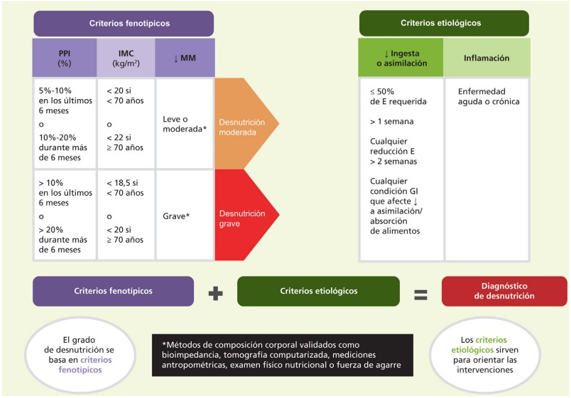
Imagen 12. Evaluación nutricional.
Serra Majen L., Estruch Riba R., Vázquez Martínez C. (2020) Nutrición. En Farreras-Rozman (Ed), Medicina Interna (232, pp. 1894-1922). Elsevier España
BIBLIOGRAFÍA
- MECV-V: https://www.sciencedirect.com/science/article/abs/pii/S0009739X0771672X
- IDDSI: https://iddsi.org/IDDSI/media/images/Translations/IDDSI_Framework_Descritors_V2_LA_SPANISH_FINAL_July2020.pdf
- Fisterra:
- https://www-fisterra-com.m-hil.a17.csinet.es/ayuda-en-consulta/tecnicas-atencion-primaria/manejo-cuidado-estomas-digestivos-urinarios-colostomia-ileostomia-ureterostomia/
- https://www-fisterra-com.m-hil.a17.csinet.es/guias-clinicas/enfermedad-por-reflujo-gastroesofagico/ - UpToDate:
- https://www-uptodate-com.m-hil.a17.csinet.es/contents/small-intestinal-bacterial-overgrowth-clinical-manifestations-and-diagnosis?search=sibo&source=search_result&selectedTitle=2~150&usage_type=default&display_rank=2
- https://www-uptodate-com.m-hil.a17.csinet.es/contents/small-intestinal-bacterial-overgrowth-management?search=sibo&source=search_result&selectedTitle=1~150&usage_type=default&display_rank=1
- https://www-uptodate-com.m-hil.a17.csinet.es/contents/small-intestinal-bacterial-overgrowth-etiology-and-pathogenesis?search=sibo&source=search_result&selectedTitle=3~150&usage_type=default&display_rank=3 - Guía Práctica clínica sobre incontinencia fecal 2023: https://fascrs.org/ascrs/media/files/downloads/Clinical%20Practice%20Guidelines/clinical_practice_guideline_for_the_treatment_of_fecal_incontinence.pdf
- Escala RAFIS: https://pubmed.ncbi.nlm.nih.gov/26425269/
- Sociedad Española de Patología Digestiva: https://www.sepd.es/inicio
- Berman A, Snyder S. Kozier y Erb. Fundamentos de enfermería. Madrid: Pearson Educación; 2013.
- Domarus A, Farreras Valentí P, Rozman C, Cardellach López F. Medicina interna. Barcelona: Elsevier; 2020.
- Hinkle J, Cheever K. Brunner y Suddarth. Enfermería medicoquirúrgica. 14. ed. Barcelona: Wolters Kluwer; 2019.
- Martínez Gutiérrez R, Ordás Campos B, Martínez Isasi S, Fernández García D. Urgencias gastrointestinales. 1a ed. Leioa: Salusplay Editorial; 2018.
- Registered Nurse´s Association of Ontario. Apoyo a adultos que esperan o viven con una ostomía. 2ª ed. Toronto (ON): Registered Nurse´s Association of Ontario; 2019
- Berman A, Snyder S. Kozier y Erb. Fundamentos de enfermería. Madrid: Pearson Educación; 2013.
- Domarus A, Farreras Valentí P, Rozman C, Cardellach López F. Medicina interna. Barcelona: Elsevier; 2020.
- Hinkle J, Cheever K. Brunner y Suddarth. Enfermería medicoquirúrgica. 14. ed. Barcelona: Wolters Kluwer; 2019.
- Berman A, Snyder S. Kozier y Erb. Fundamentos de enfermería. Madrid: Pearson Educación; 2013.
- Domarus A, Farreras Valentí P, Rozman C, Cardellach López F. Medicina interna. Barcelona: Elsevier; 2020.
- Hinkle J, Cheever K. Brunner y Suddarth. Enfermería medicoquirúrgica. 14 ed. Barcelona: Wolters Kluwer; 2019.
- Resolución de 30 de junio de 2022, de la Dirección General de Salud Pública, por la que se validan las Guías para la indicación, uso y autorización de dispensación de medicamentos sujetos a prescripción médica por parte de las/los enfermeras/os de: Hipertensión, y la de: Diabetes mellitus tipo 1 y tipo 2. Disponible en: BOE-A-2022-11127 Resolución de 30 de junio de 2022, de la Dirección General de Salud Pública, por la que se validan las Guías para la indicación, uso y autorización de dispensación de medicamentos sujetos a prescripción médica por parte de las/los enfermeras/os de: Hipertensión, y la de: Diabetes mellitus tipo 1 y tipo 2.
