La prevención y el control del cáncer constituyen un campo en expansión gracias a los adelantos en los conocimientos acerca de la biología de la carcinogénesis. Esta área de investigación se ha extendido más allá de la identificación y la evitación de los carcinógenos, y, en la actualidad, abarca estudios de intervenciones específicas destinadas a disminuir el riesgo de cáncer, así como a su detección sistemática precoz.
- Prevención primaria. Consiste en minimizar los riesgos de padecer la enfermedad mediante la promoción de la salud y las estrategias de reducción de riesgos (dieta saludable, estilo de vida activo, etc.).
Un ejemplo de prevención primaria es el uso de la inmunización con el objetivo de prevenir infecciones relacionadas con el cáncer. Se recomienda la vacuna contra el VPH para prevenir el cáncer de cuello uterino y de cabeza y cuello, así como la vacuna contra el virus de la hepatitis B (VHB) para reducir el riesgo de esta enfermedad y la aparición posterior de cáncer hepático.
- Prevención secundaria. La prevención secundaria consiste en actividades de búsqueda y detección precoz, que intentan identificar lesiones precancerosas y cánceres en etapa inicial en personas que carecen de signos y síntomas.
Un ejemplo de prevención secundaria son los programas de cribado
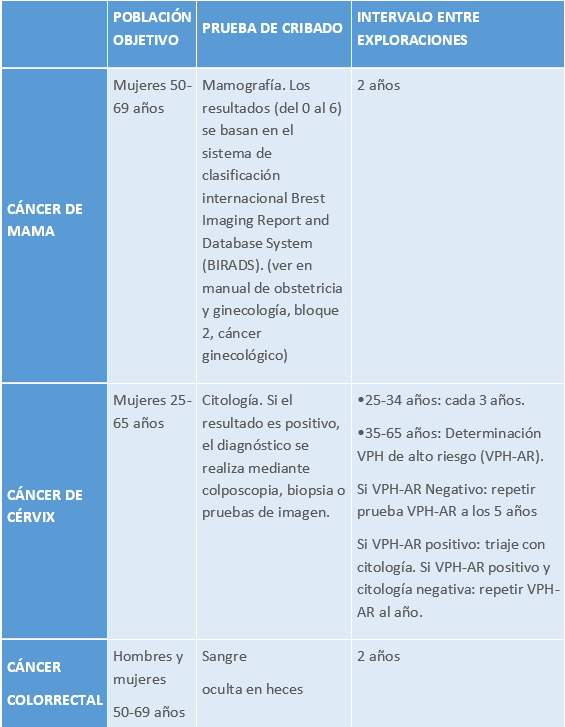
Tabla 5.
Además del programa de cribado, en el caso de las personas que cumplen criterios de alto riesgo personal o riesgo de cáncer familiar o hereditario se realiza la valoración del riesgo individual y su seguimiento a través de protocolos de actuación específicos.
Se estima que la mamografía permite detectar el 90 % de los tumores.
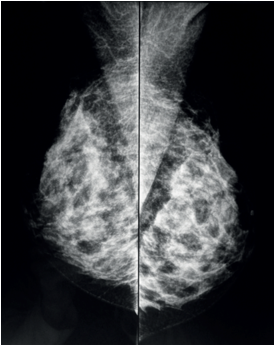
Imagen 1: Mamografía
Fuente: Wikimedia Commons contributors, “File:Caso 1 Mamografía OML. JPG”, Wikimedia Commons, https://commons.wikimedia.org/w/index.php?title=File:Caso_1_Mamograf%C3%ADa_OML.JPG&oldid=497797939 (acceso abril 21, 2021).
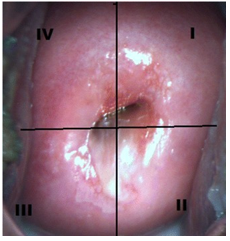
Imagen 2: Pruebas de cribado. Colposcopia. Cuello de útero
Fuente: Vansevičiūtė, Rasa et al. “5-aminolevulinic-acid-based fluorescencespectroscopy and conventional colposcopy for in vivo detection of cervicalpre-malignancy.” BMC women’s health vol. 15 35. 17 Apr. 2015, doi: 10.1186/s12905-015-0191-4.
- Prevención terciaria. Las acciones están enfocadas a la recuperación de la enfermedad, es decir, a la rehabilitación física, psicológica y social, con el fin de mejorar la calidad de vida de las personas y acelerar su reinserción familiar, social y laboral. Se busca reducir el grado de invalidez, las secuelas y el índice de muerte prematura (en el caso de que no se haya conseguido una recuperación íntegra del estado previo al de la enfermedad). Es fundamental el control y seguimiento del paciente para aplicar las medidas de tratamiento y rehabilitación, así como tratar de minimizar los sufrimientos causados por la enfermedad, facilitar la adaptación de los pacientes a problemas incurables y contribuir a prevenir o reducir al máximo las recidivas de la enfermedad.
- Prevención cuaternaria: Son las intervenciones que evitan o disminuyen las consecuencias de las actividad innecesaria o excesiva del sistema sanitario. Ejemplo de prevención cuaternaria sería el emplear un protector tiroideo al hacer radiografías dentales.
BIBLIOGRAFÍA
- Bayo Calero J, Manual Sociedad Española de Oncología Médica (SEOM) de prevención y diagnóstico precoz del cáncer. 2017. Sociedad Española de Oncología Médica (SEOM). Recuperado a partir de: https://seom.org/manual-prevencion//files/assets/common/downloads/manual-prevencion.pdf
- Fernández Fernández JA, Fernández García D, Martínez Isasi S. Urgencias oncohematológicas, 1.ª edición. Leioa: SalusPlay; 2018.
- Hinkle J, Cheever J, Suddarth D, Brunner L. Enfermería medicoquirúrgica, 14.ª edición. Barcelona: Wolters Kluwer; 2019.
- • Sociedad Española de Oncología Médica (SEOM). Las cifras del cáncer en España 2025 [Internet]. Madrid: Sociedad Española de Oncología Médica; 2025 (citado 29 de enero de 2025). Recuperado a partir de: https://seom.org/images/LAS_CIFRAS_DMC2025.pdf
- Wild CP, Weiderpass E, Stewart BW, editores. World Cancer Report: Cancer Research for Cancer Prevention [Internet]. Lyon, France: International Agency for Research on Cancer; 2020 [citado 21 de abril de 2021]. Recuperado a partir de: http://publications.iarc.fr/586
- COVID-19 en distintos entornos y grupos de personas. Centro de Coordinación de Alertas y Emergencias Sanitarias, Ministerio de Sanidad, 2021 [citado 29 de diciembre de 2021]. Recuperado a partir de: https://www.mscbs.gob.es/profesionales/saludPublica/ccayes/alertasActual/nCov/documentos/20210802_GRUPOSPERSONAS.pdf
- Instituto Nacional de Estadística (INE). Defunciones según la Causa de Muerte. [Internet]. Madrid: Instituto Nacional de Estadística (INE), 2024 (citado 29 de enero de 2025). Recuperado a partir de: https://www.ine.es/dyngs/Prensa/es/EDCM2023.htm#:~:text=En%20el%20primer%20semestre%20del,hombres%20y%20111.580%20de%20mujeres.
- Antimicrobial Prophylaxis for Adult Patients With Cancer-Related Immunosuppression: ASCO and IDSA Clinical Practice Guideline Update. Taplitz RA, Kennedy EB, Bow EJ, et al. Journal of Clinical Oncology : Official Journal of the American Society of Clinical Oncology. 2018;36(30):3043-3054. doi:10.1200/JCO.18.00374. Outpatient Management of Fever and Neutropenia in Adults Treated for Malignancy: American Society of Clinical Oncology and Infectious Diseases Society of America Clinical Practice Guideline Update. Taplitz RA, Kennedy EB, Bow EJ, et al. Journal of Clinical Oncology : Official Journal of the American Society of Clinical Oncology. 2018;36(14):1443-1453. doi:10.1200/JCO.2017.77.6211.
- ONS Guidelines™ for Cancer Treatment-Related Lymphedema. Armer JM, Ostby PL, Ginex PK, et al. Oncology Nursing Forum. 2020;47(5):518-538. doi: 10.1188/20.ONF.518-538.
- Lymphedema: Clinical Summary of the ONS Guidelines™ for Cancer Treatment-Related Lymphedema. Backler C, Beck M, Poage E. Clinical Journal of Oncology Nursing. 2020;24(5):566-570. doi: 10.1188/20.CJON.566-570.
- Interventions for Breast Cancer-Related Lymphedema: Clinical Practice Guideline From the Academy of Oncologic Physical Therapy of APTA. Davies C, Levenhagen K, Ryans K, Perdomo M, Gilchrist L. Physical Therapy. 2020;100(7):1163-1179. doi:10.1093/ptj/pzaa087.
- Management of Chronic Pain in Survivors of Adult Cancers: American Society of Clinical Oncology Clinical Practice Guideline. Paice JA, Portenoy R, Lacchetti C, et al. Journal of Clinical Oncology : Official Journal of the American Society of Clinical Oncology. 2016;34(27):3325-45. doi:10.1200/JCO.2016.68.5206.
- Fundación para la excelencia y la calidad de la oncología (ECO). Efectos secundarios de la quimioterapia. Madrid: Fundación para la excelencia y la calidad de la oncología (ECO); s. f. [citado 21 de abril de 2021].
- U.S. Department of Health and Human Services. Common Terminology Criteria for Adverse Events (CTCAE), version 5.0 [Internet]. Washington, D.C.: U.S. Department of Health and Human Services; 2017 [citado 21 de abril de 2021]. Recuperado a partir de: https://ctep.cancer.gov/protocoldevelopment/electronic_applications/docs/CTCAE_v5_Quick_Reference_5x7.pdf
- P0023_MANEJO Y GESTIÓN DE MEDICAMENTOS CITÓSTATICOS. UGC Farmacia HU Torrecárdenas. 2022. Disponible en: https://www.hospitaltorrecardenas.es/wp-content/uploads/2022/09/PROCEDIMIENTO-DE-MANEJO-Y-GESTIÓN-DE-MEDICAMENTOS-CITÓSTATICOS.pdf
- Albert-Marí A, Gil-Lemus MA, Conde-Estévez D, San José-Ruiz B, Jiménez-Pulido I, Esteban-Mensua MJ, Cercós-Lletí AC, Díaz-Carrasco MS. Clasificación del daño tisular de antineoplásicos: Consenso del Grupo Español de Farmacia Oncológica. Farm Hosp. 2021;45(4):198-203. Disponible en: https://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1130-63432021000400009
- Venous Access Ports: Indications, Implantation Technique, Follow-Up, and Complications. Walser EM. Cardiovascular and Interventional Radiology. 2012;35(4):751-64. doi:10.1007/s00270-011-0271-2.
- Totally Implantable Venous Access Devices: A Review of Complications and Management Strategies. Tabatabaie O, Kasumova GG, Eskander MF, et al. American Journal of Clinical Oncology. 2017;40(1):94-105. doi:10.1097/COC.0000000000000361.
- KDOQI Clinical Practice Guideline for Vascular Access: 2019 Update. Lok CE, Huber TS, Lee T, et al. American Journal of Kidney Diseases : The Official Journal of the National Kidney Foundation. 2020;75(4 Suppl 2):S1-S164. doi:10.1053/j.ajkd.2019.12.001.
- Domarus A, Farreras Valentí P, Rozman C, Cardellach López F. Medicina interna. Barcelona: Elsevier; 2020.
- Fernández López A, coordinadora. Cuidados paliativos. Proceso de atención integrado, 2.ª edición. Sevilla: Consejería de Salud y Familias de la Junta de Andalucía; 2007.
- Kasper DL, Braunwald E, Fauci AS, Hauser SL, Longo DL, Jameson JL, Isselbacher KJ. Harrison. Principios de medicina interna, 16.ª edición. México: McGraw-Hill - Interamericana; 2006.
- Red de Cuidados Paliativos de Andalucía. Escalas más utilizadas en cuidados paliativos [Internet]. Sevilla: Consejería de Salud de la Junta de Andalucía. Red de Cuidados Paliativos de Andalucía; 2018 [citado 21 de abril de 2021]. Recuperado a partir de: https://www.redpal.es/wp-content/uploads/2018/12/Escalas-ma%CC%81s-utilizadas-en-CP.docx
- Sociedad Española de Cuidados Paliativos (SECPAL). Guía de Cuidados Paliativos [Internet]. Madrid: Sociedad Española de Cuidados Paliativos (SECPAL); s. f. [citado 21 de abril de 2021]. Recuperado a partir de: http://www.secpal.com//Documentos/Paginas/guiacp.pdf
- Cancer pain management with opioids: Optimizing analgesia” [Internet]. Uptodate 2023. [Citado 11 Noviembre de 2023]. Recuperado a partir de: https://www-uptodate-com.m-hil.a17.csinet.es/contents/cancer-pain-management-with-opioids-optimizing-analgesia?search=cancer%20dolor&topicRef=2795&source=related_link#H30
- Guía de práctica clínica sobre atención paliativa al adulto en situación de últimos días [Internet]. Ministerio de Sanidad, Instituto Aragonés de Ciencias de la Salud, 2021 [citado 29 de diciembre de 2021]. Recuperado de: https://portal.guiasalud.es/gpc/atencion-paliativa-ultimos-dias/
- Landa V, García JA, Moyano M, Molina B. Guía Clínica de cuidados primarios de duelo. Finisterre, 2017 (citado 5 de enero de 2022). Recuperado de: https://www.fisterra.com/guias-clinicas/cuidados-primarios-duelo/
- Grupo de trabajo de la Guía de práctica clínica sobre cuidados paliativos. Guía de práctica clínica sobre cuidados paliativos [Internet]. Madrid: Plan Nacional para el SNS del MSC. Agencia de Evaluación de Tecnologías Sanitarias del País Vasco; 2008 [citado 21 de abril de 2021]. Recuperado a partir de: https://portal.guiasalud.es/wpcontent/uploads/2018/12/GPC_428_Paliativos_Osteba_compl.pdf
- Organización Mundial de la Salud. Control del cáncer: Cuidados paliativos. Guía de la OMS para desarrollar programas eficaces. Ginebra: Organización Mundial de la Salud [Internet]; 2007 [citado 21 de abril de 2021]. Recuperado a partir de: https://apps.who.int/iris/bitstream/handle/10665/44025/9789243547343_spa.pdf?sequence=1
- Sociedad Española de Cuidados Paliativos (SECPAL). Guía de Cuidados Paliativos [Internet]. Madrid: Sociedad Española de Cuidados Paliativos (SECPAL); s. f. [citado 21 de abril de 2021]. Recuperado a partir de: http://www.secpal.com//Documentos/Paginas/guiacp.pdf
- Ministerio de Sanidad. Manual de buenas prácticas en eutanasia, Madrid: Ministerio de Sanidad, 2022 [citado 31 de diciembre de 2022]. Recuperado a partir de: https://www.sanidad.gob.es/eutanasia/docs/Manual_BBPP_eutanasia.pdf
- Menten J, Hufkens K. Objectively observable signs of imminently dying in palliative patients. Palliat Med 2004; 18(4): 351.
