Durante las sesiones de hemodiálisis, el equipo de cuidados de las unidades debe estar formado y ser capaces de actuar de una manera eficaz y rápida ante diferentes tipos de complicaciones asociadas al tratamiento además de ser capaces de prevenirlas. Estas pueden ser clasificadas en agudas y crónicas.
Las complicaciones agudas de tipo clínico incluyen hipotensión, calambres musculares, náuseas, vómitos, fiebre, prurito, dolor torácico y hemorragias, las cuales pueden ocurrir durante la sesión debido a factores técnicos o clínicos. Para su manejo, los profesionales de enfermería desempeñan un papel crucial, deben actuar con rapidez aplicando en ocasiones ajustes en la ultrafiltración, administración de medicación y/o sueros expansores del volumen del paciente, …
Entre las complicaciones técnicas destacan la coagulación del circuito extracorpóreo, la entrada de aire en el sistema, roturas de dializadores, problemas de los monitores, ... La prevención incluye la correcta preparación de equipos, la observación constante y el uso adecuado de los parámetros del monitor de diálisis.
En cuanto a las complicaciones crónicas, estas afectan a múltiples sistemas y funciones corporales y muchas de ellas aparecerán a largo plazo. Existen alteraciones digestivas, como la anorexia o las hemorragias digestivas, que impactan en la nutrición del paciente, mientras que las complicaciones respiratorias, como el edema pulmonar o las infecciones, agravan el cuadro clínico del paciente. También existen alteraciones sexuales, endocrinas y dermatológicas, siendo el prurito y la calcifilaxis las más características. Respecto a las alteraciones neurológicas se incluyen neuropatías y el síndrome de piernas inquietas, que afectan a la calidad del sueño y el bienestar general. En el ámbito psicológico, destacan la depresión y la ansiedad, que son frecuentes en pacientes sometidos a hemodiálisis prolongada.
Por último, las alteraciones cardiovasculares como la hipertensión, la hipertrofia ventricular izquierda o la aterosclerosis, aumentan el riesgo de mortalidad en estos pacientes. Las medidas preventivas incluyen un control riguroso de la presión arterial, el ajuste de medicamentos y la educación del paciente para minimizar riesgos.
En conclusión, hay que resaltar la importancia de la formación continua y la atención integral de los profesionales de enfermería para identificar y manejar las complicaciones de manera oportuna, garantizando la seguridad y calidad de vida del paciente.
5.1 COMPLICACIONES AGUDAS DE LA HEMODIÁLISIS
El tratamiento de hemodiálisis es un procedimiento que conlleva la aparición de complicaciones agudas durante la sesión. Esto es debido principalmente a las comorbilidades propias del paciente, pero, además, la manipulación de ciertos parámetros inherentes a la técnica puede desencadenar episodios y alteraciones clínicas y técnicas durante el tratamiento.
Las primeras sesiones de hemodiálisis que se realizaron sobrellevaron a complicaciones agudas resultantes en su gran mayoría de fallos técnicos que sucedían con bastante frecuencia. Sin embargo, hoy son excepcionales. Aun así, cuando las circunstancias propias del paciente y las características del procedimiento se combinan, pueden provocar episodios, incluso muy peligrosos, para la supervivencia del paciente.
No obstante, para mantener la seguridad del paciente y calidad del tratamiento, los profesionales de enfermería deben conocer las principales complicaciones, para así detectarlas precozmente y actuar de forma adecuada e inmediata. Aunque tal vez sea más importante es manejar los factores determinantes que provocan estas complicaciones y así prevenir su aparición. Sólo así se puede ofrecer una asistencia segura y de calidad con el fin de disminuir la morbimortalidad, aumentar la supervivencia y reducir los costes sanitarios.
En ocasiones, cuando se presentan estas complicaciones, se finaliza la sesión de hemodiálisis para poder resolver el episodio clínico o técnico. La literatura concluye que muchas de estas situaciones podrían ser manejadas exitosamente sin la necesidad de la finalización del procedimiento. Por lo que, la formación y actualización de los conocimientos respecto al tratamiento y al manejo de los monitores y de las complicaciones intradiálisis en la paciente toma cada vez más importancia en el campo de la enfermería.
Dentro de las complicaciones agudas, podemos diferencias entre las complicaciones clínicas del paciente y las técnicas del tratamiento. En las siguientes tablas, las enumeramos por tipo.
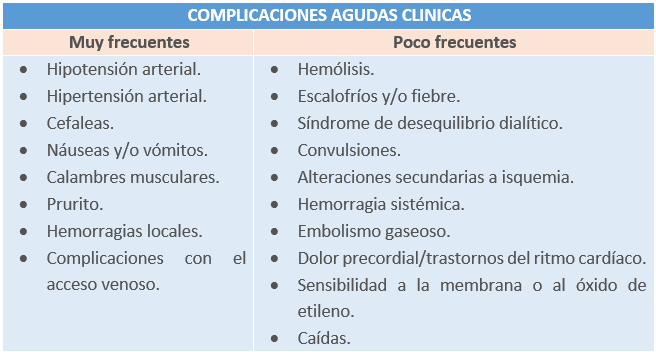
Tabla1.Posibles complicaciones agudas de origen clínico derivadas de la hemodiálisis. Elaboración propia.
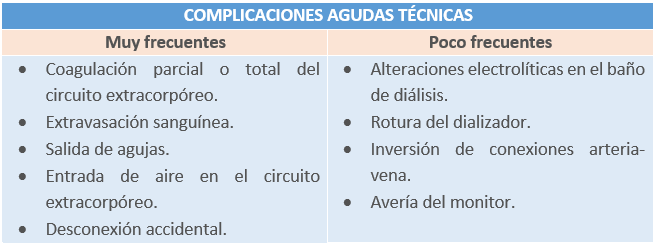
Tabla2.Posibles complicaciones agudas de origen técnico derivadas de la hemodiálisis. Elaboración propia.
Los profesionales de enfermería desempeñan un papel fundamental en la prevención y corrección de estas complicaciones dado que, como se ha visto, intervienen de forma directa en la preparación, planificación, desarrollo y finalización de las sesiones, siendo además los primeros en detectar e intervenir en tales complicaciones, al estar en continuo contacto con los pacientes. De ahí que la rapidez de actuación y el conocimiento apropiado de la enfermería sean de vital importancia.
5.1.1 Hipotensión arterial
Es la complicación más frecuente y la que dificulta el manejo de los líquidos corporales.
¿Qué lo provoca?
Está relacionado con un excesivo o brusco descenso del volumen plasmático por la programación de tasas altas de ultrafiltración. Asimismo, puede provocarlo una disminución de las respuestas periféricas o vasoconstricción causado por: la utilización de acetato como alcalinizante, concentración baja en calcio en el líquido de diálisis, temperatura alta en el líquido, anemia o medicación hipotensora.
Signos y síntomas
Los signos y síntomas que se pueden presentar acompañados del descenso de la presión arterial son:
- Náuseas y vómitos.
- Palidez de mucosas.
- Sudoración.
- Bostezo.
- Ronquido.
- Dolor abdominal.
- Dolor precordial.
- Cefalea.
- Obnubilación
- Pérdida de conciencia.
- Convulsiones.
Hay que señalar que se puede presentar sin ningún tipo de sintomatología.
¿Cómo prevenimos la hipotensión?
- Aconsejar al paciente de que no debe ganar más de un kilo al día en el periodo interdiálisis.
- Programar tasas de ultrafiltración (UF) que no sean superiores al 10% del peso seco del paciente.
- No programar UF a pacientes sin ajustar el peso seco.
- Utilizar un líquido de diálisis con una conductividad de 138-140 meq/l de sodio y además de bicarbonato adecuado.
- Indicar al paciente que no debe tomar los hipotensores antes de la sesión de diálisis.
- Ajustar la temperatura del líquido de diálisis entre 36 - 36,5 ºC, nunca superior para evitar el efecto vasodilatador.
- Evitar la ingesta de comida durante la sesión en aquellos pacientes con intolerancia a la misma.

Tabla 3. Actuación enfermera durante un episodio de hipotensión arterial. Elaboración propia.
Durante todo el episodio realizaremos el control de la presión arterial y una vez recuperada, volveremos a ajustar la tasa de UF según lo programado. Registraremos las cifras y el episodio de hipotensión.
5.1.2 Dolor torácico
Es una de las complicaciones que más nos pone en alerta a los profesionales sanitarios y por ello debemos tener los conocimientos necesarios para actuar ante ello. Frente a un episodio de dolor torácico en un paciente durante la sesión de HD debemos diferenciar si el dolor se acompaña de dolor de espalda o si es un dolor centrotorácico o precordial, tipo ángor.

Tabla 4. Actuación enfermera durante un episodio de dolor torácico. Elaboración propia.
5.1.3 Otras alteraciones cardiovasculares
Algunas de estas complicaciones son:
- Arritmias: ante una alteración severa del ritmo cardiaco hay que disminuir los parámetros del tratamiento, corregir la hipovolemia si la hubiere con suero salido del 0,9%, realizar un electrocardiograma (ECG), interrumpir la sesión y retornar la sangre al paciente.
- Hipertensión arterial: suele presentarse en el curso de la HD en pacientes hipertensos acompañada frecuentemente de cefaleas, náuseas y vómitos. Las medidas a seguir son:
- Control de la presión arterial.
- Reducir la tasa de UF temporalmente.
- Reponer la volemia con suero salino.
- Entrevistar al paciente sobre su adherencia al tratamiento anti hipertensivo y avise si es necesario al nefrólogo de guardia para que prescriba la medicación hipotensora adecuada.
- Parada cardiorrespiratoria (PCR): la incidencia de estos episodios en hemodiálisis es baja y ha disminuido en los últimos 10 años, aun así, la mortalidad de pacientes con tratamiento de hemodiálisis es 10 - 20 veces mayor que en la población general. Debido a esta baja incidencia el personal de enfermería no está habituado a actuar ante una situación de emergencia.
¿Qué provoca estas alteraciones cardiovasculares?
- Cardiopatía subyacente.
- Alteraciones hidroelectrolíticas a consecuencia del tratamiento de HD (como alteraciones en el potasio).
- Fluctuaciones hemodinámicas rápidas y bruscas durante la sesión. Especialmente si el paciente es de alto riesgo, como personas de edad avanzada, disfunción miocárdica e hipertrofia de ventrículo izquierdo.
- Uso de digitálicos. Estos pacientes sufren con mayor frecuencia arritmias graves.
5.1.4 Náuseas y vómitos
Habitualmente preceden o acompañan a los episodios de hipotensión. La prevención comienza por prevenir los episodios de hipotensión.
Pero también pueden estar causados por episodios de síndrome de desequilibrio, intolerancia a las primeras sesiones, reacciones anafilácticas, modificaciones bruscas de la presión arterial, intolerancia a la ingesta, uremia elevada y/o ansiedad en las primeras sesiones.
Como la causa es multifactorial, lo primero que hay que hacer es corregir la complicación asociada. En cualquier caso, si el vómito es abundante hay que considerarlo una pérdida de líquidos y valorar la perfusión de suero salino isotónico.

Tabla 5. Actuación enfermera durante un episodio de náuseas y/o vómitos. Elaboración propia.
Las primeras sesiones de hemodiálisis se recomiendan que deben ser de duración corta y emplear flujos sanguíneos bajos para contrarrestar la disminución de uremia alta.
5.1.5 Calambres musculares
Es una complicación leve pero extremadamente dolorosa para el paciente, porloque no podemos olvidar su incidencia y las causas que lo provocan. Habitualmente se producen en las extremidades inferiores y aparecen en el periodo intradiálisis o al finalizar la sesión e incluso en los periodos interdialíticos.
¿Qué lo provoca?
- Hipotensión arterial.
- Peso seco por debajo del ideal del paciente.
- Uso de concentraciones bajas de sodio en el líquido de diálisis.
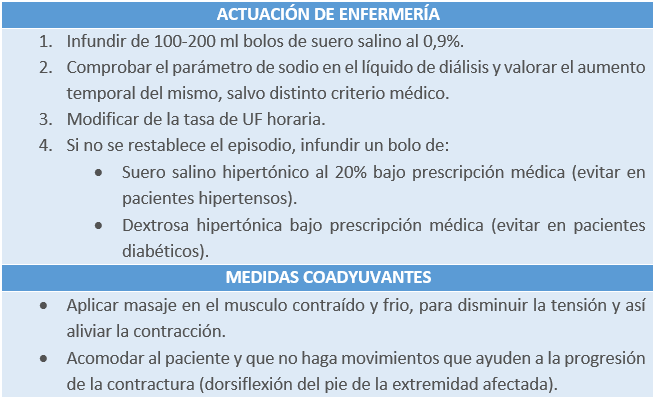
Tabla 6. Actuación enfermera durante un episodio de calambres musculares. Elaboración propia.
Si aparece con frecuencia, revisar el peso seco del paciente.
Una vez que el paciente haya finalizado la sesión o siempre que se produzcan tras el tratamiento, una medida que ofrece buenos resultados al paciente es apoyar con fuerza la planta del pie del miembro afectado en una superficie fría y dura.
5.1.6 Cefaleas
La aparición de cefaleas durante una sesión HD es frecuente y constituye una causa de intolerancia a la HD.
¿Qué lo provoca?
- Crisis hipertensiva.
- Síndromede desequilibrio.
- Uso de acetato.
- Otras causas sin determinar.

Tabla 7. Actuación enfermera durante un episodio de cefalea. Elaboración propia.
5.1.7 Fiebre y/o escalofríos
Debemos determinar la causa de este tipo de complicaciones, ya que es la única manera de poder abordar estos episodios. Hay que empezar descartando una infección previa a la sesión y a continuación y sin proceso infeccioso previo,la aparición de una fiebre alta al comienzo del tratamiento debe hacer sospechar una contaminación de llíquido o una infección del acceso vascular ocasionada en el momento de la punción o por manipulación de la conexión.
¿Qué lo provoca?
- Infección previa a la sesión.
- Contaminación del líquido.
- Infección del acceso vascular.

Tabla 8. Actuación enfermera durante un episodio de fiebre y/o escalofríos. Elaboración propia.
5.1.8 Prurito
El prurito es la sensación de picor en una parte del cuerpo o de manera generalizada que provoca la necesidad de rascarse en los pacientes de HD. Existe bastante incertidumbre en torno a la fisiopatología del prurito ya que tradicionalmente se ha asociado con alteraciones del metabolismo calcio / fósforo; pero puede tener otras causas neuropáticas, respecto a la adecuación de la diálisis, procesos de malnutrición, deshidratación cutánea, … Además, no debemos olvidar que un prurito generalizado puede estar relacionado con la mala tolerancia a la membrana del dializador.

Tabla 9. Actuación enfermera durante un episodio de prurito. Elaboración propia.
5.1.9 Complicaciones con el acceso venoso
Existen múltiples complicaciones que se pueden dar durante una sesión de hemodiálisis relacionadas con el acceso venoso empleado en el tratamiento, pero su gran mayoría han sido abordadas a lo largo de los temas. Aun así, las complicaciones más molestas para el paciente tienen que ver con hemorragias locales y dolor en la zona del acceso, malestar causado por la falta de movilidad ante la peligrosidad de una desconexión de las agujas o del catéter, la disfunción del acceso y el conocido síndrome de robo (hipoperfusión distal).
El síndrome de robo es un conjunto de síntomas que responden a la isquemia de la extremidad donde se encuentra alojada la fistula arteriovenosa.
¿Qué lo provoca?
El flujo arterial desviado es excesivo apareciendo episodios isquémicos en las zonas distales del miembro que son irrigadas por la arteria anastomosada.
Signos y síntomas
- Dolor.
- Frialdad.
- Hormigueo.
- Palidez en la mano.

Tabla 10. Actuación enfermera durante un episodio causado por el síndrome de robo. Elaboración propia.
5.1.10 Síndrome de desequilibrio
Conjunto de síntomas sistémicos y neurológicos: náuseas, vómitos, cefalea, intranquilidad, desorientación, temblor, hipertensión, arritmias, visión borrosa y espasmos musculares, convulsiones, obnubilación y coma, que se producen tras la corrección rápida de la uremia. Puede aparecer en las primeras sesiones de HD que se realizan al paciente.
¿Qué lo provoca?
- Pacientes que no han sido nunca hemodializados.
- Corrección brusca de niveles de uremia elevados (el descenso rápido de la uremia en sangre genera una disminución de la osmolaridad plasmática, provocando el paso de líquido intravascular al espacio intersticial y a las células cerebrales, generando edema cerebral; esto unido a un aumento del pH del LCR, me lleva a esa situación de edema cerebral).
- Alta efectividad en la diálisis puede acentuar la aparición de este síndrome.

Tabla 11. Actuación enfermera durante un episodio de desequilibrio dialítico. Elaboración propia.
5.1.11 Hemorragias
Pueden ocurrir episodios de hemorragias sistémicas de tipo gastrointestinal, pericárdica, pleural, retroperitoneal o hematomas subdurales. Los signos más comunes son: hipotensión, palidez de piel y mucosas, anemia, colapso y shock.
También pueden ser hemorragias locales como una epistaxis o un sangrado por los orificios de punción de la fistula arteriovenosa o pericatéter.

Tabla 12. Actuación enfermera durante un episodio de hemorragia sistémica o local. Elaboración propia.
5.1.12 Reacciones de hipersensibilidad
Las reacciones alérgicas o de hipersensibilidad durante la HD han disminuido por la utilización de materiales más biocompatibles. Su incidencia es relativamente escasa, pero cuando se producen pueden ser muy severas.
¿Qué lo provoca?
- El óxido de etileno (producto ampliamente utilizado para la esterilización de líneas y filtros de diálisis).
- Utilización de heparina sódica en pacientes sensibles a ella.
- Contaminación bacteriana del monitor y sistema de líneas.
- Endotoxinas y otros contaminantes del líquido de diálisis.

Tabla 13. Actuación enfermera durante un episodio de reacción alérgica. Elaboración propia.
5.1.13 Hemólisis
Es una complicación poco frecuente pero grave que consiste en la destrucción de hematíes durante la sesión.
Signos y síntomas
- Malestar general.
- Dolor torácico.
- Cefalea.
- Dolor lumbar y abdominal.
- Hipotensión.
- Náuseas y/o vómitos.
- Agitación y convulsiones.
¿Qué lo provoca?
- Causas mecánicas: aumento de presión en los rodillos de la bomba arterial provocando la rotura de los hematíes.
- Líquido de baño por: temperatura muy elevada, concentración de sodio muy baja, presencia en el agua de cobre o cloraminas o presencia de desinfectante de los monitores en el líquido de diálisis.

Tabla 14. Actuación enfermera durante un episodio de hemólisis. Elaboración propia.
Continuar con el tratamiento si la situación clínica y analítica del paciente lo permite.
5.1.14 Desconexión accidental
Se puede producir a cualquier nivel del circuito de sangre. Desde la conexión con el acceso venoso, que es la más habitual, hasta cualquier punto de todo el circuito. Se puede percibir mediante alarmas sonoras tras las bajadas importantes de presiones en el monitor.
Debemos dejar las líneas y agujas visibles y fijadas. Además, las conexiones del dializador se revisarán antes de la conexión, pues debido al aumento de temperatura y de la presión, puede producirse una dilatación de estas.

Tabla 15. Actuación enfermera durante un episodio de desconexión accidental. Elaboración propia.
5.1.15 Salida de la aguja
¿Qué lo provoca?
- Fijación insuficiente a la piel.
- Movimiento brusco del paciente o por una sacudida de las líneas causa la perdidade lafijación.
Esto lo objetivaremos mediante alarmas sonoras de bajada de las presiones en el monitor.
Debemos mantener siempre visible la zona de punción y controlar la fijación de las agujas.

Tabla 16. Actuación enfermera durante un episodio de salida de aguja del acceso. Elaboración propia.
5.1.16 Coagulación parcial o total del circuito extracorpóreo
¿Qué lo provoca?
- Heparinización insuficiente (la dosis de heparina sódica no está bien ajustada o ha habido un fallo mecánico en la bomba de heparina).
- Flujo insuficiente de la bomba arterial por: bajo flujo sanguíneo, empleo del sistema de unipuncióno bomba sanguínea parada.
- Técnica incorrecta del cebado del dializador.
Podemos detectarlo observando un aumento de la presión venosa si los micro trombos se depositan en la cámara venosa y de la presión transmembrana si se depositan en el dializador. Además de un oscurecimiento paulatino del sistema y del dializador con aparición de coágulos en las cámaras atrapa burbujas.

Tabla 17. Actuación enfermera durante un episodio de coagulación parcial o total del sistema. Elaboración propia.
5.1.17 Rotura de dializador
Complicación cada vez menos frecuente dada la gran calidad de las membranas actuales y los controles de seguridad a que se someten.
¿Qué lo provoca?
- Un golpe fuerte al dializador.
- Dializador defectuoso de fábrica.
- Manipulación inapropiada que haga aumentar la presión dentro del dializador y lo rompa.
Vamos a detectarlo mediante la activación de la alarma de hemoglobina en el baño de diálisis. Si la rotura es microscópica, se cogerá una muestra del baño y se comprobará con una tira reactiva, aveces hay falsas alarmas. Si la rotura es macroscópica se aprecia en la salida del baño que aparece teñida.

Tabla 18. Actuación enfermera durante un episodio de una rotura del dializador. Elaboración propia.
5.1.18 Extravasación sanguínea

Tabla 19. Actuación enfermera durante un episodio de extravasación sanguínea. Elaboración propia.
5.1.19 Entrada de aire en circuito extracorpóreo
Se puede producir de forma accidental por desconexión de la aguja arterial o por fisuras o apertura en algún punto de la línea arterial. Se pone de manifiesto a través de la alarma acústica del detector de aire.

Tabla 20. Actuación enfermera durante un episodio de entrada de aire en el circuito hemático. Elaboración propia.
5.1.20 Inversión de la conexión arteria-vena
Se presenta en raras ocasiones, siempre se produce de forma accidental. Se traduce en una reducción de la eficacia de la hemodiálisis y se puede producir una hemoconcentración progresiva que lleve a la coagulación del circuito.
En caso de detectar una inversión arteriovenosa, debemos colocar de forma correcta las líneas.
5.1.21 Alteraciones electrolíticas
Si el líquido de diálisis presenta alteraciones en su composición pueden aparecer complicaciones bastante graves durante la sesión de HD.
Hiponatremia

Tabla 21. Actuación enfermera durante un episodio de hiponatremia. Elaboración propia.
Se produce cuando el líquido de diálisis tiene una concentración baja en sodio, lo que lleva a una hemólisis muy importante (amenización e hiperkalimia) seguidas de hemodilución e hipovolemia que pueden desembocar en un cuadro de edema cerebral.
Hipernatremia
Se produce cuando el líquido de diálisis es alto en sodio lo que lleva a una hipernatremia o hiperosmolaridad plasmática. Por esta alta osmolaridad el paciente refiere que tiene una de sed profunda, dolor de cabeza, náuseas, vómitos y convulsiones.
Podemos resolver este episodio con la Infusión de suero glucosado al 5% para reducir la osmolaridad del plasma.
Hipokalemia
Esta situación lleva a un episodio de alteraciones cardiacas y aumento de la fatiga postdiálisis. En todo momento debemos comunicarlo al facultativo en nefrología para abordar lo nates posible el evento.
5.1.22 Avería del monitor
Muchas de las averías las podemos solucionar dentro de la sala de hemodiálisis, sin necesidad de cambiar el monitor.

Tabla 22. Actuación enfermera ante la avería de un monitor. Elaboración propia.
Si no se puede continuar con la técnica pautada, se le comunicará al médico para que decida. A continuación, se avisará de la avería al servicio técnico.
5.1.23 Otros problemas técnicos
Se pueden dar situaciones como un corte de luz, falta de agua o fallos en los monitores.
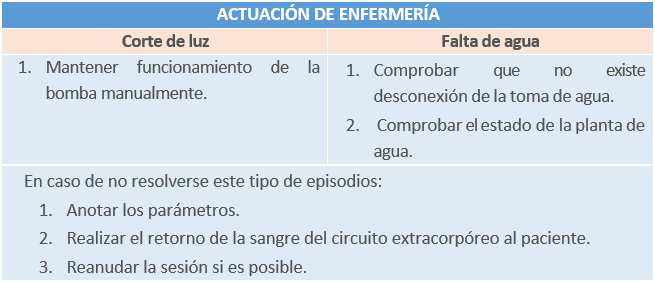
Tabla 23. Actuación enfermera ante un corte de luz o falta de agua en el monitor. Elaboración propia.
5.2 COMPLICACIONES CRÓNICAS DE LA HEMODIÁLISIS
Los profesionales de enfermería y el especialista en nefrología deben contemplar la detección precoz de las complicaciones crónicas que deriven de la terapia de hemodiálisis y la puesta en marcha de las intervenciones necesarias para retardar suprogresión.
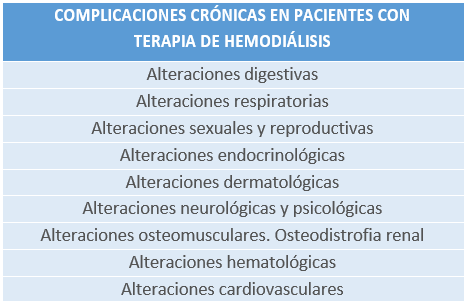
Tabla24. Posibles complicaciones crónicas derivadas de la hemodiálisis. Elaboración propia.
5.2.1 Alteraciones digestivas
Las complicaciones relacionadas con el aparato digestivo pueden ocasionar graves problemas nutricionales. De ahí la importancia de su detección y abordaje precoz.
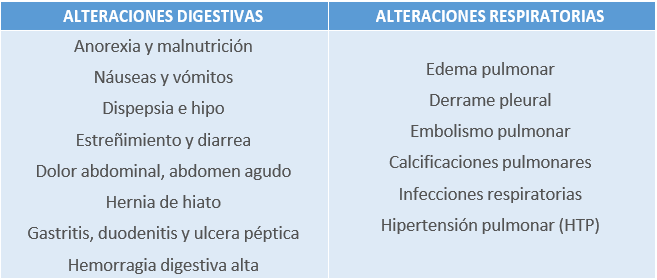
Tabla 25. Principales alteraciones del aparato digestivo y respiratorio en pacientes conhemodiálisis. Elaboración propia.
Anorexia y malnutrición
El aporte de los soportes nutricionales y estimulantes del apetito son medidas necesarias para la prevención de la malnutrición y posibles estados de sarcopenia.
Una terapia dietético-nutricional personalizada nos puede asegurar una ingesta adecuada de proteínas, fibra y energía que, en combinación con el ejercicio físico, representan el enfoque ideal para tratar la sarcopeniaurémica.
Náuseas y vómitos
Estos síntomas, junto a la pérdida de apetito, el fetorurémico o las alteraciones en el gusto o el olfato, son cambios que se producen acausadelsíndrome urémico.
Situaciones como la anorexia del paciente, fármacos de uso común (quelantes del fósforo o los calcimiméticos) o dosis insuficientes de hemodiálisis (síndrome del fin de semana) producen estos síntomas.
Estreñimiento y diarrea
El sedentarismo, una dieta pobre en fibra y líquidos o el uso de los medicamentos habituales (antiácidos que contienen aluminio, analgésicos, quelantes del fósforo…) son las causas más frecuentes de los cuadros de estreñimiento. Loslaxantes y/o los enemas (evitar los que contengan magnesio y fosfato) pueden ayudar a aliviar este síntoma.
Por otro lado, pacientes en tratamiento con quelantes cálcicos pueden experimentar cuadros diarreicos.
Hemorragia digestiva alta
El duodeno es el lugar más frecuente en el que se produce la hemorragia digestiva alta. Estos pacientes presentan un riesgo aumentado de sangrado por la disfunción plaquetaria inducida por la uremia, el tratamiento de antiagregantes plaquetarios y el uso en ocasiones de heparina. Aun así, la causa más frecuente de lesiones agudas en la mucosa gástrica es por la ingesta de AINEs.
5.2.2 Alteraciones respiratorias
Su detección debe ser precoz para no derivar en causas más graves.
Edema pulmonar y derrame pleural
El edema pulmonar es la urgencia dialítica más frecuente en las unidades de nefrología y diálisis. Es causada por una sobrecarga de volumen y/o fallo cardiaco. El paciente puede no reconocer o manifestar ningún síntoma de esta complicación o del derrame pleural. Dificultad para conciliar el sueño, malestar respiratorio o fatiga en reposo, disnea, tos irritativa y aumento del trabajo respiratorio, son síntomas que, en ocasiones, son complicados de detectar. Suelen acompañarse de HTA y/o insuficiencia cardiaca congestiva.
Calcificaciones pulmonares
La calcificación pulmonar por lo general es asintomática. Está asociada a numerosas situaciones que predisponen su formación (la hipercalcemia, la hiperfosfatemia, la alcalosis…). Es más frecuente en pacientes con mucho tiempo en hemodiálisis e hiperparatiroidismo severo.
Infecciones respiratorias
Las infecciones respiratorias suponen un riesgo especial para los pacientes con terapia de hemodiálisis por su estado de inmunosupresión, edad avanzada y coexistencia de comorbilidad. La prevención, protección, detección y el aislamiento son cuidados esenciales para el manejo en las fases avanzadas de la enfermedad.
5.2.3 Alteraciones sexuales y reproductivas
Las complicaciones sexuales que surgen a partir del inicio de una terapia como la hemodiálisis tienen su origen en trastornos endocrinológicos, vasculares, neurológicos y alteraciones psicológicas, todos ellos provocados por el síndrome urémico.
Las alteraciones que se producen durante el embarazo son de tipo estructural (aumento del tamaño renal, reflujo vesicoureteral, compresión de la vejiga…) y de tipo funcional (aumento del flujo plasmático renal, filtración glomerular y reabsorción de sodio y agua,d isminución de las concentraciones de urea y creatinina…).
5.2.4 Alteraciones endocrinológicas
La ERCA provoca alteraciones endocrinas causadas por la actividad biológica dealgunas hormonas, su degradación y su interacción con el receptor. Todo esto unido al inicio de la hemodiálisis produce múltiples complicaciones.
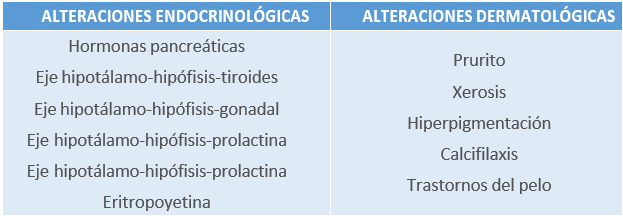
Tabla26. Principales alteraciones del aparato endocrino y dermatológicas en pacientes con hemodiálisis. Elaboración propia.
Hormonas pancreáticas
En los pacientes con síndrome urémico se produce una resistencia a la insulina, además de un déficit en la secreción y aclaramiento de esta. Esto provoca episodios de hiperglucemia en ayunas, hipoglucemia, hipertrigliceridemia, hipertensión arterial y aumento del riesgo cardiovascular. Además, los pacientes diabéticos tienen peor tolerancia a la hemodiálisis con un mayor número de hipotensiones durante la diálisis.
Encuanto a sutratamiento, los requerimientos de insulina disminuyen a medida que se deteriora la función renal, y su ajuste debe hacerse de forma progresiva e individualizada.
Ejehipotálamo-hipófisis-tiroides
El síndrome urémico provoca trastornos tiroideos relacionados con este eje, experimentando reducciones leves de la función tiroidea, que se acentúa a medida que disminuye la función renal y aumenta su tiempo en hemodiálisis.
Ejehipotálamo-hipófisis-gonadal
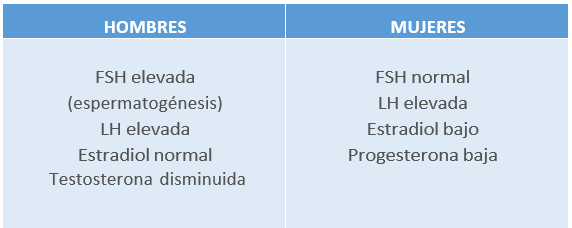
Tabla27. Alteraciones del eje hipotálamo-hipófisis-gonadal en hombres y mujeres. Elaboración propia.
Eje hipotálamo-hipófisis-prolactina
La prolactina se encuentra elevada en un 30% causando ginecomastia con galactorrea, hipogonadismo, disfunción eréctil y trastornos menstruales (amenorrea,oligomenorrea…).
Eritropoyetina
La EPO es una hormona sintetizada anivel renal. La ERCA deteriora esa función renal y la resistencia periférica de esta hormona aumenta. La complicación clínica más frecuente que causa esta disfunción es la anemia.
5.2.5 Alteraciones dermatológicas
Las alteraciones en la piel comienzan habitualmente con la xerosis con el inicio de la hemodiálisis, y continúan con el prurito con intensidad elevada seguido de la hiperpigmentación. Las alteraciones de la piel están relacionadas con varios factores, entre ellos la uremia.
Prurito
Sensación de picor generalizado desagradable en la piel con una presencia superior a seis semanas.
El prurito urémico se asocia habitualmente a la xerosis hasta en un 90%, peroprobablemente tenga causa multifactorial, agravándose con la pérdida de lafunción renal.
Hiperpigmentación
Se trata de una coloración pajiza de la piel, habitualmente en zonas fotoexpuestas y distales. Los problemas con la pigmentación están relacionados con la anemia y con la acumulación de pigmentos urocromos carotenoides y la hormona estimulante de los melanocitos.
Calcifilaxis
Es la complicación más grave relacionada con las alteraciones dermatológicas. Esta afección es común en pacientes en hemodiálisis con hiperfosforemia o hiperparatiroidismo secundario grave.
La calcifilaxis, también denominada arteriolopatía urémica calcificante, se trata de un síndrome clínico caracterizado por la ulceración necrótica e isquemia de la piel, todo ello causado por la calcificación de las arteriolas dérmicas y la isquemia cutánea por trombosis.
Trastornos del pelo
La alteración más frecuente es la alopecia difusa, que, junto a la decoloración y la sequedad del cabello, provocan cambios físicos en los pacientes con hemodiálisis, que pueden llevar al aumento del sufrimiento emocional por estos cambios.
5.2.6 Alteraciones neurológicas y psicológicas
Los pacientes en terapia de hemodiálisis van a experimentar una variedad de trastornos neurológicos tanto a nivel central como periférico. Estas alteraciones, en ocasiones, no son detectadas por su curso insidioso y la aparición paulatina de los síntomas. Por ello, es habitual que los pacientes y su entorno lo asocien a la edad, el cansancio por la terapia, el bajo estado de ánimo...

Tabla 28. Principales alteraciones neurológicas y psicológicas en pacientes con terapia de hemodiálisis. Elaboración propia.
Polineuropatía urémica
La polineuropatía puede estar relacionada con el estado urémico, aunque recientemente se ha relacionado con la hiperpotasemia. Se manifiesta con afectación nerviosa distal, simétrica, sensitivo-motora y, en ocasiones, disfunción autonómica. Los síntomas referidos por los pacientes están relacionados con alteraciones sensitivas en miembros inferiores (parestesias, hormigueo, picazón, dolor urente, sensación de calor ante estímulos fríos…) que progresarán en el tiempo hasta los miembros superiores y alteraciones motoras (debilidad en músculos distales, reflejos tendinosos profundos disminuidos, mioclonías, atrofia muscular y parálisis).
Mononeuropatía urémica
El síndrome del túnel del carpo es frecuente en estos pacientes, causado por laafección del nervio mediano situado en los miembros superiores. Su etiopatogeniaestá relacionada con la compresión directa del nervio, procesos de isquemia oinfiltración por depósitos de beta-2-microglobulina (la amiloidosis se considera laprincipalcausa).
Síndromede piernas inquietas (SPI)
Esta complicación es también frecuente en los pacientes al acostarse y/o durante la sesión de hemodiálisis, lo que les lleva a episodios de insomnio y somnolencia diurna. Esta afección no solo está relacionada con trastornos del SNS si no también con estados de anemia, déficit de hierro, elevación del calcio sérico o niveles bajos de PTH.
Calambres musculares
La hiponatremia, la disminución brusca del volumen plasmático, la hipoxia tisular o la hipomagnesemia son algunos de los factores causantes de esta afección.
Algunas indicaciones para la prevención de esta complicación van dirigidas a minimizar la ganancia de volumen interdialítico, la prevención de las hipotensiones o la instauración de ejercicios diarios, como el uso de bicicleta estática minutos antes de acostarse o repeticiones de estiramientos musculares a lo largo del día.
Demencia y depresión
La demencia y/o la depresión puede estar precedida por un deterioro cognitivo leve, aunque también puede estar relacionada con alteraciones, por ejemplo, de etiología vascular.
Con el objetivo de abordar estas complicaciones crónicas de la manera más precoz posible, los profesionales sanitarios de las unidades de hemodiálisis, los pacientes y su entorno deben poseer los conocimientos necesarios para saber identificar los síntomas iniciales: pérdida de memoria, letargia, lentitud, disminución del estado de alerta y de la capacidad de concentración, irritabilidad, cambios emocionales y de la calidad de sueño, e incluso cambios de la personalidad.
Alteración en la calidad del sueño
El insomnio o los cambios en los hábitos de sueño están relacionados con:
- Síndrome de piernas inquietas.
- Trastornos de apnea del sueño.
- Factores metabólicos como la uremia.
- Dolores óseos.
- Episodios de prurito.
- Ansiedad o depresión.
- Falta de higiene del sueño (sesiones de hemodiálisis, vida sedentaria, insatisfacción, frustración por los problemas familiares, sociales o laborales…).
5.2.7 Alteraciones osteomusculares. Osteodistrofia renal
Habitualmente, las alteraciones óseas en los pacientes con terapia de hemodiálisis se engloban dentro del concepto de osteodistrofia renal. Pero es importante apuntar que la descompensación bioquímica entre el calcio y el fósforo no solo produce alteraciones en el hueso, también en estructuras extraesqueléticas. Por ello, debemos diferenciar la osteodistrofia renal de los trastornos del metabolismo y la mineralización ósea asociados a la hemodiálisis.
A todos estos trastornos se les unen factores de riesgo como la edad, la diabetes, la enfermedad coronaria, el tiempo en diálisis y el propio estado urémico.
5.2.8 Alteraciones hematológicas
Las complicaciones sanguíneas están relacionadas tanto por la disminución del filtrado glomerular como por el tratamiento de hemodiálisis.
La anemia es la alteración hematológica más frecuente. Este trastorno es de tipo normocítico y normocrómico, con buena tolerancia y causado por la disminución de la eritropoyetina.
5.2.9 Alteraciones cardiovasculares
La hemodiálisis posee una elevada prevalencia y morbimortalidad cardiovascular en comparación con otras terapias. El deterioro cardiovascular va en aumento a medida que disminuye el filtrado glomerular y el paciente se encuentra en esta terapia. Las alteraciones cardiovasculares más importantes son:
- Hipertensión arterial
- Hipertrofia del ventrículo izquierdo
- Hipertensión pulmonar (HTP)
- Aterosclerosis
- Arritmias cardiacas
Alteraciones de la presión arterial
Independientemente de otras variables como la edad u otras patologías crónicas, la hipertensión se manifiesta en las terapias dialíticas. Su control es relevante para evitar el deterioro rápido de la enfermedad. Factores como el incremento de la presión intraglomerular o la proteinuria están claramente relacionados con la hipertensión arterial y la progresión del deterioro renal.
Hipertrofiadelventrículoizquierdo
Esta afección aumenta conforme disminuye el filtrado glomerular. Su progresión está relacionada con el trabajo excesivo del músculo cardiaco sostenido en el tiempo, debido a la sobrecarga de presión y del volumen corporal (retención hidrosalina, estado hiperdinámico causado por la anemia o el uso de accesos vasculares como las fístulas arteriovenosas).
Esta complicación, junto a otros factores de riesgo asociados como la edad avanzada, la presión arterial elevada, cardiopatía isquémica, inflamación de tejidos, calcificaciones cardiacas, dilatación de la aurícula izquierda…, hacen que se desarrollen otras alteraciones como las arritmias cardiacas y sea necesario su tratamiento con antirrítmicos.
Hipertensión pulmonar
La edad avanzada y los antecedentes cardiovasculares, junto a la hipertrofia del ventrículo izquierdo, su disfunción ventricular, el aumento del gasto cardiaco, la anemia, la resistencia vascular pulmonar, el aumento de la presión arterial pulmonar y los estados de hipervolemia, van a hacer que esta complicación sea también frecuente en esta enfermedad. La hipertensión pulmonar está asociada a la pérdida de función renal, aumentando su prevalencia con terapias como la hemodiálisis.
BIBLIOGRAFÍA
- Albalate Ramón M, Solozábal Campos CA. Nefrología al día. Monitores de hemodiálisis. Disponible en: https://www.nefrologiaaldia.org/266
- Solozábal Campos CA. Nefrología al día. Monitores de Hemodiálisis: evolución histórica. Disponible en: https://www.nefrologiaaldia.org/261
- Hernando Avendaño, L. Historia de la nefrología. Barcelona: Sociedad Española de Nefrologia; 2012. ISBN: 978-84-86671-85-3
- Lorenzo Sellarés V, López Gómez JM. Nefrología al día. Principios Físicos en Hemodiálisis. Disponible en: https://www.nefrologiaaldia.org/188
- Diez MJ, Fortuna C. Principios básicos de la diálisis. Elementos bioquímicos y biofísicos. Toxinas urémicas. En: Andrés J, Fortuna C. Cuidados de enfermería en la Insuficiencia renal. España: Gallery-Healthcom; 1993. p. 69-75.
- Alonso Nates R. Atención de enfermería en nefrología y diálisis. Ed 1. Madrid: DAE SL; 2013. ISBN: 978-84-92815-52-4
- Himmelfarb J, Ikizler TA. Hemodialysis. N Engl J Med 2010; 363 (19): 1833-45. DOI: 10.1056/NEJMra0902710
- Martin Malo A, de Francisco ALM, Dializadores y membranas de diálisis. Nefrología. 2012; Vol. 7 (1). Disponible en:
http://www.revistanefrologia.com/es-publicacion-nefrologia-articulo-dializadores-membranas-dialisis-XX342164212000352 - Pérez García R, Rodríguez Benítez P. Calidad del líquido de diálisis y sus componentes: Agua y Concentrados. En: Lorenzo V, López Gómez JM(Eds). Nefrología al día. ISSN: 2659-2606.Disponible en:
https://www.nefrologiaaldia.org/es-articulo-calidad-del-liquido-dialisis-sus-322 - Sequera P, Pérez García R, Molina Núñez M, Álvarez Fernández G, Muñoz González RI, Mérida E, Camba Caride MJ, Blázquez Hernando LA, Alcaide Lara MP, Echarri R. Ventajas del uso de citrato respecto al acetato como estabilizante en el líquido de hemodiálisis: estudio aleatorizado ABC-treat. Nefrología al día. 2022; Vol. 42 (3): 327-337. DOI: 10.1016/j.nefro.2021.06.006
- Pérez-García Rafael, García Maset Rafael, González Parra Emilio, Solozábal Campos Carlos, Ramírez Chamond Rafael, Martín-Rabadán Pablo et al. Guía de gestión de calidad del líquido de diálisis (LD) (segunda edición, 2015). Nefrología. 2016; vol. 36 (3): 217-332. DOI: 10.1016/j.nefro.2016.01.003
- Barroso S. ¿Es el Kt/V el mejor indicador de la dosis de diálisis? Nefrología [Internet]. 2007; 27(6): 667 - 9. Disponible en:
https://www.revistanefrologia.com/es-es-el-kt-v-el-mejor-articulo-X0211699507022168 - Gorostidi M, Santamaría R, Alcázar R, Fernández-Fresnedo G, Galcerán J, Goicoechea M, et al. Documento de la Sociedad Española de Nefrología sobre las guías KDIGO para la evaluación y el tratamiento de la enfermedad renal crónica. Nefrología 2014; 34(3): 302 - 16. DOI: 10.3265/Nefrologia.pre2014.Feb.12464
- Maduell F, Broseta JJ. Dosis de hemodiálisis. En Lorenzo V, López Gómez JM (Eds). Nefrología al día. ISSN: 2659-2606. Disponible en:
https://www.nefrologiaaldia.org/es-articulo-dosis-hemodialisis-597 - Albalate Ramón M, Solozábal Campos CA. Monitores de hemodiálisis. En Lorenzo V, López Gómez JM (Eds). Nefrología al día. ISSN: 2659-2606. Disponible en: https://www.nefrologiaaldia.org/es-articulo-monitores-de-hemodialisis-266
- Fernández Lucas M, Teruel Briones JL. Técnicas de hemodiálisis. En Lorenzo V, López Gómez JM (Eds). Nefrología al día. ISSN: 2659-2606. Disponible en: https://www.nefrologiaaldia.org/es-articulo-tecnicas-de-hemodialisis-575
- Maduell F, Broseta JJ. Hemodiafiltración en línea. En Lorenzo V, López Gómez JM (Eds). Nefrología al día. ISSN: 2659-2606. Disponible en:
https://www.nefrologiaaldia.org/es-articulo-hemodiafiltracion-en-linea-600 - Garcia-Prieto A, De Sequera Ortíz P. Hemodiálisis extendida. En Lorenzo V, López Gómez JM (Eds). Nefrología al día. ISSN: 2659-2606. Disponible en:
https://www.nefrologiaaldia.org/es-articulo-hemodialisis-extendida-329 - Canaud B, Collins A, Maddux F. Nephrol Dial Transplant. 2020 Mar 1;35(Supplement_2):ii51-ii57.
- Barba Vélez A, Ocharan – Corcuera J. Accesos vasculares para hemodiálisis. Gaceta médica de Bilbao. 2011; 108 (3):63-65. DOI: 10.1016/j.gmb.2011.06.002
- Ibeas J, Roca-Tey R, Vallespín J, Moreno T, Moñux G, Martí-Monrós A, et al. Guía Clínica Española del Acceso Vascular para Hemodiálisis. Nefrologia. 2017; 37:1-191. DOI: 10.1016/j.nefro.2017.11.004
- Procedimientos y Protocolos con Competencias Específicas para Enfermería Nefrológica [Internet]. Enfermerianefrologica.com. [citado el 13 de noviembre de 2024]. Disponible en:
https://www.enfermerianefrologica.com/procedimientos/issue/archive - Alonso Melgar A, Ortega Lopez P. Hemodiálisis Pediátrica. . En Lorenzo V, López Gómez JM (Eds). Nefrología al día. ISSN: 2659-2606. Disponible en: https://nefrologiaaldia.org/es-articulo-hemodialisis-pediatrica-212
- Poveda, V.B., Alves, J., Santos, E., Garcia Emerick, A. Diagnósticos de Enfermería en Pacientes Sometidos a Hemodiálisis. Enferm. glob. [Internet]; 13( 34 ): 58-69. Disponible en:
http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1695-61412014000200003&lng=es - Salces Sáez, E, Carmona Valiente, MC. GUÍA DE DIAGNÓSTICOS ENFERMEROS DEL PACIENTE EN HEMODIÁLISIS (Interrelaciones NANDA- NOC -NIC). SEDEN. [Internet]. SEDEN. ISBN en línea: 978-84-697-5788-8. Disponible en:
https://www.seden.org/documentos/guia-de-diagnosticos-enfermeros-del-paciente-en-hemodialisis-interrelaciones-n - Miranda, M.V., López, D., Andúgar, J., Gómez, M., Yañez, F., Miguel, I., Fernández, A., Menezo, R., Marco, B., Albiach, P., C Andrea, C., San Juan, M. Protocolo de atención de enfermería a pacientes en tratamiento con hemodiálisis. SEDEN. Madrid, 2004. Disponible en:
https://www.revistaseden.org/files/art97_1.pdf - R. Crespo, R. Casas. Procedimientos y protocolos con competencias específicas para Enfermería Nefrológica. SEDEN. Madrid, 2013.
- Pérez Jaramillo, A.M. Abordaje de las complicaciones agudas en la unidad de diálisis para enfermería. Revista Npunto, 2018. Vol.1 (7). ISSN-e 2603-9680, ISSN 2605-0110. Disponible en:
https://www.npunto.es/revista/7/abordaje-de-las-complicaciones-agudas-en-la-unidad-de-dialisis-para-enfermeria - E. Gago y J. Álvarez Grande. Complicaciones agudas en hemodiálisis. Revista Nefrología, 1991. Vol. 11 (1): 0-109. Disponible en:
https://revistanefrologia.com/es-complicaciones-agudas-hemodialisis-articulo-X0211699591044443 - Sosa Barrios RH, Burguera Vion V, Gomis Couto A. Accesos Vasculares Percutáneos: Catéteres. En: Lorenzo V., López Gómez JM (Eds). Nefrología al día. ISSN: 2659-2606. Disponible en:
https://www.nefrologiaaldia.org/326 - Dolores Arenas M. Complicaciones por Órganos y Aparatos. En: Lorenzo V., López Gómez JM (Eds). Nefrología al día. ISSN: 2659-2606. Disponible en:
https://www.nefrologiaaldia.org/173 - Méndez Duran A. Nefrología para enfermeros. 2ª ed. Lugar publicación: Manual Modernos; 2017.
- Gorostidi M, Santamaría R, Alcázar R, Fernández-Fresnedo G, Galcerán JM, Goicoechea M et al. Documento de la Sociedad Española de Nefrología sobre las guías KDIGO para la evaluación y el tratamiento de la enfermedad renal crónica. Nefrología. 2014; 34(3): 273-424. DOI: 10.3265/Nefrologia.pre2014.Feb.12464
- Dolores Arenas M. Complicaciones por Órganos y Aparatos. En: Lorenzo V., López Gómez JM (Eds). Nefrología al día. ISSN: 2659-2606. Disponible en:
https://www.nefrologiaaldia.org/173 - Méndez Duran A. Nefrología para enfermeros. 2ª ed. Manual Modernos; 2017.
- Aranalde G. Fisiología renal. 1ª ed. Buenos Aires: Corpus Libros Médicos y Científicos; 2015.
- Noce A, Marrone G, Ottaviani E, Guerriero C, Di Daniele F, Pietroboni Zaitseva A, Di Daniele N. Uremic Sarcopenia and Its Possible Nutritional Approach. Nutrients. 2021; 13(1):147. DOI: 10.3390/nu13010147. PMID: 33406683; PMCID: PMC7824031.
- Otero A. Embarazo y Riñón. En: Lorenzo V., López Gómez JM (Eds). Nefrología al día [Internet],2023. ISSN: 2659-2606. Disponible en:
https://www.nefrologiaaldia.org/586 - López Gómez JM, Abad Estébanez S. Anemia en el enfermo renal. En: Lorenzo V., López Gómez JM (Eds). Nefrología al día [Internet]; 2018. ISSN: 2659-2606. Disponible en: https://www.nefrologiaaldia.org/178
- Morillo-Gallego N, Merino-Martínez RM, Sánchez-Cabezas AM, Alcántara-Crespo M. Alteraciones de la piel del paciente con enfermedad renal crónica avanzada. Una revisión sistemática. Enfermería Nefrológica [Internet]. 2019; 22(3): 224-238. https://dx.doi.org/10.4321/s2254- 28842019000300002
- Torregrosa Prats V, Cucchiari D. Calcifilaxis. En: Lorenzo V., López Gómez JM (Eds). Nefrología al día [Internet]; 2022. ISSN: 2659-2606. Disponible en: https://www.nefrologiaaldia.org/183
- Lorenzo Sellarés V. Osteodistrofia Renal: lesiones histológicas óseas. En: Lorenzo V., López Gómez JM (Eds). Nefrología al día [Internet]; 2022. ISSN: 2659-2606. Disponible en: https://www.nefrologiaaldia.org/445
- Lorenzo V, Rodríguez Portillo M, Pérez García R, Cannata JB. De la osteodistrofia renal a las alteraciones del metabolismo óseo y mineral asociado a la enfermedad renal crónica: evolución de un concepto. Nefrología. 2007;27(5):527-33. PMID: 18045027.
- Astudillo J, Cocio R, Ríos D. Osteodistrofia renal y trastornos del metabolismo y la mineralización ósea asociados a enfermedad renal crónica: Manifestaciones en radiología. Revista chilena de radiologia.2016; 22 (1):27-34. DOI: 10.1016/j.rchira.2016.02.002
- López Gómez JM, Abad Estebanez S. Anemia en el enfermo renal. En: Lorenzo V., López Gómez JM (Eds). Nefrología al día [Internet]; 2018. ISSN: 2659-2606. Disponible en: https://www.nefrologiaaldia.org/178
- Hermosín A, Pereira E, Loro MD. Complicaciones hematológicas en la insuficiencia renal crónica. Revista Electrónica de Portales Médicos [Internet]; 2017. ISSN 1886-8924. Disponible en:
https://www.revista-portalesmedicos.com/revista-medica/complicaciones-hematologicas- insuficiencia-renal-crónica/ - Rodríguez Sola D. Práctica y cuidados enfermeros en la hemofiltración continua en UCI. [Internet]. Revista médica.2020. [Citado el 16 de julio de 2022]. Disponible en:
https://revistamedica.com/cuidados-enfermeros-hemofiltracion-continua-uci/ - Muñoz Serapio M. Técnicas Continuas de Depuración Extracorpórea para enfermería. Barcelona: Elsevier España S.L, 2012. Hospal.
- Fresenius Medical Care. TDCE. Técnicas Continuas de Depuración Extracorpórea. Fresenius Medical Care Colombia S.A. [Consultado 5 Oct 2021]. Disponible en:
https://www.freseniusmedicalcare.com.co/es-co/sector-salud/terapias-agudas/multifiltrate/ - Fresenius Medical Care. Componentes de un equipo de depuración extracorpórea para TCDE. Fresenius Medical Care Colombia S.A. [Consultado 8 Oct 2021]. Disponible en:
https://www.freseniusmedicalcare.com.co/es-co/sector-salud/terapias-agudas/multifiltrate/ - Bacteriemia Zero. 1ª edición, 2009. Basado en el proyecto "Keystone ICU" desarrollado por la Universidad Johns Hopkins (Pronovost el al., N Eng J Med, 2006; 2725:32). Adaptado al español con permiso de la Universidad Johns Hopkins por el Ministerio de Sanidad y Consumo de España y el Departamento de Seguridad del Paciente de la Organización Mundial de la Salud. Protocolo prevención de las bacteriemias relacionadas con catéteres venosos centrales (BRC) en las UCI españolas.
- Muñoz Serapio, M. Técnicas continuas de depuración extracorpórea para enfermería. Elsevier España; 2012.
- Hussein Cobos S, Calvo Bascones M, Trocoli González F. Técnicas continuas de depuración extrarrenal. En: Crespo Montero R, Casas Cuesta R, Ochando García A (Eds). Procedimientos y Protocolos con Competencias Específicas para Enfermería Nefrológica [Internet]. Madrid: Sociedad Española de Enfermería Nefrológica; 2024. ISSN: 3020-4542. Disponible en:
https://www.enfermerianefrologica.com/procedimientos/article/view/4.3 - Gutiérrez Rodríguez, P. Técnicas continuas de depuración renal extracorpórea en el paciente crítico: fundamentos y componentes del sistema de terapia. Tiempos de enfermería y salud. 2020; 2(9), 14-19. Disponible en:
https://tiemposdeenfermeriaysalud.es/journal/article/view/101 - Aguirre-Bermeo H, Tomasa T, Navas A, Xirgu J, Catalán-Ibars RM, Morillas J, Cuartero M, Manciño JM, Roglán A. Utilización de las terapias de depuración extracorpórea en los Servicios de Medicina Intensiva de Cataluña (España). Medicina Intensiva [Internet]. 2015;39(5):272–278. DOI: 10.1016/j.medin.2014.07.001
- Rodríguez E, Redondo-Pachon D, Crespo M, del Pino MD, Pascual Santos J. Nefrología al día. Aféresis Terapéutica en Patología Renal. Disponible en: https://www.nefrologiaaldia.org/219
- Barba J. R. “Plasmaféresis y recambio plasmático”. Revista Latinoamérica de patología clínica y medicina de laboratorio, 2014; vol 61 (3): 163-1. Disponible en: https://www.medigraphic.com/pdfs/patol/pt-2014/pt143h.pdf
- Restrepo, C. Márquez, E. Sanz, M. “Plasmaféresis terapéutica, tipos, técnica e indicaciones en medicina interna”. Acta Médica Colombiana,2009; vol. 34 (1). Disponible en: https://actamedicacolombiana.com/anexo/articulos/v34n1a5.pdf
- Anaya F. Manual de Aféresis terapéutica basada en la evidencia SEN. Barcelona, 2012. Disponible en:
http://static.elsevier.es/nefro/otras_pubs/aferesis2.pdf - Arenas Jiménez MD, Ferrer G, Álvarez-Udec F. Estrategias para aumentar la seguridad del paciente en hemodiálisis: aplicación del sistema de análisis modal de fallos y efectos (sistema AMFE). Nefrología (Madrid). 2017 nov-Dec;37(6):608-616. doi: 10.1016/j.nefro.2017.04.007. Disponible en:
https://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0211-69952017000600608 - Pereira Feijoo Mª C, Bretaña Vilanova N, Prada Monterrubio N, Fernández León S, González Parada O. Seguridad del paciente en la práctica clínica de una unidad de hemodiálisis. Enfermería Nefrológica. 2015;18(Supl. 1):103. Disponible en:
https://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S2254-28842015000500103 - Ministerio de Sanidad, Gobierno de España. Plan de calidad del sistema nacional de salud: Estrategia de Seguridad del paciente 2015-2020. Madrid: Ministerio de Sanidad, Gobierno de España; 2015. Disponible en:
https://seguridaddelpaciente.es/es/practicas-seguras/seguridad-pacientes-criticos/ - Arenas JM, Macía-Heras M. Seguridad en hemodiálisis: paradigma del trabajo en equipo. Nefrología (Madrid). 2018 Jan-Feb;38(1):1-108. Disponible en:
https://www.revistanefrologia.com/es-seguridad-hemodialisis-paradigma-del-trabajo-articulo-S021169951730142X - Álvarez de Lara MA, Arenas MD, Salgueira Lazo M. Calidad y Seguridad en el tratamiento del paciente con enfermedad renal crónica. Nefrología al Día - Sociedad Española de Nefrología. 2023. Disponible en:
https://www.nefrologiaaldia.org/es-articulo-calidad-seguridad-el-tratamiento-del-380 - Pérez Lobato MC, Rodríguez Monge MA, Salas Rubio JM. Seguridad en unidades de hemodiálisis. Revista electrónica de portales médicos.com. 2015. Disponible en:
https://www.revista-portalesmedicos.com/revista-medica/ - Casaux-Huertas A, Cabrejos-Castillo JE, Pascual-Aragonés N, Moreda-Díaz-Pavón M, Carrera-Rodríguez EM, Hernán-Gascueña D. Impacto de la aplicación de medidas de humanización en unidades de hemodiálisis. Enfermería Nefrológica. 2021 Jul-Sep;24(3):165-172. Epub 2021 Nov 8. doi: 10.37551/s2254-28842021025. Disponible en:
https://scielo.isciii.es/scielo.php?script=sci_serial&pid=2254-2884&lng=es&nrm=iso - Castro Torreblanca E. Humanización en Salud, relación equipo de Salud y personas en diálisis [Internet]. Enfermera, Unidad de Procedimientos Nefrológicos, Red Salud UC-Christus; [citado 2024 Nov 7]. Disponible en:
https://www.senferdialt.cl/sites/default/files/presentations/Humanizacion%20del%20paciente%20renal%20Edelmira.pdf - Fundación Renal Iñigo Álvarez de Toledo. Plan de Humanización. Humanizando las hemodiálisis [Internet]. Fundación Renal Iñigo Álvarez de Toledo; [citado 2024 Nov 7]. Disponible en:
https://fundacionrenal.com/plan-de-humanizacion/
