8.1 REPASO ANATÓMICO Y FISIOLÓGICO
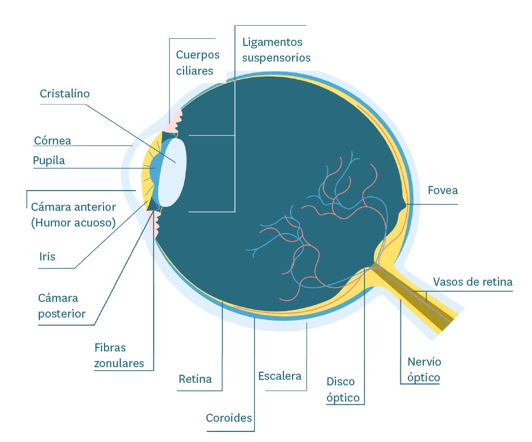
Imagen 7. Anatomía del ojo
Fuente: Adaptada de https://pixabay.com/es/vectors/ojo-diagrama-globo-ocular-cuerpo-39998/
El globo ocular está formado por 3 capas:
- Esclera, esclerótica o esclerocórnea: la más externa, da el color blanco al ojo (en la imagen es de color azul claro). La parte que cubre el iris y la pupila es transparente y se llama córnea.
- Coroides: capa intermedia (en la imagen, color azul oscuro). Su función principal es nutrir la retina. Junto con los cuerpos ciliares forman la úvea
- Retina: capa interior, de tejido nervioso, y encargada de recoger la luz mediante los fotorreceptores conos (colores) y bastones (luminosidad), y de transmitirla en forma de estímulo al nervio óptico (de color amarillo en la imagen).
Otras estructuras:
- Iris: regula la entrada de luz. En el centro hay un hueco llamado pupila.
- Cuerpos ciliares: encargados de modificar la forma del cristalino y de producir el humor acuoso.
- Humor acuoso: alimenta las zonas sin vascularización.
- Humor vítreo: gel que rellena el 80 % del ojo. Su función es óptica.
- Cristalino: lente biconvexa o convergente. No contiene vasos sanguíneos. Su función es dirigir la luz hacia la fóvea.
- Fóvea: parte de la retina donde se alcanza la máxima visión. La fóvea es el centro de la zona llamada mácula.
- Disco óptico o papila: zona por donde entran los vasos de la retina y por donde sale el nervio óptico. Esta zona es ciega.
- Limbo: El limbo esclerocorneal o unión esclerocorneal es una porción del ojo que se encuentra situada en la parte anterior del mismo, entre la córnea y la esclerótica. Es una zona circular, ligeramente sobreelevada que tiene especial importancia porque cuenta con importantes funciones para el correcto funcionamiento del ojo, contiene las células madre que hacen posible la renovación periódica del epitelio de la córnea y es el lugar por donde drena el humor acuoso a través del canal de Schlemm.
8.2 TRASTORNOS DE LA REFRACCIÓN O AMETROPÍAS
El ojo dispone de varias estructuras para dirigir la entrada de la luz hacia la fóvea. Influyen la curvatura de la córnea y la forma del cristalino.
La capacidad de refracción del ojo se mide en dioptrías, siendo 0,25 la unidad mínima.
El ojo emétrope es aquel que, al recibir los rayos de luz que vienen paralelos desde un objeto a una distancia de 5 metros, consigue colocarlos en la mácula. Se considera el “ojo normal”.
Cuando el ojo no consigue enfocar adecuadamente se producen las ametropías, las más habituales de las cuales son las siguientes:
- Miopía: cuando los rayos no alcanzan la retina. Produce dificultad para ver los objetos lejanos. Ocurre cuando el ojo es muy largo o cuando tiene un exceso de refracción. Se corrige con una lente divergente.
- Hipermetropía: cuando los rayos se colocan detrás de la retina. Produce dificultad para ver los objetos cercanos. Ocurre cuando el ojo es muy corto o cuando tiene un déficit de refracción. Se corrige con una lente convergente.
- Astigmatismo: trastorno en la curvatura de la córnea (lo más habitual) o en el cristalino (más raro). Puede ser asintomático, producir astenia visual o problemas de visión a cualquier distancia. Se corrige con lentes esféricas o esfero-tóricas, aunque quirúrgicamente también se corrige la curvatura de la córnea.
- Presbicia: problemas para adaptar la longitud del cristalino por endurecimiento de este o por debilidad de los músculos ciliares. Muy habitual a partir de los 40 años. Dificultad para acomodar y ver el objeto a corta distancia. Se corrige con lentes o quirúrgicamente, sustituyendo el cristalino por una lente intraocular artificial.
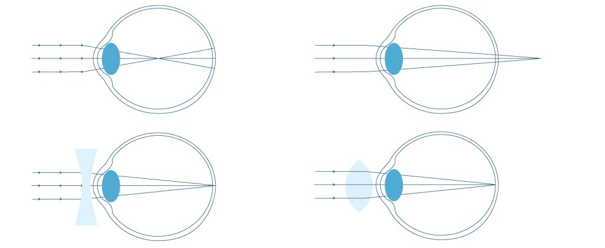
Imagen 8. Miopía y corrección con lente divergente. Hipermetropía y corrección con lente
8.2.1 Cataratas
La catara es la opacidad del cristalino, esto impide la correcta llegada de la luz al interior del ojo.
Aunque su etiología puede ser congénita o secundaria a traumatismos, lo más habitual es que sea producida por el envejecimiento. La degeneración de los componentes (fibras, proteínas...) del cristalino generarán la opacidad.
La clínica es una visión borrosa que progresa hasta la ceguera. Aunque normalmente es bilateral, no se desarrolla a la misma velocidad en ambos ojos. Junto a la visión borrosa, pueden aparecer deslumbramientos y dificultad para diferenciar los colores.
El único tratamiento es sustituir el cristalino por una lente artificial. Para retirar el cristalino también se utiliza la facoemulsificación, es decir, emulsionar el cristalino con ultrasonidos para después extraerlo por aspiración. El término “facos” hace referencia al cristalino como se ha visto en la facoemulsificación, de la misma forma cuando se ha sustituido el cristalino por una lente artificial decimos que es un paciente con pseudofaquia (“falso cristalino”). y, si por algún motivo, la persona se queda sin cristalino diremos que tiene afaquia.
Los cuidados posquirúrgicos son prácticamente los mismos que para cualquier cirugía ocular:
- Vigilar la aparición de sangre o supuración en el apósito.
- Mantener el protector ocular el tiempo estipulado, especialmente por la noche para evitar lesiones por manipulación.
- Colocar al paciente en posición de Fowler o semi-Fowler sobre el lado sano; esto hará que se reduzca la presión intraocular del ojo afectado.
- Evitar esfuerzos que aumenten la presión intraocular: toser, estornudar o el estreñimiento.
- Administrar e instruir en la administración de medicamentos, especialmente los oculares.
- Notificar la aparición de dolor súbito, hemorragias, destellos o cualquier sensación anómala.
8.2.2 Glaucoma
El glaucoma es un trastorno del nervio óptico causado por la presión intraocular excesiva.
La presión intraocular (PIO) normal está en torno a 11-20 mmHg, por lo que el riesgo de glaucoma aparece a partir de 21 mmHg.
La PIO hace que se presionen los vasos que alimentan la papila (zona de inserción del nervio óptico) provocando una “excavación glaucomatosa” que destruye el nervio.
El glaucoma se produce por un exceso de humor acuoso en la cámara anterior, lo cual, a su vez, traslada la presión a la cámara posterior, al humor vítreo y a los vasos retinianos. El exceso de humor acuoso, en la mayoría de los casos, se debe a una dificultad en su evacuación.
El glaucoma puede ser primario (sin patología congénita u ocular) o secundario (a patologías, fármacos, lesiones...). De la misma manera, pueden ser de ángulo abierto o cerrado, en función de si el ángulo entre el iris y la córnea es normal o reducido.
El tipo de glaucoma más habitual es el primario de ángulo abierto, pues supone el 90 % de los casos.
La clínica es la siguiente:
- Al principio, asintomático.
- Problemas de visión periférica. Más adelante, la visión periférica se reducirá a un poco de campo visual temporal.
- Al evolucionar, se perderá también la visión central.
Tratamiento:
- Farmacológico, medicamentos que reducen la producción de humor acuoso como los betabloqueantes: timolol.
- Quirúrgico, para reparar el drenaje: trabeculectomía o trabeculoplastia mediante láser.
8.2.3 Valoración ocular
- Campimetría: para valorar el campo visual. El campímetro
lanza haces de luz y registra la reacción del ojo. - lanza haces de luz y registra la reacción del ojo.
- Cuadrícula o rejilla de Amsler: para valorar el campo visual. Es una cuadrícula de líneas rectas con un punto central, al mirarlo el paciente dirá si ve alguna línea curvada.
- Gonioscopia: para medir el ángulo entre el iris y la córnea para valorar el glaucoma. Es un instrumento con espejos, pequeño y circular, similar al que usan los joyeros.
- Tonometría: para medir la PIO.
- Tomografía de coherencia óptica: para explorar el fondo del ojo.
- Retinoscopia y refractometría: para valorar las ametropías. Necesitan preparación con dilatadores. Se utiliza un retinoscopio manual o un refractómetro con los que se alternan lentes y el paciente dice con cuál ve mejor.
- Optotipos: paneles con caracteres en negro sobre fondo blanco retroiluminado. Se tapará un ojo para valorar el contrario:
- Tabla de Snellen: para valorar la visión lejana. El paciente se coloca a 6 o 9 metros y, con un ojo tapado, va diciendo los caracteres que distingue. El resultado se mide con un 6/ o un 9/ según la distancia, seguido del número de tamaño de la fila más pequeña que ha distinguido. Tendrá una unidad para cada ojo. P. ej.: OD 6/8 y OI 6/12. El valor normal es 6/6 o 9/9.
- Carta de Jaeger o test de Rosenbaum: para la visión cercana. Es como el test de Snellen, pero se utiliza una tarjeta que se sujeta con una mano a unos 30-35 cm.
8.2.4 Degeneración macular asociada a la edad
La degeneración macular asociada a la edad (DMAE) es una retinopatía que se caracteriza por un deterioro progresivo de la mácula.
Es la primera causa de ceguera en las personas mayores de 60 años en el primer mundo.
8.2.4.1 Etiología
Aunque se desconoce, parece estar relacionada con la edad, con factores genéticos, con la HTA y con el hábito tabáquico.
8.2.4.2 Clínica
- Visión borrosa en el centro del campo visual o escotoma central.
- Metamorfopsia: alteración de la forma de las imágenes. En la rejilla de Amsler, las líneas alrededor del punto central se ven curvadas.
- Micropsia: ver algunas imágenes más pequeñas.
- Macropsia: ver algunas imágenes más grandes.
- Aunque se mantiene una ligera visión periférica, legalmente se considera una ceguera total por la imposibilidad de fijar la mirada en un objeto, debido al escotoma central.
- Las dos formas más habituales son:
- DMAE atrófica o seca: sucede por un acúmulo de desechos en la mácula, llamados drusas. Esto hace que las capas retinianas se separen y, en consecuencia, deterioren la visión. Su evolución es lenta y supone el 85 % de las DMAE.
- DMAE neovascular o húmeda: de evolución más rápida que la atrófica. Este caso se caracteriza por la generación de nuevos vasos en el espacio macular que provocan hemorragias y alteran la visión. Mayor intensidad de la clínica, especialmente del escotoma central y de la metamorfopsia.
8.2.4.3 Diagnóstico y tratamiento
- Pruebas diagnósticas: rejilla de Amsler, optotipos, oftalmoscopia, tomografía de coherencia óptica y angiografía, entre otras.
- Tratamientos: se usan la fotocoagulación y los fármacos por vía intravítrea e intravenosa para evitar y destruir la neovascularización. Por otra parte, parece que algunos complejos vitamínicos pueden retrasar la evolución de la DMAE.
BIBLIOGRAFÍA
- Del Castillo Martín F, Baquero Artigao F, de la Calle Cabrera T, et al. Documento de consenso sobre etiología, diagnóstico y tratamiento de la otitis media aguda. Anales de Pediatría. 2012;77(5),345.e1-345.e8. doi: 10.1016/j.anpedi.2012.05.02
- Ministerio de Sanidad, Servicios Sociales e Igualdad. [Internet] Guías de Práctica Clínica en el SNS. Guía de Práctica Clínica sobre Glaucoma de Ángulo Abierto;2017. [citado 21 de marzo de 2021]. Recuperado a partir de: https://portal.guiasalud.es/wp-content/ uploads/2018/12/GPC_568_Glaucoma_AQUAS_compl.pdf
- Fuster Peiró MA, García Velasco MP, Gómez Vela ML, Herrera Barcia T, Lendínez Mesa A, Monleón Just M, Sánchez Martínez N. Guía de recomendaciones prácticas en Enfermería. Dolor neuropático periférico. Fontán Vinagre G, Guerrero Menéndez R, Monleón Just M (coordinadores). Madrid: Instituto de Investigación del Consejo General de Enfermería; 2024.
https://www.consejogeneralenfermeria.org/profesion/guias-clinicas/send/160-guias-clinicas/2870-dolor-neuropatico-periferico?utm_source=chatgpt.com - Latorre G, González García N, García Ull J, González Oria C, Porta Etessam J, Molina FJ, et al. Diagnóstico y tratamiento de la neuralgia del trigémino: documento de consenso del Grupo de Estudio de Cefaleas de la Sociedad Española de Neurología. Neurología. 2023 Jun;38(1):S37–52.
- Lassaletta L, Morales-Puebla JM, Altuna X, Arbizu Á, Arístegui M, Batuecas Á, et al. Parálisis facial: Guía de práctica clínica de la Sociedad Española de Otorrinolaringología y Cirugía de Cabeza y Cuello. Acta Otorrinolaringológica Española. 1010;71(2):99-118.
- Garzón-Giraldo MLD, Montoya-Arenas DA, Carvajal-Castrillón J. Perfil clínico y neuropsicológico: enfermedad de Parkinson/enfermedad por cuerpos de Lewy. Rev CES Med. 2015;29(2):255-270.
- Millán Calenti JC. Gerontología y Geriatría: valoración e intervención. Madrid: Editorial Médica Panamericana; 2010.
- Ministerio de Sanidad, Consumo y Bienestar Social. Sanidad [Internet]. Plan Integral de Alzheimer y otras Demencias (2019-2023); 2019. [citado 21 de marzo de 2021]. Recuperado a partir de: https://www.mscbs.gob.es/profesionales/saludPublica/docs/Plan_Integral_Alhzeimer_Octubre_2019.pdf
- Ministerio de Sanidad, Política Social e Igualdad [Internet]. Guías de práctica clínica en el SNS. Guía de Práctica Clínica sobre la Atención Integral a las Personas con Enfermedad de Alzheimer y otras Demencias; 2011. [citado 21 de marzo de 2021]. Recuperado a partir de: https://portal.guiasalud.es/gpc/guia-de-practica-clinica-sobre-la-atencion-integral-a-las-personas-con-enfermedad-de-alzheimer-y-otras-demencias/
- Olivares Romero J, Escamilla Sevilla F, editores. Recomendaciones de práctica clínica en la Enfermedad de Parkinson.
- [Internet] Sociedad Andaluza de Neurología. Grupo Andaluz de Trastornos del Movimiento. Barcelona: Editorial Glosa; 2017. [citado 21 de marzo de 2021]. Recuperado a partir de: https://portal.guiasalud.es/gpc/enfermedad-parkinson/
- Sociedad Española de Geriatría y Gerontología [Internet]. Tratado de Geriatría para residentes. [citado 21 de marzo de 2021]. Recuperado a partir de: https://www.segg.es/tratadogeriatria/main.html
- Sociedad Española de Geriatría y Gerontología [Internet].
- Manual del residente en Geriatría; 2011. [citado 21 de marzo de 2021]. Recuperado a partir de: https://www.segg.es/media/descargas/Acreditacion%20de%20Calidad%20SEGG/CentrosDia/ManualResidenteGeriatria-2.pdf
